Эритромицин при коклюше у детей дозировка в
Коклюш – тяжелое заболевание дыхательных путей, характеризующееся длительным течением. Для маленьких детей до 5 лет эта болезнь особо опасна.
При лечении коклюша эффективно применение антибиотиков. Но результат зависит от того, на какой стадии начать их прием. Поэтому, важно, вовремя диагностировать болезнь и получить правильное лечение.
Симптомы и профилактика
Прогрессирование болезни делится на несколько стадий. На каждой стадии проявляются характерные признаки.
Первые симптомы заболевания в инкубационный период сильно схожи с обычной простудой и проявляются в виде невысокой температуры, сухого кашля и насморка. Эта стадия может длиться от 10 до 20 дней.
Именно в это время контакт с больным опасен для здоровых людей.
После инкубационного периода следуют 3 стадии:
Прием антибиотиков до начала 1 и 2 стадий значительно сокращает срок лечения, и снижает риск распространения болезни. Катаральный период длится от 2 до 3 недель. Ребенок может чувствовать себя нормально, но его мучает сухой кашель, особенно в ночное время. Температура тела почти не повышается и держится в пределах 37,5°C.
О переходе в спазматическую стадию сигнализируют такие симптомы, как:
- Приступы сильного кашля до рвоты, иногда до потери сознания.
- Свисты на вдохе.
- Набухание вен головы во время приступа, мелкоточечные кровоизлияния на коже лица.
- Мелкие язвочки в области уздечки языка.
- Покраснение лица и появление синевы в области рта при кашле.
- Раздражительность и нарушение сна.
- Потеря аппетита и веса.

Температура тела может не меняться и оставаться в пределах нормы. Последствия спазматической стадии несут угрозу жизни ребенка.
Есть риск возникновения пневмонии, эмфиземы, кровоизлияния в мозг и других опасных последствий. Коклюш лечится долго, в организме он держится от 6 до 12 месяцев. Профилактика коклюша играет важную роль, особенно для маленьких детей до 5 лет.
К основным профилактическим мерам относятся:
- Вакцинация от палочки коклюша.
- Прием антибиотиков.
- Здоровое питание.
- Частые ежедневные прогулки на свежем воздухе.
Вакцинацию проводят всем малышам до года, за исключением случаев с противопоказаниями. Прививка снижает риск заражения на 90%. Но даже если ребенок заболеет, болезнь пройдет в более легкой форме и без осложнений. Вакцина действует около 12 лет.
Антибиотики применяют в профилактических целях, если здоровый ребенок контактировал с больным.
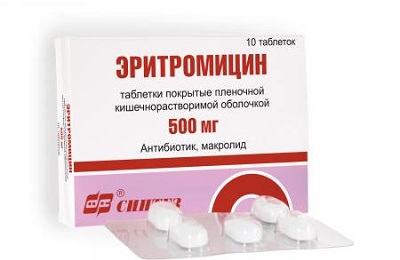
Самый оптимальный вариант для профилактики – прием Эритромицина. Он эффективный, безопасный и доступный.
Антибиотик почти не имеет побочных действий и хорошо подходит для профилактики коклюша у тех, кто еще здоров, но контактировал с больным коклюшем. Своевременный прием эритромицина поможет избежать распространения коклюшной инфекции в организме. Курс лечения назначается врачом.
Режим и особенности лечения
Против коклюша принимают антибиотики, отхаркивающие средства и соблюдают правильный режим. Лечение должно протекать в определенных условиях:
![]()
Ребенок должен как можно больше дышать прохладным и влажным воздухом температурой от +10° до -5 °.- Исключаются любые физические нагрузки, кроме ежедневных прогулок на свежем воздухе.
- Больному нельзя сильно смеяться или плакать, чтобы не провоцировать приступы кашля.
- Обязательно соблюдение специальной диеты.
Из пищи исключаются продукты, раздражающие слизистую ротоглотки. В их число входят острые, жирные и соленые блюда, орехи, мед, копчености, шоколад, сухари. В рацион вводятся продукты, богатые витаминами и минералами. Можно дополнительно давать витаминные комплексы. Детей кормят небольшими порциями и часто.
Из лекарственных средств врач может назначить:
- Антибиотики – наиболее эффективны в начальных стадиях коклюша.
- Лекарства, обладающие бронхолитическим действием – расширяют просвет бронхов, снимая их спазм.
![]()
Муколитические препараты – используют для разжижения мокроты.- Сосудорасширяющие и седативные препараты – необходимы для профилактики кислородного голодания и улучшения кровообращения в мозгу.
- Антигистаминные препараты – используются только в случае особой необходимости, при тяжелом психоэмоциональном состоянии больного.
- Препараты, стимулирующие работу иммунной системы.
Лекарства от кашля могут быть назначены только в целях предупреждения развития пневмонии и других осложнений. На кашель они не повлияют. Любые медикаменты можно давать ребенку только после назначения врача.
Эффективные антибиотики
Антибиотики применяют при коклюше в первые две недели с начала болезни. Лечиться ими в более поздние периоды развития болезни нет смысла. Используют антибактериальные средства, относящиеся к макролидам:
![]()
Дозировка препаратов зависит от возраста ребенка. Детям после года, как и при лечении коклюша у взрослых, назначают Левомицитин или Тетрациклин. Они эффективны при легких формах болезни. Прием лекарства рассчитывается на 4 раза в сутки, курс составляет от 7 до 10 дней. Через 5 дней может понадобиться дополнительный курс лечения. Детям до 3-4 лет левомицетин можно давать перед едой, разбавленным в сахарном сиропе.- Свою эффективность при лечении этой болезни доказал Эритромицин. Было установлено, что коклюшная палочка особенно чувствительна к этому антибиотику. Его принимают внутрь, не разжевывая, в виде таблеток. Разовая доза для детей от 4 месяцев до 14 лет в сутки не должна превышать 0,5 г/кг. Прием лекарства делится на 3-4 приема в сутки, с интервалом в 6 часов. Антибиотик противопоказан детям, у которых проблемы со слухом, печеночная недостаточность или повышена чувствительность к составляющим препарата.
Одним из самых подходящих антибиотиков против коклюша является также Азитромицин. Антибиотик воздействует на очаги воспаления с высокой концентрацией бактерий. Благодаря тому, что он легко проникает в органы дыхательных путей, его эффективность достаточно высока. Азитромицин назначается детям с массой тела больше 10 килограмм. Дозировку и курс приема определяет лечащий врач.
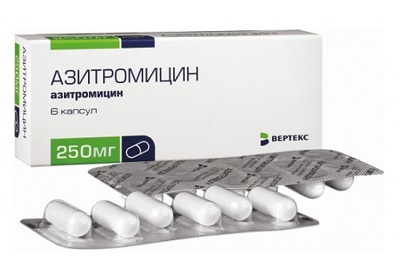
Лекарство имеет ряд побочных эффектов и назначается в случае, когда польза превышает риск.
Антибиотики из ряда макролидов имеют немало побочных эффектов, поэтому их прием должен оправдывать возможные риски. Среди возможных негативных последствий:
- диарея,
- рвота,
- аллергические реакции (сыпь, зуд, отек, экзема, анафилактический шок),
- метеоризм,
- слабость,
- нарушение слуха,
- головная боль.
Любое медикаментозное средство дается детям строго по назначению врача! Увеличивать или уменьшать дозировку или менять курс приема без разрешения медика категорически запрещено!
Антибиотики для малышей до года
Для детей до года коклюш особо опасен. Малыши в этом возрасте подлежат госпитализации и лечатся строго под наблюдением медиков. При лечении коклюша у детей младше 12 месяцев обычно используют макропен или амоксициллин в виде препаратов Оспамокс или Флемоксин. Лучше применять Флемоксин.
Макропен является аналогом эритромицина. Для детей выпускаются флаконы с порошком, в которых готовят суспензию для приема внутрь.

Разовая доза приема зависит от массы тела малыша:
- До 5 килограмм – 3,75 миллиграмм.
- От 5 до 10 килограмм – 7,5 миллиграмм.
- От 10 до 15 килограмм – 10 миллиграмм.
Порошок во флаконе разбавляют 10 миллиграммами дистиллированной или кипяченой воды. Максимальный срок приема макропена составляет 10 дней. Он противопоказан гиперчувствительным детям и малышам, страдающим печеночной недостаточностью.
Флемоксин относится к роду пенициллинов и обладает достаточно широким спектром действия. Особо эффективен он в первые дни заболевания.
Детям до года показана суточная доза от 30 до 60 микрограмм на каждый килограмм веса. Эту дозу делят на 3 приема в сутки. Если у ребенка после приема препарата нарушается стул, его применение немедленно прекращают. Он имеет ряд побочных действий и его нельзя использовать с антибиотиками одной группы.
Грудным детям также прописывают отхаркивающие препараты. Возможен и прием лекарств от кашля, во избежание осложнений. Амбробене значительно снизит риск возникновения пневмонии. Его лучше давать в виде сиропа. Доза младенцев – 20 капель 3 раза в день. Прием этого лекарственного средства может быть долгим, в зависимости от рекомендаций врача.
Эффективными лечебными свойствами против коклюша обладает донорский иммуноглобулин. Его вводят в виде инъекций, внутримышечно. Обычно достаточно вводить препарат 2-3 дня. Он помогает остановить развитие приступообразного кашля. А в спазматический период ослабляет интенсивность приступов и положительно влияет на самочувствие малыша. Детям до года с тяжелой формой болезни его назначают вместе с антибиотиками.
В борьбе с коклюшем, важно, чтобы грудничок дышал прохладным и влажным воздухом. При возможности его сон должен протекать в условиях свежего уличного воздуха, как днем, так и ночью. В комнате постоянно должно быть открыто окно или форточка. Приемы пищи малыша должны быть частыми, малыми дозами.
Медицинский блог по педиатрии


Коклюш это инфекционное заболевание с длительным течением, при котором применение лекарств, уход и время являются главными факторами выздоровления.
Что бы лечение коклюша было успешным нужно придерживаться определенных правил:
Создание для больных условий внешней среды и надлежащего режима:
- Желательно госпитализировать детей до 1 года, в связи с возможностью апноэ и развитию других опасных осложнений;
- Постельный режим назначается только при лихорадке и тяжелых осложнениях;
- Ребенка с тяжелой формой коклюша (особенно до 1 года) помещают в тихую, затемненную комнату. Это необходимо что бы его меньше беспокоить, внешние раздражители могут вызвать тяжелый приступ с апноэ;
- Организовать правильный режим для больного, так как в половине случаях приступы возникают при осмотре, различных манипуляциях, введения лекарств и других внешних раздражителях;
- У детей старшего возраста организовать досуг с различными отвлекающими занятиями и играми (во время игры реже возникают приступы кашля);
- Исключить различные физические и эмоциональные раздражители, которые могут вызвать приступ;
- Большое значение отводится рациональному питанию. Так как у больных часто приступ заканчивается рвотой, то пищу нужно давать с меньшими интервалами и маленькими порциями. После рвоты через 20-30 минут можно докормить ребенка. Пища должна быть полужидкой и богатой витаминами, быть полноценной и калорийной;
- Длительное пребывание на свежем воздухе благоприятно влияет на самочувствие больного (реже возникают приступы кашля).
Летом желательно пребывать больному на свежем воздухе в течение всего дня. В зимнее время нужно учитывать температуру воздуха (нельзя гулять при температуре ниже -10С) и состояние больного (нельзя гулять при поражении носоглотки и пневмонии с сердечнососудистыми нарушениями).
В комнате, где пребывает больной, температура воздуха должна быть не более 21-23 0 С, необходимо частое проветривание комнаты.
Этиотропное лечение
Всем больным, в первые 3 недели от начала заболевания, назначается эритромицин или другой антибиотик с группы макролидов в дозах соответственно возрасту (с позиции доказательной медицины оптимальными препаратами являются азитромицин и кларитромицин). Длительность курса составляет 14 дней (для азитромицина – 5 дней). При непереносимости макролидов используют триметоприм /сульфаметоксазол, ампициллин, на протяжении 14 дней.
Назначение этиотропной терапии после 3 недель от начала заболевания патогенетически не обосновано и решается индивидуально.
У новорожденных рекомендуют назначать азитромицин в дозе 10 мг/кг перорально на протяжении 5-7 дней или цефтриаксон, или меронем. Эритромицин для лечения детей первых месяцев жизни не следует использовать, поскольку подтверждена связь назначения эритромицина с развитием стеноза пилорического отдела желудка.
Симптоматическая терапия
Для уменьшения интенсивности и частоты кашля назначают препараты с противокашлевым действием, в частности средства на основе бутамирата дигидрогенцитрата – противокашлевого средства периферического действия, которое не приводит к зависимости, не угнетают дыхательный центр.
Согласно с данными доказательной медицины, иммуноглобулины, кортикостероиды, антагонисты β-адренорецепторов не рекомендуются для лечения больных на коклюш.
Эти препараты могут быть применены при развитии осложнений коклюша (пневмонии, развитии ателектазов, энцефалопатии, судорожном синдроме и др.).
Наблюдение за больными младенцами предусматривает мониторинг жизненных функций, эпизодов апноэ, частое отсасывание слизи с дыхательных путей, обеспечение адекватной оксигенотерапии, парентеральной гидратации, коррекцию гипогликемии, парентеральное питание.
Для предотвращения возникновения приступов с апноэ традиционно используют аминазин с расчета 1-2,5 мг/кг в сутки в/м, разделив на 2 введения перед дневным и ночным сном (только в стационаре, под контролем АД).
Также можно использовать перорально литическую смесь с аминазином.
Литическая смесь с аминазином:
— Аминазин 2,5% — 1мл
— Новокаин 0,5% — 10 мл
— Глюкоза 5% — 50 мл
Литическую смесь младшим детям назначают по 1 чайной ложке, старшим по 1 десертной ложке три раза в день.
С этой же целью можно использовать диазепам в дозе 0,3 мг/кг массы тела в/м (старшим детям можно назначать перорально в таблетках).
Во время приступа нельзя оставлять ребенка одного. Следует посадить его и удерживать, слегка наклонив к переду, предварительно поставив сбоку любую емкость, где бы ребенок мог выплюнуть откашлянную слизь, или рвоту.
Для грудных детей очень важно отсасывание слизи из глотки и применение оксигенотерапии после тяжелого приступа кашля.
Показанием к проведению ИВЛ у детей являются апноэ, дыхательная недостаточность, судороги.
В случае возникновения апноэ необходимо максимально быстро возобновить проходимость дыхательных путей. Нос, ротовую полость освобождают от слизи, рвотных масс. Дыхательные движения возобновляют путем ритмического нажатия руками на грудную клетку ребенка, использованием ручных респираторов, подачи через маску кислорода. При частых длительных апноэ, возникновении судорог ребенка переводят в отделение реанимации, где решают вопрос о необходимости проведения ИВЛ и коррекции витальных функций.
Профилактика
Вакцинацию против коклюша проводят детям в 3-, 4-, 5- месячном возрасте ацеллюлярной коклюшной вакциной, которая входит в состав комбинированных вакцин (против дифтерии, столбняка, или против полиомиелита, гемофильной инфекции, вирусного гепатита В), ревакцинацию проводят в возрасте 18 месяцев. Сегодня в мире обсуждается вопрос проведения вакцинации против коклюша у подростков и взрослых в связи со значительным повышением заболеваемости в этих возрастных группах.
Важнейшим условием успешного проведения противоэпидемических мероприятий является ранняя диагностика этого заболевания.
Изолируют больного на 30 дней от начала заболевания. На контактных детей до 7 лет, не привитых и не болевших коклюшем, накладывают карантин 14 дней с момента изоляции больного, при невозможности разъединить на 25 дней от начала кашля у больного.
Все дети, находившиеся в контакте с больным, подлежат обследованию на носительство.
Высокий риск развития тяжелого или осложненного течения коклюша имеют:
- Дети 1-го года жизни, особенно до 4 месяцев жизни;
- Дети с хроническими легочными заболеваниями, муковисцидозом, болезнями которые сопровождаются дыхательной недостаточностью;
- Дети с иммунодефицитными заболеваниями;
- Беременные в III триместре.
Лицам с группы риска следует избегать контакта, как с больными на коклюш, так и с людьми которые кашляют. При непосредственном контакте с больным или пребывании с ним в помещении на протяжении 1 часа пациенту с группы риска следует профилактически назначать антибактериальные средства.
Рекомендуемые препараты для профилактики коклюша после контакта с больным на коклюш:
- Азитромицин — 10 мг/кг 1 раз в день, 5 дней;
- Эритромицин — 40-50 мг/кг в сутки, в 4 приема, 14 дней;
- Кларитромицин — 15 мг/кг в сутки, в 2 приема, 7 дней;
- Триметоприм /сульфаметоксазол — 40 мг/кг в сутки, в 2 приема, 14 дней.
Такие же дозы применяются и для лечения коклюша.
В заключение основные положения о коклюше:
- Дети инфицируются Bordetella pertussis от сверстников или старших лиц;
- Подростки и взрослые переносят коклюш в субклинических формах, однако нет данных в этих возрастных группах;
- Дети, больные на коклюш, часто не имеют никаких симптомов в период между приступами кашля;
- Вакцинация или перенесенное заболевание не обеспечивает положительный иммунитет;
- Очень тяжело болеют младенцы первых месяцев жизни, у них коклюш протекает без репризов, но с эпизодами апноэ и часто осложняется пневмонией, энцефалопатией, легочной гипертензией;
- Избегание контакта с больными, вакцинация и профилактика макролидами являются действенными мерами предотвращения заболевания у детей и младенцев.
Об этиологии, патогенезе, клинике коклюша можно почитать в предыдущей статье.
- Инфекционные болезни у детей. С.А. Крамарев О.Б. Надраги. Киев. 2010 год.
- Клиника, диагностика, лечение и профилактика инфекционных заболеваний у детей. С.А. Крамарев Киев 2010 г.
Коклюш — острая инфекция, которая вызывается бактериями Борде-Жангу или коклюшной палочкой. Она передается аэрозольным путем и характеризуется приступами спазматического кашля.
Заболевание может развиться как у детей, так и у взрослых. Но особенно опасно развитие болезни у детей младше 2-х лет, так как из-за остановки дыхания или сердечной недостаточности болезнь может закончиться летальным исходом.
Общие правила назначения антибиотикотерапии
Единственной профилактической мерой на сегодняшний день является вакцина от коклюша. Даже если привитый ребенок или взрослый заболеют, то инфекция будет протекать в легкой или атипичной форме без ярко выраженных приступов кашля.
Источником заражения является только больной человек, который опасен с 1-го по 25-й день инфекций. Но этот период можно сократить, если вовремя начать принимать антибактериальные препараты.
Кроме этого, антибиотики при коклюше назначают при присоединении вторичной бактериальной инфекции дыхательных путей, например, пневмония и гнойный бронхит. Но применение должно быть оправдано, иначе антибиотикотерапия может только ухудшить состояние больного и оттянуть выздоровление.
Антибактериальные препараты при коклюше назначают с соблюдением ряда правил:
![]()
В катаральный период антибиотики выписывают для снижения степени заразности пациента по отношению к окружающим. Но применять антибиотикотерапию целесообразно только в начале заболевания, так макролиды есть смысл применять впервые 10 суток с начала болезни, остальные лишь в течение недели с момента заражения.- Назначение антибиотиков в спазматический период оправдано только в случае развития воспаления легких и гнойного бронхита бактериальной этиологии. В остальных случаях антибиотикотерапия может стать причиной ослабления иммунитета и присоединения вторичной инфекции, что только отодвинет заболевания.
- Лечение коклюша у детей до 1 года, а также у пациентов с тяжелым течением заболевания проводят только в условиях стационара с назначением антибиотиков в виде инъекционных форм. Также парентерально применяют антибактериальные препараты в случае выраженной рвоты.
![]()
При коклюше выписывают антибиотики широко спектра действия, которые подавляют рост грамотрицательной флоры.- Препаратами выбора при коклюше являются макролиды и защищенные пенициллины. Но в случае тяжелого течения инфекции и невозможности назначения оральных антибиотиков (при недуге у младенцев, в случае сильной рвоты) предпочтение стоит отдавать аминогликозидам и карбенициллину. В качестве резервных антибиотиков можно использовать левомицетины.
Препараты выбора при инфекции
При легких и средних формах инфекции из макролидов назначают следующие антибиотики.
Выпускают его в виде таблеток и порошка для приготовления инъекционного раствора. Он считается одним из наиболее эффективных препаратов при коклюше.

Антибиотик имеет небольшое количество противопоказаний среди них:
- индивидуальная непереносимость;
- беременность и кормление грудью;
- патологии печени.
Большинством пациентам препарат переносится хорошо, лишь иногда возможно появление таких побочных реакций как:
- обратимое снижение слуха;
- диспепсические расстройства;
- патологические изменения в печени;
- судороги;
- учащение сердечного ритма.

Внутривенное назначение Эритромицина, в составе которого присутствует бензол, может стать причиной развития у детей синдрома отдышки с летальным исходом и острого лекарственного гепатита у пациентов любого возраста.
Назначают препарат в виде таблеток больным старше 12 лет за 1,5—2 часа до еды по 0,25—0,5 г до 4 раз в день. У детей дозировка подбирается в зависимости от возраста.
К препаратам на его основе относятся: Зи-фактор, Сумамед, Зитролид, Азитрокс, Азитрал, Хемомицин. Препараты на основе Азитромицина отличаются разнообразием форм выпуска. Они бывают в таблетках, капсулах, суспензиях для орального приема, в виде порошка для приготовления растворов для парентерального введения.
Принимать их нужно 1 раз в день в одно и то же время на протяжении всего 3—5 дней. Дозировку подбирают индивидуально в зависимости от возраста больного и тяжести инфекции.
Инъекционные формы нужно вводить медленно (не менее 60 минут) внутривенно, недопустимо их внутримышечное и струйное внутривенное введение.

Азитромицин и его аналоги не стоит назначать, если:
- имеется гиперчувствительность к макролидам;
- наблюдаются тяжелые патологии печени и почек;
- в период лактации.
Кроме этого, суспензия запрещена к применению у детей младше полугода, таблетки и капсулы у пациентов до 12 лет, а инфузии – до 16 лет. По жизненным показания прием антибиотика разрешен женщинам, находящимся в положении.
Препараты этой группы отличаются хорошей переносимостью, однако на фоне лечения у детей и взрослых могут наблюдаться следующие нежелательные эффекты со стороны:
![]()
ЦНС и органов чувств: головокружение, обратимая тугоухость, астения, проблемы со сном, раздражительность, воспаления слизистой оболочки глаз;- Пищеварительной системы: отсутствие аппетита, воспаления слизистой желудка, боли в брюшной полости, диспепсические нарушения, болезнь Крона, панкреатит, печеночная недостойность, которая может стать причиной смерти пациента;
- Мочеполовой системы: молочница, нефрит.
Также во время терапии возможно развитие аллергии, фотосенсибилизации, кроме этого при внутривенных инфузиях могут наблюдаться бронхоспазм и болезненные ощущения в месте введения иглы.
Выпускается в виде порошка для приготовления суспензии и таблеток, покрытых пленочной оболочкой. Активным веществом является мидекамицин.
Применяется у взрослых и детей с массой тела более 30 кг по 0,4 г до 3 раз в сутки. Детям с массой тела менее 30 кг дозировка подбирается в индивидуальном порядке в зависимости от веса и общего самочувствия больного.
Представляет собой полусинтетический антибиотик для перорального приема.

Препараты на основе Рокситромицин не стоит назначать:
- беременным и лактирующим женщинам;
- детям младше 2 месяцев;
- при лечении Эрготамином;
- при тяжелых нарушениях в работе печени.
В редких случаях во время терапии могут развиться такие побочные реакции как:
- пигментация ногтевых пластинок;
- молочница;
- аллергия;
- гепатит;
- панкреатит;
- диспепсические нарушения;
- слабость;
- головные боли;
- головокружение;
- нарушения вкуса, слуха, обоняния.
Применяют антибиотик орально, у взрослых суточная дозировка составляет 300 мг, детям назначаю по 5—8 мг/кг/сут. Суточную дозировку принять нужно за 2 раза.
Аналогами являются Клацид, Клабакс. Препараты выпускают в форме таблеток, суспензий и порошка для изготовления инъекционной формы.
Медикаменты этой группы имеют не большое число противопоказаний к применению, среди них:
![]()
индивидуальная непереносимость;- детский возраст младше 3-х лет;
- период беременности и естественного вскармливания;
- порфириновая болезнь;
- сбои в работе печени и почек.
Обычно Кларитромицин хорошо переносится пациентами, чаще наблюдаются нежелательнее эффекты со стороны пищеварительной системы, такие как жидкий стул, тошнота, рвота, абдоминальные боли, повышения уровня печеночного фермента.
Кроме этого при приеме антибиотика могут наблюдаться:
- головокружение;
- психоз;
- извращение вкуса;
![]()
головные боли;- проходящая глухота;
- гипогликемия;
- тромбоцитопения;
- лейкопения;
- учащения сердцебиения;
- изменения цвета языка и зубов;
- абактериальный нефрит;
- судороги;
- панкреатит.
Принимают Кларитромицин внутрь независимо от приема пищи. У детей для лечения предпочтительнее применять суспензию. У взрослых лекарство применятся в таблетках по 0,25 г 2 раза в сутки, в тяжелых случаях препарат назначают по 0,5 г 2 раза в день.
Из пенициллинов при коклюше назначают Амоксиклав (Аугментин, Флемоклав Солютаб). Препарат и аналоги характеризуются широким спектром действия, разнообразием лекарственных форм (что позволяет применять их у пациентов любого возраста), хорошей переносимостью, минимальным количеством побочных эффектов развивающихся на фоне приема антибиотика.
Из нежелательных эффектов могут появиться:
![]()
неинфекционный нефрит;- малокровие;
- снижения количества лейкоцитов и тромбоцитов;
- увеличения протромбинового времени;
- диспепсические расстройства;
- анафилаксия;
- гепатит.
Ограничением к назначению лекарственного средства является:
- гиперчувствительность;
- нарушение функции печени, спровоцированные приемом пенициллинов;
- болезнь Филатова;
- злокачественное поражение лимфатической ткани;
- почечная недостаточность.

Дозировку подбирают индивидуально исходя из возраста, массы тела и самочувствия пациента. У взрослых препарат используется в виде диспергируемых таблеток (Флемоклав Солютаб) или таблеток, покрытых оболочкой (Амоксиклав или Аугментин). В детской практике применят антибиотик в виде суспензии. Принимать его лучше в начале еды, это уменьшает риск развития нежелательных реакций со стороны органов пищеварения.
Средства этих групп чаще всего назначают у пациентов различных возрастов.
Нужно помнить, что самолечение ими недопустимо только специалист может точно поставить диагноз, определить насколько тяжело протекает инфекция и назначить правильную схему лечения.
Читайте также:











