Эпидситуация по чуме в настоящее время
До того как узнать о CoViD-19, человечество пережило вспышки кори, оспы, чумы, холеры и гриппа, жертвами которых становились миллионы. Вот как это было.
Издание Washington Post напомнило о том, как люди на протяжении истории сталкивались с массовыми эпидемиями и к чему это приводило. Спойлер: ни к чему хорошему.
Антонинова чума (165–180 гг.)
Число жертв: пять миллионов
Причины: корь и оспа

Многие историки связывают падение Рима с Антониновой чумой, которая поразила империю в эпоху Марка Аврелия. Точные причины эпидемии неизвестны, но, судя по симптомам, описанным врачом Галеном, — ужасным кожным язвам, высокой температуре, диарее и ангине, — это были оспа и корь. Откуда они взялись? Пришли из Азии вместе с военными и торговцами. Ежедневно погибало более двух тысяч человек. По мнению некоторых учёных, древний мир так и не оправился от этого удара.
Юстинианова чума (541–542 гг.)
Число жертв: 30–50 миллионов
Источники заражения: крысы и блохи

Первая в истории пандемия бубонной чумы была названа в честь византийского императора, правившего в то время. Разносчиками болезни стали заражённые блохи, которые распространили её по всему миру с помощью своих хозяев — грызунов. Историк Фрэнк М. Сноуден, изучающий пандемии, в своей книге "Эпидемии и общество" отмечает, что информация об этой чуме была в значительной степени утрачена. Однако дневники Прокопия, историка VI века, указывают на то, что его современники воспринимали происходящее как конец света. Исследователи всё ещё находят следы той пандемии при раскопках. Так, в 2005 году в Баварии на кладбище VI века были обнаружены останки скелета с чумной палочкой.
"Чёрная смерть" (1347–1352 гг.)
Число жертв: 75–200 миллионов
Источники заражения: крысы и блохи

Английский журнал History Today называет эту пандемию "величайшей катастрофой в истории человечества". Как и Юстинианова чума, "чёрная смерть" была вызвана чумной палочкой. Скорость распространения болезни и число погибших до сих пор поражают воображение учёных. "Причина кроется в характерных чертах средневекового общества, находящегося в динамичной фазе модернизации", — отмечает историк Оле Йорген Бенедиктов из Университета Осло. Большие корабли перевозили грузы по всей Европе: таким образом, система торговли объединяла население всего Старого Света, пишет исследователь, называя этот период "золотым веком бактерий".
Вспышка оспы в Новом Свете (с 1520 г.)
Число жертв: 25–55 миллионов
Причина: вирус натуральной оспы
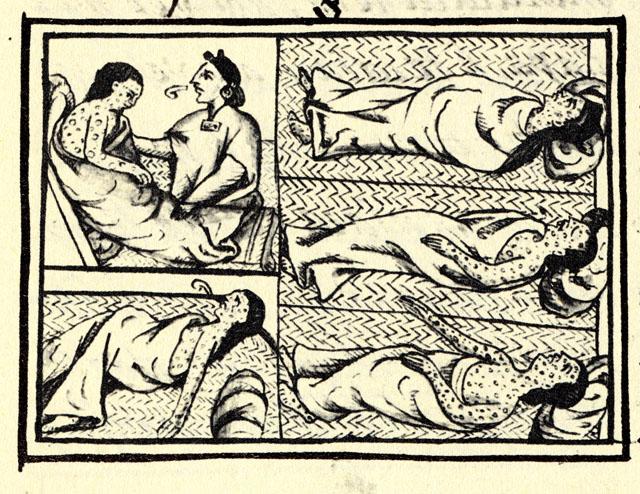
Исследователи познакомили Новый Свет не только с репой и виноградом. Они также привезли с собой оспу, корь и другие вирусы, против которых местные народы не имели иммунитета. "Хотя мы, вероятно, никогда не узнаем точных масштабов депопуляции, по оценкам экспертов, 80–95% коренных жителей погибли в течение 100–150 лет после открытия Америки", — говорится в статье 2010 года, опубликованной в журнале "Экономические перспективы".
Великая чума в Лондоне (1665 г.)
Число жертв: 75–100 тысяч человек
Источники заражения: крысы и блохи

Согласно записям в Национальном архиве Англии, заражённых крыс и блох в Лондон привлекли улицы, заполненные мусором. Особенно остро эта проблема стояла в самых бедных районах. В то время как врачи, адвокаты и члены королевской семьи бежали из города, весь удар приняли на себя малообеспеченные жители. Возле заражённых домов выставлялась охрана. По ночам с улиц убирали трупы и сразу же закапывали их в землю. Ни о какой дезинфекции не могло быть и речи: если вы заболевали, вам оставалось жить около двух недель. Люди думали, что болезнь вызывает загрязнённый воздух, который может быть очищен дымом, поэтому детям рекомендовали курить или нюхать губку, пропитанную уксусом.
Пандемия холеры (1817–1823 гг.)
Число жертв: один миллион
Причина: холерный вибрион
-1586513692086.jpg)
Мало каким народам удалось избежать встречи с этой опаснейшей бактерией, которая передавалась через загрязнённую фекалиями воду, вызывая сильную диарею и рвоту. Вспышка холеры, произошедшая в 1854 году в Лондоне, положила начало эпидемиологическим расследованиям, которые с тех пор проводятся в каждой подобной ситуации. Всё благодаря врачу Джону Сноу, который определил, что все заражённые пили воду из одной колонки. Как только её отключили, число заболевших пошло на убыль.
Жёлтая лихорадка (XIX век)
Число жертв: 150 тысяч
Источник заражения: комары

Эта вирусная инфекция является эндемичной для Южной Америки и стран Африки, расположенных к югу от Сахары. Болезнь, которую распространяли самки комаров, получила своё название из-за ярко-жёлтого оттенка, который приобретала кожа заражённого. В 1793 году жёлтая лихорадка охватила Филадельфию, тогдашнюю столицу США: погибло примерно 10% населения. В связи с этим президент Джордж Вашингтон и госсекретарь Томас Джефферсон решили перенести столицу в Вашингтон. Тогда никто точно не знал, как и почему происходит заражение. Только к 1900 году американские военные установили связь между болезнью и укусами комаров.
Испанский грипп (1918–1920 гг.)
Число жертв: 50 миллионов
Причина: вирус гриппа H1N1
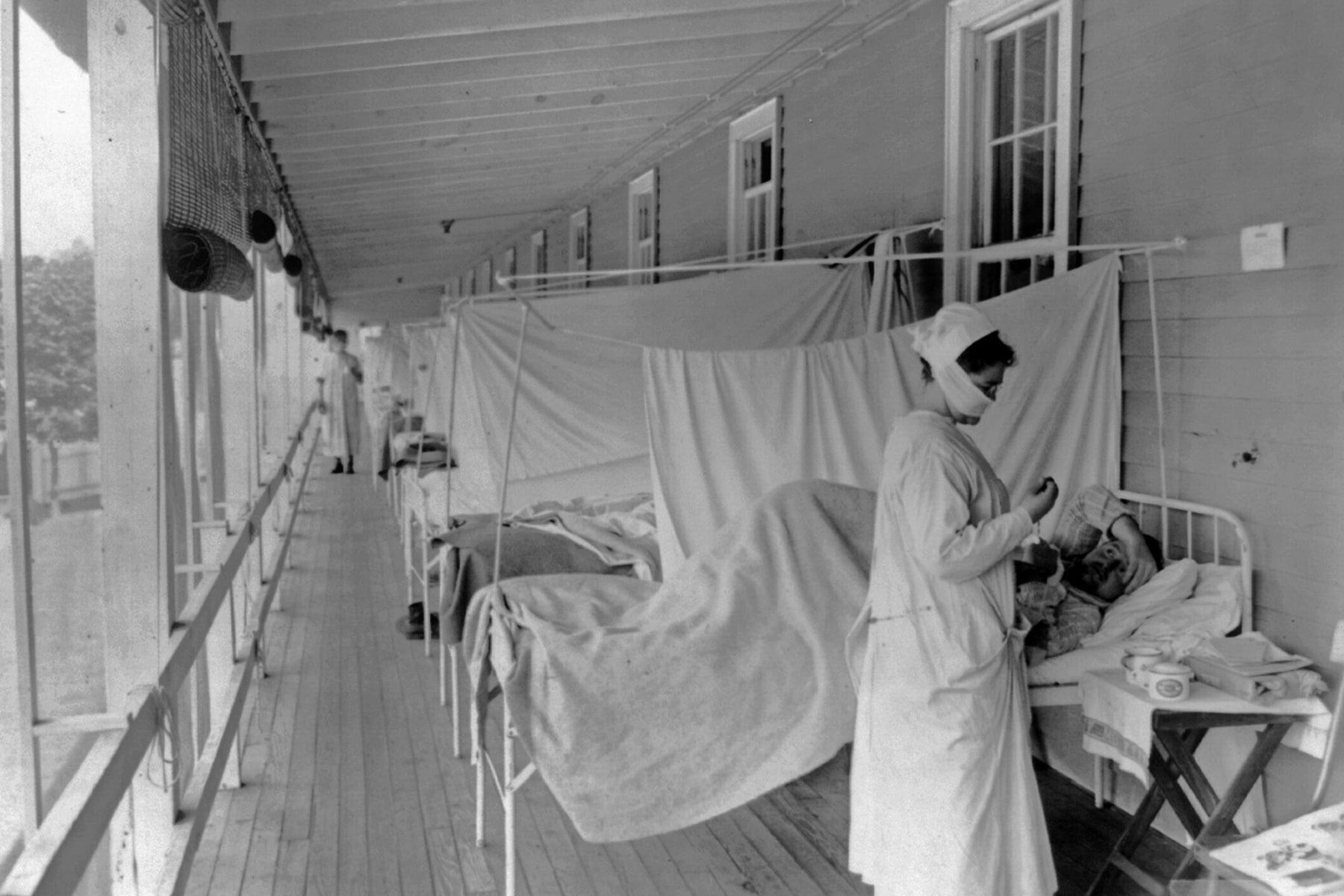
Пандемию CoViD-19 чаще всего сравнивают именно с испанкой — гриппом, который с 1918 по 1920 год поразил более 500 миллионов человек. Своё название болезнь получила из-за того, что Испания стала первой страной, раскрывшей миру реальные масштабы эпидемии. Жертвами испанки стали 50 миллионов человек (по некоторым оценкам, до 100 миллионов), что сделало её одной из самых массовых пандемий по количеству смертей.
Азиатский грипп (1957–1958 гг.)
Число жертв: один миллион
Причина: вирус гриппа H2N2
-1586515514728.jpg)
Когда в 1957 году микробиолог Морис Хиллеман прочитал в The New York Times статью о вспышке гриппа в Гонконге, в которой упоминались дети с остекленевшим взглядом, чутьё подсказало ему, что грядёт пандемия. Исследователь попросил, чтобы образцы вируса как можно скорее были отправлены в его лабораторию для разработки вакцины. Хотя в конечном итоге жертвами болезни стали 70 тысяч американцев, если бы не расторопность Хиллемана, число смертей только в США могло превысить один миллион.
Свиной грипп (2009 г.)
Число жертв: 200 тысяч
Причина: вирус гриппа H1N1

До того, как человечество столкнулось с CoViD-19, ему пришлось пережить пандемию свиного гриппа, который поразил более 20% населения Земли. Эпидемия была вызвана смесью нескольких штаммов, которые раньше никогда не взаимодействовали друг с другом. Наибольшему риску заражения были подвержены дети и молодёжь, в то время как пожилые люди оказались невосприимчивы к новому вирусу.
Информация подготовлена на основании электронных сообщений, опубликованных на сайтах ProMED-mail Международного сообщества по проблемам инфекционных болезней, CDC Центра по контролю и профилактике заболеваний США, Всемирной организации здравоохранения (далее – ВОЗ), государственного учреждения «Республиканский центр гигиены, эпидемиологии и общественного здоровья"
В ряде стран мира продолжает сохраняться сложная эпидемиологическая ситуация в мире по инфекционным заболеваниям, в том числе инфекциям, представляющим чрезвычайную ситуацию в области общественного здравоохранения, имеющую международное значение.
Объем мировых пассажирских авиаперевозок неуклонно растет, за текущее десятилетие зафиксирован рост количества авиапассажиров более чем в два раза, что ведет к увеличению миграционных потоков населения и, соответственно, к росту завозных случаев заболеваний во всем мире.
Новый тип коронавируса выявлен в Китайской Народной Республике.
Сообщения о вспышке неизвестной пневмонии в городе Ухань провинции Хубэй в Китае появились в конце декабря 2019 года. По информации ВОЗ, вспышку пневмонии в Китае вызвал новый тип коронавируса 2019-nCoV.
Коронавирусы – семейство из более чем 30 вирусов, которые могут вызывать инфекции, начиная от обычной простуды и заканчивая тяжёлым острым респираторным синдромом. Некоторые типы вирусов вызывают менее тяжёлые заболевания, в то время как некоторые, например, тот, который вызывает ближневосточный респираторный синдром – гораздо более опасные. Коронавирусы были выделены в 1965 году, поражают людей, домашних животных, свиней, крупный рогатый скот, птиц и способны провоцировать поражение дыхательной системы, желудочно-кишечного тракта, нервной системы. Известно, что инфекция передается от человека к человеку. Среди симптомов – высокая температура, кашель, одышка и затрудненное дыхание. В более тяжелых случаях, инфекция может вызвать пневмонию, тяжелый острый респираторный синдром, почечную недостаточность и даже смерть.
Большинство заболевших посещали оптовый рынок морепродуктов в городе Ухань. Текущие доказательства того, что передача от человека к человеку ограничена, указывают на то, что оценочная вероятность дальнейшего распространения в условиях сообщества низкая, но риск исключить нельзя.
По состоянию на 24 января 2020 года общее количество подтвержденных случаев 2019-nCoV составляет 650 (Китай – 633, преимущественно в г. Ухань, а также в Пекине, Шанхае и провинции Гуандун, Таиланд – 4, Гонконг –3, Макао – 2, Вьетнам – 2, Тайвань – 1, Япония – 1, Республика Корея – 1, Сингапур – 1, США – 1, Саудовская Аравия – 1), включая 25 случаев смерти.
Туристам, выезжающим в Китайскую Народную Республику, рекомендуется избегать:
- контактов с животными, птицами;
- посещения рынков морепродуктов, живой птицы и животных, ферм;
- употребления сырых или недостаточно термически обработанных продуктов животного происхождения, в том числе молока, яиц, мяса, птицы, морепродуктов;
- тесных контактов с людьми с симптомами острых респираторных инфекций;
С целью профилактики пневмонии и иных респираторных инфекций рекомендуется:
- мыть руки с жидким мылом и водой, использовать антисептические средства на спиртовой основе.
- проводить гигиену рук, особенно перед касанием рта, носа или глаз, а также после контакта с объектами окружающей среды (поручнями, дверными ручками), а также после кашля или чихания;
- при чихании или кашле прикрывать рот и нос бумажной салфеткой.
Ближневосточный респираторный синдром, вызванный коронавирусом (далее – БВРС-КоВ)
За период с 2012 года по 30 октября 2019 года ВОЗ получила уведомления о 2,5 тыс. лабораторно подтвержденных случаях инфицирования БВРС-КоВ в мире, из которых 857 закончились смертельным исходом.
За период с 1 по 31 октября 2019 года национальный координатор по Международным медико-санитарным правилам (ММСП) Саудовской Аравии представил уведомления о 15 новых случаях БВРС-КоВ, 6 из которых закончились смертельным исходом. Эти случаи были зарегистрированы в округах Ассир (5 случаев), Эль-Касим (3 случая), Эр-Рияд (6 случаев) и Таиф (1 случай).
У людей источником заражения БВРС-КоВ является прямой или опосредованный контакт с зараженными одногорбыми верблюдами. Установлены факты передачи БВРС-КоВ от человека к человеку.
При посещении Аравийского полуострова следует воздерживаться от непосредственных контактов с животными, в частности одногорбыми верблюдами, при посещении фермерских хозяйств, рынков или мест содержания животных, где имеет или может иметь место циркуляция вируса. Необходимо соблюдать общие правила гигиены, такие как систематическое мытье рук до и после прикосновения к животным и исключение контактов с больными животными.
Следует соблюдать правила гигиены при обращении с продуктами питания. Рекомендуется воздержаться от употребления сырого верблюжьего молока, а также верблюжьего мяса, не прошедшего надлежащую термическую обработку.
Чума
По информации Комитета по здравоохранению автономного района Внутренняя Монголия Китайской Народной Республики от 27.11.2019, на территории Маньчжурского природного очага чумы на фоне эпизоотии среди основного носителя инфекции – песчанок, зарегистрировано 4 случая чумы среди местного населения. Местные органы здравоохранения проводят комплекс мероприятий, направленных на недопущение распространения инфекции. Организовано медицинское наблюдение за контактными.
В 2019 году случаи чумы также были зарегистрированы в Монголии, на Мадагаскаре, в США, Демократической Республике Конго.
Справочно: чума является опасной природно-очаговой болезнью, которая передается человеку при непосредственном контакте с инфицированными животными (преимущественно грызунами) и через укус переносчиков – блох. Природные очаги чумы встречаются в Азии, Америке, Африке, на территории Российской Федерации. От человека к человеку чума может передаваться также воздушно-капельным путем (легочная форма).
На протяжении последних двух лет одной из наиболее актуальных проблем для мира и Европейского региона, в частности, является сложная эпидемиологическая ситуация по кори.
Согласно информации ВОЗ в 2018 году корью заболело более 353 тыс. человек. По состоянию на середину ноября 2019 года во всем мире было зарегистрировано уже более 413 тыс. случаев заболевания. Наибольшее количество случаев кори за период с ноября 2018 года по октябрь 2019 года отмечено на Мадагаскаре (148759 сл.), Украине (75084 сл.), Филиппинах (47915 сл.), Индии (38990 сл.), Нигерии (28102 сл.), Бразилии (19335 сл.), Казахстане (12334 сл.), Демократической Республике Конго (9112 сл.), Йемене (8020 сл.) и Таиланде (6689 сл.).
По данным ВОЗ, вспышки этой болезни являются причиной тысяч смертей в Демократической Республике Конго (за период 2019 года более 6,0 тыс. человек умерло), Мадагаскаре, Филиппинах, Судане, Таиланде и Украине, а также в других странах с низким охватом вакцинацией.
В странах Европейского региона за 10 месяцев 2019 года зарегистрировано более 101 тыс. случаев кори, т.е. корью заболело 109 человек из каждого 1 млн. жителей региона. При этом наиболее сложная эпидемиологическая ситуация отмечается в Украине, Казахстане, Кыргызстане, Грузии, Северной Македонии, Литве, Боснии и Герцеговине, Болгарии.
Основной причиной развития такой ситуации стали недостаточные охваты профилактическими прививками против кори населения разных стран.
Учитывая напряженную эпидемиологическую ситуацию как в сопредельных странах, так и на более отдаленных территориях, занос случаев кори был осуществлен в г.Минск. В 2019г. зафиксировано 50 случаев кори Импортирование кори в г.Минск в основном произошло из Украины, единичные случаи из Польши, стран Прибалтики, Филиппин и Египта. Среди заболевших в основном лица, не привитые против кори в соответствии с Национальным календарем профилактических прививок, в том числе по причине отказов.
Проведенные санитарно-противоэпидемические мероприятия, а также поддержание оптимальных уровней охвата плановыми прививками против кори подлежащих контингентов лиц, позволили предупредить распространение инфекции среди населения.
Специалисты напоминают: если Вы не знаете о своих прививках против кори и планируете поездки за пределы Республики Беларусь целесообразно уточнить прививочный статус и, при необходимости, сделать прививку; а в случае возвращения из поездки за границу и появления симптомов инфекционного заболевания (повышение температуры тела, сыпь, боли в горле, кашель, конъюнктивит), следует немедленно обращаться к врачу и акцентировать его внимание на недавнее возвращение из зарубежных стран.
Лихорадка денге
ВОЗ причисляет лихорадку денге к одной из 10 главных угроз для общественного здравоохранения в 2019 года из-за продолжающегося эпидемиологического неблагополучия. По оценкам ВОЗ, около 2,5 млрд. человек (40% населения мира), подвергаются риску заражения; ежегодно этой инфекцией заражаются почти 400 миллионов человек. Лихорадка денге является второй по частоте причиной лихорадки у европейских путешественников, возвращающихся из эндемичных стран. Распространению лихорадки денге способствуют развитие массового туризма в странах с субтропическим климатом, урбанизация и мобильность населения.
В текущем году на эндемичных территориях регистрируется рекордная заболеваемость лихорадкой денге. Особенно неблагоприятная эпидемиологическая ситуация отмечается в странах Юго-Восточной Азии, в ряде из них был ее распространение приняло масштабы эпидемии.
В регионах Южной и Юго-Восточной Азии вспышки лихорадки денге зарегистрированы в 23 странах. На Филиппинах по состоянию на ноябрь 2019 года зарегистрировано 332 тыс. случаев заболевания (превышает уровень предыдущего года в 2,1 раза), более 620 человек скончались. В стране с июля 2019 года объявлена чрезвычайная ситуация по лихорадке денге.
В Шри-Ланке зарегистрировано свыше 234 тыс. случаев, наиболее пострадавшими районами являются Коломбо, Гампаха и Галле. В Таиланде – 102,5 тыс. случаев, из них 110 летальных, большинство случаев заболевания отмечено в г. Бангкоке и его окрестностях. В Пакистане – 25 тыс. случаев, 42 – летальных исхода.
Не менее 50 человек умерли во Вьетнаме за 10 мес. 2019 года от лихорадки денге и ее осложнений: это в пять раз больше, чем за тот же период годом ранее. Всего с января по ноябрь 2019 года в стране было зарегистрировано 200 тыс. случаев заражения, что в три раза больше, чем в прошлом году. Сейчас заболевшие есть во всех 63 провинциях Вьетнама и риск более широкого распространения лихорадки оценивается как очень высокий.
Ухудшение эпидемиологической ситуации по денге наблюдается в Бангладеш, где с начала года зарегистрировано более 100 тыс. случаев заболеваний, более 140 из них закончились летальным исходом.
В Малайзии около 150 человек погибли из более 108 тыс. заразившихся.
В 2019 году случаи заболевания лихорадкой денге отмечены в 12 странах Африки. Крупные вспышки болезни зарегистрированы на острове Реюньон (75,8 тыс. случаев) и в Танзании (6,9 тыс.).
В странах Европы ежегодно регистрируется более 2-х тыс. завозных случаев. Преобладают заносы из стран Юго-Восточной Азии (51%), на Центральную Азию приходится 17%, Латинскую Америку – 15%, страны Карибского бассейна – 9%, Африку – 5%.
Случаи заболевания лихорадкой денге вследствие местной передачи выявлены в 3-х странах Европы: Испания, Италия, Франция.
Заболеваемость холерой в мире.
По данным ВОЗ с начала 2019 года в 26-ти странах мира число заболевших холерой составило свыше 25,9 тыс. человек, из них 735 закончились летальным исходом, с подозрением на холеру зарегистрированы более 129 тыс. случаев.
Наибольшее число заболевших (более 23 тыс.) приходится на страны Африканского континента (Демократическая Республика Конго (11,1 тыс.), Нигерия (свыше 5 тыс.), Сомали (1,6 тыс.), Кения (1,1 тыс.). В двух штатах на северо-востоке Нигерии (Адамава и Борно) продолжаются вспышки холеры, где зарегистрировано более 2 тыс. случаев заболеваний, в том числе с летальным исходом. Эпидемиологическая ситуация осложняется нехваткой чистой воды.
Особое значение среди мер профилактики заражения холерой имеют личная гигиена, обеззараживание воды и обработки пищевых продуктов, что может быть достигнуто кипячением воды и хорошей проваркой пищевых продуктов.
Птичий грипп в Польше
Вспышка высокопатогенного гриппа птиц, вызванного вирусом гриппа A(H5N8) зафиксирована в Польше недалеко от границы с Республикой Беларусь и Украиной. В гмине Усцимов в Люблинском воеводстве поражены четыре фермы, пало около 40 тысяч индюков и цесарок. В регионе ограничили передвижение грузового транспорта, перевозящего птицу и мясо, был произведен забой содержавшейся птицы. В Великопольском воеводстве вирус обнаружен на ферме в населенном пункте Тополя Оседле, где содержались 65 тысяч кур. Вокруг очагов заболевания образованы 10-километровые зоны, где проводятся ветеринарные ограничительные мероприятия по ликвидации эпидемии заболевания среди птиц. Предполагается, что вирус могли занести дикие птицы, которые не улетели на юг из-за аномально теплой погоды.
В настоящее время отсутствуют сведения об опасности данного штамма вируса гриппа для человека, случаев заболевания гриппом, вызванным указанным возбудителем, среди населения не зарегистрировано.
Вместе с тем, лицам, совершающим поездки в затронутые птичьим гриппом страны, рекомендуется:
избегать контакта с домашней и дикой птицей в домашних хозяйствах, рынках и местах массового скопления птицы на открытых водоемах;
избегать контакта с мертвыми птицами или дикими птицами, проявляющими признаки болезни (дискоординация движений – вращательное движение головой, искривление шеи, отсутствие реакции на внешние раздражители и угнетенное состояние, цианоз, опухание и почернение гребня и сережек, а также затрудненное дыхание).
Не рекомендуется покупать для питания мясо птиц, полуфабрикаты из мяса птицы и яйца в местах несанкционированной торговли.
ВЫВОДЫ И РЕКОМЕНДАЦИИ:
1. Неблагополучие по кори в мире и непосредственно в Европейском регионе создает дополнительные риски осложнения эпидситуации в нашей стране.
2. Сохраняется вероятность завоза и ограниченного распространения БВРС-КоВ из стран Ближнего Востока (Королевство Саудовская Аравия, Катар, Иордания, Объединенные Арабские Эмираты).
3. Условия для заражения лихорадкой денге, желтой лихорадкой и другими инфекциями, передающимися кровососущими насекомыми, на территории Республики Беларусь отсутствуют, однако возможен завоз этих инфекций из стран, в которых регистрируются случаи заболеваний.
4. Существует риск завоза холеры из стран, где складывается сложная эпидемиологическая ситуация по этой инфекции (устойчивая тенденция роста заболеваемости, регистрация крупных вспышек и эпидемий в ряде стран Африки и Азии, странах Карибского региона).
5. После посещения провинции Хубэй Китая существует вероятность заноса нового штамма коронавируса заболевшими (особенно при отсутствии симптомов).
В целях профилактики инфекционных и паразитарных заболеваний необходимо соблюдать меры предосторожности (особенно при нахождении в странах с тропическим климатом):
- Соблюдать правила личной гигиены, как можно чаще мыть руки с мылом, использовать антисептики для рук (при отсутствии такой возможности использовать влажные салфетки), регулярно проветривать помещения, делать влажную уборку помещений.
- Во время путешествия риск укусов комарами может быть снижен путем применения эффективных репеллентов при нахождении вне помещений. Находясь на открытом пространстве, следует надевать одежду, максимально закрывающую открытые части тела. Необходимо применять физические барьеры от комаров: жилье с кондиционированием, сетки, закрытые двери, окна, оконные противомоскитные сетки в помещениях.
- Необходимо внимательно относиться к выбору пищи, которая должна быть термически обработана; не покупать пищу в случайных местах, вне торговых объектов.
- Употреблять для питья, чистки зубов, мытья овощей и фруктов только бутилированную или кипяченую воду.
- Избегать любого контакта с дикими грызунами, животными, птицами.
- Использовать для купания только водоемы, разрешенные для организованного отдыха. При купании в открытых водоемах, плавательных бассейнах избегать попадания воды в полость рта. Не ходить по песку, траве босиком.
- Обязательно сделать прививку против желтой лихорадки в случае совершения поездок в эндемичные по желтой лихорадке районы.
- Гражданам, планирующим поездки в страны с высокой заболеваемостью корью, не болевшим корью ранее, не привитым против этой инфекции, рекомендуется не менее, чем за две недели до поездки, привиться от кори.
- В случае появления симптомов острой респираторной инфекции (повышение температуры тела, насморк, кашель), необходимо обращаться за медицинской помощью в организацию здравоохранения по месту жительства, сообщить информацию о посещенных странах и сроках пребывания.

Распространение нашумевшего коронавируса из Китая становится очередной вехой в истории эпидемий. Они не давали человечеству покоя на протяжении многих веков, а две самые страшные – чума и оспа – унесли миллионы жизней, отпечатавшись в образах культуры. С начала XXI столетия по миру также прокатились несколько волн пандемий: птичий и свиной грипп, атипичная пневмония (SARS), ближневосточный респираторный синдром (MERS), лихорадка Эбола.
Между эпидемиями прошлого и настоящего можно заметить взаимосвязь: все они появились в результате циркуляции вируса внутри животного мира. Есть почва для беспокойства и в связи с фактором глобализации: болезнь, зародившаяся в отдаленных уголках мира, способна на следующий день постучать в дверь к каждому из нас.

Только огонь гарантированно пресекал чуму: крупные костры очищали воздух и препятствовали потокам зараженного ветра
Print Collector / Vostock Photo
Последняя на сегодняшний день крупная эпидемия – лихорадка Эболы 2014–2015 годов. Она бушевала преимущественно в Западной Африке, носителями вируса выступали фруктовые летучие мыши, передавшие его другим животным, а те – человеку. Болезнь сопровождалась кровотечением, смерть наступала в результате обезвоживания или низкого артериального давления. На пике вспышки Эболы заразились около 28 тысяч человек. Жертвы составили 11 тысяч.
Коронавирус ближневосточного респираторного синдрома (MERS, 2012 год) также распространялся через летучих мышей. Он отличался лихорадочными симптомами, перетекающими в тяжелую вирусную пневмонию. Всего MERS заразилось около 2,5 тысячи человек, погибло около 900.
Атипичная пневмония, или тяжелый острый респираторный синдром (SARS), появилась в Китае в 2002 году. Исследования показали, что источником заболевания стали циветты – мелкие млекопитающие. Симптомы напоминали грипп или пневмонию, вызывая серьезные осложнения. Из 8 тысяч заболевших погибло около 800 человек.
Свиной и птичий грипп определяется как зоонозный – то есть также передаваемый от животных человеку. Птичьим гриппом в 2003–2008 годах заразился 361 человек (227 погибло). Вспышка свиного гриппа произошла в 2009‑м в Мексике и США: 255 тысяч инфицированных, почти 3 тысячи жертв. Тогда Всемирная организация здоровья (ВОЗ) присвоила заболеванию статус пандемии.
При этом во всех случаях наибольший процент смертей приходится на людей старше 50 лет, а также на пациентов с ослабленным иммунитетом, недавно перенесших другие болезни. Суммарно все перечисленные вирусы унесли жизни примерно 15 тысяч человек. Для сравнения: отчеты ВОЗ о сезонном гриппе сообщают до 5 миллионов случаев тяжелого заболевания в год и до 650 тысяч смертей. Однако к гриппу мы привычны…

Vintage / Space / Vostock Photo
Последняя крупная вспышка чумы случилась во второй половине XIX века в Центральном Китае, и корабли с поездами также мгновенно разнесли эпидемию по миру. Схема распространения вируса всегда была примерно одинакова: инфицированные особи грызунов или их паразитов проникали в людские поселения, а дальше люди уже сами разносили мор в доступных направлениях.
Чумное заражение протекало чрезвычайно быстро, воспаляя лимфоузлы под мышками и в паху, образуя в этих местах так называемые бубоны, иногда скрытые. У зараженного могло не быть практически никаких ярких внешних признаков заболевания, но он все равно умирал в течение нескольких часов. Так, в иллюстрированной рукописи XV века, часослове герцога Беррийского, изображено, как люди умирают в мгновение ока, склоняясь на землю во время крестного хода в Риме.
При этом из-за интоксикации, поражавшей центральную нервную систему, поведение зараженных резко менялось. У некоторых это выливалось в сильное возбуждение (отсюда чумные пляски и пиры), у других – в сонливость и безразличие, у третьих – в тревогу и болезненную лихорадочность.
Так, в период второй пандемии чумы в Европе было популярно движение флаггеллянтов – бичующихся мирян, неистово наказывающих свою плоть в попытке найти в этом спасение от болезни и искупление собственных грехов. Они устраивали шествия, передвигаясь из города в город, нередко при этом перенося с собой мор.
Лекарства от чумы не появлялось вплоть до конца XIX века. Спасения попросту не было. Эпидемия приходила внезапно, и во многих ситуациях люди до последнего отказывались верить в ее начало. Слухи высмеивались, слова очевидцев подвергались сомнению, а когда становилось поздно, люди в спешке массово покидали зараженное место.
Единственным надежным способом предотвращения заразы была изоляция. Так, в XII веке Венеция, будучи одним из крупнейших торговых городов, соединяла морские и караванные пути Западной Европы и Востока. О начале эпидемии венецианцы узнали из уст купцов, за которыми мор следовал по пятам. Узнав о надвигающейся болезни, они принудительно заставляли торговые суда задержаться перед прибытием в город на 40 дней (quaranta giorni).
Если чума действительно была на корабле, то за отведенный срок это проявлялось. Нередко венецианцам приходилось сжигать подобные суда при попытке пристать к городу. В результате они смогли выиграть себе около двух месяцев перед началом второй чумной эпидемии. В современности этот прием перерос в стандартную антиинфекционную практику – карантин.
Свой вид карантина придумали в Англии: дом больного помечался крестом, и если до окончания сорока дней отчуждения он выходил на улицу, то был обязан нести перед собой четырехфутовую палку с белой тряпкой, предупреждая остальных горожан о заразе. Кстати, во многих городах страны отсутствовала система канализации, и отходы сбрасывались непосредственно перед домами. Однако в целях упреждения эпидемии за чистотой пытались следить: горожанам приказывалось ежевечерне омывать улицы водой, постоянно подметать и чистить стоки, вывозить мусор. Хотя бывали и не столь действенные указы. В 1563 году мэр Лондона нанял обученных людей, призванных вылавливать и уничтожать всех бродячих собак начиная с 10 ночи и до раннего утра. Градоначальник был уверен, что именно они распространяют заразу из города в город.
По большому счету, только огонь гарантированно пресекал чуму: крупные костры очищали воздух и препятствовали потокам зараженного ветра. Сжигались одежда зараженных и тела погибших. Правда, в разгар эпидемии всех сжечь не успевали. Многие люди оставались на улицах не похороненными, так как копать могилы было некому.
В целом, не имея надежных способов защиты, люди искали спасение в своей вере в высшие силы. Было распространено глотание освященных образков, защищающих человека изнутри. Разные целители, знахари и чародеи продавали сушеные части животных, травы и ягоды, якобы помогающие бороться с неизбежностью.
Возбудитель чумы впервые был выявлен во время третьей пандемии в Центральном и Южном Китае одновременно двумя бактериологами: французом Александром Йерсеном и японцем Сибазабуро Китазато. Француз смог предоставить более точный и подробный анализ выявленной бактерии, поэтому она носит его имя – Yersinia pestis.
Изначально бактерия служила важным регулятором популяции грызунов. Исследования с применением радиоактивного углерода показали, что некоторые системы нор и туннелей сурков имеют многовековую историю, позволяя возбудителю инфекции свободно множиться, создавая угрозу эпидемии при миграции животных. Блохи, которые обитают в мехе грызунов, способны заразить человека при близком контакте.
Вакцина от чумы была разработана в 1896 году русским ученым Владимиром Аароновичем Хавкиным. В тот момент Хавкин работал в Индии в качестве государственного бактериолога и уже изобрел вакцину от бушевавшей тогда эпидемии холеры. Во время чумной вспышки он смог создать защиту и от этой болезни, доказав безопасность и действие вакцины на себе. Вплоть до появления антибиотиков вакцина Хавкина оставалась единственным способом борьбы с чумой.
Звон поразительный издал серебряный лук стреловержца.
В самом начале на месков напал он и псов празднобродных;
После постиг и народ, смертоносными прыща стрелами;
Частые трупов костры непрестанно пылали по стану.
Итальянский художник Беноццо Гоццоли в XV веке изображает чуму в виде стрел в руках Бога-отца, которые он мечет в людей, несмотря на просьбы Марии и Христа. В иконографии часто встречается изображение мучающегося человека, пораженного стрелами в области подмышек и паха, так как именно там появлялись чумные бубоны.
Но вот с методикой лечения пациентов все было не столь хорошо. Чумные доктора зачастую могли только вскрыть бубоны, удалив омертвевшие ткани с помощью банок, пиявок или примитивной хирургии. Дальнейшие рекомендации сводились к проветриванию помещений, качественной пище, свежей воде. Естественно, ситуацию это никак не меняло.
Однако чума не длилась веками, пиковые периоды проходили за несколько десятков лет. Непременным атрибутом средневековой жизни стало другое заболевание – оспа.
Палеопатологи – ученые, изучающие характер и особенности болезней по древним останкам, – считают, что оспа была известна человечеству еще шесть тысяч лет назад. Первая зафиксированная эпидемия в Европе относится к VI веку. Распространяясь из Африки и Азии, вирус оспы настолько прочно обосновался в средневековой жизни, что почти каждый хотя бы раз ею переболел.
Еще после первых локальных эпидемий оспы в Древнем Китае и Индии местные знахари видели различие в стадиях болезни. Так как смертность от вируса не была стопроцентной, множество людей, перенеся его, получали стойкий иммунитет. Для того чтобы вызвать легкую форму заболевания и как следствие уберечься от более тяжелых проявлений, целители древности использовали вариоляцию – активный образчик простой уличной оспы, взятой от зараженного: отсохший нарост, жидкость из нарыва и так далее.
Постепенно английские врачи обратили внимание на вирус коровьей оспы. Многие доярки перенимали животный вирус от своих коров, перенося его довольно легко и безболезненно. Но что самое важное, они получали при этом иммунитет от оспы человеческой. Также было замечено, что в кавалерийских полках, где солдаты постоянно контактируют с лошадьми, заболевших оспой было гораздо меньше, а течение болезни шло в разы быстрее и незаметнее. Но врачебное сообщество того времени не верило в идентичность животного и человеческого вирусов.
В конце концов в 1796 году врач Эдвард Дженнер решился на публичный эксперимент по прививке коровьей оспы здоровому человеку, и он увенчался успехом: человеческая оспа подопытному не привилась. К началу XIX века прививка от оспы приобрела широкую известность. Вакцинация происходила на флоте и в армии, так как прежде именно войска больше всего страдали от этой болезни. К XX веку вирус оспы был практически уничтожен по сравнению с масштабами Средневековья.
Авторы медицинских пособий и трактатов того времени даже не считали нужным описывать эту болезнь, так как она была известна повсеместно. Про оспу сочиняли пословицы, сравнивая ее неотвратимость с неизбежностью любви. Ежегодно от оспы в Европе умирало 1,5 миллиона человек. А испанские конкистадоры в XVI веке завезли вирус на американский материк, что стало одной из причин окончательного уничтожения цивилизации майя.
Несмотря на масштабы эпидемии, вирус оспы распространялся довольно медленно. Скоростного транспорта не имелось, поэтому зараженный человек зачастую был вынужден остановиться там, где его застала болезнь. Именно поэтому, несмотря на долгую историю вируса, до XV века существовали лишь отдельные вспышки. Для сравнения: смертность от чумы оценивается примерно в 98%, в то время как от тяжелых стадий оспы люди умирали в 30–50% случаев.
Попав в организм и распространяясь по дыхательным путям, вирус оспы размножался и в конце концов достигал кожного покрова в виде увеличивающейся сыпи. Если в оспяные пятна проникали микробы, то они воспалялись, и начиналось отмирание тканей. Следующей стадией была сливовая оспа (слияние нескольких пятен в одно большое), а последней – знаменитая черная оспа (возникновение подкожных кровотечений). Ход болезни характеризовался сильной головной болью, тошнотой и высокой температурой тела.
Постепенно было замечено, что переболевший оспой получает иммунитет к повторным заражениям вирусом. Таким образом и был выработан главный метод борьбы с болезнью: превентивное заражение – вакцинация. В 2014 году, по данным ВОЗ, запасы вируса натуральной оспы были окончательно уничтожены.
Появление в XX веке антибиотиков практически исключило угрозу летального исхода от чумы, тифа и множества других, прежде смертельных заболеваний. На все это можно возразить, что современные вирусы гораздо сложнее и поначалу не имеют работающей вакцины, способной защитить зараженного.
И все же есть разница между паническим страхом Средних веков и сознательной осторожностью современного человека. Мы проделали многовековой путь в этом мире: от созерцания в страхе природных катаклизмов до небоскребов, атомной электроэнергии и полетов в космос. Каждая из этих вершин казалась недосягаемой, требовала жертв и свершений, но в итоге была покорена. Важно об этом помнить и не терять голову перед кажущейся громадой бед и коллапсов.
Читайте также:


