Эпидемический потенциал природных очагов чумы по айкимбаева
Это связано с наличием на его территории природных очагов особо опасных инфекций.
Более 40% территории страны составляют очаги чумы общей площадью более 1 млн кв. км. Имеется тенденция к расширению данных очагов за 30 лет более чем на 100 тыс. кв. км. При этом площадь природных очагов чумы в Казахстане составляет половину от их территории в целом по СНГ.
Последняя вспышка чумы отмечалась в 2003 году. С этого периода ни одного случая заболевания чумой не было отмечено.
В то же время имеются случаи заболевания другими особо опасными инфекциями, в том числе холерой, конго-крымской лихорадкой, сибирской язвой, туляремией и бруцеллезом.
С учетом этого для страны важное значение имеет функционирование специальных институтов и учреждений, занимающихся предупреждением распространения особо опасных инфекций.
В Казахстане этими вопросами занимаются Казахский научный центр зоонозных и карантинных инфекций имени Масгута Айкимбаева в Алматы, НИИ проблем биологической безопасности в Отаре, Национальный референтный центр по ветеринарии в Астане, а также Национальный центр биотехнологий.
Большое значение для обеспечения эпидемиологического контроля имеют 9 противочумных станций, в том числе Араломорская, Актюбинская, Атырауская, Жамбылская, Кызылординская, Мангистауская, Уральская, Талдыкорганская и Шымкентская ПЧС.
Помимо этого действует 46 отделений ПЧС, которые в совокупности обеспечивают эпидемиологический контроль на местах.
История ПЧС в Казахстане берет начало с 1909 года, когда было организовано первое противочумное учреждение на территории Волго-Уральского песчаного очага чумы в ханской ставке Букеевской Орды – Урде. В течение 5 лет на территории Западного Казахстана уже функционировало 6 таких подразделений.
Вторая волна создания противочумных станций произошла в 30-х годах после вспышек чумы, затем в 50–60-х годах.
Основной целью работы противочумных организаций Казахстана является обеспечение санитарно-эпидемиологического благополучия населения страны по особо опасным инфекционным заболеваниям.
ПЧС проводят:
эпидемиологический и эпизоотологический мониторинг и участвуют в санитарно-противоэпидемических (профилактических) мероприятиях в соответствии с эпидемиологической ситуацией и прогнозом эпизоотической активности природных очагов чумы и других природно-очаговых и зоонозных заболеваний;
полевую дератизацию и дезинсекцию при выявлении эпизоотии чумы в рамках ежегодных объемов;
иммунизацию против чумы контингентов высокого риска заражения, организацию медицинского наблюдения за населением и выявление лиц, подозрительных на заболевание чумой, а также эффективного проведения поселковой дератизации и дезинсекции;
ежегодную оценку эпидемического потенциала отдельных участков природных очагов чумы в сочетании с ней природно-очаговых и зоонозных инфекционных заболеваний с целью рационального использования сил и средств при обеспечении государственного санитарно-эпидемиологического надзора;
оперативную корректировку и перераспределение объемов санитарно-профилактических мероприятий и лабораторных исследований на чуму и другие особо опасные природно-очаговые и зоонозные инфекционные заболевания в случае изменения эпидемиологической ситуации и прогноза эпизоотической активности их природных очагов;
экспертную оценку территорий природных очагов чумы, предназначенных для использования в хозяйственных, промышленных, строительных и рекреационных целях.
Об актуальности деятельности ПЧС говорит тот факт, что чума и иные опасные инфекции могут носить характер так называемых спящих инфекций.
В течение 15 лет в Казахстане не зарегистрировано ни одного случая заражения чумой. Стабилизировалась эпидемиологическая обстановка и по холере, в стране регистрируются только единичные случаи заболевания, вызванные холерными вибрионами non О1серогруппы.
Сейчас для многих людей чума – забытая история. Лишь узкий круг специалистов-чумологов знает о жестоких эпидемиях этой болезни, вспыхивавших на территории СНГ.
Примером этого является эпидемическое распространение чумы на Мадагаскаре в 2017 году, где нет противочумной службы, способной выполнить весь комплекс профилактических и ликвидационных мероприятий. А также ситуация по холере в ряде стран еще одно подтверждение этому (продолжающаяся с октября 2010 года по настоящее время холера на Гаити, более 1 млн больных холерой в Йемене за прошедший 2017 год).
В 2014–2016 годах на территории Российской Федерации (РФ) в горно-алтайском высокогорном очаге чумы были зарегистрированы случаи заражения. Благодаря противочумной службе РФ противоэпидемические мероприятия были проведены своевременно и в полном объеме.
В этой связи Правительством принят план по обеспечению эпидемиологического благополучия на территории острова, включающий комплекс профилактических и научно-исследовательских мероприятий. Предполагается возобновить научные экспедиции на остров.
З. Б. ЖУМАДИЛОВА,
главный специалист управления
эпидемиологического надзора
комитета охраны общественного здоровья МЗ РК
Полный текст:
Выполнена оценка эпидемической активности природных очагов чумы мира, в том числе стран СНГ и Российской Федерации, в 2000–2018 гг. Установлено, что в 2010–2018 гг. эпидемические проявления имели место в природных очагах чумы, в которых основными носителями являются синантропные (черная, многососковая крысы) и промысловые (сурки, суслики, луговые собачки) виды грызунов. Отмечено сохранение низкой эпизоотической активности равнинных природных очагов чумы на территории Российской Федерации. В 2018 г. эпизоотии чумы выявлены на территории Горно-Алтайского высокогорного и Тувинского горного природных очагов на общей площади 2641 км 2 . Выделено 13 штаммов основного подвида и 6 штаммов алтайского подвида чумного микроба. Показана перспективность использования ГИС -технологий для совершенствования эпидемиологического надзора за чумой в Российской Федерации. Обоснован эпизоотологический прогноз на сохранение в 2019 г. напряженной эпидемиологической обстановки в Кош-Агачском районе Республики Алтай и в Монгун-Тайгинском, Овюрском и Тес-Хемском кожуунах Республики Тыва. Отмечена высокая вероятность сохранения сложной эпизоотической и эпидемиологической обстановки в южной и центральной частях пустынной зоны Республики Казахстан, в высокогорных районах Республики Кыргызстан. Также отмечено сохранение эпидемических рисков для территорий стран Африки (Республика Мадагаскар), Южной (Перу, Боливия) и Северной (США) Америки, Китая, Монголии.
Российская Федерация, 410005, Саратов, ул. Университетская, 46
Российская Федерация, 127994, Москва, Вадковский переулок, дом 18, строение 5 и 7
Российская Федерация, 127490, Москва, ул. Мусоргского, 4
Республика Казахстан, 050054, Алматы, ул. К апальская, 14
1. Онищенко Г.Г., Кутырев В.В., Кривуля С.Д., Федоров Ю.М. Стратегия борьбы с инфекционными болезнями и санитарная охрана территорий в современных условиях. Проблемы особо опасных инфекций. 2006; 2:5–9.
3. Попов Н.В., Безсмертный В.Е., Удовиков А.И., Кузнецов А.А., Слудский А.А., Матросов А.Н., Князева Т.В., Федоров Ю.М., Попов В.П., Гражданов А.К., Аязбаев Т.Э., Яковлев С.А., Караваева Т.Б., Кутырев В.В. Влияние современного изменения климата на состояние природных очагов чумы России и других стран СНГ . Проблемы особо опасных инфекций. 2013; 3:23–8. DOI: 10.21055/0370-1069-2013-3-23-28.
6. Попова А.Ю., Кутырев В.В., Щербакова С.А., Ежлова Е.Б., Демина Ю.В., Пакскина Н.Д., Топорков В.П., Попов В.П., Сизова Я.В., Ерошенко Г.А., Бугоркова С.А., Щуковская Т.Н., Карнаухов И.Г., Осина Н.А., Поршаков А.М., Шарова И.Н., Удовиченко С.К., Иванова А.В. Вспышка легочной чумы на о. Мадагаскар в 2017 г. Проблемы особо опасных инфекций. 2017; 4:5–14. DOI: 10.21055/0370-1069-2017-4-5-14.
7. Неронов В.М., Малхазова С.М., Тикунов В.С. Региональная география чумы. Итоги науки и техники. Серия Медицинская география. М.; 1991. 230 с.
8. Berger S. Infectious Diseases in China. Plague. Gideon Informatics; 2017. P. 521.
9. Kugeler K.J., Staples J.E., Hinckley A.F., Gage K.L., Mead P.S. Epidemiology of human plague in the United States, 1900–2012. Emerg. Infect. Dis. 2015; 21:16–22. DOI: 10.3201/eid2101.140564.
10. Gage К.L., Dennis D.T., Orloski K.A., Ettestad P., Brown T.L., Reynolds P.J., Pape W.J., Fritz C.L., Carter L.G., Stein J.D. Cases of Cat-Associated Human Plague in the Western US, 1977–1998. Clin. Infect. Dis. 2000; 30(6):893–900. DOI: 10.1086/313804.
11. Runfola J.K., House J., Miller L., Colton L., Hite D., Hawley A., Mead P., Schriefer M., Petersen J., Casaceli C., Erlandson K.M., Foster C., Pabilonia K.L., Mason G., Douglas J.M. Jr; Centers for Disease Control and Prevention (CDC). Outbreak of Human Pneumonic Plague with Dog-to-Human and Possible Human-to-Human Transmission – Colorado, June–July 2014. MMWR Morb. Mortal. Wkly Rep. 2015; 64(16):429–34.
12. Bevins, S.N., Tracey, J.A., Franklin, S.P., Schmit, V.L., MacMillan, M.L., Gage, K.L., Schriefer M.E., Logan K.A., Sweanor L.L., Alldredge M.W., Krumm C., Boyce W.M., Vickers W., Riley S.P., Lyren L.M., Boydston E.E., Fisher R.N., Roelke M.E., Salman M., Crooks K.R., VandeWoude, S. Wild felids as hosts for human plague, Western United States. Emerg. Infect. Dis. 2009; 15(12):2021–4. DOI: 10.3201/eid1512.090526.
13. Адъяасурэн З., Цэрэнноров Д., Мягмар Ж., Ганхуяг Ц., Отгонбаяр Д., Баяр Ц., Вержуцкий Д.Б., Ганболд Д., Балахонов С.В. Современная ситуация в природных очагах чумы Монголии. Дальневосточный журнал инфекционной патологии. 2014; 25:22–5.
15. Никитин А.Н., Марамович А.С., Базанова Л.П., Окунев Л.П., Косилко С.А., Иннокентьева Т.И., Воронова Г.А. Эпизоотологическая характеристика природных очагов чумы Китая (обзор литературы). Медицинская паразитология и паразитарные болезни. 2009; 1:51–8.
16. Pengfei Ge, Jinxiao Xi, Jun Ding, Fachang Jin, Hong Zhang, Limin Guo, Jie Zhang, Junlin Li, Zhiqiang Gan, Bin Wu, Junrong Liang, Xin Wang. Primary case of human pneumonic plaque occurring in a Himalayan marmot natural focus area Gansu Province, China. Int. J. Infect. Dis. 2015; 33:67–70. DOI: 10.1016/j.ijid.2014.12.044.
17. Reihm J.M., Vergnaud G., Kiefer D., Tserennorov D., Otgonbaatar D., Tungalag K., Zoller L., Wolfel R., Le Fleche P., Scholz H.C. Yersinia pestis Lineages in Mongolia. PloS One. 2012; 7(2):e30624. DOI: 10.1371/journal.pone.0030624.
18. Tan J., Liu Y., Shen E., Zhu W., Wang W., Li R., Yang L. The Atlas of Plague and Its Environment in the People`s Republic of China. Huan Jing Ke Xue. 2002; 23(3):1–8. PMID: 12145922.
19. Балахонов С.В., Корзун В.М., Вержуцкий Д.Б., Чипанин Е.В., Михайлов Е.П., Денисов А.В., Глушков Э.А., Акимова И.С. Особенности эпизоотической активности горных природных очагов чумы Сибири в XXI веке. Национальные приоритеты России. 2014; 3(13):7–10.
22. Kutyrev V.V., Eroshenko G.A., Motin V.L., Nosov N.Y., Krasnov J.M., Kukleva L.M., Nikiforov K.A., Al’khova Z.V., Oglodin E.G., Guseva N.P. Phylogeny and classification of Yersinia pestis through the lens of strains from the plague foci of Commonwealth of Independent States. Front. Microbiol. 2018; 9:1106. DOI: 10.3389/fmicb.2018.01106.
23. Кузнецов А.А., Матросов А.Н., Поршаков А.М., Слудский А.А., Ковалевская А.А., Топорков В.П. Принципы картографической дифференциации и эпидемиологического районирования природных очагов чумы для задач оценки и минимизации рисков здоровью населения. Анализ риска здоровью. 2018; 4:96–104. DOI: 10.21668/health.risk/2018.4.11.
24. Поршаков А.М., Яковлев С.А., Попов Н.В., Лопатин А.А., Зенкевич Е.С. Свидетельство о государственной регистрации базы данных. № 2017620781. Эпизоотическая активность природных очагов чумы Российской Федерации. 2017.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Эпидемический очаг в ЧС это территория, на которой имеются заболевания людей инфекционными болезнями , возникшие за короткие сроки вследствие воздействия опасных факторов ЧС и наличие в окружающей среде условий. способствующих дальнейшему распространению инфекции.
Динамика эпид. очагов определяется временными границами и характеристикой 4-х факторов:
· наличием инфекционных больных среди пострадавшего населения и возможностью распространения ими возбудителей;
· пораженными, нуждающимися в госпитализации, оцениваемыми с точки зрения риска заражения;
· здоровым населением, контактировавшим с инфекционными больными, нуждающимися в обсервации и наблюдении, оцениваемым с точки зрения риска заражения;
· внешней средой, представляющей инфекционную опасность.
При разнообразной инфекционной патологии для определения сроков активности эпид. очага максимальный инфекционный период оказывается недостаточным. При заболевании людей с низкой манифестностью второй пик распространения инфекции может возникнуть через 2-3 инкубационных периода после первого за чет передачи возбудителя лица. у которых инфекция протекала в бессимптомной форме. Поэтому при определении временных границ эпид. очага необходимо учитывать наличие носителей.
Эпид. очаг в районах ЧС имеет следующие особенности:
· массовое заражение людей и формирование множественных очагов за счет активации механизмов передачи возбудителей инфекции в зонах катастроф;
· длительность действия очага (особенно природно-очаговых инфекций) за счет продолжительности заражающего действия невыявленных источников;
· сокращение инкубационного периода в результате постоянного контакта с невыявленными источниками инфекции, снижения резистентности и большой инфицирующей дозой возбудителей;
· отсутствие защиты населения и пораженных от контакта с заразными больными в связи с несвоевременной изоляцией инфекционных больных;
· наличие различных клинических форм инфекционного заболевания и несвоевременности диагностики.
Нозоареал это территория распространения какого-либо заболевания.
Выделяют два типа ареалов инфекционных болезней: повсеместный и региональный.
Повсеместное заражение характерно для большинства антропонозных и зооантропонозных инфекций (антропонозы -брюшной тиф, паратифы, вшивый сыпной и возвратный тифы, вирусные гепатиты, эндемический менингит, дифтерия, дизентерия,, грипп; зооантропонозы - сибирская язва, сап, лептоспирозы, сальмонеллезы, бруцеллез, столбняк, орнитозы). Поэтому в районах катастроф эти инфекции могут создавать эпид. очаги т.к. всегда существует источник инфекции, как правило, не изолированный. Уровень заболевания повсеместными инфекциями неодинаков в разных местах, что объясняется особенностями влияния социальных и природных факторов на развитие эпид. процесса. При ЧС эти условия выравниваются.
Региональные нозоареалы - ограниченные области распространения болезней. Это те районы, где социальные и природные условия благоприятствуют передаче возбудителя. такое распространение имеют некоторые антропонозы и большинство зооантропонозов (антропонозы - холера, амебиаз, малярия; зооантропонозы - чума, туляремия, желтая лихорадка, клещевые боррелиозы, клещевой энцефалит, иерсиниозы, мелиоидоз, геморрагические лихорадки, лейшманиозы).
Причины ограниченного распространения антропонозов в очагах катастроф разные. Некоторые инфекции характеризуются относительно малоактивными механизмами передачи возбудителя, коротким периодом заразительности (холера), отсутствием хронической формы болезни и продолжительным носительством. При ЧС, когда социальные и природные условия обеспечивают активность механизма передачи возбудителя, возникают эпид. очаги.
Иные закономерности лежат в основе территориального возникновения природно-очаговых зоонозных заболеваний. В повседневных условиях природные очаги определяются климатом, растительностью, особенностями почвы, микроклимата. благоприятными для жизнедеятельности основных источников и переносчиков возбудителей, его размножения и развития. Природные очаги соответствуют определенным географическим ландшафтам. На территории России в самой северной ее части (тундровой зоне) имеются очаги лептоспироза и туляремии. Обилие гнуса определяет наличие некоторых арбовирусных инфекций. Тайга и широколиственные леса являются природными очагами клещевого энцефалита. Для лесостепных районов характерны очаги клещевого риккетсиоза, боррелеза, ГЛПС. В зоне степи встречаются очаги чумы и риккетсиозов, клещевого боррелиоза и кожного лешманиоза.
Смена географических ландшафтов при ЧС (землетрясения, катастрофические затопления, другие природные явления) резко изменяет ареал распространения возбудителей, сужает или расширяет границы природных очагов. При техногенных катастрофах, в связи с ухудшением социально-бытовых условий проживания людей, могут возникнуть различные эпидемические ситуации. природные явления и техногенные катастрофы способствуют размножению грызунов, мух и других переносчиков и хранителей возбудителей. Знание этих особенностей позволяет представить себе эпидемическую обстановку и дать медико-тактическую характеристику возможных эпидемических очагов в зонах бедствия.
На интенсивность распространения инфекционных болезней существенное влияние окажет степень коммунально-бытового обустройства и санитарно-гигиенические условия жизни людей в зоне катастрофы и в местах размещения эвакуируемого населения кроме того, неодинаковая заболеваемость в различных группах населения объясняется тем, что одни подвержены большей угрозе заражения, чем другие, а также особенностями восприимчивости организма людей в экстремальных ситуациях. Инфекционная заболеваемость может появиться при завозе возбудителей спасателями, прибывшими на территорию, свободную от данной инфекции, а также при активизации очагов эндемических болезней.
В результате серьезных нарушений условий быта и жизни населения в районах катастроф резко обостряется эпидемическая ситуация по кишечным инфекциям, в т.ч. по брюшному тифу, паратифам, вирусным гепатитам, дизентерии, сальмонеллезам. К числу потенциальных эпидемических болезней в районах разрушений могут быть отнесены: холера, вирусный гастроэнтерит, природно-очаговые и другие заболевания. Скученность людей в различных местах скопления (палаточные городки, землянки и др.) будет способствовать интенсивному распространению респираторных инфекций. Особую опасность в этом отношении представляют менингококковая инфекция, вирусная пневмония, дифтерия, геморрагические лихорадки и некоторые другие инфекции.
Угроза возникновения эпидемических очагов в районах ЧС зависит от многих вновь появляющихся причин, которыми могут быть:
1. Разрушение коммунальных объектов (система водоснабжения, канализации, отопления и пр.).
2. Резкое ухудшение санитарно-гигиенического состояния территории за счет разрушения химических, нефтеперерабатывающих и других промышленных предприятий, наличия трупов людей и животных, гниющих продуктов животного и растительного происхождения.
Массовое размножение грызунов, появление эпизоотий среди них и активизация
3. Интенсивные миграции организованных и неорганизованных контингентов людей.
4. Повышение восприимчивости людей к инфекциям.
5. Нарушение работы сети санитарно-эпидемиологических и лечебно-профилактических учреждений, ранее располагавшихся в зоне катастрофы.
6. Необходимость оказания помощи местным учреждениям в проведении мероприятий среди населения.
В ЧС эпид. процесс имеет определенную специфику, и присущие ему закономерности развития могут нарушаться. Прежде всего это касается первого звена эпидемического процесса - источника возбудителя инфекции, который принято называть объектом. В зоне катастроф источник заражения установить трудно, т.к. меняются формы его сохранения, места размножения и жизнедеятельности, расширяется ареал его обитания и т.д. Поэтому в зоне катастрофы могут возникнуть несколько эпид. очагов разных нозологических форм.
При стрессовых состояниях восприимчивость к инфекциям повышается, т.к. снижается иммунологический статус, особенно у детей. Возможен ярко выраженный полиморфизм клинических проявлений заболевания - от тяжелейших, молниеносных и смертельных форм до легчайших, лишь слегка нарушающих общее состояние заболевшего.
Почему лихорадка Эбола пугает обывателей больше чумы и есть ли эффективная вакцина от этой инфекции, рассказал в интервью Forbes.kz глава Казахского научного центра карантинных и зоонозных инфекций им. Масгута Айкимбаева Бахыт Атбашар
Почему гепатит актуальнее чумы
F : Бахыт Бахияулы, центр, который вы возглавляете более 15 лет, является аккредитованным центром ВОЗ по мониторингу и изучению чумы. В средние века эта инфекция убила сотни миллионов людей, но сегодня в новостях обсуждают Эболу и гепатит. Чума побеждена?
- К сожалению, нет. Чума в прямом смысле слова живет рядом с нами, и мы лишь более или менее успешно контролируем ее. В Казахстане чума была всегда, эндемичной территорией инфекции является 40% страны. Обширные пустынные районы на юге, в центре и на западе Казахстана заселяют грызуны, на которых возбудитель чумы и паразитирует. Переносчиками выступают блохи.
F : За последние 15 лет в Казахстане случаи заболевания людей чумой зарегистрированы в 2001, 2002, 2003: 7 больных, 2 летальных исхода. Эпизоотии же выявляются в разных регионах практически ежегодно. Как удается контролировать инфекцию в ситуации, когда мы практически живем в ее природном очаге?
- В Казахстане существует развитая противочумная система. Это достаточно мощная, организованная и структурированная служба по контролю особо опасных инфекций на всей территории страны. Первая противочумная станция начала работу ровно 100 лет назад в Уральске. Наш центр вместе с группой противочумных станций был одной из 6 подобных структур бывшего СССР (остальные 5 расположены в России). Сегодня КНЦКЗИ является известным в мире центром исследований особо опасных инфекций, в том числе вирусных. Мы полностью оснащены всей самой современной техникой, готовим специалистов для всей Центральной Азии, выпускаем более 40 препаратов, которые успешно продаются в разных странах.
Природные очаги у нас отличаются активностью, их надо постоянно обследовать и проводить санитарно-профилактические работы для предупреждение вспышек. Это прежде всего мониторинг всех случаев заболеваний, где картина симтомов напоминает чуму. При малейшем подозрении на территории вводится режим карантина, больной и все, кто с ним контактировал, изолируются. Как показывает практика, чаще всего люди заражаются от больных верблюдов.
Ученые рассчитывают на новую лабораторию
F : Чем чума привлекает исследователей?
- Чумная палочка имеет свои секреты, которые ученые пытаются раскрыть уже более 100 лет. Например, с появлением антибиотиков большую часть заразившихся (но не всех) удается спасти. А вакцины, которая бы гарантировала близкую к 100% защиту от заражения, нет до сих пор. То есть вакцины существуют, одну из них мы производим сами. Наша вакцина из живых микробов снижает заболеваемость в несколько раз, а при заражении ослабляет симптомы болезни. В других странах выпускают вакцины из мертвых бактерий, пытаются разрабатывать препараты на основе новых методов генной инженерии. Но полной защиты, которую дают, например, вакцины против оспы и туляремии, все существующие противочумные вакцины пока обеспечить не могут.
F : Не пытались ли ученые изучить чуму с помощью новейших методов исследования?
Всеми этими проблемами мы в КНЦКЗИ активно занимаемся. Например, выяснилось, что вирулентность (заразность) штамма чумы, распространенного в популяции грызунов на территории Казахстана, прямо зависит от сопротивляемости болезни организма самих грызунов. У сурка, живущего в горах, сопротивляемость чуме выше, и микроб на этой территории более заразен, чем в степи.
Около 15 лет назад наш центр активно включился в международное сотрудничество, мы постоянно работаем с учеными из разных стран, с экспертами ВОЗ. Один из авторов статьи, которая стала поводом для нашей беседы, профессор Нилс Стенсет из Университета Осло, - по основной профессии математик. Другие авторы - профессор Майкл Бегон из Университета Ливерпуля – крупнейший эколог, а профессор Елизабет Карниел сегодня возглавляет департамент микробиологии Института Пастера в Париже. С этими учеными мы провели несколько исследований в Казахстане, по итогам которых создали атлас распостранения особо опасных инфекций на нашей территории. Для его составления, например, была использована даже съемка из космоса. Высокая цитируемость нашей совместной публикации говорит об интересе ученых всего мира к проблеме чумы, которая по-прежнему актуальна.
По межправительственному соглашению между Казахстаном и США в следующем году в Алматы будет открыта новая лаборатория мирового уровня, здание уже строится. Надеемся создать тут один из ведущих мировых центров ислледования инфекций с применением новейших методов генетики и биоинформатики.
F : Если в Казахстане ситуация в целом под контролем, то какова вероятность того, что инфекция может быть завезена из других стран и регионов?
- Это вполне возможно. Чума фиксируется на всех континентах, кроме Австралии. Вспышки случаются и в отсталых странах Азии, и в благополучных США, но большинство случаев заболевания сегодня фиксируется в Африке. Особенно тяжелая ситуация на Мадагаскаре: десятки случаев из года в год. Там чуму переносят крысы, которые приспособились жить в городах, рядом с людьми. Много случаев во Вьетнаме, где крыс употребляют в пищу. У нас, к счастью, для крыс не совсем подходящий климат.
Кроме того, теоретически чумная палочка может мутировать и приобрести новые, опасные для людей свойства. Но вероятность того, что это случится, невелика. Сегодня известно, что все массовые пандемии на протяжении тысячелетий были вызваны одними и теми же штаммами бактерий. К счастью, природными носителями чумы являются грызуны, а не люди. Более заразный микроорганизм уничтожит собственных носителей и в результате погибнет сам.
О влиянии изменений климата на самые разные стороны жизни людей писали уже много. Проведенные исследования позволяют определить некоторые явно обозначившиеся направления воздействия климатических изменений на эпидемиологическую ситуацию по природно-очаговым опасным для человека болезням.
Рассмотрим сперва российские территории, на которых глобальные изменения приводят к относительному смягчению климата: Сибирь и север европейской части Российской Федерации. Потепление и смягчение климата способствовало смещению и расширению ареала основных переносчиков клещевого энцефалита Ixodes ricinus и I. Persulcatus на северо-восток европейской территории России и расширило период их активности. На рисунке 2 (a, b) представлена динамика заболеваемости вирусным клещевым энцефалитом за доступный нам период. Спады заболеваемости отражают цикличность эпидемического процесса при клещевом энцефалите.
В то же время пиковые значения цикла 1980-2010 годов на 33% превышают пиковые значения 1964-1965 годов. Резко увеличилась амплитуда колебаний заболеваемости и, возможно, сократилось время относительного эпидемического благополучия.
Вспышка сибирской язвы на Ямале в 2016 году также, по предварительным данным, связана с потеплением климата. Ранее считалось, что периодические оттаивания и замерзания верхнего слоя почвы в полярной зоне приводят к элиминации спор сибирской язвы. Поэтому с 2007 года было решено прекратить вакцинацию северных оленей от этой инфекции. Быстрый анализ данных показал, что температура в 2016 году значительно превышает температуры 2013-2015 годов (см. рис. 3). Произошло оттаивание более глубоких слоев почвы, где споры сибирской язвы не подвергались периодической разморозке. С талыми водами они попали на поверхность, и произошло заражение животных.
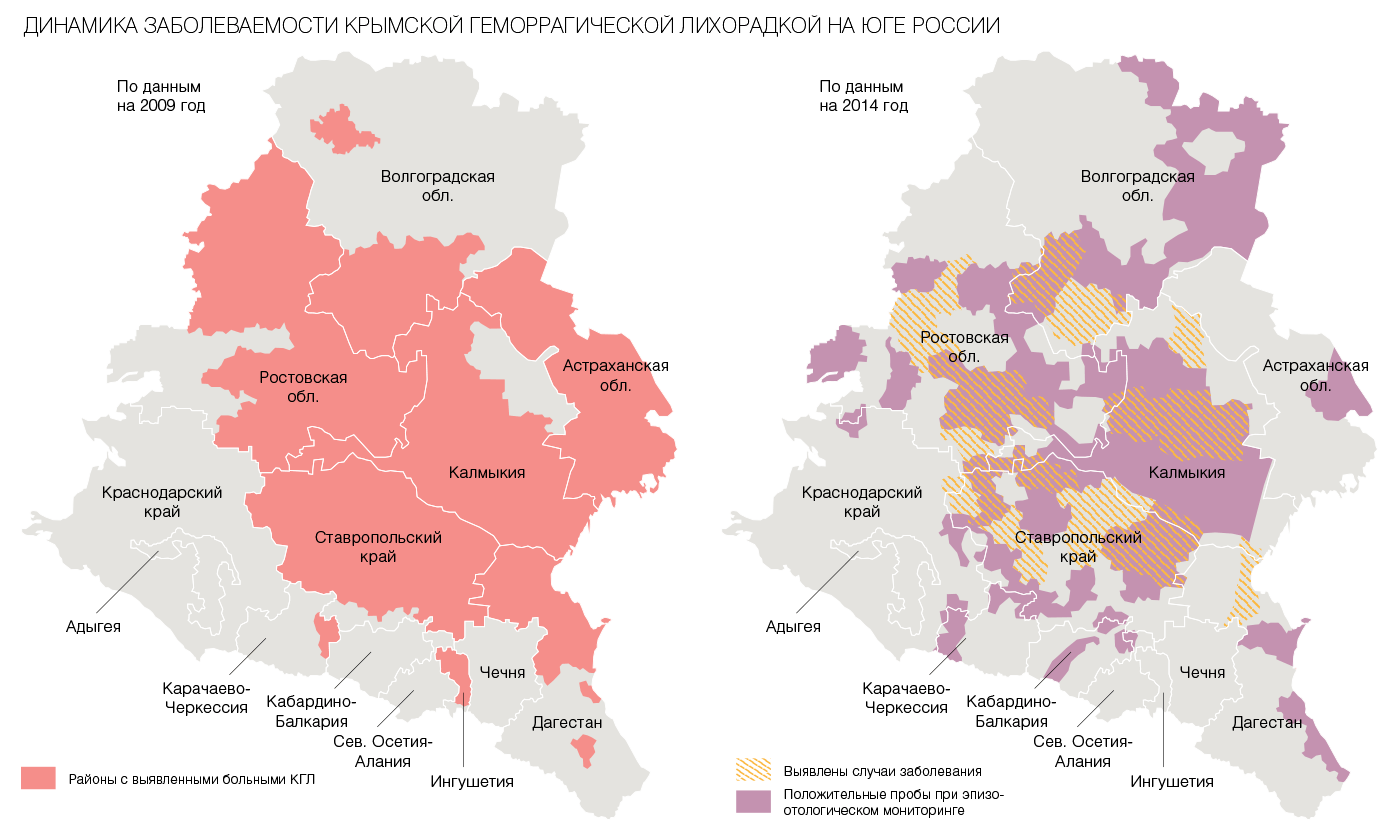
Особую опасность в связи с возможными влияниями изменения климата представляет крымская геморрагическая лихорадка (КГЛ), при которой летальность колеблется от 2% до 50%. В последнее время ежегодно регистрируются десятки случаев этого тяжелого заболевания, оно начинается в более ранние сроки и регистрируется на протяжении большего периода времени, представляя постоянную угрозу для населения юга России: все случаи КГЛ в Российской Федерации регистрируются только в субъектах ЮФО, СКФО и Крыма.
Достаточно хорошо просматривается тренд на повышение количества заболевших. Расширение ареала вируса крымской геморрагической лихорадки происходит на протяжении последнего десятилетия и напрямую связано с расширением ареала клещей - переносчиков вируса. Возможно, это связано с изменениями климата и, в частности, более теплыми зимами, когда клещ практически не погибает и вирус в его организме сохраняется более длительное время.
Из Ставропольского края и Ростовской области лихорадка распространилась на Дагестан, Калмыкию, Астраханскую и Волгоградскую область, Краснодарский край и Крым, что подтверждается геномными исследованиями, проведенными в нашем институте. В Ростовской области в современный период северная граница ареала клеща Hyalomma marginatum, основного переносчика вируса, находится на уровне 49°52' с. ш. В 2003 году он был на уровне 49°26' с. ш., т. е. северная граница ареала сместилась на 45 км. На юге ареал клеща находится на уровне 46,0° с. ш. Аналогичные тенденции наблюдаются в случае омской геморрагической лихорадки.
В сопредельных с Российской Федерацией странах регулярно регистрируются заболевания людей чумой, а в 2014 и 2015 годах случаи чумы зафиксированы в Горно-Алтайском природном очаге, на территории России. В связи с потеплением климата отмечено увеличение очаговой территории как раз Горно-Алтайского очага чумы: повышенные температуры позволяют специфическим переносчикам распространяться на более высокогорные районы. Но наиболее ярко влияние климата можно проследить на очагах Казахстана. На рис. 6 представлен один из результатов нашей совместной работы: увеличение ареала важнейшего носителя чумы в Центральной Азии - большой песчанки - и изменение температурного режима за 50 лет. Черная пунктирная линия - ареал этого грызуна за последние полвека. Голубая область - современное распространение. Большая песчанка - индикатор аридной зоны и продвигается вслед за аридизацией. А весь ареал этого грызуна, соответственно, это ареал микроба чумы, который также увеличился, что и привело к участившимся случаям заболевания чумой людей. Понятно, что интенсивные миграционные потоки усиливают опасность заноса инфекции с сопредельной территории, не говоря уже о трансграничных очагах. Немалую роль в аридизации сыграло высыхание Аральского моря, в результате чего формируется новый природный очаг чумы, об эпидемиологическом значении которого мы можем только догадываться. Но исчезновение Арала привело и к общему ускорению продвижения большой песчанки на север.
Очаги чумы Российской Федерации реагируют на климатические изменения не столько увеличением площадей (здесь ограничивающее действие оказывает антропический фактор), сколько изменением биоценотической структуры, что способствует интенсификации эпизоотического и эпидемического процессов - в результате получения конкурентного преимущества теми видами носителей и переносчиков инфекционных заболеваний, которые лучше приспособлены к более аридному климату и замещают ранее проживавшие в очаге виды.
В настоящее время вследствие глубокой многолетней депрессии (с 1991 года) численности малого суслика на территории Прикаспийского северо-западного степного природного очага чумы, площадь которого составляет 65 500 кв. км, исчезли факторы (высокая численность сусликов и их блох, развитие эпизоотий чумы), обусловливающие в прошлом столетии его высокий эпидемический потенциал. Как считает ряд исследователей, современное потепление климата привело к значительной трансформации биоценотической структуры Прикаспийского северо-западного степного природного очага чумы, вызвало развитие глубокой депрессии численности малого суслика и его блох, предопределило наступление здесь нового межэпизоотического периода. При этом происходит замещение малого суслика песчанками рода Meriones , которые более приспособлены к опустыниванию. Вместе с песчанками рода Meriones новые территории осваивают и их специфические блохи. Возможно, что изученные на протяжении последних 50 лет циклы динамики численности носителей и переносчиков будут меняться и эпизоотическая активность природно-очаговых инфекций будет сложно предсказуема. Например, усиление эпизоотической активности в 2014 году в Прикаспийском песчаном природном очаге чумы произошло достаточно неожиданно. Официальный прогноз был следующим: "Сохраняется вероятность обнаружения единично зараженных животных на участках наиболее стойкого проявления чумы - так же, как и их находки на смежных территориях". На самом деле площадь эпизоотии составила более 2000 кв. км, и было выделено несколько десятков штаммов микроба чумы.
Изменения биоценотической структуры на очаговых территориях усиливают развитие еще одного феномена: сочетанных природных очагов особо опасных инфекций. По данным специалистов, в последние десятилетия в различных частях энзоотичной по чуме территории северо-западного Прикаспия зафиксировано увеличение численности мышевидных грызунов, отмечена активизация природных очагов туляремии, крымской геморрагической лихорадки, лихорадки Западного Нила, астраханской пятнистой лихорадки. В текущем десятилетии этот процесс протекал на фоне потепления климата, которое во многом способствовало расширению видового спектра и численности иксодовых клещей, в первую очередь Hyalomma marginatum - основного переносчика возбудителя конго-крымской геморрагической лихорадки. Имеются все условия для формирования природных очагов лихорадки Западного Нила (ЛЗН) на территории Кумо-Манычской впадины.
Продолжающие функционировать на северо-западе и юго-западе Республики Калмыкия участки степного очага чумы также изменили свою биоценотическую структуру - в первую очередь за счет расширения видового спектра иксодовых клещей. Кроме того, вследствие ирригации территорий произошло внедрение многих видов грызунов и их эктопаразитов, характерных для степных зон, в полупустынные и пустынные районы. В то же время пустынные и полупустынные виды, являющиеся основными носителями чумы,- малые суслики и песчанки - стали принимать активное участие в эпизоотиях туляремии. Все это в целом привело к расширению и активизации природных очагов туляремии на энзоотичных по чуме территориях Республики Калмыкия.
Наличие сочетанных природных очагов чумы, туляремии, конго-крымской геморрагической лихорадки и ЛЗН отмечено также на территории Ставропольского края.
Я очень коротко коснусь инфекций, переносимых комарами. Увеличиваются очаги лихорадки Западного Нила. Появляются новые виды комаров, которые переносят новые для нашей страны инфекции: на сопредельных с Сочи территориях Абхазии мы обнаруживаем ДНК лихорадки Денге.
Таким образом, можно констатировать, что в ближайшие десятилетия будет происходить быстрое расширение границ природных очагов особо опасных инфекций со сменой их биоценотической структуры. Ареал комариных трансмиссивных инфекций неизбежно сместится севернее - до густонаселенных территорий Орловской, Липецкой, Ульяновской области, Республики Татарстан. Потепление климата даст возможность укоренения новых очагов лихорадок. Наиболее неблагоприятным выглядит сценарий с заносом в Россию новых для нее вирусов из Африки по миграционным путям перелетных птиц, при одновременном распространении новых видов комаров - переносчиков этих вирусов.
Границы ареала таежного клеща сместятся на север, а изменение температурного профиля в течение сезона может существенно повлиять на эпизоотологические и эпидемиологические проявления клещевых инфекций. При потеплении климата в Сибири и на Дальнем Востоке можно ожидать более интенсивного использования земель для сельскохозяйственного производства, в результате чего возрастут контакты людей с клещами.
Имеющиеся данные указывают на то, что потепление будет более сильным в зимний период, в то время как в теплый период года изменения климата может быть весьма незначительным. На юге Российской Федерации потепление в зимний период имеет особенно значимые негативные эпидемиологические последствия из-за увеличение численности иксодовых клещей, в первую очередь Hyalomma marginatum - основного переносчика вируса конго-крымской геморрагической лихорадки.
В природных очагах чумы Тувы и Горно-Алтайска меняется высотная приуроченность эпизоотий, площади очагов увеличиваются.
В природных очагах чумы на юге России происходит изменение биоценотической структуры.
В результате можно ожидать изменения эпизоотической активности и эпидемического потенциала очагов. Например, ранее считалось, что Горно-Алтайский природный очаг чумы имеет невысокий эпидемический потенциал. Однако случай заболевания человека чумой в 2014 году изменил эти представления.
В целом в ближайшие десятилетия ожидаются следующие угрозы, генерируемые природно-очаговыми инфекциями:
увеличение количества случаев заболевания людей природно-очаговыми инфекциями во время циклических вспышек и сокращения временных интервалов между вспышками;
- увеличение площадей природных и сочетанных очагов инфекций, опасных для человека и животных;
- появление природных очагов новых и возвращающихся инфекций;
- увеличение площадей трансграничных природных очагов опасных для человека инфекций;
- увеличение вероятности заноса природно-очаговых инфекций на территорию Российской Федерации, в первую очередь из сопредельных стран;
- трудно прогнозируемые из-за разнонаправленных локальных климатических изменений вспышки природно-очаговых инфекций.
Парирование этих угроз и станет главным направлением работы соответствующих служб Российской Федерации.
Владимир Дубянский, д. б. н., зав. отделом эпизоотологического мониторинга и прогнозирования ФКУЗ "Ставропольский противочумный институт Роспотребнадзора"
Читайте также:



