Чума устойчива к антибиотикам
МОСКВА, 3 сен — РИА Новости. Всего через 60 с лишним лет после Нобелевской премии по медицине, которую первооткрыватель пенициллина Александр Флеминг разделил с коллегами Говардом Флори и Эрнстом Чейном, глава Всемирной организации здравоохранения Маргарет Чан заявила, что мир может быть "на пороге пост-антибиотиковой эры".

Поэтому в глобальной битве против устойчивости к антибиотикам, где с одной стороны — фармгиганты и правительства, рядовые врачи и пациенты, а с другой — кишечная палочка, микобактерия и холерный вибрион, пока никто не вышел победителем, и еще неизвестно, на чьей стороне перевес.
"К сожалению, устойчивость к антибиотикам у бактерий — это неизбежный феномен, он возникает ровно потому, что, как любой живой организм, бактерия воспринимает антибиотик как что-то чужеродное, и задача ее — выжить", — объясняет руководитель научно-методического центра по мониторингу антибиотикорезистентности Росздравнадзора, президент Межрегиональной ассоциации по клинической микробиологии и антимикробной химиотерапии (МАКМАХ) Роман Козлов.

Получается, что человек и возбудитель заболевания соревнуются — кто быстрее отреагирует на очередное "достижение" другого. К счастью для нас, не все зловредные микроорганизмы в этой гонке преуспевают — поэтому даже спустя 85 лет и наличие десятков препаратов открытие Флеминга все еще остается актуальным.
"Есть некоторые бактерии, например, возбудители воспаления горла — тонзиллита, фарингита, которые никогда не вырабатывают устойчивость к пенициллину. Есть возбудитель сифилиса, который до сих пор чувствителен к тому же самому пенициллину. Почему — это вопрос очень сложный, на который, честно говоря, ученые ответить не могут. С моей точки зрения, если удастся разгадать этот феномен, может быть, это поможет нам бороться с антибиотикорезистентностью", — сказал Козлов.
"Был вопрос: откуда они взялись? Затем выяснилось, что они присутствовали у бактерий задолго до эры применения антибиотиков, выполняя другие функции. Применение антибиотиков лишь усилило их распространение, заставило их объединиться в новые комбинации", — пояснил Даниленко.
Основной причиной того, что устойчивость к антибиотикам из неизбежной неприятности превратилась в глобальную проблему, является их бесконтрольное использование, будь то продажа в аптеках без рецепта или использование в сельском хозяйстве и ветеринарии. Например, по некоторым оценкам, в США до 80% всех антибиотиков даются не людям, а животным, причем часто абсолютно здоровым — просто для того, чтобы они росли быстрее.
Еще несколько лет назад СМИ всего мира пугали население зловещей аббревиатурой NDM-1 — этот ген якобы превращал обычную бактерию в "супермикроб", устойчивый почти ко всем антибиотикам. Микроорганизмы с этим "супероружием" находили то тут, то там, но, как это часто бывает, со временем внимание журналистов переключилось на другие, не менее впечатляющие заголовки.

"Но проблема заключается в том, что таких механизмов очень много — здесь фактически шумиха возникла только из-за названия, когда правительство Индии выступило с требованием к ученым переименовать NDM-1, потому что название связывает его с Индией. Таких механизмов описывается очень много — здесь дело в том, что Индия почти два года не признавала наличие этой проблемы (устойчивые к антибиотикам микроорганизмы) в стране", — говорит эксперт.
Даже оставшись без всеобщего внимания, микробы, несущие эти гены, успешно добрались почти во все страны мира, в том числе и в России.
"Это действительно проблематичный микроорганизм, но в любом случае чего-то сверхординарного по сравнению с другими механизмами устойчивости нет. Просто здесь само название привело к достаточно серьезному освещению в СМИ, что в целом хорошо для нас, потому что это дополнительно привлекло внимание к проблеме, которая действительно является сверхактуальной", — сказал Козлов.
Даниленко отмечает, что ситуация с проблемой распространения штаммов возбудителей туберкулеза за последнее время "к сожалению, ухудшается во всем мире, особенно в России из-за неправильного использования антибиотиков".
"Усилиями американских и российских ученых сформирован и начал работу Международный консорциум по изучению механизмов устойчивости к антибиотикам возбудителя туберкулеза. Кроме России и США, в этот консорциум вошли большинство заинтересованных в решении этой проблемы стран: Китай, Тайвань, ЮАР, Швеция и другие страны", — сказал Даниленко.
Везде этой проблемой занимаются ведущие центры и лаборатории, в том числе и с российской стороны — Институт медицинской химии ФМБА, Институт химической биологии и фундаментальной медицины СО РАН, Институт туберкулеза РАМН, Институт пульмонологии Минздрава РФ, а также институт, который представляет Даниленко.
Проблемой устойчивости к антибиотикам во всем мире занимаются действительно передовые научные центры, но дело это непростое. Игра в "салочки" с микробами — ты им новый антибиотик, они тебе через какое-то время устойчивость — обходится недешево: по данным Козлова, разработка нового антибиотика сегодня стоит от 800 миллионов до 1 миллиарда долларов, и уходит на это обычно 8-10 лет.
"Поэтому многие и говорят о том, что полностью решить проблему только разработкой новых препаратов невозможно, это действительно абсолютно так", — говорит Козлов.
"Полностью решить проблему антибиотикорезистентности, скорее всего, практически невозможно, но замедлить (ее формирование) — это действительно путь реальный", — считает эксперт.
Есть и более экзотические варианты — например, лауреат Нобелевской премии по химии Сидней Олтмен считает, что антибиотики будущего будут напрямую "выключать" генетические процессы в клетках болезнетворных микроорганизмов, и вопроса устойчивости к ним просто не возникнет.
"Может быть, новые идеи, в том числе об отключении генов болезнетворности бактерий или вызове запрограммированной в геноме бактерии гибели патогена, позволят человечеству выйти из существующей патовой ситуации… Ученые мира работают по многим новым направлениям, это и есть тот случай, когда фундаментальные исследования могут принести неожиданные, но нужные результаты", — говорит Даниленко.
По данным исследователей Массачусетского технологического института (MIT), искусственный интеллект был настроен таким образом, чтобы всего за несколько дней провести анализ 100 миллионов химических веществ. В ходе изучения нейронные сети позволили выявить вещество со свойствами антибиотика.
Определив потенциально новый нейтрализатор бактерий, учёные опробовали его на мышах. Эксперимент продолжался в течение 30 дней, после чего исследователи пришли к выводу, что эффекта резистентности к новому веществу у бактерий нет, а значит найденный искусственным интеллектом антибиотик оказался эффективнее уже реализуемых в аптеках препаратов.
По мнению одного из соавторов разработки Джеймса Коллинса, использование ИИ может стать перспективным направлением в фармакологии, поскольку нейронные сети позволяют значительно уменьшить расходы на исследования антибиотиков, тем самым снижая их себестоимость.
![]()
Про резистентность.
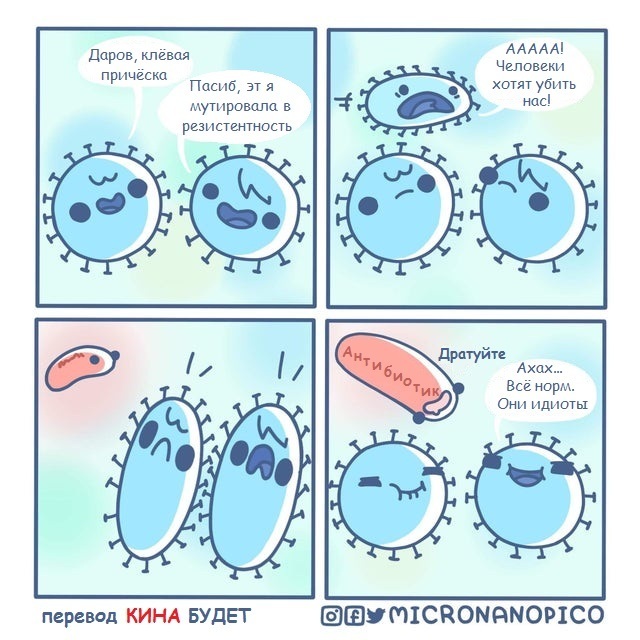
![]()
Из Инстаграмма доктора Комаровского

Срача не будет
![]()
Про народную медицину и мам, лучше врачей знающих, что лучше для их детей
Про народную медицину, просто медицину, злых врачей, глупых людей и мам, которые лучше знают, что лучше для их детей.
Заметил, что среди родителей довольно распространено, хоть и не повально, неприятие современных медицинских препаратов, будь то вакцины, антибиотики, анальгетики и другие эффективные лекарства. Вместо этого в ход идет народная медицина. Ведь "химия это всё ядовитая, а наши предки лучше знали, как лечить детей".
Вот есть у меня друг. Рассказал он мне, почему он спортом прекратил заниматься. Началось все с того, что его родили с двустворчатым аортальным клапаном. Это такой не слишком опасный порок сердца, с которым оно чуть быстрее изнашивается, и чуть чувствительнее к инфекциям, а значит жить можно, но осторожно. Но, конечно же, об этом он не знал до самого этого года, потому что его мать не озаботилась тем, чтобы сводить его на УЗИ сердца, и тоже ничего не знала. Так вот. Так совпало, что в детстве он болел ангинами - стрептококковыми инфекциями ротовой полости и горла, переходящими в бронхиты. Мать его все детство таскала по врачам, но упорно игнорировала почти все лечение, которое они назначали. Он ясно помнит, как она ему говорила, что антибиотики вредны, и что от них бывает "белый налет на языке". В чем здесь вред, он так и не услышал. Вместо этого он все детство простоял как дурак у раковины, булькая раствором соды и календулы, грел ноги, мазал горло облепиховым маслом и дышал над тлеющей чесночной стрелкой.
Меж тем, бактерии, стрептококки, которые вызывают ангину, попадая с кровотоком в сердце, вызывают деградацию клапанов, что приводит к развитию сердечных болезней - недостаточности, гипертонии, ишемии, кардиомиопатии и прочих, что, в свою очередь, приводит к снижению качества жизни и ранней смерти. А лечатся такие бактерии, наиболее эффективно - теми самыми антибиотиками, которых мама моего друга так старательно избегала, чтобы не было налета на языке, и чтобы не испортить ему здоровье, как она говорила. Правда, получилось все наоборот.
Моему другу 24 года. Он окончил универ, работает по специальности, почти что неплохо зарабатывает, живет самостоятельно. Но со здоровьем что-то не то - отдышка без особого лишнего веса, какие-то проблемы со сном, постоянное скверное самочувствие, что-то еще. Он чувствует, как ему плохеет, идет в больницу, где проходит обследование, и узнает, что у него порок, и уже на 2-й стадии, а так же несколько побочных диагнозов, долго беседует с кардиологом, который его опрашивает о болезнях, которыми он переболел в детстве, и говорит, что это, скорее всего, следствие затяжных детских ангин. Нездоровый студенческий образ жизни наверняка тоже сказался, но основной вклад в такое вносят реальные болезни.
Он говорит, что теперь ему нельзя делать становую, или толкать от груди, что нужно постоянно пить какие-то минералы для сердца и таблетки от давления, и что лет через 5-10 настанет момент, когда нужно будет думать об операции по замене клапана, которая хоть и продлит его жизнь, но окончательно сделает его инвалидом. Он говорит, что не сказал своей матери о проблемах, так как она не любит врачей, и будет во всем обвинять их, начнет распрашивать о подробностях. и если он скажет ей то, что услышал от кардиолога, она устроит истерику, от которой всем будет только хуже.
Пока мой друг думает, как теперь жить и как относиться к новым обстоятельствам, вас я призываю думать головой, когда вы будете растить своих детей. Ведь вы своими решениями вершите его судьбу на долгие годы вперед.
05 октября 2017
- 1109
- 0,9
- 0
- 0




Один монах, странствуя по белому свету, встретил Чуму, которая направлялась в его город.
— Ты куда это направляешься, Чума? — спросил он ее.
— Иду в твой родной город, — ответила она. — Мне нужно забрать там тысячу жизней.
Через некоторое время монах снова встретил Чуму на своем пути.
— Почему ты меня обманула тогда? — спросил он ее с укором. — Ты говорила, что должна забрать тысячу жизней, а забрала пять тысяч.
— Я тогда сказала тебе правду, — ответила Чума. — Я действительно забрала тысячу жизней. Остальные умерли от страха.
Жертвы чумы исчислялись сотнями тысяч и даже миллионами человек, вымирали города, становились безлюдными целые области, и ужас пандемий чумы затмевал ужасы всех войн, какие знала история человечества. Целые тысячелетия люди не понимали, что является источником заболевания [2].
Библия — одно из древнейших дошедших до нас свидетельств эпидемий чумы (1 книга Царств, глава 5; 4 книга Царств, глава 19, стихи 35–36). В мировой истории отмечают три пандемии этой болезни:
Крупные вспышки чумы регистрируют с определенной периодичностью (Индия — 1994 г.; Мадагаскар — 2011 и 2013 гг.). В США с 1965 по настоящее время ежегодно регистрируют до 40 случаев заражения людей чумой (в среднем 10 больных в год) [5]. В России в сентябре 2014 г. и в августе 2015 г. впервые за последние 35 лет были зарегистрированы два случая заражения человека чумой [6], [7].
Бубонная форма чумы является наиболее распространенной формой заболевания и при отсутствии лечения приводит к гибели 40–60% заболевших. Легочная форма возникает либо как осложнение бубонной или септической форм, либо при вдыхании воздуха, зараженного возбудителем чумы. Если лечение не начинают в первые 24 часа после появления симптомов, смерть наступает через 48 часов [8].
В природе чумной микроб встречается практически на всех континентах, исключая Австралию, Антарктиду, а также Арктику, что обусловливает ежегодно регистрируемые случаи этой болезни. Стремительная эволюция микроорганизмов приводит к появлению популяций бактерий (штаммов), устойчивых к антибиотикам [9], что в случае с возбудителем чумы особенно опасно. Кроме того, этих бактерий могут использовать в качестве агента биотерроризма. Все вышесказанное объясняет необходимость изучения чумного микроба.
Возбудитель чумы Yersinia pestis — самая опасная бактерия в мире [10]. Что делает ее столь смертоносной?
Факторы вирулентности, или вооружен и очень опасен
Со времен открытия возбудителя чумы в 1894 году французом Александром Йерсеном и японцем Китасато Сибасабуро ученые пытались выяснить, что определяет патогенность Y. рestis. В результате многолетней тяжелой и рискованной работы, которая продолжается и по сей день, выделили следующие факторы патогенности возбудителя:
- белки внешней мембраны (Yersinia outer proteins — называемые Yop-белками, эффекторными белками, или комплексом Yop-вирулона) [11];
- комплекс области пигментации [12];
- активатор плазминогена [13];
- капсульный антиген [14];
- пили адгезии или pH6-антиген [15].
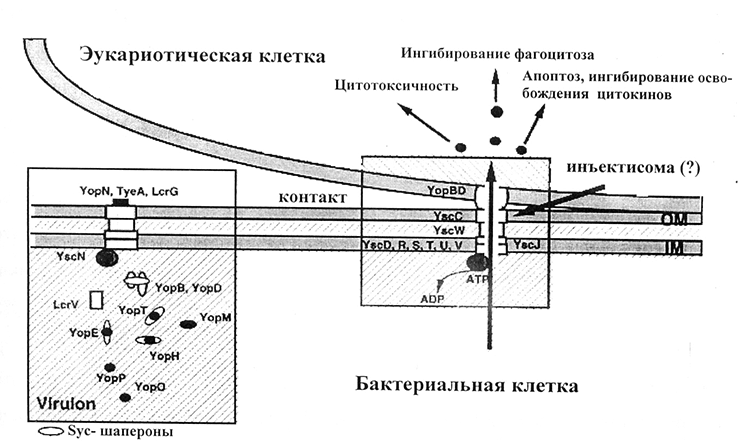
Рисунок 1. Схема действия системы секреции III типа.
При вдыхании чумных микробов (и развитии легочной чумы) этот белок обеспечивает быстрое размножение бактерий в тканях легких и приводит к развитию молниеносной пневмонии и отеку легких, тогда как в отсутствии Pla инфекция не развивается в смертельную пневмонию. Установлено, что активатор плазминогена нарушает постоянство внутренней среды организма хозяина и блокирует иммунные реакции, направленные на уничтожение патогена [27].
Бактерии окружены капсулой из слизистого вещества (фракция I, Fra1), которая препятствует поглощению и обезвреживанию Y. pestis иммунными клетками организма-хозяина в процессе фагоцитоза. На выявлении этого вещества-антигена основаны многие современные методы лабораторной диагностики чумы, оно входит в состав многих экспериментальных химических вакцин против чумы. Однако позднее обнаружили популяции бактерий, лишенные капсулы [28]. Кроме того, слизистая капсула есть у многих других микроорганизмов, например, возбудителя сибирской язвы, туляремии. Капсульное вещество иерсинии образуют при температуре 37 °С.
Антигены, схожие с рН6, были обнаружены у ряда возбудителей, вызывающих менее опасные болезни — кишечные инфекции (Y. pseudotuberculosis [31], Y. enterocolitica [32], Escherichia coli [8]).
Температурный фактор, или то, что действительно имеет значение
Необходимо заострить внимание на особой роли температуры в физиологии чумного микроба. Именно при температуре 37 °С у него повышаются питательные потребности [33] и синтезируются практически все известные детерминанты вирулентности (рис. 2) [34]. У других бактерий подобная зависимость выражена в меньшей степени, что позволяет говорить о ведущей роли температурного фактора в вирулентности возбудителя чумы [8].
Геном или все важное внутри
Помимо хромосомы у чумного микроба есть плазмиды — внехромосомные участки ДНК [38]. Большинство белковых факторов вирулентности закодированы на плазмидах: эффекторные белки на плазмиде pCad; капсула — pFra; активатор плазминогена — рPla (pPst, pPCP). Плазмиды pFra и рPla обнаружены только у Y. pestis (видоспецифические), pCad является общей с возбудителем псевдотуберкулеза (родоспецифическая) [20].
Заключение
В настоящее время продолжается работа по выявлению новых, еще не изученных маркеров вирулентности [39]. С использованием 2D-электрофореза, масс-спектрометрии, полногеномного секвенирования проводят сравнительный анализ отличающихся по вирулентности популяций чумного микроба для выявления различий в их белковых спектрах и геномных последовательностях. Ранее не известные белки и участки генома становятся объектом пристального внимания и изучения как потенциальные детерминанты вирулентности.
Таким образом, патогенность возбудителя чумы — это множественный (полидетерминантный) признак. Соединение многих факторов в единое целое создает страшную угрозу чумных эпидемий, с противостоянием которым, однако, прогрессивное человечество успешно справляется.

Чума — одно из наиболее жутких заболеваний на пути человечества.
Сейчас чума официально не побеждена как оспа, но в эру антибиотиков мы можем её совсем не бояться. Однако забывать нельзя.
Содержание
Хистори
Ещё были пандемии в пятом веке (Юстинианова чума); и в конце XIX — начале XX века: портовая чума, разлетевшаяся по миру через корабли и порты из Китая, потому что пароходы строить научились, а крыс травить — нет. Погибло порядка 30 миллионов людей за период с 1894 по 1936 года.
В США чума оказалась лишь в начале ХХ века, став чисто завозной инфекцией из Японии, и распространилась по всей стране благодаря огромным популяциям диких степных грызунов (в стране-то одни пустыни).
Эту страну чума немного обошла стороной.
Представьте: XIV век, малый ледниковый период, пандемия чумы, моровой ветер и 25% европейцев уже в канавах (поскольку негде и уже некому было закапывать такие количества трупов); выжившие в панике, цивилизация под угрозой, антибиотиков не будет, заграница не поможет.
Но, сложно сказать почему, эпидемия закончилась, унеся всего лишь треть населения Европы, которая до этого была натуральным загнивающим Западом, заодно почистив популяцию – причём, чёрного люда в первую очередь, т.к. его в целом было больше.
С этих пор, из-за смертей тысяч холопов, работа прислуги и всякой черни начинает обходиться намного дороже, простолюдины начинают ломиться в производство и вообще требовать прав, а за тем и долю власти, что постепенно развилось в буржуазные революции.
Позднее очнулось сознание высших сословий, которые начали раскачивать науку и искусство, выдав нам в итоге Ренессанс; осыпалось и влияние церкви на массы, что дало развитие философам и Реформации позже. В общем, в тот раз миллионы жертв не прошли бесследно, и привели к настоящему расцвету цивилизации.
Что это
Возбудитель болезни — йерсиния пестис – бактерия, палочка и трижды лауреат премии за массовые смерти, переносится крысиными блохами от заражённого грызуна к человеку, или по воздуху от человека к человеку, что делает её распространение сверхскоростным – быстрее формируют эпидемии только оспа и грипп.
Чумная палочка — достаточно новый вид бактерий, образовавшийся всего-то 2—20 тысяч лет назад, когда разделился с псевдотуберкулёзом. Болячка молодая, но дерзкая и наглая: инкубационный период короткий: от часов до 3–6 дней.
Эта форма возникает от нападения блох, причём, лучше крысиных — из-за лучшего распространения крыс; а вообще чумоопасны практически все грызуны, плюс зайцы, лисы и верблюды. Сами грызуны тоже болеют, но имеют возможность получить хроническую форму.
Бактерии чумы, размножаясь в зобе блохи, закупоривают ей глотку, поэтому она вынуждена перед трапезой твоей кровью немного стошнить чумой прямо тебе в ранку. Дальше йерсинии берут на абордаж ближайший лимфоузел и образуют из него бубон — такой плотный шарик размером с мелкое яйцо под кожей; оттуда инфекция попадает в кровь, распространяется по телу и красит в чёрный органы и конечности, тут и там вызывая массивные некрозы и кровотечения (вторично-септическая форма).

Заражение через блох — это вариант для цивилизованных эпидемий и густонаселённых мест, а обычные локальные вспышки чаще происходят при охоте на больных грызунов, их разделке и поедании. Особенно это касается верблюдов, которых могут убивать и жрать всем аулом. При таком контактном или пищевом пути заражения бубон возникает там, где бациллы чумы смогли найти повреждение кожи/слизистой, а это может быть и рот и ЖКТ и всё, на что фантазии хватит. Прогноз хуже, потому что такой бубон вряд ли получится увидеть вовремя.
Одним из органов, в которые любит попадать чума из бубона, являются лёгкие, где бактерии чумы вызывают пневмонию (это вторичная лёгочная чума). А в пневмонии главное что? Правильно, кашель: бактерии откашливаются в окружающий воздух, теперь залетая в чужие лёгкие сразу, минуя блоху и бубон — это удобно уже первичная лёгочная чума, ещё хуже. Или можно покашлять на какой-нибудь предмет, тоже эффективно. Одна чумная пневмония рождает десять новых пневмоний, десять — сто и так далее, пока все не вымрут. Смертность этой формы почти 100%, без лечения, конечно.
Она же первично-септическая: после заражения бациллы попадают не в лимфоузел, а сразу в кровь, делая там первичный сепсис. Эта форма даже в нынешних цивилизованных условиях на все 100% смертельна, потому что развивается за считанные часы. Не только вылечить, даже диагноз поставить не успевают.
Ты лишь открыл рот чтоб пожаловаться на недомогание — и тут же преставился.
Доктор, что со мной будет?

Можно отправиться по отечественным курортам, имеющим в своём распоряжении природные очаги чумы: Северный Кавказ, Алтай, Тува, Астрахань, Урал, Сибирь для ознакомления с сабжем на своём примере. Однако, с 1979 года официально зарегистрированных случаев чумы в этой стране не было; значит, в деревнях люди болеют, умирают, но распространения болезнь не получает — или уже везде есть антибиотики или одно из двух. Таки на Алтае в '14, '15 и '16 годах регистрировались случаи заражения от сурков. [1]
Болезнь, относящаяся к группе особо опасных инфекций, на данный момент стала скучна и излечима – антибиотики (так пугающие некоторых особо сознательных людей) снизили смертность от чумы с 95—99% до 5-10% среди заболевших.
Допустим, тебя тащат в инфекционную больницу с подозрением на чуму — диагноз там уточнят через 25 секунд у микроскопа, а затем накачают тебя чем-нибудь крепким вроде Левомицетина. Можно выдохнуть?
Не совсем: теперь начинается работа эпидемиолога, который будет трясти тебя где, с кем и когда ты общался последние 5 дней. Всех вспоминай, не только родных, но и одногруппников, коллег, продавцов в магазинах и покупателей, маршрутчиков, их пассажиров… их всех обнуляют запирают на карантин, потому что если кто-то ещё заразится и успеет пообщаться, то число людей вырастет экспоненциально, а там (через день-два) и весь город-миллионник придётся как-то госпитализировать.
Чума оставила неизгладимый след в истории человечества, поэтому ей даже что-то посвятили в искусстве:
Чума является инфекционным заболеванием, которое вызывается бактерией Yersinia Pestis. В зависимости от наличия легочной инфекции или санитарно-гигиенических условий, чума может распространяться по воздуху, передаваться путем прямого контакта, или очень редко – через загрязненную приготовленную пищу. Симптомы чумы зависят от концентрированных областей инфекции: бубонная чума проявляется в лимфатических узлах, септическая чума – в кровеносных сосудах, легочная чума – в легких. Чума поддается лечению, если её обнаружить на ранней стадии. Чума все еще является относительно распространенным заболеванием в некоторых отдаленных частях мира. До июня 2007 года, чума была одним из трех эпидемических заболеваний, о которых специально сообщалось во Всемирную организацию здравоохранения (два других – холера и желтая лихорадка). Бактерия названа в честь франко-швейцарского бактериолога Александра Йерсена.
Причина
Передача Y. Pestis неинфицированному индивиду возможна любым из следующих способов. 1)
Чумная палочка циркулирует в организме животных-носителей инфекции, особенно у грызунов, в природных очагах инфекции, расположенных на всех континентах, кроме Австралии. Природные очаги чумы располагаются в широком поясе тропических и субтропических широт и теплых районах умеренных широт по всему земному шару, между параллелями 55 градусов северной широты и 40 градусов южной широты. Вопреки распространенному мнению, крысы не приняли непосредственного участия в начале распространения бубонной чумы. В основном, это заболевание через блох (Xenopsylla cheopis) заразило крыс, из-за чего сами крысы стали первыми жертвами чумы. В организме человека, инфицирование происходит, когда человека кусает блоха, которая была заражена, укусив грызуна, который сам был заражен укусом блохи, переносящей болезнь. Бактерии размножаются внутри блохи, слипаются, образуя пробку, которая блокирует желудок блохи и заставляют её голодать. Блоха затем кусает хозяина и продолжает кормиться, даже будучи неспособной подавить свой голод, и, следовательно, изрыгает кровь, зараженную бактериями, обратно в рану от укуса. Бактерия бубонной чумы заражает новую жертву, и блоха в конце концов умирает от голода. Серьезные вспышки чумы обычно запускаются другими вспышками заболеваний у грызунов, или ростом популяции грызунов. 
В 1894 году два бактериолога, Александр Йерсен из Франции и Китасато Сибасабуро из Японии, независимо друг от друга, изолировали бактерию в Гонконге, ответственную за третью пандемию. Хотя оба исследователя сообщили о своих результатах, ряд запутанных и противоречивых заявлений Сибасабуро, в конечном счете, привел к тому, что Йерсен был признан в качестве основного открывателя организма. Йерсен назвал бактерию Pasteurella pestis в честь Института Пастера, где он работал, но в 1967 году бактерия была перенесена в новый род и переименована в Yersinia pestis, в честь Йерсена. Йерсен также отметил, что чума у крыс наблюдалась не только во время эпидемий чумы, но и часто предшествовала таким эпидемиям у людей, и что многие местные жители считали чуму болезнью крыс: сельские жители в Китае и Индии утверждали, что гибель большого количества крыс влекла за собой вспышки чумы. В 1898 году французский ученый Поль-Луи Симон (который также приехал в Китай, чтобы бороться с третьей пандемией) установил вектор крыса-блоха, который управляет этим заболеванием. Он отметил, что заболевшие люди не должны находиться в тесном контакте друг с другом, чтобы не приобрести болезнь. В провинции Юньнань, Китай, жители бежали из своих домов, как только они видели мертвых крыс, и на острове Формоза (Тайвань) жители считали, что контакт с мертвыми крысами связан с повышенным риском развития чумы. Эти наблюдения привели к тому, что ученый стал подозревать, что блоха может быть промежуточным фактором в передаче чумы, так как люди приобрели чуму только тогда, когда они находились в контакте с недавно умершими крысами, которые умерли менее 24 часов назад. В классическом эксперименте, Симон продемонстрировал, как здоровая крыса умерла от чумы, после того, как зараженные блохи перепрыгнули на нее от крыс, которые недавно умерли от чумы.
Патология
Лимфатическая система, в конечном счете, перетекает в кровь, поэтому бактерии чумы могут попасть в кровь и оказаться практически в любой части тела. В случае септической чумы, бактериальные эндотоксины вызывают диссеминированное внутрисосудистое свертывание крови (ДВС), в результате чего по всему телу образуются мелкие тромбы и, возможно, ишемический некроз (отмирание тканей из-за отсутствия циркуляции / перфузии к этой ткани) из сгустков. ДВС приводит к истощению ресурсов свертывания крови в организме, и тело больше не может контролировать кровотечение. Следовательно, возникает кровотечение в кожу и другие органы, которое может вызвать красную и / или черную пятнистую сыпь и кровохарканье / кровавую рвоту (кашель / рвота кровью). Наблюдаются шишки на коже, которые выглядят как несколько укусов насекомых; они, как правило, красного цвета, и иногда белые по центру. При отсутствии лечения, септическая чума, как правило, оканчивается смертельным исходом. Раннее лечение антибиотиками снижает уровень смертности в пределах от 4 до 15 процентов. 3) Люди, которые умирают от этой формы чумы, часто умирают в тот же день, когда впервые появляются симптомы.
Легочная форма чумы возникает от инфекции легких. Она вызывает кашель и чихание, и, таким образом, производит капельки, передающиеся по воздуху, которые содержат бактериальные клетки, которые могут заразить кого-либо при их вдыхании. Инкубационный период легочной чумы короткий и, как правило, продолжается от двух до четырех дней, но иногда длится всего несколько часов. Начальные признаки неотличимы от нескольких других респираторных заболеваний; они включают в себя головную боль, слабость и кровохарканье или гематемезис (плевки или рвота кровью). Течение болезни протекает быстро; если не поставлен диагноз и лечение не проведено достаточно скоро, как правило, в течение нескольких часов, больной умирает в течение от одного до шести дней; в необработанных случаях, смертность составляет почти 100%. 4)
Это необычная форма чумы, которая напоминает ангину и обычно встречалась в случаях тесного контакта больных с другими формами чумы.
Эта форма чумы возникает, когда бактерии пересекают гематоэнцефалический барьер, что приводит к инфекционному менингиту.
Существует несколько других редких проявлений чумы, в том числе бессимптомная чума и абортивная чума. Целлюлярнокожная чума иногда приводит к инфекциям кожи и мягких тканей, часто вокруг места укуса блохи.
Лечение
Первым, кто изобрел и испытал вакцину против бубонной чумы в 1897 году, был Владимир Хавкин, врач, который работал в Бомбее, Индия. При своевременной диагностике, различные формы чумы, как правило, весьма отзывчивы к терапии антибиотиками. Часто используемые антибиотики включают стрептомицин, хлорамфеникол и тетрациклин. Среди антибиотиков более нового поколения, гентамицин и доксициклин доказали свою эффективность в монотерапевтическом лечении чумы. 5) Бактерия чумы может развить лекарственную резистентность и вновь стать серьезной угрозой для здоровья. Один случай лекарственной резистентности формы бактерии был обнаружен на Мадагаскаре в 1995 году. Еще одна вспышка на Мадагаскаре была зарегистрирована в ноябре 2014 г.
Так как человеческая чума редка в большинстве частей мира, плановая вакцинация нужна только людям, подвергающимся особенно высокому риску заражения, или людям, проживающим в районах с энзоотической чумой, происходящей на регулярной основе с предсказуемыми показателями в популяциях и конкретных районах, таких как западная часть Соединенных Штатов. Прививки даже не назначаются большинству путешественников в страны с известными последними случаями болезни, особенно если их поездка ограничена городскими районами с современными отелями. Центры по контролю за заболеваемостью, таким образом, рекомендуют вакцинацию только: (1) всем лабораторным и полевым сотрудникам, которые работают с организмами Y. pestis, устойчивым к антимикробным средствам; (2) людям, участвующим в аэрозольных экспериментах с Y. pestis; и (3) людям, занятым в полевых операциях в районах с энзоотической чумой, когда предотвращение воздействия не представляется возможным (например, в некоторых районах бедствия). Систематический обзор Кокрейновского сотрудничества не обнаружил никаких исследований достаточно высокого качества, чтобы сделать какое-либо заявление об эффективности вакцины. 6)
Эпидемиология
В 1994 году в Сурате, Индия, разразилась легочная чума, в результате которой погибло 52 человека и произошла крупная внутренняя миграция около 300 тысяч жителей, которые сбежали, опасаясь карантина. 7) Сочетание мощных муссонных дождей и забитых канализационных коллекторов привело к массовому затоплению, связанному с антисанитарными условиями и разбросанными по улицам тушами животных. Считается, что эта ситуация ускорила эпидемию. Было широко распространено опасение, что внезапное бегство людей из этой области могло распространить эпидемию на другие части Индии и мира, но этот сценарий был предотвращен, вероятно, в результате эффективного реагирования органов общественного здравоохранения Индии. В некоторых странах, особенно в соседнем регионе Персидского залива, был сделан шаг по отмене некоторых рейсов и наложение кратковременного запрета на поставки из Индии. Во многом как и в случае Черной Смерти, распространившейся по средневековой Европе, до сих пор остаются без ответа некоторые вопросы об эпидемии в Сурате в 1994 году. Первые вопросы о том, была ли это эпидемия чумы, возникли потому, что индийские органы здравоохранения были неспособны культивировать чумную палочку, но это может быть связано с низким качеством лабораторных процедур. Тем не менее, существует несколько линий доказательств, предполагающих, что это была эпидемия чумы: анализы крови для Yersinia были положительными, число лиц, показавших антитела против Yersinia и клинические симптомы, отображаемые больными, были совместимы с чумой.
31 августа 1984 г., Центры по контролю и профилактике заболеваний (CDC) сообщили о случае легочной чумы в Клермонте, штат Калифорния. CDC считает, что пациент, ветеринарный врач, заразился чумой от бездомной кошки. Поскольку кошка не была доступна для аутопсии, это не может быть подтверждено. 8) С 1995 по 1998 год, ежегодные вспышки чумы наблюдались в Махадзанге, Мадагаскар. Чума была подтверждена в Соединенных Штатах из 9 западных штатов в течение 1995 года. В настоящее время, от 5 до 15 человек в Соединенных Штатах, по оценкам, заболевают чумой ежегодно, как правило, в западных штатах. Резервуаром заболевания считаются мыши. В США, около половины всех смертельных случаев чумы с 1970 года произошли в Нью-Мексико. В 2006 году было зафиксировано 2 случая смерти от чумы в штате, первые случаи со смертельным исходом за последние 12 лет. В феврале 2002 года, небольшая вспышка легочной чумы произошла в районе Шимла Химачал-Прадеш на севере Индии. 9) Осенью 2002 года, в Нью-Мексико заразилась пара, незадолго до визита в Нью-Йорк. Оба человека прошли курс антибиотиков, но мужчине потребовалась ампутация обеих ног, чтобы полностью восстановиться, из-за отсутствия притока крови к его ногам, отрезанного бактериями. 19 апреля 2006 года, CNN News и другие новостные агентства сообщили о случае чумы в Лос-Анджелесе, штат Калифорния, произошедшем с техником-лаборантом Nirvana Kowlessar, это был первый случай в этом городе с 1984 года. В мае 2006 года, KSL Newsradio сообщило о случае чумы у мертвых полевых мышей и бурундуков в Национальном заповеднике Нэчурал Бриджес, расположенном в около 40 милях (64 км) к западу от Блендинга в округе Сан-Хуан, штат Юта. В мае 2006 года, СМИ штата Аризона сообщили о случае чумы у кошки. Сто смертей в результате легочной чумы были зарегистрированы в районе Итури в восточной части Демократической Республики Конго в июне 2006 года. Контроль чумы оказался трудным из-за продолжающегося конфликта. В сентябре 2006 года поступило сообщение, что три мыши, инфицированные чумной палочкой, по-видимому, исчезли из лаборатории, принадлежащей научно-исследовательскому институту общественного здравоохранения, расположенному на территории кампуса Университета медицины и стоматологии Нью-Джерси, который проводит исследования по борьбе с биотерроризмом для правительства США. 16 мая 2007 года 8-летняя обезьяна капуцин умерла от бубонной чумы в зоопарке Денвера. Пять белок и кролик также были найдены мертвыми в зоопарке и дали положительный результат на заболевание. 5 июня 2007 года в Торранс Каунти, штат Нью-Мексико, у 58-летней женщины развилась бубонная чума, которая эволюционировала в легочную чуму. 2 ноября 2007 года, Эрик Йорк, 37-летний биолог, изучающий дикую природу в рамках программы по сохранению национальных парков Mountain Lion и Фонда по сохранению кошачьих, был найден мертвым в своем доме в национальном парке Гранд-Каньон. 27 октября Йорк провел вскрытие горного льва, который, вероятно, погиб от болезни и через три дня после этого Йорк сообщил о гриппоподобных симптомах и отпросился с работы по причине болезни. Его лечили в местной клинике, но не диагностировали какую-либо серьезную болезнь. Его смерть вызвала небольшую панику, официальные лица говорили, что он, вероятно, умер от чумы или воздействия хантавирусов, и 49 людям, которые контактировали с Йорком, дали агрессивное лечение антибиотиками. Ни один из них не заболел. Результаты вскрытия, выпущенные 9 ноября, подтвердили наличие Y. Pestis в его теле, подтверждая чуму в качестве вероятной причины его смерти. 10) В январе 2008 года, по крайней мере, 18 человек умерли от бубонной чумы на Мадагаскаре. 16 июня 2009 года власти Ливии сообщили о вспышке бубонной чумы в Тобруке, Ливия. Было зарегистрировано 16-18 случаев, в том числе одна смерть. 2 августа 2009 года китайские власти поместили на карантин посёлок Цзыкэтань, в уезде Синхай Хайнань-Тибетского автономного округа китайской провинции Цинхай (Северо-западный Китай) после вспышки легочной чумы. 13 сентября 2009 года д-р Малколм Касадабан умер после случайного лабораторного воздействия ослабленного штамма бактерии чумы. Это произошло из-за его недиагностированного наследственного гемохроматоза (перегрузка железом). Он был доцентом молекулярной генетики и клеточной биологии и микробиологии в Университете Чикаго. 1 июля 2010 года было зарегистрировано восемь случаев бубонной чумы у людей в районе Чикама, Перу. Пострадал один 32-летний мужчина, а также три мальчика и четыре девочки в возрасте от 8 до 14 лет. 425 домов были подвержены фумигации и 1210 морских свинок, 232 собак, 128 кошек и 73 кроликов получали лечение против блох в попытке остановить эпидемию. 3 мая 2012 года суслик, пойманный в ловушку в популярном кемпинге на горе Паломар в Сан-Диего, штат Калифорния, в ходе обычного тестирования дал положительный результат на бактерии чумы. 2 июня 2012 года, мужчина в Крук Каунти, штат Орегон, пытаясь спасти поперхнувшуюся мышью кошку, был укушен и заразился септической чумой. 11) 16 июля 2013 года, белка, пойманная в палаточном лагере Национального заповедника Анджелес, дала положительный результат на чуму, что вызвало закрытие палаточного лагеря, в то время как исследователи тестировали других белок и принимали меры против чумных блох. 26 августа 2013 г. Темир Исакунов, подросток, умер от бубонной чумы на севере Кыргызстана. В декабре 2013 года поступили сообщения об эпидемии легочной чумы в 5 из 112 районов Мадагаскара, что, предположительно, было вызвано большими кустарниковыми пожарами, вынуждающими крыс бежать в города. 13 июля 2014 года, мужчине из Колорадо был поставлен диагноз легочная чума. 22 июля 2014 г. город Юймэнь, Китай, был закрыт, и 151 человек были помещены на карантин после того, как один мужчина умер от бубонной чумы. 12) 21 ноября 2014 года Всемирная организация здравоохранения сообщила о 40 смертях и 80 других инфицированных на острове Мадагаскар, при этом первый известный случай в очаге, предположительно, произошел в конце августа 2014 года.
История
Местные вспышки чумы сгруппированы в три пандемии чумы, в результате чего соответствующие даты начала и окончания некоторых вспышек пандемии все еще являются предметом обсуждения. По словам Джозефа П. Бирна из университета Белмонта, этими пандемиями были: Первая пандемия чумы с 541 до
750 гг., распространившаяся из Египта в Средиземное море (начиная с Чумы Юстиниана) и северо-западную Европу. 14) Вторая пандемия чумы с
1840 г., распространившаяся от Центральной Азии до Средиземноморья и Европы (начиная с Черной Смерти), и, вероятно, проникшая также в Китай. Третья пандемия чумы с 1866 по 1960-е годы, распространившаяся из Китая по всему миру, в частности, в Индии и на Западном побережье Соединенных Штатов. Тем не менее, Черная Смерть позднего средневековья иногда рассматривается не как начало второй, а как конец первой пандемии – в этом случае, начало второй пандемии будет приходиться на 1361 год; также не постоянны даты окончания второй пандемии в данной литературе, например,
Чума в качестве биологического оружия
Читайте также:


