Что такое сепсис при беременности
Сепсисом (заражение крови) называют тяжелую общую инфекционную патологию, возникающую у детей вследствие несовершенства иммунитета. При сепсисе инфекция не может иммунными силами быть ограничена одним органом или частью тела, что приводит к распространению ее в кровь и ткани тела. В результате формируются септицемия – нахождение возбудителей в крови и септикопиемия – формирование вторичных инфекционных очагов по всем органам и тканям. Обычно развивается как осложнение разного рода инфекционных заболеваний, гнойных поражений кожи и слизистых, иногда формируется как первичное заболевание.
Причины
Акушерский сепсис, сепсис при беременности – это опаснейшее для здоровья и жизни матери и плода состояние. Возникает он при резком снижении иммунной защиты и распространении инфекции по всему организму с током крови. При беременности является жизнеугрожающим состоянием и требует особого подхода в лечении. На сегодня относится к одной из частых причин смертности беременных, возникает как в ранние, так и поздние сроки беременности, либо во время родов. Обычно его развитие связано с несвоевременной диагностикой и лечением микробных инфекций. Сепсис может развиться при них в период от нескольких часов до нескольких суток.
Обычно при беременности причиной сепсиса становится условно-патогенная или внутрибольничная флора – стафилококки. Стрептококки, синегнойная палочка или кишечная палочка. Ребе у беременных бывает пневмококковый, сальмонеллезный, анаэробный сепсис, при тяжелых кровопотерях или травмах, иногда так бывает при выкидышах и подпольных абортах.
Проникать инфекция может у беременных через кожные покровы, в метах гнойных ранок, через половые органы, при первичной инфекции ротоглотки (ангины, гаймориты, абсцессы), инфекции зубов, ушей при отитах. Часто сепсис бывает криптогенным, с неизвестным изначальным проникновением микробов.
Способствуют развитию сепсиса при беременности ослабление иммунитета и наличие хронических инфекций, анемия, наличие ожогов, кожных ран, а также длительное пребывание в стационаре с многочисленными манипуляциями при осложнениях беременности.
Симптомы
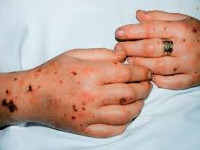
Клиника сепсиса тяжелая, с высокой лихорадкой и выраженным недомоганием, сильнейшей потливостью, нарушениями сознания. К признакам сепсиса беременных относят также сильные ознобы, понос и рвоту, как следствие отравления организма токсинами микробов, сыпь по телу в виде красных пятен, кровоподтеков, кровоизлияний, мелких точек. Возникают боли в животе или тазу, выделения из влагалища имеют неприятный запах и примеси крови, гноя, возникает кашель, одышка, сердцебиение и учащение дыхания, нарушается мочеиспускание и стул. При тяжелом сепсисе с токсиновым шоком может быть потеря сознания, резкое снижение давления, судороги, кома.
Основа диагностики – типичные проявления с выявлением возбудителя в крови при посевах. Они же определяют чувствительность к антибиотикам. Также проводят ПЦР для выявления типа возбудителя в крови, определение прокальцитонина, который является признаком сепсиса. Дополняют диагноз изменения в анализах крови – общем и биохимическом, а также анализ мочи с типичными изменениями. Необходим осмотр акушера-гинеколога, проведение УЗИ плода и плаценты.
Осложнения
Самое грозное осложнение – летальный исход для матери и плода, поражение плода и внутриутробная инфекция, пороки развития, прерывание беременности. В этом случае решается вопрос в сторону спасения матери, а потом уже плода. Могут возникать поражения внутренних органов – инфаркты легкого, поражения почек, абсцессы мозга. Опасное осложнение – септический шок с потерями сознания, судорогами и комой, нарушениями работы печени и почек, сердца.
Лечение
Все лечение проводится только врачами в стационаре. Немедленно нужно госпитализироваться.
Лечение ведется с учетом сроков беременности и состояния плода, степени его страдания. Прежде всего, назначаются антибиотики, наименее опасные для плода в данном сроке, их применяют сразу два. Параллельно с лечением антибиотикам применяют детоксикацию при помощи внутривенных инфузий растворов глюкозы, солевых, плазмы, полиглюкина, гемодеза. Показаны противовоспалительные, жаропонижающие препараты, тромбоцитарная масса и переливание плазмы. Иногда применяют противостафилококковые иммуноглобулины, гипериммунную плазму и тд. Все манипуляции проводят только в стационаре и под контролем акушеров.
Профилактика
Основа профилактики сепсиса – немедленное лечение любых гнойных процессов во время беременности, строгое соблюдение всех правил гигиены, обработка всех инструментов при манипуляциях. Важно регулярное посещение врача-гинеколога, своевременная постановка на учет и похождение всех обследований. При любых инфекциях нужно немедленно обращаться к врачу и лечиться строго под его контролем.
Guide to be Flawless Female
Last Updated on January 31, 2018

Ты заболеешь часто? Является ли лихорадка одна из распространенных проблем, которые, кажется, к лицу? Вы страдаете от вонючих вагинальных выделений? Есть ли боль в области таза? Вы беспокоитесь о благополучии вашего будущего ребенка из-за того же самого?
Если вы ответили утвердительно на эти вопросы, то есть вероятность того, что вы страдаете от сепсиса. Не беспокойтесь о том, что сепсис во время беременности. Прокрутите вниз и узнать все об этой болезни здесь.
Что такое сепсис?
Сепсис является бактериальная инфекция, которая может заразить беременных женщин, а также. Это смертельное заболевание. Сепсис возникает, когда вредные бактерии и токсины заразить ткани из-за внешние или внутренние ран. Одна трети всех беременных женщин во всем мире развивается сепсис и несет серьезные последствия. Таким образом, сепсис требует ранней диагностики и интенсивного лечения.
Причины сепсиса во время беременности:
Сепсис развивается у беременной женщины из-за любой из указанных ниже причин.
- Аборты : Инфекции являются обычным явлением после любого аборта. Если какая – либо женщина добровольцев на аборт, то она должна выглядеть на симптомы , как усталость, выделения из влагалища, непрерывная лихорадка, кашель и т.д. Если какой – либо из них обычное дело, то имеет смысл обратиться к врачу и обсудить то же самое с ней ,
- Кесарева хирургия : Если вы когда – либо имели абдоминальную хирургию, то вероятность сепсиса высока.
- Продолжительное вагинальная или кесарево сечение : Долгий труда также одна из причин сепсиса.
- ВИЧ, грипп, или острое заболевание : Эти заболевания также ответственны за возникновение сепсиса ожидая мама.
Симптомы сепсиса во время беременности:
Некоторые из основных симптомов сепсиса во время беременности включают:
- Инфекция в плаценте или матки
- Повышенные частоты сердечных сокращений, что составляет более 90 ударов в минуту
- Лихорадка во время родов
- Повышенная частота дыхания
- Аномальное количество лейкоцитов
- Преждевременное от разрыва мешка
Около 15-30% бактерий переходят к ребенку во время родов. Если такие симптомы проявляются во время родов, то есть вероятность того, что ваш ребенок может родиться с инфекцией.
Лечение Сепсис во время беременности:
Некоторые из методов лечения сепсиса во время беременности включают:
- Если у вас есть сепсис, то вам нужно часто посещать врача. Если ваше здоровье ухудшается, искать экспертное заключение от гинеколога.
- Если врач идентифицирует генитальный сепсис, оперативное лечение с соответствующими антибиотиками имеет важное значение. Врачи сочетают 2-3 антибиотиков для лечения сепсиса.
- Помимо методов мы перечисляем выше, врачи назначают различные методы лечения, чтобы предотвратить риск дисфункции органов.
Предотвращение Сепсис во время беременности:
Вот несколько способов, вы можете снизить риск такого рода инфекции в крови во время беременности:
- Лучший способ уменьшить вероятность возникновения сепсиса заключается в предотвращении инфекции.
- Убедитесь, что вы моете руки перед приготовлением и едой.
- Своевременная вакцинация является обязательной, чтобы избежать сепсиса.
- В случае заражения, принять своевременное лечение, так что он не распространяется на клетки крови.
- Люди с диабетом, раком, и женщинами в начале 30-х должны быть очень осторожны, о гигиене и инфекциях. Так как они имеют слабую иммунную систему, вероятность сепсиса увеличивается.
Сепсис может привести к ряду осложнений. Хотя, это зависит от вида инфекции, которые вы контракты, инфекция могут ухудшиться, если он достигает ваш будущий ребенок. Если определить какой-либо из симптомов сепсиса, немедленно обратиться к врачу; тем быстрее диагноз, тем выше шансы предотвратить неприятные побочные эффекты и другие опасные для жизни осложнения.
Надеюсь, вы теперь ясно, о сепсисе и беременности.
Sella Suroso is a certified Obstetrician/Gynecologist who is very passionate about providing the highest level of care to her patients and, through patient education, empowering women to take control of their health and well-being. Sella Suroso earned her undergraduate and medical diploma with honors from Gadjah Mada University. She then completed residency training at RSUP Dr. Sardjito.

Лечение сепсиса предваряет качественная диагностика, которая включает в себя не только выявление у пациента критериев SIRS (синдрома системной воспалительной реакции), но также и обнаружение очага инфекции, из которого возбудитель и его токсины попали в кровь.
Заподозрить сепсис у больного позволяют данные анамнеза (наличие инфекционного очага: остеомиелит, абсцесс, флегмона, отит, менингит и т.д.), жалобы и данные, полученные при осмотре. Лабораторная диагностика сепсиса проводится для подтверждения диагноза, оценки тяжести состояния больного и составления прогноза, а также для уточнения возбудителя (при необходимости проводится коррекция назначенной антибактериальной терапии).
Как заподозрить сепсис
В большинстве случаев, развитию сепсиса предшествует острое инфекционное заболевание. В таком случае, должно насторожить ухудшение состояния больного, появление стойкой лихорадки или гипотермии, тахикардии и признаков дыхательной недостаточности.
Неспецифическими признаками генерализации инфекции можно считать правило трех П (больной плохо: выглядит, ест и дышит), в особенности, если эти изменения появились на фоне ранее адекватного состояния пациента.
При осмотре обращает на себя внимание внешний вид больного. Характерна резкая бледность, в некоторых случаях, мраморность кожных покровов. Может также отмечаться резкое покраснение лица и цианоз конечностей. Кожные покровы горячие на ощупь, реже отмечается сильное похолодание конечностей.
Чем тяжелее сепсис, тем быстрее увеличиваются печень и селезенка. При перкуссии живота отмечается появление высокого тимпанита (за счет сильного вздутия), перистальтика кишечника резко ослаблена или полностью отсутствует (парез кишечника, на фоне тяжелой интоксикации).
При осмотре ротовой полости показательна резкая сухость слизистых и появление коричневого налета на языке. Если провести по языку пальцем, характерна его наждачная, шершавая поверхность из-за полного отсутствия слюны в ротовой полости.
При поражении печени, отмечается резко выраженная желтушность кожи и склер (у некоторых больных отмечается кровоизлияние в склеры).
Геморрагическая сыпь развивается рано и располагается преимущественно на груди, животе и руках. Также могут отмечать обильные, быстро возникающие гнойничковые высыпания (чаще всего при стафилококковом сепсисе). Нарушение периферического кровообращения сопровождается появлением положительного симптома белого пятна (при надавливании на кожу четко очерчено белое пятно, которое держится более трех секунд).
При тяжелой коагулопатии потребления (ДВС-синдром) на фоне сепсиса может отмечаться носовое, десневое, кишечное или маточное кровотечение.
В легких выслушивается жесткое или ослабленное дыхание, характерно появление крепитации и влажных хрипов. При перкуссии отмечается укороченный перкуторный звук.
Лабораторная диагностика сепсиса
В общем анализе крови отмечается: 
- повышение уровня лейкоцитов свыше 12*109/л (сепсис у новорожденных сопровождается повышением лейкоцитов свыше 20*109/л), либо развитие лейкопении ниже 4*109/л (ниже 5*109/л для новорожденных);
- увеличение лейкоцитарного индекса более 0.3 (чем выше индекс, тем выше степень интоксикации и острота воспалительной реакции);
- снижение числа тромбоцитов менее 100-150*109/л;
- увеличение количества незрелых лейкоцитарных клеток более чем на 10%;
- появление токсической зернистости на нейтрофилах и развитие нейтрофилии. При этом соотношение незрелых лейкоцитарных клеток к общему количеству нейтрофилов становится больше 0.2;
- резкое повышение скорости оседания эритроцитов (СОЭ);
- уменьшение количества лимфоцитов;
- развитие анемии (снижение количества эритроцитов и гемоглобина).

Сепсис во время беременности – системная тяжелая патология, при которой инфекция распространяется по всему организму. Проблема несет угрозу жизни матери и ребенка, развивается как осложнение на фоне других воспалительных процессов.
Что это за патология

Акушерский сепсис – системная воспалительная реакция, развивается на фоне резкого снижения иммунитета, с кровотоком инфекция распространяется по всему организму.
Проблема возникает на разных сроках беременности, после выкидыша, аборта или родов, требует особого подхода в терапии.
- Синдром системного воспалительного ответа. Ответная реакция организма на воспалительный процесс. Диагноз ставят при наличии 2 и более симптомов: тахикардия, лейкоцитоз, повышенное содержание незрелых нейтрофилов, снижение или повышение температурных показателей, учащенное поверхностное дыхание. Примерно у 12% пациентов подобные признаки могут вовсе отсутствовать.
- Сепсис. Патологический системный ответ на первичную или вторичную инфекцию. При этом присутствует явный инфекционный очаг или в крови обнаруживают бактерии, развивается острая функциональная недостаточность двух и более органов.
- Септический шок. Тяжелая форма патологического состояния, сопровождается стойкой гипотензией, которая плохо поддается медикаментозной коррекции.
Сепсис – одна из наиболее частых причин смертности беременных женщин.
Причины

Основная причина заражения крови – несвоевременная диагностика и лечение микробных инфекций. Микробы проникают в организм матери через повреждения и ранки на коже и слизистых, на фоне ослабленного иммунитета начинают расти и размножаться.
Основные возбудители – условно-патогенные или внутрибольничные патогенные микроорганизмы – стафилококки, стрептококки, синегнойная и кишечная палочка. Реже диагностируют сальмонеллезную, пневмококковую форму болезни.
- Травмы и оперативные вмешательства. Раневая поверхность – ворота для проникновения болезнетворных микробов, на фоне массового заражения резко снижается местный иммунитет. Гнойный процесс нередко возникает после кесарева сечения, при многоплодной беременности, из-за преждевременного отхождения околоплодных вод. Заражение крови при родах – следствие разрывов, нарушения гигиенических норм.
- Инвазивные лечебные и диагностические манипуляции. Инфекция проникает в организм при несоблюдении правил дезинфекции инструментов, бактерии проникают через микротравмы, полученные во время процедур. К опасным манипуляциям относят амниоцентез и кордоцентез, ЭКО, установку уретрального катетера.
- Физиологические изменения. Матка увеличивается в размерах, сдавливает и смещает внутренние органы, на фоне повышения уровня прогестерона снижается тонус гладкой мускулатуры. Все это приводит к нарушению процесса уродинамики, в организме создаются оптимальные условия для развития пиелонефрита и уросепсиса.
- Лактостаз. При застое грудного молока в молочных железах начинают размножаться стафилококки, развивается мастит.

Спровоцировать заражение крови может ангина, гайморит, зубные инфекции, отит, травмы, обильная кровопотеря, выкидыш или подпольный аборт.
Провоцирующие факторы – наличие хронических инфекционных болезней, анемия, ожоги, длительное пребывание на сохранении, сахарный диабет, ожирение, авитаминоз, возраст роженицы более 35 лет.
Симптомы
Бактериальный сепсис развивается стремительно, в течение нескольких часов, максимум – нескольких дней.
- резкое повышение температуры до 39 и более градуса;
- повышенное потоотделение;
- обмороки, судороги, нарушение сознания;
- сильный озноб;
- бледность, мраморность кожи, иногда отмечается покраснение лица и посинение конечностей;
- увеличение всех лимфатических узлов;
- слизистые в ротовой полости пересыхают, на языке появляется налет коричневого цвета;
- частые приступы рвоты и тошноты;
- сыпь по телу в виде красных пятен, кровоподтеки;
- боль в нижней части живота, паховой и поясничной области;
- кашель, одышка, учащенный пульс и дыхание;
- влагалищные выделения с неприятным запахом, примесями крови, гноя.

При тяжелых формах отмечается маточное, носовое кровотечение, на фоне сильной интоксикации развивается токсический шок, резко снижается артериальное давление, наступает кома.
Чем опасен
Самое опасное осложнение – гибель матери или плода, септический шок.
- внутриутробное инфицирование плода, ДЦП, энцефалопатия и другие аномалии и пороки развития;
- выкидыш, преждевременные роды;
- поражение внутренних органов – инфаркт легкого, абсцесс головного мозга, болезни почек, печени.
Когда и кому обратиться
При появлении первых признаков патологического состояния следует незамедлительно вызвать скорую помощь, обратиться в ближайший роддом или к лечащему гинекологу.
Промедление и самолечение приводит к развитию опасных и смертельных осложнений.
Диагностика

Первичный диагноз ставят на основе внешних проявлений и сбора анамнеза. Для оценки степени тяжести патологии назначают дополнительные анализы.
- ОАК – наблюдается значительное повышение или снижение уровня лейкоцитов, уменьшение тромбоцитов и эритроцитов, количество незрелых лейкоцитарных клеток на 10% и более, нейтрофилия, высокая СОЭ;
- биохимия – увеличивается C-реактивый белок, нарушается электролитный баланс, уровень глюкозы завышен или занижен, уменьшение общего белка и альбумина;
- коагулограмма, тест на газы, лактат в плазме;
- иммунограмма;
- общий анализ мочи – присутствует белок, повышенное количество лейкоцитов;
- культуральный анализ крови и мазка из влагалища, ПЦР для выявления типа возбудителя;
- тест на прокальцитонин – это вещество всегда присутствует в крови при сепсисе;
- анализ на выявление чувствительности микробов к антибиотикам;
- УЗИ плода и плаценты, органов малого таза и брюшной полости, почек.
Для выявления вторичных абсцессов в сердце, легких, печени проводят ЭхоЭГ, рентген грудной клетки.
Лечение

Терапию проводят только в условиях стационара, препараты подбирают с учетом степени тяжести патологии, срока гестации.
Как проводят лечение сепсиса у беременных:
- Антибактериальная терапия. Назначают сразу 2 антибиотика из группы пенициллинов, макролидов, цефалоспоринов, они считаются наиболее безопасными для плода.
- Детоксикация организма. Внутривенно вводят раствор глюкозы, плазму, физраствор, Полиглюкин, Гемодез.
- Противовоспалительные и жаропонижающие средства. Препарат выбора – Парацетамол, в I и II триместре разрешается применять Ибупрофен.
- Хирургическое лечение. Санация первичных или вторичных очагов воспаления – удаление абсцессов, вакуумная аспирация, кюретаж.
- Дополнительные методы интенсивной терапии. Применение глюкокортикостероидов, гемофильтрация, плазмаферез, гемосорбция.
- Иммунотерапия.

Большинство врачей считает, что наиболее эффективный метод лечения – внутривенное введение иммуноглобулина, обогащенного антителами типа IgM (Пентаглобин).
Методы профилактики
Чтобы избежать развития сепсиса во время беременности, необходимо своевременно выявлять и лечить все инфекционные заболевания, устранять гнойные процессы.
- неукоснительное соблюдение правил гигиены;
- все ранки и царапины на коже сразу обрабатывать любым антисептиком;
- избегать контакта с почвой и песком, при необходимости все работы проводить в перчатках;
- постоянно укреплять иммунитет, посещать всех специалистов, соблюдать рекомендации врачей.
Сепсис – следствие невнимательного отношения к собственному здоровью, избежать проблемы несложно, если соблюдать простые правила профилактики.
При своевременной диагностике и правильном лечении можно избежать развития тяжелых осложнений, в запущенных случаях уровень смертности составляет более 45%.

Акушерский сепсис – это системное осложнение инфекций женской мочеполовой системы и молочной железы, развившееся во время беременности, изгнания плода и в послеродовом (послеабортном) периоде. Проявляется тяжёлым общим состоянием, нарастающей слабостью, лихорадкой, сердцебиением, одышкой, снижением артериального давления. По мере прогрессирования присоединяются помутнение сознания, выраженное затруднение дыхания, резкое уменьшение объёма отделяемой мочи. Диагноз устанавливается на основании данных физикального осмотра, УЗИ, лабораторных исследований крови. Лечение комплексное: хирургическая санация гнойников, антибиотикотерапия, интенсивная терапия.
МКБ-10
Общие сведения

Причины
Акушерский сепсис всегда вторичен, его источником является локальная инфекция. Основные возбудители гнойно-воспалительных заболеваний – представители оппортунистической флоры (пиогенный стрептококк, стрептококк группы B, золотистый стафилококк, кишечная палочка, клебсиелла, протей, пептококк, пептострептококк, бактероид, грибок кандида), чаще всего населяют нижние отделы мочеполовой сферы и кишечника и приводят к патологии только под воздействием определённых факторов. К основным причинам и источникам инфицирования относятся:
- Хирургические операции и травмы тканей. Раневая поверхность служит воротами инфекции и способствует значительному снижению местного иммунитета. Гнойный процесс может стать исходом кесарева сечения, раннего отхождения околоплодных вод (при неправильном положении плода, многоплодии), полученных в родах разрывов и оперативных вмешательств на промежности.
- Лечебно-диагностические манипуляции. Возбудитель передаётся при контакте с обсеменённым инструментом, кроме того, микротравмы, полученные при исследовании, создают благоприятные условия для лимфо- и гематогенного заражения. В группе факторов риска - цервикальный серкляж, амниоцентез, кордоцентез, уретральная катетеризация, экстракорпоральное оплодотворение, многократные влагалищные исследования в ходе родов.
- Физиологические изменения, вызванные беременностью. Растущая матка сдавливает и смещает окружающие анатомические структуры, а прогестерон снижает тонус гладкой мускулатуры. Эти факторы приводят к нарушению уродинамики и создают предпосылки для развития гестационного пиелонефрита и уросепсиса.
- Застой грудного молока. В результате лактостаза происходит активный рост стафилококков, вызывающих мастит. Нарушение оттока молока – основная причина послеродовых абсцессов и флегмон.
С другой стороны, гнойные процессы могут осложниться сепсисом лишь при условии гипо- или гиперреактивности иммунного ответа. Функциональные расстройства иммунной системы приводят к усилению активности оппортунистических микроорганизмов и формированию патологической реакции на гнойное воспаление. К факторам риска относятся ожирение, сахарный диабет, анемия, острые и хронические воспаления (генитальные и экстрагенитальные), недостаток питания, возраст старше 35 лет.
Патогенез
Массивное поражение ткани инфекцией сопровождается перманентным или периодическим выбросом в кровоток медиаторов воспалительного ответа, что истощает регуляторную функцию иммунной системы и запускает ряд неконтролируемых реакций в дистантных органах и тканях. В результате повреждается эндотелий, ухудшается микроциркуляция (перфузия), снижается транспорт кислорода. Эти изменения приводят к нарушениям гомеостатической регуляции, развитию синдрома острой полиорганной недостаточности (СПОН) и ДВС-синдрома.
Желудочки сердца расширяются, происходит снижение сердечного выброса, нарушается сосудистый тонус. В лёгких образуются ателектазы, развивается респираторный дистресс-синдром. В результате снижения объёма циркулирующей крови (ОЦК) и гемостатических нарушений ухудшается микроциркуляция почечной ткани и кровоснабжение коркового слоя с последующей острой функциональной недостаточностью. В печени нарушаются обменные процессы, а недостаток кровоснабжения влечёт формирование некротических участков. Гипоперфузия приводит к патологической проницаемости слизистой оболочки кишечника с выбросом токсинов и микроорганизмов в лимфатическую систему, в результате ишемии на стенках органов ЖКТ образуются стрессовые язвы. Нарушение обменных процессов и микроциркуляции головного мозга обусловливает неврологические расстройства.
Классификация
Акушерский сепсис классифицируют по разным критериям: по возбудителю, по метастатическому распространению (септицемия, характеризующаяся наличием лишь первичного очага, и септикопиемия – наличие гнойных отсевов в других тканях и органах) или по клиническому течению. В современном акушерстве принята классификация, отражающая последовательные этапы формирования системной воспалительной реакции:
- Синдром системного воспалительного ответа (ССВО). Предвестник септического состояния – системная реакция на воспалительный процесс любой этиологии. Устанавливается при наличии воспалительного заболевания и на основании не менее двух клинических проявлений ССВО: тахикардии, тахипноэ или гипервентиляции, гипо- или гипертермии, лейкоцитоза (лейкопении) или повышения доли незрелых нейтрофилов. У 12% больных сепсисом признаки ССВО отсутствуют.
- Сепсис. Патологический системный ответ на первичную или присоединившуюся инфекцию. Диагноз выставляется при наличии инфекционного очага или на основании верифицированной бактериемии и остро развившихся признаков функциональной недостаточности двух и более органов (СПОН).
- Септический шок. Крайняя форма патологической реакции. Сопровождается выраженными, стойкими, плохо поддающимися медикаментозной коррекции гипотензией и нарушением перфузии.
Симптомы акушерского сепсиса
Послеродовый сепсис манифестирует на второй-третий день после изгнания плода сукровично-гнойными выделениями, явлениями общей интоксикации (тахикардией, одышкой, слабостью, потерей аппетита, иногда рвотой и диареей) и повышением температуры до 39-40°C с ознобами. Гипертермия обычно устойчивая, однако могут наблюдаться формы с постепенным повышением или большим разбросом суточной температуры и редкими приступами ознобов. Отмечаются боли в животе или молочных железах, могут регистрироваться генерализованные высыпания. Выраженность симптомов и длительность заболевания различны в зависимости от формы клинического течения.
Для молниеносного акушерского сепсиса нарастание симптоматики характерно в течение суток, при острой форме клиническая картина разворачивается в течение нескольких дней. При подострой форме признаки выражены менее ярко, процесс развивается неделями. Хрониосепсис характеризуется слабо выраженными изменениями (субфебрилитетом, повышенным потоотделением, головной болью и головокружениями, сонливостью, диареей) и вялым течением в течение многих месяцев. Рецидивирующая форма представляет череду затуханий (периодов ремиссии без заметных проявлений) и обострений (периодов с яркой симптоматикой) и характерна для септикопиемии, когда ухудшение состояния обусловлено повторными эпизодами образования вторичных гнойников.
Особенно тяжёлым течением и рядом специфических признаков отличается анаэробный сепсис, ассоциированный с гангреной матки. Заболевание протекает молниеносно или остро, сопровождается интенсивной некупируемой болью внизу живота, крепитацией и усилением боли при пальпации матки, выделением из влагалища газа и зловонной жидкости с пузырьками воздуха, бронзовой окраской кожи, бурым цветом мочи. Явления септического шока проявляются уже в самом начале болезни.
Осложнения
У больных, переживших острый период, может развиться тяжёлое, нередко летальное осложнение – суперинфекция. Значительное ухудшение качества жизни или гибель пациентки часто влекут другие последствия сепсиса: сопряжённые с ишемией или гнойным метастазированием необратимые органные изменения почек, печени, лёгких, сердца, головного мозга, прободение и кровотечения из гастроэнтеральных стресс-язв, артериальная тромбоэмболия и флеботромбоз. Сепсис у беременных может вызвать преждевременные роды, гибель плода, энцефалопатию и ДЦП рожденного ребенка.
Диагностика
В диагностике акушерского сепсиса участвуют акушер-гинеколог, терапевт, реаниматолог, микробиолог, осложнённые формы требуют привлечения нефролога, кардиолога, невролога, гепатолога. В ходе гинекологического исследования и общего осмотра по наличию очага гнойного воспаления в органах малого таза или молочной железе, а также признакам ССВО можно заподозрить септическое состояние. Проводятся следующие исследования:
- Определение возбудителя. Культуральный анализ крови и влагалищного мазка позволяют выявить инфекционный агент и подобрать эффективный препарат для лечения инфекции. Бактериемия подтверждает наличие септического процесса. При отсутствии бактериемии для дифференцирования локальной и генерализованной инфекции проводится тест на прокальцитонин.
- Инструментальные исследования. УЗИ малого таза и почек подтверждает (выявляет) наличие первичного гнойного очага в мочеполовых органах. УЗИ органов брюшной полости, рентгенография органов грудной клетки, ЭхоКГ позволяют обнаружить вторичные абсцессы в печени, лёгких, сердце.
- Клинико-биохимические анализы крови. Общий анализ крови обнаруживает лейкоцитоз, лейкопению, сдвиг лейкоцитарной формулы влево – значения, косвенно подтверждающие септическое состояние. Данные биохимического исследования говорят о нарушениях водно-электролитного баланса и функций почек, печени. Анализ газов крови выявляет нарушения КЩС и дыхательную недостаточность. По результатам коагулограммы определяются нарушения свёртывания крови. Тестирование уровня лактата в плазме позволяет обнаружить тканевую гипоперфузию и оценить тяжесть шока. Иммунограмма свидетельствует о расстройствах иммунной активности.
Акушерский сепсис следует дифференцировать с гестозами, амниотической эмболией и тромбоэмболией лёгочной артерии, острыми инфекциями (тяжёлым гриппом, бруцеллёзом, тифом, малярией, милиарным туберкулёзом), острым панкреатитом, лейкозами, лимфогранулематозом. Для дифференциальной диагностики может потребоваться консультация кардиохирурга, инфекциониста, фтизиатра, онкогематолога.
Лечение акушерского сепсиса
Лечебные мероприятия проводятся в условиях гинекологического или обсервационного акушерского отделения, больные с тяжёлыми формами сепсиса переводятся в отделение реанимации и интенсивной терапии. Лечение комплексное, включает хирургические и консервативные методы и направлено на борьбу с инфекцией и коррекцию витальных функций:
- Инфузионная терапия. Лечение предусматривает коррекцию гомеостатических расстройств (гипотонии, коагулопатии, нарушений кислотно-щелочного и водно-солевого и обмена, дефицита ОЦК), восстановление тканевой перфузии, дезинтоксикацию. С этими целями вводятся солевые и коллоидные растворы, альбумин, криоплазма, инотропы и вазопрессоры.
- Антибактериальная терапия. Направлена на уничтожение инфекционного агента с целью блокировки воспалительного каскада. Стартовое лечение включает внутривенное введение комбинации препаратов широкого спектра. После выделения возбудителя приступают к этиотропной антибиотикотерапии.
- Хирургическое лечение. Ликвидация гнойных очагов повышает эффективность интенсивной терапии и улучшает прогноз. Лечение предполагает санацию первичного и вторичных очагов – вскрытие и опорожнение абсцессов, кюретаж, вакуум-аспирацию или удаление матки (гистерэктомию).
В случае необходимости проводится искусственная вентиляция лёгких, энтеральное питание пациентки. Дополнительные методы интенсивной терапии включают применение кортикостероидов, выполнение хирургической детоксикации (плазмаферез, гемосорбция, гемофильтрация) после оперативного лечения нагноений, иммунотерапию.
Прогноз и профилактика
На ранних стадиях, когда не развились выраженные признаки СПОН, устойчивая гипотензия и ДВС-синдром, прогноз благоприятный. При развитии септического шока смертность может достигать 65% (в среднем – 45%). Профилактические мероприятия состоят в своевременном лечении воспалительных заболеваний (как на этапе планирования, так и в течение беременности), борьбе с внебольничными вмешательствами (внутриматочными и вагинальными манипуляциями, криминальными абортами, домашними родами), рациональной превентивной антибиотикотерапии при оперативных вмешательствах, полноценном питании, стабилизации уровня глюкозы в крови при сахарном диабете.
Читайте также:


