Чем эризипелоид отличается от рожи
Впервые эризипелоид был описан Бекером в 1873 г. под названием ползущей эритемы. В самостоятельное же заболевание он был выделен через 4 года Розенбахом. Это заболевание наблюдается не так редко, как еще недавно об этом думали, в большинстве случаев имеет профессиональный характер и встречается чаще всего среди рабочих мясной и рыбной промышленности.
Заражение происходит путем заноса инфекционного начала в травмированный участок кожи, чаще рук, причем обычно эта травма бывает мелкой или даже мельчайшей и совпадает с инфицированием. Предрасполагает к заболеванию постоянное охлаждение и мацерация рук во влажной среде. Большая часть заболеваний эризипелоидом приходится на лето и осень. Иммунитета эризипелоид не оставляет.
Симптомы

После инкубационного периода, равного в большинстве случаев 1-2 дням, появляются пятна розово-красного, пурпурно-красного или фиолетового цвета, резко очерченные и по краям слегка возвышающиеся над уровнем нормальной кожи. Пятна растут по периферии и бледнеют в центре, частично сливаясь друг с другом. Субъективно обычно имеется небольшой зуд и иногда жжение. Поражаются преимущественно руки, причем примерно в 4/5 всех случаев - пальцы, откуда процесс относительно часто переходит на кисть; гораздо реже поражаются запястья и предплечья. Описаны отдельные случаи эризипелоида на других местах, в частности на стопе после прикладывания кусочка сырого свиного мяса на мозоль. Большей частью поражение бывает односторонним. Почти у половины больных появляется припухлость и болезненность суставов пальцев. Это наиболее упорный симптом эризипелоида, он нередко держится еще некоторое время после того, как все остальные явления болезни исчезнут. Относительно часто у больных эризипелоидом в процесс вовлекаются регионарные лимфатические узлы, гораздо реже развивается лимфангоит и тендовагинит. Только у немногих больных отмечается небольшая общая температурная реакция.
Течение эризипелоида острое, обычно весь болезненный процесс заканчивается бесследно в течение 10-20 дней, но в случаях, сопровождающихся артропатическими явлениями, нередко процесс длится до месяца, а иногда хронические эризипелоидные артриты текут более длительно, к тому же рецидивируя.
Диагностика
В типичных случаях диагноз эризипелоида трудностей не представляет. От рожи его отличает не столь резко выраженная краснота и быстро наступающее обратное развитие в центральных частях высыпаний, локализация преимущественно на кистях, наличие зуда, большей частью хорошее общее состояние, а также анамнестические данные и др. От кольцевидной мигрирующей хронической эритемы Афцелиуса-Липшютца эризипелоид можно отличить главным образом по локализации, количеству элементов (при эритеме обычно одно кольцевидное пятно), наличию субъективных ощущений (полностью отсутствуют при эритеме), анамнезу и др. В случаях поражения суставов эризипелоид легко отличить от различного рода артропатий по наличию кожных изменений.
Профилактика
У лиц, имеющих дело с мертвыми животными, птицами и рыбами, необходимо своевременно обращать внимание даже на самые незначительные нарушения целости кожи и немедленно обрабатывать их тем или другим дезинфицирующим средством. Поварам, домашним хозяйкам и работницам при приготовлении пищи нужно остерегаться уколов костями рыбы. На предприятиях мясной и рыбной промышленности должны проводиться в жизнь имеющиеся специальные указания по профилактике эризипелоида.
Лечение
Местное лечение заключается в применении 20-30% ихтиоловой мази; при выраженном зуде, а также при поражении суставов рекомендуются местные горячие ванночки с марганцовокислым калием; при значительной отечности - холодные примочки с уксуснокислым глиноземом и др. Периферические участки поражения целесообразно однократно смазать йодной настойкой.
В каждом случае эризипелоида назначаются антибиотики. Хорошее влияние на течение эризипелоида иногда оказывает воздействие ультрафиолетовых лучей.
Рожа
Гнойно-воспалительные заболевания лимфатической системы.
В силу специфики лимфатической системы, обеспечивающей дренажную функцию межтканевой жидкости и возврат ее в систему общего кровотока, она также осуществляет защиту организма от инфекции, проникшей в ткани, которая по лимфатическим сосудам попадает в лимфоузлы, там адсорбируется и происходит ее уничтожение путем фагоцитоза и включение других механизмов антимикробной защиты. Однако в ряде случаев при вирулентной инфекции, массивном поступлении ее в лимфатическое русло, снижении резистенции возникают воспалительные заболевания самой лимфатической системы.
Среди заболеваний лимфатической системы в зависимости от уровня ее поражения воспалительным процессом можно выделить капиллярный, ретикулярный, стволовой лимфангит и лимфаденит, которые в большинстве случаев являются вторичным заболеванием или осложнением какого либо другого воспалительного процеса (фурункула, абсцесса и др.). Исключением из этого правила является капиллярный лимфангит или рожа.
Рожа или эризипелис - это острая хирургическая инфекция кожи, вызванная стрептококком, чаще бета-гемолитическим, в основе которой лежит капиллярный лимфангит.
Стрептококки через маленькие трещины или раны проникают в лимфатические щели кожи и капилляры, там скапливаются и размножаются, вызывая острое экссудативное поверхностное прогрессирующее воспаление, включая дерму.
Наряду с этим в воспалительный процесс вовлекаются кровеносные капилляры, что ведет к их резкому расширению, переполнению кровью, чем обусловлена яркая гиперемия кожи, характерная для рожистого воспаления.
Вокруг лимфатических сосудов наблюдается лейкоцитарная инфильтрация, отек, при бурном экссудативном процессе наблюдается скопление экссудата на границе дермы и эпидермиса с образованием булл (пузырей), содержащих серозную, реже серозно-геморрагическую или серозно-гнойную жидкость. Стрептококки, как правило, преимущественно скапливаются на периферии очага воспаления. При проникновении стрептококка в подкожную клетчатку, что бывает относительно редко, может развиться флегмонозная форма воспаления, а в случае тромбоза сосудов кожи развивается гангренозный процесс.
Наиболее часто рожа поражает переднюю поверхность голени и лицо. Способствует развитию рожи снижение защитных сил организма, специфическая чувствительность организма к стрептококку, нарушение оттока лимфы и неблагоприятные условия труда (сырость, переохлаждение, резиновая обувь и др.).
В клиническом течении рожи можно выделить ряд периодов.
Рожа, как многие другие воспалительные заболевания имеет инкубационный период, который продолжается от 1 до 3 суток, после которого наступает собственно период острого рожистого воспаления или период разгара заболевания, который продолжается в течение 8-10 суток, реже - до 2-3 недель. Третий период - период выздоровления, наступает спустя 2-4 недели с момента заболевания.
Наряду с этим наблюдается распространение процесса - ползучая рожа, когда воспалительный процесс распространяется во все стороны от основного очага и мигрирующая рожа, когда появляются новые очаги без видимой связи с основным.
В зависимости от клинических проявлений можно выделить 4 формы рожистого воспаления - эритематозную, буллезную, флегмонозную и некротическую рожу. В клинической практике наиболее часто встречается эритематозная форма рожи.
Начало рожи чаще всего характеризуется высокой температурой, потрясающим ознобом, головной болью, учащением пульса, гиперлейкоцитозом, ускоренной СОЭ. Иногда может наблюдаться возбуждение, бред, менингиальные симптомы (ригидность затылочных мышц, рвота, судороги и др.).
Эритематозная рожа местно проявляется обширным плоским четко ограниченным красным пятном, в зоне которого беспокоит чувство жжения, боль и напряжение тканей. Кожа в зоне поражения отечна. Там, где подкожная клетчатка особенно рыхлая, например на мошонке, половых губах, веках отек может быть резко выраженным. По краю болезненного отека обычно видна зигзагоподобной формы граница со здоровыми тканями наподобие “языков пламени” или “границы географической карты”, как это принято характеризовать в клинической практике. При пальпации кожа горячая, болезненная, тестоватой консистенции.
При буллезной роже на фоне резко выраженной гиперемии и отека появляются пузыри с серозным, серозно-геморрагическим или серозно-гнойным содержимым.
В случае флегмонозной рожи наряду с выраженными явлениями интоксикации организма, вследствие вовлечения в процесс жировой клетчатки определяются характерные для флегмоны признаки с очагами размягчения и флюктуации.
Гангренозная рожа - наиболее тяжелая форма рожи, характеризуется некрозом кожи, чаще всего пердне-внутренней поверхности голени, век, половых губ, мошонки (гангрена Фурунье).
Лечение рожи должно включать в себя общую и местную терапию. Больные подлежат госпиталтзации и изоляции в отдельные палаты из-за их контагинозности. Им обеспечивается постельный режим, детасикационная терапия, антибиотикотерапия, в частности полусинтетические пенициллины до 2-3 г в сутки, или производные цефалоспориновой кислоты. Антибиотики целесообразно сочетать с сульфаниламидами (сульфадиметоксин, сульфацил и др.), нитрафуранами (фурадонин, фурагин и др.).
Местная терапия направлена на уменьшение болей, напряжения тканей и купировании воспалительного процесса. Для этого можно использовать асептические или мазевые повязки на водорастворимой основе. Большую роль в лечение играет УФО субэритемными дозами, которое быстро купирует воспаление из-за уничтожения стрептококков ультрафиолетовыми лучами, проникающих до мальпигиевых слоев кожи - зоны преимущественного обитания микробов. Применение повязок с водными растворами, местных и общих ванн противопоказано из-за опасности генерализации инфекции.
При флегмонозной роже применяется широкое вскрытие флегмоны, а гангренозной - некрэктомия с послеоперационным ведением согласно принципов лечения гнойной раны.
Рожистое воспаление не оставляет после себя иммунитета, наоборот, небольшая травма, переохлажление и другие факторы могут вызвать рецидив заболевания. Рецидив рожи может быть ранним (7-14 дней) или поздним (2-3 месяца). Часто рецидивирующая рожа может протекать без интоксикации по типу привычной рожи.
Прогноз при роже в большинстве случаев хороший и больные выздоравливают. При тромбозе мелких сосудов может сохраняться временный отек. Частые рецидивы вызывают облитерацию мелких и стволовых сосудов, что ведет к утолщению кожи (кахидермия), развитию лимфодемы конечностей и половых органов (слоновость) на фоне которых появляются трофичиские язвы.
Только у пожилых людей и новорожденных, а также лиц с резко сниженной резистентностью организма, он ухудшается за счет интоксикации риска сепсиса, тромбоэмболии, ДВС-синдрома, которые могут привести к смертельному исходу.
Учитывая высокий риск рецидива заболевания большое значение имеет профилактика рожи. Для этого необходимо устранить неблагоприятные условия труда, причины, ведущие к снижению резистентности организма, проведение профилактических курсов антибиотикотерапии весной и осенью (Бициллин-5 - 1,5млн. ед. однократно или ампициллин 500 тыс.х4 р. в течение 5-7 дней.Можно цепарин 500 тыс.х4 р. - 5-7 дней). Следует отметить, что качественное лечение острого приступа рожи с использованием высокоэффективных антибиотиков также играют важную профилактическую роль.
Эризипелоид - это острое воспаление кожи, ывзываемое палочкой свиной рожи (Erysipelothrix rhusiopahiae), которое чаще всего наблюдается у мясников, домохозяек, поваров, охотников и других лиц, кто имеет контакт с животными. Заболевание проявляется поражением пальцев рук, реже носа, щек, шеи, где появляется покраснение кожи на подобие рожистого воспаления. Кантаминация происходит экзогенным путем, когда через малейшие повреждения кожи инфекция попадает внутрь и ведет к появлению багровой окраски кожи, небольшого отека без лихорадки и общих расстройств. Больных беспокоят зуд, жжение при наличии умеренной или отсутствии боли. Инкубационный период длиннее, чем при роже и соответствует 2-8 суток. Обычно в процесс вовлекается один палец, хотя иногда могут может наблюдаться поражение соседних пальцев и лимфангит. Воспалительный процесс, как правило, продолжается в течение 3-7 дней. В ряде случаев наблюдается рецидив заболевания, который может существовать длительно - более 3-4 недель, а в некоторых случаях тянуться годами и вести к развитию целлюлита, хронических артритов пораженного пальца.
Лечение эризипелоида заключается в создании покоя с помощью шинирования пальца или кисти, назначение полусинтетических пенициллинов, УФО, асептическая повязка и другие мероприятия, которые применяются для лечения истинной рожи человека.
Эризипелоид также как и рожа не оставляет иммунитета, более того, после него происходит сенсибилизация, ведущая к рецидивам, требующая профилактического лечения и исключения профессиональных факторов, ведущих к его появлению. Хронический эризипелоид относится к профессиональным заболеваниям.
Что такое эризипелоид?
Эризипелоид (также называемая эритема Брейкера, эризипелоид Розенбаха, рожа свиней, ползучая эритема, мышиная септицемия) — бактериальная инфекция из группы зоонозов с умеренными общетоксическими явлениями и преимущественным поражением кожи и суставов.
Заболевание у человека впервые описал У. Бейкер (1873), а через год А. Розенбах выделил возбудитель из организма больного и сделал клиническое описание эризипелоида как самостоятельной нозологической формы.
Код по международной классификации болезней МКБ-10:
Причины эризипелоида
Возбудитель — грамположительная неподвижная неспорообразующая палочка Erysipelothrix rhusiopathiae семейства Corynebacteriaceae.
Бактерии неприхотливы и растут на обычных питательных средах. Известно два серовара возбудителя: свиной (suis) и мышиный (murisepticum), циркулирующие соответственно среди домашних или диких животных.
Высокоустойчив во внешней среде: в трупах животных может сохраняться, а иногда и размножаться в течение 3-4 мес, в воде — несколько дней. Соление и копчение мяса не убивают возбудитель. При варке куска мяса толщиной 10 см возбудитель погибает только через 2,5 ч, чувствителен к воздействию 1% раствора хлорной извести, 3% раствора лизола.
Эпидемиология
Резервуар и источники инфекции — многие виды животных (свиньи, овцы, крупный рогатый скот, собаки, куры, утки, грызуны, рыбы, раки и др.), сохраняющие возбудитель неопределённо долго. Наиболее частый источник — свиньи, у которых заболевание протекает в острой форме.
Определённую роль в распространении инфекции могут играть мыши и крысы, загрязняющие мясные туши на мясокомбинатах и в процессе их хранения. Больной человек не представляет опасности для окружающих.
Механизм передачи — контактный. Человек заражается при попадании возбудителя на повреждённую кожу рук. Среди животных реализуется фекально-оральный механизм передачи. Больные животные выделяют возбудитель с мочой и испражнениями, инфицируя окружающую среду и различные предметы. Факторами передачи служат шкура и мясо больных животных, контаминированное возбудителем сено, почва, вода.
Естественная восприимчивость людей невысокая.
Заболевание распространено повсеместно и довольно часто связано с профессией. Чаще болеют:
Обычно регистрируют спорадические случаи, хотя описаны и вспышки болезни. Отмечают летне-осеннюю сезонность.
Патогенез
Возбудитель проникает в организм человека через микротравмы кожи, чаще всего пальцев. В дерме формируется очаг инфекции и развивается местный воспалительный процесс с захватом межфаланговых суставов.
Генерализованные формы наблюдают редко, при этом происходит диссеминирование бактерий по лимфатическим и кровеносным сосудам, ведущее к возникновению распространённых поражений кожи и формированию вторичных очагов инфекции во внутренних органах.
В области поражённых участков кожи развивается серозное воспаление с периваскулярной лимфоцитарной инфильтрацией, нарушениями микроциркуляции и оттока лимфы. Механизмы формирования хронического течения эризипелоида изучены недостаточно.
Симптомы эризипелоида
Инкубационный период. Варьирует от 1 до 7 дней. Различают 4 клинические формы эризипелоида:
- кожную;
- кожно-суставную;
- генерализованную;
- ангинозную.
Кожная форма.
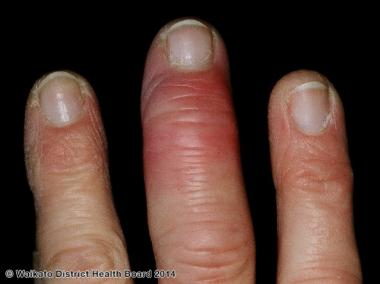
Встречают наиболее часто. На фоне нормальной или субфебрильной температуры тела и слабых проявлений других признаков интоксикации в месте входных ворот инфекции возникают жжение и зуд, затем появляется эритема. Наиболее часто она локализуется на коже пальцев или кистей рук.
Эритема неяркая, с цианотичным оттенком, более бледная в центре и с отёком по периферии. Постепенно увеличиваясь в размерах, она может захватить кожу всего пальца; на фоне эритемы иногда появляются везикулы с серозным или серозно-геморрагическим содержимым.
Температура кожи в области поражённого участка слегка повышена или нормальна. Нередко развиваются явления регионарного лимфангита и лимфаденита. В динамике заболевания эритема бледнеет, на её месте возникает шелушение кожи, исчезает периферический отёк. Кожная форма заболевания длится в среднем около 10 дней.
Кожно-суставная форма.
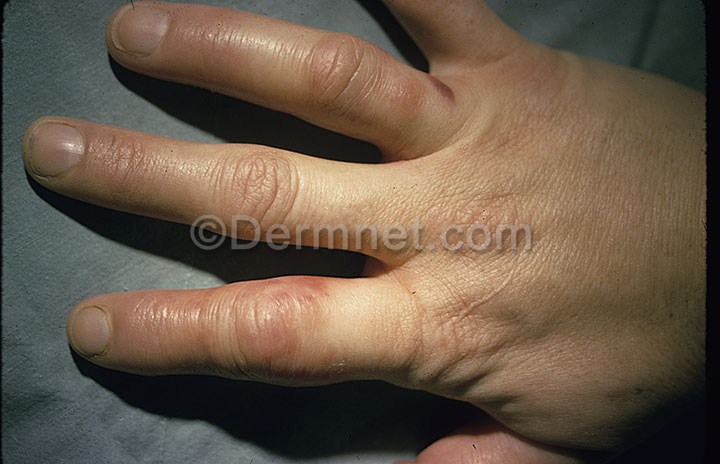
Отличается одновременным развитием эритемы и артритов регионарных межфаланговых суставов. Последние проявляются веретенообразной припухлостью суставов, болезненностью, ограничением движений в них.
Обычно заболевание длится около 2 недель, однако в некоторых случаях может развиться хронический рецидивирующий артрит с деформацией сустава.
Генерализованная форма.
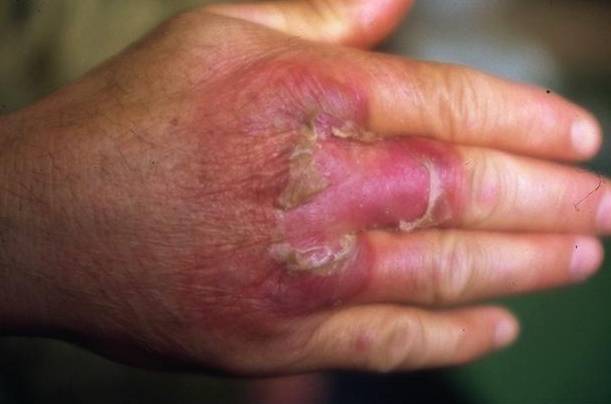
Наблюдается редко. Характерны высокая лихорадка, выраженные симптомы интоксикации, развитие гепатолиенального синдрома (сочетанное увеличение печени (гепатомегалия) и селезенки (спленомегалия)) и появление крупнопятнистой или эритематозной сыпи на различных участках кожи. Возможны артриты, эндокардит, менингит, пневмония и другие вторичные очаговые проявления инфекции.
Ангинозная форма.
Может встречаться при употреблении в пищу зараженных продуктов — наблюдается комплекс клинических симптомов острого тонзиллита (ангина) с эритемой на коже.
Диагностика
Для диагностики эризипелоида образец ткани с пораженного участка кожи направляют в лабораторию, где проводится бактериологическое исследование (посев на флору) и выявление бактерий. При подозрении на инфицирование сустава или сердечного клапана берется образец суставной жидкости или крови и исследуется на наличие бактерий. Врачи могут использовать метод полимеразной цепной реакции (ПЦР) на образце для увеличения количества генетического материала (ДНК) бактерии. Этот метод помогает врачам быстрее выявлять бактерии.
Заболевание следует отличать от рожи, артритов различной этиологии, панарициев, экссудативной полиморфной эритемы, различных дерматитов, в тяжёлых случаях — от сепсиса.
Для кожной формы эризипелоида характерны слабые проявления интоксикации, неяркая, с цианотичным оттенком эритема, более бледная в центре с отёком по периферии, наиболее часто локализующаяся на коже пальцев или кистях рук.
Кожно-суставная форма заболевания отличается одновременным развитием эритемы и артритов регионарных межфаланговых суставов.
Осложнения
Осложнения наблюдают главным образом при генерализованной форме; возможны:
- менингиты (воспаление оболочек головного и спинного мозга);
- пневмонии (воспаление лёгочной ткани);
- эндокардиты (воспаление внутренней оболочки сердца);
- сепсис (заражение крови).
Лечение эризипелоида
Основу составляют этиотропные средства. Препаратом 1 ряда является пенициллин (6 млн ЕД/сут и более), препарат 2 ряда — доксициклин (в первые сутки 0,2 г, в последующем по 0,1 г/сут).
В качестве альтернативных средств могут быть использованы макролиды, цефалоспорины 1 и 2 поколений.
Курс антибактериальной терапии составляет 7-10 дней.
В нетяжелых случаях лечение проводят амбулаторно, при генерализованных формах показана госпитализация больных. По показаниям назначают дезинтоксикационные, антигистаминные, противовоспалительные средства и физиотерапевтические процедуры.
Для профилактики рецидивов проводят внутримышечные инъекции бициллина-5 по 1,5 млн ЕД 1 раз в 3 нед курсом 6-12 мес.
Прогноз
Кожные формы заболевания обычно проходят даже без лечения; следовательно, ограниченный по коже воспаление имеет довольно хороший прогноз без каких-либо отдаленных последствий.
Люди с системной формой воспаления, в которые вовлечены другие органы, кроме кожи, могут иметь неврологические, кардиологические или другие нарушения.
Люди с системной инфекцией могут даже умереть от сепсиса, если диагноз поставлен не правильно и лечение не начато своевременно. Прогноз системной формы воспаления зависит от вовлеченных систем органов и степени вовлеченности.
Раннее распознавание и правильное начало терапии имеет решающее значение для предотвращения осложнений.
Профилактика
Большое значение имеют профилактика эризипелоида среди домашних животных (выявление, изоляция, лечение, вакцинация), контроль за забоем скота, обработкой мяса, снятием шкур, соблюдение мер личной профилактики при уходе за животными, разделке туш и т.д. Меры иммунопрофилактики человека не разработаны.
Специальных мероприятий не проводят. При ранении кожи в условиях контакта с заведомо больным животным рекомендованы обработка раны и экстренная профилактика пенициллином.

Рожей называется острое воспаление всех слоев кожи, вызываемое гемолитическим стрептококком, который проникает в кожу через микротравмы:
- расчесы;
- потертости;
- уколы рыбьей костью;
- гнойные раны;
- острые и хронические язвы.
Рожа поражает не только кожу, но и слизистые оболочки губ, полости рта и носа.
В патогенезе заболевания большую роль играет аллергическая настроенность организма — сенсибилизация к стрептококку. С этим обстоятельством связана склонность заболевания к частым рецидивам.
Заболевание — заразное и передается контактным путем. В доантисептический период нередко наблюдались внутри-госпитальные инфекции рожи, В наше время внутрибольничное заражение рожей может произойти только при грубейших нарушениях асептики.

Симптомы рожи
Обычно заболевание начинается продромальным периодом, когда на первый план выступают общие симптомы болезни, а местные проявления еще не выражены или же отсутствуют вовсе:
- повышение температуры тела до + 39…+ 40 °С,
- недомогание;
- головная боль;
- тошнота;
- рвота.
Кроме того, воспаление может быть местным (ограниченным) и ползучим, мигрирующим, т. е. когда рожа распространяется на новые прилежащие участки здоровой кожи (ползучее течение) или появляется в местах, удаленных от первичного очага,— мигрирующая рожа.
Формы рожи
Эта форма рожи — эритематозная — является основной формой заболевания, на фоне которой могут возникнуть следующие три формы:
- буллезная — когда на поверхности эритемы появляются пузырьки с серозным или серозно-гнойным содержимым;
- флегмонозная, характеризующаяся развитием флегмоны подкожной клетчатки;
- гангренозная — наиболее тяжелая форма рожистого воспаления, при которой происходит некроз кожи, а иногда и подкожной клетчатки.
По клиническому течению различают 3 формы рожи:
Молниеносная форма рожи, как правило, заканчивается летальным исходом. Только немедленная госпитализация и вовремя начатое лечение, включающее и операцию (нередко ампутацию) пораженной конечности, дают какие-то шансы на спасение больного.
Лечение рожи
Все больные рожей подлежат госпитализации в хирургическое отделение. Пациенты с эритематозной формой рожи нередко лечатся в инфекционном отделении ЦРБ. Однако это зависит от установок, выработанных районным хирургом и инфекционистом.
Лечение на дому можно проводить лишь пациентам с эритематозной формой рожи, отграниченной и без выраженной интоксикации. Таких больных врач должен осматривать 2 раза в день, чтобы не пропустить возможные осложнения.
Патогенетическая терапия рожи складывается из:
- обязательного применения антибиотиков;
- десенсибилизирующей терапии (антиаллергической);
- ФТЛ.
Из антибиотиков предпочтение отдается группе пенициллина. При этом следует отметить, что стрептококки, как правило, не вырабатывают устойчивости к этой группе.
Лучше вводить бензилпенициллин или синтетические пенициллины:
Используются средние дозировки антибиотиков:
- бензилпенициллина натриевая соль по 250 000 — 500 000 ЕД 4 раза внутримышечно;
- ампициллина по 0,5 г 4 раза в день внутрь;
- оксациллина натриевая соль по 0,5 г 4 раза в день внутрь;
- метициллина натриевая соль по 1 г каждые 4—6 ч внутримышечно.
Введение антибиотиков комбинируют с применением сульфаниламидных препаратов. Предпочтение отдается сульфаниламидам пролонгированного действия, например сульфадиметоксину (по 1 г 2 раза). Обязателен прием антигистаминных препаратов: димедрола (0,1 г 3 раза в день), супрастина (0,1 г 3 раза в день).
Местное лечение заключается в проведении УФО. Дается эритемная доза, которая повторяется через день. По исчезновении острых явлений (появлению выраженного шелушения кожи при нормализации температуры тела) назначается УВЧ.
Наложение любых мазевых повязок следует признать вредным.
Применение влажновысыхающих повязок со спиртом, диоксидином и другими антисептиками вряд ли даст положительный эффект. Для предотвращения распространения рожистого воспаления на здоровые участки кожи некоторые рекомендуют окантовать пораженную зону 5—10 % спиртным раствором йода — метод, рекомендованный еще Н. И. Пироговым.
Осложнения рожи
Наиболее опасна гангренозная форма рожи, которая, как правило, развивается у людей с ослабленной иммунологической защитой или же имеющих выраженный аллергический фон.
К таким лицам, прежде всего, относятся:
- диабетики;
- страдающие:
- онкологическими заболеваниями;
- болезнями крови;
- аллергическими болезнями (например, сенной лихорадкой).
- перенесшие:
- тяжелые заболевания (пневмонию, грипп);
- тяжелые оперативные вмешательства;
- роды в недавнем прошлом.
- страдающие различными токсикоманиями:
- алкоголики;
- многокурящие.
Следует отметить, что у указанной категории больных рожа приобретает молниеносное течение с развитием глубоких сухих некрозов кожи и подкожной клетчатки, сопровождающихся тяжелой интоксикацией и сепсисом.
Все виды рожистого воспаления могут осложняться:
- регионарным лимфаденитом;
- абсцессами и флегмонами подкожной клетчатки;
- гнойными артритами;
- сепсисом.
Рецидивирующая форма рожи
Основой рецидивирующего течения рожистого воспаления являются аллергия и связанная с ней сенсибилизация организма. При этом на первый план как причина рецидива выступает не инвазия микроба, а особенности иммунитета больного. Поэтому лечение рожи всегда дополняется мероприятиями, направленными, с одной стороны, на уменьшение аллергизации организма, а с другой — на изменение особенностей иммунитета. Предложены различные сыворотки и вакцины, но пока добиться хороших результатов при лечении рецидивной формы рожи удается не всегда.
Нередко причина рецидива оказывается весьма простой, например:
Следовательно, в каждом случае нужно тщательно осматривать и расспрашивать больного с целью уточнения причин рецидива.
Рецидивирующая форма рожи не только нарушает трудоспособность больного по время обострений. Она опасна развитием слоновости конечностей вследствие облитерации лимфатичкиx сосудов кожи и подкожной клетчатки. Развивающаяся деформация конечности в настоящее время практически малоустранима.
Больных, страдающих рецидивирующей формой рожи или перенесших острое рожистое воспаление, врач должен взять на диспансерный учет. В карте диспансерного наблюдения обязательно следует отмечать время рецидива, так как обычно новое обострение связано у каждого больного с определенным временем года. Следует проанализировать, какие работы выполнял в это время пациент (сенозаготовки, работы на скотном дворе и проч.). Больного нужно проконсультировать с хирургом. Присутствие врача при таких консультациях обязательно. Вместе с хирургом назначается противорецидивное лечение, которое обычно состоит из десенсибилизации, а иногда и превентивной антибиотикотерапии.
Эризипелоид (рожа свиней)
Эризипелоид, или свиная рожа, развивается обычно на пальцах рук и кисти у лиц, получивших мелкие травмы (уколы костью, крышкой консервных банок, инструментами) во время разделывания свинины и рыбы. Для рабочих мясной и рыбной промышленности эризипелоид является профессиональным заболеванием.
В сельской местности этим заболеванием болеют:
- стряпухи полевых станов;
- повара;
- домашние хозяйки.
Заболевание вызывается специфическим микробом-палочкой свиной рожи; иммунитет не развивается; напротив, отмечается склонность к рецидивам.
Обычно заболевание начинается через 1—3 дня после мелкой травмы, поэтому причина его нередко остается неизвестной для больного.
Первоначально на месте укола появляется темно-красное, зудящее пятно, кожа слегка припухает, отекает, уплотняется, движения в суставах пальцев затруднены. Постепенно первичный очаг бледнеет, и отечность кожи несколько уменьшается, но зато процесс распространяется до основания пальца, а иногда переходит на тыл кисти и на соседние пальцы.
На 3—4-й день заболевания гиперемия кожи исчезает, отмечаются лишь некоторая утолщенность и напряженность кожи. Пациенты жалуются на отечность пальцев, тугоподвижность и кожный зуд. Общее состояние не нарушается, температура нормальная; лимфангит и лимфаденит бывают очень редко.
В большинстве случаев эризипелоид излечивается самопроизвольно на 12—14-й день, но нередко наблюдаются рецидивы, а у некоторых больных заболевание принимает хроническое течение.
Типичная локализация процесса, связь его с мелкими травмами при приготовлении пищи или работе, а также характерные симптомы облегчают диагноз.
Амбулаторное лечение состоит в:
- антибиотикотерапии, как правило, таблетированными тетрациклинами;
- прекращении на несколько дней работы;
- иммобилизации кисти картонной шиной с валиком под полусогнутые пальцы; руку подвешивают на косынке.
УФ-облучение или УВЧ-терапия приносят большую пользу.
При хронических и рецидивирующих формах:
- рентгенотерапия в ЦРБ (амбулаторно);
- отстранение от работы в учреждениях общественного питания.
Читайте также:


