Чек лист по акушерскому сепсису

Акушерский сепсис – это системное осложнение инфекций женской мочеполовой системы и молочной железы, развившееся во время беременности, изгнания плода и в послеродовом (послеабортном) периоде. Проявляется тяжёлым общим состоянием, нарастающей слабостью, лихорадкой, сердцебиением, одышкой, снижением артериального давления. По мере прогрессирования присоединяются помутнение сознания, выраженное затруднение дыхания, резкое уменьшение объёма отделяемой мочи. Диагноз устанавливается на основании данных физикального осмотра, УЗИ, лабораторных исследований крови. Лечение комплексное: хирургическая санация гнойников, антибиотикотерапия, интенсивная терапия.
МКБ-10
Общие сведения

Причины
Акушерский сепсис всегда вторичен, его источником является локальная инфекция. Основные возбудители гнойно-воспалительных заболеваний – представители оппортунистической флоры (пиогенный стрептококк, стрептококк группы B, золотистый стафилококк, кишечная палочка, клебсиелла, протей, пептококк, пептострептококк, бактероид, грибок кандида), чаще всего населяют нижние отделы мочеполовой сферы и кишечника и приводят к патологии только под воздействием определённых факторов. К основным причинам и источникам инфицирования относятся:
- Хирургические операции и травмы тканей. Раневая поверхность служит воротами инфекции и способствует значительному снижению местного иммунитета. Гнойный процесс может стать исходом кесарева сечения, раннего отхождения околоплодных вод (при неправильном положении плода, многоплодии), полученных в родах разрывов и оперативных вмешательств на промежности.
- Лечебно-диагностические манипуляции. Возбудитель передаётся при контакте с обсеменённым инструментом, кроме того, микротравмы, полученные при исследовании, создают благоприятные условия для лимфо- и гематогенного заражения. В группе факторов риска - цервикальный серкляж, амниоцентез, кордоцентез, уретральная катетеризация, экстракорпоральное оплодотворение, многократные влагалищные исследования в ходе родов.
- Физиологические изменения, вызванные беременностью. Растущая матка сдавливает и смещает окружающие анатомические структуры, а прогестерон снижает тонус гладкой мускулатуры. Эти факторы приводят к нарушению уродинамики и создают предпосылки для развития гестационного пиелонефрита и уросепсиса.
- Застой грудного молока. В результате лактостаза происходит активный рост стафилококков, вызывающих мастит. Нарушение оттока молока – основная причина послеродовых абсцессов и флегмон.
С другой стороны, гнойные процессы могут осложниться сепсисом лишь при условии гипо- или гиперреактивности иммунного ответа. Функциональные расстройства иммунной системы приводят к усилению активности оппортунистических микроорганизмов и формированию патологической реакции на гнойное воспаление. К факторам риска относятся ожирение, сахарный диабет, анемия, острые и хронические воспаления (генитальные и экстрагенитальные), недостаток питания, возраст старше 35 лет.
Патогенез
Массивное поражение ткани инфекцией сопровождается перманентным или периодическим выбросом в кровоток медиаторов воспалительного ответа, что истощает регуляторную функцию иммунной системы и запускает ряд неконтролируемых реакций в дистантных органах и тканях. В результате повреждается эндотелий, ухудшается микроциркуляция (перфузия), снижается транспорт кислорода. Эти изменения приводят к нарушениям гомеостатической регуляции, развитию синдрома острой полиорганной недостаточности (СПОН) и ДВС-синдрома.
Желудочки сердца расширяются, происходит снижение сердечного выброса, нарушается сосудистый тонус. В лёгких образуются ателектазы, развивается респираторный дистресс-синдром. В результате снижения объёма циркулирующей крови (ОЦК) и гемостатических нарушений ухудшается микроциркуляция почечной ткани и кровоснабжение коркового слоя с последующей острой функциональной недостаточностью. В печени нарушаются обменные процессы, а недостаток кровоснабжения влечёт формирование некротических участков. Гипоперфузия приводит к патологической проницаемости слизистой оболочки кишечника с выбросом токсинов и микроорганизмов в лимфатическую систему, в результате ишемии на стенках органов ЖКТ образуются стрессовые язвы. Нарушение обменных процессов и микроциркуляции головного мозга обусловливает неврологические расстройства.
Классификация
Акушерский сепсис классифицируют по разным критериям: по возбудителю, по метастатическому распространению (септицемия, характеризующаяся наличием лишь первичного очага, и септикопиемия – наличие гнойных отсевов в других тканях и органах) или по клиническому течению. В современном акушерстве принята классификация, отражающая последовательные этапы формирования системной воспалительной реакции:
- Синдром системного воспалительного ответа (ССВО). Предвестник септического состояния – системная реакция на воспалительный процесс любой этиологии. Устанавливается при наличии воспалительного заболевания и на основании не менее двух клинических проявлений ССВО: тахикардии, тахипноэ или гипервентиляции, гипо- или гипертермии, лейкоцитоза (лейкопении) или повышения доли незрелых нейтрофилов. У 12% больных сепсисом признаки ССВО отсутствуют.
- Сепсис. Патологический системный ответ на первичную или присоединившуюся инфекцию. Диагноз выставляется при наличии инфекционного очага или на основании верифицированной бактериемии и остро развившихся признаков функциональной недостаточности двух и более органов (СПОН).
- Септический шок. Крайняя форма патологической реакции. Сопровождается выраженными, стойкими, плохо поддающимися медикаментозной коррекции гипотензией и нарушением перфузии.
Симптомы акушерского сепсиса
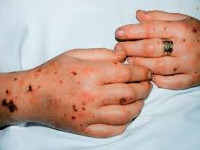
Послеродовый сепсис манифестирует на второй-третий день после изгнания плода сукровично-гнойными выделениями, явлениями общей интоксикации (тахикардией, одышкой, слабостью, потерей аппетита, иногда рвотой и диареей) и повышением температуры до 39-40°C с ознобами. Гипертермия обычно устойчивая, однако могут наблюдаться формы с постепенным повышением или большим разбросом суточной температуры и редкими приступами ознобов. Отмечаются боли в животе или молочных железах, могут регистрироваться генерализованные высыпания. Выраженность симптомов и длительность заболевания различны в зависимости от формы клинического течения.
Для молниеносного акушерского сепсиса нарастание симптоматики характерно в течение суток, при острой форме клиническая картина разворачивается в течение нескольких дней. При подострой форме признаки выражены менее ярко, процесс развивается неделями. Хрониосепсис характеризуется слабо выраженными изменениями (субфебрилитетом, повышенным потоотделением, головной болью и головокружениями, сонливостью, диареей) и вялым течением в течение многих месяцев. Рецидивирующая форма представляет череду затуханий (периодов ремиссии без заметных проявлений) и обострений (периодов с яркой симптоматикой) и характерна для септикопиемии, когда ухудшение состояния обусловлено повторными эпизодами образования вторичных гнойников.
Особенно тяжёлым течением и рядом специфических признаков отличается анаэробный сепсис, ассоциированный с гангреной матки. Заболевание протекает молниеносно или остро, сопровождается интенсивной некупируемой болью внизу живота, крепитацией и усилением боли при пальпации матки, выделением из влагалища газа и зловонной жидкости с пузырьками воздуха, бронзовой окраской кожи, бурым цветом мочи. Явления септического шока проявляются уже в самом начале болезни.
Осложнения
У больных, переживших острый период, может развиться тяжёлое, нередко летальное осложнение – суперинфекция. Значительное ухудшение качества жизни или гибель пациентки часто влекут другие последствия сепсиса: сопряжённые с ишемией или гнойным метастазированием необратимые органные изменения почек, печени, лёгких, сердца, головного мозга, прободение и кровотечения из гастроэнтеральных стресс-язв, артериальная тромбоэмболия и флеботромбоз. Сепсис у беременных может вызвать преждевременные роды, гибель плода, энцефалопатию и ДЦП рожденного ребенка.
Диагностика
В диагностике акушерского сепсиса участвуют акушер-гинеколог, терапевт, реаниматолог, микробиолог, осложнённые формы требуют привлечения нефролога, кардиолога, невролога, гепатолога. В ходе гинекологического исследования и общего осмотра по наличию очага гнойного воспаления в органах малого таза или молочной железе, а также признакам ССВО можно заподозрить септическое состояние. Проводятся следующие исследования:
- Определение возбудителя. Культуральный анализ крови и влагалищного мазка позволяют выявить инфекционный агент и подобрать эффективный препарат для лечения инфекции. Бактериемия подтверждает наличие септического процесса. При отсутствии бактериемии для дифференцирования локальной и генерализованной инфекции проводится тест на прокальцитонин.
- Инструментальные исследования. УЗИ малого таза и почек подтверждает (выявляет) наличие первичного гнойного очага в мочеполовых органах. УЗИ органов брюшной полости, рентгенография органов грудной клетки, ЭхоКГ позволяют обнаружить вторичные абсцессы в печени, лёгких, сердце.
- Клинико-биохимические анализы крови. Общий анализ крови обнаруживает лейкоцитоз, лейкопению, сдвиг лейкоцитарной формулы влево – значения, косвенно подтверждающие септическое состояние. Данные биохимического исследования говорят о нарушениях водно-электролитного баланса и функций почек, печени. Анализ газов крови выявляет нарушения КЩС и дыхательную недостаточность. По результатам коагулограммы определяются нарушения свёртывания крови. Тестирование уровня лактата в плазме позволяет обнаружить тканевую гипоперфузию и оценить тяжесть шока. Иммунограмма свидетельствует о расстройствах иммунной активности.
Акушерский сепсис следует дифференцировать с гестозами, амниотической эмболией и тромбоэмболией лёгочной артерии, острыми инфекциями (тяжёлым гриппом, бруцеллёзом, тифом, малярией, милиарным туберкулёзом), острым панкреатитом, лейкозами, лимфогранулематозом. Для дифференциальной диагностики может потребоваться консультация кардиохирурга, инфекциониста, фтизиатра, онкогематолога.
Лечение акушерского сепсиса
Лечебные мероприятия проводятся в условиях гинекологического или обсервационного акушерского отделения, больные с тяжёлыми формами сепсиса переводятся в отделение реанимации и интенсивной терапии. Лечение комплексное, включает хирургические и консервативные методы и направлено на борьбу с инфекцией и коррекцию витальных функций:
- Инфузионная терапия. Лечение предусматривает коррекцию гомеостатических расстройств (гипотонии, коагулопатии, нарушений кислотно-щелочного и водно-солевого и обмена, дефицита ОЦК), восстановление тканевой перфузии, дезинтоксикацию. С этими целями вводятся солевые и коллоидные растворы, альбумин, криоплазма, инотропы и вазопрессоры.
- Антибактериальная терапия. Направлена на уничтожение инфекционного агента с целью блокировки воспалительного каскада. Стартовое лечение включает внутривенное введение комбинации препаратов широкого спектра. После выделения возбудителя приступают к этиотропной антибиотикотерапии.
- Хирургическое лечение. Ликвидация гнойных очагов повышает эффективность интенсивной терапии и улучшает прогноз. Лечение предполагает санацию первичного и вторичных очагов – вскрытие и опорожнение абсцессов, кюретаж, вакуум-аспирацию или удаление матки (гистерэктомию).
В случае необходимости проводится искусственная вентиляция лёгких, энтеральное питание пациентки. Дополнительные методы интенсивной терапии включают применение кортикостероидов, выполнение хирургической детоксикации (плазмаферез, гемосорбция, гемофильтрация) после оперативного лечения нагноений, иммунотерапию.
Прогноз и профилактика
На ранних стадиях, когда не развились выраженные признаки СПОН, устойчивая гипотензия и ДВС-синдром, прогноз благоприятный. При развитии септического шока смертность может достигать 65% (в среднем – 45%). Профилактические мероприятия состоят в своевременном лечении воспалительных заболеваний (как на этапе планирования, так и в течение беременности), борьбе с внебольничными вмешательствами (внутриматочными и вагинальными манипуляциями, криминальными абортами, домашними родами), рациональной превентивной антибиотикотерапии при оперативных вмешательствах, полноценном питании, стабилизации уровня глюкозы в крови при сахарном диабете.
III Международный консенсус в отношении определения сепсиса и септического шока (Sepsis-3) был принят в 2016 году Обществом критической медицины (Society of Critical Care Medicine) и Европейским обществом интенсивной терапии (European Society of Intensive Care Medicine).
Рекомендации, опубликованные в данной статье, призваны служить руководством для клиницистов по уходу и лечению пациентов с сепсисом и / или септическим шоком. Они представляют собой пересмотр ранее созданных рекомендаций Surviving Sepsis Campaign (SSC) в 2012 по ведению тяжелого сепсиса и септического шока.
Введение
Сепсис и септический шок являются одной из основных проблем здравоохранения. Ежегодно, по всему миру, он является причиной смерти более миллиона людей, при этом частота летальных исходов составляет примерно один случай из четырех.
Определение
- Сепсис – это жизни угрожающее нарушение функций органов, вызванное реакцией организма хозяина на инфекцию.
- Септический шок – это разновидность сепсиса, который сопровождается выраженными гемодинамическими, клеточными и метаболическими расстройствами с более высоким риском развития летального исхода.
Ключевые рекомендации
- Сепсис и септический шок являются медицинскими чрезвычайными ситуациями, в связи с чем, начальная терапия и реанимационные мероприятия должны быть начаты немедленно! (лучшая практическая рекомендация –BPS).
- Пациенты с гипоперфузией, в течение первых 3 часов реанимационных мероприятий должны получить не менее 30 мл/кг растворов кристаллоидов внутривенно (сильная рекомендация, низкое качество доказательств).
- Последующая дополнительная инфузионная терапия корректируется, основываясь на данных частой повторной оценки состояния гемодинамики (лучшая практическая рекомендация –BPS).
- Рекомендуется дальнейшая оценка гемодинамики пациента (например, оценка функции сердечно – сосудистой системы) для определения типа шока, в случае, когда клиническая картина не приводит к четкому диагнозу (лучшая практическая рекомендация –BPS).
- У пациентов с признаками септического шока, которым требуется назначение вазопрессоров, исходное целевое среднее артериальное давление (АД) должно быть 65 мм рт. ст. (сильная рекомендация, умеренное качество доказательства).
- Динамические параметры гемодинамики, в отличие от статических могут быть использованы в качестве предиктора ответа на инфузионную терапию, там, где это возможно (слабые рекомендации, низкое качество доказательств).
- Реанимационные мероприятия также должны быть направлены на нормализацию уровня лактата у пациентов с сепсисом / септическим шоком, как основного маркера гипоперфузии тканей (слабая рекомендация, низкое качество доказательств).
- Рекомендуется создание в лечебных учреждениях программы по повышению качества оказания помощи при сепсисе, которая бы включала его скрининг у пациентов с тяжелыми заболеваниями и у больных высокой группы риска (лучшая практическая рекомендация -BPS).
- Образцы микробиологических культур (включая кровь) должны быть получены до начала антибактериального лечения у пациентов с подозрением на сепсис / септический шок; в том случае, если это не существенно откладывает сроки начала противомикробной терапии (лучшая практическая рекомендация -BPS).
- Внутривенное применение противомикробных препаратов должно быть начато сразу после идентификации возбудителя и / или в течение 1 часа после появления первых симптомов сепсиса / септического шока (сильная рекомендация, умеренное качество доказательств, оценка применима к обоим условиям).
- Рекомендуется эмпирическая антимикробная терапия у пациентов с сепсисом / септическим шоком, включающая, по меньшей мере, два класса антибиотиков широкого спектра действия с целью воздействия на больший спектр микроорганизмов или подозреваемого патогенна, в том числе бактерий, потенциальных грибов и вирусов (сильная рекомендация, умеренное качество доказательств).
- Коррекция, в виде сужения эмпирической антибиотикотерапии, должна быть произведена в случае идентификации возбудителя и его чувствительности и / или в случае клинического улучшения (лучшая практическая рекомендация -BPS).
- Не рекомендуется профилактическое назначение антибактериальных препаратов у пациентов с тяжелыми воспалительными заболеваниями неинфекционного генеза (тяжелый панкреатит, термические ожоги кожи и т.д.) (лучшая практическая рекомендация -BPS).
- Стратегия дозирования противомикробных препаратов должна быть основана на общепринятых фармакокинетических / фармакодинамических принципах, а также с учётом функций органов и некоторых особенностей антибактериальных препаратов у пациентов с сепсисом или септическим шоком (лучшая практическая рекомендация -BPS).
- В случае септического шока, начальная эмпирическая комбинированная антибактериальная терапия (с использованием, по меньшей мере, двух антибиотиков разных классов) должна быть направлена на более вероятный спектр возбудителей (слабая рекомендация, низкое качество доказательств).
- В рутинной практике клинических отделений не рекомендуется комбинированная антибиотикотерапия нейтропенической лихорадки / бактериемии (сильная рекомендация, умеренное качество доказательств).
- Не рекомендуется использовать комбинированную антибактериальную терапию для постоянного лечения большинства других серьезных инфекций, включая бактериемию и сепсис без признаков шока (слабая рекомендация, низкое качество доказательств).
- Не рекомендуется использовать комбинированной антибактериальную терапию для рутинного лечения нейтропенической лихорадки / бактериемии (сильная рекомендация, среднее качество доказательств).
- В случае, когда первоначально для лечения септического шока использовалась комбинированная антимикробная терапия, рекомендуется ее деэскалация или прекращение в течение первых нескольких дней в ответ на клиническое улучшение и / или доказательство разрешения инфекции. Это относится как к этиотропной (положительная культура возбудителя), так и к эмпирической (в случае негативного бактериологического исследования) антибиотикотерапии (лучшая практическая рекомендация –BPS).
- Адекватная продолжительность антибактериальной терапии для большинства инфекций, связанных с сепсисом / септическим шоком составляет 7 – 10 дней (слабая рекомендация, низкое качество доказательств).
- Более длительное применение антибактериальных препаратов может быть обосновано у больных с медленным клиническим ответом на терапию; бактериемией, вызванной Staphylococcus aureus; некоторыми грибковыми и вирусными инфекциями, а также у больных с нейтропенией (слабая рекомендация, низкое качество доказательств).
- У определенной категории пациентов возможны более короткие курсы антибиотикотерапии, к примеру, у больных с быстрым клиническим ответом, а также после адекватной санации источника инфекции в случае абдоминального / мочевого сепсиса или при неосложненном пиелонефрите (слабая рекомендация, низкое качество доказательств).
- Рекомендуется ежедневная оценка возможности деэскалации антимикробной терапии у пациентов с сепсисом / септическим шоком (лучшие практические рекомендации – BPS).
- Уровень прокальцитонина можно использовать для оценки продолжительности антимикробной терапии у пациентов с сепсисом (слабая рекомендация, низкое качество доказательств).
- Уровень прокальцитонина может использоваться как предиктор отмены эмпирической антибиотикотерапи у пациентов, у которых первоначально были симптомы сепсиса, однако данных за локализованную инфекцию обнаружено не было (слабая рекомендация, низкое качество доказательств).
- Рекомендуется, чтобы у пациентов с сепсисом / септическим шоком был определен и санирован конкретный анатомический источник инфекции и чтобы все необходимые мероприятия по санации этого источника были предприняты, как только диагноз будет установлен (лучшие практические рекомендации – BPS).
- Рекомендуется немедленное удаление любых внутрисосудистых девайсов, которые могут служить возможной причиной сепсиса / септического шока, но только после того, как другое устройство будет установлено (лучшие практические рекомендации – BPS).
- Рекомендуется, чтобы инфузионная терапия применялась до тех пор, пока в этом будет необходимость с точки зрения основных параметров гемодинамики, и их улучшения в динамике (лучшие практические рекомендации – BPS).
- В качестве выбора инфузионной терапии предпочтение следует отдавать растворам кристаллоидов как на начальном этапе терапии сепсиса / септического шока, так и в дальнейшем, для восполнения объёма внутрисосудистой жидкости (сильная рекомендация, умеренное качество доказательств).
- Возможно использование других сбалансированных растворов кристаллоидов или физиологического раствора в качестве инфузионной терапии у пациентов с сепсисом / септическим шоком (слабая рекомендация, низкое качество доказательств).
- Разрешено использовать альбумина в качестве основного дополнения к растворам кристаллоидов на этапе инфузионной терапии у пациентов с сепсисом / септическим шоком для восполнения объёма внутрисосудистой жидкости, в особенности тогда, когда больные нуждаются в значительном количестве кристаллоидов (слабая рекомендация, низкое качество доказательств).
- Не рекомендуется использовать гидроксиэтилкрахмал (ГЭК) для замещения объема внутрисосудистой жидкости у пациентов с сепсисом / септическим шоком (сильная рекомендация, высокое качество доказательств).
- Следует использовать преимущественно растворы кристаллоидов по сравнению с желатином в инфузионной терапии сепсиса / септического шока (слабая рекомендация, низкое качество доказательств).
- Норадреналин является препаратом выбора первой линии вазопрессоров (сильная рекомендация, умеренное качество доказательств).
- Возможно добавление как вазопрессина (до 0,03 ед/мин) (слабая рекомендация, умеренное качество доказательств) так и адреналина (слабая рекомендация, низкое качество доказательств) к норадреналину с целью повышения среднего артериального давления до целевого уровня, а также добавление вазопрессина (до 0,03 ед/мин) (слабая рекомендация, умеренное качество доказательств) с целью уменьшения дозы норадреналина.
- В качестве альтернативы норадреналину только у определенной категории пациентов (например, у больных с низким риском тахиаритмии и абсолютной / относительной брадикардией) в качестве вазопрессорного препарата может быть рекомендован дофамин (слабая рекомендация, низкое качество доказательств).
- Не рекомендуется использовать низкие дозы дофамина для сохранения функции почек (сильная рекомендация, высокое качество доказательств).
- Рекомендовано использование добутамина в случае, когда, несмотря на адекватную инфузионную терапию и использование вазопрессорных препаратов, сохраняется стойкая гипоперфузия тканей (слабая рекомендация, низкое качество доказательств).
- Все пациенты, которые нуждаются в назначении вазопрессоров, должны иметь артериальный доступ (катетер) в сроки, когда это возможно и при наличии ресурсов (слабая рекомендация, очень низкое качество доказательств).
- У пациентов с септическим шоком не рекомендуется использовать гидрокортизон внутривенно, в случае, когда для стабилизации гемодинамики достаточно адекватной водной нагрузки и вазопрессорной терапии. Когда, несмотря на проводимые мероприятия, стабилизация не наступает, возможно, назначение гидрокортизона в дозе 200 мг/день (слабая рекомендация, низкое качество доказательств).
- У взрослых пациентов гемотрансфузия эритроцитов (RBC) рекомендуется только в случае снижения уровня гемоглобина 10 000 мм3 (10х109/л) при отсутствии явных признаков кровотечения или, когда их уровень >20 000 мм3 (20х109/л) у пациентов с высоким риском развития кровотечения. Более высокий уровень тромбоцитов в крови >50 000 мм3 (50х109/л) является допустимым при активном кровотечении, хирургических операциях или инвазивных вмешательств (слабая рекомендация, очень низкоекачество доказательств).
- Не рекомендуется использование иммуноглобулина внутривенно у пациентов с сепсисом / септическим шоком (слабая рекомендация, низкое качество доказательств).
- Никаких рекомендаций касательно гемосорбции нет.
- Не рекомендуется использовать антитромбина в терапии сепсиса / септического шока (сильная рекомендация, умеренное качество доказательств).
- Нет рекомендаций по применению тромбомодулина или гепарина в терапии сепсиса / септического шока.
- У пациентов с сепсисом и / или острым повреждением почек возможно применение как пролонгированных, так и интермиттирующих методов заместительной почечной терапии (RRT) (слабая рекомендация, умеренное качество доказательств).
- У пациентов с сепсисом и нестабильной гемодинамикой с целью контроля баланса жидкости рекомендуется использовать методы пролонгированной заместительной почечной терапии (слабая рекомендация, очень низкое качество доказательств).
- У пациентов с сепсисом и / или острым повреждением почек, в случае, когда кроме высокого уровня креатинина и олигоурии, нет других показаний к диализу, применение заместительной почечной терапии не рекомендовано (слабая рекомендация, низкое качество доказательств).
- Использование бикарбоната натрия не рекомендуется для улучшения гемодинамики или снижения потребности в вазопрессорах у пациентов с лактоацидозом, при pH ≥ 7,15, вызванной гипоперфузией (слабая рекомендация, среднее качество доказательств).
- Для профилактики венозных тромбоэмболических осложнений (ВТЭО) рекомендовано использование как нефракционированных гепаринов (НФГ), так и низкомолекулярных герпаринов (НМГ), при условии отсутствия противопоказаний к их применению (сильная рекомендация, среднее качество доказательств).
- Для профилактики ВТЭО наибольшее предпочтение отдается НМГ, по сравнению НФГ, при условии отсутствия противопоказаний к применению первых (сильная рекомендация, умеренное качество доказательств).
- В ситуациях, когда возможно, рекомендуется комбинация лекарственной профилактики ВТЭО с механическую (физической) (слабая рекомендация, низкое качество доказательств).
- Рекомендовано использование механической профилактики ВТЭО, когда лекарственная (фармакологическая) противопоказана (слабая рекомендация, низкое качество доказательств).
- Профилактику стероидных язв рекомендуется проводить пациентам с сепсисом / септическим шоком с высоким риском развития желудочно-кишечного кровотечения (сильная рекомендация, низкое качество доказательств).
- Для профилактики стероидных язв рекомендуется использовать как антагонисты протонной помпы (PPIs), так и антагонисты H2 – гистаминовых рецепторов (H2RAs) (слабая рекомендация, низкое качество доказательств).
- Не рекомендуется проводить профилактику стероидных язв при отсутствии факторов риска развития желудочно-кишечного кровотечения (лучшая практическая рекомендация –BPS).
- Не рекомендуется использовать одно только парентерального питания или комбинации его с энтеральным у пациентов с сепсисом / септическим шоком, которые могут питаться энтерально (сильная рекомендация, среднее качество доказательств).
- Не рекомендуется использовать только одно парентеральное питание или его комбинации с энтеральным (а как можно скорее начать внутривенную инфузию глюкозы и пытаться наладить энтеральное питание) в течение первых 7 дней у тяжелых пациентов с сепсисом / септическим шоком, для которых ранее энтеральное питание представляется невозможным (сильная рекомендация, среднее качество доказательств).
- Рекомендуется начинать ранее энтеральное питание, а не только внутривенную инфузию глюкозы у тяжелых пациентов с сепсисом / септическим шоком, который могут питаться энтерально (слабая рекомендация, низкое качество доказательств).
- Рекомендуется использовать либо раннее низкокалорийное или раннее полное энтеральное питание у тяжелых пациентов с сепсисом / септическим шоком; если низкокалорийное питание было изначально, то питание должно изменяться в соответствии с толерантностью пациента (слабая рекомендация, умеренное качество доказательств).
- Не рекомендуется использовать омега-3 жирные кислоты в качестве иммунной добавки у тяжелых пациентов с сепсисом / септическим шоком (сильная рекомендация, низкое качество доказательств).
- Не рекомендуется рутинное измерение остаточного объема желудка у тяжелых пациентов с сепсисом / септическим шоком (слабая рекомендация, низкое качество доказательств). Тем не менее, измерение остаточного объема желудка у пациентов с нарушением всасывания пищи, или имеющих высокий риск аспирации, допускается (слабая рекомендация, очень низкое качество доказательств). Примечание: эта рекомендация относится к не хирургическим тяжелым пациентам с сепсисом / септическим шоком.
- Рекомендуется использовать прокинетики у тяжелых пациентов с сепсисом / септическим шоком и при нарушении всасывания пищи (слабая рекомендация, низкое качество доказательств).
- Рекомендуется устанавливать интастинальный (post-pyloric) питающих зонд у тяжелых пациентов с сепсисом / септическим шоком при нарушении всасывания пищи или высоким риском аспирации (слабая рекомендация, низкое качество доказательств).
- Не рекомендуется использовать внутривенный селен в лечении сепсиса и септического шока (сильная рекомендация, умеренное качество доказательств).
- Не рекомендуется использовать аргинин в лечении сепсиса и септического шока (слабая рекомендация, низкое качество доказательств).
- Не рекомендуется использовать глутамин в лечении сепсиса и септического шока (сильная рекомендация, умеренное качество доказательств).
- Нет никаких рекомендаций по использованию карнитина в лечении сепсиса и септического шока.
Источники:
Материал подготовлен НОИМТОиР: Моталкина Маргарита Сергеевна - к.м.н., научный сотрудник НОИМТОиР, врач-онколог отделения онкологии, гематологии и трансплантации костного мозга.
Читайте также:


