Бывает ли коклюш у взрослых людей малышева врач
Коклюш. Детские болезни у взрослых





Выпуск от 25 мая 2016 г.
Коклюш – острое инфекционное заболевание. Чаще всего им болеют маленькие дети до 1 года, которые еще не были вакцинированы. Первая доза прививки АКДС – вакцина против коклюша, столбняка и дифтерии вводится в 3 месяца, и необходимо повторить прививку еще 3 раза. Дети становятся иммунизированы и не подвержены заражению. Повторно прививку делают в 6 и 13 лет.
В последнее время все чаще возникают вспышки коклюша среди взрослых. Это связано с тем, что иммунитет, полученный после введения вакцины в детском возрасте со временем исчезает, и взрослые снова могут заразиться коклюшем. Каждый год 1-2 взрослых человека из 1000 заболевают коклюшем, а у каждого пятого взрослого человека с кашлем больше 2 недель, причиной является именно коклюш. Длительность иммунитета от коклюша – до 12 лет. То есть у всех взрослых, уже нет иммунитета от этой болезни.
Возбудителем этого заболевания является бактерия Bordetella pertussis.
Заражается человек от другого человека воздушно-капельным путем даже при разговоре. А человек становится заразным, даже когда еще нет никаких симптомов болезни, поэтому он успевает заразить большое количество людей.
Что происходит в организме при коклюше
В норме в бронхах клетки слизистой оболочки покрыты ворсинками, которые помогают слизи, пыли и бактериям выводиться из организма. При попадании бактерии в бронхи, они оседают на ресничках клеток и выделяют токсины, которые вызывают отек и спазм бронхов, усиливают образование слизи.
Из-за нарушения работы ресничек, замедляется эвакуация слизи из бронхов, что еще сильнее ухудшает ситуацию.
Основные симптомы коклюша
- Первые 1-2 недели после заражения симптомов нет, нельзя заподозрить болезнь.
- Начальная стадия: в начале заболевания первые признаки могут быть такими же, как и при обычной простуде: небольшое повышение температуры до 37,5 градусов, легкий кашель, насморк, слабость.
- Разгар: кашель, вначале сухой, несильный, постепенно усиливается, становится навязчивым, чаще в вечернее или ночное время; кашель становится приступообразным, судорожным.
Типичный приступ кашля представляет собой кашлевые толчки, идущие один за другим, затем свистящий глубокий вдох, заканчивается серией коротких судорожных толчков тела. В конце приступа отходит вязкая прозрачная мокрота, иногда бывает рвота. Частота приступов от 5 до 40 раз в сутки. Во время приступа больной возбужден, лицо напряжено, сине-красного цвета, язык высовывается изо рта.
Затем постепенно симптомы ослабевают.
Особенности у взрослых
Чаще всего у взрослых людей заболевание проходит в более мягкой форме. Люди не обращаются за медицинской помощью. Нет характерных приступов спастического кашля.
Осложнения
- Пневмония развивается у 25% больных
- Потеря веса и обезвоживание из-за рвоты (33%)
- Недержание мочи из-за кашля (28%)
- Переломы ребер из-за резкого кашля (4%)
Диагностика
- Узнать, с кем больной контактировал
- Бактериологическое исследование мазка из зева
- Исследование крови на антитела
Лечение
Лечение проводится дома при нетяжелом течении. Терапия антибиотиками и бронхолитическими средствами.
Профилактика
Самое главное – повторно сделать вакцину от коклюша, тогда риск заболеть снижается на 80%, и само заболевание протекает в очень легкой форме.
Коклюш считается детской болезнью, так как он поражает преимущественно детей в возрасте до шести лет, поскольку их организм восприимчив к различным инфекционным агентам. Болеют ли взрослые коклюшем, вы узнаете из этой статьи.
Эпидемиология и патогенез коклюша
Заболевание вызывается бактерией, которая передается воздушно-капельным путем. Заражение может произойти только от человека, поскольку патогенный агент не приспособлен к условиям окружающей среды и погибает на солнце в течение часа. Больной способен заражать окружающих в течение 23 дней после начала заболевания. Наиболее опасные первые две недели.
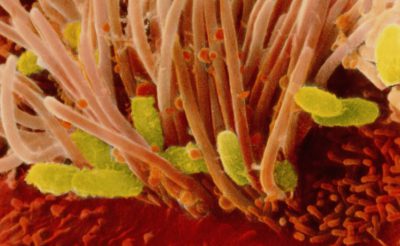
Заражение происходит следующим образом. Коклюшная палочка, попадая на слизистую носоглотки, продвигается по дыхательным путям к легким, выделяет токсин, который накапливаясь, провоцирует приступообразный спазматический кашель.
В инкубационный период и в течение первых двух недель бактерия выделяется при разговоре, кашле, чихании, и способна распространяться на расстояние двух-трех метров.
Коклюшная палочка обладает высокой способностью к инфицированию (контагиозностью). Это значит, что при встрече с возбудителем, человек почти со стопроцентной вероятностью заболеет.
Заразившись, человек в течение инкубационного периода (чаще 3—7 суток, реже до трех недель), ощущает себя здоровым, но при этом уже является распространителем коклюшной инфекции.
Затем наступает катаральный период, который может длиться до двух недель. Он характеризуется возникновением сухого кашля, который не проходит, несмотря на принятые меры. Если пациент обращается за медицинской помощью, то на этом этапе течения болезни, высока вероятность постановки ошибочного диагноза. Так как симптомы идентичны ОРВИ или бронхиту. Коклюш не такое частое заболевание, считается, что им болеют дети в возрасте до 5—6 лет, поэтому врач не рассматривает его как наиболее возможное.

Подтвердить диагноз на этой стадии можно при помощи бактериологического исследования. Берется забор слизи с задней стенки глотки натощак или через два часа после приема пищи. Промежуточный результат будет получен через 3—5 суток, окончательный через 5—7 дней. Есть и иммунофлюорисцентный метод, который дает результат спустя 2 часа.
Пароксизмальный этап может длиться 2-3 месяца. В этот период трудно ошибиться при постановке диагноза, так как характерен специфический приступообразный кашель. Он представляет собой серию дыхательных толчков, за которой идет свистящий вдох — реприза (происходит из-за спазма голосовой щели). Пароксизм длится не более 4 минут, но может идти сериями с небольшим интервалом. Во время приступа сильно высовывается язык, кровь приливает к лицу, по его окончанию выделяется мокрота или начинается рвота.
Сигнал от рецепторов альвеол и бронхиол, где находится бактерия, поступает в продолговатый мозг, тут и формируется устойчивый очаг возбуждения. В результате возбудимость может передаваться и на соседние мозговые центры (отсюда рвота или остановка дыхания), приступ кашля может начаться из-за незначительного раздражителя, болевого или тактильного стимула.
В зависимости от количества приступов кашля, выделяют три формы коклюша:
![]()
Легкая. За сутки насчитывается 10-15 приступов, при этом самочувствие между ними нормальное.- Среднетяжелая. Приступов до 25 за сутки, кашель может закончиться рвотой.
- Тяжелая. От 25 до 50 приступов в течение суток, что очень выматывает человека, нарушается сон и аппетит. Во время кашля может произойти остановка дыхания.
Этап выздоровления. Симптомы заболевания постепенно утихают: кашель реже возникает и не сопровождается рвотой, сон и аппетит нормализуется, улучшается общее самочувствие. В течение 6 месяцев болезнь может напоминать о себе.
Часто не само заболевание становится причиной летального исхода, а его осложнения. Заболевания, которые могут развиться после перенесенного коклюша:
- пневмония;
- сердечная недостаточность;
- острый ларинготрахеит;
- бронхиолит;
- энцефалопатия.
Может ли взрослый заболеть коклюшем?
Выделяют две формы течения болезни:
Для первой характерен спазматический приступообразный кашель, для второй нет. Клиническая картина при атипичной форме смазана, симптомы напоминают скорее простуду. При этом инфицированный человек распространяет болезнь, ведя привычный образ жизни и контактируя с большим количеством людей. Отсюда и эпидемии.
Дети старше 7 лет и взрослые болеют преимущественно атипичной формой коклюша.
Но в случае сниженного иммунитета и других неблагоприятных факторов, коклюш у взрослого человека может протекать в типичной форме, со всеми ее проявлениями.

Наиболее опасно заболевание для младенцев. Поскольку иммунитет от матери не передается (иммуноглобулины М не проходят через плаценту), то ребенок может заразиться с первых дней жизни. Симптомы у детей до года несколько отличаются: часто нет спазматического кашля, ребенок может чихать, плакать, капризничать. Осложнением является апноэ (остановка дыхания может длиться более 30 секунд).
К шести годам иммунитет уже способен сопротивляться коклюшной палочке. А дети после семи лет уже не помещаются в карантин, если в коллективе был зарегистрировано инфицирование коклюшем.
Профилактикой коклюша является вакцинирование. Первая прививка делается в возрасте трех месяцев, затем еще две с интервалом в полтора месяца. Повторная вакцинация осуществляется однократно в 18 месяцев.
Вакцина называется адсорбированная коклюшно-дифтерийно-столбнячная или АКДС. В ее состав входят убитые коклюшные бактерии, которые способствуют выработки защитной реакции организма. Поскольку бактерия нежизнеспособна, заболеть от вакцины невозможно.
Но, справедливости ради отметим, что именно на этот компонент чаще всего развивается реакция после прививки и чем старше ребенок, тем сильнее ответ организма. Прививка обеспечивает достаточный иммунитет для борьбы с патогеном, только в случае соблюдения всех привил вакцинирования.
Вакцина АКДС не дает гарантии, что при встрече с коклюшем взрослый или ребенок не заразится, она способствует более легкому течению болезни и отсутствию опасных осложнений. Наиболее эффективна вакцина в первые 3—4 года после ее введения, через 12 лет иммунитета уже нет.
Считается, что переболев однажды коклюшем, формируется пожизненная защитная функция организма против него.
Но зарегистрированы случаи, когда коклюшной палочкой заражались повторно люди, получившие иммунитет естественным путем. Врачи объясняют это тем, что прием антибиотиков начался рано во время первого заболевания. Это способствовало купированию симптомов и отсутствию формирования полноценного иммунитета.
При беременности организм женщины ослабевает, что повышает риск быть инфицированной. Коклюш может оказать негативное влияние на плод. В первом триместре формируются все органы и системы малыша, и если произошло заражение в этот период, то оно может спровоцировать:
![]()
нарушение функционирования зрительного или слухового анализатора;- аномалии мочеполовой системы;
- нарушение сердечно-сосудистой системы;
- нарушение физического развития;
- патологии желудочно-кишечного тракта;
- недостаточное развитие центральной нервной системы.
Вероятность развития патологии приближена к 99%. Чем больше срок беременности, тем меньше влияния окажет инфекция на малыша. Поэтому если произошел контакт с больным коклюшем, нельзя медлить с походом к врачу. Нередко болезнь провоцирует выкидыш.
Симптомами заражения коклюшной палочкой у беременной женщины является воспаление лимфоузлов, усиливающийся кашель с отхождением мокроты, насморк.
В редких случаях может появиться сыпь, которая за пару часов способна распространиться по всему телу. Она представляет собой пятна правильной формы нежно-розового цвета. При заражении на поздних сроках беременности лечение проводится в стационаре. Назначается азитромицин, считается, что он безопасен для ребенка. От кашля врач назначить Мукалтин.
На первом этапе необходимы препараты для купирования характерных симптомов. Назначаются антибактериальные препараты из группы макролидов, считаются, что они обладают меньшими побочными эффектами. Для остановки спазмов применяют микстуры спазмолитического действия.
При проявлении аллергических реакций прописываются антигистаминные средства. Для поддержания и восстановления организма эффективны витаминно-минеральные комплексы.
Если заболевание средней тяжести, то для предупреждения воспалительного процесса в бронхо-легочной системе, к макролидам добавляют цефалоспорины. Терапия направлена на снижение отечности и очищение легких от слизи и бронхиального секрета.
Заболевание коклюш у взрослых протекает чаще всего в стертой форме, без приступообразного спазматического кашля. Но на фоне снижения защитной функции организма он может проявляться так же тяжело, как и у детей.
Коклюш – опасное заболевание, которое у взрослых людей диагностируется крайне редко. Иммунитет, вырабатывающийся в детском возрасте у тех, кто уже перенёс недуг, надёжно защищает от повторного инфицирования благодаря специфическим антителам. Несмотря на это, около 10 процентов лиц старше 18 лет сталкиваются с заболеванием повторно.


Коклюш передаётся воздушно-капельным способом, поэтому быстро распространяется в коллективах и является очень заразным. Болезнь имеет бактериальную природу, поэтому справиться с коклюшем без использования антибиотиков удаётся редко.
В чем отличие Коклюш от бронхита?
От обычного кашля при бронхите коклюш отличается, во-первых, затяжными приступами кашля. Между ними самочувствие заболевшего удовлетворительное. Второе отличие – длительность. Кашель при коклюше длится до 3,5 месяцев, пока восстановятся нервные связи.
При бронхите кашель, как симптом, наблюдается 10–14 дней, реже – до месяца.
Чем опасен коклюш для взрослых
Нелеченный коклюш или протекающий у непривитых людей, особенно детей до 3-х лет, может давать следующие осложнения:
- пневмонию;
- нехватку кислорода;
- судороги;
- остановка дыхания;
- бронхопневмония;
- эмфизема легких;
- кровоизлияния в мозг, в глаза;
- грыжа передней брюшной стенки;
- выпадение прямой кишки;
- смерть.
Все эти состояния представляют реальную угрозу для здоровья и жизни человека.
Возникают негативные последствия по причине позднего обращения за квалифицированной помощью и самостоятельного лечения. Этого нельзя делать ни в коем случае, особенно при такой опасной болезни, как коклюш.
Какая вероятность инфицирования взрослого человека
Привитые дети надёжно защищены от заражения бактериями коклюша на протяжении 15 лет – после этого периода иммунитет против данной инфекции ослабевает, и можно заболеть повторно. Вакцинация взрослого населения от коклюша не внесена в Национальный календарь прививок, но разговоры о необходимости этого идут активно.
Вероятность заражения во взрослом возрасте составляет от 7 до 10 %.
Болезнь при этом протекает очень тяжело – человек становится беспомощным, ему трудно есть, пить, спать из-за постоянных приступов удушающего кашля. Такое состояние доставляет сильный дискомфорт и лишает больного нормальной жизни до полного выздоровления.
Взрослые, входящие в группу риска по заболеваемости коклюшем:

Как заражаются
Заразиться коклюшем может как ребенок, так и взрослый. Чаще всего это происходит в возрасте до 6 месяцев или после 6–7 лет. Инфекция передается только от больного человека. Путь заражения – воздушно-капельный. Это означает, что возбудитель попадает в организм с микрочастичками слюны при разговоре, кашле, смехе, чихании. Входные ворота для коклюша – слизистая оболочка верхних дыхательных путей.
Привитой человек тоже может заболеть, но будет переносить болезнь в легкой форме, которая не приведет к осложнениям. Поэтому часто болезнь передается маленьким детям от более старших, болеющих в стертой (без ярких симптомов) форме.
Симптомы и признаки
К симптомам, проявляющимся на начальной стадии, также относятся:
- повышение температуры до 39-39,5 градусов;
- слабость;
- отсутствие аппетита;
- насморк, кашель;
- слезотечение.
Спазматический период. Наиболее тяжёлый период коклюша у взрослых, так как появляются значительные проблемы с дыханием.
Приступы кашля усиливаются и начинают сопровождаться свистящими звуками. В день у взрослого человека может наблюдаться до 50 приступов удушающего кашля с выделением вязкой густой слизи.
Лицо больного при этом краснеет, в некоторых случаях может появиться синева в районе шейных артерий и лимфоузлов, которые набухают и увеличиваются в размерах. Нередко приступы кашля сопровождаются самопроизвольной дефекацией или мочеиспусканием.
При отсутствии грамотного лечения в этот период возможны тяжелейшие осложнения, среди которых:
- судороги всего тела;
- потеря сознания;
- поражение головного мозга и мозговых оболочек;
- нарушение кровоснабжения мозговых сосудов.

Период обратного развития. Это завершающая стадия заболевания, во время которой больной почти полностью выздоравливает. Симптомы инфекции ослабевают: кашель беспокоит всё реже, прекращаются рвотные позывы, улучшается общее самочувствие, нормализуется дыхание.
Реконвалесценция. Это реабилитационный период после перенесённого заболевания. Он длится от 3 до 6 месяцев. На протяжении этого времени человеку, перенесшему коклюш, необходимо тщательно следить за своим здоровьем, так как его иммунитет сильно ослаблен и восприимчив к атакам бактерий и вирусов. Ранее коклюш назывался стодневным кашлем. Бордетелла атакует кашлевой центр, после гибели микроорганизмов запущенные ими реакции продолжаются и человек кашляет, часто до рвоты, что является отличительный симптомом заболевания.
Несмотря на полное выздоровление, слабость и недомогание могут сохраняться вплоть до полугода – организму нужно время, чтобы восстановить силы, потраченные на борьбу с заболеванием.
Стадии коклюша

При появлении первых признаков инфекции болезнь переходит в катаральную стадию (начальный этап).
Катаральная стадия. Основной симптом, проявляющийся в этом периоде, – это постоянный сухой кашель, который не купируется при использовании лекарственных средств. Симптоматика болезни на данной стадии очень напоминает клинику респираторной инфекции, из-за чего большинство людей принимают коклюш за ОРВИ и пытаются лечиться своими силами.
При появлении характерных признаков заболевания необходимо обратиться в больницу для прохождения обследования, включающего мазок из носовой полости и горла на возбудителя коклюша.
Вакцина от коклюша

Самый действенный способ профилактики коклюша – вакцинация. Для этого используется АКДС, Тетракок, Пентаксим или Инфанрикс. Введение вакцины осуществляется согласно графику, утвержденному в РФ для детей и взрослых. Малыши прививаются с 3-х месяцев трехкратно с интервалом в 1,5 месяца. Ревакцинация – через 1,5 года.
Взрослым вакцинация не проводится, но ведутся работы по подготовке приказа по иимунизации и взрослого населения в связи с угасанием иммунитета.
Анализы на выявления заболевания
При подозрении на коклюш сдаются следующие анализы:
- мазок из зева для определения возбудителя Bordetella pertussis – актуален в первые 5–7 дня от начала заболевания;
- кровь из вены на определение антител – IgA (появляются через 2,5–3 недели от начала заболевания), IgG (вырабатываются на 3-й неделе болезни) и IgM (обнаруживаются со 2-й недели), ;
- мазок из носа или зева для определения возбудителя Bordetella pertussis методом ПЦР – можно проводить в 1-й месяц болезни.
Наиболее чувствительны и достоверны 2 и 3 способ.
Лечение

Лечение коклюша у взрослых в домашних условиях может проходить только в тех случаях, когда болезнь носит неосложнённый характер, и человек проживает один. Если же есть риск заражения других членов семьи, терапию осуществляют в условиях инфекционного стационара.
Стандартная схема терапии включает в себя:
Оксигенотерапия в кислородных палатках или через маску. Это особо эффективно при признаках дыхательной недостаточности.
Противококлюшный иммуноглобулин особой эффективности не показал, поэтому его практически не используют в настоящее время.
Больным коклюшем также рекомендуется гулять на улице, увлажнять воздух в помещении и ежедневно по несколько раз проветривать помещение. Обязательным условием является регулярная влажная уборка, так как пыль дополнительно раздражает органы дыхания, что может стать причиной ухудшения самочувствия и усиления приступов кашля.
Использование любого из народных методов лечения должно проводиться только с разрешения лечащего врача.
Лечебные отвары и соки. Справиться с кашлем и улучшить отхождение мокроты помогут молочный отвар с чесноком и луковый сироп. Эти средства весьма эффективны в лечении коклюша, так как не только облегчают дыхание, но и оказывают дополнительную поддержку в борьбе с болезнетворными микроорганизмами.

Включение в рацион свежевыжатого апельсинового сока (сок промышленного производства не подойдёт) поможет укрепить иммунитет и ускорить выздоровление.
Сбор алтея лекарственного. Сбор можно купить в аптеке. Готовится лекарственное средство очень просто – 2 столовые ложки сбора нужно заварить 0,5 л кипятка и дать настояться в течение 30 минут. Пить маленькими глотками в течение дня.
Коклюш – коварное заболевание, которое может привести к тяжелейшим осложнениям и последствиям. Не нужно пытаться избавиться от недуга своими силами, так как есть риск существенно подорвать здоровье, а в случаях, когда поражение затрагивает головной мозг, велика вероятность получения инвалидности (например, при развитии эпилепсии) и даже летального исхода.
Профилактика коклюша
Коклюш – высоко заразное заболевание. Профилактика заключается в следующем:
- проведение вакцинации по Национальному календарю прививок;
- мытье рук;
- ношение масок при контакте с больным;
- изоляция больных на время лечения антибиотиками;
- обработка поверхностей дезинфицирующими растворами, разведенными по инструкции (например, Аламинол, Оптимакс, Дезиптол) в очаге инфекции;
- экстренная вакцинопрофилактика непривитым людям и детям до года при контакте с заболевшим.
Коклюш — это высококонтагиозная инфекция дыхательных путей. У многих больных коклюш сопровождается тяжелыми приступами лающего кашля, которые заканчиваются форсированным свистящим вдохом.
До внедрения массовой вакцинации коклюш был распространенной детской инфекцией. В настоящее время коклюш чаще всего поражает маленьких детей, у которых еще не завершен курс вакцинации, а также подростков и взрослых, не имеющих против него иммунитета.
В настоящее время коклюш редко приводит к летальному исходу, в основном у младенцев. Поэтому быть вакцинированными против коклюша очень важно для беременных женщин и всех тех, кто близко контактирует с младенцами.
Симптомы коклюша появляются через семь-десять дней от момента заражения, иногда немного позже. В начале заболевания симптомы выражены слабо и напоминают простуду:
- Насморк
- Заложенность носа
- Покраснение глаз, слезотечение
- Лихорадка
- Кашель
Через одну или две недели состояние ухудшается. Густая мокрота собирается в дыхательных путях, вызывая появление неконтролируемого кашля. Тяжелые и длительные приступы кашля могут:
- Провоцировать приступ рвоты
- Приводить к появлению цианоза (синеватой окраски кожных покровов) или покраснению лица
- Вызывать тяжелую слабость
- Заканчиваться высоким свистящим вдохом (репризом).
У многих людей реприз не развивается. Иногда постоянный лающий кашель является единственным симптомом кашля у подростков и молодых людей.
У младенцев кашель может отсутствовать, вместо этого могут развиваться приступы удушья или эпизоды остановки дыхания.
Обратитесь к врачу, если вас или вашего ребенка длительно беспокоит кашель, который:
- Провоцирует рвоту
- Сопровождается развитием цианоза или покраснения лица
- Сопровождается удушьем или эпизодами остановки дыхания
- Заканчивается высоким свистящим выдохом.
Возбудителем коклюша является бактерия. Когда больной коклюшем человек кашляет или сморкается, бактерии распространяются вместе с каплями мокроты или отделяемого из полости носа, и попадают в легкие находящихся рядом людей.
Считается, что заболеваемость коклюшем возрастает, и тому есть две основные причины. Полученный после вакцинации в детском возрасте иммунитет со временем ослабевает. Это делает большинство подростков и взрослых восприимчивыми к заболеванию в период вспышек, которые регулярно случаются. Кроме того, у детей полноценный иммунитет к коклюшу не формируется до тех пор, пока не будет проведено как минимум три вакцинации. Дети младше 6 месяцев подвержены самому высокому риску развития коклюша.
Подростки и взрослые зачастую переносят заболевания без осложнений. Если осложнения развиваются, то они связаны с приступами интенсивного кашля, например:
- Переломы ребер
- Грыжи брюшной стенки
- Кровоизлияния под кожу и белки глаз
Младенцы
У младенцев, особенно в возрасте до шести месяцев, коклюш может иметь более тяжелые осложнения, например:
- Пневмония
- Замедление или остановка дыхания
- Обезвоживание или потеря веса из-за нарушения питания
- Судороги
- Повреждение головного мозга
Желательно, чтобы младенцы, больные коклюшем, получали лечение в стационаре, поскольку у них наиболее высок развития осложнений. У детей в возрасте до 6 месяцев осложнения коклюша могут привести к летальному исходу.
Если вы считаете, что вы или ваш ребенок больны коклюшем, обратитесь к семейному врачу или педиатру. При тяжелом течении заболевания может потребоваться обращение за неотложной помощью или лечение в условиях отделения реанимации и интенсивной терапии.
Что вы можете сделать
Вы можете:
- Подробно описать ваши симптомы
- Составить список перенесенных заболеваний
- Указать, когда вы были вакцинированы
- Записать, какие проблемы со здоровьем есть у ваших родителей и родных братьев и сестер
- Составить список вопросов к врачу
Чего ожидать от врача
Врач может провести осмотр и аускультацию легких с помощью фонендоскопа. Вопросы, которые врач может задать вам, включают:
- Когда появился кашель?
- Как долго обычно длится приступ кашля?
- Провоцирует ли что-либо появления кашля?
- Приводит ли приступ кашля к позывам на рвоту ?
- После приступа кашля ваше лицо синеет или краснеет?
- Контактировали ли вы с кем-либо, кто болен коклюшем?
Диагностика коклюша на ранних стадиях заболевания затруднена, поскольку симптомы его схожи с симптомами простуды, гриппа или бронхита.
В некоторых случаях врач может поставить диагноз на основании жалоб больного и наличия характерного кашля. Для подтверждения диагноза могут потребоваться:
- Бактериологический метод. Врач с помощью тампона на стержне или аспиратора берет образец отделяемого из носоглотки. Образец исследуют на наличие бактерии, являющейся возбудителем коклюша.
- Общий анализ крови. В лаборатории выполняется подсчет числа лейкоцитов, которое увеличивается при бактериальных инфекциях, таких как коклюш. Повышение уровня лейкоцитов в крови указывает на наличие бактериальной инфекции и воспалительного процесса. Общий анализ крови не является специфическим методом диагностики коклюша.
- Рентгенография органов грудной полости. Врач может назначить выполнение рентгенографии органов грудной клетки для выявления воспаления или жидкости в легких, что может свидетельствовать о развитии пневмонии как осложнения коклюша и других респираторных инфекций.
Дети младшего возраста быть госпитализированы, поскольку коклюш для них наиболее опасен. Если ребенок не может усваивать жидкость и пищу, может потребоваться внутривенное введение жидкостей. Кроме того, требуется изоляция больного ребенка для предотвращения распространения инфекции. Дети старшего возраста и взрослые могут лечиться дома.
Лекарственные препараты
Антибиотики убивают бактерии, которые вызывают коклюш, и ускоряют выздоровление. Членам семьи больного необходимо принимать антибиотики для профилактики.
К сожалению, мало что может облегчить кашель. Лекарственные препараты, которые отпускаются без рецепта, малоэффективны и не рекомендуются к применению.
Образ жизни и народные средства
Следующие советы помогут справиться с лечением коклюша в домашних условиях:
- Отдыхайте. Прохлада, тишина и приглушенный свет в спальне помогут вам расслабиться и отдохнуть.
- Пейте больше жидкости. Вода, соки и супы являются хорошим выбором. У детей необходимо особенно пристально следить за появлением признаков обезвоживания, таких как сухость губ, отсутствие слез при плаче и редкое мочеиспускание.
- Ешьте меньшими порциями. Чтобы избежать рвоты после приступа кашля, ешьте маленькими порциями и чаще обычно.
- Дышите чистым воздухом. Избегайте действия раздражающих веществ, которые могут спровоцировать приступ кашля, например, курения или дыма из камина.
- Не допускайте распространения инфекции. Прикрывайте рот во время кашля и чаще мойте руки. Носите защитную маску.
Лучшим способом профилактики коклюша является вакцинация, которая часто проводится с помощью комбинированных вакцины (против дифтерии и столбняка). Рекомендуется начинать вакцинацию в младенческом возрасте.
Вакцинация обычно проводится по следующей схеме:
- 2 месяца
- 4 месяца
- 6 месяцев
- 15 -18 месяцев
- 4 – 6 лет
Побочные эффекты вакцин
Побочные эффекты вакцин обычно выражены незначительно и включают лихорадку, головную боль, раздражительность, слабость и боль в месте инъекции.
- Подростки. Поскольку иммунитет после вакцинации ослабевает к 11 годам, врачи рекомендуют проведение ревакцинации против коклюша, дифтерии и столбняка.
- Взрослые. Некоторые вакцины против столбняка и дифтерии, рассчитанные на применение один раз в десять лет, также защищают от коклюша. Эти вакцины также помогают снизить риск передачи инфекции младенцам.
- Беременность. Эксперты рекомендуют вакцинацию от коклюша на 27-36 неделе беременности. Это также может помочь защитить от заболевания младенца в первые пять месяцев жизни.
Читайте также:




