Актиномикоз челюстно лицевой области клинические рекомендации
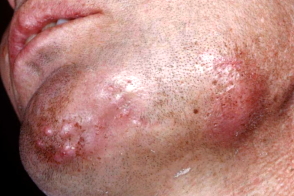
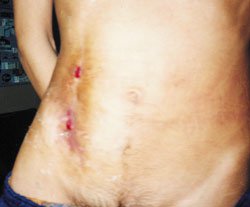
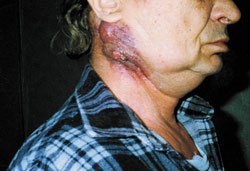
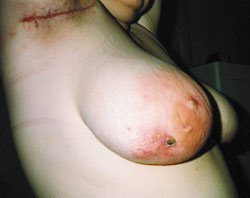
Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. Рисунок 2. Актиномикоз молочной железы. Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомик
 |
| Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. |
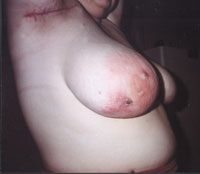 |
| Рисунок 2. Актиномикоз молочной железы. |
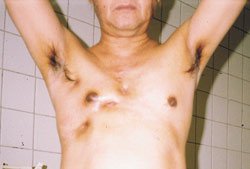
Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомикозом, актинобактериозом, лучисто-грибковой болезнью и др. Это заболевание отличается разнообразием клинических проявлений, что связано со стадийностью развития специфического процесса (инфильтрат, абсцедирование, фистулообразование, рубцевание) и с его многочисленными локализациями (голова, шея, ЛОР-органы, грудная клетка, легкие, молочная железа, подмышечные и паховые зоны, брюшная стенка, печень, кишечник, гениталии, слепая кишка, ягодицы, конечности и др., рисунки 1, 2, 3, 4).
Судя по некоторым публикациям и врачебным заключениям, можно отметить, что существуют определенные разночтения в понимании этиопатогенеза актиномикоза и роли актиномицет в развитии хронических гнойных заболеваний. А знание этиологии заболевания, как известно, особенно важно при выборе этиотропного лечения.
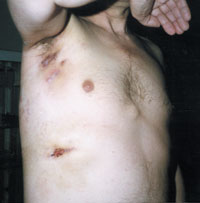 |
| Рисунок 3. Торакальный актиномикоз. Поражение мягких тканей подмышечной области, грудной стенки и легких. |
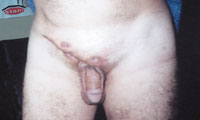 |
| Рисунок 4. Актиномикоз паховой и надлобковой областей с вовлечением клетчатки малого таза. |
В 30—40-х гг. XIX в. актиномицеты (лучистые грибы) считали микроорганизмами, занимающими промежуточное место между грибами и бактериями. Способность актиномицет образовывать воздушный мицелий, отсутствие у них органов плодоношения, дифференцирования, клеточной вегетации сближают их с истинными грибами. Однако по химическому составу оболочек, протоплазмы, строению ДНК, актиномицеты соответствуют бактериям. Окончательно доказано, что возбудители актиномикоза — актиномицеты — являются бактериальными клетками.
В большинстве случаев (70—80%) актиномикоз развивается под сочетанным воздействием актиномицет и других бактерий, которые выделяют ферменты (в том числе гиалуронидазу), расплавляющие соединительную ткань и способствующие распространению актиномикотического процесса.
Входными воротами для актиномицет и других бактерий в организм (экзогенный путь) являются повреждения кожи, слизистых оболочек, микротравмы, трещины, лунки удаленных зубов, врожденные свищевые ходы (бранхиогенные, слюнные, пупочные, эмбриональные протоки в копчиковой области) и т. д.
Немаловажная роль в патогенезе актиномикоза принадлежит эндогенным: гематогенному, лимфогенному и контактному, путям проникновения микроорганизмов.
Развитию актиномикоза различных локализаций, как правило, предшествуют различного рода травмы, ушибы, травматическое удаление зубов, особенно 8-го дистопированного зуба, перелом челюсти, хронический парадонтоз, периапикальная гранулема, осколочные ранения, длительная езда на мотоцикле, велосипеде, разрыв промежности при родах, внутриматочные спирали, геморрой, трещины заднего прохода, крестцово-копчиковые кисты, наличие хронического воспаления: аппендицит, аднексит, парапроктит, гнойный гидраденит, сикоз, угревая болезнь, тонзиллит, остеомиелит и др.
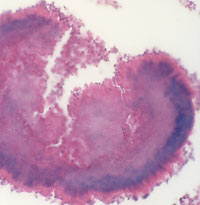 |
| Рисунок 5. Актиномикотическая друза (гистологический препарат). |
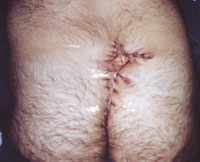 |
| Рисунок 6. Оперативное иссечение очага актиномикоза в крестцово-копчиковой области. Частичное ушивание раны. |
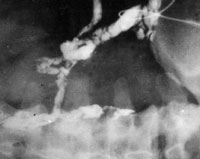 |
| Рисунок 7. Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы. |
В месте внедрения актиномицет на I этапе болезни постепенно, без видимых клинических симптомов и субъективных жалоб формируется специфическая гранулема — актиномикома, состоящая из лейкоцитов, гигантских клеток, инфильтративной ткани, микроабсцессов, грануляций, пролиферативных элементов, соединительно-тканных перемычек и окружающей капсулы.
Актиномикоз представляет собой хроническое гнойное неконтагиозное заболевание, поражает людей трудоспособного возраста и без адекватного лечения может длиться годами; заболевание имеет склонность к прогрессированию. Формирование хронического воспаления и специфических гранулем с последующим абсцедированием и образованием свищевых ходов при висцеральных локализациях утяжеляет состояние больного и ведет к нарушению функций пораженных органов, развитию анемии, интоксикации и появлению амилоидоза.
Актиномикоз и другие бактериальные инфекции черепно-лицевой и висцеральной локализации требуют комплексного лечения — назначения противовоспалительных, иммуномодулирующих, общеукрепляющих средств, применения хирургических и физиотерапевтических методов. Лечение тяжелых форм висцерального актиномикоза затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Подбор антибиотиков осложняется антибиотикорезистентностью, необходимостью учитывать сопутствующую актиномикозу микрофлору, ассоциации микроорганизмов. Возникают трудности и при проведении радикальных хирургических операций, в связи с чем потребуется особенно тщательная подготовка к ним пациентов, использование адекватных методик обезболивания и тактики хирургического вмешательства.
Более 40 лет мы применяем в клинической практике отечественный иммуномодулятор — актинолизат, за изобретение которого в 1950 г. наши ученые получили Государственную премию. Этот препарат — свежеприготовленный, стабилизированный фильтрат культуральной жидкости самолизирующихся актиномицетов и является естественным для организма веществом; отсутствие токсичности проверено на 1124 больных. Актинолизат высоко эффективен и толерантен, чем и обусловлены его преимущества перед другими иммунными препаратами. Мощное иммуномодулирующее действие, стимуляция фагоцитоза, влияние на снижение интенсивности воспаления проверены in vitro, подтверждены в экспериментах на животных и в клинической практике при лечении более чем 4 тыс. пациентов с гнойными заболеваниями кожи, подкожной клетчатки и внутренних органов.
Препарат показан взрослым и детям как при самых тяжелых хронических гнойных инфекциях, например актиномикозе, так и при более легких гнойных поражениях кожи, подкожной клетчатки и слизистых оболочек, а также при микробной экземе, трофических язвах, пролежнях, гидрадените, гнойно-осложненных ранах, уретрите и вульвовагините, парапроктите и др.
Актинолизат назначают по 3 мл в/м два раза в неделю: на курс приходится 10—20—25 инъекций; последующие курсы проводят с интервалом в один месяц, по показаниям.
Антибактериальная терапия требует соблюдения целого ряда общих правил, включающих целенаправленное воздействие на возбудитель заболевания (актиномицеты и другие бактерии). Частота высева аэробной микрофлоры из очага актиномикоза составляет, по нашим данным, 85,7%. В составе микробов преобладают стафилококки (59,8%) и кишечная палочка (16,9%); при параректальной локализации имеют место ассоциации нескольких микроорганизмов. Мы выявили более высокую резистентность микрофлоры к антибиотикам при актиномикозе, чем при острых гнойно-септических заболеваниях, что объясняется длительным предшествующим применением различных химиопрепаратов у этих больных. Устойчивость к антибиотикам, в свою очередь, способствует активации вторичной микрофлоры, в том числе — неспорообразующих анаэробных микроорганизмов. За счет применения актинолизата можно существенно повысить эффективность лечения распространенных гнойных заболеваний и при этом сократить дозы антибиотиков. Это особенно важно в связи с участившимися случаями резистентности к химиопрепаратам и появлением тяжелых побочных реакций на них. При выявлении грибково-бактериальных ассоциаций назначают антифунгальные препараты: дифлюкан, орунгал, ламизил, низорал и др. Наряду с актинолизатом, антибактериальными и антигрибковыми антибиотиками, показаны витаминотерапия, симптоматические средства, физиотерапевтическое лечение ультразвуком и др.
В комплексе лечебных мер при актиномикозе значительное место занимают оперативные вмешательства. Хирургическое лечение больных актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов. В литературе встречаются описание редких хирургических вмешательств, например темпоропариентальной краниотомии и лобэктомии с удалением абсцесса у больного актиномикозом мозга. При актиномикозе легких и колонизации легочных каверн актиномицетами проводятся лобэктомия, иногда — с резекцией ребер, вскрытие и дренирование гнойных полостей, каверн и очагов распада. В случае актиномикоза подмышечных и паховых областей, развившегося на фоне хронического гнойного гидраденита, очаги поражения иссекают, по возможности единым блоком, в пределах видимо здоровых тканей. В зависимости от объекта операции, глубины и площади операционного поля хирургические вмешательства заканчивают ушиванием раны наглухо, аутодермопластикой по Тиршу, либо практикуется открытое ведение послеоперационной раны с наложением повязок с антисептическими мазями, которые очищают рану и усиливают регенерацию; применяют также пленкообразующие аэрозоли (рисунок 6).
Развитие актиномикоза на фоне воспаления эпителиально-копчиковой кисты или урахуса, как правило, сопровождается распространением процесса на ягодицы, параректальную область, а иногда — и на тазовую клетчатку. При невозможности радикального удаления очага инфекции ограничиваются частичным иссечением или кюретированием свищевых ходов; такие больные нуждаются в нескольких поэтапных операциях.
Лечение экстрасфинктерного параректального актиномикоза осуществляется лигатурным методом — толстую шелковую лигатуру после иссечения очага проводят через стенку прямой кишки выше сфинктера и параректальный разрез. Лигатуру тонически затягивают и при последующих перевязках постепенно подтягивают для прорезания сфинктера.
Трудности лечения актиномикоза поясничной, ягодичных и бедренных областей с поражением забрюшинной клетчатки обусловлены особенностями анатомического расположения очагов, глубиной длинных извилистых свищевых ходов, склонностью больных к развитию интоксикации, стойкой анемии и амилоидоза. После тщательной предоперационной подготовки прибегают к иссечению очагов актиномикоза, полному или частичному кюретированию свищевых ходов, вскрытию и дренированию глубоких очагов абсцедирования.
При развитии актиномикотического процесса в молочной железе производят секторальное иссечение очагов актиномикоза с предварительным прокрашиванием свищевых ходов.
Больных актиномикозом передней брюшной стенки оперируют после ревизии свищей и выявления их возможной связи с сальником и прилежащей кишкой (рисунок 7).
В послеоперационном периоде противовоспалительную и иммуномодулирующую терапию актинолизатом продолжают, по показаниям проводят гемотрансфузии и физиопроцедуры, ежедневно делают перевязки. В случаях заживления послеоперационной раны первичным натяжением швы снимают на седьмой-восьмой день. На раны, которые ведут открытым способом, в первые дни накладывают повязки с йодоформной эмульсией, раствором диоксидина 1%, йодопироновой мазью 1% для активации грануляций. С целью санации раны применяют антисептики широкого спектра действия. Для очищения ран от гнойно-некротического отделяемого используют водорастворимые мази: левосин, левомеколь, диоксиколь, а также ируксол, пантенол, винизоль, пленко- и пенообразующие аэрозоли. Для ускорения регенеративного процесса и эпителизации накладывают повязки с метилурациловой мазью, солкосерилом, винилином, облепиховым маслом и т. д.
Чтобы своевременно диагностировать и эффективно лечить актиномикоз, отличающийся многообразием локализаций и клинических проявлений, необходимо знать этиологию и закономерности его патогенетического развития, предрасполагающие факторы, микроскопические и культуральные характеристики возбудителей, схемы лечения актинолизатом и химиопрепаратами, методики хирургической тактики.
С. А. Бурова, доктор медицинских наук.
Национальная академия микологии. Центр глубоких микозов, ГКБ №81
Актиномикоз распространен повсеместно в разнообразных географических зонах. В средней полосе России актиномикоз признан самым частым инфекционным дерматозом.Входными воротами при экзогенном заражении являются повреждения кожи, слизистых оболочек, костей и мягких тканей.В организме практически здорового человека актиномицеты обитают постоянно, населяя полость рта, крипты миндалин, бронхи, желудочно-кишечный тракт, влагалище, и служат источником эндогенного заражения. Случаев заражения актиномикозом от человека или животного не зарегистрировано.
Возбудители актиномикоза - грамположительные бактерии, микроаэрофильные, аэробные и анаэробные актиномицеты. В России актиномикоз чаще всего вызывают микроаэрофильные (Proactinomyces israelii и Micromonospora monospora) и аэробные (Actinomyces albus, A. israelii, A. violaceus, A. bovis и A. candidus) актиномицеты. В литературе описаны также A. naeslundi, A. viscosus, A. odontolyticus, A. pyogenes, Propionibacterium propionicus. Важно отметить, что присоединение вторичной бактериальной флоры усиливает вирулентные свойства актиномицет.
В развитии актиномикоза значительную роль играют микро- и макротравмы, хронические воспалительные процессы, наличие камней в протоках и другие причины. Так, важное значение в развитии челюстно-лицевого актиномикоза имеют травмирующие факторы, посттравматическое удаление зубов, периапикальные гранулемы, наличие слюнных камней, анатомических аномалий (например, формирование бранхиогенных свищей шеи). Торакальному актиномикозу предшествуют травмы грудной клетки и хирургические операции, абдоминальному актиномикозу - аппендэктомия, желчекаменная болезнь, ранения, ушибы, энтероколиты, каловые камни и др. Воспаление червеобразного отростка в 5% случаев обусловлено сапрофитными актиномицетами. Развитие генитального актиномикоза связывают с длительным использованием внутриматочных спиралей, которые выступают не только травмирующим фактором, но иногда и носителем инфекции. Актиномикоз мочевыделительной системы, как правило, обусловлен наличием конкрементов в мочевых путях и хроническими воспалительными заболеваниями. Параректальный актиномикоз тесно связан с состоянием прямой кишки, наличием эпителиально-копчиковых кист, хронического гнойного гидраденита паховых областей и промежности, геморроидальных узлов и трещин в области ануса.Процесс характеризуется длительным течением, сопровождается образованием специфических гранулем с последующим их абсцедированием и формированием свищевых ходов с гнойным отделяемым в мягких и костных тканях. К лучистым бактериям в 70–80% случаев присоединяется вторичная бактериальная флора, усугубляющая течение заболевания с нарушением функции пораженных органов, развитием анемии, интоксикации и амилоидоза.
Актиномикоз составляет 5–10% в группе хронических гнойных заболеваний. Среди всех случаев актиномикоза 20% приходится на висцеральные поражения, около 80% - на поражения лица и шеи. Независимо от локализации для актиномикоза характерно постепенное развитие плотного, а иногда доскообразного инфильтрата без четких границ с последующим абсцедированием и образованием одного или нескольких свищей. Отделяемое из свищей гнойно-кровянистое без запаха, иногда видны гранулы (зерна) желтого или белого цвета до 2–3 мм в диаметре. Свищевые ходы разветвлены (хорошо просматриваются при фистулографии), извилисты, забиты гноем и грануляциями. Болевой синдром выражен минимально. Устья свищей втянуты или приподняты над уровнем кожи. Без лечения процесс распространяется на окружающие ткани.
На шее, в подмышечных и паховых областях образуются валикообразные складки, цвет кожи становится багрово-синюшным. При присоединении вторичной бактериальной инфекции процесс обостряется с характерной для воспаления клинической картиной.
Доказано, что аппендикс человека содержит актиномицеты; при определенных условиях они вызывают болезнь, которую в первых стадиях принимают за аппендикулярный инфильтрат. Порой только после прорыва свищевых ходов на переднюю брюшную стенку и исследования отделяемого из свищей диагностируют актиномикоз.
Зачастую хронический гнойный гидраденит подмышечных и паховых областей осложняется актиномикозом и сочетается с поражением молочных желез. Встречается также изолированный актиномикоз молочных желез.
Вокруг возбудителя в крестцово-копчиковой области при благоприятных условиях происходит медленное формирование специфической гранулемы со множеством микроабсцессов и образованием характерных извитых свищевых ходов, которые могут достигать параректальной области и прямой кишки.
Нередко развиваются хроническая гнойная интоксикация и прогностически неблагоприятный амилоидоз внутренних органов; происходит нарушение функции пораженного органа; развивается стойкая анемия.
К редким формам заболевания относят актиномикоз среднего уха, сосцевидного отростка, ушной раковины, миндалин, носа, крыловидно-челюстного пространства, щитовидной железы, орбиты и оболочек глаза, языка и слюнных желез. Наблюдают поражение головного и спинного мозга, перикарда, печени и других областей. Несмотря на разнообразие локализаций, актиномикотический очаг имеет общие закономерности развития в виде последовательной смены стадий в течении заболевания: инфильтративная, стадия абсцедирования, свищевая, что в свою очередь приводит к еще большему многообразию клинических проявлений актиномикоза.
Актиномицеты растут на необогащенных питательных средах при 37 °C и не растут на стандартной для грибов среде - на агаре Сабуро с декстрозой. Актиномицеты - необычные бактерии, поскольку они имеют дифференцированный мицелий, спороносцы и споры. Окрашиваются гематоксилином–эозином, по Граму и Гомори–Грокотту. Для актиномицета характерно образование гранул (зерен) /
Гистологическая картина .материал можно окрашивать гематоксилином–эозином, по Цилю–Нильсену, Гомори–Грокотту, Романовскому–Гимзе, Граму–Вейгерту, Мак-Манусу. Безусловным диагностическим признаком остаются обнаруженные в патологическом материале друзы - лучистые образования с характерными колбочками на концах, которые состоят из утолщенных нитей мицелия. В патологических тканях выявляется также феномен Хепли–Сплендора (окраска гематоксилином–эозином), который представлен вытянутыми булавовидными лучами по периферии округлого гомогенного центра. Микроабсцессы окружены грануляционной тканью, эозинофильными гранулоцитами, гигантскими и эпителиоидными клетками.
Рентгенологическое исследование. При помощи фистулографии можно оценить распространенность патологического процесса. Методика одновременной уро-, фистуло- и ирригоскопии при генитальной и генитальноабдоминальной локализации актиномикоза высокоинформативна для определения топографической локализации очагов, разветвления свищевых ходов и глубины поражения. Для актиномикоза характерно сохранение целостности слизистой оболочки кишечника даже на фоне имеющегося дефекта наполнения по данным ирригоскопии, что отличает его от новообразований.Деструктивные изменения в костной ткани имеют характерные для актиномикоза черты: чередование участков остеосклероза и остеолизиса, округлые дефекты в виде сот или пробойниковых отверстий и др.
- Актиномикоз челюстно-лицевой области и кожи дифференцируют от абсцесса, неспецифического и туберкулезного лимфаденита, остеомиелита челюстей, остеобластокластомы, хронического атероматоза, вегетирующей пиодермии, конглобатных угрей, сикоза и др.
- Торакальный актиномикоз может протекать по типу катарального или гнойного бронхита, плевропневмонии, абсцесса легкого, осумкованного плеврита, остеомиелита ребер, иногда он симулирует новообразование легкого. Дифференцируют эту форму актиномикоза также с туберкулезом, аспергиллезом, нокардиозом, гистоплазмозом и другими заболеваниями.
- Дифференциальную диагностику актиномикотического поражения молочной железы следует проводить с мастопатией, гнойным маститом, абсцессом, опухолью.
- Абдоминальный актиномикоз необходимо отличать от абсцесса передней брюшной стенки, аппендикулярного инфильтрата, послеоперационного лигатурного свища, межкишечного абсцесса, перитонита, болезни Крона, абсцесса печени, опухоли и др.
- Параректальный актиномикоз дифференцируют от эпителиально-копчиковой кисты, абсцесса ягодиц, парапроктита, нагноившейся атеромы, фурункулеза, параректальных свищей, туберкулеза кожи, бластоматозных процессов.
- Генитальный актиномикоз следует отличать от неспецифического воспалительного процесса, флегмоны забрюшинной клетчатки, туберкулеза, хронического аднексита, миомы матки, тубоовариальной опухоли, рака матки и придатков, внематочной беременности, а также от аппендикулярного инфильтрата, пиосальпинкса, фурункулеза, влагалищных и ректовлагалищных свищей, хронической пиодермии наружных половых органов, бартолинита и др.
- Иммунотерапия актинолизатом по 3 мл внутримышечно 2 раза в неделю, 2–5 курсов по 25 инъекций с интервалом 1 мес. Актинолизат - препарат отечественного производства, который стимулирует фагоцитоз в актиномикотической гранулеме, повышает сопротивляемость организма, вызывает положительную динамику иммунных реакций, оказывает противовоспалительное действие. Способствует сокращению длительности курсов антибиотикотерапии.
- Противовоспалительное лечение антибиотиками в зависимости от чувствительности флоры. Препараты пенициллинового ряда стали применять реже из-за резистентности. Предпочтение отдают цефалоспоринам, тетрациклинам, аминогликозидам в возрастных дозах в периоды обострения (абсцедирования) курсами по 2–3 нед.
- Общеукрепляющая и дезинтоксикационная терапия.
- Лечение сопутствующих заболеваний.
- Хирургическое лечение. Радикальные и паллиативные операции проводят только после купирования островоспалительных явлений в очаге актиномикоза.В послеоперационном периоде противовоспалительную терапию и лечение актинолизатом продолжают, по показаниям проводят гемотрансфузии и физиопроцедуры, ежедневно делают перевязки. Швы снимают на 8–10-е сутки. Прогноз более благоприятен, если лечение начато в ранних стадиях заболевания на фоне адекватной иммунотерапии актинолизатом.
Для профилактики актиномикоза различных локализаций следует:
- соблюдать гигиену полости рта, не брать в рот посторонние предметы, возможно, содержащие актиномицеты (соломинки, щепочки и др.);
- избегать травмирования кожи и слизистых оболочек (входные ворота инфекции);
- своевременно обращаться к врачу для лечения хронических воспалительных заболеваний на коже, в полости рта, торакальной и абдоминальной областях, генитальной и параректальной зонах;
- применять адекватную профилактическую антибиотикотерапию при травматичном осложненном удалении зубов, переломах, аппендэктомии, операциях в параректальных и крестцово-копчиковых областях и при других хирургических вмешательствах;
- сокращать сроки бессменного использования внутриматочных спиралей.
Имеются противопоказания.Проконсультируйтесь с врачом
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Московский Центр глубоких микозов, ГКБ №81
И стория изучения актиномикоза насчитывает более ста лет. Первые случаи этого заболевания были описаны у крупного рогатого скота, а затем было зарегистрировано актиномикотическое поражение лимфоузлов у человека. Актиномикоз – это хроническое гнойное неконтагиозное заболевание, которое вызывается лучистыми грибами порядка Actinomycetales, поражает людей трудоспособного возраста, длится годами и наносит значительный медицинский, социальный и экономический ущерб. Тяжесть заболевания, особенно его висцеральных форм, обусловлена формированием хронического воспаления и специфических гранулем, затем абсцедированием и образованием свищевых ходов с гнойным отделяемым в мягких и костных тканях практически любых локализаций, присоединением в 70–80% случаев бактериальной флоры, нарушением функции пораженных органов, развитием анемии, интоксикации и амилоидоза.
Актиномикоз встречается повсеместно в практике врачей различных специальностей (стоматологов, хирургов, дерматологов и др.) и среди хронических гнойных заболеваний составляет до 5–10%. Висцеральные локализации среди всей совокупности заболевших составляют 20%, поражение лица и шеи – около 80%. Больные, как правило, поступают под наблюдение в поздние сроки заболевания из-за недостаточного знакомства практических врачей с разнообразными клиническими формами заболевания, отсутствием во многих лечебных учреждениях микологических лабораторий и по другим причинам.
Возбудителями актиномикоза являются микроаэрофильные (Proactinomyces israelii, Micromonospora monospora) и аэробные (Actinomyces albus, A. violaceus, A. candidus) микроорганизмы. Важным диагностическим признак – обнаружение в патологическом материале друз лучистого гриба (лучистых образований с характерными “колбочками” на конце, состоящими из утолщенных нитей мицелия). Возбудителями актиномикоза являются широко распространенные в природе, а также постоянно обитающие в организме человека анаэробные формы лучистых грибов – актиномицеты. Находки актиномицетов в почве и воде способствовали тому, что экзогенной теории возникновения актиномикоза долгое время отводилась главная роль. Однако, когда многократно было подтверждено, что актиномицеты сапрофитируют в полости рта, в полостях кариесных зубов, тонзиллярных “пробках”, верхних дыхательных путях, бронхах, желудочно-кишечном тракте, анальных складках и т.д., первостепенное значение в патогенезе актиномикоза приобрела эндогенная теория.
В патогенезе челюстно-лицевого актиномикоза значительную роль играют хронические воспалительные процессы и травмирующие факторы. Его развитию способствуют нарушение целостности слизистых оболочек полости рта зубными протезами или грубой пищей, травматичное удаление зубов, переломы костей лицевого скелета, формирование периапикальных гранулем, наличие слюнных камней, анатомических аномалий (урахус, бранхиогенный свищ шеи) и др.
Для торакального актиномикоза характерно наличие предшествующей травмы грудной клетки, хирургической операции, хронической пневмонии и др.
При абдоминальном актиномикозе часто в анамнезе имеют место аппендэктомия или другие операции, желчекаменная болезнь, огнестрельные ранения, ушибы, энтероколиты, каловые камни и др. Аппендицит в 5% случаев обусловлен сапрофитирующими актиномицетами.
В патогенезе генитального актиномикоза играет роль использование внутриматочных спиралей, являющихся не только травмирующим предметом, но иногда и носителем инфекции.
Актиномикоз мочевыделительной системы часто обусловлен наличием мочевых камней, хроническими воспалительными заболеваниями и др.
Параректальный актиномикоз тесно связан с состоянием прямой кишки, наличием эпителиально-копчиковых кист, хронического гнойного гидраденита паховых областей и промежности, геморроидальных узлов и трещин в области ануса.
К редким формам заболевания относятся актиномикоз среднего уха, сосцевидного отростка, ушной раковины, миндалин, носа, крыловидно-челюстного пространства, щитовидной железы, слезного канальца и мешка, орбиты глаза с его оболочками, языка, слюнных желез, головного и спинного мозга, перикарда, печени, мочевого пузыря и др. Несмотря на разнообразие локализаций, актиномикотический очаг поражения имеет общие закономерности развития, выражающиеся в последовательной смене стадий заболевания: инфильтративная, абсцедирования, свищевая, что приводит к еще большему многообразию клинических проявлений актиномикоза. Иллюстрации находятся на стр. 142.
Актиномикоз различных локализаций
Актиномикоз различных локализаций
Актиномикоз различных локализаций
Актиномикоз различных локализаций
Особенности патогенеза и многообразие клинических проявлений висцерального актиномикоза требуют комплексного лечения, включающего противовоспалительные, иммуномодулирующие, общеукрепляющие средства, хирургическое и физиотерапевтическое лечение. Лечение висцерального актиномикоза, особенно тяжелых форм, до настоящего времени затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Из-за формирования антибиотикорезистентности часто возникают сложности в подборе антибиотиков. Поэтому необходимо учитывать сопутствующую актиномикозу микрофлору с целью подбора наиболее эффективных антибактериальных препаратов. Нередко при актиномикозе возникают трудности (или невозможность) проведения радикальных хирургических операций, что диктует необходимость тщательной подготовки, использования адекватных методик обезболивания и хирургической тактики.
Особенности патогенеза и многообразие клинических проявлений висцерального актиномикоза требуют комплексного лечения, включающего противовоспалительные, иммуномодулирующие, общеукрепляющие средства, хирургическое и физиотерапевтическое лечение. Лечение висцерального актиномикоза, особенно тяжелых форм, до настоящего времени затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Из-за формирования антибиотикорезистентности часто возникают сложности в подборе антибиотиков. Поэтому необходимо учитывать сопутствующую актиномикозу микрофлору с целью подбора наиболее эффективных антибактериальных препаратов. Нередко при актиномикозе возникают трудности (или невозможность) проведения радикальных хирургических операций, что диктует необходимость тщательной подготовки, использования адекватных методик обезболивания и хирургической тактики.
Оптимизированное лечение включает: иммунотерапию актинолизатом; противовоспалительную терапию, в т.ч. применение антибиотиков; общеукрепляющую терапию и хирургическое лечение.
Актинолизат представляет собой стерильный фильтрат культуральной жидкости некоторых видов самопроизвольно лизирующихся актиномицетов, содержащий продукты их аутолиза и метаболизма. В экспериментальных исследованиях обнаружено, что после введения актинолизата происходит стимуляция фагоцитоза в актиномикотической гранулеме и положительная динамика иммунных реакций. В последние годы установлено иммуномодулирующее действие актинолизата не только при актиномикозе, но и при многих хронических гнойных заболеваниях кожи и внутренних органов. Актинолизат назначают по 3 мл внутримышечно 2 раза в неделю, 20–25 инъекций. Последующие курсы проводят с интервалом 1 мес, строго по показаниям.
Антибактериальную терапию актиномикоза следует проводить с учетом микрофлоры. Частота высева аэробной микрофлоры из очагов актиномикоза составляет, по нашим данным, 85,7%. В микробном составе преобладают стафилококки (59,8%) и кишечная палочка (16,9%), при параректальной локализации имеют место ассоциации нескольких микроорганизмов. Нами констатирована повышенная резистентность микрофлоры к антибиотикам при актиномикозе по сравнению с острыми гнойно-септическими заболеваниями, что объясняется длительным предшествующим применением различных химиопрепаратов у этих больных. Устойчивость к антибиотикам способствует активации вторичной микрофлоры, в т.ч. неспорообразующих анаэробных микроорганизмов. При выявлении грибково-бактериальных ассоциаций назначают противогрибковые препараты: флуконазол, итраконазол, тербинафин, кетоконазол и др. Лечение включает также витаминотерапию, симптоматические средства, физиотерапевтическое лечение.
Хирургическое лечение занимает значительное место в комплексной терапии актиномикоза.
Хирургическое лечение больных актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов. При актиномикозе легких и колонизации легочных каверн актиномицетами проводится лобэктомия, иногда с резекцией ребер, вскрытие и дренирование гнойных полостей, каверн и очагов распада.
У пациентов, страдающих актиномикозом подмышечных и паховых областей, развившимся на фоне хронического гнойного гидраденита, проводят иссечение очагов поражения, по возможности единым блоком, в пределах видимо здоровых тканей. В зависимости от объема операции, хирургические вмешательства заканчивают ушиванием раны наглухо, аутодермопластикой по Тиршу или открытым ведением послеоперационной раны, при этом накладывают повязки с антисептическими мазями, очищающими рану и усиливающими регенерацию, используют пленкообразующие аэрозоли.
Развитие актиномикоза на фоне воспаления эпителиально-копчиковой кисты или урахуса, как правило, сопровождается распространением процесса на ягодицы, параректальную область, а иногда и на тазовую клетчатку. В случаях невозможности радикального удаления очага ограничиваются частичным иссечением или кюретированием свищевых ходов. Таким больным требуется проведение нескольких операций поэтапно. Лечение экстрасфинктерного параректального актиномикоза осуществляется с помощью лигатурного метода, заключающегося в проведении толстой шелковой лигатуры после иссечения очага через стенку прямой кишки выше сфинктера и параректальный разрез. Лигатуру тонически затягивают и при последующих перевязках постепенно подтягивают для прорезания сфинктера.
Актиномикоз поясничной, ягодичных и бедренных областей с поражением забрюшинной клетчатки представляет особые трудности для хирургического лечения, что связано с особенностями анатомического расположения очагов, глубиной проникновения длинных извилистых свищевых ходов, техническими сложностями радикальной операции, склонностью организма к развитию интоксикации, стойкой анемии и амилоидоза. В этих случаях после тщательной предоперационной подготовки прибегают к иссечению очагов, полному или частичному кюретированию свищевых ходов, вскрытию и дренированию глубоких очагов абсцедирования.
При актиномикозе печени, развившемся в результате восходящей инфекции из аппендикулярного абсцесса, мы проводили лапаротомию, иссечение свищевых ходов в правом подреберье с краевой резекцией печени, пораженных участков диафрагмы, плевры и перикарда.
При развитии актиномикотического процесса в молочной железе производят секторальное иссечение очагов с предварительным их прокрашиванием.
Больных актиномикозом передней брюшной стенки оперируют после тщательной ревизии глубины проникновения свищевых ходов и возможной связи с кишечником.
Операции являются неотъемлемой частью комплексного лечения большинства случаев актиномикоза. Их эффективность во многом зависит от оптимальной предоперационной подготовки, правильного выбора обезболивания, медикаментозного и общеукрепляющего лечения в послеоперационном периоде.
В случаях заживления послеоперационной раны первичным натяжением швы снимают на 7–8 день. На раны, которые ведут открытым способом, в первые дни накладывают повязки с йодоформной эмульсией, диоксидином, йодопироновой мазью для активации грануляций. С целью санации раны применяют антисептики . Для очищения ран от гнойно-некротического отделяемого используют водорастворимые мази: левосин, левомеколь, диоксиколь, пленко- и пенообразующие аэрозоли. Для ускорения регенеративного процесса накладывают повязки с метилурациловой мазью, солкосерилом, винилином и др.
Таким образом, актиномикоз, отличающийся многообразием локализаций и клинических проявлений, возможно своевременно диагностировать и эффективно лечить только на основе знания закономерностей его патогенетического развития, предраспологающих факторов, характеристик возбудителей и методов лечения.
Читайте также:


