Вторичные признаки туберкулеза что это такое
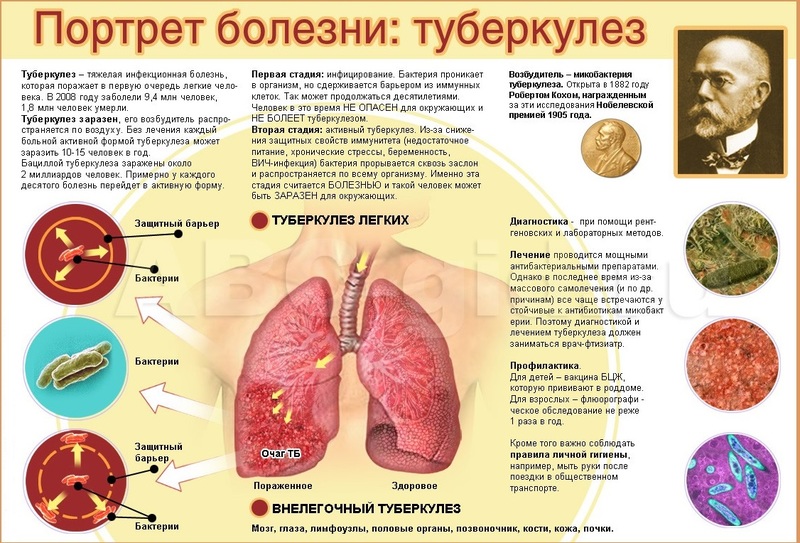
Туберкулез — одно из старейших заболеваний, упомянутое впервые Гиппократом более 2500 лет назад. Несмотря на огромный скачок в развитии медицины за это время, туберкулез очень распространен по всему миру и поражает миллионы людей в год. В России регистрируют более ста тысяч заболевших ежегодно. Заболевание вызывают микобактерии (палочки Коха) и поражают в основном ткани легкого.
Вторичный туберкулез легких возникает у людей, перенесших это заболевание некоторое время назад. По статистике рецидив данной болезни чаще всего случается у людей среднего возраста, переживших первичный туберкулез, который мог пройти бессимптомно.
К такому возрасту более половины населения являются носителями палочки Коха. Однако, заболевают лишь одна десятая часть.
Факторы увеличивающие риск повторного возникновения болезни
- хронические заболевания (СПИД, диабет и др.),
- плохое питание,
- длительный контакт с больными туберкулезом,
- алкоголизм,
- наркомания,
- курение,
- постоянный стресс,
- негативное влияние окружающей среды,
- прием иммунодепрессантов.
Ошибочно полагают, что после перенесённого первичного туберкулеза и формирования иммунитета к нему, заболевание не может вернуться. Напротив, риск рецидива, даже после продолжительной ремиссии, достаточно велик.
Повторный туберкулёз может возникнуть по двум причинам:
- вторичное заражение воздушно-капельным путем от больного, через пищу или воду, попадание палочки Коха через ранки.
- активации очага, оставшегося после первичной болезни. Возникает на фоне снижения иммунитета.
Туберкулез развивается в несколько стадий:
- После заражения образуется очаг.
- Происходит разрастание воспаления.
- Развитие омертвение тканей легкого.
- Отмершие ткани выводятся кашлем, оставляя на своем месте пустоты.
- Процесс переносится на второе легкое, проходя те же стадии.
- Рубцевание пустот, на фоне эффективного лечения.
Формы вторичного туберкулеза легких
Специалисты выделяют следующие формы вторичного туберкулеза легких:
- Очаговый туберкулез.Активируется после попадания в зажившие очаги и рубцы микобактерии. Отмечается в 10 % случаев от числа больных туберкулезом. Заражение чаще всего происходит воздушно-капельным путем или через кровь. Болезнь обычно протекает бессимптомно, возможны признаки интоксикации: потливость, головные боли, утомляемость. Иногда, в вечернее время, отмечается субфебрильная температура до 37-38 градусов Цельсия. Диагностировать ее можно путем прохождения флюорографии или рентгенографии. Если же больной не проходит данное обследование ежегодно, то очаговый туберкулез будет развиваться очень долгое время. Вследствие плотных очагов, палочки Коха практически не имеют выхода, поэтому данная форма не опасна для окружающих. При адекватном своевременном лечении и здоровом образе жизни больной быстро излечивается.
- Инфильтративный туберкулез. Характеризуется образованием как небольших, так и крупных фокусов воспаления (инфильтратов). Вокруг них локализуются лейкоциты и лимфоциты.

Очаговый туберкулез на рентгене лёгких
Специалисты различают следующие формы инфильтратов:
- Округлые, характеризующие начальный этап воспаления,
- Облаковидные, поражающие около двух сегментов,
- Лобит, занимающие целые доли легкого. При переходе на второе легкое и отсутствии лечения, возможен скорый летальный исход.
- Перифиссуриты, локализующиеся в межтканевых щелях долей легкого.
Более половины случаев повторного туберкулеза приходится на инфильтративный. Симптоматика болезни схожа с симптомами пневмонии: резкое повышение температуры до 39 градусов, сильная слабость, высокая скорость разрушения тканей легкого, с образованием полостей, кровохаркание. Эта форма заразна для окружающих. При надлежащем лечении инфильтраты рассасываются. В редких случаях, особенно при облаковидной форме инфильтратов, образуется множество фиброзно-очаговых участков. В этом случае пациент подлежит пожизненному диспансерному учёту.
При лобите, после лечения, необходимо хирургическое вмешательство, чтобы туберкулез не перерос в более опасные формы.
Туберкулома
Характеризуется образованием очага с творожистыми массами внутри. Болезнь протекает незаметно, но иногда обнаруживаются признаки интоксикации. По мере роста очагов отмечаются гипертермия, кровохаркание, снижение веса. Данная форма диагностируется флюорографией, рентгенографией и встречается в 1 из 10 случаев возникновения повторного туберкулеза и, в основном, проявляется из других форм, вследствие неправильного лечения. В анализе крови отмечается превышение норм лейкоцитов, лимфоцитов, моноцитов, СОЭ и снижением уровня альбумина. Туберкулома лечится химиотерапией, в особых случаях применяют хирургическое вмешательство. При адекватном лечении больной излечивается полностью, случаи рецидива очень редки. Если не лечить данную форму, то она переходит в активную.\
Выделяют следующие формы заболевания:
- Инфильтративно- пневмотические, возникающее при неполном излечении от инфильтративного туберкулеза,
- Солитарные, характеризуется образованием однородной или слоистой структуры,
- Конгломератные, представляет собой капсулу, состоящую из инфильтратов.
- Казеозная пневмония отмечается обширным воспалительным процессом, с множественным формирование полостей или образованием одной большой, заполненными творожистыми массами. Форма выявляется до 5 % случаев повторного туберкулеза. Имеет тяжёлую симптоматику. Болезнь начинается резко, имеет стремительное течение, характеризуется гипертермией, слабостью, сильной потерей массы тела и синюшностью конечностей.
Казеозная пневмония подразделяется на:
- Долевую право- или левостороннюю, поражающее одно легкое,
- Дольковую поражающую оба легкого.
Диагностируется при рентгенографии, флюорографии, бактериоскопии мазка мокроты, биохимическом анализе крови, реакция Манту, в данном случае, отрицательная.
В 80 % ведет болезнь к смерти. Больной может остаться инвалидом с пожизненным диагнозом — туберкулез, случаи излечения очень редки и возможны с большими изменениями легких.
Кавернозный туберкулез, характеризуется образованием полости (каверны), после отхождения отмерших масс. Болезнь возникает вследствие неадекватного лечения, возникновения устойчивости микобактерий к терапии, несвоевременной диагностике болезни, повышенной чувствительностью тканей легкого к микобактерии.
Симптомы болезни:
- кашель с мокротой, отмечается кровохаркание,
- слабость,
- сильное потоотделение,
- потеря веса,
- субфебрильная температура,
- утомляемость.
Кавернозный туберкулез может сопровождаться следующими осложнениями:
- возникновение новых очагов,
- поражение микобактерией бронхов, гортани и кишечника,
- возникновение кровотечений в тканях легкого,
и пр.
Больной очень сильно опасен для здоровых людей, заражая до тысячи людей в год.
Кавернозный туберкулез диагностируется флюорографией, рентгенографией и бактериологическим анализом мокроты. Лечение возможно только в стационаре и может растянуться до года. В некоторых случая приходится прибегнуть к хирургическому вмешательству.
Фиброзно-кавернозный туберкулез — хроническая форма, с последней стадией формирования каверны и фиброзной капсулы. Болезнь перерастает из других форм туберкулеза.
Симптоматика фиброзно-кавернозного туберкулеза:
- признаки интоксикации,
- мокрый кашель, кровохаркание, хрипы при прослушивании,
- одышка,
- слабость мышц грудной клетки,
- деформация плечевого пояса и промежутков между ребрами,
и пр.
Виды фиброзно-кавернозного туберкулеза:
- Ограниченный. Характерен образованием фиброзной каверны, а увеличение объема соединительной ткани ограничено одним сегментом легкого. При своевременном адекватном лечении периоды ремиссии могут длиться несколько лет.
- Прогрессирующий. Болезнь имеет длительные интервалы обострений и короткие ремиссии. Отмечается сильные признаки интоксикации, одышка, боль в грудной клетке. Отмечаются случаи, когда болезнь переходит в казеозную пневмонию.
- С осложнениями: сердечной, легочной, почечной недостаточностью, кровотечениями тканей легкого, эндокринные нарушения и пр.
Последние два вида фиброзно-кавернозного туберкулеза отличаются большим обсеменением микобактериями и их устойчивостью к препаратам. Лечение, преимущественно, путем хирургического вмешательства.
Цирротический туберкулез

характеризуется сильным увеличением объемов соединительной ткани, является последствием других форм. Развитие происходит волнообразно.
В период обострения отмечается следующая симптоматика:
- гипертермия,
- слабость,
- сильное потоотделение,
- снижение аппетита,
- мокрый кашель,
- харканье кровью,
- синюшность кожи,
- деформация грудной клетки и промежутков между ребрами,
- отставание одного легкого при вздохе, после откашливания,
- одышка и пр.
Диагностировать болезнь можно путем рентгенографии, флюорографии и бактериологического анализа мазка мокроты. Очень информативна при диагностике туберкулеза компьютерная томография.
Лечение проводится только в стационаре антибактериальной терапии, с использованием муколитических и отхаркивающих препаратов, иногда добавляют ингаляции.
Высокая доля больных умирает, вследствие осложнений этой формы туберкулеза, например, вследствие нарушения работы сердца.
Как уменьшить вероятность повторного туберкулеза
В завершении приведем советы, как свести к минимуму возможность развития повторного туберкулеза легких:
- Регулярно ежегодно проходить флюорографическое исследование взрослым, а детям анализ Манту. Ранняя диагностика, своевременное адекватное лечение поможет не допустить более опасные формы туберкулеза.
- Поддержание здорового образа жизни. Спорт, правильное питание — основа крепкой иммунной системы.
- Исключить употребление алкоголя, наркотиков и отказаться от курения.
- Постараться избегать стрессовых ситуаций.
- Поддерживать чистоту в помещениях и регулярно проветривать.
- Своевременное лечение болезней, чтобы не допустить их перетекание в хроническую форму.
- Соблюдать правила гигиены. Мыть лицо и руки, после посещения мест скопления людей, иметь индивидуальные столовые приборы и средства гигиены (полотенца, зубную щетку, платок и пр.).
- Полностью ограничить контакт с больными туберкулезом. Нужно помнить, что микобактерия остается активна до полугода, поэтому нельзя жить в помещении. Где жил больной и пользоваться его предметами быта.
- При обнаружении симптомов, описанных в статье, необходимо обратиться к врачу- фтизиатру.
- Соблюдение предписаний врача, забота о своем здоровье и соблюдение мер предосторожности поможет человеку, излечившемуся от туберкулеза избежать повторного возникновения заболевания. Будьте здоровы!
Патогенез
После того как человек впервые перенес туберкулез, происходит диссеминация возбудителя (палочки Коха) в регионарные лимфоузлы. При этом патогенные микроорганизмы сохраняются там весьма долгое время, иногда и на протяжении всей жизни. Как правило, первичный очаг поражения выраженных изменений не вызывает. После исчезновения гранулемы происходит образование рубца. В организме при этом формируется специфический иммунитет.
Важно знать о том, что абсолютно у всех людей, ранее перенесших болезнь, существует риск развития вторичного туберкулеза. Под воздействием различных неблагоприятных факторов запускается процесс активной жизнедеятельности палочки Коха. В результате начинают появляться симптомы вторичного туберкулеза. Как показывает практика, заболевание переносится тяжелее, намного чаще проводится хирургическое вмешательство.
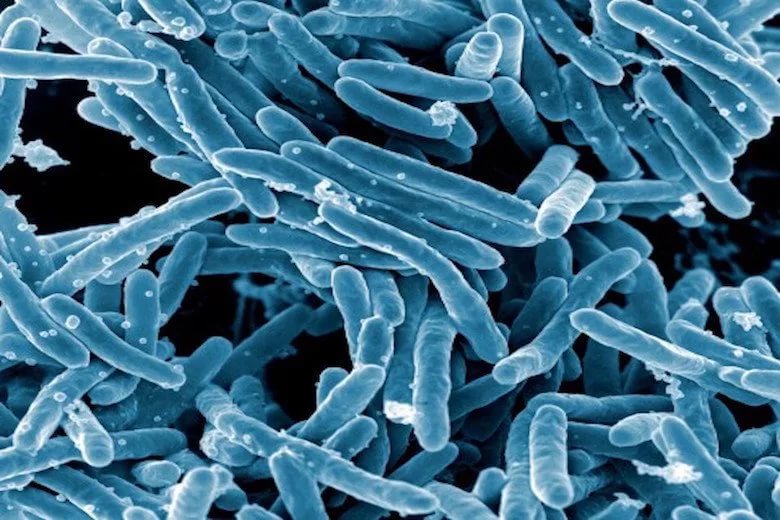
Этиология
Как было упомянуто выше, в основе патогенеза вторичного туберкулеза лежит активизация жизнедеятельности палочки Коха, ранее диссеминированной в регионарные лимфатические узлы.
Факторы, способствующие размножению возбудителя:
- Проживание в холодном, непроветриваемом и сыром помещении.
- Длительное пребывание в условиях нарушения санитарных норм.
- Несбалансированное питание.
- Наличие иных тяжелых патологий, течение которых сопровождается значительным ослаблением иммунной системы.
Кроме того, существует риск повторного проникновения патогенов в организм после контакта с зараженным человеком. Инфицирование происходит воздушно-капельным путем.
Согласно статистическим данным, рецидив чаще всего наступает у мужчин среднего возраста через много лет после первичного заражения. Как правило, и первичный, и вторичный туберкулез поражает дыхательные пути и легкие. Гораздо реже в патологический процесс вовлекаются почки, кости, суставы и кожный покров.
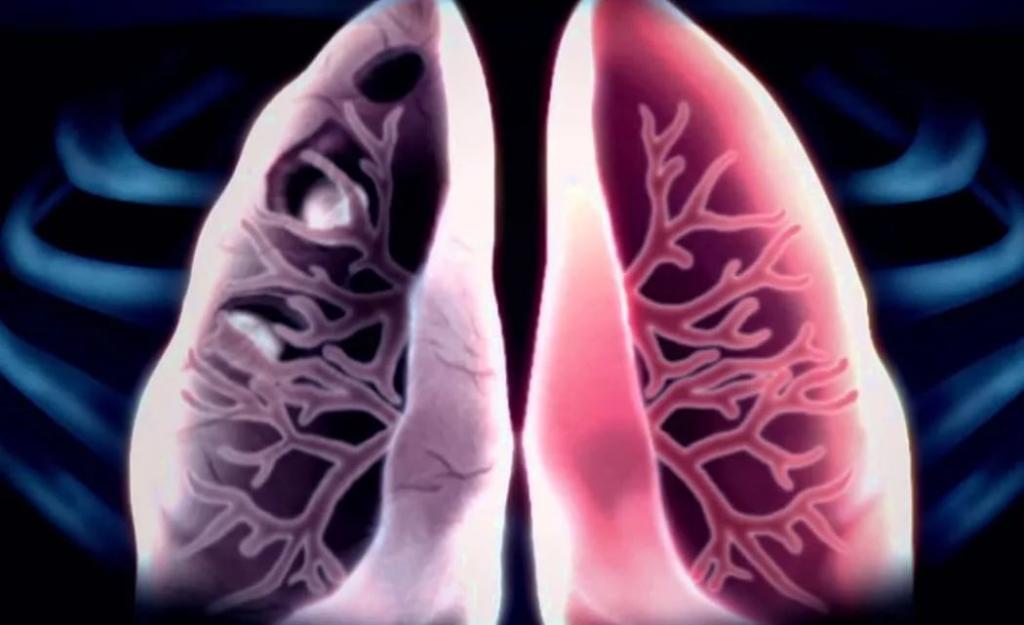
Клинические проявления
Во второй раз заболевание переносится тяжелее, чем в первый. В крайне редких случаях патология может протекать бессимптомно.
Симптомы вторичного туберкулеза легких:
- Резкое уменьшение массы тела.
- Нарушение аппетита (вплоть до его отсутствия).
- Постоянный кашель. Изначально он сухой, через некоторое время начинает отделяться мокрота.
- Одышка.
- Постоянные скачки показателя температуры тела. Утром она чаще низкая или находится в пределах нормы, вечером и ночью повышенная.
- Чрезмерное потоотделение.
- Постоянная усталость без видимых на то причин.
- Нарушение процесса пищеварения.
В запущенных случаях поражается ротовая полость и гортань. Это обусловлено постоянным попаданием мокроты на слизистые оболочки во время кашля. Постепенно начинают формироваться и гранулемы.
Касаемо того, в чем отличие первичного туберкулеза от вторичного. Когда палочка Коха проникает в организм, запускается процесс ее размножения. Симптоматика при первичном заражении развивается остро. При своевременном обращении к врачу прогноз, как правило, благоприятный. Большее число пациентов выздоравливает.
Вторичный туберкулез характеризуется нестабильным течением. Иными словами, постоянно происходит смена периодов обострения и ремиссии. Общее самочувствие больного гораздо хуже, чем при первичном заражении. Но в редких случаях патология протекает бессимптомно.

Формы вторичного туберкулеза
Недуг характеризуется волнообразным течением. Он довольно быстро переходит из одной формы в другую. Именно поэтому любое промедление может грозить развитием опасных осложнений.
Существует 8 форм вторичного туберкулеза. Они описаны в таблице ниже.
| Морфологическая форма туберкулеза | Изменения, происходящие в организме |
| Острый очаговый | На начальном этапе развития появляются признаки эндо-, мезо- и панбронхита. Через некоторое время возникает бронхопневмония. В ходе проведения диагностических мероприятий можно обнаружить клетки Лангханса. Очагов патологии немного, как правило, 1-2. Чаще всего они локализуются в I и II сегментах правого легкого. Очаги имеют вид уплотнений, их диаметр не превышает 3 см. По мере выздоровления происходит формирование инкапсулированных петрификатов. |
| Фиброзно-очаговый | Развивается на месте заживающих очагов. Новые участки поражения могут спровоцировать возникновение казеозной пневмонии. Как правило, очаги патологии локализуются в нескольких сегментах одного легкого. Таким образом, данная форма вторичного туберкулеза характеризуется одновременным протеканием процессов обострения и заживления. |
| Инфильтративный | По мере прогрессирования патологии образуются участки казеозного некроза. Вокруг них формируется инфильтрат или экссудат. Именно на данной стадии во время проведения рентгенологического исследования уже можно поставить точный диагноз. |
| Туберкулема | Характеризуется образованием инкапсулированного очага некроза. Диаметр пораженного участка может составлять до 5-ти см. Одновременно с этим купируется перифокальное воспаление. Инкапсулированный очаг чаще всего локализуется в I и II сегменте правого легкого. |
| Казеозная пневмония | Масштаб поражения в этом случае может быть разным. Иногда в патологический процесс вовлекается все легкое. Оно становится плотным и увеличивается в размерах. |
| Острый кавернозный | В кавеозных зонах формируются полости. Их стенки покрыты слоем, консистенция которого напоминает творог. За ним находятся эпителиальные и клетки Лангханса. |
| Фиброзно-кавернозный | Иное название - легочная чахотка. Заболевание стремительно прогрессирует: развивается склероз (как очаговый, так и диффузный), появляются петрификаты и очаги пневмонии казеозного характера. В патологический процесс вовлекается второе легкое. |
| Цирротический | Конечная форма. Сопровождается образованием рубцовой ткани. Пораженное легкое деформируется, уплотняется, становится малоподвижным. Для данной стадии характерно образование спаек и бронхоэктазов. |
Таким образом, острая очаговая форма - это ранняя стадия развития заболевания. Вторичный туберкулез последней степени практически неизлечим. Сохранить пациентам жизнь удается лишь в единичных случаях.

Диагностика
При возникновении тревожных признаков необходимо обратиться к терапевту. Врач проведет осмотр, соберет данные анамнеза и при подозрении на наличие патологии направит на лечение к фтизиатру.
Диагностика вторичного туберкулеза подразумевает проведение следующих мероприятий:
- Беседа с пациентом. Фтизиатр выслушивает жалобы, уточняет, имело ли место быть первичное заражение туберкулезом. Кроме того, специалист оценивает вероятность контактирования пациента с носителями возбудителя.
- Осмотр. Клинически значимыми являются следующие показатели: кашель, аппетит, температура тела, потоотделение, размер лимфатических узлов, масса тела (точнее, ее колебания за последнее время).
- Анализ мокроты.
- Рентгенологическое исследование.
- Анализ крови на выявление антител к палочке Коха.
На основании результатов диагностики врач составляет наиболее эффективную схему лечения. Все мероприятия проводятся в условиях стационара.
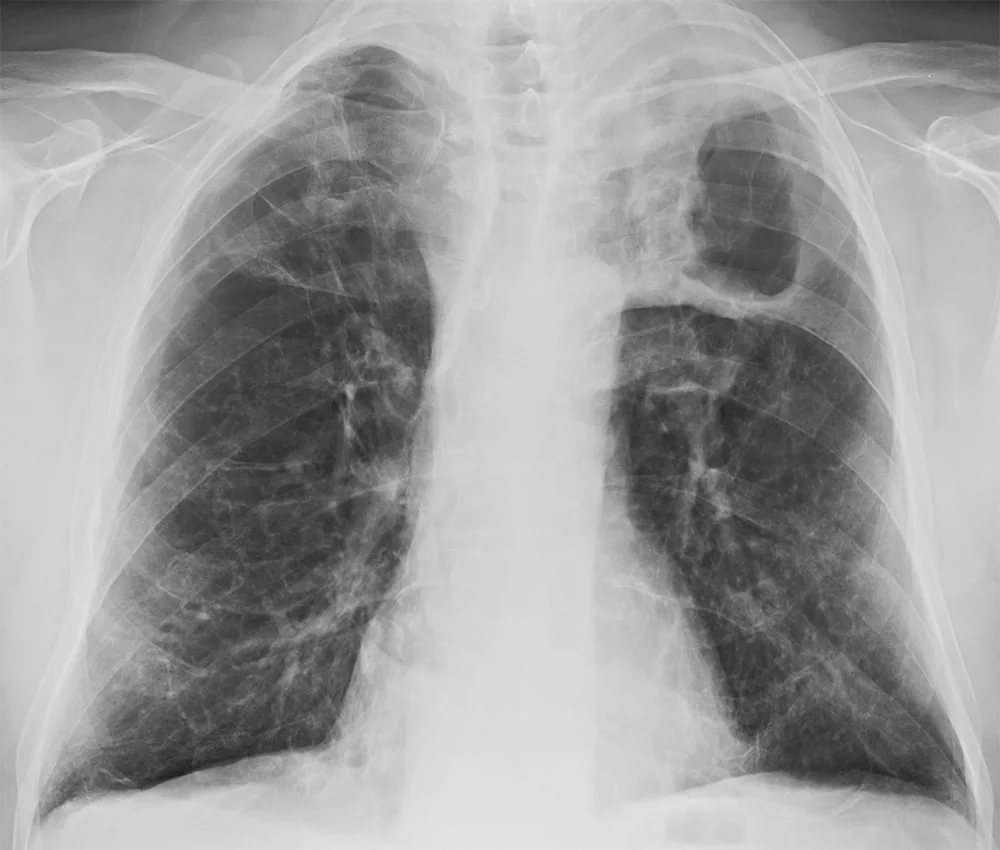
Консервативное лечение
Препараты подбираются исключительно врачом с учетом индивидуальных особенностей организма и результатов диагностики.
Лечение вторичного туберкулеза направлено на уничтожение возбудителя и купирование симптоматики. Все препараты подразделяют на 3 группы: А, В и С.
К первой относятся следующие медикаменты:
Если возбудитель устойчив к действию активных компонентов препаратов, пациентам показан прием средств группы В. К ним относятся:
Касаемо схемы лечения. Первые 5 месяцев пациентам назначается 2 или 3 препарата из основной группы. При наличии резистентности палочки Коха все суточные дозировки показано выпивать за 1 прием. Так можно добиться максимальной концентрации активных компонентов в крови. Эта же схема лечения назначается пациентам, по какой-либо причине прервавшим терапию ранее.

Оперативное лечение
Как показывает практика, консервативная терапия часто не приводит к выраженной положительной динамике. При наличии вторичного туберкулеза операция назначается чаще, чем при первичном заражении.
Показания к проведению хирургического вмешательства:
- Резистентность палочки Коха к активным веществам назначенных препаратов.
- Присоединение вторичной инфекции.
- Развитие необратимых морфологических изменений.
- Возникновение осложнений, представляющих угрозу не только для здоровья, но и для жизни пациента.
Существует несколько методик хирургического вмешательства:
- Лобэктомия. В процессе проведения операции удаляется пораженная доля легкого. Вмешательство осуществляется с помощью открытой или малоинвазивной методики.
- Пневмоэктомия. Подразумевает удаление всего легкого. Операция проводится в том случае, если необратимые изменения коснулись большей части органа.
- Торакопластика. Во время операции врач удаляет ребра с пораженной стороны. Это позволяет уменьшить объем грудной клетки и снизить эластичность и напряженность легкого.
При нарушениях дыхательной функции операция не проводится. Кроме того, противопоказаниями являются заболевания почек, печени и сердечно-сосудистой системы. Это обусловлено высоким риском развития осложнений и наступления летального исхода.
Прогноз
Исход заболевания напрямую зависит от своевременности обращения к врачу. При соблюдении всех рекомендаций специалиста прогноз, как правило, благоприятный. Кроме того, все пациенты, у которых был диагностирован вторичный туберкулез, находятся на учете и ежегодно проходят комплексное обследование. Это позволяет своевременно выявить даже малейшие изменения в организме.
Если лечение проведено неправильно или же оно вовсе отсутствовало, прогноз неблагоприятный. Вероятность летального исхода составляет около 60%. Данный процент выше у людей, страдающих от сахарного диабета и СПИДа.
Профилактика
Она может быть первичной и вторичной. Но при этом все мероприятия направлены на предотвращение развития патологии среди населения. К первичной профилактике относится вакцинация. Родителям не стоит ей пренебрегать, важно следить за тем, чтобы ребенку своевременно поставили БЦЖ.
Вторичная профилактика туберкулеза проводится у носителей палочки Коха. Она заключается в проведении ежегодных осмотров и объяснении пациенту, что крайне важно вести здоровый образ жизни.
В заключение
Вторичная форма туберкулеза имеет несколько форм. Все они имеют разную степень опасности для окружающих. Но вот для самого больного они несут явную угрозу. Если лечение не начать вовремя, более легкая форма может перерасти в опасную. Возможны осложнения на внутренние органы.
Туберкулез – опасное заболевание, которое отличается вероятностью рецидивов. Даже если Вы вовремя обратились к врачу и его вылечили, то расслабляться не стоит. Эта болезнь имеет первичную и вторичную форму. Последняя появляется в случае повторной активации инфекции, то есть случается рецидив.
Вторичный туберкулез: причины, лечение и последствия для здоровья
- Что представляет собой вторичный туберкулез
- Вторичный туберкулез: формы и последствия
- Вторичный туберкулез: лечение разных форм
Вторичный туберкулез важно вовремя выявить и как можно раньше обратиться к специалистам!
Вторичный туберкулез появляется у людей, которые уже переболели им ранее. То есть риск заболеть есть у тех, кто уже был инфицирован ранее. В этом случае происходит заражение другим типом бактерий или же происходит обострение ремиссии. Протекает такая болезнь значительно сложнее, нежели первичная форма.
Повторно туберкулез может появиться из-за заражения палочкой Коха через ранки, пищу или воздушно-капельным путем от больного. Второй путь – повторная активация очага болезни из-за снижения иммунитета и ослабления организма.
Риск повторного развития болезни повышается из-за:
- наличия хронических заболеваний;
- нарушения режима питания;
- наличия пагубных зависимостей – алкоголизма и наркомании;
- курения;
- хронических стрессов;
- иммунодепрессантов.
Также негативно влияет и состояние окружающей среды – неблагоприятная экологическая обстановка или потенциально опасные условия работы.
Первичный туберкулез не дает 100% иммунитета, поэтому повторное появление заболевания вполне возможно.
Вторичная форма туберкулеза имеет несколько форм. Все они имеют разную степень опасности для окружающих. Но вот для самого больного они несут явную угрозу. Если лечение не начать вовремя, более легкая форма может перерасти в опасную. Возможны осложнения на внутренние органы.
Выделяют такие формы вторичного туберкулеза:
1. Очаговый – появляется после того, как в зажившие очаги попали микобактерии. Она довольно сложно диагностируется, ведь не имеет характерных симптомов. Диагностировать ее можно только при помощи флюорографии. Эта форма туберкулеза опасна для окружающих из-за плотных очагов. Однако излечиться человек может быстро, если вовремя обратится к специалистам.
3. Туберкулома – в легких появляется очаг с творожистыми массами, но само заболевания не имеет характерных симптомов. По мере роста очагов человек замечает снижение веса, гипертермию, появляются кровянистые выделения из легких.
4. Казеозная пневмония – она может поражать одно легкое или оба сразу. Это одна из самых опасных форм, ведь имеет высокий процент смертности – до 80%. В легких образуются полости, они постепенно отмирают. Именно поэтому даже те, кто вылечился, часто остаются инвалидами на всю жизнь.
5. Фиброзно-кавернозный туберкулез – характеризуется появлением каверн и фиброзных капсул в легких. Проявляет себя слабостью мышц грудного отдела, интоксикацией, хрипами и харканьем кровью. Лечат эту форму, в большинстве случаев, хирургическим путем.
6. Цирротический туберкулез – увеличивается объем соединительной ткани. Наблюдается одышка, синюшность кожи, больной кашляет кровью, страдает от потоотделения, слабости. Грудная клетка деформируется.
Любая из этих форм требует немедленного вмешательства медиков и начала лечения.
Одним из наиболее информативных методов диагностики любой формы туберкулеза является компьютерная томография.
Вторичный туберкулез лечат исключительно в стационаре, ведь некоторые его формы являются потенциально опасными для окружающих. Кроме того, лечение будет системным. И оно требует различных процедур, которые проводят только под присмотром врача.
Для лечения используют муколитические и отхаркивающие препараты, применяют ингаляции, антибактериальную терапию. Несвоевременное лечение может привести к осложнениям на другие органы тела.
Лечение кавернозного туберкулеза займет много времени, в некоторых случаях требуется хирургическое вмешательство. Туберкулому лечат при помощи химиотерапии, часто нужна операция – в особо запущенных случаях.
Вторичный туберкулез в каждом из случаев требует помещения больного в стационар. Далее лечение будет комбинированным. Его длительность и сложность будет зависеть от формы болезни и степени ее запущенности.
Если вторичную форму туберкулеза не лечить, высока вероятность летального исхода.
Вторичный туберкулез гораздо опаснее первоначальной формы этой болезни.
Многие полагают: переболев туберкулезом, второй раз заразиться им нельзя. Но из-за ряда факторов заболевание может вернуться. Способствуют этому вредные привычки, ослабленный иммунитет, нездоровый образ жизни, неполноценное питание.
Поэтому лучшая профилактика туберкулеза – это здоровое питание, отказ от курения и алкоголя, занятия спортом, баланс витаминов и минералов в рационе.
Если есть подозрения на возвращение болезни, нужно сразу же обращаться к врачу. Вторичные формы туберкулеза опасны тем, что имеют высокий процент неблагоприятного исхода. Чтобы не допустить этого, нужна госпитализация и комплексное лечение.estet-portal.com
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Рецидивирующий, или вторичный туберкулез легких поражает людей, ранее уже перенесших болезнь. Причиной возникновения патологии является повторное поражение организма палочками Коха.
Микобактерия попадает в организм человека воздушно-капельным путем (с капельками мокроты заболевшего, пылью), через употребление в пищу инфицированного молока или мяса. Возможно проникновения возбудителя через ранки на коже (это характерно для профессий, связанных с разделкой мясных туш).
Основная группа риска – подростки и молодые люди.
Для возникновения заболевания необходимо одновременное сочетание нескольких неблагоприятных факторов – наследственности, пониженной сопротивляемости организма, плохих социальных условий проживания. Рецидив туберкулеза легких вызывает смерть каждого второго больного при отсутствии специализированной помощи на протяжении 3 лет.
Возбудитель заболевания
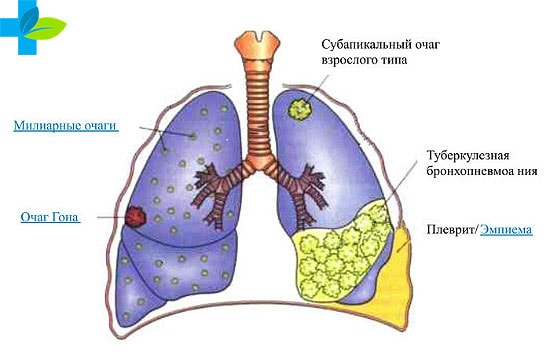
Заболевание туберкулезом происходит после инфицирования организма микобактериями (палочками Коха) описанными впервые еще в 1882 году. Возбудитель отличается сложной клеточной структурой, имеющей в составе белки, липиды и полисахариды.
Такое строение придает микобактериям уникальные свойства – высокую устойчивость к химическим веществам (спирту, кислотам, щелочным соединениям) и специфическую реакцию на контакт с водой (гидрофобность).
Возбудитель туберкулеза размножается очень медленно – при попадании в благоприятные условия время деления составляет 15 часов, в то время как другие бактерии делятся в течение получаса. Внедряясь в клетки организма, микобактерии образуют характерные скопления, разрушающие ткани.
Для некоторых форм (вирулентных) специфика поражения организма — носителя заключается в поражении митохондрий клеток и повреждения процесса их дыхания.
В зоне внедрения в организм микобактерий, после образования первичного скопления возбудителя (гранулемы), возникает воспаление, распространяющееся на ближайшие лимфатические узлы. Это вызывает реакцию организма на инфицирование – формируется повышенная чувствительность к возбудителю.
Обычно первичный очаг поражения не вызывает патологических изменений в организме – гранулема исчезает, в зоне поражения появляется рубец. Но микобактерия, однажды попавшая в тело человека, может сохраняться в первичном очаге или в лимфоузлах на протяжении многих лет, иногда – всю жизнь. У таких больных формируется носительство возбудителя туберкулеза на фоне сформированного иммунитета.
При попадании организма в неблагоприятные условия – проживание в сырых, холодных помещениях, которые плохо проветриваются; в условиях нарушения санитарных норм жилой площади на 1 человека; плохого неполноценного и недостаточного питания; возникновения тяжелого заболевания на фоне снижения защитной функции организма микобактерии активизируются, возникает повторное поражение туберкулезом.
Наиболее частыми зонами проникновения инфекции являются легкие и дыхательные пути, распространение возбудителя может вызвать поражение других систем организма – кожи, костей, почек, суставов.
Вторичный туберкулез может возникнуть на фоне длительного контакта переболевшего человека с больным.
Наиболее часто рецидивирует туберкулез у мужчин 40-50 лет, проявления болезни могут наступать через несколько десятков лет после первичного заражения. На основании проведенного анализа сформировалось мнение врачей о повторном заражении микобактериями в случаях рецидива.
Признаки заболевания
Вторичный туберкулез проявляет себя очагами различной величины, образуемых в легких. При медленном течении заболевания симптоматика вторичного поражения может отсутствовать. Проявленные признаки заболевания выражаются в снижении веса тела, отсутствии аппетита. Больной жалуется на сухой раздражительный кашель, одышку.
Температура тела отличается неравномерностью на протяжении дня – нормальная или пониженная утром, постепенно поднимающаяся к вечеру. Пациент находится в состоянии постоянной усталости, повышенная температура ночью вызывает обильное потоотделение.
Болезнь отличается волнообразным течением с периодами ремиссии и обострения. По мере развития патологического процесса в легких начинается отделение мокроты при кашле, нарушается процесс пищеварения, всасывания полезных веществ, резко снижается вес.
Вторичным (рецидивирующим) туберкулезом могут поражаться и другие органы – слизистые ротовой полости, трахея и бронхи, кишечник. Поражение бронхов выражается в кашле, выделении мокроты и крови (больные при этом могут передавать болезнь окружающим).
Ротовая полость и гортань страдают при запущенной форме легочного туберкулеза – причиной становится попадание мокроты на слизистые при откашливании. Симптомы такого поражения схожи с ларингитом, больной теряет голос. При дальнейшем поражении формируются гранулемы.
При попадании микобактерий в пищевод и желудок болезнь не развивается – инфекционные агенты нейтрализуются желудочным соком. В крайних случаях истощения больного возможно проникновение их в кишечник и возникновение очагов поражения в виде язв.
Диагностика вторичного туберкулеза
Особенность туберкулеза в том, что полностью восстановить пораженные вследствие болезни ткани невозможно – пожизненно остается след от очага. Это рубцовые изменения, диффузные склеротические очаги, кальциевые, которые могут скрывать инфекцию.
Фтизиатры сохраняют глубокое убеждение в том, что полное излечение от туберкулеза невозможно, пациент постоянно рискует заболеть повторно. Важным при лечении первичной формы — полный курс лечения даже при полном исчезновении признаков болезни, при возникновении рецидива лечение будет длительным и тяжелым.
При ухудшении самочувствия больной обращается к участковому врачу или семейному терапевту. На первой стадии постановки диагноза вторичный легочный туберкулез выслушиваются жалобы больного, отмечается кашель, снижение аппетита, длительные периоды повышения температуры, потение, отделение крови с мокротой.
Выясняется возможность контакта с носителями болезни, длительность периода недомогания. Больной изолируется от окружающих для уточнения диагноза и клинических исследований.
Врач, осматривая больного, обращает внимание на внешний вид лимфатических узлов, их размер. На ощупь определяется их болезненность и степень увеличения. Особо отмечается динамика грудной клетки при дыхании, вес тела пациента, его изменения.
На основании первичной диагностики больной продолжает обследоваться врачами-фтизиатрами в условиях стационара. Для подтверждения диагноза проводится исследование отходящей при кашле мокроты на наличие микобактерий, рентгенография легких.
Если обнаруживаются возбудители туберкулеза, рентген подтверждает наличие очагов – назначается повторное дополнительное обследование для уточнения характеристик вторичного туберкулеза.
При обнаружении воспалительных очагов в легких, но отсутствии возбудителей в мокроте (при наличии первичного туберкулеза в анамнезе) назначается курс лечения в специализированном стационаре на 14 дней. Если очаги в легких исчезают, симптомы перестают проявляться и самочувствие больного улучшается — диагноз вторичного туберкулеза исключается.
Для дополнительной диагностики в лабораторных условиях, кроме посева слизи, отходящей при кашле, используют метод определения количества антител к туберкулезу, посев и исследование мазка, метод полимеразной реакции.
Наиболее достоверные результаты дает метод полимеразной цепной реакции (от 95%).
В основе метода лежит исследование ДНК, результат возможен на протяжении трех дней.
Формы вторичного туберкулеза
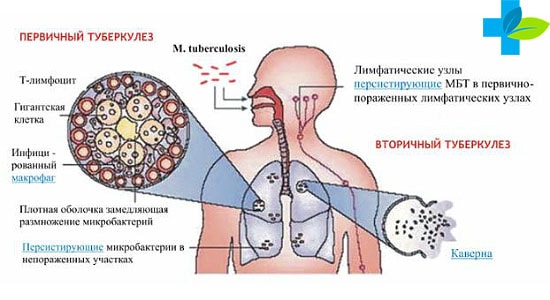
Принято различать несколько форм вторичного поражения лёгких туберкулезом. Все они являются этапами одного заболевания и отличаются тяжестью.
Первой стадией вторичного процесса является острая очаговая форма, описанная в начале прошлого века русским врачом Абрикосовым (он же предположил, что возвращение болезни вызвано повторным заражением.
Выявление этой форм болезни проходит на фоне удовлетворительного самочувствия больного при флюорографическом исследовании, микобактерии не определяются. При своевременном лечении болезнь удается полностью купировать.
Вторая стадия – инфильтративная при которой ткани легких воспалены на снимке просматриваются очаги до 10 мм. Степень поражения организма нарастает, проявляется кашель с прожилками крови, потеря аппетита и веса, ночное потоотделение.
Следующая стадия (казеозная пневмония) получила наименование от внешнего вида пораженных туберкулезом некротических очагов, которые похожи на творог. В мокроте определяются возбудители заболевания. Старое название этой формы заболевания – скоротечная чахотка, встречается у 1 больного из 10, смерть наступает очень быстро.
Кавернозный легочный туберкулез проявляется как оформленная полость в легком, диаметр ее от 20 до 70 мм, основное местонахождение – верхушки легких. Этот вид болезни сформировался после лечения антибиотиками.
Больного беспокоит сильный кашель с выраженными хрипами, отделение крови с мокротой, в которой обнаруживаются бациллы. Возможно осложнение в форме открытия легочного кровотечения.
Каверна может сохраняться до 24 месяцев.
На протяжении этого периода возможно удаление легкого (при лечении) или развитие болезни до более тяжелой стадии фиброзно-кавернозного туберкулеза.
Признаками заключительной стадии (старое название – легочная чахотка) на ткани органов наблюдаются множественные очаги разрушения, поражены трахея и бронхи, смещаются органы грудной клетки. Наблюдаются кровотечения и постоянное кровохаркание. Больной представляет собой прямую угрозу для окружающих и подлежит лечению в изоляции.
Лечение патологии
Для лечения вторичного туберкулеза применяют туберкулостатики Этамбутол, Рифампицин и другие, часто больному одновременно прописываются 2 или больше различных препарата.
При лечении чрезвычайно важным является воздержание от алкоголя, поддержание печени в случае ранее выявленных заболеваний, полное выполнение рекомендаций врача. В связи с высокой токсичностью препаратов со стороны медперсонала необходим строгий контроль за состоянием больного.
Хирургические методы лечения при вторичной форме заболевания применяются чаще, чем при первичной. В основном потребность в такой форме лечения возникает при открытии кровотечения в легком, при поражении ЦНС или перикарда. Оперативного вмешательства часто требует поражение туберкулезом костей и суставов.
Туберкулез, ранее считавшийся побежденным, возвращается еще более грозным и тяжелым заболеванием, требующим длительного и напряженного лечения.
Читайте также: