Туберкулезный токсико аллергический кератоконъюнктивит лечение
1) 
Туберкулезный кератоконъюктивит - специфическая реакция конъюнктивы и роговицы на поступление продуктов распада туберкулезных микобактерий. Выражены явления раздражения глазного яблока. Фликтены* - мелкие узелки - высыпают на конъюнктиве глазного яблока, вокруг лимба, переходят на роговицу в виде сероватых возвышений в поверхностных слоях. Поверхностные новообразованные сосуды в роговице, идущие к фликтене.
К группе аллергическо-туберкулезных кератитов относят пучковидный кератит, при котором васкуляризация и помутнение в виде треугольника, серпа или ленты тянется от лимба через центр роговицы, и паннозный фликтенулезный кератит с резкой васкуляризацией, напоминающей трахоматозный паннус.
*Фликтена - (phlycten) - образующийся на конъюнктиве или роговице глаза небольшой розовато-желтоватый узелок, окруженный участком расширенных кровеносных сосудов. Со временем он превращается в небольшую язвочку, которая проходит, не оставляя никаких следов на конъюнктиве, но может оставлять небольшие рубцы на роговице глаза.
Диагностика: диагноз основан на характерной клинической картине, наличии туберкулеза лимфатических узлов, положительных туберкулиновых реакций. Обязательно рентгенологическое исследование легких.
2) Аллергический кератоконъюнктивит (весенний катар) - воспалительные поражения конъюнктивы, вызванные воздействием аллергенов и характеризующиеся:
· точечный эпителиальный кератит;
Для тарзальной формы весеннего катара характерно образование в пределах конъюнктивы хряща верхнего века плоских сосочков бледно-розового цвета. Иногда они достигают крупных размеров. На поверхности конъюнктивы обнаруживают типичное нитеобразное вязкое отделяемое. Толстые белые нити слизистого отделяемого могут образовывать спиралевидные скопления под верхним веком, что причиняет особое беспокойство больным, усиливая зуд. Нити удаляют ватным тампоном (что не всегда легко из-за их клейкости), но при этом не происходит нарушения целостности эпителия слизистой оболочки.
Для бульбарной формы весеннего катара характерно изменение прелимбальной конъюнктивы глазного яблока. Часто выявляют смешанную клиническую форму, сочетающую тарзальные и лимбальные поражения.
Поражения роговицы при весеннем катаре обнаруживают почти у всех больных. Роговичные изменения связывают с токсическим воздействием протеинов, освобождаемых эозинофилами. При лёгком течении заболевания такие изменения с трудом выявляемы, при тяжёлом — диагностируют значительные поражения эпителия и стромы роговицы.
Диагностика - анамнез позволяет выявить сезонность (обострение с марта по октябрь), аллергическую наследственность, типичный возраст и пол. Возникновение клинических признаков происходит постепенно. Главный, постепенно нарастающий и особенно тягостный для больного симптом — зуд век. Течение обычно хроническое, заболевание двустороннее с характерными сосочковыми разрастаниями на конъюнктиве хряща верхних век. Лимбальные поражения могут быть самостоятельными, но чаще возникают при пальпебральном воспалении.
При исследовании соскоба конъюнктивы выявляют эозинофилию.
Конъюктивиты. К.-это воспалительная реакция конъюктивы на различные воздействия. Для этого заболевания характерно: гиперемия и отек слизистой оболочки, отек и зуд век, отделяемое конъюктивы, образование на ней сосочков и фолликулов. Иногда сопровождаетя поражением роговицы (КЕРАТОТОКОНЪЮКТИВИТ) с нарушением зрения. Гиперемия конъюктивы — тревожный сигнал, он общий для многих болезней — иритов,глаукомы,язвы роговицы). Выделяют 2 группы конъюктивитов:
· инфекционные (бактериальные, хламидийные, вирусные)
· аллергические (поллинозные, весенний катар, хронический аллергический конъюктивит)
Общая симптоматика конъюктивитов:
· Отделяемое из конъюктивальной полости
· Поражение обоих глаз (нередко поочередное, сначала один, потом другой, может быть с разной выраженностью воспалительного процесса)
Дифференциальный диагноз ирита, конъюнктивита, пищевых отравлений. ( еще в иритах, иридоциклитах)
Вирусный кератоконъюнктивит вирусный конъюнктивит.
Последнее изменение этой страницы: 2017-02-17; Нарушение авторского права страницы
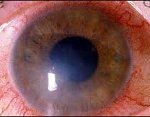
Аллергический кератит – это воспалительное изменение роговой оболочки (роговицы) глаза, связанное с развитием острой аллергической реакции. Проявления аллергического кератита включают роговичный синдром (светобоязнь, слезотечение, блефароспазм), смешанную конъюнктивально-перикорнеальную инъекцию, поверхностные инфильтраты в роговице. Диагностика аллергического кератита основывается на данных наружного осмотра, проверки остроты зрения, биомикроскопии, анальгезиметрии, окраски роговицы флуоресцином, микроскопии и посева отпечатков с роговицы, внутрикожных аллергических проб и т. д. Лечение аллергического кератита требует проведения местной терапии кортикостероидами, приема антигистаминных средств.
МКБ-10
Общие сведения
Роговица представляет собой переднюю часть наружной оболочки глаза, расположенную в глазной щели, и является важнейшим элементом светопреломляющего аппарата. Важнейшими функциями роговицы служат защита глаза от механических, термических и иных повреждений, попадания микроорганизмов и пыли. Свойства роговицы – прозрачность, кривизна поверхности, сферичность, структурная и оптическая однородность во много определяют состояние зрения. В клинической офтальмологии аллергический кератит рассматривается как местное проявление острой аллергической реакции. Аллергические кератиты чаще возникают в детском и подростковом возрасте и протекают совместно с аллергическими конъюнктивитами.

Причины
Аллергический кератит может вызываться различными экзо- и эндоаллергенами. Экзогенными аллергенами чаще всего выступают медикаменты (в т. ч. вакцины), пищевые продукты, пыльца растений, шерсть животных, бытовая химия, косметика и др. При этом возникновение лекарственно-аллергического кератита может быть обусловлено как местными аппликациями препаратов, так и их парентеральным введением.
К эндогенным аллергенам относятся бактериальные токсины в слезной жидкости, глистные инвазии, туберкулезная интоксикация. На фоне гельминтозов, может развиваться не только клиника аллергического кератита, конъюнктивита, блефарита, иридоциклита, но и атопического дерматита, поллиноза, бронхиальной астмы. Особую группу составляют туберкулезно-аллергические кератиты, вызванные туберкулезной интоксикацией. При данной форме аллергического кератита микобактерии туберкулеза не обнаруживаются, однако положительные специфические туберкулезные пробы (реакция Манту, проба Пирке) свидетельствуют о высокой сенсибилизации организма.
Патогенез
При аллергическом кератите отмечается отечность и субэпителиальная инфильтрация роговицы. Единичные или множественные инфильтраты роговицы локализуются в разных участках оболочки и на различной глубине, имеют различную форму и размеры. В области инфильтрата роговица теряет свой блеск. При поверхностных аллергических кератитах, протекающих с вовлечением эпителиального слоя, инфильтраты могут бесследно рассасываться. В случае заинтересованности более глубоких роговичных слоев на месте воспалительных фокусов образуется рубцовая ткань, и остаются более или менее выраженные участки помутнения.
Аллергический кератит сопровождается расширением сосудов - конъюнктивально-перикорнеальной инъекцией; нередко отмечаются эрозии и изъязвления роговичной ткани. Микроскопические изменения характеризуются десквамацией и трансформацией эпителия, лимфоцитарной реакцией ткани, повреждением боуменовой мембраны.
Классификация
В зависимости от воздействующих факторов кератиты подразделяются на экзогенные (вызываются этиологическими агентами внешней среды) и эндогенные (вызываются внутренними причинами). Развитие аллергического конъюнктивита может быть обусловлено как экзогенными, так и эндогенными причинами. По этиологии кератиты делятся на:
- бактериальные (неспецифические и специфические при туберкулезе, сифилисе, малярии, бруцеллезе)
- вирусные (аденовирусные, герпетические, коревые, оспенные)
- токсико-аллергические (фликтенулезные, скрофулезные, аллергические)
- обменные
- грибковые
- нейрогенные
- посттравматические
- акантамебные и др.
По степени вовлечения слоев роговицы различают поверхностные кератиты, протекающие с повреждением эпителия и боуменовой мембраны, и глубокие кератиты, при которых в воспаление вовлекаются строма и десцеметова мембрана роговой оболочки. По локализации кератиты могут быть периферическими, центральными; по степени распространенности - ограниченными или диффузными.
Симптомы аллергического кератита
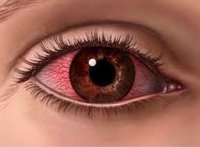
Клиническая картина характеризуется, так называемым роговичным синдромом, включающим светобоязнь, обильное слезотечение, резкое сужение глазной щели (блефароспазм). Раздражение нервных окончаний роговицы при аллергическом кератите приводит к рези и жжению в глазу, ощущению инородного тела, постоянным болям, из-за которых пациент не может открыть глаз. Возникает перикорнеальная или смешанная конъюнктивально-перикорнеальная инъекция (покраснение глазного яблока). Ввиду развития помутнения в оптической зоне отмечается снижение остроты зрения. После прекращения аллергического кератита, зрение в большинстве случаев не восстанавливается. Туберкулезно-аллергический кератит протекает с субфебрилитетом, недомоганием.
Осложнения
При распространении воспалительной реакции с аллергическим компонентом на радужку, склеру или ресничное тело возникают ирит, склерит, иридоциклит. Тяжелое или длительное течение аллергического кератита может приводить к перфорации роговицы, вторичной глаукоме, осложненной катаракте, невриту зрительного нерва, эндофтальмиту. Воспалительные поражения роговицы часто приводят к необратимым изменениям роговой оболочки и стойкому снижению зрения вплоть до полной слепоты.
Диагностика
В диагностике аллергического кератита принимают участие врач-офтальмолог и аллерголог, при необходимости - фтизиатр. Офтальмологическое обследование при аллергическом кератите включает осмотр глаз, проверку остроты зрения, биомикроскопию, тест окраски роговицы флуоресцином, анальгезиметрию. Для выявления аллергена проводятся внутрикожные аллергические пробы. В случае присоединения вторичной инфекции возбудителя обнаруживают с помощью бактериологического исследование мазка.
Для исключения гельминтозов исследуют кал на яйца глистов. При подозрении на туберкулезно-аллергический кератит показана рентгенография легких или флюорография, туберкулиновые пробы. Дифференциальная диагностика аллергических кератитов проводится с кератитами вирусной, грибковой, бактериальной этиологии.
Лечение аллергического кератита
В первую очередь необходимо прекращение контакта с аллергеном и его элиминация. Местно назначаются инсталляции 0,4% раствора дексаметазона, закладывание глазных мазей (преднизолоновой, гидрокортизоновой); при тяжелом аллергическом кератите - субконъюнктивальные инъекции дексаметазона. При хронических рецидивирующих инфекционно-аллергических кератитах назначают длительные курсы стероидных гормонов внутрь.
Обязательным компонентом лечения аллергического кератита служит прием антигистаминных средств (хлоропирамина, мебгидролина, хифенадина, клемастина и др.), витаминов С и В2 (рибофлавина), седативных средств, хлорид кальция внутрь или внутривенно. В случае наслоения бактериальной инфекции производят инстилляции раствора сульфацетамида, сульфапиридазин-натрия, левомицетина, тетрациклина гидрохлорида и других антибактериальных средств. При выявлении глистной инвазии назначаются антигельминтные препараты.
Лечение туберкулезно-аллергического кератита проводится с участием фтизиатра. Больным дополнительно назначается противотуберкулезная терапия стрептомицином, изониазидом, фтивазидом и др.; проводятся физиотерапии: электрофорез стрептомицина, кальция, гидрокортизона, общее УФО.
При снижении остроты зрения показаны фонофорез и электрофорез с гиалуронидазой. При рубцовых изменениях роговицы производится кератопластика, при развитии вторичной глаукомы - хирургическое или лазерное лечение глаукомы.
Прогноз и профилактика
Своевременная и рациональная терапия поверхностного аллергического кератита приводит к тому, что инфильтраты роговицы рассасываются бесследно или с минимальными последствиями для зрения. Последствием глубокого кератита служит развитие помутнений роговицы, значительное снижение остроты зрения или его полная потеря. Профилактика аллергического кератита заключается в исключении контакта с аллергенами, дегельминтизации детей, лечении туберкулезной интоксикации.
Туберкулезно-аллергический (фликтенулезный, скрофулезный) кератит в недалеком прошлом возникал преимущественно у детей дошкольного возраста.
Наиболее частой его причиной была туберкулезная интоксикация. В связи с обязательной профилактикой этой патологии, а также благодаря повышению санитарно-гигиенической культуры, улучшению жилищных условий и питания случаи туберкулезной интоксикации и заболевания туберкулезом в нашей стране стали встречаться значительно реже.
Среди детского городского населения случаи туберкулезно-аллергического кератита стали спорадическими.
Туберкулезно-аллергический кератит является острым заболеванием с признаками острого воспаления роговицы. Специфическим субстратом данного кератита является так называемая фликтена. В ней нет возбудителя болезни; она состоит из эпителиоидных, лимфоидных и гигантских клеток и напоминает папулу, возникающую на коже в результате реакции Пирке. Пузырек под влиянием пролиферативных процессов преобразуется в узелок. В зависимости от локализации, величины фликтен и васкуляризации роговицы принято различать поверхностный фликтснулсзный кератит; глубокий инфильтративный кератит (краевой инфильтрат, краевая язва); пучочковый (фасцикулярный) кератит; паннозный кератит; некротический кератит. У детей чаще встречаются фасцикулярные и поверхностные формы кератита.
Судя по этим названиям, фликтены располагаются или вблизи от края роговицы, или в ее центральном участке, занимая поверхностные либо глубокие слои. Процесс обычно прогрессирует у ослабленных детей и ведет к тому, что фликтены, расположенные в любой части роговицы, изъязвляясь, захватывают строму вплоть до задней пограничной мембраны.
При рецидивирующих кератитах может развиться скрофулезный паннус, который отличается от трахоматозного тем, что он распространяется от края роговицы с любого его участка, а не только сверху. Клинически скрофулезный паннус характеризуется врастанием в роговицу густой сети поверхностных сосудов, среди которых располагается множество мелких круглых инфильтратов, сливающихся между собой по мере развития процесса (рис. 88).
Имеются Диффузное помутнение и красноватый оттенок роговицы. Исходом паннуса являются стойкие и значительные помутнения роговицы. Степень васкуляризации часто указывает на длительность и тяжесть процесса, а в известной мере и на степень местной аллергической реакции и характер воспалительной реакции. В основном заболевают дети 2—3-летнего возраста, так как в этот период повышается инфицированность туберкулезом и имеется высокая сенсибилизация организма, отличающая младший детский возраст. Грудные дети заболевают редко из-за того, что их инфицированность туберкулезом невелика.
Скрофулезные проявления возникают часто у детей двух крайних конституциональных типов:
Частота туберкулезно-аллергических заболеваний находится в известной зависимости от времени года. Наибольшее количество случаев приходится на весенние месяцы (май). Имеется и небольшой подъем заболеваемости осенью. Возможно, это связано с общим повышением тонуса эндокринной и вегетативной нервной системы весной и осенью. Не исключено, что преобладание инфракрасных лучей в весенней солнечной радиации тонизирует вегетативную нервную систему больного, тем самым сенсибилизируя его. Летнее солнце, богатое ультрафиолетовыми лучами, приводит к снижению аллергической настроенности организма. Однако известна и другая зависимость: ультрафиолетовые лучи раздражают глаза, способствуя подъему заболеваемости весенним конъюнктивитом.
Кроме метеорологических факторов, имеют значение санитарно-гигиеническая обстановка и особенности пищи, бедной в зимнее время витаминами А, С и группы В. Длительность болезни 1—2 мес. Возможны обострения и рецидивы.
Признаки туберкулезно-аллергического кератита нередко помогают ранней диагностике туберкулеза, особенно у детей. Значение их возрастает еще и потому, что у детей некоторые формы туберкулеза бедны клиническими проявлениями, часто протекают бессимптомно или смазываются клинической картиной гриппоподобных заболеваний.
В крови у большинства больных отмечается эозинофильный лейкоцитоз, что считают проявлением аллергического состояния организма при первичном туберкулезе. При тяжелом течении заболевания резко выражены гипоальбуминурия, которая объясняется изменением трофических процессов и повышенной проницамеостью капилляров.
Первая врачебная помощь при указанных кератитах аналогична той, которую применяют и при других кератитах. Обязательно назначают гипосенсибилизирующие препараты внутрь (пипольфен, супрастин, димедрол, диазолин и др.).
Лечение туберкулезно-аллергических кератитов осуществляют в стационаре совместно с фтизиатром. Оно направлено в первую очередь на устранение вторичных аллергизирующих факторов (дегельминтизация, ограничение углеводов и соли, санация полости рта и др.). Одновременно показана активная противовоспалительная и гипосенсибилизирующая терапия. Общее лечение (изониазид, тубазид, фтивазид, стрептомицина сульфат, препараты кальция и др.) назначает фтизиатр.
Местно применяют капли (форсированным методом) с антибиотиками, сульфаниламидными препаратами, 2% раствор амидопирина, 1% раствор гидрохлорида хинина, капли с раствором комплекса витаминов, а также мидриатические средства и глюкокортикостероиды: 0,5—1% суспензия кортизона ацетата; 0,5—2,5% суспензия гидрокортизона, 1 % раствор дексаметазона в каплях и под конъюнктиву. При затихании острых явлений назначают средства, способствующие рассасыванию. Лечение кератита в условиях глазного стационара продолжают около месяца. Необходимо строгое соблюдение диеты. Переболевшие подлежат диспансеризации.
Аллергические кератиты вследствие нетуберкулезной интоксикации протекают остро после употребления непереносимых лекарств, пищевых продуктов (клубника, цитрусовые, яйца и др.), воздействия пыльцы некоторых цветов и др. Клиническая картина этих кератитов заключается в появлении роговичного синдрома, конъюнктивально-перикорнеальной инъекции и полиморфных поверхностных инфильтратов в роговице.
Первая врачебная помощь состоит в назначении гипосенсибилизирующих препаратов и ежечасных инстилляции в конъюнктивальный мешок новокаина, димексида, сульфацила-натрия, амидопирина и кортикостероидов. Необходимо осуществить строжайшую диету и по возможности выявить и в дальнейшем исключить аллергизирующие факторы (пищевые, лекарственные и т. п.).
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В последние годы в мире особую проблему представляют аллергические заболевания органа зрения: глаза вовлекаются в аллергический процесс почти в каждом втором случае. Наиболее распространенным заболеванием аллергической природы является аллергический конъюнктивит. В статье обсуждаются клиника и лечение различных клинических форм аллергического конъюнктивита. Лечение пациентов с аллергическим конъюнктивитом предусматривает в качестве обязательных элементов предотвращение контакта с аллергеном и инстилляции в конъюнктивальную полость глазных капель противоаллергической направленности. Выбор конкретного препарата из достаточно большого их перечня во многом определяется характером клинического течения аллергического конъюнктивита. Так, при остром течении (поллинозный конъюнктивит, обострение инфекционно-аллергического, весеннего и хронического круглогодичного конъюнктивита) терапию начинают с инстилляций антигистаминных препаратов (Аллергодил ® ). При хроническом течении препаратами первого ряда являются стабилизаторы мембран тучных клеток (кромогликаты и др.) или глазные капли, обладающие комбинированным эффектом (олопатадин, кетотифен). В целом рациональный выбор противоаллергических глазных капель из достаточно большого их арсенала лежит в основе успешного лечения таких больных.
Ключевые слова: аллергический конъюнктивит, поллиноз, антигистаминные препараты, азеластин.
Для цитирования: Бржеский В.В. Аллергический конъюнктивит: путеводитель для офтальмолога амбулаторного звена. РМЖ. Медицинское обозрение. 2018;1(II):74-79.
Allergic conjunctivitis: a guide for the outpatient ophthalmologist
Brzhesky V.V.
St. Petersburg State Pediatric Medical University
In recent years, allergic eye diseases have become an actual problem worldwide: the eyes are involved in the allergic process in almost every second case. The most common allergic disease is allergic conjunctivitis. The article discusses the clinical picture and treatment of various forms of allergic conjunctivitis. Treatment of patients with allergic conjunctivitis always includes preventing contact with the allergen and intraconjunctival instillation of antiallergic eye drops. The choice of a particular drug is largely determined by the nature of the clinical course of allergic conjunctivitis. The therapy of the acute form of the disease (pollinosis, acute contagious conjunctivitis, spring and chronic perennial allergic conjunctivitis) starts with instillations of antihistamines (Allergodil ® ). The first-line agents used for the treatment of chronic conjunctivitis are mast cells stabilizers (cromoglycates, etc.) or eye drops with a combined effect (olopatadine, ketotifen). In general, the rational choice of antiallergic eye drops is the basis for the successful treatment of such patients.
Key words: allergic conjunctivitis, pollinosis, antihistamines, azelastine.
For citation: Brzhesky V.V. Allergic conjunctivitis: a guide for the outpatient ophthalmologist // RMJ. Medical Review. 2018.
№ 1(II). P. 74–79.
В статье обсуждаются клиника и лечение различных клинических форм аллергического конъюнктивита. Рассмотрены возможности применения антигистаминных препаратов (азеластин).
Поллинозный конъюнктивит представляет наибольшую значимость из числа перечисленных. Подъем заболеваемости им соответствует периодам опыления растений. Для средней полосы России выделяют три таких периода:
весенний (конец апреля — начало мая) — 7% больных;
летний (начало июня — конец июля) — 75% больных;
летне-осенний (конец июля — середина сентября) — 6,3% больных.
Клинические признаки поллинозного конъюнктивита также регистрируют более чем у 90% пациентов с общим поллинозом (ринит, бронхиальная астма и пр.) [3, 4].
Клинический поллинозный конъюнктивит характеризуется острым началом с ураганным развитием роговичного синдрома, зудом век и выраженным хемозом конъюнктивы, обычно на обоих глазах (рис. 1). В тяжелых случаях в процесс вовлекается роговица, на лимбе формируются инфильтраты с тенденцией к слиянию и изъязвлению. Реже конъюнктивит протекает хронически с легким жжением за веками и умеренными проявлениями роговичного синдрома, но с фолликулезом конъюнктивы. 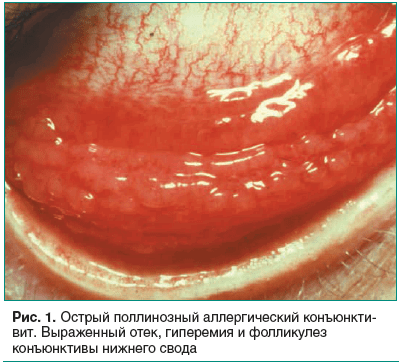
Только для зарегистрированных пользователей
Кератоконъюнктивит – это тяжелое и опасное заболевание глаз, которое зачастую приводит к сильному снижению зрения. Патология представляет собой воспаление конъюнктивы с постепенным вовлечением (на протяжении 5-15 дней) в этот процесс роговицы. Кератоконъюнктивит относится к распространенным офтальмологическим заболеваниям. Это связано с быстротой реакции конъюнктивы на различные внешние раздражители. Причинами развития патологического процесса является бактериальное, микозное, вирусное инфицирование глаза, аутоиммунные заболевания, попадание инородного тела, аллергические реакции. В некоторых случаях заболевание возникает в результате проникновения в глаз постороннего предмета, длительного применения кортикостероидов, приема витаминов.
Разновидности
Различают несколько форм заболевания. В зависимости от этиологии патологического процесса выделяют атопический, хламидийный, аденовирусный, сухой, сероводородный, герпетический кератоконъюнктивит. По характеру протекания заболевание делиться на хронические и острые разновидности.
В следующей таблице рассмотрены формы кератоконъюнктивита и их особенности.
| Вид. | Характеристики. |
| Сероводородный. | Появляется после воздействия на конъюнктиву сероводорода на протяжении длительного периода. Протекает в виде острого или хронического конъюнктивита и сопровождается поверхностным кератитом. |
| Туберкулёзно-аллергический (скрофулезный или фликтенулезный). | Появляется такая форма кератоконъюнктивита как особая форма аллергической реакции на инфекционных возбудителей туберкулеза. |
| Герпетический. | Развивается по причине проникновения в организм ВПГ (вирус простого герпеса). Протекает в виде герпетического кератита, в некоторых случаях в виде развитого острого конъюнктивита. |
| Сухой. | Характеризуется образованием на передней поверхности конъюнктивы нитей, состоящих из дегенерированных клеток эпителиального слоя роговой оболочки глаза. Нити имеют длину 1-15 мм и могут свободно свисать. Начинает прогрессировать в результате нарушения функции слезных желез.Сухой кератоконъюнктивит или синдром сухого глаза характеризуется распространением воспалительного процесса и покраснения конъюнктивы из-за уменьшения выделения количества слезной жидкости. Для этой формы заболевания характерно несколько стадий протекания, сопровождающиеся определенной симптоматикой. Первоначально наблюдается покраснение конъюнктивы и выделение секрета в виде нитей. Затем происходит отслаивание эпителиального слоя роговицы, и она поражается эрозией. На роговой оболочке появляются нити, имеющие длину около 5 мм, которые прикрепляются одним концом к роговице, а другой свободно свисает в конъюнктивальный мешок. На последней стадии наблюдается помутнение роговицы, что сопровождается значительным ухудшением зрения. При наличии синдрома сухого глаза наблюдается зуд, жжение, острая пронизывающая боль. |
| Эпидемический. | Опасная и заразная форма кератоконъюнктивита, развивающаяся из-за проникновения вирусов в роговую оболочку глаза или в конъюнктивальный мешок. |
| Аденовирусный. | Заразный вид кератоконъюнктивита. Появляется из-за проникновения аденовирусов в конъюнктиву. |
Симптомы кератоконъюнктивита
В зависимости от вида и формы патологического процесса различается симптоматика. Острый кератоконъюнктивит характеризуется односторонним поражением органа зрения в самом начале своего развития. Постепенно в воспалительный процесс вовлекается второй глаз. Отмечается асимметричность поражения глаз, один вовлекается в воспалительный процесс больше другого.
Симптоматика заболевания варьируется в зависимости от формы и характера протекания, однако присутствует ряд общих признаков. К ним относят:
- повышенное слезоотделение;
- боязнь света;
- отечность конъюнктивы и роговой оболочки;
- зуд, жжение, боль в глазу;
- ощущение присутствия постороннего предмета;
- покраснение конъюнктивы;
- отделяемое из глаз слизисто-гнойного характера.
Диагностика
При наличии одного или нескольких симптомов, характерных для кератоконъюнктивита, необходимо проконсультироваться с офтальмологом.

Затем назначает следующие диагностические процедуры:
- определение четкости зрения (визометрия);
- изучение структур глаза с помощью щелевой лампы;
- определение полей зрения (периметрия);
- проба с помощью окрашивания структур глаза флюоресцеином;
- исследование слезной жидкости и отделяемого из глаза (гистохимическое и бактериологическое).
- соскоб с конъюнктивы и роговицы для определения возбудителя заболевания.
Также врач отправит больного на сдачу общего анализа мочи и крови, на рентген грудной клетки.
В некоторых случаях может потребоваться консультация фтизиатра, эндокринолога, аллерголога.
Лечение
Тактика терапии выбирается в зависимости от формы патологического процесса, глубины его распространенности и только после определения формы заболевания и выявления возбудителя. Для лечения используют мази, капли и таблетки. При бактериальной природе кератоконъюнктивита назначают антибиотики. При микозной – противогрибковые, при наличии вирусов – противовирусные.
Основными средствами, которые используются для лечения кератоконъюнктивита:
- Офтальмоферон. Противовоспалительное, антивирусное, иммуномодулирующее средство. Для снятия симптоматики острой фазы кератоконъюнктивита Офтальмоферон закапывают по капле в каждый глаз до 8 раз в день. По мере устранения заболевания уменьшают количество закапываний до 2.
- Тобрамицин (Тобрекс). Антибактериальный препарат широкого спектра действия, относящийся к группе аминогликозидов. При кератоконъюнктивите Тобрекс закапывают по 1-2 капли до 8 раз в день, постепенно сокращая до 4 разового введения капель по мере устранения болезненной симптоматики.
- Ципрофлоксацин. Антимикробный препарат из группы фторхинолонов. Применяют в качестве инстилляций по 2 капли в каждый глаз каждые 4 часа при легкой форме заболевания и каждые 2 часа при тяжелой.
- Левомицитин и Альбуцид. Эти противомикробные капли помогают предотвратить повторное инфицирование конъюнктивы и роговой оболочки.

Сохранять защитную пленку глаза помогают препараты Лакрисин, Трисоль. Уменьшают отток слез из конъюнктивального мешка с помощью лазерной коагуляции или устанавливая блокады силиконовыми заглушками.
Аллергический кератоконъюнктивит лечат с помощью приема антигистаминных препаратов Тавегил, Супрастин. Но первым делом необходимо устранить аллерген, вызывающий патологический процесс.

Герпетическую форму устраняют при помощи антивирусных, противовоспалительных медикаментов. Применяют мази Виролекс, Зовиракс, Бонафтон. Внутрь принимают Валтрекс, а также иммуномодуляторы Полиоксидоний или Циклоферон. Используют капли Тобрекс и одновременно закладывают за нижнее веко эритромициновую, тетрациклиновую мази.

Аденовирусный кератоконъюнктивит лечат с помощью капель Реаферон, Пирогенал, Полудан.

Эпидемическую форму заболевания устраняют антивирусными препаратами широкого спектра действия. Это средства на основе интерферона (Офтальмоферон). При обострении назначают антигистамины (Сперсаллерг). Если на роговице появляются высыпания, требуется терапия кортикостероидами (Дексапос, Максидекс).


Хламидийную форму можно устранить лишь с помощью антибактериальной терапии. Используют закапывание Офлоксацина, Ципрофлоксацина. Дополнительно используют эритромициновую и тетрациклиновую мази, противовоспалительные капли (Дексаметазон, Индометацин).

Туберкулезно-аллергический кератоконъюнктивит требует комплексного подхода к лечению. Сначала проводят закапывания стероидных капель (Гидрокортизон). Для десенсибилизации необходимо использовать капли Преднизолон, двухпроцентный раствор димедрола. Дефекты роговицы устраняют с помощью кератопластики. Если возникли внеглазные очаги туберкулезной инфекции, назначают специфические туберкулостатические средства.
В некоторых случаях требуется хирургическое вмешательство по устранению кератоконъюнктивита. Это необходимо, если отсутствует эффект от проводимой терапии. В таком случае выполняется кератопластика, то есть трансплантация рогового слоя глаза.

Специфических профилактических мер для предотвращения кератоконъюнктивита нет. Однако можно выделить несколько основных правил, соблюдение которых поможет уменьшить риск возникновения патологии. К ним относят укрепление иммунитета, соблюдение гигиены глаз, своевременное лечение любых глазных заболеваний.
Кератоконъюнктивит – серьезное офтальмологическое заболевание, которое имеет не слишком благоприятный прогноз. Только при его своевременном выявлении и правильной тактике лечения удается избежать рубцевания слизистой, перехода патологии в хроническую форму. Непролеченный кератоконъюнктивит приводит к прогрессирующему снижению остроты зрения, образованию бельма, появлению нитчатого кератита.

Автор статьи: Бахарева Елена Сергеевна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:


