Туберкулезный склероз у детей что это

Признаки поражения головного мозга
Поражения центральной нервной системы наблюдаются почти у 95% детей. Присутствующие в головном мозге опухоли и структурные изменения приводят к появлению симптомов, характер которых определяется областью поражения.
Эпилептические припадки наблюдаются примерно у 92% детей.
На первом году приступы развиваются у 63%, а приводящие к инвалидизации инфантильные спазмы присутствуют у 38% пациентов уже на 3–5 месяцах жизни.
Эпилептические изменения приводят к нарушению когнитивных способностей и способности к общению, снижению интеллекта, слуховых и зрительных функций. Это могут быть:
- головные боли;
- судороги;
- гидроцефалия;
- умственная отсталость;
- нарушения в обучении;
- аутизм;
- аутоагрессия и агрессия;
- проблемы с засыпанием и пр.
Большинство детей с туберозным склерозом испытывает трудности в обучении.
Симптомы и диагностика
Условно все проявления туберозного склероза у детей разделяют на большие (или первичные) и малые (или вторичные).
Первичные признаки туберозного склероза следующие:
Вторичные признаки туберозного склероза таковы:
Главный критерий в диагностике – подтверждение мутации в гене TSC1 или TSC2.
Возможный диагноз ставится в тех случаях, когда у ребенка обнаруживается один из вариантов:
- присутствие 1 первичного признака заболевания;
- наличие 1 первичного и 1 вторичного проявления;
- двух или более вторичных проявлений.
Точный диагноз устанавливается в следующих случаях:
- 2 первичных проявления;
- 1 первичный и 2 вторичных признака.
В условиях диагностического центра для постановки правильного и окончательного диагноза пациенту проводятся следующие исследования:
- рентгенография пораженных органов;
- специфические генетические тесты;
- УЗИ;
- офтальмоскопия;
- ЭЭГ;
- МРТ;
- нейропсихологическое тестирование.
Впервые туберозный склероз может быть заподозрен при выполнении фетальной ультрасонографии. Во время этой визуализации и на фото исследования в сердце и мозге плода обнаруживаются миомы или другие опухоли.
Лечение
Тактика борьбы с туберозным склерозом определяется характером проявлений. Маленьким пациентам назначается и симптоматическое, и специфическое лечение.
В план медикаментозной и консервативной терапии включают:
- при эпиприпадках – противосудорожные средства;
- при проблемах с поведением – лекарственные препараты и методики поведенческого управления;
- при поражении почек – антигипертензивные препараты;
- при поражении сердца – медикаментозная терапия существующих патологий;
- при злокачественных и доброкачественных новообразованиях – иммуносупрессивные средства.
Хирургическое лечение может рекомендоваться при тяжелых поражениях ЦНС и почек.
Прогноз
У 20% пациентов с туберозным склерозом продолжительность жизни составляет не более 30 лет. У младенцев причиной смерти чаще становятся опухолевые образования сердца или поражения сосудов. Во второй декаде жизни летальный исход обычно провоцируется опухолями мозга, в четвертой-пятой – поражениями почек.
Туберозный склероз относится к генетическим заболеваниям. Он сопровождается развитием множественных опухолей в разных органах, поражениями кожных покровов и глаз. Сколько живут пациенты с этим заболеванием, зависит от характера симптомов заболевания и скорости их прогрессирования.
Туберозный склероз (или болезнь Бурневилля) относится к редким генетическим заболеваниям. Проявляется недуг в виде доброкачественных опухолей во многих тканях и органах. В переводе с латинского tuber означает "нарост, опухоль". Впервые в середине XIX века французским невропатологом Бурневиллем была дана клиническая картина этой аномалии, поэтому она и получила его имя. При заболевании поражаются головной мозг, сердце, почки, легкие, глазное дно, появляются специфические новообразования на коже. При своевременной диагностике сразу же начинается симптоматическое лечение, которое предупреждает развитие осложнений.
Описание заболевания
Недугом страдает как мужская половина населения, так и женская, причем с одинаковой частотой. При наследственной передаче выявляют его не сразу, а в течение года или в подростковом возрасте. Только треть туберозного склероза обусловлена наследственным фактором, в остальных случаях болезнь появляется в результате спонтанных непредсказуемых генетических мутаций. Поражения нервной системы являются преобладающими при заболевании. Самые характерные проявления – это судороги, умственная отсталость, отклонения от нормы поведения, снижение интеллекта.

Наблюдаются опухоли сетчатки и зрительного нерва, что приводит к снижению зрения. Происходят изменения в сердечно-сосудистой системе с образованием опухолей, располагающихся в толще мышцы. Заболевание всегда сопровождается изменениями кожных покровов. Появляются пигментные пятна на лице и спине, выделяются участки шероховатой дермы, образуются околоногтевые фибромы и бляшки. Появляются белые участки на ресницах, бровях и прядях волос. При подозрениях на болезнь следует сразу же обратиться к врачу и комплексно обследоваться для снижения риска различных осложнений.
Причины возникновения заболевания
Основная причина туберозного склероза заключается в генной мутации девятой и шестнадцатой хромосом без видимых на то предпосылок. Вследствие этого происходит нарушение формирования белков: гамартина и туберина, отвечающих за деление и рост клеток. Это приводит к патологическим изменениям в нервных клетках и неполноценному развитию отдельных участков головного мозга.
На развитие патологии влияет наследственный фактор. При наличии болезни у одного из родителей имеется большой риск передачи ее ребенку. Известна и другая форма (спорадическая), которая возникает без всяких видимых причин и предпосылок, спонтанно в разные периоды жизни и любом возрасте, причем болезнь протекает тяжело. Течение семейной или генетической формы характеризуется легкой степенью тяжести.
Симптомы болезни
При туберозном склерозе поражаются различные ткани, органы и системы, поэтому и признаки заболевания будут отличаться. Чаще всего страдает нервная система. При этом проявляется:
- Умеренное слабоумие – олигофрения, встречается у половины заболевших.
- Судорожный синдром – развитие заболевания как раз и начинается с судорог у малышей первого года жизни. С возрастом этот синдром переходит в эпилептические припадки. Они приводят к нарушению интеллекта и становятся главной причиной инвалидности.
Поражение кожных покровов характеризуется:
- Формированием пигментных пятен. У некоторых они появляются с самого рождения, у других - с двухлетнего возраста. С ростом ребенка их число увеличивается, находятся они асимметрично на ягодицах, туловище и конечностях.
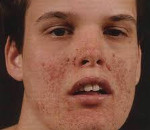
- У детей симптомы туберозного склероза (фото ниже) проявляются на дерме лица и тела множественными мелкими узелками желтоватого и розового цвета. Чаще всего данные симптомы встречаются у подростков.
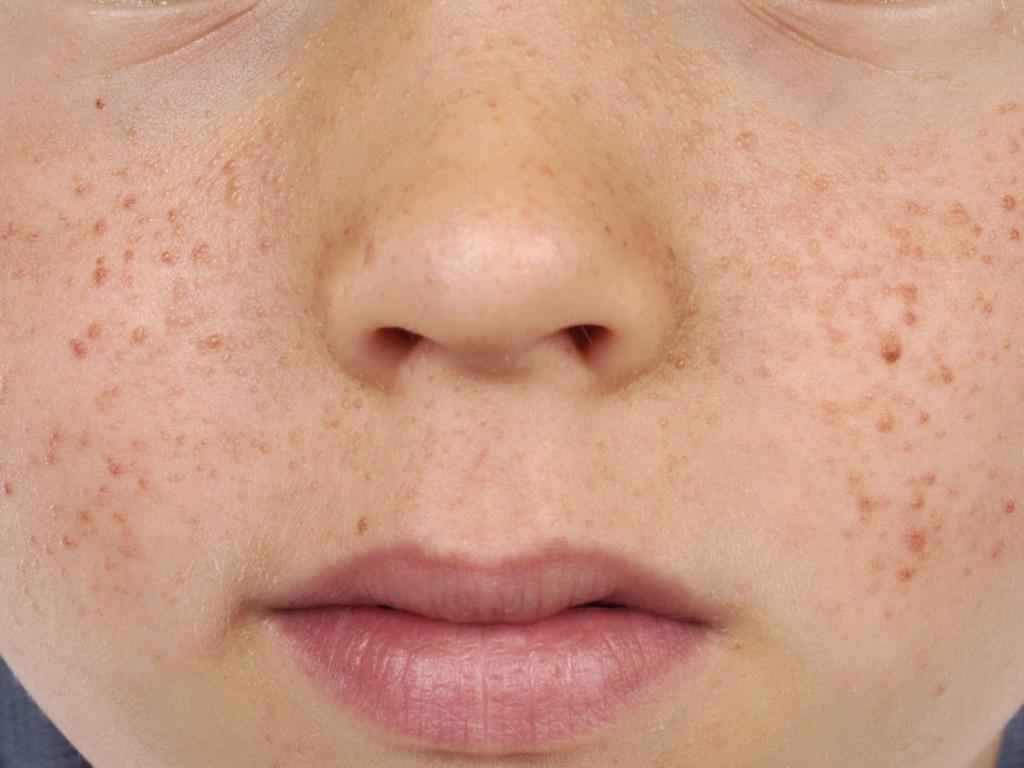
- новообразования на сетчатке и зрительном нерве имеют гладкую или узелковую поверхность;
- понижение остроты и сужение поля зрения;
- отек зрительного нерва;
- нарушение пигментации радужной оболочки;
- катаракта;
- косоглазие.
Симптомы туберозного склероза при поражении внутренних органов:
- нарушение ритма сердца;
- раковые опухоли;
- кистозные образования на почках и легких;
- нарушение функций легких;
- полипоз прямой кишки;
- новообразования в ротовой полости;
- стирание зубной эмали;
- внутриутробная смерть плода.
Внутренние органы зачастую имеют множественные поражения, которые могут возникать на протяжении всей жизни.

Помимо перечисленных признаков, существуют следующие характерные симптомы туберозного склероза у детей:
- потеря интереса ко всему новому;
- повышенная капризность;
- трудности с переключением внимания;
- замедленная реакция;
- нарушения сна и бодрствования.
Диагностика заболевания
Для выставления диагноза необходимо сделать:
- Опрос пациента. Врач выясняет жалобы, время проявления заболевания, были ли сходные случаи у других родственников.
- Внешний осмотр. Осматриваются кожные покровы на наличие высыпаний и участков обесцвеченной дермы.
- Общий анализ урины и крови. Контролируется содержание белка и эритроцитов для установления патологии почек.
- Анализ на туберозный склероз TSC1 белка гамартин и TSC2 белка туберин проводят далеко не во всех лабораториях. Где это сделать, подскажет лечащий врач.
- Ультразвуковое исследование почек для выявления новообразований.
- УЗИ сердца показывает изменения в органе.
- Электроэнцефалография головного мозга обнаруживает очаги поражения.
- КТ и МРТ проводятся для достоверности диагноза.
- Консультация дерматолога, офтальмолога, невролога, нефролога, кардиолога, генетика.
После диагностики туберозного склероза, где были учтены все обследования, консультации специалистов и результаты анализов, назначается курс терапии.
Лечение заболевания
Излечить болезнь Бурневилля полностью невозможно. Основная цель лечения заключается в поддерживающей терапии и при необходимости хирургическом вмешательстве, чтобы пациент мог нормально жить. Чаще всего используют комплексное лечение, при котором прописывают лекарственные средства:
- кортикостероиды для уменьшения частоты эпилептических припадков или полного их устранения;
- сердечно-сосудистые препараты при опухолях в мышцах сердца;
- гипотензивные средства для снижения давления при поражении почек;
- гормональные, препятствующие дальнейшему поражению легких.
Для детей требуются постоянные консультации психотерапевта для борьбы с умственной отсталостью. Кроме этого, необходимо соблюдать специальную диету, которая содержит минимум белков и углеводов и увеличенное количество жиров. Антидепрессанты и противосудорожные препараты вместе с диетическим питанием помогут сократить эпилептические припадки и, возможно, полностью их исключат.

Хирургические методы лечения туберозного склероза используются для:
- удаления опухолей головного мозга, вызывающих судороги и спазмы;
- уничтожения полипов в ЖКТ с помощью колоноскопии;
- аннулирования новообразований, которые мешают оттоку спинномозговой жидкости;
- ликвидации разрастаний в почках;
- прижигания увеличенных гамартом на сетчатке глаза;
- устранения значительных бугорков на поверхности кожи с помощью лазера, жидкого азота и тока высокой частоты.
Оперативное лечение проводится в крайнем случае: при перерождении доброкачественной опухоли в злокачественное новообразование, деформации внутренних органов и повышенном черепном давлении. Больному необходимо вовремя купировать приступы, соблюдать диету и в крайней необходимости прибегать к оперативному вмешательству.
Туберозный склероз головного мозга
При заболевании происходит слабоумие, возникают эпилептические припадки, образуются узловатые внутричерепные опухоли, которые со временем покрываются кристаллами фосфата кальция. При рентгенологическом методе исследования на поверхности мозга выделяют кальцификаты и неправильно извитые сосуды, капилляры и малые вены мягкой мозговой оболочки.
Нарушение умственного развития становится заметным в первые два года жизни. Оно проявляется у половины больных с этим недугом и выражается в тяжелой или умеренной форме. Припадки эпилепсии появляются с младенческого возраста, начиная с инфантильных спазмов. Именно эпилепсия становится часто причиной инвалидности у ребенка. Кроме этого, происходят изменения в поведении, больные страдают аутизмом, гиперактивностью, аутоагрессией и агрессией, которая направлена на окружающих людей.
Замечено, что раннее проявление заболевания ведет к серьезному умственному отставанию и нарушению поведения. У больных часто возникают проблемы со сном, они страдают бессонницей, частыми пробуждениями и бессознательным хождением во сне.
Развитие заболевания у маленьких пациентов
Туберозный склероз (фото симптомов представлено ниже) характеризуется образованием доброкачественных опухолей на органах и кожных покровах. Болезнь в тяжелой форме встречается нечасто, в основном поражается один или несколько органов. По медицинской статистике считается, что заболевание редкое, хотя медицинские работники уверены, что оно встречается значительно чаще, чем диагностируется. Передается болезнь наследственным путем, но у родителей, имеющих поврежденные гены, могут родиться и вполне здоровые малыши.
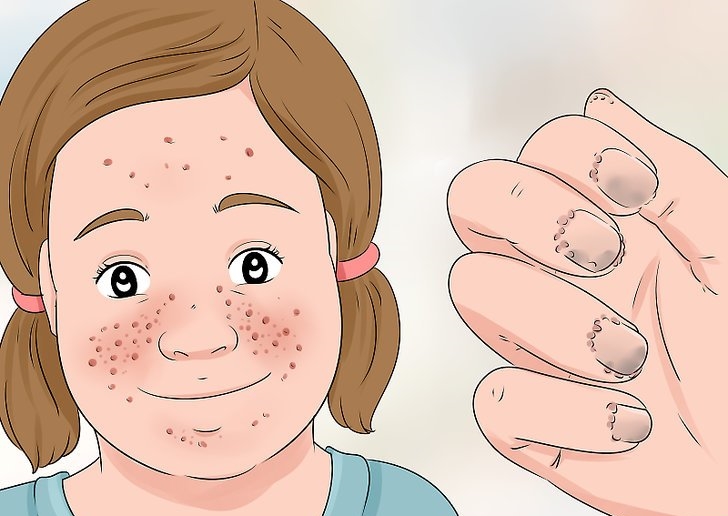
У больных детей наблюдается умственная отсталость, возникают проблемы с обучением и нормой поведения, проявляется аутизм. Наряду с проблемами умственного развития, тормозится речевое совершенствование. Малыши до года часто страдают инфантильными спазмами, которые продолжаются несколько секунд и повторяются многократно за день. В пятилетнем возрасте они могут самопроизвольно прекратиться или трансформироваться в другой вид судорог. Происходит это из-за серьезных поражений головного мозга и аномального развития нервной системы. Кроме этого, распространено образование бляшек на сетчатке глаза, которые выявляет офтальмолог при обследовании. Практически стопроцентно у детей с туберозным склерозом проявляются кожные симптомы:
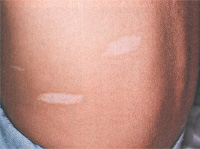
- Появление в младенчестве и раннем детстве бледных пятен (макул), которые асимметрично находятся по всему телу, кроме кистей рук и стоп. С возрастом образуются ангиофибромы (доброкачественные опухоли) лица.
- Образование еще в утробе шагреневых пятен (шершавые участки дермы) на ягодицах и в области поясницы.
- Фиброзные бляшки, имеющие светлый бежевый оттенок. Локализуются на лбу и голове.
- Видоизмененные фибромы располагаются по всему телу. Это мягкие образования, имеющие форму незначительного мешочка на ножке.
- Околоногтевая фиброма появляется около ногтей или под ними. Образуется в подростковом возрасте, в младенчестве не встречается.
При этой патологии поражается большинство органов, а прежде всего нарушаются функции сердца, что приводит к серьезным проблемам.
Лечение заболевания у детей
До настоящего времени врачи не нашли такой методики, по которой можно излечить симптомы туберозного склероза полностью. Проводится только поддерживающее лечение, позволяющее облегчить состояние больного. Осуществляется следующее симптоматическое лечение:
- Поражения кожных покровов лечат с помощью лазера и дерматоабразии (удаление верхнего слоя кожи). После лечения новообразования могут возникнуть заново.
- Гипертония. Она появляется в связи с нарушением работы почек. Принимают препараты для снижения давления и прибегают к удалению прогрессирующих опухолей.
- Отставание в развитии. Проводят специальное обучение и соответствующую трудотерапию.
- Сердечная недостаточность. Используют для коррекции терапевтические средства.
- Нейроповеденческие проблемы. Назначают лекарства или применяют специальные методики по управлению поведением.
- Повышенное внутричерепное давление. Удаляют оперативным путем образовавшиеся опухоли.
Лечение туберозного склероза у детей, начатое с раннего возраста, облегчает симптомы и продлевает жизнь.
Осложнения и последствия болезни
К основным осложнениям болезни относятся:
- Приступы эпилепсии. Они приводят к эпилептическому статусу, когда припадки следуют один за другим более получаса и больной все это время остается в бессознательном состоянии.
- Поражения почек. Это выражается в хронической почечной недостаточности. В этом случае больному проводят операцию по удалению опухоли, состояние нормализуется.
- Ослабление зрения. Характерное формирование опухолей на сетчатке глаза или около зрительного нерва способствует снижению зрения. Помимо этого, возникает катаракта, косоглазие, изменяется радужная оболочка. Лечится оперативным путем.
- Скапливание внутричерепной жидкости. Это приводит к водянке головного мозга. Больной жалуется на головную боль, сопровождающуюся тошнотой и рвотой.
- Рабдомиомы в сердце. Образовавшиеся опухоли в детском возрасте мешают нормальному кровообращению, вызывая аритмию. Впоследствии они уменьшаются.
При всех осложнениях проводится симптоматическое лечение.
Туберозный склероз. Прогноз и лечение
Прогноз болезни Бурневилля во многом зависит от тяжести заболевания. Легкая форма предоставляет возможность вести активный образ жизни, при тяжелой наступает инвалидность. Большинство пациентов при надлежащем лечении живут более четверти века, в других случаях – не более пяти лет. Тяжелые осложнения важных органов требуют постоянного внимания и поддерживающего лечения. В противном случае проблемы со здоровьем могут привести к смертельному исходу. Для предупреждения развития осложнений больные всю жизнь должны находиться под наблюдением врачей и неукоснительно соблюдать их назначения. Благодаря развитию медицины судороги у малышей устраняют медикаментами, в старшем возрасте эпилептические припадки ликвидируют, используя химиотерапию, кожные дефекты убирают лазером, внутричерепное давление нормализуют шунтированием. Все это помогает улучшить качество и продолжительность жизни с туберозным склерозом.
Дефекты в генетическом аппарате человека вызывают различные тяжелые заболевания, среди которых туберозный склероз. Отсутствие генов, кодирующих белки подавляющие избыточный рост клеток, оборачивается для больного появлением множества опухолей. Это заболевание трудно диагностировать, а разработанное лечение подходит лишь для устранения симптомов.
Причины появления болезни Бурневилля
Туберозный склероз (болезнь Бурневилля-Прингла) внесен группу факоматозов. Эти генетически обусловленные состояния с прогрессирующим поражением нервной системы записаны в МКБ 10 как Q85. В рубрику также включены нейрофиброматоз, синдромы Пейтца-Егерса, Страджа-Вебера, Гиппеля-Линдау. Туберозный склероз, код которого указан как Q85.1, считается редким заболеванием, встречающимся у людей с отягощенной наследственностью. Однако в последнее время 70% зарегистрированных случаев возникали у населения, не имеющего родственников с болезнью Бурневилля. Лишь 30% больных имеют мутантные гены, унаследованные по аутосомно-доминантому типу.
Болезнь Бурневилля обусловлена мутациями в генах TSC1 и TSC2, при нарушении работы которых организм не способен контролировать патологический рост тканей с образованием опухолей. В зависимости от места дефекта в генетическом аппарате выделяют два типа туберозного склероза:
- Первый тип обусловлен нарушением кодирования гамартина – белка супрессора опухолей. Патология возникает из-за мутантного гена 34 локуса девятой хромосомы.
- Второй тип устанавливается при появлении мутации в 13 участке шестнадцатой хромосомы, которая приводит к нарушению работы туберина – белка блокирующего неконтролируемый рост клеток.
Симптомы при туберозном склерозе

Учитывая, что опухолевый рост при туберозном склерозе начинается из любой ткани, появившиеся симптомы очень вариабельны. Первые проявления болезни возникают в детском возрасте. В течение первых 5 лет жизни ребенка могут произойти опухолевые поражений глиальной ткани в центральной нервной системе, любого участка кожи, глаз и внутренних органов. Тяжесть течения болезни определяется индивидуально на основании сложившейся клинической картины. Туберозный склероз у детей при легкой степени не имеет специфических признаков, что усложняет диагностику заболевания. Более благоприятное течение ТС обусловлено отсутствием эпиприпадков, слабоумия и психического расстройства.
Туберозный склероз ЦНС
Наиболее тяжелые проявления болезни Бурневилля наблюдаются при поражении головного мозга. Туберозный склероз у детей сопровождается судорожными припадками. Именно эпилептические припадки служат поводом для тотального исследования мозга с целью поиска опухолей.
Взаимосвязь судорог с новообразованиями в ЦНС объясняется тем, что опухоль в процессе своего роста раздражает нейроны. Образовавшийся эктопический очаг импульсации перегружает головной мозг, из-за чего и начинается эпиприступ.
Туберозный склероз у детей с поражением головного мозга на первом году жизни манифестирует с характерными признаками:
- Инфантильные спазмы – тяжелая форма припадков, которые сопровождаются спастическими сокращениями отдельных мышц или генерализацией судорожного приступа в период бодрствования. Особенностью синдрома Веста является серийность эпиприпадков (до 30 раз в сутки).
- Синдром Леннокса-Гасто нередко является последствием инфантильных спазмов. Проявляется пароксизмальными эпилептическими приступами разной степени выраженности (абсанс, тонические, атонические, миоклонические) сочетающиеся с торможением в психомоторном развитии.
Особо злокачественно туберозный склероз протекает у детей до года. Возникающая эпилепсия склонна к серийности и чередованию малых припадков с генерализированными приступами. Задержка и нарушение психического здоровья ребенка проявляется агрессивным поведением, синдромом гипервозбудимости. Такая форма эпилепсии слабо поддается терапии антиконвульсантами.
Умственная отсталость при болезни Бурневилля
Часто эпилептические припадки сочетаются с умственной отсталостью у ребенка. Развитие олигофрении у больных происходит из-за формирования корковых туберов. Кора головного мозга чувствительна к любому раздражителю, а возникающие опухоли склонны смещать и разрушать важнейшие нейронные центры. Дефекты психики определяются даже на ранних этапах жизни младенца и проявляются заторможенностью или капризностью, нарушением концентрации внимания. Поздно пропадают рефлексы периода новорожденности, ребенок вялый, плохо осваивает простейшие движения (поднятие головы, сидение, стояние).
Существует закономерность между временем появления корковых опухолей и задержкой в умственном развитии. Чем раньше возраст манифестации туберов в ЦНС, тем тяжелее будет выражена умственная отсталость. При глубокой олигофрении люди теряют способность к самооблуживанию, за ними требуется постоянный уход. Легкая степень проявиться на этапе обучения, когда у ребенка возникнут проблемы с усвоением школьного материала, параллельно появляется снохождение, бессонница, ночные кошмары.
Кожные проявления туберозного склероза

Дерматологические проявления болезни Бурневилля-Прингла представляют огромную эстетическую проблему. Практически 100% людей с туберозным склерозом имеют кожные новообразования, представленные разнообразными патологическими элементами.
С рождения на теле ребенка могут присутствовать участки гипопигментации, имеющие вид белых пятен на фоне кожи нормального цвета. Также депигментация возникает на ресницах, бровях, волосах. У 14% больных наоборот появляются участки с усиленной пигментацией, тогда следует провести дифференциальную диагностику с нейрофиброматозом.
У 60-80% пациентов образуются ангиофибромы лица. Они имеют вид единичных уплотненных узлов. Ангиофибромы имеют красный или желтый цвет, размером и формой напоминают зерно проса.
Околоногтевые фибромы у пациента с туберозным склерозом обнаруживаются в 50% всех случаев. Эти опухоли усиленно развиваются в постпубертатный период. Фибромы в виде тусклых красных узелков располагаются на мягких тканях вокруг ногтя.
Офтальмологические признаки ТС
Менее половины больных с туберозным склерозом страдают от опухолей сетчатки или зрительного нерва. Их можно выявить только при проведении офтальмоскопии. При исследовании глазного дна визуально заметны одиночные или множественные узловатые новообразования. Клинически офтальмологические признаки ТС проявляются снижением остроты зрения. Иногда к основному симптому присоединяются ангиофибромы век и катаракта.
Состояние внутренних органов при болезни Бурневилля
Опухоли и псевдоопухоли (кисты) внутренних органов при туберозном склерозе находятся на 2 месте после ЦНС по тяжести течения заболевания. Смешанная симптоматика затрудняет постановку диагноза, каждый орган выдает собственную клиническую картину поражения.
Диагностика болезни Бурневилля
Учитывая полиморфизм клинических проявлений, диагностировать туберозный склероз можно только при комплексной работе специалистов из узких медицинских специальностей (невролог, дерматолог, офтальмолог, кардиолог и др.).

Постановка диагноза требует проведения специальных исследований:
- Суточный мониторинг ЭЭГ назначается для выявления эпилепсии.
- Для визуализации головного мозга с поиском причин эктопической активности используется КТ и МРТ. КТ используется для выявления твёрдых кальцифицированных туберов и узлов. МРТ лучше визуализирует опухоли из мягкой ткани и некальцифицированные туберы. Детям до 1 года рекомендуется провести нейросонографию.
- Диагностика болезни Бурневилля с поражением внутренних органов также проводится с использованием высокоточных методов визуализации. Для исследования почек можно применить УЗИ, рентгенографические способы исследования. Опухоли в ЖКТ определяются с помощью эндоскопических устройств.
Диагноз считается достоверным при одном первичном признаке в сочетании с двумя вторичными или третичными симптомами.
Лечение болезни Бурневилля
Помощь больным с туберозным склерозом включает в себя такие принципы:
- Симптоматическое лечение.
- Коррекция когнитивных нарушений и работа с психикой.
- Хирургическое лечение.
Наиболее важным пунктом в лечении болезни Бурневилля является устранение и профилактика эпилептических припадков. Подбор препарата зависит от вида эпилептического приступа. Для купирования малых припадков используется комбинация вальпроатов и карбомазепином. При крупных припадках применяется топиромат или леветирацетам. Профилактика эпилепсии необходима для предотвращения эпистатуса, приводящего к смерти больного.
Назначение ноотропов противопоказано из-за эпилепсии. Коррекция когнитивных нарушений и психических функций выполняется путем комплексного лечения у психолога.
Хирургическое лечение в случае опухоли мозга проводится нейрохирургами по строгим показаниям. Только при прогрессивном росте новообразования с нарушением в перспективе (или фактическом) структуры мозговых центров и их функций, выполняется удаление опухоли.
Туберозный склероз трудно выявить и лечить, но распространение информации о болезни поможет своевременно поставить диагноз. Делитесь ссылками на статью в соц. сетях, оставляйте комментарии и участвуйте в обсуждении темы.
Туберозный склероз — генное заболевание, характеризующееся поражением нервной системы в виде эпилепсии и олигофрении, полиморфными кожными симптомами, опухолевыми и неопухолевыми процессами в соматических органах. Диагностический алгоритм состоит из обследования нервной системы (МРТ, КТ головного мозга, ЭЭГ), офтальмологического исследования, обследования внутренних органов (УЗИ, МРТ сердца, КТ почек, рентгенография легких, ректороманоскопия). Главными направлениями лечения являются: противоэпилептическая терапия, нейропсихологическая коррекция, наблюдение и своевременное хирургическое лечение новообразований.
МКБ-10
Общие сведения
Туберозный склероз (ТС) — наследственная нейроэктодермальная патология, проявляющаяся изменениями кожи, эпилептическими приступами, олигофренией (умственной отсталостью) и возникновением новообразований различной локализации. Наряду с нейрофиброматозом, болезнью Гиппеля-Линдау, синдромом Луи-Бар, болезнью Стерджа-Вебера и др., ТС относится к факоматозам. Заболеваемость составляет 1 случай на 30 тыс. населения, среди новорожденных — 1 случай на 6-10 тыс. Известны не только семейные, но и спорадические случаи. Причем последние составляют до 70%.

Причины туберозного склероза
Заболевание имеет генетическую природу. Большинство случаев обусловлено возникновением новых мутаций и лишь 30% аутосомно-доминантным наследованием генных аберраций, имеющихся у родителей. Выделяют туберозный склероз тип 1, развитие которого обусловлено мутациями в гене 34 локуса 9-й хромосомы, ответственном за кодирование гамартина, и туберозный склероз тип 2, связанный с нарушениями в 13-ом участке 16-й хромосомы, отвечающем за кодирование туберина.
Биохимические аспекты патогенеза до конца не изучены. Известно только, что в норме гамартин и туберин являются факторами подавления опухолевого роста. Морфологическим субстратом выступают разросшиеся глиальные элементы церебральной ткани, гистологически представленные гигантскими клетками с атипично увеличенными ядрами и большим числом отростков. Глиальные разрастания формируют субэпендимальные узлы, корковые туберы и специфические островки в белом веществе. Все эти образования имеют тенденцию к обызвествлению. Субэпендимальные узлы зачастую дают начало образованию гигантоклеточной астроцитомы. В 10% случаев отмечается поражение тканей мозжечка. Глиальные разрастания наблюдаются также на диске зрительного нерва и в периферических отделах сетчатки.
Симптомы туберозного склероза
Клиника, которую имеет туберозный склероз, очень вариабельна. Она включает поражение центральной нервной системы (ЦНС), дерматологические и офтальмологические проявления, новообразования внутренних органов. Дебют приходится на различные возрастные периоды, но чаще туберозный склероз манифестирует в течение первых 5-ти лет жизни. Возможны различные по тяжести варианты течения. В легких случаях пациенты имеют ряд факультативных неспецифических симптомов и зачастую не проходят диагностику на наличие ТС. Туберозный склероз в стертой форме протекает без эпиприступов, олигофрении и расстройств поведения.
Изменения в ЦНС выступают доминирующими проявлениями ТС. Среди них наиболее часто (в 80-90% случаев) встречается судорожный синдром, с которого обычно манифестирует заболевание. Для эписиндрома, дебютирующего на первом году жизни, характерны инфантильные спазмы (синдром Веста), затем трансформирующиеся в синдром Леннокса-Гасто. Возможны атипичные абсансы, сомато- и сенсомоторные пароксизмы, вторично-генерализованные приступы. Возникновение в возрасте до года, высокая частота и гетерогенность приступов сопровождаются их резистентностью к антиконвульсантной (противоэпилептической) терапии. Эпилептические пароксизмы являются причиной задержки психического развития и нарушений поведения (агрессивности, аутизма, СДВГ) у детей.
В половине случаев туберозный склероз сопровождается выраженной в различной степени олигофренией. Наряду с эпилепсией, причиной ее развития считается наличие корковых туберов. Уже в младшем возрасте у детей отмечается анормальное поведение: общее беспокойство, капризность и недовольство наряду с медлительностью, затруднениями переключаемости внимания. Степень этих нарушений тем выше, чем раньше возник туберозный склероз. У большинства пациентов также наблюдаются нарушения сна. Они характеризуются ночными пробуждениями, инсомнией, сомнамбулизмом, ранним утренним переходом от сна к бодрствованию.
Изменения со стороны кожи сопровождают туберозный склероз практически в 100% случаев. Они характеризуются большим полиморфизмом элементов и их сочетаний. Чаще всего (в 90% случаев) наблюдаются пятна гипопигментации, которые возникают обычно в первые 3 года жизни и в дальнейшем увеличивают свое количество. Они асимметрично разбросаны по ягодицам, туловищу и на передне-латеральных поверхностях конечностей. Возможна депигментация ресниц, бровей и волос. В 14% случаев выявляются участки гиперпигментации в виде пятен, более характерных для нейрофиброматоза. Как правило, их насчитывается не более 5 штук.
В 25% случаев туберозный склероз сопровождается образованием фиброзных бляшек, в 30% случаев — мягких дерматофибром. До 50% больных после пубертата имеют склонные к прогредиентному росту околоногтевые фибромы. Последние более часто располагаются на ступнях. Имеют вид тусклых красных узелков или папул, окружающих ногтевую пластинку.
Отмечаются редко, хотя почти у половины больных ТС выявляется наличие гамартом зрительного нерва и/или гамартом сетчатки. Гамартомы могут иметь плоскую гладкую, незначительно возвышающуюся поверхность или представляют собой узловатое образование, иногда встречаются гамартомы смешанного типа — узловатые в центре. Основным проявлением гамартом является прогрессирующее падение зрения, но зачастую наблюдается их субклиническое течение. Возможны и другие офтальмологические расстройства: депигментация радужки, отек диска зрительного нерва, колобома, косоглазие, ангиофибромы век, катаракта.
Новообразования соматических органов, сопровождающие туберозный склероз, отличаются множественностью и частым двусторонним поражением парных органов, длительно протекают субклинически. Период их манифестации колеблется от 5 до 40 лет. К наиболее патогномоничным для ТС новообразованиям относятся: рабдомиома сердца, кисты легких, поликистоз почек, гамартомы печени, ректальные полипы. В 4,5% случаев при ТС наблюдаются злокачественные опухоли, чаще почечно-клеточный рак.
Со стороны сердечно-сосудистой системы выявляются опухоли сердца. В 30-60% случаев это рабдомиомы. При их внутриутробном развитии может наблюдаться антенатальная гибель плода. У половины новорожденных с ТС рабдомиомы выявляются случайно при выполнении ЭхоКГ. У маленьких детей они проявляются аритмией, синдромом WPW, тахикардией, фибрилляцией желудочков. Интрамуральное положение рабдомиомы влечет за собой расстройство сократимости; обтурация опухолевой массой сердечных камер приводит к сердечной недостаточности. У старших детей рабдомиомы преимущественно бессимптомны; возможна блокада ножки пучка Гиса, псевдоишемические отклонения на ЭКГ. Зачастую наблюдается регресс и даже полное исчезновение рабдомиомы к 6-летнему возрасту.
Диагностика туберозного склероза
Диагностировать туберозный склероз возможно лишь совместными усилиями нескольких специалистов (невролога, офтальмолога, дерматолога, кардиолога, нефролога) с проведением широкого аппаратного обследования пациента. Церебральная эпилептическая активность регистрируется при помощи ЭЭГ и ЭЭГ с пробами. У детей до года возможно проведение нейросонографии. Наибольшую значимость в диагностике поражений ЦНС имеют КТ и МРТ. КТ головного мозга более информативно в отношении кальцифицированных туберов и субэпендимальных узлов, а МРТ головного мозга — в выявлении некальцифицированных туберов. С целью своевременной диагностики астроцитомы детям, имеющим туберозный склероз, рекомендовано прохождение МРТ или КТ-исследования не реже чем раз в 2 года.
Проводится комплексное обследование соматических органов: ЭКГ, УЗИ и МРТ сердца, УЗИ брюшной полости, УЗИ и КТ почек, урография, обзорная рентгенография грудной клетки, ректороманоскопия, колоноскопия. Диагностика офтальмологических поражений осуществляется путем прямой и непрямой офтальмоскопии, сканирующей томографии сетчатки.
В связи с большой полиморфностью сопровождающих туберозный склероз проявлений, для установления диагноза используют диагностические критерии, разработанные в 1998 г. в Швеции. Они включают первичные, вторичные и третичные признаки. Туберозный склероз достоверен, когда имеет место 1 первичный признак в сочетании с 2 вторичными или третичными. Туберозный склероз вероятен при наличии 1 вторичного и 1 третичного или 3 третичных признаков.
Лечение туберозного склероза
Основополагающим направлением в лечении ТС является антиконвульсантная терапия, поскольку степень олигофрении и ЗПР напрямую коррелирует с частотой эпиприступов, а эпилептический статус может стать причиной смертельного исхода. Выбор препарата зависит от вида пароксизмов, при недостаточной эффективности монотерапии, назначается комбинированное лечение. При синдроме Веста применяют вигабатрин и тетракозактид. Препаратами второй очереди выступают вальпроаты. Если туберозный склероз протекает с парциальными эпиприступами, то базовой терапией считается сочетание вальпроатов с карбамазепином. При отсутствии эффекта в эту схему лечения включают ламотриджин. При генерализованных эпиприступах и парциальных пароксизмах в качестве монопрепарата и в комбинации с другими противоэпилептическими средствами могут применяться современные антиконвульсанты топирамат и леветирацетам.
Терапия олигофрении проводится преимущественно путем нейропсихологической коррекции и комплексного психологического сопровождения ребенка. Назначение ноотропов и прочих стимулирующих нейропрепаратов противопоказано из-за наличия эписиндрома. При выявлении астроцитомы проводится динамическое наблюдение. Хирургическое удаление внутримозговой опухоли показано только при резком увеличении ее размеров с подъемом внутричерепного давления. Операцию проводят нейрохирурги.
В отношении новообразований соматических органов применяется преимущественно выжидательная тактика. Хирургическое лечение проводится по показаниям, в основном в случаях, когда опухоль вызывает существенную дисфункцию органа или имеется угроза ее злокачественного течения.
Читайте также:


