Туберкулезный эндометрит и беременность
Вопрос: Что такое туберкулезный эндометрит?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Если поставлен диагноз "туберкулезный эндометрит", то что это означает?
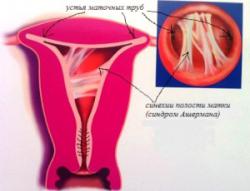
Туберкулезным эндометритом называется воспаление слизистой оболочки матки, вызванное микобактериями туберкулеза (палочка Коха). Данное заболевание часто сочетается с поражением других органов мочеполовой системы женщины.
Человек заболевает туберкулезом в результате проникновения возбудителя в организм на фоне сниженных защитных сил (под влиянием стресса, плохого питания, хронических заболеваний).
В результате возникает первичная инфекция, очаг которой чаще всего располагается в легких. Обычно данный процесс длится недолго и в скором времени человек самостоятельно выздоравливает и приобретает стойкий иммунитет. Следы первичной инфекции могут быть обнаружены у многих здоровых людей.
Именно во время первичной инфекции происходит проникновение возбудителей в половые органы. Осуществляется это путем гематогенного распространения микобактерий, то есть возбудители разносятся в другие органы вместе с током крови. Из-за развития иммунитета инфекционно-воспалительный процесс не возникает и микобактерии долгое время находятся в половых органах без каких-либо проявлений. При возникновении благоприятных условий (снижение иммунитета, уменьшение сопротивляемости организма, реинфицирование туберкулезом) возбудители могут активироваться с развитием туберкулеза женских половых органов.
Изолированное поражение матки при туберкулезе возникает редко, обычно оно сочетается с инфицирование маточных труб и яичников. Тем не менее, поражение эндометрия (слизистого слоя матки) при туберкулезе возникает довольно часто.
Встречаются следующие формы туберкулеза матки:
- Очаговый эндометрит. Очаговый эндометрит характеризуется одним или несколькими очагами специфического туберкулезного воспаления. Чаще всего наблюдается при продуктивном воспалении, при котором образуются отдельные бугорки – туберкулы. При этом из-за наличия интактных участков эндометрия клинические проявления могут отсутствовать или быть слабовыраженными.
- Тотальное поражение эндометрия. Тотальное поражение эндометрия возникает, если специфическое воспаление охватывает всю полость матки. Обычно это происходит при милиарной форме генитального туберкулеза. Характеризуется нарушением менструального цикла.
- Метроэндометрит. Метроэндометритом называется поражение эндометрия с вовлечением мышечного слоя матки (миометрий). Возникает при тяжелой казеозной форме туберкулеза, для которой характерен распад слизистой оболочки и, соответственно, переход воспаления на миометрий.
Для туберкулезного эндометрита характерны скудные проявления. Нередко данный недуг протекает бессимптомно. Чаще всего данная патология отмечается у молодых девушек во время полового созревания, а также у женщин во время менопаузы.
Нарушение менструального цикла.
Из-за поражения слизистого слоя матки могут возникнуть различные нарушения менструального цикла. Связанно это с нарушением отслоения функционального слоя эндометрия во время месячных и с замедлением его регенерации. При очаговом туберкулезе выделения из влагалища при месячных могут стать более скудными. При тотальном поражении может развиться аменорея – полное отсутствие месячных. При этом может возникнуть как первичная (ранее месячных не было), так и вторичная аменорея (у больной уже были ранее месячные). Также нарушения менструального цикла могут быть связанными с гормональными нарушениями, которые возникают по причине токсичного воздействия микобактерий на организм. Кроме того, так как часто туберкулезное поражение матки сочетается с поражением придатков, измененный гормональный фон может быть вызван прямым воздействием бактерий на яичники.
Повышение температуры тела.
При туберкулезе может возникнуть повышение температуры тела, что связанно с реакцией организма на воспалительный процесс и общую интоксикацию. При туберкулезном эндометрите повышение температуры тела наблюдается редко, как и признаки общей интоксикации (ночная потливость, слабость)
Маточные кровотечения.
Маточные кровотечения могут возникнуть из-за нарушения регенерации функционального слоя эндометрия, а также из-за гормональных нарушений. Нередкой причиной маточных кровотечений при генитальном туберкулезе является прямое деструктивное воздействие микобактерий и воспалительного процесса на кровеносные сосуды. Особенно выражено данное явление при казеозной форме воспаления, когда происходит значительная деструкция эндометрия и миометрия.
Бесплодие.
Воспалительные изменения полости матки препятствуют нормальной имплантации плодного яйца. Кроме того, бесплодие может развиться из-за сочетанного поражения маточных труб и яичников. Также нередко возникают спайки в полости матки (синдром Ашермана), которые крайне негативно сказываются на репродуктивной и менструальной функции.
Помимо описанных симптомов может быть отмечено увеличение или уменьшение размеров тела матки. Увеличение более характерно для метроэндометрита, когда из-за поражения мышечного слоя возникает некоторое расширение и уплотнение матки. Однако в большинстве случаев это увеличение является незначительным, и не превышает 3 – 4 недель беременности. Уменьшение тела матки в размерах связанно с токсичным воздействием микобактерий в период полового созревания.
Генитальный туберкулез при затяжном течении может самостоятельно перейти в неактивную форму. Однако при этом возникает полная облитерация полости матки (замещение нормального эндометрия соединительной тканью), а также ее деформация, что может быть установлено во время гистерографии. Данные последствия чаще всего являются необратимыми и чреваты полной утратой репродуктивной функции.
Заподозрить туберкулезный эндометрит можно при наличии перечисленных выше симптомов в сочетании со случаем первичного туберкулеза в анамнезе (истории болезни). Для подтверждения необходимо провести ряд диагностических процедур, среди которых наиболее информативным является бактериологическое и гистологическое исследование соскоба слизистой матки.
Лечение генитального туберкулеза является длительным процессом и может продолжаться в течение нескольких лет. Проводят его с помощью нескольких антибиотиков, которые являются активными в отношении микобактерий. Во время лечения крайне важно правильно питаться, получать необходимое количество витаминов и минералов, так как это способствует усилению иммунитета, а значит – более быстрому и полному выздоровлению.
Микобактерия туберкулеза или, как ее называют, палочка Коха – бактерия необычная. Попадая в организм (а это часто случается еще в детском или подростковом возрасте), она может быть неактивной, или вызвать настолько слабые и неспецифичные симптомы – быструю утомляемость, редкий сухой кашель и другие – что их списывают на переутомление и не обращают на них внимания.
Зачастую туберкулезный процесс в организме остается нераспознанным. О наличии заболевания женщина узнает, когда не может забеременеть. Так дает о себе знать туберкулез матки и маточных труб (в 10-22% случаев бесплодия). В некоторых случаях эта болезнь протекает как острый процесс, и тогда ее очень трудно отличить от острого аппендицита, внематочной беременности, обсеменения брюшины, яичников или жирового сальника раковыми клетками.
Причины болезни

Причины туберкулеза матки – это попадание в организм женщины палочки Коха с последующим ее распространением из первичного очага к гениталиям.
Заболевание развивается, когда выполнены несколько условий:
- попавшее в организм некоторое количество микобактерий туберкулеза не погибло (это возможно при недостаточной активности иммунитета);
- бактерии попали в дыхательную систему или (очень редко) в кишечник;
- вначале, в силу достаточной активности нервной, сердечно-сосудистой, иммунной и эндокринной систем бактерия не могла вызвать заболевания;
- затем, на фоне различных заболеваний бактерии начали разноситься по всему организму, или же первичный очаг в легких начал заживать, а палочки Коха инфицировали половые органы.
Как передается инфекция?
В некоторых случаях заражение матки происходит через кишечник. В кишечник микобактерии попадают при туберкулезе легких, когда заглатывается мокрота, отходящая при кашле, или же при употреблении инфицированных продуктов.
Туберкулез женских репродуктивных органов возникает не каждый раз, когда в кишечнике, легких или брюшине возникает воспалительный очаг. Спровоцировать распространение инфекции на гениталии могут: беременность, роды, сильные стрессы, гормональные и иммунодефицитные заболевания.
Вероятность, что палочка Коха попадет именно на матку, повышается, если женщина страдает хроническим воспалением матки (эндометрит) или придатков, если у нее уже были нарушения менструального цикла (нерегулярные, болезненные, скудные или обильные месячные), операции на матке, аборты.
Заражение при половом контакте (от партнера, у которого имеется туберкулез половых органов) крайне маловероятно. Большинство ученых, изучавших этот вопрос, пришли к мнению, что слизистая оболочка наружных половых органов, влагалища и нижней части шейки матки отторгнет палочку Коха.
Большинство случаев заболевания развивается еще в детском возрасте, но первые признаки туберкулеза матки можно заметить только в период становления менструаций. Диагностируется болезнь, в основном в 20-35 лет.
Классификация
По характеру протекания туберкулез половых органов может быть острым, подострым и хроническим. Острое течение процесса отмечается крайне редко, в основном при присоединении вторичной инфекции. В 15-17% случаев наблюдается подострый туберкулез, когда воспаление не столь активно. Хронический вариант – наиболее частый.
Выделяют также различную активность туберкулезного процесса в гениталиях. Так, в первые 2 года он считается активным, стадия затихания продолжается 2-4 года, неактивная – сколь угодно долго. Последнюю стадию еще называют последствием перенесенного туберкулеза. Если в первые 4 года с момента заболевания симптомы его становятся более выраженными, – это называется обострением. Когда то же явление развивается позже первых 4 лет – то рецидивом туберкулеза матки.
Есть также классификация, учитывающая локализацию процесса. Так, может быть туберкулез придатков матки, и он встречается чаще – в 90-100%. Обусловлено это тем, что маточные трубы получают питание из двух артерий – маточной и яичниковой, которые разветвляются на множество ветвей. Кровоток в таких сосудах медленный, и это дает возможность микобактериям туберкулеза оседать в тканях, питаемых артериями маленького диаметра. А это, главным образом, слизистая оболочка маточных труб.
Отдельно туберкулезное поражение тела матки регистрируется в 25-30%. Оно может захватывать только участок внутренней оболочки органа (очаговый эндометрит), весь эндометрий (тотальный эндометрит) и даже распространяться на мышечную оболочку органа (метроэндометрит).
Воспаление других структур развивается довольно редко: шейки матки – в 0,8-6%, яичников – в 6-10%, влагалища или наружных половых органов – менее 0,4% случаев, и считается критерием запоздалого выявления процесса.
В зависимости от того, какую картину находит врач-гистолог в биопсированной ткани, маточный туберкулез бывает:
- Хроническим с продуктивными изменениями: клетки в очаге воспаления разрастаются и делятся, из-за чего на слизистой оболочке появляются бугорки (люпомы).
- Подострым с экссудативно-пролиферативными изменениями: клетки не только делятся, но и выделяют воспалительную жидкость – экссудат.
- Казеозным, когда отмирание участка ткани выглядит как белая творожистая масса, которая легко крошится. Такое изменение тканей характерно для острых и тяжелых форм.
- Законченным, при котором очаги воспаления пропитываются солями кальция (обызвествляются) и сами по себе ограничиваются капсулой.
Клиническая картина
Острое течение
Симптомы туберкулеза матки зависят от характера течения воспаления. Так, при остром течении женщина отмечает постоянные боли в нижних отделах живота. Они усиливаются, если выполнить электрофорез с обезболивающим лекарством, магнитотерапию или другую физиопроцедуру. Кроме этого, отмечается повышение температуры тела, слабость, ночная потливость.
Боли при острой форме болезни могут быть настолько сильными, что врачи ставят диагнозы аппендицита, апоплексии яичника, внематочной беременности, и оперируют пациентку. И если форма заболевания такая, что во время операции видно отмирание участков матки, хирург удаляет их и отправляет на гистологическое исследование. Так может быть поставлен правильный диагноз и назначено лечение.
Если же, проводя интраоперационный осмотр органов брюшной полости, хирург не видит каких-либо их изменений и не производит каких-либо удалений, то туберкулез может быть не диагностирован еще длительное время.
Подострое течение
Подострое течение подразумевает не интенсивные, но постоянные боли над лобком. Это обусловлено не только воспалением, но и тем, что кишечнику и органам малого таза становится затруднительно сокращаться из-за сковывания их движения рубцами и спайками. Температура поднимается до 37,2-37,3°C, может оставаться в пределах нормы. Общая слабость, утомляемость и снижение аппетита настораживают, но, учитывая ритм жизни современной женщины, это редко приводит к обращению к врачу и дальнейшей диагностике.
Хронический процесс
При туберкулезе тела матки, имеющем хроническое течение, женщину может ничего не беспокоить (небольшая усталость, периодическое повышение температуры до небольших цифр списывается на вирусную инфекцию, стрессы, работу). Побудить ее начать обследование может только бесплодие. Оно может развиться не сразу: женщина может успеть сделать аборт или родить ребенка (и это может спровоцировать распространение туберкулеза на половые органы).
Большинство случаев бесплодия обусловлены тем, что вследствие особенностей местной циркуляции туберкулезная бактерия первой попадает на маточные трубы и вызывает воспаление. Протекая длительно и малозаметно, оно вызывает сужение яйцеводов, в результате яйцеклетка не может пройти в полость матки и стать оплодотворенной. Нарушаться проходимость фаллопиевых труб может, когда ее заполняют творожистые массы, образованные собственными отмершими клетками.
Беременность также не наступает, если туберкулезный процесс привел к частичному или полному заращению, рубцеванию маточной полости.
Примерно у половины женщин с туберкулезом тела матки возникают нарушения менструального цикла. Обычно это скудные и недлительные месячные (3-4 дня), промежуток между менструациями – 35 и более дней. Может быть длительное отсутствие менструальных выделений. Склонность к маточным кровотечениям для данного воспаления не характерна.
Туберкулез шейки матки является осложнением воспаления тела матки. Развивается он чаще у пожилых женщин после того, как в эндометрий тела матки отмер с образованием творожистых масс, и воспалительный процесс перешел на миометрий. Каких-либо специфических симптомов, отличающих шеечный туберкулез, нет. Болезнь может быть диагностирована во время выполнения кольпоскопии в виде продуктивной (образование бугорков) или язвенной (визуализируются язвы) форм.
Постановка диагноза
Заподозрить его можно, только если долго и тщательно беседовать с женщиной, и выяснится, что она контактировала с человеком, больным туберкулезом, или в детстве и подростковом возрасте часто болела заболеваниями бронхов или легких (особенно если ставились такие диагнозы, как бронхоаденит, плеврит).
Как выявить болезнь с помощью инструментальных и лабораторных методов?
В диагностике помогут:
- Рентген или компьютерная томография легких: они выявляют скопления в легких кальция, увеличенные грудные лимфоузлы, что свидетельствует о перенесенном туберкулезном процессе.
- Осмотр на гинекологическом кресле. Может выявиться малоподвижная и фиксированная матка, при поражении придатков врач может их прощупать в виде увеличенных, болезненных и бугристых тяжей.
- Туберкулиновая проба: под кожу вводят туберкулин, после чего отмечают изменения во внешнем виде шейки матки (по кольпоскопии), температуры тела, пульса, отклонения в анализе крови.
- Посевы отделяемого из влагалища или менструальной крови.
- Гистеросальпингография – рентген матки и придатков после предварительного заполнения их контрастным веществом.
- Диагностическое выскабливание эндометрия, которое проводят за 2-3 дня до месячных.
- Лапароскопия – метод, когда в передней стенке живота делают отверстие, через которое вводят видеоаппаратуру, позволяющую осмотреть матку и придатки, взять биопсию.
Терапия

Лечение туберкулеза матки проводится в противотуберкулезных диспансерах. Оно включает назначение специфических антибиотиков (Изониазид, Стрептомицин), препаратов, мягко стимулирующих иммунитет, и витаминов (противотуберкулезные антибактериальные средства вызывают дефицит витаминов в организме).
В обязательном порядке женщина должна начать сбалансировано и правильно питаться, достаточно отдыхать и гулять на свежем воздухе.
Если в репродуктивных органах появились свищи, в них образовались участки казеозного некроза, или полость матки оказалась заполнена гноем, выполняют операцию. К хирургическому вмешательству прибегают также при наличии в полости матки спаек и рубцов, чтобы женщина могла забеременеть.
В курс лечения обязательно входит физиотерапия и курортное лечение.

К беременности многие женщины готовятся заранее, проверяя свой организм, и, если нужно, проходя лечение. Наличие некоторых заболеваний может насторожить будущую маму, ведь непонятно, какое воздействие они окажут на плод. Эндометрит встречается у многих женщин, поэтому вопрос в отношении его безопасности при вынашивании ребёнка особенно актуален.
Что такое эндометрит
Эндометрит — воспаление слизистой оболочки матки (эндометрия). Это опасное заболевание, которое может повлечь не только бесплодие женщины, но и риск для её жизни и здоровья. 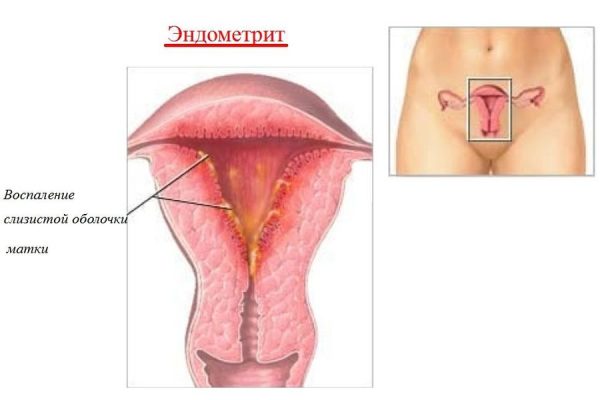
Эндрометрит — воспаление слизистой оболочки матки (эндометрия)
По этиологическому принципу эндометрит можно разделить на следующие виды:
- специфические:
- гонорейные;
- туберкулёзные;
- актиномикозные.
- неспецифические — после хирургических манипуляций, гормональных сбоев, использования спирали и т. д.
Помимо этого, эндометрит может быть острым или хроническим (в который перетекает его острая форма).
У моей подруги был острый эндометрит, который проявился сразу после родов. Не заметить его было невозможно: девушка испытывала сильную боль внизу живота, однако гнойных выделений не наблюдала. Она пошла к врачу, который направил на УЗИ и после подтверждения диагноза назначил антибиотики. Лечение помогло, но после заболевания знакомая так и не смогла повторно забеременеть. Возможно, что тому виной другие заболевания, присутствующие в её организме.
Причины
Появление эндометрита бывает обусловлено сразу несколькими факторами — инфицированием влагалища, механическим повреждением матки, сниженным иммунитетом женщины. Если рассматривать конкретные причины, то они могут быть следующими:
- осложнения при естественном родоразрешении;
- дисбактериоз (вагиноз) влагалища;
- выскабливание канала шейки матки или полости матки;
- применение спирали в качестве контрацептива:
- аборт:
- эндоскопические операции (оперативное вмешательство с небольшими проколами) или гистероскопия (метод инструментальной диагностики матки с использованием спецоборудования).

Аборт — одна из причин возникновения эндометрия
Когда-то давно одна моя знакомая сделала аборт. Она и подумать не могла, что после этого не сможет иметь детей. У неё появились хронический эндометрит и другие повреждения матки, которые она лечит на протяжении долгих лет. И непонятно, из-за чего конкретно она не может родить ребёнка, но понимает, что её бесплодие возникло из-за аборта.
Симптомы
Симптомы острого эндометрита бывают следующие:
- боль внизу живота;
- резкое повышение температуры тела;
- гнойные вагинальные выделения жёлтого цвета с гнилостным запахом;
- интоксикация (слабость, головная боль).

Одним из симптомов острого эндометрита является боль внизу живота
Хронический эндометрит протекает в более вялой форме. Его симптоматика следующая:
- обильные и длительные менструации;
- нерегулярный менструальный цикл;
- кровянистые выделения в период между менструациями;
- боли в нижней части живота, не связанные с месячными:
- при беременности женщины — возможность выкидыша в первом триместре.
Бесплодие как осложнение при заболевании
Наиболее частое осложнение эндометрита — распространение инфекции за пределы матки. При отсутствии лечения заражаются следующие органы:
- фаллопиевы трубы;
- яичники:
- органы малого таза.
Гнойный эндометрит провоцирует развитие перитонита, а в некоторых случаях — сепсиса.
Эндометрит является следствием спаек в матке, малом тазу, кишечнике, препятствующих развитию беременности, которая не может наступить при развитии вышеприведённых осложнений.
Хронический эндометрит и беременность
Женщины, страдающие хроническим эндометритом, при планировании беременности столкнутся с рядом трудностей. Однако все они оправданы, ведь речь идёт о ребёнке, тем более что от настроя тоже многое зависит.
Ответ врачей на этот вопрос однозначен: при незалеченном хроническом эндометрите женщине не стоит решаться на зачатие, так как шансы на него и вынашивание здорового малыша в этом случае минимальные. Перерождённая слизистая оболочка матки не может стать надёжной основой для закрепления зародыша в случае успешного оплодотворения. 
Беременность и эндометрит несовместимы
Иногда яйцеклетка удерживается на поражённом участке эндометрия, но при этом в любой момент может случиться выкидыш. Чаще всего это происходит в начале беременности, когда женщина ещё не знает о своём положении. Кроме того, с началом беременности воспалительный процесс активно развивается, поражая стенки матки и переходя на растущего малыша. Обычно это заканчивается выкидышем, внутриутробной интоксикацией и гибелью зародыша.
Диагностика
Для диагностирования эндометрита проводится полный осмотр с определением размера матки, цервикального канала и поверхностей тканей, анализом вагинальных выделений. Помимо этого, врач назначает УЗИ малого таза, берёт мазок из влагалища, делает забор крови и биопсию эндометрия. Для диагностирования эндометрита назначается УЗИ малого таза
Лечение
Чаще всего эндометрит можно полностью вылечить с помощью антибиотиков, подобранных врачом с учётом патогенной микрофлоры половых органов. Противовоспалительные препараты принимают совместно со средствами, способствующими повышению иммунитета. В отдельных случаях препараты вводят внутриматочно. При слишком запущенных формах эндометрит лечится путём хирургического вмешательства, когда лекарства оказываются неэффективными. Если при лечении медикаментами заметны улучшения, то врач назначает фито- и физиотерапевтические процедуры. Благодаря им происходит восстановление клеток эндометрия, регенерация его первозданных свойств.
Общий курс лечения длится до четырёх месяцев, а первые выводы об улучшении врач сделает спустя первые 60 дней.
Планирование беременности после лечения, ЭКО
После лечения эндометрита женщина может забеременеть и при ЭКО, однако риск прерывания беременности на ранних сроках остаётся значительным.
Профилактика
Во избежание возникновения эндометрита женщина должна соблюдать следующие рекомендации:
- держать в чистоте половые органы;
- практиковать защищённые половые контакты;
- своевременно лечить любое инфицирование, особенно связанное с половой сферой;
- принимать антибиотики после кесарева сечения, аборта и других сложных вмешательств;
- пройти полное обследование после родов;
- раз в год наблюдаться у гинеколога;
- своевременно менять внутриматочные спирали.
Видео: полезная информация о хроническом эндометрите
Порой женщине долгое время не удаётся выносить малыша или вовсе забеременеть. Нередко виной тому эндометрит, не позволяющий яйцеклетке закрепиться на слизистой оболочке матки. Однако лечение этого заболевания часто решает проблему и позволяет зачать, выносить и родить здорового ребёнка.
Генитальный туберкулез – инфекция женских половых органов, вызываемая Mycobacterium tuberculosis. Генитальный туберкулез проявляется нарушением менструальной функции, бесплодием, субфебрилитетом, интоксикацией, хроническими тазовыми болями. Диагностика основывается на данных анамнеза, результатах туберкулиновых проб, исследования мазков и соскобов эндометрия, УЗИ, лапароскопии, гистеросальпингографии. Лечение генитального туберкулеза включает специфическую лекарственную терапию, физиотерапию, по показаниям – оперативное лечение.
МКБ-10
Общие сведения
Генитальный туберкулез чаще всего является вторичным поражением, обусловленным заносом инфекции из первичных очагов поражения (при туберкулезе легких или туберкулезе кишечника). Туберкулезное поражение мочеполовой системы занимает первое место по частоте встречаемости среди внелегочного туберкулеза и составляет среди этих форм 6,5 %. На первый план в структуре туберкулеза гениталий выходит поражение фаллопиевых труб (у 90-100% пациенток), за ним следует поражение эндометрия (у 25–30% женщин). В редких случаях диагностируются такие формы генитального поражения, как туберкулез яичников, шейки матки, влагалища и вульвы.
Причины генитального туберкулеза
Снижение иммунологической резистентности вследствие хронических инфекций, стрессов, недостаточного питания и др. факторов приводит к гематогенному или лимфогенному заносу либо контактному попаданию микобактерий из первичного очага в органы половой системы. Инфицирование при сексуальном контакте с партнером, страдающим генитальным туберкулезом, возможно лишь теоретически, т. к. многослойный эпителий, выстилающий вульву, влагалище и влагалищную часть шейки матки, устойчив по отношению к микобактериям.
Классификация
Генитальный туберкулез характеризуется развитием в половых органах типичных для инфекции морфогистологических изменений. По клинико-морфологической характеристике выделяются:
- хроническая форма генитального туберкулеза, характеризующаяся продуктивным воспалением, нерезко выраженной симптоматикой
- подострая форма генитального туберкулеза, протекающая с явлениями экссудации и пролиферации, выраженными проявлениями
- казеозная форма генитального туберкулеза, сопровождающаяся острыми и тяжелыми процессами
- завершенный туберкулезный процесс, инкапсулирование очагов обызвествления.
В зависимости от пораженного отдела может развиваться туберкулезный сальпингит, сальпингоофорит, эндометрит. По степени активности генитальный туберкулез может быть активным (в течение 2-х лет), затихающим (от 2-х до 4-х лет), неактивным или характеризоваться как последствия перенесенного туберкулезного процесса. При утяжелении клинического течения в первые 4 года состояние расценивается как обострение генитального туберкулеза, в более поздние сроки - как рецидив. По выделению микобактерий генитальный туберкулез классифицируется на МБТ(-) и МБТ(+).
Симптомы генитального туберкулеза
Манифестация генитального туберкулеза чаще наступает в возрасте 20–30 лет; реже – в период полового созревания и в постменопаузе. Течение генитального туберкулеза чаще стертое и вариабельное, что объясняется разнообразием морфологических изменений. Часто ведущим и даже единственным симптомом генитального туберкулеза служит бесплодие, обусловленное поражением эндометрия и маточных труб. У большей части женщин изменяется менструальная функция: развивается олигоменорея, аменорея, нерегулярные месячные, альгодисменорея, реже — метроррагия и меноррагия. Менструальные нарушения при генитальном туберкулезе обусловлены вовлечением паренхимы яичников, эндометрия, интоксикацией.
Течение генитального туберкулеза сопровождается болями внизу живота тянущего и ноющего характера вследствие развития спаечного процесса в малом тазу, склероза сосудов, поражения нервных окончаний. Характерна туберкулезная интоксикация - субфебрилитет, потливость по ночам, слабость, похудание, нарушение аппетита. При вовлечении брюшины генитальный туберкулез нередко манифестирует с клиники острого живота, в связи с чем пациентки попадают на операционный стол с подозрениями на апоплексию яичника, внематочную беременность, аппендицит.
Осложнения
Туберкулезное поражение маточных труб часто приводит к их облитерации, развитию пиосальпинкса, образованию туберкул в мышечном слое. При туберкулезе придатков могут поражаться брюшина и кишечные петли, что приводит к асциту, спайкообразованию, образованию фистул. Туберкулезный эндометрит также характеризуется наличием туберкул, участков казеозных некрозов. При генитальном туберкулезе нередко отмечается поражение мочевыводящих путей.
Диагностика
Подозрение на туберкулезную этиологию воспаления гениталий может возникнуть при указании в анамнезе на плеврит, пневмонию, бронхоаденит, туберкулез легких или иной локализации. У юных пациенток, не живущих половой жизнью, на генитальный туберкулез может указывать аднексит, сочетающийся с аменореей и длительным субфебрилитетом. Для подтверждения генитального туберкулеза проводятся:
- Туберкулиновые пробы. Подкожное введение туберкулина с оценкой общей и очаговой реакции. Общий ответ при генитальном туберкулезе проявляется температурной реакцией, тахикардией (>100 уд. в мин.), изменениями формулы крови. Местная реакция в очаге туберкулезного поражения включает усиление болей в животе, увеличение болезненности и отечности придатков матки при пальпации, увеличение температуры в области шейки матки.
- Гинекологическое исследование. При влагалищном исследовании могут определяться признаки воспаления придатков, спаечных процессов в малом тазу. УЗИ малого таза и УЗ-гистеросальпингоскопия при генитальном туберкулезе носят вспомогательное диагностическое значение.
- Лабораторные тесты. Наиболее точными методами диагностики генитального туберкулеза в гинекологии считаются бактериологическое исследование выделений из половых путей, менструальной крови, аспирата из полости матки, соскобов эндометрия, ПЦР-выявление микобактерии туберкулеза, иммунологические методы (T-SPOT и квантифероновый тест).
- Диагностическая операция. В ходе проведения диагностической лапароскопии обнаруживаются специфические изменения в малом тазу – туберкулезные бугорки на брюшине, спаечные процессы, казеозные очаги, воспаление придатков. Лапароскопия позволяет произвести забор материала для гистологического исследования, выполнить хирургическую коррекцию последствий генитального туберкулеза: лизис спаек, восстановить проходимость маточных труб или произвести удаление придатков.
- Морфологическое исследование. Гистология тканей, полученных в результате биопсии эндометрия или раздельного диагностического выскабливания, при генитальном туберкулезе обнаруживает наличие в образцах периваскулярных инфильтратов, туберкул с явлениями казеозного распада или фиброза. При цитологическом анализе аспирата из полости матки, соскобов шейки матки выявляются многоядерные клетки Пирогова-Лангханса.
- ГСГ. Рентгенограммы, полученных при генитальном туберкулезе в ходе гистеросальпингографии, указывают на смещение матки вследствие спаечного процесса, наличие внутриматочных синехий, облитерацию и изменение контуров труб, кальцинаты в яичниках, трубах, лимфоузлах. Подозрение или выявление генитального туберкулеза требует привлечения специалиста-фтизиатра.
Лечение генитального туберкулеза
Терапия генитального туберкулеза проводится в специализированных диспансерах, больницах, санаториях. Основу медикаментозного лечения генитального туберкулеза составляет химиотерапия с назначением не менее 3-х специфических препаратов. К противотуберкулезным средствам основного ряда причисляют рифампицин, стрептомицин, изониазид, этамбутол, пиразинамид; также используются канамицин, амикацин, офлоксацин и др. Курс медикаментозной терапии генитального туберкулеза длится 6-24 месяца.
Пациенткам показано полноценное питание, витаминотерпия, отдых, физиотерапия (ультрафонофорез гидрокортизона, электрофорез, амплипульстерапия), курортотерапия. В некоторых случаях требуется коррекция нарушений менструальной функции. При наличии тубоовариальных образований, неэффективности противотуберкулезного лечения, образовании свищей и внутриматочных синехий, выраженных рубцовых процессах в малом тазу показана хирургическая тактика.
Прогноз
Рецидивы генитального туберкулеза отмечаются у 7% пациенток. Заболевание может осложняться спаечной болезнью, свищевыми формами генитального туберкулеза. Восстановление репродуктивной функции наблюдается у 5-7% женщин. Ведение беременности у пациенток, перенесших генитальный туберкулез, сопряжено с рисками самопроизвольного прерывания беременности, преждевременных родов, развития гипоксии плода. При лекарственноустойчивых формах туберкулеза лечение затягивается.
Профилактика
К специфической профилактике первичного туберкулеза относится вакцинация новорожденных вакциной БЦЖ, ревакцинация детей и подростков, проведение реакции Манту, профилактической флюорографии, изоляция пациентов с активными формами. Мерами неспецифической профилактики служат общеоздоровительные мероприятия, полноценный отдых и питание. Длительные, вялотекущие и плохо откликающиеся на обычное лечение воспаления половых органов, сочетающиеся с нарушениями менструальной функции и бесплодием, требуют обследования на генитальный туберкулез.
Читайте также:


