Туберкулез маточных труб от чего он может быть
Общеизвестно, что туберкулез маточных труб также является бессимптомным заболеванием, вызывающим тяжелые анатомические изменения маточных труб по типу необратимых нодозных сальпингитов у 20 % больных по типу гидросальпинксов у 60 %. Вместе с тем не исключена возможность поражения маточных труб по типу нодозных сальпингитов при эндометриозе. По нашим данным, туберкулезный сальпингит не чаcто обнаруживают при лапароскопии у женщин с бесплодием.

Так, туберкулезный сальпингит и пельвиоперитонит были выявлены лишь у одной больной с первичной аменореей. Из 1500 пациенток с регулярным ритмом менструаций туберкулезный нодозный сальпингит был обнаружен у 3.
При поражении внутренних половых органов у женщин, больных туберкулезом, преобладает гематогенный или лимфогенный путь распространения инфекции из первичного очага (легких — у 70-85%, желудочно-кишечного тракта — у 15%) Чаще всего поражаются маточные трубы (у 70-80 % больных), реже — эндометрий (у 15-30%), еще реже — шейка матки и наружные половые органы (1-3 %). Поражение яичников отмечается крайне редко.
Предположение об отсутствии брюшинного покрова и скудной васкуляризации, препятствующих проникновению инфекции в ткань яичников, очень сомнительно и требует дальнейшего доказательства.
Показан нисходящий путь распространения инфекции в женские половые органы: от фимбриальных отделов маточных труб до эндометрия по слизистой оболочке.
Частота туберкулеза половых органов в районах с высокой инфицированностью составляет 0,5 % от всех гинекологических больных. Однако эти данные не совсем точны, поскольку диагностика затруднена вследствие олигобациллярности, большого количества штаммов и трудностей забора материала непосредственно из очага поражения.
Симптомы генитального туберкулеза
Манифестация генитального туберкулеза чаще наступает в возрасте 20–30 лет; реже – в период полового созревания и в постменопаузе. Течение генитального туберкулеза чаще стертое и вариабельное, что объясняется разнообразием морфологических изменений.
Часто ведущим и даже единственным симптомом генитального туберкулеза служит бесплодие, обусловленное поражением эндометрия и маточных труб.
У большей части женщин изменяется менструальная функция: развивается олигоменорея, аменорея, нерегулярные месячные, альгодисменорея, реже — метроррагия и меноррагия. Менструальные нарушения при генитальном туберкулезе обусловлены вовлечением паренхимы яичников, эндометрия, интоксикацией.
Течение генитального туберкулеза сопровождается болями внизу живота тянущего и ноющего характера вследствие развития спаечного процесса в малом тазу, склероза сосудов, поражения нервных окончаний. Характерна туберкулезная интоксикация — субфебрилитет, потливость по ночам, слабость, похудание, нарушение аппетита.
При вовлечении брюшины генитальный туберкулез нередко манифестирует с клиники острого живота, в связи с чем пациентки попадают на операционный стол с подозрениями на апоплексию яичника, внематочную беременность, аппендицит.
Туберкулезное поражение маточных труб часто приводит к их облитерации, развитию пиосальпинкса, образованию туберкул в мышечном слое. При туберкулезе придатков могут поражаться брюшина и кишечные петли, что приводит к асциту, спайкообразованию, образованию фистул. Туберкулезный эндометрит также характеризуется наличием туберкул, участков казеозных некрозов. При генитальном туберкулезе нередко отмечается поражение мочевыводящих путей.
Диагностика генитального туберкулеза
Подозрение на туберкулезную этиологию воспаления гениталий может возникнуть при указании в анамнезе на плеврит, пневмонию, бронхоаденит, туберкулез легких или иной локализации. У юных пациенток, не живущих половой жизнью, на генитальный туберкулез может указывать аднексит, сочетающийся с аменореей и длительным субфебрилитетом.
Данные гинекологического исследования обычно малоиформативны. При влагалищном исследовании могут определяться признаки воспаления придатков, спаечных процессов в малом тазу. УЗИ малого таза и УЗ-гистеросальпингоскопия при генитальном туберкулезе носят вспомогательное диагностическое значение.
Для подтверждения генитального туберкулеза проводятся туберкулиновые пробы – подкожное введение туберкулина с оценкой общей и очаговой реакции. Общий ответ при генитальном туберкулезе проявляется температурной реакцией, тахикардией (>100 уд. в мин.), изменениями формулы крови. Местная реакция в очаге туберкулезного поражения включает усиление болей в животе, увеличение болезненности и отечности придатков матки при пальпации, увеличение температуры в области шейки матки. Противопоказаниями к проведению туберкулиновых проб служат активный туберкулез, сахарный диабет, недостаточность функции печени, почечная недостаточность.
Наиболее точным методом диагностики генитального туберкулеза гинекология считает бактериологическое исследование выделений из половых путей, менструальной крови, аспирата из полости матки, соскобов эндометрия, а также ПЦР-выявление микобактерии туберкулеза.
В ходе проведения диагностической лапароскопии обнаруживаются специфические изменения в малом тазу – туберкулезные бугорки на брюшине, спаечные процессы, казеозные очаги, воспаление придатков. Лапароскопия позволяет произвести забор материала длягистологического исследования, выполнить хирургическую коррекцию последствий генитального туберкулеза: лизис спаек, восстановить проходимость маточных труб или произвести удаление придатков.
Гистология тканей, полученных в результате биопсии или раздельного диагностического выскабливания, при генитальном туберкулезе обнаруживает наличие в образцах периваскулярных инфильтратов, туберкул с явлениями казеозного распада или фиброза. При цитологическом анализе аспирата из полости матки, соскобов шейки матки выявляются многоядерные клетки Пирогова-Лангханса.
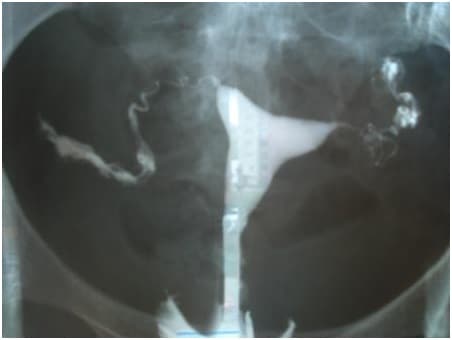
Рентгенограммы, полученных при генитальном туберкулезе в ходе гистеросальпингографии, указывают на смещение матки вследствие спаечного процесса, наличие внутриматочных синехий, облитерацию и изменение контуров труб, кальцинаты в яичниках, трубах, лимфоузлах.
Прогноз при генитальном туберкулезе
Рецидивы генитального туберкулеза отмечаются у 7% пациенток. Заболевание может осложняться спаечной болезнью, свищевыми формами генитального туберкулеза.
Восстановление репродуктивной функции наблюдается у 5-7% женщин. Ведение беременности у пациенток, перенесших генитальный туберкулез, сопряжено с рисками самопроизвольного прерывания беременности, преждевременных родов, развития гипоксии плода.
Профилактика генитального туберкулеза
К специфической профилактике первичного туберкулеза относится вакцинация новорожденных вакциной БЦЖ, ревакцинация детей и подростков, проведение реакции Манту, профилактической флюорографии, изоляция пациентов с активными формами. Мерами неспецифической профилактики служат общеоздоровительные мероприятия, полноценный отдых и питание.
Длительные, вялотекущие и плохо откликающиеся на обычное лечение воспаления половых органов, сочетающиеся с нарушениями менструальной функции и бесплодием, требуют обследования на генитальный туберкулез.
Причиной женского бесплодия может стать коварное заболевание туберкулез. Многие удивятся, а при чем здесь эта болезнь. Стоит отметить, что существуют разные формы локализации патологии. Подробно рассмотрим, что представляет собой туберкулез половых органов.
Этиология

Туберкулёз — это инфекционное заболевание, вызываемое бактерией mycobacterium туберкулеза (МТБ). Обычно поражает легкие, кишечник, но может также повлиять на другие части тела.
Первичная инфекция в легких называется легочным туберкулезом. В некоторых случаях туберкулезная инфекция передается через кровь в другие части тела. Таким образом, она может привести к вторичной инфекции в половых путях, области таза, почек, позвоночника и головного мозга. Инфекция способна поражать любой орган в организме, существовать без каких-либо клинических проявлений и рецидивировать.
Болезнь более распространена среди иммигрантов, персонала в некоторых лечебных учреждениях, домах престарелых, психбольницах и тюрьмах.
Туберкулез является наиболее опасным инфекционным заболеванием в мире. С начала XX века заболеваемость в целом и в частности генитального туберкулеза неуклонно снижается в развитых странах. Однако туберкулез остается серьезной проблемой здравоохранения во многих развивающихся странах, потому что именно он повинен в женском бесплодии.
Туберкулез женских половых органов

В структуре гинекологических заболеваний туберкулез половых органов занимает особое место. Код по МКБ-10 N74.1.
Обычно диагностируется у молодых женщин, в 80% случаев в возрасте от 20-40 лет. Как правило, пациентки узнают о своем диагнозе во время обследования по поводу бесплодия, при нарушениях менструальной функции, воспалительных процессах или при сильном ухудшении самочувствия.
Туберкулез половых органов не является самостоятельным заболеванием, а одним из проявлений туберкулезной инфекции организма.
Микробактерии из первичного очага поражения заносятся в систему половых органов двумя путями:
Когда они достигают половых путей, это вызывает туберкулез женских половых органов или малого таза. Подвержены инфицированию кроме половых путей (как у мужчин, так и у женщин) маточные трубы, матка и яичники. В некоторых случаях инфекция также влияет на шейку матки, влагалище и вульву. ТБ является одной из основных причин маточных заболеваний и женского бесплодия в развивающихся странах.
Генитальный туберкулез у женщин не является редкостью, особенно в сообществах, где легочные или другие формы туберкулеза являются общими.
Патогенез

Как можно заболеть таким страшным и тяжело узнаваемым заболеванием? Микробактерии туберкулеза могут длительное время существовать в регионарных лимфатических узлах и проявить способность к распространению при определенных условиях.
Заболевание может возникнуть:
- при тесном контакте с инфицированным человеком при сниженном иммунитете;
- ребенку от инфицированной матери во время беременности;
- при травмировании тканей половых органов;
- постоянные стрессовые ситуации.
Очень редко туберкулез передается половым путем. Кратковременный контакт с инфицированным человеком (посещение общественных мест) также не является причиной развития ТБ.
Классификация

В процентном соотношении поражение внутренних половых органов туберкулезом различается по локализации:
- фаллопиевых труб (односторонний, двусторонний) — диагностируется у 100% женщин. Заносится гематогенным путем благодаря особенностям кровеносной системы и кровообращения. Практически всегда необходима лапароскопия, а после, если операция не помогла, удаление труб;
- шейки матки — 0,8-6 %;
- влагалища и вульвы — редко;
- яичников — 6-12% женщин поражает
эпителиальные ткани и близлежащую брюшину (периоофорит); - туберкулез матки — 26-33 %;
- влагалища и вульвы — в редких случаях.
Заболевание часто протекает в совокупности с туберкулезом легких, кишечника, брюшины и мочевых органов. Достаточно часто наблюдается сочетание с проявлениями генитального инфантилизма и другими видами гинекологических отклонений (киста, миома, эндометрит, эндометриоз и т.д).
Течение болезни

Заболевание протекает в двух фазах:
- Острая: указывает на вторичное инфицирование половых органов (возникновение смешанной инфекции);
- Хроническая (латентный период): непостоянство симптомов. Клиническому проявлению способствуют изменения в эндокринной и нервной системах, эмоциональные и физические перенапряжения, травмы тканей половых органов.
Формы развития
По симптоматике и анатомическим изменениям принято выделять три клинические формы генитального туберкулеза.
- Проявления инфекции диагностируется не более чем у 12 %. Физиологические изменения в придатках матки незначительны, маточные трубы проходимы. Болевые ощущения внизу живота периодические и неинтенсивные. У 45-50 % женщин наблюдаются нарушения менструальной функции.
- Возникает туберкулезный мезосальпингит и перисальпингит. У 60% женщин наблюдается снижение репродуктивной функции, выраженный болевой синдром и интоксикация. При пальпации ощущаются увеличенные придатки, фаллопиевы трубы и яичники представляют собой единое тубоовариальное образование.
- В пораженных трубах происходит склероз тканей, их деформация и нарушение основных функций. Образуются сращения (синехий), деформирующие маточную полость. На УЗИ видны казеозные очаги (туберкулемы), локализующиеся в придатках матки. Клиническая картина зависит от отсутствия или наличия ярко выраженного туберкулезного воспаления. Необходимо оперативное хирургическое удаление очагов из-за достижения ими больших размеров, влияющих на функционирование соседних органов.
Осложнения инфекции

У женщин туберкулез обычно поражает фаллопиевы трубы, вызывая непроходимость. Если туберкулез диагностирован на ранней стадии и назначено квалифицированное лечение инфекции, то повреждения матки или труб можно избежать.
Если диагноз пациентка узнала поздно, то ТБ в маточных трубах, яичниках и матке практически неизлечим, что приводит к образованию рубцов. Рубцевание обычно происходит быстро, в мизерные сроки.
Туберкулез матки имеет характерный симптом. В некоторых случаях, если сильно поврежден эндометрий, может полностью прекратиться менструация. К сожалению, это и вызывает бесплодие.
После первоначального поражения труб, туберкулезная инфекция распространяется на матку и яичники. Реже инфекция распространяется от брюшины до яичника. Шейка матки участвует в распространении инфекции от эндометрия.
Основные осложнения:
- Бесплодие (деформация маточных труб, полости матки, образование сращений, пиоварий);
- Расстройство менструальной функции (меноррагий, олигоменорея, аменорея, альгоменорея, предменструальный синдром);
- Общее ухудшение самочувствия;
- Изменение положения органов малого таза вследствие развития рубцов и спаек между ними.
Клиническое течение
Туберкулез половой системы, как правило, протекает без видимых патогномоничных симптомов, так как бактерии могут оставаться скрытыми в организме от 10 до 20 лет. Тем не менее существует несколько признаков, которые должны насторожить женщину:
- нерегулярный менструальный цикл;
- ноющая боль в тазовой области;
- влагалищные выделения, обильные или, наоборот, минимальные;
- аднексит;
- кровотечение после полового акта;
- повышение температуры;
- снижение или, наоборот, увеличение веса;
- Кратковременная или продолжительная боль внизу живота;
- ночное потоотделение;
- дисфункция кишечника;
- бесплодие.
Иногда отсутствие патогномоничных симптомов затрудняет диагностику туберкулеза половых органов. У большинства больных процесс протекает на фоне скудной симптоматики. Нередко единственной жалобой является бесплодие или нарушение менструальной функции.
Очень редко симптомы приобретают характер интенсивных, что может привести к диагностическим ошибкам (аппендицит, внематочная беременность и т.д.).
Диагностика

Распознавание туберкулеза половых органов часто является сложным в связи с недостаточностью признаков, характерных для этого заболевания и частотой малосимптомного течения.
Исследования, рекомендованные для подтверждения диагноза:
- подробно собранный анамнез;
- общий анализ крови и мочи;
- туберкулиновые пробы. Наиболее информативная — проба Коха;
- узи органов малого таза;
- гистеросальпингография (метод диагностики проходимости труб);
- рентгеновский снимок грудной клетки;
- менструальная кровь на посев;
- посев выделений из половых путей для исключения хламидиоза, уреаплазмоза и микоплазмоза. Анализ повторяют три раза с промежутком в 14 дней;
- посевы с отделяемого половых путей на мокобактерии туберкулеза (не менее 3);
- лапароскопия для выявления поражений придатков матки;
- диагностическое выскабливание матки с гистологическим и микробиологическим исследованием материала за 23 дня до начала менструации;
- бимануальное исследование.
Гинекологическое исследование является малоинформативным для заболеваний туберкулезной этиологии. Диагностика болезни достаточно трудна и длительна, в среднем занимает около двух месяцев. Очень важно попасть на прием к хорошему специалисту, который сможет понять причину всех симптом и установить правильный диагноз.
Лечение

В первую очередь женщина проходит полное обследование, после которого врач назначает курс процедур. Лечение генитального туберкулеза является таким же, как и при ТБ легких или любой другой формы. Пациентке рекомендовано во время курса процедур находиться в специализированных учреждениях: противотуберкулёзных больницах, диспансерах, санаториях.
Лечение комплексное, длительное и поэтапное.
Общая продолжительность острой стадии лечения 12-24 месяцев.
Применяют:
- химиотерапия;
- витаминизация организма (необходимый компонент витамины группы В, С, Р.)
- полноценное питание;
- режим усиленной гигиены;
- курс антибиотиков, который длится примерно от шести до восьми месяцев. Обычно используется комбинации не менее двух препаратов: стрептомицина сульфат, фтивазид, изониазид, канамицина сульфат и т.д.;
- иммунотерапия;
- хирургические вмешательства по показаниям (редко).
Если после основного курса полностью купировался воспалительный процесс и общее состояние улучшилось, переходят ко второму этапу.

При затихании всех признаков болезни в абациллярной стадии назначают одноразовый прием антибактериальных препаратов через день, 2 раза в неделю или в период обострений (осень, весна). Прием препаратов прекращают при условии отсутствия рецидивов в течение 2 лет.
Рекомендуется физиотерапия при отсутствии обострения (фонофорез гидрокортизон, синусоидальные токи, амплипульстерапия).
Женщинам советуют посетить курорты грязелечения, специализирующиеся на лечении заболеваний гинекологического профиля.
Для закрепления эффекта необходимо можно использовать природные лечебные факторы, то есть климат горных, степных и южных морских курортов.
Рекомендация
Народный способ лечения в этом случае противопоказан! Только комплексный медицинский подход позволит исцелиться, но не гарантирует от рецидивов заболеваний.
Лечение поможет избавиться от болезненных ощущений, но в некоторых случаях необходима операция. К примеру, при повреждении фаллопиевых труб, при казеозном поражении придатков матки, яичников, в случае сочетания патологии с гинекологическими заболеваниями рекомендовано оперативное лечение.
Секс должен всегда проходить с использованием презервативов, чтобы не инфицировать партнера.
Не стоит бросать лечение на половине пути, очень важно завершить весь курс. Многие пациентки при улучшении самочувствия это делают, не понимая, что заболевание очень сложное.
Палочка Коха отличается высокой приспособляемостью, что усложняет борьбу с ней. Попав однажды в организм, она способна поразить легкие и другие органы. У женщин часто диагностируется туберкулез маточных труб. Как распознать заболевание и можно ли с ним справиться?
Что такое туберкулез маточных труб?
Эта патология, как правило, развивается в организме вторично на фоне инфекции, находящейся в легких или в другом месте. При благоприятных условиях для микобактерии она распространяется с током крови и оседает в любом органе. При развитии генитального туберкулеза она запускает воспалительный процесс в трубах, что часто становится причиной бесплодия.
Что интересно, микобактерия проникнуть в репродуктивные органы может еще в детстве, но до определенного момента никак себя не проявляет и не вызывает подозрительных симптомов. С наступлением полового созревания, во время гормонального сбоя на фоне патологий репродуктивных органов, бактерия начинает активно размножаться, вызывая развитие серьезной патологии.
Среди пациенток именно туберкулез маточных труб диагностируется чаще всего.
Причины болезни
Среди причин развития туберкулеза в репродуктивной системе женщины можно назвать самую главную – это проникновение микобактерий с током крови в маточные трубы. Процесс циркуляции крови в этих органах идет медленно, что позволяет палочкам Коха скапливаться на слизистой оболочке и постепенно проникать в более глубокие слои.
Спровоцировать активность микобактерий и развитие туберкулеза могут следующие факторы:
- Инфекционные заболевания половых органов в хронической форме.
- Длительные стрессы.
- Плохие социальные условия проживания.
- Дисфункция в работе репродуктивных органов.
- Беременность.
- Гормональные сбои.
Эти факторы способствуют созданию благоприятной среды для развития туберкулезных, поэтому заболевание начинает постепенно процветать.
Факторы риска
Можно выделить категорию женщин, которые попадают в группу риска:
- С диагнозом лимфома Ходжкина.
- При наличии СПИДа.
- Принимающие стероидные гормоны.
- Проходящие терапию препаратами, которые подавляют работу иммунной системы.
Можно также отметить факторы риска, которые при наличии предрасположенности к такому заболеванию только повышают вероятность его развития:
- Однообразное и неполноценное питание.
- Контакт с туберкулезными больными.
- Хронические воспалительные заболевания репродуктивных органов, например, эндометрит, воспаление яичников.
- Туберкулез любой локализации в анамнезе.
- Нарушенный месячный цикл.
Сочетание нескольких факторов существенно повышает риск развития туберкулеза маточных труб.
Симптомы
Проявления заболевания могут незначительно отличаться в зависимости от формы заболевания, но можно отметить общие закономерности:
- Развитие бесплодия. Практически 80-90% женщин с таким диагнозом так и не смогли забеременеть.
- У большинства наблюдается сбой месячного цикла. У некоторых он может удлиняться, у кого-то кровотечения наблюдаются между менструациями, а бывают случаи полного их прекращения.
- Внизу живота ощущаются боли разной интенсивности.
- Поднимается температура тела, которую не снижают даже противовоспалительные препараты.
- Ухудшается общее состояние женщины, появляется повышенная утомляемость, пропадает аппетит.
- Наблюдаются выделения из влагалища.
На первых этапах развития патология может не проявлять себя яркими симптомами. Женщина чаще всего посещает врача для выяснения причин бесплодия или нарушения цикла.
Заболевание развивается со сменой стадий, которые имеют свои симптомы:
- Острая стадия. Женщина испытывает сильные боли внизу живота, температура поднимается выше 38 градусов, может быть рвота. У врачей сразу возникает подозрение на развитие внематочной беременности или приступа аппендицита. Только в момент операции обнаруживаются казеозные изменения маточных труб.

- Хроническая форма. Между обострениями симптомы не выражены, но спаечные процессы, дефицит кислорода в тканях, склероз сосудов заставляют женщину периодически испытывать признаки заболевания.
- Латентное течение. Состояние женщины длительное время не вызывает тревоги. Но постепенное нарастание симптомов в виде нарушения цикла и невозможности родить малыша заставляет обратиться к врачу. Во время обследования и обнаруживаются туберкулезные изменения.
Надо заметить, что прерывание беременности, физиотерапевтическое лечение только обостряют процесс.
Диагностика
Постановка диагноза основывается на лабораторных исследованиях, а также сведениях, которые получены после беседы и осмотра пациентки.
Диагностика заключается в следующем:
- Гинекологический осмотр. Во время него врач может выявить признаки воспаления придатков.
- Проводится туберкулиновая проба и оценивается реакция. При развитии туберкулезного процесса отмечается: повышение температуры, анализ крови показывает повышение СОЭ, увеличение моноцитов и нейтрофилов. Очаговая реакция проявляется в виде болезненных ощущений внизу живота, боли при пальпации придатков.
- Микробиологическое исследование проводится с целью изучения менструальной крови или выделений из влагалища.
- Лапароскопия дает возможность увидеть спайки, казеозные очаги.
- Биопсия позволяет взять кусочек ткани для гистологического изучения.
- В мазке обнаруживаются клетки Лангханса.
- Рентген маточных труб.
После уточнения диагноза врач сможет направить пациентку к фтизиатру, который и назначает терапию.
Способы лечения
Терапия может быть:
Все лечение, особенно на первом этапе, проводится в стационаре.
Проводится с использованием химиопрепаратов. Учитывая высокую устойчивость микобактерий, для эффективности назначают одновременно сразу несколько групп препаратов: бактерицидные и бактериостатические.
Использование их в монотерапии не даст никакого результата. Длительность применения, схему и дозировку в каждом случае врач назначает индивидуально с учетом тяжести состояния, стадии заболевания и других факторов.
В комплексе назначают:
На втором этапе лечения лекарственные средства могут приниматься: через день, два раза в неделю или ежедневно, но в осенний и весенний период. Наряду с этими препаратами пациентке обязательно назначаются витамины, лекарства для общего укрепления организма и гепатопротекторы для поддержания печени.
При отсутствии эффекта от химиотерапии, при наличии большого количества спаек показано оперативное вмешательство.
Хирургическое лечение чаще всего проводится с использованием лапароскопии. Эта методика менее травматична, не требует длительного восстановления и сопровождается минимальными осложнениями. Хирург проводит манипуляции через небольшие разрезы на животе с применением специального оборудования, позволяющего видеть происходящее на мониторе.
Можно выделить несколько операций на маточных трубах:
- Сальпингоовариолизис – рассечение спаек, которые практически всегда образуются на фоне туберкулезного процесса.
- Фимбриолизис. Хирург разделяет слипшиеся реснички слизистой оболочки маточной трубы. Именно этот процесс мешает прохождению яйцеклетки.
- Сальпингостомия. Осуществляется не только удаление спаек, но и формируется просвет трубы.
- Сальпингэктомия – удаление трубы из-за сильнейшего поражения.
Если женщина не рожала, то врач сделает все возможное, чтобы репродуктивная функция не пострадала.
Прогноз
Успешность терапии определяется многими факторами:
- Своевременностью постановки диагноза.
- Эффективностью лечения.
- Силой иммунитета.
- Отсутствием сопутствующих хронических воспалительных заболеваний органов репродуктивной системы.
- Отношением женщины к рекомендациям доктора.
Чем раньше обнаружен туберкулез маточных труб, тем выше шанс полного излечения без серьезных последствий. Но, учитывая, что симптоматика на первых стадиях практически не выражена, то можно предположить, что достаточно большой процент пациенток потом получают диагноз бесплодие.
В 5-7 % случаев отмечаются рецидивы заболевания.
Последствия
Даже излеченный туберкулез репродуктивной системы чреват негативными последствиями для организма, среди которых чаще всего отмечаются:
- Маточные кровотечения.
- Образование абсцессов в брюшной полости.
- Образование свищей и спаек.
- Бесплодие.
- Хронические боли.
- Распространение туберкулезной инфекции на рядом лежащие органы.
Туберкулез маточных труб – серьезное заболевание, которое требует длительного и тяжелого лечения. Только при соблюдении всех рекомендаций врача и полностью пройденного курса есть возможность сохранить репродуктивную функцию и то далеко не у всех.
Читайте также:


