Туберкулез легких инфильтративно-пневмонический туберкулез легких
 |  |  |  |

Инфильтративно-пневмонический туберкулез легких. Эта форма наблюдается при вторичном туберкулезе вследствие обострения очаговых изменений. Вокруг казеозного центра возникает участок экссудативной пневмонии, окруженный обширной зоной перифокальной неспецифической реакции. Такой инфильтрат имеет тенденцию к распаду с дальнейшим бронхогенным обсеменением.
Симптоматология и клиника. Инфильтративный туберкулез может протекать без выраженной клинической картины, но в половине случаев обнаруживает острое или подострое течение. Как и вообще при туберкулезе, нередко возможна ошибка в диагнозе. Чаще всего нужно дифференцировать с гриппом, бронхитом, пневмонией и др. Нередко манифестацией процесса является кровохарканье, возникающее, казалось бы, на фоне полного здоровья и являющееся следствием повышенной проницаемости сосудистой стенки в зоне инфильтрата.
При остром начале болезни температура поднимается до фебрильных цифр и держится на этом уровне на протяжении 2—3 недель. У больного появляется кашель с выделением мокроты в небольшом количестве. Физикальные явления зависят от размеров инфильтрата, который в тяжелых случаях может захватить целую долю легкого (лобит). Перкуссия выявляет укорочение звука над зоной инфильтрата. Дыхание здесь изменено, прослушиваются строго локализованные влажные хрипы, отмечается выраженное ускорение РОЭ, некоторый левый сдвиг лейкоцитарной формулы. Находки туберкулезных микобактерии в мокроте нечасты. Туберкулиновые пробы нередко имеют гиперергический характер, но могут быть и нерезко выраженными.
Лечение. Учитывая неблагоприятную тенденцию инфильтративного туберкулеза легких (наклонность к прогрессированию, распаду и, бронхогенному обсеменению), лечение при этих формах следует проводить в стационаре до достижения полного клинико-рентгенологического эффекта: дезинтоксикации, рассасывания воспалительных явлений и бронхогенных метастазов. Как правило, инфильтраты хорошо поддаются ан
тибактериальной терапии и редко являются поводом для хирургического вмешательства.
Схема лечения та же, что и при очаговом туберкулезе (см.).
В результате лечения обычно удается добиться рассасывания инфильтративных изменений. Рассасывание может быть полным либо на месте бывшего инфильтрата остается индуративное поле: тяжистые и сетчатые тени рубцов с вкраплениями плотных, иногда обызвествленных очагов. Однако у части больных инфильтрат уплотняется и инкапсулируется. Уплотнение тени инфильтрата может быть связано с его рубцеванием либо с казеозным некрозом пневмонического участка. При образовании такой туберкуломы (казеомы) размером более 2 см возникают показания к резекции пораженного участка легкого. Размеры резекции зависят от протяженности процесса (включая нерассасывающиеся очаги бронхогенного засева) и обычно не превышают одного—двух сегментов. При торпидно текущих лобитах также показано хирургическое лечение в виде удаления пораженной доли легкого (85—90% эффективности). Хирургическое лечение применяется также при переходе инфильтративного туберкулеза в кавернозный.
При остром или упорном нижнедолевом лобите хорошим дополнением к антибактериальной терапии является создание функционального покоя пораженной легочной ткани путем наложения пневмоперитонеума либо временное выключение соответствующего купола диафрагмы при помощи операции алкоголизации диафрагмального нерва.
Послеоперационное лечение проводится антибактериальными препаратами, как при других формах туберкулеза, включая противорецидивиые курсы.
Справочник по клинической хирургии, под редакцией В.А. Сахарова

Инфильтративно-пневмонический туберкулез
Одной из форм инфильтративного туберкулеза легких является инфильтративно-пневмонический туберкулез долевой и сегментарной протяженности, частота которого колеблется от 2 до 7% по отношению к инфильтративному туберкулезу. В ранней фазе процесс характеризуется преобладанием перифокального воспаления и свежими экссудативно-пневмоническими изменениями. Согласно А. И. Струкову (1948), именно в этой фазе, которая не имеет специфических черт и ликвидируется после лечения, оставляя после себя единичные мелкие казеозные очаги, и заключается сущность лобита.
Позднее при неблагоприятном течении процесса эта фаза переходит в различные формы (бронхолобулярная, лобарная) казеозной пневмонии с образованием полостей распада. Мелкие бронхиальные разветвления облитерируются; другие становятся непроходимыми для воздуха из-за набухания их стенок и заполнения просвета продуктами воспаления и слущенным эпителием, что создает условия для ателектаза [Абрикосов А. И., Струков А. И., 1954].
При разрушении бронхов возникает казеозный бронхит, возможно появление язв в результате некроза и расплавления туберкулезных грануляций, что способствует бронхогенному распространению процесса в виде ацинозных, нодозных и лобулярных очагов [Чистович А. Н., 1961]. Значительная протяженность специфического процесса в большинстве случаев обусловливает острое начало туберкулезных лобитов, напоминающее клиническую картину гриппа и острых пневмоний.
По рентгенологической картине инфильтративно-пневмонический туберкулез сходен в основном с пневмонией. Это, как правило, однородное затемнение одного, двух и более сегментов, реже — доли легкого с вовлечением в процесс междолевой плевры. Наиболее частой локализацией являются верхняя и задняя зоны, причем в 1/3 случаев процесс носит полисегментарный характер.
Неоднородность лучше всего выявляется при томографическом исследовании и бывает обусловлена изображением просвета бронхов или полостей распада, чаще же сочетанием этих признаков. Выявляемые в зоне затемнения полости (каверны) могут быть единичными и множественными, имеют округлую или овальную форму и четкие внутренние контуры. Наружные контуры, как правило, не определяются, так как сливаются с зоной воспаления.
Для правильной интерпретации обнаруживаемых изменений, кроме данных бактериологического исследования, наибольшее значение имеет анализ окружающей затемнение легочной ткани. Как показала В. И. Прокудина (1970), эти изменения чаще выявляются в виде очагов бронхогенных отсевов на стороне поражения и в противоположном легком. Реже определяется нежная ажурная сетчатость с очагами лимфогенного отсева. Часто удается видеть более интенсивные очаговые тени по периферии инфильтративной тени, в самой пораженной доле.
При бронхографии наблюдается полиморфная картина, для которой характерны следующие моменты:
- крупные и средние бронхи проходимы для контрастной массы, что позволяет исключить центральный рак легкого;
- преобладают признаки деформирующего бронхита, неравномерное сужение бронхов 4—6-го порядка, обрыв мелких ветвей; реже определяются единичные бронхоэктазы.
Контрастирования полостей распада при ненаправленной бронхографии, как правило, не достигается. Бронхографические данные, как и скиалогическая картина самого затемнения и полостей, неспецифичны. Основой рентгенодиагностики является наличие очагов отсева либо в зоне поражения либо в других отделах легких.
Важные данные удается получить с помощью бронхоскопии с биопсией и исследования мокроты и промывных вод на микобактерии туберкулеза. Следует учитывать и наличие множества петрификатов в лимфатических узлах вокруг бронхов, вентилирующих пораженный участок легкого.
В случае развития казеозной пневмонии появляется множество полостей распада как в зоне долевого или двудолевого затемнения, так и в очагах отсева. В мокроте, как правило, находят микобактерии туберкулеза.
Инфильтративный туберкулез легких – вторичная туберкулезная инфекция, характеризующаяся распространенным поражением легких с экссудативным типом воспалительной реакции и формированием очагов казеозного распада. В клинической картине преобладает интоксикационный синдром, гипертермия, продуктивный кашель, боли в боку, кровохарканье. В диагностике инфильтративного туберкулеза легких информативны данные физикального, рентгенологического, лабораторного обследования, результаты туберкулиновых проб. Лечение стационарное, с проведением специфической химиотерапии противотуберкулезными препаратами.
МКБ-10

Общие сведения
Инфильтративный туберкулез легких – клинико-морфологическая форма туберкулеза органов дыхания, протекающая с образованием экссудативно-пневмонических очагов в легких с казеозным распадом в центре. Среди всех форм туберкулеза легких инфильтративная форма встречается наиболее часто - в 60-70% случаев. В этой связи организованное выявление более ранних форм туберкулеза является приоритетной задачей пульмонологии и фтизиатрии. Инфильтративный туберкулез легких относится к числу социально-опасных заболеваний. Болеют в основном взрослые (чаще - лица молодого возраста), имеющие неблагоприятные бытовые условия и низкие гигиенические навыки, страдающие вредными привычками. В структуре смертности от туберкулезной инфекции инфильтративная форма занимает около 1%.
Причины
В основе возникновения инфильтративного туберкулеза легких лежит один из двух механизмов: эндогенная реактивация либо экзогенная суперинфекция. Реактивация характеризуется прогрессированием старых или свежих очагов туберкулеза, появлением вокруг них зоны инфильтрации и развитием экссудативной тканевой реакции. Экзогенная суперинфекция, как причина инфильтративного туберкулеза легких, связана с наличием участков гиперсенсибилизации в легких (т. е. зон, ранее контактировавших с туберкулезной инфекцией). При повторном массивном попадании микобактерий туберкулеза в этих очагах развивается гиперергическая реакция, сопровождающаяся инфильтративным воспалением. В обоих случаях обязательным условием заболеваемости выступает наличие специфического противотуберкулезного (вторичного) иммунитете на момент заражения.
Категорию повышенного риска по развитию инфильтративного туберкулеза легких составляют лица, перенесшие контакт с бацилловыделителем, нервно-психическую травму; страдающие алкоголизмом, никотиновой зависимостью, ВИЧ-инфекцией, наркоманией; ведущие асоциальный образ жизни; имеющие хронические заболевания (сахарный диабет, ХНЗЛ и др.) и профессиональные заболевания; подвергающиеся гиперинсоляции и т. д.
Первоначально в легочной ткани образуется инфильтрат диаметром около 3 см, границы которого имеют тенденцию к расширению вплоть до поражения нескольких сегментов или целой доли легкого. Инфильтрат представляет очаг полиморфной экссудации, состоящей из фибрина, мононуклеаров, макрофагов, полиморфноядерных лейкоцитов, альвеолярного эпителия. При слиянии и расширении инфильтратов возникает специфическая долевая пневмония или бронхопневмония.
Классификация
В современной фтизиатрии принято выделять пять клинико-рентгенологических вариантов инфильтративного туберкулеза легких:
- Облаковидный инфильтрат – рентгенологически определяется в виде слабоинтенсивной гомогенной тени, имеющей расплывчатые контуры. Имеет склонность к быстрому распаду и формированию свежих каверн.
- Круглый инфильтрат – на рентгенограммах имеет вид округлого гомогенного фокуса (иногда с участком распада в виде просветления) с четко очерченными границами; чаще локализуется в подключичной области.
- Дольковый (лобулярный) инфильтрат – при рентгеновском исследовании выявляется негомогенное затемнение неправильной формы, образованное слиянием нескольких очагов, часто с распадом в центре.
- Краевой инфильтрат (перисциссурит) – обширная облаковидная инфильтрация, снизу ограниченная междолевой бороздой. Имеет треугольную форму с углом, обращенным в сторону корня легкого, а основанием – кнаружи. Нередко возникает поражение междолевой плевры, иногда с развитием туберкулезного плеврита.
- Лобит – обширный инфильтрат в легком, занимающий целую долю. Рентгенологически характеризуется негомогенным фокусом с наличием в нем полостей распада.
По размеру различают малые (1-2 см), средние (2-4 см), крупные (4-6 см) и распространенные (более 6 см) инфильтраты. Отдельно выделяют казеозную пневмонию, характеризующуюся инфильтративной реакцией с преобладанием некротических процессов. Казеозно-пневмонические очаги поражают долю или все легкое. Казеозная пневмония чаще развивается на фоне сахарного диабета, беременности, легочных кровотечений, сопровождающихся аспирацией крови, обсемененной микобактериями.
Симптомы инфильтративного туберкулеза легких
Вариант клинического течения зависит от типа инфильтрата. Острое начало характерно для лобита, перисциссурита, некоторых случаев облаковидного инфильтрата. Бессимптомное и малосимптомное течение наблюдается при наличии круглого, лобулярного и облаковидного инфильтратов. В целом же острая манифестация отмечается 15-20% пациентов, постепенная - у 52-60%, бессимптомная – в 25% случаев.
В большинстве наблюдений первым неспецифическим симптомом инфильтративного туберкулез легких служит подъем температуры тела до 38-38,5°С, которая держится 2-3 недели. Гипертермия сопровождается потливостью, болезненностью мышц, разбитостью, кашлем с выделением мокроты. В целом клиника напоминает грипп, бронхит или острую пневмонию. Иногда заболевание манифестирует с кровохарканья или легочного кровотечения. Среди наиболее распространенных жалоб следует отметить боли в груди на стороне поражения, снижение аппетита, нарушение сна, общую слабость, сердцебиение. Бессимптомные и малосимптомные формы инфильтративного туберкулеза легких, как правило, выявляют во время диспансеризации или профилактического медосмотра по результатам флюорографии.
Осложнения
В числе осложнений инфильтративного туберкулеза легких можно встретить казеозную пневмонию, ателектаз легкого, пневмоторакс, плеврит, легочное кровотечение, туберкулезный менингит, реактивный миокардит, сердечную недостаточность. Начало казеозной пневмонии всегда острое: лихорадка достигает 40-41°С, типичны перепады между дневной и вечерней температурой, резко выражена туберкулезная интоксикация. Больных беспокоит одышка, кашель с гнойной мокротой, боли в грудной клетке, прогрессирующее похудание.
Диагностика
Поскольку клинические признаки инфильтративного туберкулеза легких малоспецифичны или отсутствуют совсем, основное значение в диагностике имеют объективные, инструментальные и лабораторные данные. Аускультативная картина характеризуется наличием звучных хрипов; перкуссия обнаруживает притупление звука над областью инфильтрата. Особенно эти изменения выражены при лобите и наличии распада инфильтрата с формированием каверны. Воспалительные изменения крови (сдвиги в лейкоформуле, ускорение СОЭ) незначительны.
Туберкулиновая проба у больных чаще положительная. Рентгенография легких позволяет не только обнаружить инфильтративные изменения, но и оценить характер тени, проследить динамику лечения. Выявить МБТ можно как с помощью микроскопического исследования, так и методом бактериологического посева мокроты или смывных вод бронхов, полученных при проведении бронхоскопии. Подтвердить наличие тубинфекции в организме позволяют новые, высоко достоверные исследования крови: T-SPOT.TB и квантиферон-тест.

Дифференцировать инфильтративный туберкулез легких приходится с очаговым туберкулезом, ОРВИ, неспецифической пневмонией, раком легкого, актиномикозом, эхинококкозом и кистами легкого, лимфогранулематозом.
Лечение инфильтративного туберкулеза легких
Пациенты с инфильтративным туберкулезом легких немедленно госпитализируются в противотуберкулезное учреждение, где находятся под наблюдением фтизиатра. Больным назначается патогенетическая терапия специфическими химиопрепаратами (изониазид, пиразинамид, рифампицин, этамбутол). Лечение продолжается в течение нескольких месяцев; критерий прекращения терапии - полное рассасывание инфильтративных изменений по рентгенологическим данным; в дальнейшем в амбулаторных условиях проводятся противорецидивные курсы противотуберкулезной терапии.
Одновременно назначаются иммуномодуляторы, антиоксиданты, кортикостероиды. В условиях рационального лечения клиническая симптоматика исчезает в среднем через 3-4 недели; бактериовыделение прекращается в сроки от 1 до 4-х месяцев; уменьшение и рассасывание инфильтрации, закрытие полостей происходит к 3-4 месяцу. При инфильтративном туберкулезе легких в фазе распада может ставиться вопрос о хирургическом лечении – оперативной коллапсотерапии.
Прогноз
Вариантом прогноза инфильтративного туберкулеза может быть благоприятный исход - рассасывание инфильтрата с остаточными фиброзноочаговыми изменениями легких; реже – полное рассасывание инфильтративного очага. К неблагоприятным исходам причисляют формирование туберкуломы легкого, переход в казеозную пневмонию или фиброзно-кавернозный туберкулез, смерть от нарастающей туберкулезной интоксикации или других осложнений. В современных условиях, при проведении противотуберкулезной терапии, неблагополучные исходы встречаются редко.
Профилактика инфильтративного туберкулеза легких не отличается от мер предупреждения заболеваемости другими формами туберкулезной инфекции. Поскольку больные с инфильтративной формой являются бацилловыделителями, необходимо как можно более раннее их выявление, изоляция и лечение.
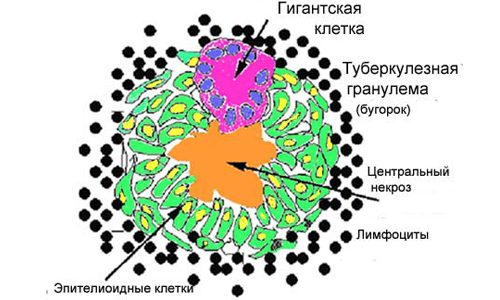
- Типы инфильтратов
- Симптомы инфильтративного туберкулеза
- Какое лечение назначается?
- Профилактические меры
Инфильтративный туберкулез легких — это опасная форма заболевания, которая чрезвычайно заразна.

Это фаза очагового прогрессирующего туберкулеза. В инфильтратах происходит активное появление бацилл, они выделяются с мокротой, пациент становится очень заразен. Механизм развития заболевания сложен. Обычно на фоне гиперергической реакции начинается инфильтративно-пневмонический процесс, легочная ткань подвергается гиперсенсибилизации.
Типы инфильтратов
Инфильтраты такой формы туберкулеза могут быть различными, они разделяются на:
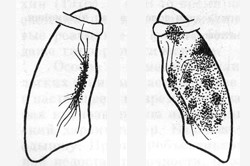
- Лобулярный, имеющий малые и большие очаги поражения. Они могут сливаться в один, в центральной части очага происходит распад тканей.
- Округлый, когда участки поражения четкие, обнаруживается деструкция, но ее можно увидеть на ранних стадиях при томографическом обследовании.
- Облаковидный, т. е. инфильтрат Рубинштейна, он характеризуется нежной гомогенной тенью, наблюдаются каверны, распад легочной ткани.
- Лобит, при котором инфильтраты охватывают все области легкого. Образуются большие полости или гигантские, локализация — верхняя доля, передняя часть легкого.
- Перисциссурит представляет собой инфильтративную тень с четкими и нечеткими краями, поражается плевра.
Инфильтративный туберкулез можно разделить на следующие группы:
- Инволютивный, когда в первые 3 месяца из мокроты выделяются бациллы, самочувствие постепенно улучшается, видимые симптомы постепенно пропадают. Структура легких изменяется уже через 90 суток после начала лечения, есть отличные шансы на полное излечение.
- Прогрессирующий туберкулез развивается быстрее. Легкие начинают обширно поражаться. Очаги сливаются в большие и гигантские пятна, иммунитет снижается, масса тела резко падает, наблюдается истощение. Одышка и кашель пропадают, но это только мнимое излечение, при котором больной без контроля со стороны врача может прекратить лечение. Болезнь через короткое время возвращается, состояние ухудшается.
Симптомы инфильтративного туберкулеза
Симптомы заболевания следующие:

- Бронхолобулярный инфильтрат располагается в I-II сегментах. Инфильтративный туберкулез верхней доли правого легкого или левого отличается очагами округлых форм. Его контуры нечеткие, размеры поражения примерно 1-3 см. При томографии заметны сливающиеся между собой очаги. Симптомы слабо выражены, выделения бацилл нет, особых функциональных изменений тоже. Выявляется обычно во время медицинского осмотра.
- Округлый инфильтрат — это изменения в легких в виде фокусов овальной и круглой формы, контуры очагов нечеткие, их размер обычно составляет 1,5-2 см. Они расположены во всех сегментах легких. Обычно от очагов к корню идет воспалительная дорожка, она отлично видна на снимках.
- Очаги различного размера и расположения на снимках хорошо видны во время бронхогенного обсеменения.
- Облаковидный инфильтрат представляет собой очаг с неравномерными контурами, он легко распространяется по всему органу. Симптоматика напоминает картину неспецифической пневмонии, обнаружить инфильтрат можно во время рентгеновского обследования.
- Лобит представляет собой воспалительный процесс, который уже распространился на всю долю легкого. При обследовании на снимке очагово видны поражения, клиническая картина сложная.
- Облаковидный инфильтрат — это состояние, когда очаги переходят на все ткани, нижняя граница в междолевой плевре четкая.
- Казеозная пневмония обычно проявляется у пациентов с недостаточной иммунобиологической устойчивостью. Поражения располагаются очагово, они могут занять всю ткань легких. Обычно именно такое состояние возникает на фоне диабета, нарушенного питания, высоковирулентного туберкулеза, беременности.
Чаще всего инфильтративный туберкулез протекает по типу гриппа, с которым его и можно легко спутать, если не провести обследование. Когда поражение наступает очагово, может наблюдаться кровотечение, которое может длиться от пары дней до нескольких недель. Пациенты отмечают боли в груди, скудную мокроту, сухой кашель. Также есть и такие признаки, как потливость, возбудимость, нарушения сна, слабость, тахикардия. Наблюдается повышение температуры, причины симптомов могут быть зависимы от конкретной формы.
Какое лечение назначается?
Лечение такой формы туберкулеза начинается только в условиях стационара, так как пациенты являются заразными. Сначала назначаются антибактериальные специальные препараты так называемого первого ряда, вместе с ними проводится патогенетическая терапия. Лечение продолжается до тех пор, пока изменения в легких, т. е. инфильтраты, не будут убраны. Полное рассасывание происходит за 9-12 месяцев, в течение которых больной должен находиться в условиях стационара под постоянным наблюдением врача. Для лечения инфильтративного туберкулеза легких назначается противорецидивная химиотерапия. В этом случае достаточно диспансерного наблюдения специалистов.
Так как инфильтративный туберкулез легких обладает многообразными клиническими формами, то лечение обычно назначается комплексное, врач может комбинировать различные методы.
Если эффект от принимаемых мер отсутствует длительное время, при этом деструкция сохраняется, то необходимо проводить коллапсотерапию. Может быть назначена хирургия, если другого метода решения проблемы не имеется, а пациент находится в состоянии ухудшения.
Профилактические меры
Чтобы предотвратить инфильтративный туберкулез легких, необходимо предпринимать профилактические меры. Проблема состоит в том, что туберкулез — это болезнь социальная, ее распространение связано с условиями жизни людей, питанием.
Если в регионе наблюдается ухудшение социально-экономических условий, то и эпидемиологическая обстановка будет внушать опасения.
В таких условиях инфильтративный туберкулез легких начинает свое стремительное распространение. Обычно первыми признаками ухудшения обстановки является снижение уровня жизни подавляющей части населения, активизация миграционных процессов, рост лиц без определенного места жительства, отсутствие нормальных условий жизнедеятельности, в том числе очень плохое питание, несоблюдение личной гигиены.
Профилактика, которая поможет предотвратить распространение такой болезни, как инфильтративный туберкулез легких, включает:
- Проведение вакцинации новорожденных, сроки — до 30 дня жизни младенца.
- Для больных увеличивается изолированная площадь проживания. Особенно важно это в том случае, когда больной живет в условиях тесной городской застройки, отдельной квартире или в общежитии.
- Обязательное проведение медицинских осмотров, которые выполняются перед приемом на работу в заведения общественного питания, животноводческие хозяйства и прочие, связанные с угрозой резкого распространения туберкулеза инфильтративного.
- Подбор мер раннего выявления больных, создание всех условий для лечения в стационаре.
- Проведение профилактических, эпидемиологических мероприятий, включающих в себя санитарно-гигиеническое информирование население и повышение уровня грамотности. Принятие адекватных мер в случае вспышек болезни, обеспечение необходимым объемом лекарственных препаратов.
Инфильтративная форма туберкулеза — это довольно опасное заболевание. Больной является чрезвычайно заразным, очаговый процесс в его организме развивается стремительно. Больной должен быть помещен в стационар, где потребуется примерно 9-12 месяцев до того момента, как инфильтраты в легких начнут полностью рассасываться.
Глава 11, глава 12:1 - 3; 2 - 4; 3 - 2; 4 - 2; 5 - 2; 6 - 3; 7 - 5;
8 - 4; 9 - 4; 10 - 2; 11 - 4; 12 - 3; 13 - 4; 14 - 2; 15 - 4; 16 - 4;
17 - 3; 18 - 4; 19 - 1; 20 - 4; 21 - 3; 22 - 2; 23 - 3; 24 - 5; 25 - 4; 26 - 2; 27 - 4; 28 - 3.
1. При инфильтративном туберкулезе в зоне поражения:
1) преобладает казеозно-некротическая тканевая реакция;
2) специфические изменения инкапсулируются;
3) доминирует экссудативная тканевая реакция;
4) преобладает продуктивная тканевая реакция;
5) отторгаются казеозные массы и образуются множественные острые каверны.
2. Удельный вес инфильтративного туберкулеза в структуре впервые выявленных больных:
3. Одним из клинико-рентгенологических вариантов туберкулезного инфильтрата является:
4. Одним из клинико-рентгенологических вариантов туберкулезного инфильтрата является:
5. Одним из клинико-морфологических вариантов туберкулезного инфильтрата является:
4) хронически текущий;
6. Инфильтративному туберкулезу легких непосредственно предшествует:
1) туберкулез внутригрудных лимфатических узлов;
2) первичный туберкулезный комплекс;
3) очаговый туберкулез;
5) кавернозный туберкулез.
7. Поражение туберкулезным воспалением расположенных рядом 2-3 долек отмечают при сформированном:
1) сегментарном инфильтрате;
2) облаковидном инфильтрате;
5) бронхолобулярном инфильтрате.
8. Поражение туберкулезным воспалением доли легкого соответствует:
1) округлому инфильтрату;
2) облаковидному инфильтрату;
5) бронхолобулярному инфильтрату.
9. При инфильтративном туберкулезе выраженность клинических признаков определяется:
1) наличием внелегочных очагов;
2) локализацией поражения;
3) наличием МБТ в мокроте;
4) клинико-рентгенологическим вариантом инфильтрата;
5) социальным статусом больного.
10. У больных инфильтративным туберкулезом легких кашель с мокротой обычно появляется в случае:
1) поражения плевры над инфильтратом;
2) распада легочной ткани в зоне поражения;
3) формирования бронхонодулярного свища;
4) развития лимфогематогенной диссеминации;
5) поражения регионального внутригрудного лимфатического узла.
11. Выделение умеренного количества слизисто-гнойной мокроты с МБТ более характерно для больных:
1) туберкулезным плевритом;
2) очаговым туберкулезом легких в фазе инфильтрации;
3) туберкулезом внутригрудных лимфатических узлов;
4) инфильтративным туберкулезом легких в фазе распада;
5) милиарным туберкулезом в фазе инфильтрации.
12. Притупление перкуторного звука у нижнего угла лопатки справа определяют при формировании:
1) полости распада во II сегменте правого легкого;
2) туберкулемы в I сегменте правого легкого;
3) округлого инфильтрата в VI сегменте правого легкого;
4) свежего туберкулезного очага в VI сегменте правого легкого;
5) фиброзной каверны в I сегменте правого легкого.
13. Единичные влажные хрипы на фоне ослабленного везикулярного дыхания чаще определяют над зоной поражения у больного с впервые выявленным:
1) туберкулезом плевры;
2) милиарным туберкулезом;
3) туберкулезом внутригрудных лимфатических узлов;
4) облаковидным инфильтратом;
5) туберкулезом трахеи.
14. Массивное выделение МБТ обнаруживают при развитии в легком:
1) округлого инфильтрата;
3) бронхолобулярного инфильтрата;
4) сегментарного инфильтрата;
5) свежих очагов.
15. Лейкоцитоз, лимфопению, палочкоядерный сдвиг, повышение СОЭ чаще определяют при наличии:
1) лобита в фазе рассасывания;
2) округлого инфильтрата в фазе распада;
3) бронхолобулярного инфильтрата в фазе уплотнения;
4) лобита в фазе распада;
5) облаковидного инфильтрата в фазе уплотнения.
16. На рентгенограмме больного с бронхолобулярным инфильтратом обычно обнаруживают:
1) кольцевидную тень размером не менее 3 χ 4 см;
2) группу очаговых теней высокой интенсивности;
3) патологию тени корня легкого;
4) ограниченное затемнение;
5) распространенное затемнение.
17. При округлом инфильтрате обнаруживают:
1) патологию корня легкого;
2) очаговую тень;
3) ограниченное затемнение;
4) распространенное затемнение;
5) кольцевидную тень.
18. Распространенное затемнение на рентгенограмме соответствует:
1) кавернозному туберкулезу;
2) очаговому туберкулезу;
3) милиарному туберкулезу;
5) бронхолобулярному инфильтрату.
19. Результатом эффективного лечения облаковидного инфильтрата более часто являются:
1) фиброз и фиброзные очаги;
2) осумкованные фокусы;
3) санированная каверна с перикавитарным фиброзом;
4) фиброателектаз с инкапсулированными очагами;
5) участки обызвествления.
20. Неблагоприятным исходом инфильтративного туберкулеза легких является:
1) милиарный туберкулез;
2) подострый диссеминированнный туберкулез;
3) хронический диссеминированный туберкулез;
4) фиброзно-кавернозный туберкулез;
5) хронически текущий первичный туберкулез.
21. Морфологическая основа казеозной пневмонии:
1) обширные инфильтративные изменения в зоне поражения;
2) множественные казеозные очаги в пределах доли легкого;
3) казеозный некроз более чем одного сегмента легкого;
4) осумкованный участок казеозного некроза более 12 мм;
5) полость распада с широкой 3-слойной стенкой.
22. Особенностью казеозной пневмонии является:
1) преобладание параспецифических тканевых реакций;
2) выраженный казеозно-некротический компонент воспаления;
3) резко выраженный экссудативный компонент воспаления;
4) преобладание продуктивного компонента воспаления;
5) раннее формирование фиброзных изменений.
23. Удельный вес казеозной пневмонии в структуре впервые выявленных больных туберкулезом в РФ:
24. Летальность при казеозной пневмонии достигает:
25. Ведущий патогенетический фактор развития казеозной пневмонии:
1) снижение количества Т-лимфоцитов;
2) повышение количества В-лимфоцитов;
3) снижение количества макрофагов;
4) избыточный апоптоз иммунокомпетентных клеток;
5) снижение функциональной активности Т-лимфоцитов.
26. Характер туберкулиновой чувствительности у больных казеозной пневмонией:
1) положительная анергия;
2) отрицательная анергия;
3) слабоположительная реакция;
4) гиперергическая реакция;
5) нормерическая реакция.
27. Клиническая картина казеозной пневмонии обычно характеризуется:
1) волнообразным течением;
2) рецидивирующим течением;
3) умеренно-выраженными клиническими признаками;
4) тяжелым, остро прогрессирующим течением;
5) подострым течением.
28. Благоприятным исходом казеозной пневмонии считают формирование:
1) очагового туберкулеза;
2) инфильтративного туберкулеза;
3) цирротического туберкулеза;
4) диссеминированного туберкулеза;
5) множественных туберкулем.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


