Туберкулез легких и пневмокониозы
Туберкулез и пневмокониозы
Пневмокониозы – хронические профессиональные заболевания легких, обусловленные длительным вдыханием пыли и характеризующиеся развитием фиброза легочной ткани. В зависимости от состава производственной пыли выделяют следующие виды пневмокониозов:
1) силикоз – развивающийся в результате вдыхания пыли, содержащей свободную двуокись кремния;
2) силикатозы – развивающиеся в результате вдыхания пыли силикатов, содержащих двуокись кремния в связанном состоянии: асбестоз, талькоз, коалиноз;
3) металлокониозы – развивающиеся в результате вдыхания пыли алюминия, бария, бериллия, железа, марганца, олова;
4) карбокониозы – развивающиеся в результате вдыхания углеродсодержащей пыли;
5) пневмокониозы – развивающиеся в результате вдыхания смешанной пыли (антракосиликоз, сидеросиликоз, пневмокониоз сварщиков, шлифовщиков и др.);
6) пневмокониозы – развивающиеся в результате вдыхания органической пыли (амилоз, биссиноз и др.).
Современная теория патогенеза пневмокониозов основывается на иммунологической и свободнорадикальной теориях. По происхождению разделяют неорганическую, органическую и смешанные пыли, состоящие из неорганических и синтетических частиц. Для проявления биологического действия имеют значение физическое состояние и химический состав пыли, растворимость, форма и степень твердости пылинок, свойства их поверхности, а также размеры частиц. Наиболее фиброгенным действием обладает мелкодисперсная пыль с размерами частиц 0,5–7 мкм. По фиброгенным свойствам различают 3 класса опасности пыли.
Факторами риска развития пневмокониозов являются: время экспозиции пыли, предшествующие респираторные заболевания и курение.
В патогенезе пневмокониозов имеет также значение и степень цитотоксичности пыли. Высокоцитотоксическая пыль, вызывая гибель кониофагов, эвакуируется из легких преимущественно внеклеточно по внутритканевым лимфатическим путям, вызывая развитие патологического процесса в легочной паренхиме.
Слабоцитотоксическая пыль, удаляясь путем мукоцилиарного клиренса, ведет к развитию пылевого бронхита.
По развитию пневмокониозы делят на I–II–III стадии, они могут осложняться пневмониями, бронхоэктазами, спонтанным пневмотораксом, туберкулезом легких и др.
Из всех видов пневмокониозов силикоз является наиболее частым и тяжелым заболеванием, наиболее часто осложняется туберкулезом легких и в классификации туберкулеза обозначается силикотуберкулезом. Заболеваемость силикозом находится в прямой зависимости от количества, дисперсного состава вдыхаемой пыли и содержания в ней кварца и чаще развивается в первые 5–10 лет работы в неблагоприятных условиях.
Патогенез силикотуберкулеза полностью не выяснен. Несомненно, что туберкулез при силикозе является результатом экзацербации остаточных изменений перенесенного первичного туберкулеза. Нельзя исключить и экзогенную суперинфекцию микобактерий туберкулеза. Этому способствуют атрофические изменения слизистой верхних дыхательных путей и бронхов, в силу чего нарушается функция мукоцилиарного аппарата. Установлено, что ткань, содержащая кварцевую пыль, меняет свойства МБТ. С помощью электронной микроскопии были обнаружены существенные изменения самой морфологии МБТ при силикотуберкулезе: различная величина и форма гранулярных субстанций, ничтожное содержание цитоплазмы, штопорообразные выступы и др. Интерес представляет и то, что МБТ, полученные из пораженных тканей, не вызывают туберкулезного процесса у животных (морской свинки), не подвергавшихся запылению. Если же вначале животных подвергнуть запылению, то введение МБТ вызывает прогрессирующий туберкулез.
Вопрос о взаимоотношении силикоза и туберкулеза, их частого сочетания до настоящего времени остается сложным. Установлено, что туберкулез легких преимущественно развивается на фоне силикоза, хотя есть и иное мнение, или же оба заболевания развиваются одновременно в результате комбинированного воздействия кварцевой пыли и микобактерий туберкулеза.
Общепринятым является положение, что силикоз, особенно во II и III стадиях заболевания, предрасполагает к туберкулезу легких, а туберкулез способствует развитию и прогрессированию силикоза. Некоторые последователи предают большое значение поражению лимфатической системы, ее блокаде, что создает благоприятные условия для развития туберкулеза легких.
Осложнению силикоза туберкулезом способствуют нарушения в сосудах малого кровообращения, при которых ухудшается трофика легочной ткани, возникают воспалительно-некротические процессы. Отмечены и нарушения в системе иннервации при силикозе. Установлено также, что силикоз снижает иммунобиологические свойства организма и способствует развитию туберкулеза легких.
Силикотуберкулез следует рассматривать не как простое сочетание двух нозологических форм заболеваний, а как единый процесс, в котором силикоз и туберкулез, взаимодействуя друг с другом, обусловливают своеобразное течение каждого из них.
Изложенные данные позволяют сделать вывод о многофакторном характере частого сочетания силикоза и туберкулеза легких. Силикозу могут сопутствовать все клинические формы легочного туберкулеза. Распространение туберкулезной инфекции в организме человека происходит известными путями: лимфогенным, бронхогенным, гематогенным и смешанным; правда, подчеркивается преимущественно лимфогенный путь и в меньшей степени – гематогенный.
До настоящего времени нет общепринятой клинической классификации силикотуберкулеза, хотя каждая болезнь имеет четко описанные формы заболеваний, основанные на клинико-рентгенологических, функциональных, лабораторных данных.
Международная классификация болезней Х пересмотра (МКБ Х, 1995 г.) выделяет раздел по пневмокониозам и раздел по туберкулезу, но отечественная медицина еще не адаптирована к ней.
Используемая клинико-рентгенологическая классификация силикотуберкулеза выделяет 4 основные группы:
1) силикотуберкулезный бронхоаденит с преимущественной локализацией туберкулезного процесса во внутригрудных лимфатических узлах, характеризующийся расширением и уплотнением корневых теней, полицикличностью их очертаний; в ряде случаев – кальцинозом по типу яичной скорлупы;
2) мелкоузелковая форма силикотуберкулеза с образованием отдельных затемнений диаметром до 3 см, в которых невозможно дифференцировать элементы туберкулезного и силикотического процесса;
3) крупноузловой силикотуберкулез с единичными или множественными затемнениями диаметром от 3 до 8 см округлой формы – силикотуберкуломами;
4) массивный силикотуберкулез, соответствующий рентгенологически III стадии силикоза, при котором уточнить клиническую форму туберкулезного процесса невозможно.
Поскольку подобная классификация многословна, некоторые клиницисты предлагают ее упростить, указав стадию силикоза и форму туберкулеза легких. Например: силикотуберкулез. Силикоз II стадии. Очаговый туберкулез легких (по возможности указать фазу процесса) МБТ+ или МБТ–.
В клинических проявлениях силикотуберкулеза условно можно выделить 2 периода:
1) начальные проявления силикотуберкулеза, характеризующиеся бессимптомностью течения, которое может длиться несколько лет, при этом чаще определяется очаговый туберкулез легких;
2) силикотуберкулез, характеризующийся прогрессирующим течением туберкулеза с формированием полостей распада и бронхогенным обсеменением, что обусловливает картину сочетанного заболевания, т. е. силикотуберкулеза, и будет определяться формой и фазой туберкулезного процесса.
В то же время нельзя исключить возможного влияния силикотического процесса на клиническую картину туберкулеза легких, если учесть, что есть острый силикоз, при котором заболевание развивается быстро и приводит к летальному исходу в течение 0,5–1,5 лет; есть поздний силикоз, при котором заболевание развивается через 10–20 лет (а иногда и более) после прекращения работы с относительно непродолжительной (4–5 лет) экспозицией больших концентраций кварца.
Диагностика силикотуберкулеза представляет определенные трудности и основывается на следующем:
1) тщательный сбор профессионального и эпидемиологического анамнеза (контакт с туберкулезными больными, характер и длительность контакта);
2) физикальные методы обследования (недостаточно информативны);
3) рентгенологическое обследование (рентгенография, томография, КТ, МРТ);
4) тщательные поиски МБТ (трехкратная бактериоскопия, в том числе методами флотации и люминисцентным, методом посева, ИФА, ПЦР);
5) туберкулиновые пробы;
6) инструментальная диагностика (бронхоскопия, биопсия лимфатических узлов, брашбиопсия и др.);
7) функциональные методы исследования.
Лечение больных силикотуберкулезом проводится по общепринятым методам комплексной терапии с учетом возможности улучшения экологической обстановки на рабочем месте.
Комплексная противотуберкулезная терапия позволяет добиться значительного улучшения в течение туберкулезного процесса, стабилизации, прекращения бацилловыделения. Летальный исход больных в большинстве случаев обусловлен не прогрессированием туберкулеза, а осложнениями силикоза в виде нарастания дыхательной недостаточности и декомпенсации хронического легочного сердца. Этому способствуют и хронические прогрессирующие формы туберкулеза легких.
Данный текст является ознакомительным фрагментом.
Кониотуберкулез - профессиональное заболевание легких, возникающее при длительном воздействии на организм человека производственной пыли и микобактерий туберкулеза. В большинстве случаев туберкулезная инфекция присоединяется к уже развившемуся пневмокониозу, реже кониотуберкулез выявляется первично у лиц, длительно работающих в условиях повышенной запыленности.
Клиника кониотуберкулеза, как и туберкулеза вообще, стертая, симптомы интоксикации, связанные с инфекционным процессом, появляются на фоне респираторных расстройств, обусловленных пневмокониозом. В начале болезни больные практически не имеют жалоб, однако при тщательном опросе удается выявить симптомы, характерные для туберкулезной интоксикации субфебрильную температуру по вечерам, повышенную утомляемость, потливость по ночам. Со стороны респираторной системы наблюдается усиление одышки при физической нагрузке, кашель со слизистой мокротой. Появление длительного синдрома интоксикации у больного пневмокониозом или у человека, имеющего длительный стаж работы в пылевых условиях, является поводом для тщательного обследования с целью исключения туберкулеза.
Результаты объективного обследования большой диагностической ценности не имеют: при перкуссии каких-либо изменений не выявляется, при аускультации выслушивается жесткое дыхание, изредка над областью поражения – немногочисленные сухие или влажные хрипы.
При кониотуберкулезе состав периферической крови, как правило, не изменен, иногда определяется лимфопения и моноцитоз. СОЭ не изменяется даже при обширных формах кониотуберкулеза. Микобактерии туберкулеза в мокроте выявляются крайне редко. Проба Манту с 2 ТЕ положительная. Основное значение в установлении диагноза имеет:
1. Наличие стажа работы в пылевых условиях (не менее 10 лет);
2. Анализ рентгенологического архива;
3. Результаты рентгенологического обследования.
При неосложненном течении пневмокониоза синдром интоксикации не развивается, так как это заболевание не является инфекционным, а вызвано патологической регенерацией соединительной ткани, поврежденной пылью. Отсутствуют изменения при объективном обследовании, определяется нормальная картина крови. Симптомы поражения респираторной системы выражены нерезко, при 1-2 стадии пневмокониоза серьезных нарушений дыхательной функции не возникает. Как правило, пациент с неосложненным пневмокониозом не производит впечатление больного человека. Присоединение такого инфекционного заболевания, как туберкулез, вызывает изменения в самочувствии больного, у которого появляются слабость, потливость, недомогание, нарушение аппетита, исхудание, субфебрильная температура тела.
Рентгенологический архив за последние 5-10 лет у лиц, работающих во вредных и опасных условиях труда, имеется всегда, поскольку они относятся к декретированным контингентам и проходят флюорографию каждый год. Пневмокониоз развивается медленно, на протяжении многих лет, поэтому признаки, характерные для этого заболевания (деформация и усиление легочного рисунка, наличие мелкоочаговых теней, фиброзные изменения в корнях) можно выявить на серии рентгенограмм предыдущих лет. Изменения при пневмокониозе локализуются преимущественно в средних и нижних отделах, носят стабильный или медленно прогрессирующий характер. Если к пневмокониозу присоединяется туберкулез, то на этом фоне появляются свежие очаговые или инфильтративные тени, которые локализуются в характерных для туберкулеза сегментах – S1,2,6. Туберкулезные изменения сопровождаются симптомами интоксикации и не исчезают после лечения антибиотиками широкого спектра действия.
Следует помнить, что кониотуберкулез – профессиональное заболевание, и при установлении такого диагноза больным выплачивается денежная компенсация. Связь заболевания с профессией устанавливается только в специализированных клиниках профессиональных заболеваний. При подозрении на наличие пневмокониоза больного после окончания курса противотуберкулезного лечения необходимо направить на консультацию профпатолога.
На ранних стадиях кониотуберкулеза рентгенологически определяются очаги или инфильтраты малой интенсивности, однородной структуры, с нечеткими контурами. Наиболее частая локализация инфильтратов – верхние доли легких. На фоне противотуберкулезного лечения очаговые тени могут рассосаться, но полное исчезновение инфильтратов наблюдается редко. Чаще всего, по мере развития фиброзной ткани, интенсивность тени нарастает, контуры ее становятся более четкими, формируются кониотуберкулемы. Очаги и инфильтраты могут сливаться между собой и образовывать конгломерат с развитием, так называемой, конгломеративной формы кониотуберкулеза.
При невозможности окончательно верифицировать диагноз выполняют биопсию легкого с гистологическим исследованием ткани.
Дифференциальную диагностику кониотуберкулеза следует проводить с пневмониями, которые развиваются на фоне пневмокониоза. При отсутствии бактериовыделения основным методом верификации диагноза свежих очаговых и инфильтративных теней в легких является оценка эффективности неспецифической антибактериальной терапии. Пневмонии, возникающие на фоне пневмокониоза, хорошо поддаются лечению антибиотиками широкого спектра действия, тогда как размер туберкулезного инфильтрата не изменяется, или происходит его отграничение и уплотнение.
Вопросы для самоконтроля
1. Возможно ли развитие кониотуберкулеза у человека, который не работал в условиях повышенной запыленности?
2. Какая клиническая картина характерна для кониотуберкулеза?
3. Часто ли при кониотуберкулезе выявляются КУБ в мокроте?
4. Какие методы имеют наибольшее значение в установлении диагноза кониотуберкулеза?
5. В каких отделах легких чаще всего возникают кониотуберкулемы?
6. Какая форма кониотуберкулеза может образоваться при слиянии туберкулезных очагов и инфильтратов?
8. Может ли врач-фтизиатр устанавливать связь заболевания с профессией?
Не нашли то, что искали? Воспользуйтесь поиском:
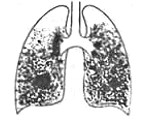
Силикотуберкулез – пневмокониоз, вызванный вдыханием кварцевой пыли и осложненный туберкулезом легких. Присоединение или активация туберкулезной инфекции сопровождается ухудшением течения силикоза: подъемом температуры, нарастанием интоксикации, усилением одышки, появлением кашля с мокротой гнойного характера, кровохарканьем, прогрессирующим снижением веса. Силикотуберкулез диагностируется с учетом профессионального и фтизиатрического анамнеза, рентгенологической и эндоскопической картины, исследования мокроты на микобактерии, туберкулиновых проб. Лечение силикотуберкулеза проводится противотуберкулезными химиопрепаратов по тем же принципам, что и лечение туберкулеза.
МКБ-10
Общие сведения
Силикотуберкулез - туберкулез органов дыхания, развивающийся на фоне кварцевого пневмокониоза. Известно, что у лиц, страдающих силикозом, туберкулез возникает в 3-7 раз чаще, чем у лиц без его проявлений. По данным фтизиатрии и пульмонологии, наиболее часто туберкулезная инфекция отягощает течение узелкового силикоза II-III стадии, реже – интерстициальной формы пневмокониоза. Так, если узелковый силикоз I стадии осложняется туберкулезом легких у 15-20% пациентов, то II стадии уже у 25-30% больных, а III стадии - в 60-70 % случаев. При этом в ранней стадии в большинстве случаев возникает очаговый или инфильтративный туберкулез легких, а в поздних – фиброзно-кавернозная или диссеминированная форма. Для силикотуберкулеза характерно утяжеление течения как силикотического, так и туберкулезного процессов.

Причины силикотуберкулеза
Развитие силикотуберкулеза связано с реактивацией старых очагов туберкулезной инфекции в легких и внутригрудных лимфоузлах или массивным повторным заражением больных силикозом. Условиями, способствующими возникновению туберкулеза на фоне силикоза, являются: большой стаж работы с кварцевой пылью, узелковый или интерстициальный силикоз второй-третьей стадии, снижение общего и ослабление специфического противотуберкулезного иммунитета.
Силикотуберкулез чаще всего встречается у лиц определенных профессиональных групп: пескоструйщиков, рабочих золотодобывающих горнорудных комплексов, шахтеров-угольщиков, рабочих литейных цехов. Большую роль в заболеваемости силикотуберкулезом играют жилищно-бытовые условия, уровень инфицированности туберкулезом в коллективе, условия труда. В этиологии силикотуберкулеза наибольшее значение имеют микобактерии человеческого и бычьего типа, меньшее - птичьего типа и атипичные штаммы.
Классификация
По степени активности туберкулезного компонента различают активную и неактивную стадии заболевания; по наличию/отсутствию бацилловыделения – открытую (МБТ+) и закрытую (МБТ-) форму. При формулировке диагноза также учитывается фаза туберкулезного процесса: инфильтрация, распад, обсеменение, уплотнение, рассасывание, обызвествление. С учетом клинико-рентгенологической картины выделяют силикотуберкулез:
- с разграничиваемыми формами туберкулеза (инфильтративный, очаговый, кавернозный, диссеминированный туберкулез легких)
- без разграничения форм (силикотуберкулезный бронхоаденит, силикотуберкулома, конгломеративный и деструктивный силикотуберкулез).
Клиническое течение силикотуберкулеза проходит два периода. Во время первого из них выраженные клинические признаки отсутствуют. Во втором периоде на первый план выходят признаки, обусловленные прогрессированием туберкулезной инфекции (интоксикация, появление микобактерий в мокроте, изменения в гемограмме и на рентгенограмме).
Симптомы силикотуберкулеза
На присоединение туберкулеза к силикотическому фиброзу указывает резкое ухудшение течения кварцевого пневмокониоза. В большинстве случаев силикотуберкулез манифестирует постепенно, примерно у трети пациентов – остро, у 10% протекает бессимптомно.
Нарастание туберкулезной интоксикации при силикотуберкулезе сопровождается подъемом температуры тела, слабостью, ночной потливостью, ухудшением аппетита, потерей веса. Отмечается усиление одышки, появление кашля с мокротой слизисто-гнойного или гнойной характера. В отличие от неосложненного силикоза, при микст-инфекции чаще возникает кровохарканье. Больные силикотуберкулезом обычно выглядят на несколько лет старше своего паспортного возраста.
Патогномоничным признаком служат постоянные боли в груди, свидетельствующие о фибропластических процессах в париетальной плевре. При остром начале силикотуберкулеза часто ошибочно выставляется диагноз гриппа, пневмонии или абсцесса легких. Течение силикотуберкулеза нередко осложняется легочным кровотечением, спонтанным пневмотораксом, ателектазами легкого, эмфиземой, легочным сердцем. В поздних стадиях диагностируется сердечно-легочная недостаточность.
Диагностика
Все пациенты с установленным силикозом должны находиться на учете у профпатолога или пульмонолога; в случае присоединения туберкулезного процесса возникает необходимость в консультации пациента фтизиатром. Для диагностики силикотуберкулеза первостепенное значение имеет профессиональный контакт с кварцсодержащей пылью, а также фтизиатрический анамнез (перенесенных в прошлом туберкулез или контакт с бацилловыделителями). Подтверждающие методы:
- Рентгенография легких. При силикотуберкулезе может отражать различную картину: на фоне диффузного крупно-сетчатого фиброза и типичных для силикоза симметричных узелковых высыпаний в средних и нижних долях появляются туберкулезные очаги, инфильтраты, силикотуберкуломы, каверны, преимущественно расположенные в верхушечных областях.
- Бронхоскопия. Помогает визуально определить пылевую пигментацию и признаки туберкулезного поражения слизистой бронхов. Достоверность диагноза подтверждается при обнаружении МБТ в мокроте или промывных водах бронхов.
- Специфические пробы и тесты. Важнейшим подтверждающим критерием силикотуберкулеза служат положительные туберкулиновые пробы, а также результаты иммунологических методов - квантиферонового теста, анализа T-SPOT.
Дифференциальную диагностику осуществляют с силикозом, саркоидозом, идиопатическим фиброзирующим альвеолитом, злокачественными опухолями легких. В сложных случаях диагноз устанавливается только после диагностической торакотомии или назначения пробного противотуберкулезного лечения.
Лечение силикотуберкулеза
Прогноз
Течение силикотуберкулеза большей частью неблагоприятное, заболевание влечет за собой инвалидизацию пациента. Прогноз заболевания зависит от стадии силикоза, формы туберкулеза, сопутствующих нарушений. Любые осложнения силикотуберкулеза являются факторами, отягощающими прогноз. Все больные силикозом должны получать противотуберкулезную химиопрофилактику.
Хронические профессиональные заболевания лёгких — пневмокониозы
По сведениям разных источников, ежегодно в мире регистрируется от 68 до 157 млн новых случаев профессиональных заболеваний. Это негативно сказывается на здоровье населения планеты.
Пневмокониозы относятся к профессиональным заболеваниям. Профессиональная патология — это отрасль медицины, изучающая влияние вредных факторов производственной среды на состояние здоровья работающих.
В реализации программ оздоровления работников с вредными условиями труда задействованы гигиенисты, терапевты, невропатологи, отоларингологи, стоматологи, токсикологи и врачи других специальностей в соответствии с профилем предприятия. Они осуществляют диагностику профессиональных заболеваний, лечение заболевших, реабилитацию больных, профилактику профессиональных заболеваний.
Выделяют следующие группы профессиональных заболеваний: вызываемые воздействием пыли; вызываемые воздействием физических факторов (вибрации, звука, изменения атмосферного давления, высокие или низкие температуры и т. д.); вызываемые воздействием химических факторов (острые и хронические интоксикации); вызываемые перенапряжением отдельных органов и систем (заболевания опорно-двигательного аппарата, невриты, плекситы, заболевания голосового аппарата и органов зрения); вызываемые действием биологических факторов (микроорганизмов, аллергенов, нарушения питания).
Неблагоприятное воздействие пылевого фактора для работников горнодобывающей и машиностроительных предприятий определяется физико-химическими свойствами пыли и уровнем запылённости. Рабочие угольных шахт, предприятий, разрабатывающих месторождения железистых кварцитов, и литейных цехов, болеют пневмокониозом и хроническим бронхитом.
Различают острые и хронические профессиональные заболевания.
Острые профзаболевания (чаще это интоксикации) возникают после однократного воздействия (за одну рабочую смену) неблагоприятного фактора. Хронические заболевания развиваются при длительном воздействии неблагоприятных факторов.
Смертность населения трудоспособного возраста в Российской Федерации в 4,5 раза превышает этот показатель по Евросоюзу. Анализ результатов исследования трудопотерь на производствах с вредными условиями труда показал, что от 20 до 40% трудопотерь прямо или косвенно связаны с неудовлетворительными условиями труда.
Пневмокониозы относятся к первой группе профессиональных заболеваний — к хроническим неспецифическим заболеваниям лёгких, обусловленным вдыханием пыли и характеризующимся прогрессирующим развитием фиброза лёгочной ткани. Наблюдается воздействие пыли на органы дыхания наждачников, шлифовщиков, электросварщиков, шахтёров, трактористов, комбайнеров и др.
Пневмокониозы условно делят на следующие группы: 1) силикозы; 2) силикатозы (асбестоз, талькоз, цементоз и др.); 3) антракоз; 4) пневмокониозы от смешанной пыли; 5) алюминоз, апатитоз и др.
Наиболее тяжело протекают силикозы, которые развиваются при вдыхании пыли, содержащей двуокись кремния (кремнезём). Мелкодисперсная пыль далее — через альвеолы лёгких в перибронхиальное пространство, проникает в просвет кровеносных и лимфатических сосудов и задерживается в лимфоузлах. При внедрении пыли в лёгочную ткань развивается воспалительная реакция с образованием силикотических узелков и развитием фиброза. Опасность для организма представляют не сами узелки, а развитие аллергии на попадание пыли в ткань лёгкого.
При первой стадии наблюдаются жалобы на одышку при значительной физической нагрузке, периодические боли в грудной клетке, сухой кашель.
При осмотре видно, что грудная клетка деформирована и несколько шире в нижних отделах, чем в норме.
На рентгенограмме — в перибронхиальном пространстве узелки диаметром 1 мм.
При второй стадии заболевания наблюдается одышка при небольших физических нагрузках, постоянные боли в грудной клетке, сильный кашель. У больных развивается эмфизема лёгких, снижается дыхательная экскурсия лёгких, наблюдается учащённое дыхание даже в покое.
У больных с третьей стадией силикоза одышка уже постоянная, мучительный кашель с кровью, приступы удушья. На рентгенограмме — сплошное затемнение, что свидетельствует о развитии сплошной фиброзной ткани в лёгких; наблюдаются плевральные спайки между долями лёгкого; появляются симптомы сердечной недостаточности, расстройства центральной нервной системы с головными болями, головокружением, появляются нарушения желудочно-кишечного тракта, зрения и глотания.
Драчинская С. А. (1995) в диссертации раскрывает особенности поражения слизистой оболочки полости рта у рабочих хлорного производства.
Профилактика силикоза: максимальное снижение запылённости рабочей зоны, профилактические осмотры, трудоустройство на другую работу.
Силикатоз развивается при вдыхании пыли соединений кремниевой кислоты с окислами металлов (асбеста, талька, оливина, шлаковаты, стекловолокна, цемента, каолина).
По данным Федорущенко Л. С. (2011), на Уральских предприятиях ежегодно выявляется до 80 случаев профессиональной патологии органов дыхания. Из них 13,9% составляют пневмокониозы от смешанной пыли, пылевой бронхит составляет 10,6%, рак органов дыхания — 4,9%.
Механизм действия смешанной пыли на органы дыхания сложный и заключается в выделении свободной кремниевой кислоты в ткани в месте проникновения пыли. Протекает силикатоз несколько легче силикоза.
Характерные симптомы: кашель, одышка, слабость, боли в грудной клетке, отсутствие аппетита, повышенная утомляемость. При кашле в мокроте обнаруживаются асбестовые волокна.
Заболевание нередко осложняется пневмонией, бронхоэктатической болезнью, может активироваться туберкулёз лёгких.
Талькоз ещё менее токсичен, особенно при непродолжительном контакте с тальком, так как через 20—30 лет работы с ним развивается картина, характерная для всех пневмокониозов.
Асбест используется в промышленности и строительной индустрии, и его активное применение привело к эпидемии асбестобусловленных заболеваний.
Несмотря на улучшение условий труда, в Уральском регионе, на предприятиях по добыче и переработке хризотил-асбеста, постоянно выявляются новые случаи асбестоза и профессионального пылевого бронхита. У рабочих предприятия сначала развивается бронхит, затем — бронхиолит с дыхательной недостаточностью (за счёт обструктивных, рестриктивных нарушений и нарушений транспорта кислорода).
Асбест и тальк, наряду с хромом, мышьяком, бериллием, никелем, кадмием, полициклическими ароматическими углеводородами, относятся к основным канцерогенным веществам.
Карпова Е. А. (2010) изучала влияние пыли асбеста не только на ткани лёгких, где пыль вызывает пневмокониозы, она доказала развитие дисплазии соединительной ткани сердца.
Среди изолировщиков судостроительной промышленности США, Англии, Финляндии распространённость асбестоза составляет 28%, среди работников судоверфи Польши — 14,6%, среди работников месторождений Канады — 7,6%. В конце XX в. в странах Европы и США стали широко применяться асбесты амфиболовой группы и рыхлые, легко крошащиеся противопожарные покрытия в жилых и общественных зданиях.
Комиссией Европейского сообщества была принята Директива 1999 (77) ЕС от 1 января 2005 года, запрещающая использование амфиболовых асбестов. Однако в Китае, Украине, Казахстане и России продолжается его добыча для локального использования. Канада продолжает его экспорт в страны Азии и Африки. Из числа 80 случаев пневмокониозов, выявляемых ежегодно на Уральских предприятиях, 67,8% составляет асбестоз.
Тонкие волокна асбеста проникают глубоко сквозь стенки альвеол в лёгочную ткань, вызывают альвеолиты; фагоциты не успевают поглощать их. Развивается фиброз лёгочной ткани, волокна проникают к плевре, в брюшную полость и другие органы, повреждая их.
В раннем периоде заболевания появляются боли в области сердца, слабость, похудание, бессонница, потливость по ночам.
Антракоз — это пневмокониоз, который развивается при длительном систематическом вдыхании пыли каменного угля (антрацит, бурый уголь) или мягкого коксующегося угля.
Источниками пылеобразования и пылевыделения являются технологические процессы: разрушение угля и породы; погрузка и зачистка угля; передвижка секций крепи и забойного конвейера; транспортировка угля и породы от забоя до поверхности.
Кроме углеродсодержащих частиц, в пыли угольных шахт имеется примесь пород, содержащих свободную двуокись кремния, песчаники и глинистые сланцы, содержащие от 4 до 70% свободной двуокиси кремния. Пневмокониоз шахтёров-угольщиков обусловлен воздействием угольной и породной кварцсодержащей пыли и является антракосиликозом.
Для здоровья шахтёров опасны и другие неблагоприятные факторы: при проведении взрывных работ в шахте образуются газы, там постоянно бывают сквозняки и повышенная влажность от обводнённости. Распространённость антракозов среди шахтёров составляет 12%, а для работающих не менее 20 лет — 50%.
Первые признаки заболевания развиваются после 10 лет работы. При антракозе сначала на рентгенограмме определяется сетчатая перестройка лёгочного рисунка.
При первой стадии заболевания на рентгенограмме в лёгких обнаруживаются очажковые тени диаметром 1—5 мм. Обызвествление узелков бывает только у 10% шахтёров с большим стажем работы.
При второй стадии заболевания на рентгенограмме в лёгких обнаруживается много очажковых теней, а при третьей стадии фиксируются массивные очаги диаметром 5—10 см, а вокруг них — много мелких очажков. Узловой антракоз характеризуется образованием в верхних отделах лёгких крупных узлов диаметром от 1 см до целой доли лёгкого.
Оливиновые и нефелиновые пневмокониозы имеют доброкачественное течение.
Оливин широко распространён в природе, встречается в технических продуктах (мартеновские, доменные шлаки, шлаки от выплавки ферромарганца). Нефелин используется в алюминиевой, стекольной, керамической и кожевенной промышленности. Клиническое течение напоминает картину при талькозе и асбестозе, но протекает значительно легче и без осложнений.
Прогноз при хронических профессиональных заболеваниях лёгких
Кроме поражения тканей лёгкого, у работников, длительное время вынужденных вдыхать пыль и газы, развиваются поражения слизистых оболочек верхних дыхательных путей и полости рта. Бандривская Н. А. (2010) доказала это на большом материале при подготовке диссертации кандидата медицинских наук. Осложнениями силикоза являются туберкулёз, бронхоэктатическая болезнь, спонтанный пневмоторакс.
Асбестоз обычно осложняется пневмонией, бронхоэктатической болезнью, а также правожелудочковой недостаточностью, туберкулёзом лёгких. Отмечена особенность течения талькоза в том, что много лет течение заболевания благоприятное, однако через 10—30 лет работы в резиновой, текстильной, парфюмерной, бумажной, керамической промышленности развиваются поражения органов дыхания с характерными симптомами: болью в груди, кашлем с примесью крови, одышкой, исхуданием, слабостью, потливостью.
У 60,8% рабочих угольных шахт имеется постоянная бронхообструкция, у значительной части шахтёров отмечается эмфизема лёгких, дыхательная недостаточность. Из-за длительного воспаления бронхов развиваются склеротические изменения в лёгких.
Оливин и нефелин вызывают заболевания лёгких без осложнений.
Профилактика туберкулёза лёгких
Всемирная организация здравоохранения признала туберкулёз глобальной проблемой, несущей колоссальный экономический и биологический ущерб обществу. В Республике Беларусь отмечается высокий уровень остро текущих, прогрессирующих форм и туберкулёза с лекарственной устойчивостью микобактерий туберкулёза.
Инфицирование детей такими формами туберкулёза является значительным препятствием для эффективного проведения лечебно-профилактических мероприятий. В 1997 г. зарегистрировано 29,8 новых случаев туберкулёза на 100 000 населения, пик заболеваемости наблюдался в 1998 г. — 68,6; затем заболеваемость несколько снизилась. Однако в 2004 г. зарегистрировано 54,3 случая, особенно возрос туберкулёз у подростков — на 51%.
Организация борьбы с туберкулёзом включает разного рода профилактику (социальную, химиопрофилактику, санитарную, специфическую), раннее выявление больных, квалифицированное лечение заболевших и динамическое наблюдение.
Социальная профилактика предполагает создание хороших условий жизни, оздоровление условий внешней среды, повышение материального благосостояния населения, качественное питание, экспертизу связи заболевания с профессией, расследование и учёт случаев заболеваний и медико-социальная экспертизу при установленном профессиональном заболевании. Большое значение имеет борьба с вредными привычками: курением, употреблением психоактивных веществ и алкоголя.
Санитарная профилактика направлена на организацию противотуберкулёзных мероприятий в целях предупреждения инфицирования микобактериями туберкулёза здоровых лиц. В очаге туберкулёзной инфекции ежедневно (причём дважды) проводится влажная уборка помещения с использованием дезинфектантов; перед стиркой и мытьём бельё и посуду больного рекомендуется замачивать также в растворе дезинфектанта.
При кашле больной должен сплёвывать мокроту в завинчивающийся сосуд (с последующим обеззараживанием перед сливом в канализацию). Больному выделяется отдельная посуда и комната для проживания. Регулярно необходимо обследовать контактирующих с больным лиц, проводить им профилактические курсы химиотерапии.
Специфическая профилактика включает вакцинацию и ревакцинацию.
Рекомендуется проводить противотуберкулёзную вакцинацию с использованием вакцины БЦЖ-М в роддоме. В поликлиниках перед вакцинацией рекомендуется проводить иммунокоррекцию.
Химиопрофилактика предполагает использование противотуберкулёзных препаратов лицами, имеющими опасность заражения туберкулёзной инфекцией. Приём таких препаратов показан лицам, контактирующим с больными, выделяющими микобактерии туберкулёза, детям в возрасте до трёх лет в случае их контакта с больным туберкулёзом лёгких без бактериовыделения, а также детям и подросткам с виражом туберкулиновой чувствительности, при гиперергической реакции Манту.
Химиопрофилактика проводится лицам с неактивными туберкулёзными изменениями, но имеющими неблагоприятные условия работы или быта, способные вызвать обострение заболевания.
Для химиопрофилактики используется изониазид, курс составляет от двух до четырёх месяцев. В целях контроля через месяц от начала химиопрофилактики и по её окончании назначается анализ крови и мочи, а весь период химиопрофилактики обеспечивается полноценное питание, занятия физкультурой, соблюдение здорового образа жизни.
Методами выявления больных туберкулёзом является ежегодное (начиная с 12-ти месяцев) проведение пробы Манту у детей, а с 15-летнего возраста проводится флюорографическое обследование.
Основной задачей противотуберкулёзных диспансеров является динамическое наблюдение за больными туберкулёзом, которые состоят на учёте. На учёте также здоровые, у которых имеется риск заболеть туберкулёзом.
В детском отделении противотуберкулёзного диспансера на учёте у фтизиатра выделяют 7 групп: 1) больные активным туберкулёзом органов дыхания; 2) больные активным затихающим туберкулёзом после активного курса лечения или операции; 3) лица с клинически излечённым туберкулёзом органов дыхания; 4) здоровые дети и подростки, которые проживают в квартире с больным туберкулёзом; 5) больные дети или подростки с внелёгочным туберкулёзом; 6) лица, инфицированные микобактерией туберкулёза, о чём свидетельствует гиперергическая реакция, или нарастающая туберкулиновая чувствительность; 7) диагностическая, или нулевая, группа.
Читайте также:


