Туберкулез дифференциальная диагностика абсцесс
Дифференциальная диагностика абсцесса и гангрены лёгкого проводится с раком лёгкого, туберкулёзом, кистой, эхинококком, отграниченной эмпиемой плевры.
Рак лёгкого часто протекает с выраженными клиническими и рентгенологическими признаками острого лёгочного нагноения. Такая симптоматика свойственна распадающимся центральным или периферическим раковым опухолям, при которых нередко выявляются полостные формы, напоминающие абсцесс. Решающее значение в дифференциальной диагностике опухолевых и нагноительных заболеваний лёгких принадлежит эндоскопическим и рентгенологическим методам. При центрально расположенных раках диагноз устанавливается с помощью диагностической бронхоскопии и прямой биопсии патологически изменённой ткани лёгкого. При периферических формах рака проводится пункционная биопсия патологической зоны в лёгком. В диагностически неясных случаях возможно выполнение диагностической торакотомии.
Туберкулёз лёгких. Особые трудности представляет дифференциальная диагностика острого абсцесса и гангрены лёгких с кавернозной формой туберкулёза. Клинические проявления этих заболеваний во многом схожи. Дифференциальная диагностика основывается главным образом на данных динамики патологического процесса в лёгких и обнаружении в мокроте микобактерий туберкулёза. Их выявление разрешает все сомнения.
Нагноившаяся киста лёгкого. Инфицирование кисты чаще всего происходит бронхогенным путём. Ведущее место в дифференциальной диагностике кист и абсцессов лёгкого принадлежит рентгенологическому исследованию. В отличие от абсцесса, полость нагноившейся кисты на рентгенограммах имеет шаровидную и овальную форму с тонкими ровными стенками. При этом окружающая кисту лёгочная паренхима в ранние от начала нагноения сроки не изменена.
Эхинококк лёгкого. Нагноение при эхинококке лёгкого может развиваться вокруг эхинококковой кисты или в самой кисте. Клиническая картина нагноившегося эхинококка лёгкого очень напоминает клинику абсцесса. Обнаружение в мокроте обрывков хитиновой оболочки паразита, наличие эхинококка в анамнезе, постановка специфических серологических реакций (реакция латекс-агглютинации, аллергическая проба Каццони) помогает установить правильный диагноз. Очень часто при рентгенологическом исследовании хорошо видна тень хитиновой оболочки эхинококка.
Отграниченная эмпиема. Разграничить пиопневмоторакс и абсцесс лёгкого позволяет чаще всего только тщательный анализ рентгенологических данных. В пользу пиопневмоторакса свидетельствует очень широкий горизонтальный уровень (до 10 см), обязательно достигающий внутренней поверхности грудной клетки.
Основным методом лечения острых воспалительных заболеваний лёгких является консервативная терапия. При её неэффективности или развитии острых осложнений (лёгочное кровотечение) проводится хирургическое вмешательство.
Терапия острых нагноений лёгких должна быть комплексной и строиться по следующим основным направлениям:
1. Максимально полное и, по возможности, постоянное дренирование гнойного очага в лёгком.
2. Рациональная антибактериальная терапия.
3. Стимуляция защитных сил организма.
В начальных стадиях заболевания используют санацию трахеобронхиального дерева и гнойника в лёгком с помощью постурального дренажа (дренаж положением), ингаляций и интратрахеальных вливаний антисептиков, ферментов, антибиотиков. Улучшению условий дренирования гнойной полости способствует применение комплекса лечебной физкультуры, массаж грудной клетки.
Если такая терапия в течение 5-7 дней оказывается неэффективной, применяют более активные инструментальные способы санации гнойника в лёгких. Фибробронхоскоп или управляемый рентгеноконтрастный катетер вводят в сегментарный бронх, дренирующий абсцесс или непосредственно в полость абсцесса. Производят аспирацию гнойного содержимого, промывание полости гнойника антисептиками и заканчивают введением в неё антибиотиков и протеолитических ферментов. Повторное проведение такой санации позволяет также контролировать выраженность воспалительных изменений и эффективность проводимого лечения.
При периферически расположенных абсцессах лёгких в первой фазе их течения, когда ещё не наступил прорыв гнойно-некротических масс в просвет бронхиального дерева, дренирование гнойника осуществляют через грудную клетку путём пункции или введения постоянного катетера при торакоцентезе в полость абсцесса. Через катетер эвакуируется содержимое и вводятся лекарственные препараты.
Антибиотики назначаются с учётом характера и чувствительности микрофлоры абсцесса. Для получения должного эффекта и достижения высокой концентрации антибиотиков в зоне гнойника необходимо назначать два или три антибиотика с различным спектром действия в их максимальных концентрациях. Предпочтительным для достижения этого является сочетанное введение препаратов различными путями: непосредственно в полость гнойника, эндобронхиально и парентерально. Внутритканевой электрофорез предусматривает введение назначенного антибиотика по принципу электроэллиминации – перемещение в ткани лёгкого антибиотиков, введенных внутривенно путём воздействия на грудную клетку больного в области гнойника поля постоянного электрического тока. Высокой эффективностью отличается также эндолимфатический путь введения антибиотиков.
Для коррекции метаболических расстройств больному с абсцессом и гангреной лёгкого необходимо рациональное полноценное питание с достаточным количеством белков и витаминов, парентеральное введение белковых препаратов (плазма, альбумин, протеин), ионных растворов, глюкозы. Назначаются анаболические стероиды (неробол, ретаболил), пиримидиновые производные (оротат калия, метилурацил). Иммунотерапия включает введение антистафилококкового анатоксина, гипериммунной антистафилококковой плазмы, гамма-глобулина и др. По показаниям назначают сердечные препараты, обезболивающие и другую симптоматическую терапию.
В последнее время для устранения гипоксии различного генеза у больных с абсцессами и гангреной лёгкого широко используется гипербарическая оксигенация (ГБО). Её использование изменяет метаболический фон, на котором протекает нагноительный процесс в лёгком, стабилизирует жизненно важные функции, повышает возможности механизмов естественной детоксикации организма.
Методы хирургического лечения гнойников лёгкого делятся на две группы: дренирующие операции и резекции лёгкого. Помимо установления дренажной трубки с помощью торакоцентеза дренирование гнойника осуществляется также путём торакотомии и пневмотомии. Дренирующие операции менее продолжительны и намного менее травматичны, чем резекции, однако их эффект выражен далеко не всегда.
При острых абсцессах лёгких необходимость выполнения больших хирургических вмешательств бывает сравнительно редко – при обильных лёгочных кровотечениях или при прогрессировании гнойного процесса на фоне интенсивного лечения. Наиболее приемлемыми операциями в этом случае являются лобэктомия или пневмонэктомия. При наличии больших секвестров лёгочной ткани сохраняет своё значение пневмотомия, хотя после неё часто образуются стойкие остаточные полости и бронхиальные свищи, для ликвидации которых требуется повторное вмешательство в виде торакопластики и мышечной пластики.
Хронический абсцесс лёгкого, как правило, требует для полного излечения только радикальной операции. Желательно её проведение в период ремиссии. Выполняется в зависимости от объёма поражения атипичная резекция лёгкого, сегментэктомия, лобэктомия и пульмонэктомия.
Бронхоэктазии или бронхоэктазы - стойкие патологические расширения просвета средних и мелких бронхов с нарушением эвакуации бронхиального секрета и развитием воспаления в стенках бронха и окружающих тканях.
Заболевание возникает наиболее часто в молодом возрасте (10-30 лет). Женщины и мужчины болеют одинаково часто.
I. По происхождению: а) первичные (врождённые, приобретённые; б) вторичные.
II. По распространению: а) односторонние; б) двусторонние (с указанием сегмента, доли, стороны поражения.
III. По морфологическим особенностям: а)цилиндрические; б) мешотчатые; в) смешанные.
IV. По наличию или отсутствию ателектаза: а) ателектатические; б) без ателектаза.
V. По стадиям заболевания: I, IIa, IIб, IIIа, IIIб.
VI. По течению: а) период ремиссии; б) период обострения.
VII. По осложнениям: а) неосложнённые; б) осложнённые (кровотечение, эмпиема плевры, пиопневмоторакс, амилоидоз и т.д.).

Абсцесс – это гнойно-некротическое полостное образование в тканях или органах, ограниченное пиогенной капсулой. Возбудителями этого заболевания наиболее часто являются различные штаммы стафилококков, стрептококков. Реже высевают протей, кишечную, синегнойную палочки. Нередко из полости абсцесса получают ассоциации нескольких патогенных микроорганизмов.
Развитие абсцесса связано с проникновением в ткани патогенных микроорганизмов через микротравмы, а также гематогенным и лимфогенным путём. Нередко микробы попадают в ткани при случайных колотых ранах или после инъекций при несоблюдении асептики.
Симптомы абсцесса
Клинические симптомы абсцесса мягких тканей в большинстве случаев характерны для острого гнойного воспаления. Отмечаются локальные боли в зоне формирования гнойника, местный отек мягких тканей, гиперемия, флюктуация. Общее состояние больного прогрессивно ухудшается, появляется недомогание, общая слабость, разбитость, снижение аппетита, нарушение сна, потливость. Температура тела повышается до субфебрильной или фебрильной.
При локализации гнойника вблизи сустава инфекционный процесс может распространяться на суставную сумку или на полость самого сустава, вызывая гнойный бурсит, артрит. В случае развития указанных осложнений именно они определяют дальнейшее развитие заболевания, а значит тактику его лечения.
При локализации абсцесса вблизи крупной вены, последняя может быть вовлечена в воспалительный процесс. Далее инфекция способна распространяться по сосудистой стенке, вызывая гнойный тромбофлебит. Попадание патогенного стафилококка в кровеносное русло вызывает генерализацию инфекции.
Наиболее опасны абсцессы, расположенные в области носогубного треугольника. Венозный отток из этой области происходит через лицевые и глазничные вены в кавернозный синус черепа. Тромбоз последнего приводит к развитию гнойного менингита, арахноидита. Быстро прогрессирует отёк лица, веки смыкаются, пальпируются плотные болезненные вены. Общее состояние больного прогрессивно ухудшается. Температура тела достигает 40-41°С, определяется выраженная ригидность затылочных мышц, нарушение зрения, потеря сознания, бред. Лечение пациентов с подобным осложнением необходимо проводить в условиях реанимационного отделения.
В некоторых случаях, при глубоком расположении гнойника, отек, гиперемия и флюктуация могут отсутствовать. В таких случаях для верификации диагноза необходимо проведение ультразвукового исследования мягких тканей или выполнение диагностической пункции.

Диагностика абсцесса
В подавляющем большинстве случаев диагностика патологии не вызывает затруднений. Характерные симптомы заболевания, подкрепленные лабораторными анализами, позволяют поставить правильный диагноз.
Общий анализ крови отражает неспецифические симптомы воспаления: лейкоцитоз, нейтрофилёз с палочкоядерным сдвигом, увеличение СОЭ.
Иногда возникают трудности диагностики метастатических абсцессов у больных с сепсисом. Глубоко расположенные метастатические абсцессы при истощении защитных сил организма протекают без видимой внешней симптоматики, а тяжелое состояние больного не позволяет ему предъявлять какие-либо жалобы. Нарастание эндогенной интоксикации при адекватно санированном первичном септическом является показанием к дальнейшему диагностическому поиску метастатических гнойных очагов с использованием ультразвукового исследования, компьютерной, магнитнорезонансной томографии.
Дифференциальная диагностика абсцесса
Дифференциальную диагностику при абсцессах проводят с туберкулёзом, гематомой, гемангиомой, сосудистой аневризмой, лимфаденитом, актиномикозом. Правильно установить диагноз гемангиомы и аневризмы помогает цветное ультразвуковое сканирование, ангиография. Диагностическая пункция позволяет подтвердить диагноз гематомы, а ультразвуковое исследование – диагноз лимфаденита. Дифференцировать актиномикоз позволяют серологические реакции, реакция с актинолизатом, а также бактериоскопичес кое исследование пунктата на наличие мицелия.
Лечение абсцесса
Лечение небольших по размеру абсцессов можно проводить амбулаторно. Обширные и глубокие абсцессы целесообразно лечить в условиях специализированн ого стационара. Наличие абсцесса является абсолютным показанием к срочному оперативному лечению.
Хирургическое лечение абсцессов направлено на вскрытие, санацию его полости с последующим дренированием гнойного очага. Оперативное вмешательство целесообразно проводить под общей анестезией. Разрез выполняют по силовым линиям в зоне наибольшей флюктуации. При ревизии раны разделяют все межкамерные перегородки, не оставляя в полости гнойного очага несанированных гнойных затёков, выполняют некрэктомию. После ревизии полость промывают растворами антисептиков, осушают, затем дренируют. На этапе полного очищения раны, возможно выполнения кожной пластики раневого дефекта местными тканями в виде наложения вторичных швов.

Одним из вариантов окончания хирургической обработки гнойного очага является метод проточно-промывн ого дренирования, когда операцию заканчивают введением в рану через отдельные проколы силиконовой, перфорированной дренажной трубки. Затем рану ушивают первичными швами, а по дренажу осуществляют капельное введение антисептика с последующей аспирацией. Этот метод позволяют добиться заживления раны по типу первичного натяжения, сократить сроки стационарного лечения пациентов.
При глубоко расположенных гнойных очагах небольшого размера возможно выполнение дренирование полости абсцесса под УЗИ контролем с последующей санацией гнойной полости растворами антисептиков через дренажную трубку. После купирования воспалительных явлений и уменьшения полости абсцесса, дренаж убирают. Данная методика позволяет избежать открытой операции, улучшить косметические результаты, а также уменьшить сроки стационарного лечения.
В послеоперационно м периоде назначают эмпирическую антибактериальну ю терапию полусинтетически ми пенициллинами, защищёнными пенициллинами, цефалоспоринами 1-3-го поколения, фторхинолонами, аминогликозидами , а после верификации возбудителя, проводят антибиотикотерап ию с учетом чувствительности микроорганизмов. При небольших поверхностных абсцессах антибактериальна я терапия в послеоперационно м периоде не показана.
Абсцессы, сопровождающиеся выраженной интоксикацией, диктуют необходимость проведения детоксикационной терапии методом форсированного диуреза.
Спонтанное течение абсцесса, как правило, заканчивается прорывом гнойного отделяемого на поверхность тела, полость или полый орган. Если полость гнойника хорошо дренирована, она опорожняется, затем рубцуется. Неадекватное дренирование приводит к формированию свища. В некоторых случаях, при небольших размерах абсцесса, исходом его может стать фиброз гнойной полости с последующим формированием рубцовой ткани.
Адекватное, своевременное лечение неосложненных абсцессов, как правило, позволяет надеяться на благоприятный исход заболевания.
Дифдиагностика с бронхоэктатической болезнью
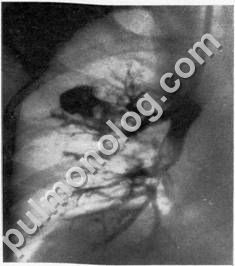
Рис. 15. Кистовидные бронхоэктазы в верхней доле правого легкого (бронхограмма).
Следует иметь в виду, что при туберкулезе легких, а также после его затихания или излечения бронхи деформируются. В таких случаях при бронхографии, преимущественно в зоне основного патологического процесса, можно обнаружить умеренно выраженное цилиндрическое или мешотчатое расширение сегментарных, субсегментарных и мелких бронхов. Но при этом большей частью отсутствуют характерные клинические симптомы бронхоэктатической болезни: больные не выделяют в большом количестве мокроту; у них реже бывают легочные кровотечения; концевые фаланги их пальцев обычно не изменены, физические симптомы более скудные
Дифдиагностика с нагноившейся кистой легкого
Значительно чаще принимают за кавернозный туберкулез кисту легких. Достаточно указать, что из 118 таких больных, наблюдавшихся И. А. Зворыкиным (1959), у 64 был поставлен диагноз кавернозного туберкулеза и они длительно лечились в санаториях и других противотуберкулезных учреждениях. В подобных случаях обычно безуспешно применяют туберкулостатическую терапию, искусственный пневмоторакс, пневмоперитонеум, френикоалкоголизацию (В. X. Бодарев, 1961). Между тем ряд клинико-рентгенологических признаков позволяет установить природу процесса.
Непаразитарные кисты легких бывают истинными и ложными. Первые большей частью врожденного характера и возникают как аномалия развития органов дыхания в утробном периоде или после рождения. Приобретенные, или ложные, кисты возникают на почве бронхоэктатических изменений, после коревых, коклюшных или стафилококковых пневмоний, абсцесса, травмы, при излечении туберкулезной каверны и т. д. Большие воздушные полости могут образовываться также в результате прогрессирующей эмфиземы и дистрофии легочной ткани.
Кисты бывают одиночными (солитарными) или множественными (поликистозное легкое). Одни из них сообщаются с бронхами, другие отшнурованы от них. Заболевание нередко протекает без осложнений, и в этих случаях длительное время могут отсутствовать клинические симптомы или они нерезко выражены. Таких больных, главным образом детей, подростков и людей молодого возраста, обнаруживают при рентгенологическом контроле. При физическом исследовании определяют небольшое притупление перкуторного тона с тимпаническим оттенком, ослабленное дыхание, иногда выслушивают непостоянные мелкие или среднепузырчатые влажные хрипы, исчезающие при глубоком дыхании. При образовании клапанного или вентильного механизма в дренирующем бронхе и повышении давления в кистозной полости она значительно увеличивается в размере. При этом появляются одышка, цианоз, боли в груди, а иногда возникают нарушения гемодинамики и тяжелое удушье.
Если киста осложняется неспецифической инфекцией, то появляются субфебрильная или фебрильная температура, кашель с выделением слизисто-гнойной мокроты, кровохарканье, нейтрофильный лейкоцитоз. Рентгенологически при этом в кисте появляется уровень жидкости, а по периферии — зона перифокального воспаления. Эти признаки нередко дают повод для установления диагноза деструктивного туберкулеза легких. Тог же диагноз иногда ставят у больных с множественными кистами легких, осложненными вторичной инфекцией. Между тем ряд клинических данных позволяет избежать такого ошибочного заключения. Прежде всего следует учесть, что истинные кисты выявляются уже в детском возрасте и, несмотря па значительные размеры, а иногда и на поражение всего легкого, они нередко не отражаются отрицательно на общем состоянии больного. При этом в мокроте отсутствуют микобактерии туберкулеза и эластические волокна. Вместе с тем при осложненных кистах может произойти их прорыв в плевральную полость с последующим образованием пневмоторакса и пиопневмоторакса. При туберкулезе легких такое явление в настоящее время наблюдается довольно редко.
Важно правильно оценить рентгенологически определяемые изменения в легких. Солидарная киста, которая может быть различной величины, имеет гладкую, тонкую, равномерную по толщине, резко очерченную стенку. В толще ее и по периферии нет очагов. Эти особенности наиболее отчетливо выявляются при томографии, при которой отмечаются оттеснение и раздвигание окружающих кисту бронхов и сосудов. При больших баллонообразных кистах, в которых вследствие вентильного механизма давление резко повышается, наблюдается феномен, описанный в 1943 г. А. Е. Прозоровым: при выдохе органы средостения смещаются в противоположную кисте сторону, при задержке дыхания киста несколько уменьшается, а средостение возвращается в исходное положение.
Неосложненные множественные кисты имеют вид неравномерных но величине, преимущественно округлой или овальной формы тонкостенных полостей. При этом в легочной ткани не обнаруживаются инфильтративные и очаговые изменения. Отсутствуют массивный пневмосклероз и плевральные изменения. При бронхографии такие полости в отличие от одиночных кист могут заполняться контрастным веществом. При инфицировании кист в них появляется горизонтальный уровень жидкости. Все эти признаки позволяют отличить воздушные кисты от туберкулезных каверн (рис. 16).
Рис. 16. Нагноившаяся киста в левом легком.
Дифдиагностика с туберкулезной каверной
Дифдиагностика с микотическими нагноениями
Воспалительные и деструктивные изменения в легких могут образоваться при грибковых заболеваниях, в частности при кандидамикозе. При лечении антибиотиками, чаще всего пенициллином, биомицином, левомицетином, отчасти стрептомицином по поводу различных инфекционных и воспалительных процессов у больных с пониженной сопротивляемостью организма, в особенности у детей и лиц пожилого возраста, нередко развивается дрожжевая пневмония. Она проявляется сильным кашлем с отделением скудной слизистой мокроты, иногда с примесью крови. Одновременно отмечаются фебрильная или гектическая температура, значительная одышка, цианоз, адинамия. В легких у одних больных прослушивается много сухих и влажных мелкопузырчатых хрипов, у других, несмотря на обширные изменения, эти симптомы скудные или даже отсутствуют.
Рентгенологически при кандидамикозе легких вначале обнаруживают интерстициальные изменения в виде перибронхита, расширения корней легких, а затем рассеянные очаги и фокусы, которые иногда сливаются и быстро распадаются. При этом образуются отдельные и множественные полости иногда с жидким содержимым и возникает реактивное воспаление плевры. В таких случаях в мокроте и в культуре из нее находят дрожжевые грибы и нити мицелия Candida albicans. Одновременно определяются положительные реакции агглютинации и связывания комплемента с дрожжевыми антигенами (титр 1: 360 и более), а также кожные аллергические пробы. В гемограмме отмечаются значительный лейкоцитоз, левый сдвиг иейтрофилов до миелобластов, лимфопения, иногда эозинофилия, СОЭ резко ускорена. После отмены антибиотиков и назначения нистатина или леворина процесс часто ликвидируется. При этом сравнительно быстро исчезают воспалительные изменения в легких, а па месте полостей распада остается неравномерный склероз. Все эти клинико-рентгенологические особенности и динамика процесса позволяют отличить кандидоз от деструктивного туберкулеза легких.
Дифдиагностика с полостными формами рака

Рис. 17. Распадающийся периферический рак в левом легком
При прогрессировании полостной формы рака легкого клиническая картина характеризуется часто наличием выраженных симптомов интоксикации, постоянными болями в груди, выделением мокроты с примесью крови. В мокроте или в смывах из бронхов можно обнаружить опухолевые клетки.
Дифдиагностика с эмпиемой плевры
Абсцесс легкого, абсцедирующие пневмонии, особенно при наличии нескольких полостей, очень часто представляют значительные трудности при дифференциальной диагностике с острой эмпиемой плевры из-за схожести клинической и рентгенологической картины. Решающее значение в дифференциальной диагностике имеет бронхография: оттеснение бронхиальных ветвей, их деформация характерны для эмпиемы плевры, а обрыв их у полости свидетельствует об абсцессе легкого.
При профилактической флюорографии полостные изменения в легких выявляются редко. Прежде всего следует исключить туберкулез легких. Поэтому клинико-рентгенологическое исследование таких больных должно проводиться только в противотуберкулезном учреждении. Деструктивные изменения, протекающие с выраженной клинической симптоматикой и выявляемые при диагностической флюорографии, чаще обусловлены абсцедирующей пневмонией или нагноившейся кистой. Полостная форма рака длительное время может иметь инапперцептное течение, поэтому нередко выявляется при проверочной флюорографии и диагностируется в противотуберкулезном учреждении. Воздушные неосложненные кисты имеют характерную рентгенологическую картину и легко распознаются уже в флюорографическом кабинете. Совершенно своеобразная картина наблюдается, когда в пре-формированной легочной полости поселяется гриб — чаще всего Aspergillus fumigatus. Образуется так называемая аспергиллема (мицетома). Непросто иногда бывает отличить от туберкулезной каверны и участок бул-лезной эмфиземы. Реже ошибаются врачи, принимая за внутрилегочную полость диафрагмальную грыжу.
Абсцесс легкого. Абцесс — Это полость, заполненная гноем и отграниченная от окружающих тканей пиогенной мембраной. В легочной ткани абцесс развивается как осложнение пневмонии, реже — в результате заноса инфекции лимфогематогенным путем или с инородным телом. Острым называют быстро развивающийся абсцесс, сопровождающийся резко выраженными местными воспалительными изменениями и нарушением общего состояния. В первой фазе — расплавления легочной ткани и формирования полости — .клиническая картина соответствует острой пневмонии с фебрильной температурой, обильными потами, высокой СОЭ (до 40—60 мм/ч) и лейкоцитозом со сдвигом лейкоцитарной формулы влево. У большинства больных наблюдается кашель с мокротой. Во второй фазе прорыв абсцесса в бронх сопровождается отделением зловонной гнойной мокроты, после чего температура снижается.
Медленно протекающий абсцесс при маловыраженных общих и местных симптомах гнойного воспаления и с давностью заболевания свыше 3 мес считается хроническим. Именно хронический абсцесс труднее всего дифференцировать от инфильтративного туберкулеза в фазе распада и полостной формы рака. При этих заболеваниях сходны возрастно-половая структура (чаще всего болеют мужчины в возрасте старше 40 лет), локализация и форма поражения (солитарное затемнение в верхней доле, несколько чаще справа). Уровень жидкости, характерный для острого абсцесса, при хроническом встречается значительно реже, почти с той же частотой, как в раковой или туберкулезной полости. Чем больше и неравномерней толщина стенок полости, тем больше вероятность абсцесса или рака и меньше — туберкулеза.
Наши наблюдения не совпадают с данными тех авторов, которые считают, что при абсцессе чаще, чем при туберкулезе, удается контрастировать полость при подведении к ней катетера во время бронхографии. С помощью управляемого катетера конструкции А. А. Криштафович'а нам, как правило, удается ввести контрастное вещество в полость при любом из двух анализируемых заболеваний. Мы пользуемся этим для получения промывной жидкости непосредственно из полости с дальнейшим цитологическим и бактериологическим ее исследованием. Это методика высоко информативна, но требует от рентгенолога определенного навыка. Проводимые таким методом бронхографии или, точнее, трансбронхиальные кавер-нографии показали, что туберкулезная каверна, так же как и абсцесс, может дренироваться сразу несколькими деформированными бронхами. Внутренние и наружные стенки абсцесса на томограммах могут представляться и ровными, и неровными. Секвестры в абсцессах могут выглядеть так же. как казеоз в каверне. Поэтому при стойком отсутствии бацилловыделения больным с полостью в легком следует провести пробную интенсивную неспецифическую терапию. При отсутствии эффекта от нее применяют инвазивные методы диагностики — трансбронхиальные и трансторакальные. Исключив рак, следует приступать к интенсивной противотуберкулезной терапии.
Большую помощь в дифференциальной диагностике деструктивного туберкулеза, полостного рака и хронического абсцесса может оказать ретроспективное изучение флюорограмм. Для полостной формы рака на флюоро-грамме, произведенной примерно за год до выявления заболевания, характерными являются те же изменения, что и при обычном периферическом раке: маленькое округлое образование или неравномерной толщины полоски. На месте туберкулезной полости можно обнаружить группу очагов или инфильтрату на месте абсцесса — неизмененную легочную ткань или умеренный локальный фиброз. И, наконец, на месте нагноившейся воздушной кисты — тонкостенную кольцевидную тень.
Полостная форма периферического рака. Каверна как первое проявление периферического рака легкого наблюдается примерно у 2—3 % больных, хотя участки деструкции в опухолевых узлах встречаются значительно чаще — у 10—12 % больных. Описывают распад и в центрально расположенных опухолевых узлах, но о частоте таких явлений в литературе сведений нет. Некоторые авторы вообще отрицают подобную возможность. Причиной развития участков деструкции в опухоли и раковой каверны является центральный ишемический некроз опухолевой ткани, который сводит к нулю результаты пункционной биопсии, если игла попадает не в край, а в центр округлого образования. Появление и величина участка деструкции в опухоли не зависят ни от ее размеров, ни от длительности существования. Чаще распад наблюдают при плоскоклеточном и недифференцированном раке. Обследование больного с раковой каверной в легком, как правило, проводится в противотуберкулезном диспансере, потому что при выявлении полости в легком прежде" всего следует исключить туберкулез, так же как при выявлении округлого образования, долевого и сегментарного затемнения или увеличения одного из корней легких прежде всего необходимо исключить рак. Дифференциальная диагностика проводится в стационаре, особенно при отсутствии клинических признаков абсцесса или выделения с мокротой микобактерий туберкулеза. Среди части врачей распространено ошибочное мнение, что раковая каверна в легком — это признак осложненного, инкура-бельного течения опухолевого процесса. На самом деле раковая каверна при плоскоклеточной форме опухоли является таким же показанием к срочному хирургическому лечению, как и любая периферическая карцинома без признаков отдаленного метастазирования. Поэтому промедление при проведении дифференциальной диагностики может роковым образом сказаться на судьбе больного.
Клинические и лабораторные признаки раковой каверны те же, что и при других формах периферического рака легкого. Это, прежде всего, мужской пол, возраст старше 40 лет, неосознанное, не заметное для больного начало заболевания, прогрессирование изменений в легких по данным ретроспективного изучения флюорограмм и в период между выявлением патологических изменений и госпитализацией больного, отрицательные проба Манту с 2ТЕ и серологические реакции с туберкулезным антигеном, стойкое повышение уровня фибриногена в сыворотке крови. Очень важными являются результаты рентгенологического исследования. Чем шире и неравномерней стенка полости, тем более вероятна злокачественная природа процесса. Выделяют 3 варианта рентгенологических проявлений полостной формы рака легкого. Первый, наиболее известный в клинической практике,— периферическая опухоль с распадом. Обычно это крупное образование, неправильной округлой формы с частично резкими, а на отдельных участках — нерезкими, бугристыми или лучистыми контурами. При отторжении участков некроза опухолевой ткани через дренирующий бронх образуется полость, внутренние контуры которой имеют неровные бухтообразные очертания с бугристыми выступами. Форма полости может длительно сохраняться несмотря на заметное увеличение размеров округлого образования. Жидкость в такой полости мы ни разу не наблюдали. Второй, более редкий, вариант полостного рака встречается при значительном разрушении центральной части опухоли. При этом на рентгенограмме на фоне практически неизмененной легочной ткани определяется полость с резкими наружными и внутренними контурами. Контур внутренней стенки обычно волнистый. Нередко наблюдается жидкость в полости. Характерным признаком для полостной формы рака считается стабильно существующее секвестрообразное утолщение на одном участке внутренней стенки, в то время как при туберкулезе и абсцессе такие утолщения весьма изменчивы в течение нескольких дней. Третий вариант — рост раковой опухоли из стенки туберкулезной каверны, остаточной полости абсцесса или воздушной кисты легкого был известен уже в конце 19 в., но до сих пор встречается редко. Диагноз устанавливают на основании быстрого утолщения одной из стенок полости и прогрессирующего роста секвестроподобного образования внутренней стенки, постепенно заполняющего полость. При этом отмечаются клинические симптомы — кашель, кровохарканье, субфебрильная температура, увеличение СОЭ.
При центральном раке иногда наблюдаются нагноения полости в зоне нарушения вентиляции. Эти полости никогда не имеют признаков, свойственных полостной форме прнферического рака. Применение неспецифической антибактериальной терапии в этих случаях приводит к частичному рассасыванию воспалительных изменений и закрытию полости, что может стать причиной диагностической ошибки. Следует отметить, что при полостной форме рака обнаружение у больного в легких следов перенесенного туберкулеза нередко приводит к неоправданно длительной противотуберкулезной терапии. В этих случаях пробный курс специфического лечения должен быть интенсивным, но кратковременным — не более 2—3 нед.
При полостной форме рака дренирующий бронх, как правило, заполнен отторгающимися некротическими массами. Поэтому при бронхографии обнаруживают культю бронха, такую же, как при обычном периферическом раке без заметных деформаций остальных бронхиальных ветвей, в то время как при туберкулезе и длительно существующем абсцессе наблюдаются признаки деформирующего бронхита различной степени выраженности вплоть до мелких бронхоэктазов. Ввести контрастное вещество в раковую каверну обычно не удается. При аспирационной биопсии иногда в смывах находят раковые клетки, но более надежным диагностическим методом является пункционная трансбронхиальная или трансторакальная биопсия стенки полости под контролем рентгенотелевидения.
Кисты легких. Кистой называется патологическая полость в органе стенка которой образована фиброзной тканью и изнутри выстлана эпителием или эндотелием. Если стенка полости не выстлана эпителием, то такую кисту называют ложной. Кисты легких непаразитарного происхождения возникают в связи с пороками развития органов дыхания, а также на почве деструктивных туберкулезных и неспецифических воспалительных процессов и травм От туберкулезной каверны (кавернозного туберкулеза) обычно приходится дифференцировать одиночные кисты, как ложные постпневмонические и посттуберкулезные, так и истинные — преимущественно врожденные. Необходимость в дифференциальной диагностике чаще всего возникает после нагноения кисты, вызванного воспалительным процессом в легком или бронхах. До этого солитарные кисты, за исключением гигантских, ничем себя не проявляют ни клинически, ни рентгенологически, и только при ретроспективном изучении флюорограмм, в особенности при их фотоувеличении, можно на месте получившей рентгенологическое отображение полости обнаружить тонколинейную овальную или полуовальную тень. В остальном рентгенологические и клинические проявления нагноившейся кисты мало чем отличаются от картины абсцесса легкого. Отличать кисту от абсцесса и туберкулезной каверны необходимо для правильного выбора метода лечения и определения показаний и сроков для хирургического вмешательства. Рассчитывать на полное исчезновение кисты без операции не приходится, так как киста обладает хорошо выраженной стенкой. В то же время периодические воспаления и нагноения кисты ведут к развитию пневмосклероза и бронхоэктазов в окружающей легочной ткани. Рентгенологические признаки неосложненной воздушной кисты хорошо известны. Это — тонкостенная полость с ровными резкими внутренними и наружными контурами, расположенная среди неизмененной легочной ткани. Ложные кисты также проявляются в виде тонкостенных полостей, но форма их чаще бывает неправильной, с множественными выступами и карманами, иногда перегородками внутри. Стенки полости имеют неравномерную толщину, внутренние их контуры ровные, а наружные — неровные. В окружающей ткани наблюдаются фиброзные изменения.
Ампулированные бронхоэктазы. Это колбовидные расширения бронха на ограниченном участке. Если ширина их свыше 0,5 см, то на томограмме ампулированные бронхоэктазы могут выглядеть, как изолированные полости
От воздушных кист при кистозной дисплазии легкого и бронхоэктазов приходится дифференцировать буллезную эмфизему. При этом во многих случаях отличить полости дегенеративно-дистрофического происхождения друг от друга и выделить среди них у больного туберкулезом специфическую каверну практически невозможно. В этих случаях окончательно разрешить все сомнения может только бактериовыделение либо гистологическое исследование резецированного препарата легкого.
Одиночные или множественные полости в легких встречаются при гра-нулематозе Вегенера. В этих случаях правильный диагноз устанавливают на основании сочетанного поражения ушей, носа, горла, почек, легких и подтверждают биопсией.
Аспергиллема (аспергиллезная мицетома) — это плотное сплетение мицелия (биссус) плесневого гриба, поселившегося в преформированной легочной полости — воздушной кисте, очищенной туберкулезной каверне или ложной кисте. Главной особенностью аспергиллемы является прослойка воздуха между биссусом и стенкой полости. Биссус иногда частично прикреплен к стенке полости, а иногда свободно лежит в ней, перемещаясь при изменении положения тела. Это перемещение удается зафиксировать томогра-фически. Иногда грибы из рода Aspergillus поселяются в жидкости, заполняющей ретенционную кисту, но такое образование аспергиллемой не называют. Аспергиллема — в настоящее время нередкое заболевание. О ее существовании нужно помнить, знать ее характерную рентгенологическую картину и своевременно решать вопрос о необходимости хирургического лечения больного, особенно при клинических проявлениях заболевания — кровохарканьи, похудании, повышенной температуре тела.
Читайте также:


