Разрыв легкого при туберкулезе

Хронические, деструктивные формы туберкулеза легких опасны развитием ряда осложнений, которые поражают не только легкие, но и верхние дыхательные пути, сердце, внутренние органы и нарушают метаболизм. Последствия туберкулеза объединяются в группы специфических и неспецифических осложнений, с описанием которых можно ознакомиться в данной статье.
Классификация
Прогрессирующее течение туберкулеза на фоне неэффективного лечения, несоблюдения режима химиотерапии, при снижении общей сопротивляемости организма неминуемо приводит к развитию неблагоприятных последствий. Общая характеристика специфических и неспецифических осложнений при туберкулезе органов дыхания заключается в общности поражения различных органов и систем, инициированного длительным патологическим процессом в легких.
Специфические осложнения присущи исключительно туберкулезному поражению легких, к ним относят:
- Плеврит – воспаление плевральных листков.
- Эмпиема – туберкулезное нагноение плевральной полости (скопление гноя).
- Туберкулез верхних дыхательных путей и полости рта как результат распространения микобактерий на смежные анатомические области.
- Диссеминированный туберкулез – распространение палочек Коха из легочных очагов в различные органы и здоровые соседние участки легких.
- Легочно-сердечная недостаточность – вовлечение малого круга кровообращения и сердца в патологический процесс.
- Легочное кровотечение и кровохарканье – результат разрушения мелко- и крупнокалиберных сосудов легких при деструктивных формах туберкулеза.
- Спонтанный пневмоторакс – коллапс легкого ввиду разрыва каверны или буллы.
- Формирование свищевых ходов.
- Абсцесс – гнойное расплавление тканей, отграниченное соединительнотканной капсулой.
- Амилоидоз – поражение внутренних органов вследствие нарушения белкового обмена.
- Почечная недостаточность – следствие хронической интоксикации и гипоксии.
Неспецифические осложнения при туберкулезе легких включают ряд патологий, которые также могут встречаться и при других заболеваниях легких (рак, микоз, ХОБЛ и др.). Их объединяет прогрессирующее поражение тканей легких, вовлечение в процесс кровеносных сосудов и сердца, других органов.
Типичным осложнением первичного туберкулеза является кровохарканье. Это явление представляет собой присутствие в мокроте, а также в слюне прожилок крови или небольшого ее количества, как свежей, так и свернувшейся. Появление в клинике туберкулеза кровохарканья характерно для стадии распада легочной ткани, которая пронизана кровеносными сосудами. Данный симптом присущ вторичным формам туберкулеза: прогрессирующему инфильтративному (с деструкцией), кавернозному, фиброзно-кавернозному, цирротическому.
Причиной появления крови в мокроте является разрушение стенок кровеносных сосудов в области, где легочная ткань подвергается казеозному некрозу и последующему распаду. В зависимости от калибра пораженного сосуда возникает кровохарканье, которое постепенно усиливается и сменяется профузным легочным кровотечением. Последнее способно возникнуть спонтанно, без предшествующего кровохарканья.
Кровохарканье беспокоит больного на протяжении нескольких месяцев, кровотечение появляется резко и является неотложным состоянием.
О легочном кровотечении свидетельствует откашливание значительного количества крови одномоментно, постоянно или с небольшими перерывами. Кожные покровы при этом становятся бледными, кожа покрывается испариной, появляется чувство сдавления в груди, кашель с клокотанием в гортани.
- Малые кровотечения (до 100 мл). Проявляются одышкой до 24 дыханий в минуту, учащением пульса до 85 ударов, нормальным давлением.
- Средние (до полулитра). Клинически проявляются одышкой до 26 дыханий в минуту, тахикардией до 96 ударов, снижением давления ниже 100 мм рт. ст.;
- Профузные (более 500 мл). Характерна одышка до 30 дыханий в минуту, тахикардия до 115 ударов, артериальное давление снижается до 90 мм рт. ст., резко снижается количество эритроцитов и гемоглобина.
Установлено, что кровотечение чаще развивается у мужчин среднего и пожилого возраста. Через рот или нос, с мокротой при кашле выделяется алая или темная кровь, она не свертывается и пенится.
Причиной летального исхода считается асфиксия, а также осложнения кровотечения (аспирационная пневмония, легочно-сердечная недостаточность).
Туберкулез – очень опасная заразная болезнь, вызванная палочкой Коха, может затронуть, как легкие, так и кишечник, и кости с суставами. При жалобах пациента на дыхательную или сердечную недостаточность, кашель, хрипы в легких, чаще всего предполагается не туберкулез, а хронический обструктивный бронхит, в результате чего теряется драгоценное время. Однако очень важно поставить правильный диагноз как можно быстрее, так как из-за ошибок врачей и невнимательности пациентов часто начинаются осложнения туберкулеза легких.
Если возникли сомнения, необходимо немедленно сделать флюорографию и сдать на анализ как минимум 2 пробы утренней мокроты.
Следует знать точные симптомы туберкулеза, чтобы не спутать его с другими опасными болезнями:
хрипы в легких,- повышенная утомляемость,
- непроходящий насморк,
- кашель с мокротой,
- повышенная потливость, особенно ночью,
- всегда повышенная температура тела около 37 градусов,
- боли в груди и затрудненное дыхание.
- Последствия первичной формы недуга
- Вторичный туберкулез и риски для здоровья
- Посттуберкулезный период
Последствия острого и хронического туберкулеза
Осложнения при туберкулезе могут развиваться как при хронической, так и при острой форме. Их появление зависит от множества факторов, основными среди которых считается степень иммунной защиты организма больного, а также качество и полнота принимаемого лечения. При диагнозе туберкулез последствия могут быть следующими:
Развившаяся при туберкулезе сердечная недостаточность возникает как следствие хронической формы болезни. Даже при благоприятном течении недуга часто возникает данная патология. При таком состоянии требуется парентеральное введение туберкулостатиков, так как плохое кровообращение нарушает абсорбцию медикаментов из желудочно-кишечного тракта.- Легочное сердце. Причиной патологии является нарушение внешнего дыхания, в частности – гипертензия малого круга кровообращения. Встречается довольно часто у 75% больных хроническим туберкулезом. Вылечить легочное сердце можно с помощью оксигенотерапии, которая уменьшает развитие одышки, и специально прописанных средств. Это могут быть бронхолитики, диуретики, медикаменты для восстановления инотропной функции сердца и тонуса сосудов, нормализации обменных процессов в миокарде.
Вентиляционная недостаточность. Обнаруживается с помощью пневмотахографии или спирографии форсированного выдоха. С помощью этих обследований можно оценить состояние диффузной способности легких, их растяжимости, выявить, какова равномерность вентиляции и объем органа. Причиной возникновения также является нарушение внешнего дыхания.

Это поможет вовремя скорректировать дыхательные функции, избежать инвалидности, уменьшить побочную реакцию на лекарства и не дать развиться блокированным или раздутым кавернам. Такое осложнение имеется почти у 2/3 больных туберкулезом и часто сопровождается хроническим бронхитом. Своевременная диагностика легких, избавит человека от приема ненужных и опасных для него бронхолитиков. Для лечения дыхательной недостаточности понадобится кислородотерапия, прием лекарств, которые стимулируют дыхание и расширяют бронхи.
Кровохаркание и кровотечение в легких. Возникают из-за разрыва мелких или крупных сосудов. Причинами могут быть бронхит, цирроз легких. За день при кашле выделяется около 50 мл крови, а при кровотечении, около 100 мл за раз.
Кровотечение начинается от разрыва крупных сосудов и нередко влечет за собой смертельный исход от удушья, так как все бронхи и трахеи заполняются кровяной жидкостью. После остановки кровотечения нужен ряд мероприятий для диагностики и лечения аспирационной пневмонии, а также контроль АД, прием гипотензивных средств и медикаментов, снижающих давление в сосудах. Назначается повторная рентгенография и анализы крови.
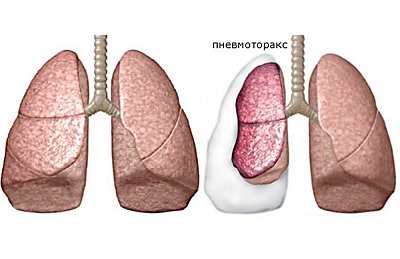
Спонтанный пневмоторакс. Возникает всегда внезапно, больные резко чувствуют острую боль в груди, отдающую в руку или шею. Происходит такое осложнение из-за разрушения тканей легких при кавернозном туберкулезе (во время пневмоторакса в плевральную полость попадает воздух). Необходима срочная госпитализация, обследование на точное выявление пневмоторакса с помощью рентгена. Больному вводят порцию морфина гидрохлорида, с целью уменьшить боль и кашель, затем, если состояние не улучается, проводят пункцию с аспирацией газа.
Осложнения в зависимости от вида заболевания и проведенной терапии
Туберкулез может быть первичным и вторичным. При первом виде микобактерии попадают организм неинфицированных людей, во втором случае инфекция начинает развиваться в организме уже переболевшего и успешно выздоровевшего человека.
Последствия туберкулеза этих форм несут разной степени опасность для организма больного, причем именно вторичный туберкулез часто заканчивается летальным исходом. Стоит сказать, что даже успешная терапия туберкулеза после лечения способна принести ряд осложнений, которые также несут человеку большую опасность.
Осложнения первичного туберкулеза могут быть следующие:
Плеврит – туберкулез внутригрудных лимфатических узлов, при котором происходит поражение плевры. Может сопровождаться острыми болями в груди, повышением температуры, рвотой, происходит это при высокой туберкулиновой чувствительности. При низкой чувствительности, болезнь протекает с маловыраженными симптомами.- Лимфогенная диссеминация – протекает бессимптомно. Приводит к появлению новых очагов туберкулеза.
- Ателектаз – спадание доли легкого. Появляется из-за бронхоспазмов, давления лимфатического узла на стенку бронха. Необходимо начать лечение туберкулеза как можно раньше с помощью антибактериальных медикаментов и протеолитических ферментов. Иногда делают бронхоскопию для удаления мокроты.
- Туберкулез бронхов – развивается из-за перехода инфекции с лимфатического узла на бронхи.
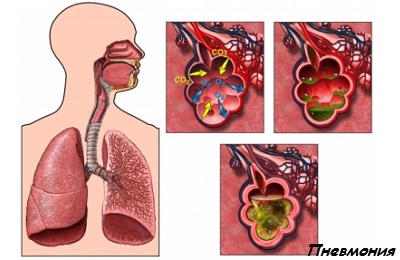
Начинается болезнь с острыми симптомами – высокая температура, озноб, влажные хрипы, боль в груди, бронхиальное дыхание, одышка. За 7 недель пневмония может унести жизнь человека. Применяют симптоматическое, антимикобактериальное лечение. Однако полностью излечить болезнь не удастся, так как в легком останутся каверны, поэтому необходимо провести операцию по резекции доли или всего легкого.
Осложнение вторичного туберкулеза несколько отличается от первичного. Обычно им болеют уже взрослые люди, у которых с детства сохранились микобактерии туберкулеза, так называемый заживший первичный аффект.
-
Из-за разрыва каверн и попадания ее в плевральную полость, могут возникнуть плеврит и пневмоторакс.
Из-за кровотечения по причине разрыва крупного сосуда, особенно периодически повторяющегося, может начаться анемия, которая повлечет за собой смерть. При этом заболевании нарушается кислотно-щелочной баланс в организме, происходит гипоксия.
В случае благоприятного исхода развивается кислородное голодание и нарушается дыхательная функция. В случае своевременной госпитализации в первую очередь делают переливание искусственной крови (например, Желатиноль). Если человек находится в состоянии шока, вводится Преднизолон, Гепарин для снижения тромбоза, его подключают к аппарату увлажненного кислорода.
Стоит заметить, что у мужчин изменения в легких после туберкулеза проявляются в большом количестве случаев, чем у женщин. После комплексного лечения: химиотерапии, гигиенодиетического режима, операции возможны самые разные последствия.
Так, при лечении химиотерапией, можно достигнуть как положительных результатов, так и негативных – повреждение сосудов, разрушение печени, нарушения работы ЖКТ. Последствия после лечения от туберкулеза делятся на аллергические и токсические.
К аллергическим относят:
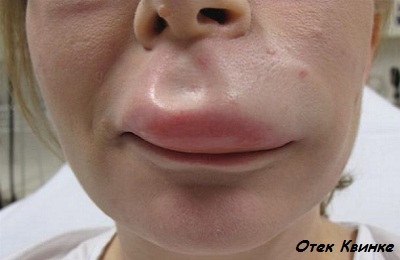
анафилактический шок,- отек Квинке,
- аллергию,
- изменения на коже,
- гипертонию.
Токсические побочные эффекты делят на 4 подвида:
- нейротоксические,
- гематотоксические,
- гепатотоксические,
- нефротоксические,
Вследствие этих осложнений начинается нарушение функций органов слуха, зрения, целых систем в организме. После операций необходимо проходить курортно-санаторное восстановительное лечение в течение довольно долгого времени (около 3 месяцев), чтобы посттуберкулезные изменения не затронули организм, и не возникло обострение туберкулеза.
Туберкулез – очень серьёзное заболевание, возникновение которого может привести к развитию целого ряда осложнений.
Кровохарканье и легочное кровотечение
Кровохарканье и легочное кровотечение наблюдаются в основном при деструктивных формах туберкулеза, бронхоэктазах, прикорневых очагах склероза. Особенно часто это осложнение отмечается у больных с циррозом легких.
Все кровохарканье и кровотечения делят на истинные и ложные (псевдокровохарканья). При истинных кровь выделяется непосредственно из легких, а при ложных — из носоглотки, десен, пищевода, желудка. Ложное кровохарканье возникают не во время кашля.
Источником кровохарканья (кровотечения) могут быть легочные и бронхиальные сосуды. Примерно 95% крови в легкие поступает системой легочной артерии, а 5% — бронхиальными артериями. Легочное кровотечение, как правило, возникает именно из бронхиальных сосудов.
По интенсивности выделения крови различают:
Кровохарканье — это откашливание крови отдельными плевками, сгустками или прожилок крови с мокротой. За сутки выделяется около 50 мл крови. Во время кровотечения больной откашливает одновременно 50-100 мл крови. Легочное профузное кровотечение возникает вследствие разрыва крупных сосудов и очень часто заканчивается смертью от удушья (асфиксии) вследствие заполнения бронхов и трахеи сгустками крови.
По количеству одновременно выделенной крови легочные кровотечения делятся на малые (до 100 мл), средние (от 100 до 300 мл), крупные (более 300 мл).
Патогенез. Кровохарканье и легочное кровотечение могут возникать двумя путями:
- нарушение проницаемости мелких сосудов и капилляров легких, обусловленное специфическими воспалительными изменениями в легких, воздействием токсических веществ на стенку сосудов;
- нарушение целостности сосудов, то есть происходит разрыв сосудов. Причиной этого является язва или механический разрыв стенки крупного сосуда, которая часто изменена по типу аневризматических или варикозных узлов.
Факторы, способствующие возникновению кровохарканье и легочного кровотечения:
- Повышение давления в сосудах малого круга кровообращения;
- Нарушение свертывания крови;
- Повышение фибринолитической активности крови;
- Повышение проницаемости стенок сосудов.
Основными признаками кровохарканья, легочного кровотечения являются:
- Кровь из легких выделяется при кашле;
- Кровь имеет ярко-красный цвет;
- Кровь пенистая.
Следует помнить, что кровь, прежде чем выделиться из легких наружу, должна пройти путь через бронхи, трахею, гортань и попасть в ротовой полости. Этот путь кровь может преодолеть только при наличии кашлевых толчков. Вот почему не существует легочного кровохарканья и кровотечения без кашля.
Локализацию источника кровохарканье или кровотечения устанавливают на основании анамнестических данных, аускультации, перкуссии и рентгенологического исследования. Как правило, кровотечение происходит из легкого, в котором обнаруживают деструктивные изменения. Больные часто сами определяют источник кровотечения. При пальпации кожа половины грудной клетки на стороне кровотечения теплее, может ощущаться перемещения кровяных сгустков. Важнейшее значение для определения источника кровотечения, кроме рентгенологического исследования, имеет бронхоскопия. Источником кровохарканье и легочного кровотечения является полости распада, каверны, очаги фиброза, цирротические изменения.
Дифференцировать кровохарканье и легочное кровотечение нужно от кровохарканья и кровотечения из пищевода, желудка, носоглотки. Кровотечение из носа характеризуется выделением темной крови без кашля, которая стекает по задней поверхности глотки. Кровотечение из расширенных вен пищевода начинается внезапно, имеет профузный характер. Кашель отсутствует. При этом у больных диагностируется цирроз печени. Кровь из желудка выделяется при рвоте, темного цвета, имеет вид "кофейной гущи" (за счет примесей содержимого желудка). Иногда, при свертывании крови в желудке, рвотные массы имеют темные сгустки. При кровотечении из язвы желудка наблюдается большое кровотечение с выделением неизмененной крови с рвотными массами. Кроме того, легочное кровотечение обычно меньше по сравнению с желудочным.
Лечение. Гемостатическое лечение должно быть направлено, прежде всего, на болезнь, которая вызвала кровохарканье и легочное кровотечение, то есть туберкулезом легких и на основные факторы возникновения легочного кровохарканья или кровотечения. Больному создают условия максимального физического и психического покоя. В постели больной должен находиться в положении полусидя, что улучшает откашливание мокроты и сгустков крови, накопленных в дыхательных путях. Возможны незначительные активные и пассивные движения во время медицинского обследования (аускультация, рентгенография с помощью передвижного аппарата). Если кровохарканье умеренное, то полный физический покой не обязателен.
У больных туберкулезом значительную роль имеет гипотензивная терапия, которая может способствовать даже большему гемостатическому эффекту, чем лечебное действие препаратов, регулирующих свертывающей системе крови. Гипотензивные средства можно разделить на препараты быстрого и замедленного действия. Назначение препаратов для снижения давления в сосудах легких зависит от объема кровопотери. Так, при кровохарканье и малой легочном кровотечении целесообразно использовать лекарственные средства замедленного действия, а при большой легочном кровотечении - быстрого действия до прекращения выделения крови.
1. Для ускоренного уменьшения давления в сосудах назначают:
• ганглиоблокаторы — пирилен (0,01 г 3 раза в день), темехин (0,001 г 2-3 раза ни день), бензогексоний (0,1 г 3-4 раза в сутки), пептамип (1-2 мл 5% раствора ) подкожно или внутривенно. Введение ганглиоблокаторов контролируют измерением артериального давления. На плечевой артерии оно не должно быть ниже 80 мм рт.ст. Также для гипотензивного эффекта применяют:
• спазмолитические средства — эуфиллин вводят внутримышечно (1 мл 24% раствора) или внутривенно (10 мл 2,4% раствора). В случае непереносимости эуфиллина вводят папаверина гидрохлорид (1-2 мл 2% раствора) внутривенно или подкожно (вызывает длительное расширение сосудов большого круга кровообращения) или гидрированный папаверин — но-шпу (2-4 мл 2% раствора) внутривенно или подкожно. При незначительном кровохарканьи назначают внутрь эуфиллин (0,1-0,2 г) и гидрированный папаверин — но-шпу (0,02-0,06 г) 2-3 раза в сутки;
• противокашлевые средства — кашель может провоцировать кровохарканье вследствие повышения давления в легочной артерии. Для прекращения или уменьшения кашля назначают бромгексин, атровента и т. д. С этой же целью назначают и атропина сульфат (1 мл 0,1% раствора) подкожно, потому что он подавляет кашлевой рефлекс, устраняет бронхоспазм и расширяет сосуды брюшной полости.
2. Для повышения свертываемости крови используют препараты в зависимости от показателей тромбоэластограммы и коагулограммы. При отсутствии этих исследований препаратами выбора являются дицинон, гемофобин, фибриноген или тромбин. Часто сочетают назначения гемофобин с фибриногеном или тромбоплазмином.
• дицинон (этамзилат натрия) — вводят 2-4 мл 12,5% раствора внутримышечно или внутривенно. Препарат участвует в формировании тромбопластина. Действие начинается через 5-15 минут при внутривенном введении и через 1-2 часа — при внутримышечном;
• фибриноген — вводят 250-500 мл внутривенно капельно. Ускоряет переход фибриногена в фибрин; начинает действовать через 30 минут. В стандартных флаконах содержится 2 г сухого фибриногена. Его растворяют в 500 мл изотонического раствора натрия хлорида или 1 г в 250 мл.
• гемофобин — назначают внутрь по 1 ст. ложке 3% раствора 3-4 раза в сутки. Также ускоряет переход фибриногена в фибрин; начинает действовать через 3-6 часов.
• тромбин — по 1-2 мг в 2 мл дистиллированной воды ингаляционным методом. Викасол целесообразно применять при нарушении протромбинообразовательной функции печени. Для остановки кровохарканья и легочного кровотечения внутримышечно вводят сульфокамфокаин (2 мл 10% раствора), который улучшает функцию дыхания и кровообращения.
3. Снижение фибринолитической активности крови. С этой целью проводят корекцию повышенной активности фибринолитических, протеазных ферментов крови, мокроты и и области воспалительного процесса в легких.
Для этого используется:
• е-аминокапроновая кислота (ингибитор фибринолиза) — вводят 5% 100 мл внутривенно капельно (действие начинается через 15-30 мин.), 5% -3-5 мл спрей (действует через 5-10 мин.);
• контрикал (трасилол), ингитрил (гордокс) (ингибитор протеолиза) — по 10 000 - 20 000 ЕД внутривенно капельно (начало дии через 30-45 мин.);
• амбен, гидрокортизон (ингибиторы гиалуронидазы) — 1% - 5 мл Амбене, 12,5-25 мы гидрокортизона вводят внутривенно струйно (препараты действуют через 10- 15 минут).
4. Уменьшение проницаемости стенки легочных сосудов достигают назначением наступление них средств:
• кальция глюконат — 10мл 10% раствора внутривенно или внутримышечно или внутрь. Кальция хлорид вводят только внутривенно (10 мл 10% раствора);
• аскорбиновая кислота — 1,0 г 3-5 раз в день.
Препараты для заместительной терапии: эритроцитарная масса 150-200 мл 2-3 раза в курс, альбумин 20% — 50 мл, 10% — 100 мл, полиглюкин (реополиглюкин, рондекс) — 400- 1200 мл, раствор бикарбоната натрия — 500- 1500 мл.
При рецидивах легочного кровотечения у больных деструктивными формами туберкулеза легких гемостатический эффект достигается внутривенным (капельно) введением лечебной смеси физиологического раствора (300-500 мл), хлорида кальция (10% -5 мл) и гидрокортизона 12,5-25 мг 1-2 раза в сутки.
Современные методы гемостатического лечения достаточно эффективны и позволяют добиться остановки кровохарканья или легочного кровотечения у 95% больных. Если гемостатическое лечение неэффективно, показано хирургическое лечение. Риск операции уменьшается в 10-15 раз, если ее проводить в период временного прекращения легочного кровотечения.
Особое внимание обращают на профилактику и лечение осложнений, возникающих во время легочного кровотечения. Первоочередной становится профилактика асфиксии вследствие закупорки дыхательных путей кровью. Положение больного должно быть полусидя, что способствует улучшению кровообращения и откашливанию крови. В тяжелых случаях отсасывают кровь из трахеи через катетер. Эффективным является проведение лечебно-диагностической бронхоскопии или интубации, дренирование бронхов и отсасывание сгустков крови. В случаях возникновения ателектаза назначают протеолитические ферменты в сочетании с противотуберкулезными препаратами.
Спонтанный пневмоторакс
Спонтанный пневмоторакс (греч. воздух + панцирь, грудь) — патологическое состояние, характеризующееся поступлением воздуха в плевральной полости при отсутствии поражения грудной клетки.
Патогенез. По механизму возникновения выделяют спонтанный и травматический пневмоторакс. Спонтанный пневмоторакс возникает при нарушении целостности висцеральной плевры, а травматический — париетальной.
Спонтанный пневмоторакс, как правило, является осложнением различных заболеваний легких. Но он может развиваться и без наличия патологического процесса в легких. Такой спонтанный пневмоторакс называется идиопатическим. В этом случае причинами спонтанного пневмоторакса может быть закупорка мелкого бронха мокротой или местный бронхоспазм. Возникает клапанный механизм в бронхах, что сопровождается повышением давления в дистальных отделах дыхательных путей. Вследствие этого альвеолы на ограниченном участке перерастягиваются, стенки их и перегородки атрофируются, и образуется буллезная эмфизема, которая затем разрывается. Травматический пневмоторакс развивается вследствие проникающего повреждения грудной клетки.
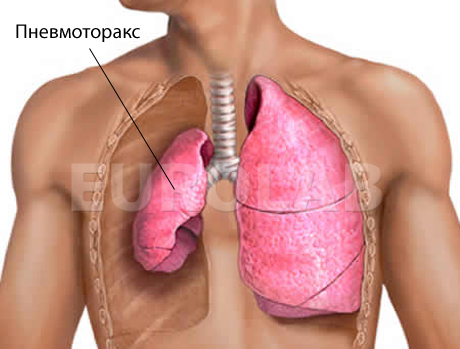
Спонтанный пневмоторакс при туберкулезе легких чаще всего возникает:
а) в результате разрыва буллезной эмфиземы легкого (при фиброзно-очаговом, хроническом диссеминированном туберкулезе легких, пневмосклерозе) или кисты легкого;
б) редко — вследствие прорыва каверны в плевральную щель.
Выделяют следующие виды спонтанного пневмоторакса:
- Открытый — воздух поступает в полость плевры на вдохе и выходит при выдохе через отверстие в висцеральной плевре;
- Закрытый — воздух попадает в плевральную полость при вдохе, но назад не получается, потому что отверстие в висцеральной плевре закрывается;
- Клапанный на вдохе воздух постоянно входит в плевральную пустоту, а на выдохе дефект в висцеральной плевре закрывается, образуя клапан. Клиника спонтанного пневмоторакса в большинстве случаев зависит от размера свободной плевральной полости, вида пневмоторакса и скорости поступления воздуха. Если плевральная полость не облитерированна, ее заполняет воздуха (распространенный пневмоторакс), резко сжимает легкое и органы средостения. Если плевральная полость ограничена (ограниченный пневмоторакс), клинические признаки этого осложнения незначительны.
Больные жалуются на острую боль в пораженной половине грудной клетки, одышку, покашливание. Объективно — тахикардия, тимпанит и ослабленное дыхание на стороне спонтанного пневмоторакса. В случаях ограниченного спонтанного пневмоторакса клинические проявления незначительные, а в тяжелых случаях они настолько характерны, что диагноз можно поставить без рентгенологического исследования. Общее состояние при спонтанном пневмотораксе тяжелое, иногда даже потерей сознания. Больной занимает вынужденное положение — полусидя, становится беспокойным. Появляются симптомы острой недостаточности дыхания, дыхание учащается, становится поверхностным, возникает цианоз, потливость, тахикардия, а в дальнейшем — брадикардия. Смерть больного может наступить от болевого шока или коллапса.
Лечение. Больному придают полусидячее. Вводят омнопон или морфина гидрохлорид для уменьшения боли и угнетения кашлевого центра. Назначают также 2 мл 10% раствора сульфокамфокаина подкожно, оксигенотерапию. Если состояние больного остается тяжелым, проводят пункцию плевральной полости с последующей аспирацией газа к установке отрицательного давления. При аспирации общее состояние больного быстро улучшается, однако затем вновь может ухудшиться, если спонтанный пневмоторакс становится клапанным или открытым.
Если после неоднократной аспирации газа из плевральной полости общее состояние больного ухудшается, рекомендуется проколоть грудную клетку толстой иглой и зафиксировать ее липким пластырем к коже. При этом воздух, который попадает в плевральную полость через поврежденное легкое, будет выходить наружу. Давление в плевральной полости сравнится с атмосферным, вследствие чего легкое и органы средостения не подвергаются сжатию. К игле следует присоединить резиновую трубку, ее конец опустить в дезинфицирующий раствор. Это мероприятие является неотложным в случаях спонтанного пневмоторакса у больных с крайне тяжелым состоянием.
Адекватным методом является дренирование плевральной полости (наложение дренажа по Бюлау) и постоянное отсасывание воздуха. При спонтанном пневмотораксе общее состояние больного удается улучшить консервативными мерами. При неэффективности консервативного лечения ставят вопрос о торакотомии и ушивании поврежденного легкого или резекции легкого.
Аннотация научной статьи по клинической медицине, автор научной работы — Т. М. Кариев, Ш. Ю. Сабиров
Проанализированы результаты комплексного лечения у 112 больных с впервые выявленным деструктивным туберкулезом легких, осложненным спонтанным пневмотораксом. Распространенность и активность туберкулезного и гнойного процесса в легких и плевре обусловили тяжелое состояние больных и низкие функциональные показатели дыхания и сердечной деятельности. Диагностические ошибки и неадекватная терапия на первичном этапе лечения наблюдаются у 34,8% больных. Комплексное лечение в сочетании с пункционной санацией (19 больных) и дренированием плевральной полости (93) дает хороший (40,2%) и удовлетворительный (34,8%) результаты у этой тяжелой категории больных.
Похожие темы научных работ по клинической медицине , автор научной работы — Т. М. Кариев, Ш. Ю. Сабиров
Spontaneous pheumothorax and empyema pleurae at for the first time revealed destructive tuberculosis of lungs
The results of the complex treatment of 112 patient with the first revealed destructive tuberculosis of lungs complicated by the spontaneous pneumothorax are analysed. The spreadness and the activity of tubercular and purulent process in the lungs and in the pleura have caused a hard condition of patient and low sunctional indexes of the breathing and hearts activity. Diagnostic mistakes and unreasonable cure at the primary level of treatment are observed at 34,8% of patient. The complex treatment with the combination of the puncture (19 cases) and the drainage of a pleural cavity (93 cases) gives the good (40,2%) and the satisfactory (34,8%) results at this hard type of patients.
спонтанный пневмоторакс и эмпиема паевры при впервые выявленном деструктивном туберкуаезе аегких
Spontaneous pheumothorax and empyema pleurae at for the first time revealed destructive tuberculosis of lungs
НИИ фтизиатрии и пульмонологии им.Ш.А.Алимова
Проанализированы результаты комплексного лечения у 112 больных с впервые выявленным деструктивным туберкулезом легких, осложненным спонтанным пневмотораксом. Распространенность и активность туберкулезного и гнойного процесса в легких и плевре обусловили тяжелое состояние больных и низкие функциональные показатели дыхания и сердечной деятельности. Диагностические ошибки и неадекватная терапия на первичном этапе лечения наблюдаются у 34,8% больных. Комплексное лечение в сочетании с пункционной санацией (19 больных) и дренированием плевральной полости (93) дает хороший (40,2%) и удовлетворительный (34,8%) результаты у этой тяжелой категории больных.
The results of the complex treatment of 112 patient with the first revealed destructive tuberculosis of lungs complicated by the spontaneous pneumothorax are analysed. The spreadness and the activity of tubercular and purulent process in the lungs and in the pleura have caused a hard condition of patient and low sunctional indexes of the breathing and hearts activity. Diagnostic mistakes and unreasonable cure at the primary level of treatment are observed at 34,8% of patient. The complex treatment with the combination of the puncture (19 cases) and the drainage of a pleural cavity (93 cases) gives the good (40,2%) and the satisfactory (34,8%) results at this hard type of patients.
Одним из частых осложнений распространенного деструктивного туберкулеза легких является спонтанный пневмоторакс вследствие прорыва каверны или легочной деструкции в плевральную полость. Это осложнение в результате недостаточно целенаправленного лечения переходит в эмпиему плевры [3,5]. В последние годы из-за глобального ухудшения эпидемиологической ситуации по туберкулезу частота впервые выявленного спонтанного пневмоторакса и эмпиемы плевры заметно увеличилась [1,2,7]. Для спонтанного пневмоторакса и эмпиемы плевры туберкулезной этиологии характерны тяжелое клиническое течение, обусловленное активной фазой легочного туберкулеза и гнойного процесса в плевральной полости, выраженная интоксикация, снижение иммунологической резистентности и функциональных резервов организма. Эти больные из-за высокого бактериовыделения представляют большую эпидемиологическую опасность, что создает серьезные трудности при проведении комплексного лечения [3,4,6].
Материал и методы
Под нашим наблюдением находились 112 больных (мужчин - 76, женшин - 36) в возрасте от 14 до 67 лет с впервые выявленным туберкулезом легких и спонтанным пневмотораксом. 87 (77,7%) пациентов были молодого трудоспособного возраста от 20 до 40 лет. Правосторонний туберкулез легких установлен у 29 (25,9%), левосторонний - у 43 (38,4%), двусторонний - у 40 (35,7%) больных. Правосторонний спонтанный пневмоторакс наступил у 42 (37,5%), больных, левосторонний - у 67(59,8%), двусторонний - у 3 (2,7%). У всех больных проводилось клинико-рентгенологическое, бактериологическое и функциональное обследование.
Результаты и обсуждение
Спонтанный пневмоторакс развился при диссемини-
рованном туберкулезе легких у 32 (28,6%) больных, инфильтративном с распадом - у 58 (51,8%), кавернозном - у 13 (11,6%), фиброзно-кавернозном - у 9 (8,0%). У 79 (70,5%) больных впервые одновременно выявлен как туберкулез легких, так и спонтанный пневмоторакс. У 33 (29,5%) больных спонтанный пневмоторакс развился в течение 1-1,5 мес. после установления туберкулеза легких на фоне проводимого противотуберкулезного лечения и прогрессируюшего течения легочного процесса. Тотальный коллапс легкого обнаружен у 79 (70,5%), субтотальный - у 27 (24,1%), ограниченный - у 6 (5,4%) пациентов. Бактериовыделение в мокроте выявлено у 77 (68,7%) больных, в плевральном содержимом - у 35 (31,3%). Кроме того, у 61 (54,5%) больного в плевральном содержимом высеяна различная полиморфная неспецифическая микрофлора (грамотрицатель-ная палочка, стафилококк, стрептококк, пневмококк) в монокультуре и в различных ассоциациях. Большинство выделенных штаммов неспецифической микрофлоры обладали высокой устойчивостью к антибиотикам широкого спектра действия.
Клиническая симптоматика острого прорыва каверны, казеозного очага или специфического инфильтрата в свободную плевральную полость характеризовалась резким ухудшением обшего состояния и острыми болями в грудной клетке, нарастанием клинических признаков дыхательной недостаточности (одышка, затрудненное поверхностное дыхание, цианоз губ), сопровожда-юшейся тахикардией, гипотонией, высокой температурой за счет микробного обсеменения плевральной полости и активного легочного туберкулеза.
Несмотря на характерную клиническую картину острого спонтанного пневмоторакса 39 (34,8%) больных из-за несвоевременного установления диагноза в течение 2-4-х недель лечились в стационарах обшей лечебной сети по поводу пневмонии (19), холецистита (7),
Shoshilinch tibbiyot axborotnomasi, 2, 2009
ишемической болезни сердца (6), ревматизма (4), гло-мерулонефрита (2), брюшного тифа (1). Такое необоснованное и неэффективное лечение привело к ухудшению обшего состояния больных, обусловленному прогрес-сированием легочного туберкулеза и развитием острой эмпиемы плевры.
Следует подчеркнуть, что в результате диагностических ошибок и неадекватного лечения у большинства больных легочно-плевральный процесс принял хронический характер с волнообразным клиническим течением, интоксикацией организма и нарушениями показателей легочной вентиляции и сердечно-сосудистой системы. Наряду с этим у 21 (18,8%) больного клиническое течение легочно-плеврального процесса отягошали различные со-путствуюшие заболевания: сахарный диабет (4), язвенная болезнь желудка и двенадцатиперстной кишки (4), хронический гепатит (2), алкоголизм (3), шизофрения (1).
Таким образом, у большинства больных, которые представляли большую эпидемиологическую опасность из-за массивного бактериовыделения, был распространенный активный специфический легочно-плевральный процесс с выраженной интоксикацией организма, значительным дефицитом массы тела, высокой температурной реакцией, нарушениями дыхательной и сердечно-сосудистой систем.
После госпитализации всем больным назначалась интенсивная специфическая химиотерапия 4-5 препаратами (изониазид, рифампицин, этамбутол, пиразинамид, стрептомицин). По показаниям на фоне дезинтоксика-ционного и обшеукрепляюшего лечения проводилась внутривенная и лимфотропная противотуберкулезная химиотерапия. Большое внимание уделяли тшательной систематической санации плевральной полости. Пунк-ционная санация плевральной полости как составная часть комплексной терапии применялась у 19 (17,0%) больных. Из-за наличия гнойного процесса в плевральной полости, значительного коллапса легкого и интоксикации организма у 93 (83,0%) больных произведено дренирование плевральной полости по задней подмышечной линии на уровне У!-У!! межреберья. Через плевральные дренажи 1-2 раза в сутки эмпиему плевры промывали антисептиками (фурацилин, борная кислота, хло-рофиллипт) с последуюшим введением химиопрепара-тов и антибиотиков широкого спектра действия. В дальнейшем, после перехода гнойного содержимого в серозное и заживления бронхоальвеолярного свиша выполнялась активная аспирация из плевральной полости.
В результате проведенного комплексного лечения расправление коллабированного легкого, заживление легочной деструкции и абациллирование мокроты достигнуто у 45 (40,2%) из 112 больных. У 39 (34,8%) больных наступило значительное улучшение обшего состояния, расправление коллабированного легкого и абацил-лирование мокроты. Однако в легком сохранялась небольшая деструкция. Эти больные были выписаны для продолжения дальнейшего антибактериального лечения в амбулаторных условиях.
У 18 (16,1%) больных проведенная интенсивная антибактериальная терапия и обшеукрепляюшее лечение с продолжительной санацией эмпиемы плевры оказались неэффективными из-за распространенности и активности туберкулеза легких и эмпиемы плевры, выраженной интоксикации организма, снижения показателей функции дыхания и сердца. Из-за прогрессируюшего течения
легочного и плеврального процесса, нарастающей легоч-но-сердечной недостаточности умерли 10 (8,9%) больных.
Наши клинические наблюдения свидетельствуют о том, что впервые выявленный спонтанный пневмоторакс при распространенном деструктивном туберкулезе легких, как правило, осложненный развитием эмпиемы плевры, является тяжелой сочетанной легочно-плевраль-ной патологией. На догоспитальном этапе диагностические ошибки и необоснованное лечение наблюдаются в 34,8%. Хороших (40,2%) и удовлетворительных результатов (34,8%) у этого крайне тяжелого контингента больных позволяет добиться комплексное целенаправленное терапевтическое лечение.
1. Вениявичус В.Ю. Диагностика и лечение спонтанного пневмоторакса различной этиологии Пробл туб 2000; 5; 42-44.
2. Иванов А.К. Попов М.Ю., Аьякова А.И. и лр. Эпидемиология туберкулезных эмпием в Санкт-Петербурге. 14-й Национальный конгресс Российского респираторного общества: Сб. тез. М 2004; 392:
3. Кариев Т.М. Сабиров Ш.Ю. Комплексное лечение спонтанного пневмоторакса и эмпиемы плевры при туберкулезе легких. Мед журн Узбекистана 2004; 1-2: 5-8.
4. Мишин В.Ю., Казенный Б.Я., Хорошутина В.В. Эффективность химиотерапии у больных с осложненным течением впервые выявленного деструктивного туберкулеза легких. Пробл туб 2004; 6: 17-19
5. Писменный А.К., Фелорин И.М., Мурышкин Е.В. Особенности спонтанного пневмоторакса у больных туберкулезом легких. Пробл туб 2002; 4: 25-27.
6. Ak-Kattan K.M. Management of tuberculosis empyema. Еигор J Cardiothorac Surg 2000; 17: 251254.
7. Yagi T., Yamagishi F., Sasaki Y. et al. Clinical review of pneumothorax cases complicated with active pulmonary tuberculosis. Tuberculosis 2002; 77 (5): 395-399.
Бирламчи ани^ланган деструктив упка силида спонтан пневмоторакс ва плевра эмпиемаси
Т.М.Кариев, Ш.Ю.Сабиров Ш.Алимов номидаги фтизиатрия и пульмонология илмий текшириш институт
Спонтан пневмоторакс ва плевра эмпиемаси билан асоратланган бирламчи аникданган деструктив упка силини комплекс даволаш натижалари 112 беморда тахлил килинди. Упка ва плеврада сил ва йирингли жараёнининг таркалганлиги ва фаоллиги беморларнинг умумий ахволини огирлигини, нафас ва юрак функционал курсатгичларининг пастлигини келтириб чикарган. 34,8% беморларда даволашнинг дастлабки боскичларида диагностик хато ва асоссиз даволаш кузатилган. Огир контингентдаги беморларни комплекс консерватив даволашдан сунг, жумладан плевра бушлигини пункцион санацияси (19) ва дренажлашдан (93) сунг яхши (40.2%) ва коникарли (34.8%) натижаларга эришилди.
Читайте также:


