При туберкулезе могут быть хрипы в груди
Хрипы при туберкулезе это постоянное явление, которое преследует всех пациентов с данной болезнью. Тяжелое дыхание, кашель, который доводит до рвоты, болезненные ощущения при дыхании – это все первые признаки, при обнаружении которых, нужно срочно обратиться к врачу. Не стоит затягивать с походом, поскольку последствия такой болезни могут быть летальными. Также стоит отметить, что до недавнего времени, туберкулез вообще был неизлечим. На данный момент есть лекарство, но можно ли предупредить заражение и как его лечить?
Современная медицина может предложить самые разные лечения такой болезни, как туберкулез. К сожалению, с каждым годом вирус мутирует и приспосабливается к новым лекарствам, вырабатывая на него иммунитет. Как же определить, туберкулез ли одолел пациента?
Аускультация

Такой способ прослушивания легких проводится специальным прибором, который видел каждый пациент на осмотре – Фонендоскоп.
Для эффективного исследования этот лечебный инструмент должен быть освобожден от чувствительной мембраны, которая препятствует прослушанию, за счет издаваемых посторонних звуков. Если не убрать ее, то соответствующие шумы, которые не относятся к дыхательным шумам, будут дезориентировать лечащего врача.
Также при прохождении осмотра, мужчинам, которые обладают излишним количеством волосяного покрова на груди, придется избавиться от него, поскольку он также будет создавать запутывающие звуки.
Еще одним аспектом прохождения осмотра, является расслабленность.
При напряжении мышц, в них поступает кровь, что также создает препятствия для полноценного исследования дыхания.

Оценка дыхательных шумов производится за счет продолжительности, характера и силы исходящих звуков на вдохах и выдохах. Производятся они за счет движения воздуха в легких и бронхах. Если есть хрип и шум плевры, то стоит обратить на это особое внимание.
Сдавленность поверхностного слоя легких плевральными выпотами или газами, препятствуют проникновению кислорода в дыхательные органы. Также они создают ослабление шумов, но при этом дыхательный процесс остается везикулярным (нормальным для здорового человека). Поэтому стоит обратить особое внимание, именно на аускультацию легких.
Клиническая картина
Стоит описать, что же на самом деле происходит в организме при заражении туберкулезными бактериями.
В зависимости от времени и степени воспалительного процесса, а также от образований мелких рубцов на легких, создается определенный вид дыхания. Первый из них это – бронхиальный. То есть, первой ступенью туберкулеза является бронхит.
Он также разнообразен, поскольку может быть двух видов:
- Везико-бронхиальный.
- Бронхо-везикулярный.

Как можно определить туберкулез в домашних условиях? Можно ли провести самостоятельные диагностические действия? Конечно! Если в доме имеется медицинский инструмент – фонендоскоп. С его помощью можно прослушать себя самостоятельно.
При аускультации (прослушивании) стоит обратить внимание на низкий и мягкий звук дыхания, при нем также может возникать немного металлический оттенок (напоминает движение кислорода в пустоте). Если вы услышали такие звуки, то в срочном порядке направляйтесь в ближайшую поликлинику, поскольку это первый признак заболевания. Стоит отметить, что у детей этот звук будет намного резче и громче.
Можно ли делать это в домашних условия?
Хрипы в легких особенно слышны при вдыхательном процессе. Особое внимание нужно уделить тщательности процесса, поскольку туберкулез поражает разные части легких. Поэтому внимательно прослушивайте все участки как с области груди, так и со стороны спины.
Существует два вида хрипов:
Первый характеризуется звуками свиста или жужжания. Также отмечают звук писка. Это связано с набухлой слизистой оболочкой бронхов.
В любом случае, при любых посторонних звуках в прослушивании легких, нужно обратиться к лечащему врачу. Не стоит шутить с таким заболеванием, как туберкулез. Последствия могут бывать летальными.
Причем для диагностики возможных недугов сначала предстоит проверить, носят ли хрипы спорадический характер, появляясь только на короткий промежуток времени, либо относятся к системным проявлениям. Второй вариант встречается на порядок чаще, что сигнализирует о запуске патологического процесса в организме, который при игнорировании проблемы приводит к необратимым нарушениям.
Чтобы определить, насколько сильные звуковые проявления беспокоят пострадавшего, во время первичного приема доктор будет использовать специальный инструмент, который называется фонендоскоп. Если же степень недуга очень запущена, то услышать подозрительный шум получится даже без особенного устройства невооруженным ухом.
Медицинские характеристики хрипов
С медицинской точки зрения хрипами называют любую форму нефизиологических шумов, которые возникают не только во время непосредственного вдоха или выдоха. Сюда же относят звуковое сопровождение во время трения плевры о ребра. Наличие шумов обусловлено тем, что струя воздуха перед попаданием в легкие для газообмена должна сначала пройти по другим путям дыхательной системы, сталкиваясь с некоторыми препятствиями. Зачастую барьеры представлены сужением просвета, либо попаданием внутрь патологических компонентов вроде инородного тела, комков слизи.
Из-за того, что при вдыхании хрипота может отличаться по тональности, продолжительности, превалированию, во время выдоха или вдоха медики научились первично диагностировать ряд патологий на основе услышанного.
Дыхательные шумы и наличие других состояний, которые значительно ухудшают качество жизни пострадавшего, свидетельствуют о заболевании. Речь идет о том, когда обратившегося в поликлинику попутно терзает сухой кашель, боль, повышенная температура тела. Все это на фоне хрипящих звуков свидетельствует о том, что заболевание прогрессирует, и организму срочно требуется оказание помощи, чтобы не стали развиваться осложнения. Особенно важно вовремя отреагировать, если ухудшение самочувствия отмечается у ребенка. Неокрепший детский иммунитет способен сдать позиции буквально за пару часов, поэтому при обнаружении у малыша первых тревожных признаков следует немедленно обратиться за консультацией к врачу.
Сухие характеризуются прохождением воздушной струи при наличии сужающего препятствия. Если попутно у больного обнаруживают жидкость в органах дыхательной системы, то хрипы автоматически причисляют к влажным.
Тональность шумов напрямую зависит от того, насколько большим оказался пораженный диаметр дыхательных путей, а также вязкости поступающей туда и оттуда жидкости. Чем меньше оказывается зараженный бронх, тем выше по тональности окажутся хрипы. Причем они одинаково интенсивно будут давать о себе знать как при вдохе, так и при выдохе. В первом случае речь идет об инспираторной категории звуковых эффектов, а во втором – об экспираторном. Также опытный доктор будет учитывать фактор индивидуальных характеристик окружающих пострадавших тканей, чтобы окончательно определиться со звонкостью выслушиваемых тонов.
Перед тем, как приступить к составлению инструкции о дальнейших действиях, сначала потребуется определиться с конкретной локализацией шумов. Когда ткань имеет плотную структуру, что свойственно воспалению легких, либо пространству около сетки бронхов, то звуки становятся особенно звонкими. Если же на прием пришел человек с нормально функционирующими легкими, то у него ткань внутреннего органа будет иметь воздушную, как бы пористую структуру, из-за чего отголоски вдоха-выдоха слышатся несколько приглушенно.
Отдельная классификация существует только для влажной категории проявлений, представляя собой разделение на три группы:
- мелкопузырчатые;
- среднепузырчатые;
- крупнопузырчатые.
Диагноз зависит от того, какой формат влажных хрипов был обнаружен у конкретного пациента. При подтверждении мелкопузырчатого типа все выписанные лекарства будут направлены на удаление жидкости, которая копится в наиболее мелких бронхах. Соответственно, при поражении средних бронхов получится расслышать среднепузырчатые хрипы, а при заражении крупных – крупнопузырчатые. Все это указывает на то, что врачу придется иметь дело с ухудшением здоровья при бронхите.
Первая версия диагностируется только при наличии патологического процесса в бронхолегочной системе. А вот внелегочные альтернативы зачастую беспокоят сердечников, так как обнаруживаются при сердечной недостаточности на разной стадии развития заболевания.
Хрипы, как симптом болезни
Несмотря на стереотип о том, будто своеобразный свист является спутником исключительно различных простудных недугов и их вариаций, это не совсем соответствует правде.
Отдельно рассматриваются случаи инфицирования легочным туберкулезом, который при некорректном лечении, либо при игнорировании очевидной симптоматики часто охватывает еще и бронхи.
Также хриплость без кашля нередко выступает прямым следствием онкологических новообразований. Чтобы определить, чем лечить обнаруженные опухоли, сначала придется пройти анализ с биопсией. С ее помощью получится определиться с тем, является ли новообразование доброкачественным или злокачественным.
Помочь с вынесением финального вердикта позволит привлечение различным методик обследования вроде:
- выстукивания;
- выслушивания;
- ультразвукового исследования;
- рентгена;
- лабораторных анализов.
Наиболее эффективным инструментом для поиска корня патологии у взрослого считается аускультация, которую проводят с помощью фонендоскопа, стетофонендоскопа, стетоскопа. Для получения полной клинической картины доктор производит выслушивание в нескольких положениях, устраивая пострадавшего то лежа, то стоя. Также повышается результативность прослушиванием грудной клетки по очереди с левой и правой стороны. Пациента попросят использовать различные режимы дыхания, чтобы определить локализацию шумового эффекта, а также установить конкретное место его расположения.
При диагностике обязательно записываются индивидуальные итоги тестирования пациента по следующим параметрам:
Особняком выделяют надобность определить, насколько однородными оказались хрипы. Также доктору предстоит выяснить приблизительное количество их повторений. При некоторых заболеваниях нефизиологические шумы способны изменять ся при изменении изначально установленного специалистом положения туловища. Если подобное имеет место быть при покашливании или углублении дыхательных движений, то информацию в обязательном порядке вносят в медицинскую карточку.
Отличительные черты влажных хрипов
Если в процессе осмотра выяснится, что у человека влажные хрипы, значит в его воздухоносных путях начали скапливаться различные жидкости. Медики называют их воспалительным экссудатом, куда часто попадают не просто примеси слизи, мокроты, продукты жизнедеятельности болезнетворных микроорганизмов, но и кровь.
Большая часть клинических случаев с влажными хрипами выпадает на долю воспалительных состояний. Далее терапевту предстоит определиться с их калибром, а потом выписать направление на прохождение лабораторной диагностики. С учетом всех собранных данных потерпевшему выставляют окончательный диагноз, который при влажных дыхательных шумах обычно представлен одним из следующих распространенных недугов:
- первичной цилиарной дискинезией;
- синдромом Вильямса-Кемпбелла;
- бронхиальной астмой сразу же после перенесенного приступа;
- бронхитом рецидивирующего, хронического, обструктивного типа;
- хронической обструктивной болезнью легких;
- отеком легких;
- туберкулезом;
- пневмонией;
- бронхиолитом.
Чуть реже встречается ТЭЛА – так сокращенно обозначают тромбоэмболию легочной артерии. А у грудничка, которому резко становится тяжело дышать, могут обнаружить даже муковисцидоз.
При недостаточно эффективном лечении рядовая пневмония может стать причиной для резкого ухудшения самочувствия, вплоть до обморочного состояния с надобностью экстренной госпитализации пострадавшего. А абсцесс легкого, который развивается крайне стремительно, способен привести даже к летальному исходу.
Чтобы не дотянуть до печального исхода, не стоит интересоваться, поможет ли ингаляция в ситуациях, когда хрипы явственно прослушиваются даже без специальных медицинских инструментов. Тут поможет только экстренная госпитализация с оказанием профессионально назначенной помощи.
Особенности и характеристики сухих хрипов
Представленное состояние, которое носит постоянный характер, объясняется сужением бронхиального просвета, что является следствием отечности слизистой . Причем сами отеки могут носить как острый характер, так и периодический.
Нередко естественный диаметр просвета бронха сужается из-за попадания в трубку инородного тела, комка слизи, мокроты. При самом опасном раскладе преградой становится сдавливание природного пути опухолями различного размера. Из-за упомянутой специфики сухие шумы по большей части относятся к группе обструктивных патологий.
Чтобы окончательно разобраться с тем, насколько серьезной является клиническая картина у конкретного пострадавшего, сначала придется разобраться с тем, какой калибр бронхов попал под наибольшую зону поражения.
Но не все далекие от медицины люди понимают, о чем говорят разные тоны хрипов, пытаясь прочитать диагноз в медицинской карточке после выхода из кабинета врача. Так, при свисте под удар попадают мелкие бронхи, бронхиолы. Гудящий звук указывает на поражение крупных бронхиальных проходов.
Проблем при диагностировании сухой разновидности звука добавляет факт того, что некоторые пациенты, которые к врачу не обращались и занимались самолечением, не могут их отличить от других шумов. Окончательно определиться с вердиктом поможет только аускультация, проведенная согласно всем правилам со сменой дыхательных режимов. Отдельно учитывается связь сопровождения с мышечными фазами сокращения сердца.
Некоторые патологии, которые свойственны влажным хрипам, могут пересекаться с теми, которые обнаруживают при выслушивании сухих аналогов. Речь идет о хроническом бронхите, бронхиальной астме, пневмонии, бронхиолите хронического течения.
- пневмосклероз;
- эмфизема легких;
- фарингит;
- ларингит;
- рак легких;
- инородное тело в просвете бронха.
В редких случаях хрипота формируется в качестве компенсаторной реакции на чересчур сухой воздух. Изредка провокатором наступления такого состояния становится пожилой возраст, когда люди дышат неглубоко. Здесь ситуацию исправит несколько энергичных дыхательных движений, либо принудительное покашливание. Такого рода отклонение носит компенсаторно-приспособительный характер и особенной угрозы не несет.
К какому врачу обращаться
Для определения причины беспокойства, сначала стоит записаться на прием к терапевту, который при необходимости выдаст направление к узкому специалисту. Когда проблема кроется в расстройствах дыхательной системы, то пациента направляют к пульмонологу.
Предписание посетить этого узкопрофильного доктора получат все те, у кого помимо хрипов дополнительно прослеживаются периодические приступы удушья, давление внутри грудной клетки, которое блокирует естественный механизм вдоха-выдоха.
Если при прослушивании фонендоскопом явственно прослеживается свист, то это говорит о подозрениях на бронхиальную астму, которую помочь вылечить сможет только опытный пульмонолог.
Чтобы окончательно определиться с тем, какие принимать лекарства, специалисты отправляют пострадавших сдавать дополнительные анализы. Ни одно комплексное обследование не обходится без стандартного набора вроде общего анализа мочи и крови. Это позволит исключить наиболее распространенные болезни: грипп и другие ОРВИ . В последнем случае может добавиться специфичный тест, который позволит определить конкретный вирус, послуживший возбудителем заболевания. Только так терапия окажется максимально эффективной, восстанавливая здоровье пациента в кратчайшие сроки без значительных осложнений.
При подозрениях на легочную форму туберкулеза не обойтись без общего анализа мокроты, который поможет определиться с тем, являются ли хрипы предвестниками открытой (заразной) формы, либо закрытой (когда человек безопасен для общества).
Отдельно рассматривается надобность выявить иммунный статус, что необходимо для проверки количества иммуноглобулинов. К специфическим видам диагностики еще относят аллергические пробы, чтобы обнаружить степень чувствительности к различным аллергенам, а также пикфлоуметрию, спирометрию.
Намного чаще пациентов отправляют сдавать биохимический анализ крови и делать рентгенографию легких. Когда черно-белый снимок показывает какие-то тени, разводы, пятна, то доктор может отправить пациента в рентген-кабинет повторно, либо предложит воспользоваться современными аналогами – магнитно-резонансной томографией, компьютерной диагностикой.
А вот от бронхоскопии, при подозрении на наличие гноя в бронхах, либо при бронхиальном туберкулезе, не обойтись. Здесь придется даже прибегнуть к местной анестезии, изначально предупредив медицинский персонал о возможной аллергической реакции на обезболивающие.
При подозрении на сердечную недостаточность, следствием которой становятся хрипы разной степени выраженности, необходимо пройти электрокардиографию. Дополнит общее представление результат исследования газового состава крови.
- А.Д. Гребенев – ММА им. И.М. Сеченова, 2001 – Пропедевтика внутренних болезней
Специальность: инфекционист, гастроэнтеролог, пульмонолог .
Общий стаж: 35 лет .
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист .
Научная степень: врач высшей категории, кандидат медицинских наук.
Повышение квалификации:
- Инфекционные болезни.
- Паразитарные заболевания.
- Неотложные состояния.
- ВИЧ.
Клиническая картина
Смертность от туберкулеза в России насчитывает 25 000 человек в год. Нередки случаи, когда, подозревая у себя воспаление легких, больные занимаются самолечением. Улучшения клинической картины не наступает, и на поздней стадии болезни при обращении к врачу вырисовывается совершенно другой диагноз: туберкулез легких.
Тяжелые последствия заболевания вплоть до летального исхода обусловлены несвоевременным его обнаружением.
В то время как при правильной постановке диагноза в начале развития болезни прогноз значительно более благоприятный, и лечение осложняется меньшим количеством побочным эффектов.
Туберкулез и пневмония имеют принципиально разные подходы к лечению. Именно поэтому эти заболевания необходимо четко различать.
В большинстве случаев, верно предположить туберкулез или пневмонию можно по симптоматике. Пневмония начинается острым периодом и развивается бурно. Чаще всего она становится осложнением не пролеченного вовремя насморка, бронхита, вызванного гриппом или иной вирусной, а, возможно, и бактериальной инфекцией дыхательных путей. Причиной может стать ослабление иммунитета после химио- или лучевой терапии.
Болезнь сопровождается высокой температурой, сильным кашлем с отхождением мокроты гнойно-слизистого или слизистого характера. Подъемы температуры чередуются со спадами, в результате пациент чувствует,
- упадок сил,
- слабость,
- вялость,
- боль в груди,,
- усиливающаяся при вдохе одышка.
Течение туберкулеза на ранней стадии обычно протекает незаметно для больного, и поражение легких можно выявить только на рентгене. Позже недуг дает о себе знать кашлем, не проходящим по 3-4 месяца со слизистой, гнойно-слизистой мокротой и кровью. Температура держится в диапазоне 37,1-38 градусов, сопровождается потерей аппетита, снижением веса. Щеки приобретают румянец, а глаза – нездоровый блек. Симптомы проявляются волнообразно, носят циклический характер.
Иногда туберкулез развивается быстро, подобно пневмонии. В таких случаях постановку диагноза определят анализы и рентгенография.
- разнообразные хрипы, в том числе влажные мелкопузырчатые,
- бронхиальное дыхание,
- множественные щелчки, возникающие в конце вдоха (крепитация).
При туберкулезе дыхание может соответствовать здоровому состоянию (везикулярное дыхание), влажные хрипы присутствуют в небольшом количестве или отсутствуют вовсе.
Специфика диагностики и лечения
Если клиническая картина заболеваний при физикальном обследовании не всегда дает возможность сразу различить заболевания, то современные лабораторные и инструментальные методы позволяют это сделать безошибочно. Лабораторная диагностика
Чтобы отличить заболевания, существуют следующие анализы:
Общий анализа крови. В обоих случаях наблюдается увеличение скорости оседания эритроцитов. Но для пневмонии характерно значительное повышение лейкоцитов, в то время как при туберкулезе, лейкоцитоз выражен умеренно, повышены моноциты и низок уровень лимфоцитов.

При длительном течении болезни показатель гемоглобина опускается ниже отметки в 100 грамм-процентов.
Рентгеновские снимки на сегодняшний день являются самым надежным методом в постановке диагноза заболеваний легких. Их поражение присутствует в обоих случаях, однако картина существенно различается.
Рассмотрим основные отличия этих заболеваний на снимках:
- Локализация поражений легочной ткани. При пневмонии инфильтративные тени, характеризующие очаги поражения, просматриваются, как правило, в 3, 4, 5, 7, 8, 9 долях легкого, преимущественно поражая нижние участки. Туберкулез, в свою очередь, имеет одностороннюю локализацию, в большинстве случаев поражая правую долю легких в 1, 2, 6 сегментах.
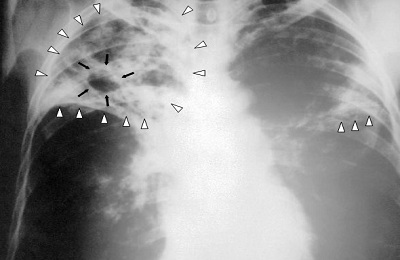
Очертания теней. При пневмонии инфильтраты (рентгеновские тени) имеют размытые, нечеткие очертания. В острый период заболевания затемнение напоминает дымку, а по мере развития воспаления интенсивность теней возрастает, но нечеткий характер краев сохраняется. Туберкулез же имеет тени с выраженным четким рисунком.
Форма теней. Очаги поражения при пневмонии, как правило, округлой, неправильной, кольцевидной или веретенообразной формы. Площадь поражения зависит от формы заболевания:
- очаговые тени имеют белый цвет и в диаметре не превышают полутора сантиметров, бывают в начале заболевания или при выздоровлении,
- долевая форма характеризуется полным поражением доли легкого,
- сегментарные тени – инфильтрация определенного сегмента,
- крупозная форма – самый тяжелый вариант, при котором воспаляются оба легких, сопровождается различными множественными очагами теней с обеих сторон органов.
Инфильтраты при туберкулезе зависят от формы данного заболевания:
- Диссеминированный туберкулез сопровождается множественными мелкими очагами до 2 мм в диаметре,
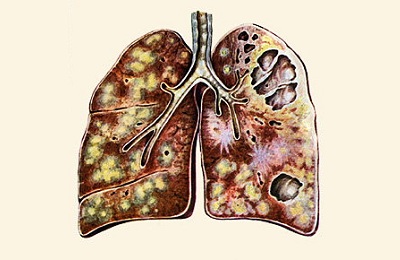
Очаговый , имеет один или несколько теней округлой, эллиптической, реже вытянутой формы с низкой интенсивностью, при которой очаги поражений темнее костной ткани,- Казеозная форма является самой тяжелой и сопровождается затемнением нескольких долей или даже целого легкого, тень изменяется по мере распада от менее интенсивной до более выраженной,
- Кавернозный , характеризуется очаговым затемнением с просветом посередине (каверна).
Рентгеновские снимки может верно интерпретировать только специалист, имеющий опыт работы в данной области.
Основа лечения всех видов пневмонии – антибиотики. Выбор лекарства определяется родом бактерий, вызвавших заболевание. При правильном выборе средства на 3-й день болезни должно наступить улучшение состояния и нормализация температуры.

В терапии применяются также разжижающие мокроту и расширяющие бронхи препараты, как внутрь, так и ингаляционно. Частью лечения является физиотерапия в виде лечебной физкультуры и вибромассажа.
Лечение туберкулеза – процедура значительно более длительная, включающая пребывание в стационаре 3-4 месяца и несколько месяцев амбулаторного наблюдения. Антибиотики часто бессильны против микобактерий, поэтому используются 4 и 5-е схемы лечения химиотерапией. В редких случаях запущенное заболевания требует хирургического вмешательства.
Своевременное обращение к врачу и правильная постановка диагноза, будь то туберкулез или форма пневмонии, ускорит выздоровление и позволит избежать тяжелых последствий.
Простудился? – интересуются окружающие у закашлявшегося человека. Но таким образом могут проявляться не только ОРВИ, но и не один десяток других заболеваний
При появлении кашля изучаются все характеристики этого симптома:
Длительность. Кашель, продолжающийся более 3 недель, – хронический. А до этого срока он считается острым.
Продолжительность. По этому признаку он делится на эпизодический, кратковременный, приступообразный и постоянный.
Тембр. Бывает сухой, влажный, лающий, спастический кашель и т.д.
Характер. Непродуктивный кашель не приносит облегчения, а продуктивный (с отделяемой мокротой), наоборот, помогает организму освобождаться от вредных веществ.
Ситуация, в которой появился симптом. Например, кашель может возникать в определенный сезон или конкретное время суток. Может начинаться после перенесенной инфекции и в результате принятия лекарств, приема пищи, изменения положения тела, а также в ответ на внешние раздражители.
Наличие у больного профессионального контакта с вредными веществами, аллергии и специфических жалоб, указывающих на сопутствующие заболевания.
Возможные причины острого кашля:
Острый и обструктивный бронхит
Детали. Наиболее часто возникает при ОРВИ (грипп, корь, коклюш и др.). Резкое повышение температуры (до 38,5–39°), низкий грудной кашель с обильным выделением мокроты, общее недомогание. Обычно кашель усиливается ночью в положении лежа на спине. При обструктивном бронхите мучительный приступообразный кашель сопровождается затруднением дыхания, свистящими хрипами (спастический кашель).
Что делать.
Лечение, главным образом, симптоматическое: снижение температуры, ингаляции, отхаркивающие средства. При бактериальном бронхите могут понадобиться антибиотики.
Острый фарингит, ларингит, ларинготрахеит
Детали. При ларингите кашель мучительный, сухой, голос осипший. У детей может развиться опасное сужение гортани (круп), сопровождающееся затрудненным свистящим дыханием и лающим кашлем. При фарингите – сильное першение, покалывание или боль в горле, которые заставляют больного откашливаться, чтобы избавиться от ощущения застрявшего в горле комка.
Что делать.
Показаться ЛОР-врачу, сделать ларингоскопию. Для лечения обычно нужны антибиотики. При ложном крупе немедленно вызвать скорую помощь – самостоятельно устранить отек гортани в большинстве случаев сложно.
ОРВИ, грипп
Детали. Сухой кашель, переходящий во влажный. Мокрота бывает прозрачной (признак вирусной инфекции) или гнойной (что указывает на присоединение бактериальной инфекции). Другие признаки: повышенная температура тела, насморк, слабость, недомогание.
Что делать.
Использовать противовирусное лечение. При влажном кашле помогают препараты, разжижающие мокроту и облегчающие ее отхождение.
Коклюш
Детали. Развивается постепенно. Появляется спастический сухой кашель, интенсивность которого постоянно нарастает (вплоть до появления рвоты).
Что делать.
Диагноз ставится на основании определения в крови высокого уровня антитоксических антител. Помогают антибиотики, разжижающие мокроту лекарства, свежий воздух.
Пневмония и плеврит
Детали. В начале болезни – сухой, затем – влажный приступообразный кашель. Для крупозной пневмонии характерно внезапное начало с повышением температуры, озноб, боль в грудной клетке и ребрах при дыхании, мокрота ржавого цвета. При пневмонии, вызванной палочкой Фридлендера, выделения кирпичного оттенка или цвета смородинового желе. При инфекции, вызванной стафилококком, мокрота – цвета лосося; стрептококк дает гнойную мокроту, микоплазменные бактерии – густые кровянистые выделения.
При плеврите кашель сухой, преобладает колющая боль в грудной клетке, усиливающаяся при кашле и глубоком дыхании.
Что делать.
Основной метод диагностики – рентген легких, основной метод лечения – антибактериальная терапия.
Туберкулез легких
Детали. Средний или сильный влажный кашель может сопровождаться кровохарканьем. Длительное повышение температуры, ночной пот, увеличение лимфатических узлов. Мокрота может быть как скудной и слизистой, так и обильной и гнойной.
Что делать.
Обратиться к фтизиатру и сделать рентген легких, а также провести неоднократное (не меньше 3 раз) микробиологическое исследование мокроты на возбудителей туберкулеза (самый информативный метод – ПЦР).
Возможные причины хронического кашля:
Бронхиальная астма
Детали. Кашель, одышка и свистящее дыхание часто появляются ночью, а также после физической нагрузки, пребывания на холоде или после контакта с аллергеном. При приступе выделяется вязкая мокрота со сгустками.
Что делать.
Обратиться к аллергологу и пульмонологу. Провести кожные тесты (на аллергены), спирометрию (исследование функции внешнего дыхания), пикфлоуметрию (определение пиковой скорости выдоха (ПСВ). Снижение ПСВ более чем на 20% от нормы – признак астмы.
Идиопатический кашель
Детали. Фиксируется у 20% больных, когда причину возникновения кашля даже после активного обследования не удается установить. Обычно страдают женщины среднего возраста, у которых длительный сухой кашель начинается в период менопаузы, часто после перенесенного ОРВИ.
Что делать.
Увы, остается лишь ограничиться применением противокашлевых препаратов.
Синусит, гайморит, аллергический и вазомоторный ринит
Детали. Кашель возникает из-за того, что обильно выделяющаяся слизь из носа затекает по задней стенке глотки в трахею. Характерно частое покашливание (особенно ночью), а также такие симптомы, как заложенность носа, насморк, затруднение носового дыхания.
Что делать.
Обратиться к ЛОР-врачу и лечить нос. Диагноз ставится на основе осмотра.
Подписывайся на наш Telegram. Получай только самое важное!
Читайте также:


