При туберкулезе есть ли хрипы в легких при
Хрипы при туберкулезе это постоянное явление, которое преследует всех пациентов с данной болезнью. Тяжелое дыхание, кашель, который доводит до рвоты, болезненные ощущения при дыхании – это все первые признаки, при обнаружении которых, нужно срочно обратиться к врачу. Не стоит затягивать с походом, поскольку последствия такой болезни могут быть летальными. Также стоит отметить, что до недавнего времени, туберкулез вообще был неизлечим. На данный момент есть лекарство, но можно ли предупредить заражение и как его лечить?
Современная медицина может предложить самые разные лечения такой болезни, как туберкулез. К сожалению, с каждым годом вирус мутирует и приспосабливается к новым лекарствам, вырабатывая на него иммунитет. Как же определить, туберкулез ли одолел пациента?
Аускультация

Такой способ прослушивания легких проводится специальным прибором, который видел каждый пациент на осмотре – Фонендоскоп.
Для эффективного исследования этот лечебный инструмент должен быть освобожден от чувствительной мембраны, которая препятствует прослушанию, за счет издаваемых посторонних звуков. Если не убрать ее, то соответствующие шумы, которые не относятся к дыхательным шумам, будут дезориентировать лечащего врача.
Также при прохождении осмотра, мужчинам, которые обладают излишним количеством волосяного покрова на груди, придется избавиться от него, поскольку он также будет создавать запутывающие звуки.
Еще одним аспектом прохождения осмотра, является расслабленность.
При напряжении мышц, в них поступает кровь, что также создает препятствия для полноценного исследования дыхания.

Оценка дыхательных шумов производится за счет продолжительности, характера и силы исходящих звуков на вдохах и выдохах. Производятся они за счет движения воздуха в легких и бронхах. Если есть хрип и шум плевры, то стоит обратить на это особое внимание.
Сдавленность поверхностного слоя легких плевральными выпотами или газами, препятствуют проникновению кислорода в дыхательные органы. Также они создают ослабление шумов, но при этом дыхательный процесс остается везикулярным (нормальным для здорового человека). Поэтому стоит обратить особое внимание, именно на аускультацию легких.
Клиническая картина
Стоит описать, что же на самом деле происходит в организме при заражении туберкулезными бактериями.
В зависимости от времени и степени воспалительного процесса, а также от образований мелких рубцов на легких, создается определенный вид дыхания. Первый из них это – бронхиальный. То есть, первой ступенью туберкулеза является бронхит.
Он также разнообразен, поскольку может быть двух видов:
- Везико-бронхиальный.
- Бронхо-везикулярный.

Как можно определить туберкулез в домашних условиях? Можно ли провести самостоятельные диагностические действия? Конечно! Если в доме имеется медицинский инструмент – фонендоскоп. С его помощью можно прослушать себя самостоятельно.
При аускультации (прослушивании) стоит обратить внимание на низкий и мягкий звук дыхания, при нем также может возникать немного металлический оттенок (напоминает движение кислорода в пустоте). Если вы услышали такие звуки, то в срочном порядке направляйтесь в ближайшую поликлинику, поскольку это первый признак заболевания. Стоит отметить, что у детей этот звук будет намного резче и громче.
Можно ли делать это в домашних условия?
Хрипы в легких особенно слышны при вдыхательном процессе. Особое внимание нужно уделить тщательности процесса, поскольку туберкулез поражает разные части легких. Поэтому внимательно прослушивайте все участки как с области груди, так и со стороны спины.
Существует два вида хрипов:
Первый характеризуется звуками свиста или жужжания. Также отмечают звук писка. Это связано с набухлой слизистой оболочкой бронхов.
В любом случае, при любых посторонних звуках в прослушивании легких, нужно обратиться к лечащему врачу. Не стоит шутить с таким заболеванием, как туберкулез. Последствия могут бывать летальными.
Клиническая картина
Смертность от туберкулеза в России насчитывает 25 000 человек в год. Нередки случаи, когда, подозревая у себя воспаление легких, больные занимаются самолечением. Улучшения клинической картины не наступает, и на поздней стадии болезни при обращении к врачу вырисовывается совершенно другой диагноз: туберкулез легких.
Тяжелые последствия заболевания вплоть до летального исхода обусловлены несвоевременным его обнаружением.
В то время как при правильной постановке диагноза в начале развития болезни прогноз значительно более благоприятный, и лечение осложняется меньшим количеством побочным эффектов.
Туберкулез и пневмония имеют принципиально разные подходы к лечению. Именно поэтому эти заболевания необходимо четко различать.
В большинстве случаев, верно предположить туберкулез или пневмонию можно по симптоматике. Пневмония начинается острым периодом и развивается бурно. Чаще всего она становится осложнением не пролеченного вовремя насморка, бронхита, вызванного гриппом или иной вирусной, а, возможно, и бактериальной инфекцией дыхательных путей. Причиной может стать ослабление иммунитета после химио- или лучевой терапии.
Болезнь сопровождается высокой температурой, сильным кашлем с отхождением мокроты гнойно-слизистого или слизистого характера. Подъемы температуры чередуются со спадами, в результате пациент чувствует,
- упадок сил,
- слабость,
- вялость,
- боль в груди,,
- усиливающаяся при вдохе одышка.
Течение туберкулеза на ранней стадии обычно протекает незаметно для больного, и поражение легких можно выявить только на рентгене. Позже недуг дает о себе знать кашлем, не проходящим по 3-4 месяца со слизистой, гнойно-слизистой мокротой и кровью. Температура держится в диапазоне 37,1-38 градусов, сопровождается потерей аппетита, снижением веса. Щеки приобретают румянец, а глаза – нездоровый блек. Симптомы проявляются волнообразно, носят циклический характер.
Иногда туберкулез развивается быстро, подобно пневмонии. В таких случаях постановку диагноза определят анализы и рентгенография.
- разнообразные хрипы, в том числе влажные мелкопузырчатые,
- бронхиальное дыхание,
- множественные щелчки, возникающие в конце вдоха (крепитация).
При туберкулезе дыхание может соответствовать здоровому состоянию (везикулярное дыхание), влажные хрипы присутствуют в небольшом количестве или отсутствуют вовсе.
Специфика диагностики и лечения
Если клиническая картина заболеваний при физикальном обследовании не всегда дает возможность сразу различить заболевания, то современные лабораторные и инструментальные методы позволяют это сделать безошибочно. Лабораторная диагностика
Чтобы отличить заболевания, существуют следующие анализы:
Общий анализа крови. В обоих случаях наблюдается увеличение скорости оседания эритроцитов. Но для пневмонии характерно значительное повышение лейкоцитов, в то время как при туберкулезе, лейкоцитоз выражен умеренно, повышены моноциты и низок уровень лимфоцитов.

При длительном течении болезни показатель гемоглобина опускается ниже отметки в 100 грамм-процентов.
Рентгеновские снимки на сегодняшний день являются самым надежным методом в постановке диагноза заболеваний легких. Их поражение присутствует в обоих случаях, однако картина существенно различается.
Рассмотрим основные отличия этих заболеваний на снимках:
- Локализация поражений легочной ткани. При пневмонии инфильтративные тени, характеризующие очаги поражения, просматриваются, как правило, в 3, 4, 5, 7, 8, 9 долях легкого, преимущественно поражая нижние участки. Туберкулез, в свою очередь, имеет одностороннюю локализацию, в большинстве случаев поражая правую долю легких в 1, 2, 6 сегментах.
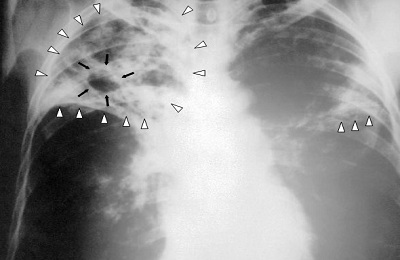
Очертания теней. При пневмонии инфильтраты (рентгеновские тени) имеют размытые, нечеткие очертания. В острый период заболевания затемнение напоминает дымку, а по мере развития воспаления интенсивность теней возрастает, но нечеткий характер краев сохраняется. Туберкулез же имеет тени с выраженным четким рисунком.
Форма теней. Очаги поражения при пневмонии, как правило, округлой, неправильной, кольцевидной или веретенообразной формы. Площадь поражения зависит от формы заболевания:
- очаговые тени имеют белый цвет и в диаметре не превышают полутора сантиметров, бывают в начале заболевания или при выздоровлении,
- долевая форма характеризуется полным поражением доли легкого,
- сегментарные тени – инфильтрация определенного сегмента,
- крупозная форма – самый тяжелый вариант, при котором воспаляются оба легких, сопровождается различными множественными очагами теней с обеих сторон органов.
Инфильтраты при туберкулезе зависят от формы данного заболевания:
- Диссеминированный туберкулез сопровождается множественными мелкими очагами до 2 мм в диаметре,
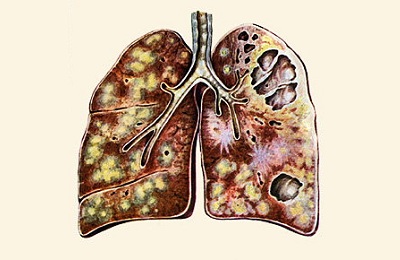
Очаговый , имеет один или несколько теней округлой, эллиптической, реже вытянутой формы с низкой интенсивностью, при которой очаги поражений темнее костной ткани,- Казеозная форма является самой тяжелой и сопровождается затемнением нескольких долей или даже целого легкого, тень изменяется по мере распада от менее интенсивной до более выраженной,
- Кавернозный , характеризуется очаговым затемнением с просветом посередине (каверна).
Рентгеновские снимки может верно интерпретировать только специалист, имеющий опыт работы в данной области.
Основа лечения всех видов пневмонии – антибиотики. Выбор лекарства определяется родом бактерий, вызвавших заболевание. При правильном выборе средства на 3-й день болезни должно наступить улучшение состояния и нормализация температуры.

В терапии применяются также разжижающие мокроту и расширяющие бронхи препараты, как внутрь, так и ингаляционно. Частью лечения является физиотерапия в виде лечебной физкультуры и вибромассажа.
Лечение туберкулеза – процедура значительно более длительная, включающая пребывание в стационаре 3-4 месяца и несколько месяцев амбулаторного наблюдения. Антибиотики часто бессильны против микобактерий, поэтому используются 4 и 5-е схемы лечения химиотерапией. В редких случаях запущенное заболевания требует хирургического вмешательства.
Своевременное обращение к врачу и правильная постановка диагноза, будь то туберкулез или форма пневмонии, ускорит выздоровление и позволит избежать тяжелых последствий.
Простудился? – интересуются окружающие у закашлявшегося человека. Но таким образом могут проявляться не только ОРВИ, но и не один десяток других заболеваний
При появлении кашля изучаются все характеристики этого симптома:
Длительность. Кашель, продолжающийся более 3 недель, – хронический. А до этого срока он считается острым.
Продолжительность. По этому признаку он делится на эпизодический, кратковременный, приступообразный и постоянный.
Тембр. Бывает сухой, влажный, лающий, спастический кашель и т.д.
Характер. Непродуктивный кашель не приносит облегчения, а продуктивный (с отделяемой мокротой), наоборот, помогает организму освобождаться от вредных веществ.
Ситуация, в которой появился симптом. Например, кашель может возникать в определенный сезон или конкретное время суток. Может начинаться после перенесенной инфекции и в результате принятия лекарств, приема пищи, изменения положения тела, а также в ответ на внешние раздражители.
Наличие у больного профессионального контакта с вредными веществами, аллергии и специфических жалоб, указывающих на сопутствующие заболевания.
Возможные причины острого кашля:
Острый и обструктивный бронхит
Детали. Наиболее часто возникает при ОРВИ (грипп, корь, коклюш и др.). Резкое повышение температуры (до 38,5–39°), низкий грудной кашель с обильным выделением мокроты, общее недомогание. Обычно кашель усиливается ночью в положении лежа на спине. При обструктивном бронхите мучительный приступообразный кашель сопровождается затруднением дыхания, свистящими хрипами (спастический кашель).
Что делать.
Лечение, главным образом, симптоматическое: снижение температуры, ингаляции, отхаркивающие средства. При бактериальном бронхите могут понадобиться антибиотики.
Острый фарингит, ларингит, ларинготрахеит
Детали. При ларингите кашель мучительный, сухой, голос осипший. У детей может развиться опасное сужение гортани (круп), сопровождающееся затрудненным свистящим дыханием и лающим кашлем. При фарингите – сильное першение, покалывание или боль в горле, которые заставляют больного откашливаться, чтобы избавиться от ощущения застрявшего в горле комка.
Что делать.
Показаться ЛОР-врачу, сделать ларингоскопию. Для лечения обычно нужны антибиотики. При ложном крупе немедленно вызвать скорую помощь – самостоятельно устранить отек гортани в большинстве случаев сложно.
ОРВИ, грипп
Детали. Сухой кашель, переходящий во влажный. Мокрота бывает прозрачной (признак вирусной инфекции) или гнойной (что указывает на присоединение бактериальной инфекции). Другие признаки: повышенная температура тела, насморк, слабость, недомогание.
Что делать.
Использовать противовирусное лечение. При влажном кашле помогают препараты, разжижающие мокроту и облегчающие ее отхождение.
Коклюш
Детали. Развивается постепенно. Появляется спастический сухой кашель, интенсивность которого постоянно нарастает (вплоть до появления рвоты).
Что делать.
Диагноз ставится на основании определения в крови высокого уровня антитоксических антител. Помогают антибиотики, разжижающие мокроту лекарства, свежий воздух.
Пневмония и плеврит
Детали. В начале болезни – сухой, затем – влажный приступообразный кашель. Для крупозной пневмонии характерно внезапное начало с повышением температуры, озноб, боль в грудной клетке и ребрах при дыхании, мокрота ржавого цвета. При пневмонии, вызванной палочкой Фридлендера, выделения кирпичного оттенка или цвета смородинового желе. При инфекции, вызванной стафилококком, мокрота – цвета лосося; стрептококк дает гнойную мокроту, микоплазменные бактерии – густые кровянистые выделения.
При плеврите кашель сухой, преобладает колющая боль в грудной клетке, усиливающаяся при кашле и глубоком дыхании.
Что делать.
Основной метод диагностики – рентген легких, основной метод лечения – антибактериальная терапия.
Туберкулез легких
Детали. Средний или сильный влажный кашель может сопровождаться кровохарканьем. Длительное повышение температуры, ночной пот, увеличение лимфатических узлов. Мокрота может быть как скудной и слизистой, так и обильной и гнойной.
Что делать.
Обратиться к фтизиатру и сделать рентген легких, а также провести неоднократное (не меньше 3 раз) микробиологическое исследование мокроты на возбудителей туберкулеза (самый информативный метод – ПЦР).
Возможные причины хронического кашля:
Бронхиальная астма
Детали. Кашель, одышка и свистящее дыхание часто появляются ночью, а также после физической нагрузки, пребывания на холоде или после контакта с аллергеном. При приступе выделяется вязкая мокрота со сгустками.
Что делать.
Обратиться к аллергологу и пульмонологу. Провести кожные тесты (на аллергены), спирометрию (исследование функции внешнего дыхания), пикфлоуметрию (определение пиковой скорости выдоха (ПСВ). Снижение ПСВ более чем на 20% от нормы – признак астмы.
Идиопатический кашель
Детали. Фиксируется у 20% больных, когда причину возникновения кашля даже после активного обследования не удается установить. Обычно страдают женщины среднего возраста, у которых длительный сухой кашель начинается в период менопаузы, часто после перенесенного ОРВИ.
Что делать.
Увы, остается лишь ограничиться применением противокашлевых препаратов.
Синусит, гайморит, аллергический и вазомоторный ринит
Детали. Кашель возникает из-за того, что обильно выделяющаяся слизь из носа затекает по задней стенке глотки в трахею. Характерно частое покашливание (особенно ночью), а также такие симптомы, как заложенность носа, насморк, затруднение носового дыхания.
Что делать.
Обратиться к ЛОР-врачу и лечить нос. Диагноз ставится на основе осмотра.
Подписывайся на наш Telegram. Получай только самое важное!
Туберкулез легких считается социальной болезнью, ее распространение напрямую связывают с уровнем жизни населения. В России заболеваемость туберкулезом резко выросла с появлением людей без определенного места жительства, и увеличением числа мигрантов.
По данным ВОЗ, в мире сейчас примерно 2 млрд человек заражены туберкулезом. Ежегодно заболевают 9 млн, а 3 млн погибают от осложнений.
Туберкулез легких может протекать по-разному. Если процесс затрагивает только легкие, то болезнь может себя вообще никак не проявлять, и человек узнает о нем случайно по итогам ежегодной флюорографии. А может и проявляться как обычное ОРВИ – слабостью, повышенной утомляемостью, субфебрильной температурой, бледностью и потливостью, особенно по ночам. При туберкулезе пациент худеет, часто у него увеличиваются лимфатические узлы. Причем увеличиваются не все узлы, а отдельные группы. Еще один симптом туберкулеза легких – покашливание, к вечеру переходящее в сильный кашель. В некоторых случаях, например, при инфильтративном туберкулезе легких или туберкулеме легких, кашель будет с незначительным количеством белой мокроты, но в ней будут прожилки крови.
Туберкулез, который раньше называли чахоткой – это инфекционное заболевание. Страдают им и человек, и животные, чаще всего это крупный рогатый скот, куры, свиньи. Вызывает туберкулез Mycobacterium tuberculosis, она же палочка Коха. А туберкулез легких – это одна из основных форм заболевания.
Микобактерию выявил в 1882 году немецкий врач Роберт Кох. Тогда же он доказал инфекционную природу чахотки. Микобактерия оказалась чрезвычайно устойчива к внешним воздействиям. Ее не убивают кислоты, щелочи и спирты, она прекрасно сохраняется в земле и в снегу. Гибнет она только при воздействии прямых солнечных лучей, высоких температур и хлорсодержащих антисептиков.
Для людей основной источник заболевания – страдающие туберкулезом. Существует несколько путей передачи инфакции:
- Воздушно-капельный – самый распространенный путь заражения. Страдающий туберкулезом выделяет микобактерии в окружающую среду при кашле, дыхании и разговоре. Здоровые люди, вдыхая микобактерии, заносят тем самым инфекцию в свой организм.
- Контактный путь заражения возможен, если у человека есть повреждения на коже. Через ранки микобактерия может проникнуть в организм человека, однако, через здоровую кожу она этого сделать не может.
- Через пищеварительный тракт можно заразиться при употреблении в пищу зараженного туберкулезом мяса. Для того, чтобы инфекция передалась этим путем нужно больше микобактерий. При этом способе передачи инфекции чаще всего развивается туберкулез кишечника.
- Внутриутробный путь заражения встречается редко, но случаи передачи инфекции от матери ребенку известны.
Правда, то, что палочка Коха попала в организм человека, еще не означает, что он заболеет туберкулезом. Микобактерия туберкулеза есть в организме у многих, однако страдают туберкулезом всего 10-15 % из них. У остальных же вырабатывается к ней иммунитет.
Мужчины болеют туберкулезом в 3,2 раза чаще женщин. И развивается это заболевание у них гораздо быстрее. Чаще всего им страдают в возрасте 20-29 и 30-39 лет. При этом в тюрьмах и колониях заболеваемость в 42 раза выше, чем в среднем по России.
Попадая в организм человека, туберкулезная палочка вызывает воспаление. Однако делает это очень медленно. Первичным называют заболевание, если оно развилось при первом попадании инфекции в организм. При этом организм еще не выработал способов борьбы с микобактериями, поэтому инфекция достаточно легко распространяется по организму. При этом формируется первичный очаг воспаления – ограниченный участок воспаленного легкого. Также может развиться воспаление лимфатических сосудов (лимфангиит). При заживлении первичного очага зона поражения пропитывается кальцием и затвердевает. Это образование называется очагом Гона. Такие включения в легких часто обнаруживаются у пожилых, перенесших скрытые формы туберкулеза. После образования такого очага микобактерии еще долго сохраняются в легких.
Вообще, такая форма туберкулеза – самая легкая. Человек может и не заметить ее. Но если иммунитет ослаблен, возможны и более серьезные формы. Чаще всего это вторичный туберкулез, который развивается из первичного очага, так как бактерии там сохраняются еще долгое время, или при повторном попадании палочки Коха в организм. В отличие от первичного туберкулеза при этих формах не возникает первичного очага воспаления.
При диссиминированном (рассеянном) туберкулезе в легких образуется несколько очагов воспаления. Течение этого заболевания может быть острым, подострым и хроническим. Зависит это от множества факторов – иммунитета, сопутствующих хронических болезней, авитаминоза. Обычно при диссиминированном туберкулезе легких поражаются также кости, суставы, сердце, головной мозг, печень, почки. Симптомы его похожи на симптомы ОРВИ, бронхита или пневмонии, однако, в отличие от этих заболеваний, они не проходят, а нарастают со временем. При тяжелых формах нарушается дыхание, пациент страдает одышкой, хрипами в грудной клетке, постоянно кашляет. При поражении головного мозга у него появляется напряжение мышц затылка. Возможны симптомы сильной интоксикации – рвота, головная боль, нарушения сознания, высокая температура.
Однако самая распространенная форма туберкулеза легких – инфильтративный туберкулез. Инфильтрация – это заполнение ткани органа клетками воспаления. При этом на рентгенограмме видны неоднородные тени с нечеткими краями диаметром более 1 см. Эта форма может протекать и бессимптомно, и с характерными симптомами – кашлем, кровохарканьем, интоксикацией. Ее проявления зависят от общего состояния страдающего туберкулезом. Она может перерасти и в казеозную пневмонию, которую раньше называли скоротечной чахоткой.
При казеозной пневмонии поражена одна доля легкого и более. Эта форма характеризуется казеозным (творожистым) некрозом, при котором отмирающие ткани становятся зернистыми и отторгаются организмом. Это остро прогрессирующая форма туберкулеза, летальность в первый месяц при ней около 14 %, встречается она в 8-10 % случаев туберкулеза легких.
При туберкулеме легкого казеозный некроз ограничен плотной оболочкой из соединительной ткани. Однако он постепенно увеличивается и со временем может перерасти в каверну (полость, образующуюся в органе из-за разрушения его ткани).
При кавернозном туберкулезе легких в ткани пораженного органа образуются полости со стенками из соединительной ткани. Полости могут достигать значительных размеров – 6 см в диаметре, а иногда и более. Эта форма сравнительно молодая, она появилась в то время, когда туберкулез стали лечить антибактериальными средствами. Она практически не проявляется, однако каверна может стать причиной легочного кровотечения. Часто к кавернозной форме туберкулеза легких присоединяется грибковая инфекция.
Кавернозный туберкулез может перерасти в фиброзно-кавернозную форму. При этом в легких образуются толстостенные каверны, часть легкого замещается фиброзной тканью, а бронхи могут деформироваться. Страдающие этой формой туберкулеза легких наиболее опасны для окружающих, так как в одной каверне у них примерно 1010 – 1012 микобактерий. Они выделяют их в окружающую среду при кашле. Для самого пациента эта форма опасна легочными кровотечениями, присоединением грибковой инфекции, спонтанным пневмотораксом (скоплению воздуха в плевральной полости, в результате чего в грудной клетке изменяется давление и нарушается воздухообмен).
При разрастании соединительной ткани в легких и плевре развивается цирротический туберкулез легких. Это конечная форма туберкулеза легких. Она часто приводит к смерти пациента, однако не очень опасна для окружающих. Лечение этой формы затруднено, так как препараты плохо проникают в фиброзную ткань.
Основной метод диагностики туберкулеза у детей и подростков – туберкулиновая проба (проба Манту). Она делается один раз в год. Для этого используется туберкулин – белковый экстракт, который получают из культуры туберкулезных палочек. Он специфически действует на зараженный организм, и это помогает выявить заболевших. Чтобы выявить заболевание, пациенту вводят небольшое количество туберкулина, и через 48 часов оценивают размер индурации (уплотнения) вокруг места введения туберкулина. Если индурация меньше 5 мм, то пациент здоров. Если индурация до 10 мм, значит пациент находится в группе риска, возможно, он контактировал со страдающими туберкулезом. Если индурация более 15 мм или на месте укола образовался гнойник, значит, скорее всего, пациент болен туберкулезом. При этом нельзя с уверенностью сказать, что человек, у которого при пробе Манту индурация была более 15 мм, точно страдает туберкулезом. Возможно, он просто контактировал с носителем инфекции.
Если туберкулиновая проба положительна, проводят бактериологическое исследование мокроты, промывных вод бронхов. Для этого пациенту делают анестезию дыхательных путей и вводят 15-20 мл физиологического раствора, подогретого до 37°. Пациент рефлекторно откашливает эту жидкость, ее собирают в стерильную посуду и исследуют. Однако этот метод противопоказан страдающим бронхиальной астмой. Наличие микобактерии туберкулеза можно установить методом полимеразной цепной реакции (ПЦР) или методом выявления кислотоустойчивых микобактерий, при котором мазок окрашивается специальными кислотными красителями, и микобактерию можно выявить с помощью микроскопа.
Собрать материал для исследования можно и с помощью бронхоскопа. При бронхоскопии делают биопсию тканей, выстилающих бронхи. При туберкулезе в них происходят характерные изменения.
Микобактерию туберкулеза можно выявить и в плевральной жидкости, и при биопсии легкого.
Еще один распространенный метод выявления страдающих туберкулезом – флюорография. Это рентгенологический метод исследования, помогающий увидеть очаги поражения легких. Очаг – это тень на снимке с четкими контурами диаметром до 1 см. Если на флюорографии виден только один очаг и нет симптомов заболевания, то за пациентом просто наблюдают.
До XX века туберкулез был практически неизлечим. Сейчас же есть множество противотуберкулезных препаратов. И все равно проблема туберкулеза стоит достаточно остро. Многие пациенты не знают, что они страдают туберкулезом, некоторые не хотят идти к врачу и лечатся самостоятельно. Но это опасно, так как при неправильном лечении легко излечимая форма заболевания может перейти в лекарственно-устойчивую форму.
Но иногда недостаточно всего этого комплекса. В этих случаях лечить туберкулез легких нужно хирургическим путем – удалять пораженную часть легкого или всего легкого. Все легкое удаляют в случае открытых каверн с толстыми стенками, рубцевание которых невозможно, при угрожающем жизни кровотечении из каверн, при наличии значительных фиброзных очагов в которые не могут проникнуть противотуберкулезные средства, наличии очагов, образованных атипичными палочками Коха, а также при подозрении на новообразования на фоне туберкулеза.
Хирургическое лечение обычно сочетается с медикаментозным.
Для профилактики туберкулеза необходимо своевременно выявлять случаи заболевания. Для этого нужно регулярно делать флюорографию. Нужно ограничивать контакты со страдающими туберкулезом. Для этого страдающих, живущих в перенаселенных квартирах, нужно изолировать от остальных жильцов. Важно своевременно делать прививку от туберкулеза новорожденным.
Необходимо обследовать мигрантов из неблагополучных по туберкулезу стран и регионов.
Один из путей заражения человека – через пищу. Очень важно установить тщательный контроль за молоком и мясом, а также регулярно проводить обследовать работающих с крупным рогатым скотом.
На сегодняшний день туберкулёз является одним из самых опасных и тяжелых инфекционных заболеваний.
Смертность от туберкулёза составляет порядка 30% от общего числа диагностированных случаев. В 92% туберкулёзный процесс поражает лёгкие.
Эффективное лечение туберкулеза у взрослых возможно только при своевременном выявлении и адекватной терапии. Необходимо знать первые симптомы заболевания, какие меры следует предпринять, и вовремя обратиться за медицинской помощью.
Современная медицина хорошо знакома с признаками туберкулёза, обладает обширной базой знаний по поводу диагностики и лечения этого заболевания.
Факторы риска

Распространено мнение, что туберкулёз это болезнь, поражающая асоциальные элементы и людей с тяжёлыми условиями быта. Это не так, риск заразиться есть у каждого взрослого человека.
Туберкулёзом заражена треть населения планеты. Однако роль социального фактора в распространении туберкулёза очень высока.
Категории населения, более других подверженные заражению:
- люди с тяжёлыми инфекционными заболеваниями, особенно хронических стадий;
- ВИЧ-инфицированные и больные СПИДом;
- люди с заболеваниями эндокринной системы, особенно с сахарным диабетом;
- больные, принимающие определённые препараты, снижающие защитные свойства организма, пациенты на диализе и после пересадки органов;
- люди, страдающие наркотической зависимостью;
- люди, находящиеся в местах лишения свободы;
- люди без определённого места жительства или ведущие асоциальный образ жизни.
Можно также выделить возрастные категории с высокой вероятностью заражения туберкулёзом: это дети до 10 лет и пожилые люди старше 60 лет.
Это связано с тем, что иммунная система в детском и преклонном возрасте работает не так эффективно.
Риск заболевания туберкулёзом возрастает, если есть постоянный контакт с заражённым. К этой категории можно отнести медицинский персонал, работающий с туберкулёзными больными. При однократном контакте вероятность заражения ниже, чем при регулярном взаимодействии.
Нужно знать, что микобактерии сохраняют жизнеспособность в открытой среде достаточно долго и устойчивы к большинству дезинфицирующих средств.
Палочка Коха, попав в организм, может никак себя не проявлять. Для того чтобы туберкулез легких перешёл из латентной формы в активную, организм должен испытать стресс. Спровоцировать прогрессирование заболевания может заражение инфекцией, резкое снижение иммунитета на фоне неполноценного питания, пребывание в антисанитарных условиях, злоупотребление алкоголем, наркотиками.
Первые проявления туберкулёза
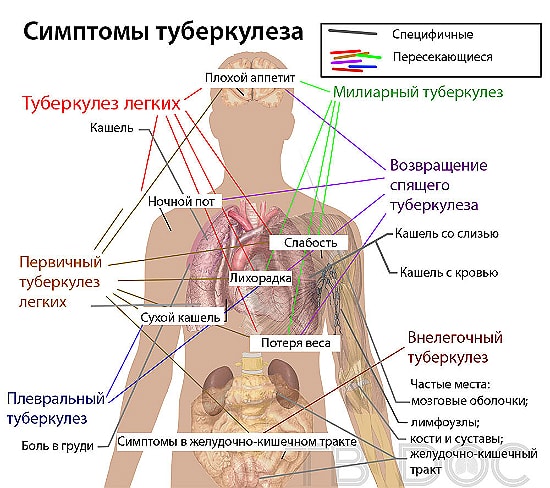
Появление первых симптомов туберкулёза лёгких зависит от индивидуальных физиологических и патогенетических данных конкретного пациента.
Степень выраженности симптомов зависит от того, сколько времени прошло с момента инфицирования, а также от состояния защитных сил организма, наличия сопутствующих заболеваний, условий труда, климатических условий, влияния внешних факторов.
После инфицирования человека палочкой Коха может пройти длительное время до появления первых признаков болезни. Если иммунная система справляется со своими функциями, то её клетки легко отбивают атаку агрессора.
Человек может в течение долгого времени даже не подозревать о том, что он болен, даже если болезнь протекает в открытой форме. Так происходит из-за того, что заболевание на ранних стадиях не проявляется выраженными симптомами. А если какие-то недомогания есть, человек чаще всего принимает их за признаки других болезней.
Такая маскировка — одна из основных опасностей туберкулёза.
Основным признаком при туберкулезе является отделение мокроты с вкраплениями крови. Но в ранний период он проявляется, только если заражение массированное, болезнь прогрессирует стремительно.
Сначала туберкулез легких даёт признаки, характерные для многих инфекционных заболеваний. К ним относятся: общее недомогание, субферильные значения температуры, обильные ночные поты, сухой непродуктивный кашель, головные боли, комплекс астенических симптомов, отсутствие аппетита.
В зависимости от общего состояния здоровья могут проявляться такие симптомы, как учащённое сердцебиение, гипотония, лимфаденит, гиперплазия печени. В большинстве случаев формируется неврологический синдром.
К его проявлениям относятся:
- раздражительность;
- нервозность;
- головокружения;
- снижение работоспособности;
- быстрая утомляемость;
- нарушения сна, апатия.
Первые появившиеся признаки туберкулеза легких можно принять за симптомы инфекционных заболеваний верхних дыхательных путей. Некоторые игнорируют появление неврологических проявлений, списывая на усталость, постоянную занятость и другие жизненные реалии.
Выявление туберкулеза на ранних стадиях
Выявить туберкулёз лёгких на ранних стадиях позволяет совокупность специфических признаков. Необходимо регулярно проходить диспансеризацию, плановые диагностические обследования, делать флюорографию.
Туберкулёз проявляется комплексом разнообразных симптомов. Опытный специалист, сопоставив и проанализировав данные анамнеза, может заподозрить наличие у пациента этой тяжёлой патологии, назначить анализы и исследования.
Какие же признаки свидетельствуют о наличии лёгочного туберкулёза?
Кашель при туберкулёзе лёгких

Туберкулёзное поражение лёгких характеризуется грудными признаками, основным из которых является кашель.
Если любой кашель не проходит в течение двух или трёх недель, следует немедленно обратиться к врачу-пульмонологу и пройти обследование. Как правило, на ранних стадиях кашель у больного сухой, с небольшим объёмом отделяемой мокроты.
Самые сильные приступы кашля мучают пациента по утрам, после принятия вертикального положения. Это связано с тем, что в период продолжительного пребывания в горизонтальном положении чувствительность слизистой понижается, в верхних дыхательных путях накапливается значительное количество мокроты, а при смене позы вызывает позыв прокашляться.
По мере прогрессирования заболевания, начинается экссудация, образование каверн, и кашель усиливается, может появляться в любое время суток. Характерным признаком является непрекращающиеся приступы кашля.
Больной захлёбывается и задыхается, но пока хотя бы немного не очистятся дыхательные пути, кашель не прекращается. В случае перехода болезни в форму замкнутого очага, кашель может вообще исчезнуть.
Температура

Одним из основных признаков туберкулёза является незначительно, но постоянно повышенная температура.
Обычно в течение дня температура тела находится в пределах нормы, повышается в вечернее время, и сопровождается лихорадочными явлениями и ознобом.
Применение жаропонижающих средств либо не даёт эффекта, либо ненадолго снижает температурные показатели, вызывая обильное потоотделение, головную боль и общую слабость. Если этот симптом продолжается более двух или трёх недель, значит, инфекционный процесс прогрессирует, необходимо срочно обратиться к врачу.
Мокрота с кровью
Кровохарканье является отличительным симптомом инфильтративного туберкулёза лёгких. Вкрапления крови в мокроте обусловлено гипертензией, утолщением стенок и разрывом кровеносных сосудов в области очага инфекции.
Такой признак является очень тревожным, так как при такой сосудистой реакции возможно развитие массированных лёгочных кровотечений, которые являются одной из причин летального исхода при туберкулёзе.
Грудная боль

Туберкулёзный процесс в лёгких нередко сопровождается болями в области грудной клетки, в области подреберья, усиливающейся при движении. В случаях, когда заболевание поражает, помимо лёгких, плевральную полость, боли более выражены.
Спирометрия выявляет замедление дыхания со стороны поражения, что является поводом для проведения исследований на выявление туберкулёза.
Одышка
При массированном поражении лёгких микобактериями одышка может появиться на ранних стадиях заболевания.
При наличии инфильтрации, образовании каверн и гранулём, при активном фиброзном и цирротическом процессе у больного возникает одышка.
В первое время она проявляется при физической нагрузке, по мере прогрессирования заболевания, одышка может присутствовать даже в состоянии покоя.
Изменение внешних данных
Визуальная оценка пациента помогает увидеть наличие патологического процесса. У больных туберкулёзом обостряются черты лица, заостряется нос, впадают щёки. Человек выглядит осунувшимся, наблюдается восковая бледность кожных покровов, при этом на лице присутствует нездоровый румянец на щеках.
Хрипы

Наиболее выраженным хрип становится на вдохе. Хрипы бывают влажные и сухие.
При ограниченном туберкулёзном процессе выслушивается везикулярное дыхание, однако чаще всего туберкулёз даёт ослабление скорости и силы вдыхания. Обычно это явление одностороннее.
Лимфаденит
Одним из первых симптомов туберкулёза является увеличение лимфоузлов. Чаще всего увеличиваются лимфоузлы под мышками, за ушами и на шее. Явление это безболезненное.
Лабораторные анализы в этот период не показывают существенных изменений формулы крови, однако заболевание прогрессирует.
Туберкулёз чрезвычайно сложно выявить на ранних стадиях. Клиническая картина симптомов в начальном периоде заболевания стёрта. Симптомов или нет вообще, или они схожи с проявлениями иных инфекционных заболеваний.
Лабораторные анализы на ранней стадии могут показывать отсутствие патогенов в исследуемом материале. В этих условиях диагностика существенно затруднена. Однако наука не стоит на месте, и сегодня медики сумеют разобраться в патогенезе заболевания даже при минимальных вводных данных.
Поэтому не стоит откладывать визит к терапевту, фтизиатру и пульмонологу, если проявляется хотя бы несколько симптомов нездорового состояния.
Читайте также:


