Повышенный билирубин при туберкулезе
Пожалуй, о таком показателе, как билирубин слышал если не каждый, то большинство из нас. Многие знают, что увеличение его содержания в сыворотке крови сопровождает различные болезни печени, может наблюдаться у новорожденных малышей, а основное клиническое проявление нарушений его обмена – желтуха. Каковы же причины повышения билирубина, механизмы и последствия этих нарушений? Об этом пойдет речь в нашей статье.
Что такое билирубин?
Билирубин относят к так называемым гемоглобиногенным пигментам. Основное количество его (около 85%) образуется при физиологическом распаде старых, изношенных эритроцитов. Остальная, меньшая часть, появляется при разрушении других гемсодержащих веществ – цитохромов, миоглобина.
Распад эритроцитов происходит главным образом в печени, селезенке, а также в костном мозге. В сутки в организме разрушается около 1% эритроцитов, а из содержащегося в них гемоглобина образуется до 300 мг билирубина. Этот пигмент обнаруживается в крови и в норме, однако его количество не должно превышать предельно допустимых значений.
На сегодняшний день особенности строения, метаболизма, а также причины нарушения в обмене билирубина изучены и описаны достаточно хорошо. При появлении желтухи, а это основной симптом гипербилирубинемии, диагностика в большинстве случаев не представляет значительных трудностей (см. желтуха — симптомы, заболевания, сопровождающиеся желтухой).
Итак, при разрушении эритроцитов образовался билирубин, представляющий собой токсичное и нерастворимое в воде соединение. Дальнейшее его преобразование происходит в несколько стадий:
- с током крови билирубин переносится к печени – для этого необходим носитель, в роли которого выступает белок альбумин, быстро и прочно связывающий токсичный билирубин в плазме крови. Такой белково-билирубиновый комплекс не способен проникать сквозь почечный фильтр, поэтому и не попадает в мочу;
- проникновение билирубина в печеночную клетку после отделения его от альбумина на поверхности мембраны гепатоцита и дальнейшая транспортировка по мембранам эндоплазматической сети;
- конъюгация (связывание) билирубина с глюкуроновой кислотой в эндоплазматической сети и образование билирубин-диглюкуронида. Именно в таком связанном состоянии билирубин становится растворимым в воде и, таким образом, может выводиться с желчью и мочой из организма;
- экскреция (выведение) с желчью – завершающий этап обмена билирубина, который в кишечнике превращается в уробилиногены и в качестве стеркобилиногена выводится с калом. Небольшое количество билирубина всасывается кишечной стенкой и, попадая в кровоток, фильтруется почками и выводится с мочой.
Норма билирубина
Исходя из особенностей метаболизма, выделяют прямой и непрямой билирубин. Для оценки степени и характера нарушений в метаболизме билирубина необходимо знать его нормальные показатели у здоровых людей:
- Непрямой (несвязанный, неконъюгированный, свободный) билирубин, являющийся продуктом распада гемовых веществ, это токсичный билирубин. Количество непрямого билирубина не должно превышать 16,2 мкмоль/л.
- Прямой (конъюгированный, связанный), образующийся в печени при связывании с глюкуроновой кислотой. Это билирубин, который уже обезврежен печенью и готов для вывода из организма. Прямой билирубин, норма 0 – 5,1 мкмоль/л
- Общий билирубин колеблется в пределах 0,5 – 20,5 мкмоль/л
В условиях неблагополучия возможно повышение уровня как прямого, так и непрямого билирубина, именуемое гипербилирубинемией. Преобладание той или иной фракции зависит от причинного фактора, приведшего к увеличению его содержания в сыворотке крови.
Симптоматика повышенного билирубина в крови (гипербилирубинемия) в виде, в первую очередь, желтухи появляются при превышении им 34 мкмоль в литре.
Бывает, что содержание билирубина в десятки раз превышает допустимые значения, что ставит под угрозу жизнь больного и требует оказания незамедлительной помощи.
Признаки повышенного билирубина
Как известно, первостепенная роль в обмене билирубина принадлежит печени, а желтуха – характерный синдром, отражающий ее поражение и проявляющийся также в случаях, когда количество билирубина превышает функциональную способность печени связывать его излишки, либо возникают препятствия на пути оттока желчи и, соответственно, выведения конъюгированного билирубина из организма.
Иногда бывает, что выраженность желтухи не соответствует цифрам билирубина в сыворотке. Например, при ожирении, отеках желтушность менее заметна, в то время как у худых и мускулистых людей она выражена больше.
Причины высокого билирубина в крови весьма разнообразны и связаны либо с усиленным его образованием в клетках ретикулоэндотелиальной системы, либо с нарушением в одном или сразу нескольких звеньях обмена в гепато-билиарной системе.
С клинической точки зрения важно отметить, что степень гипербилирубинемии влияет на характер окрашивания различных тканей:
- Так, чаще всего первыми приобретают желтушный оттенок склеры
- Слизистая оболочка полости рта
- Затем желтеют лицо, ладони, подошвы и, наконец, вся кожа
Нужно помнить, что желтое прокрашивание кожи не всегда является следствием гипербилирубинемии. Например, при приеме пищи, содержащей большое количество каротина (морковь, томаты), сахарном диабете, гипотиреозе (снижении функции щитовидной железы) кожа может приобретать желтый оттенок, однако в этих случаях склеры будут обычного цвета (интактны).
Список заболеваний, сопровождающихся высоким уровнем билирубина в крови
Заболеваниях, при которых повышен прямой билирубин: 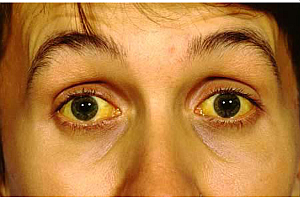
- Острые вирусные гепатиты (гепатит А,В, гепатит при инфекционном мононуклеозе)
- Хронические гепатиты (гепатит С), аутоиммунные гепатиты
- Бактериальные гепатиты (бруцеллезный, лептоспирозный)
- Токсические (отравления токсичными соединениями, грибами), лекарственные (прием гормональных контрацептивов, НПВС, противотуберкулезных, противоопухолевых препаратов)
- Желтуха беременных
- Опухоли печени
- Билиарный цирроз
- Наследственные желтухи — синдром Ротора, Дабина-Джонсона
Заболевания, при которых повышается непрямой билирубин:
- Врожденные гемолитические анемии — сфероцитарная, несфероцитарная, серповидно-клеточная, талласемия, болезнь Маркьяфавы-Микеле
- Приобретенные гемолитические анемии аутоиммунные — развиваются на фоне системной красной волчанки (симптомы, лечение), ревматоидного артрита, лимфолейкоза, лимфагранулематоза (симптомы, лечение) и пр.
- Инфекционные заболевания — брюшной тиф, сепсис, малярия
- Лекарственные гемолитические анемии — провоцируются приемом цефалоспоринов, инсулина, аспирина, НПВС, левомицетина, пенициллина, левофлоксацина и пр.
- Токсические гемолитические анемии — отравление ядами, укусы насекомых, змей, отравление грибами, свинец, мышьяк, соли меди (медный купорос)
- Синдромы Жильбера, Криглера-Найяра, Люси-Дрискола.
Разновидности желтухи и основные причины повышенного билирубина в крови
Повышению билирубина в крови способствуют 3 основных фактора:
- Разрушение эритроцитов (ускоренное или повышенное)
- Нарушение нормального оттока желчи
- Нарушение метаболизма и выведения билирубина
Высокий непрямой билирубин при гемолитической желтухе обусловлен повышенным распадом эритроцитов (гемолизом), который может быть следствием не только наследственных дефектов самих красных клеток крови (серповидно-клеточная анемия, сфероцитоз), но и ряда внешних причин, например:
- инфекции (малярия, сепсис, брюшной тиф, микоплазмоз);
- отравления гемолитическими ядами различного происхождения (токсины бледной поганки, ртуть, свинец, змеиный яд другие);
- переливание крови, несовместимой по групповой принадлежности или резус-фактору;
- злокачественные опухоли, в частности, кроветворной ткани (лейкозы, миеломная болезнь и другие);
- массивные кровоизлияния (инфаркт легкого, обширные гематомы).
Для гемолитической желтухи характерны следующие симптомы:
- лимонно-желтое окрашивание кожи и слизистых оболочек, склер глаз
- бледность вследствие анемии из-за повышенного разрушения эритроцитов
- боли в левом подреберье по причине увеличении селезенки
- возможно повышение температуры тела
- в кале и моче обнаруживают большое количество стерко- и уробилина, придающих им темное окрашивание
- на фоне недостатка кислорода в тканях организма у человека может быть сердцебиение, головные боли, повышенная утомляемость
Подпеченочная желтуха развивается при обратном поступлении в кровь конъюгированного билирубина вследствие нарушения его оттока с желчью, чаще всего возникающее при желчнокаменной болезни, остром и хроническом панкреатите, аневризме печеночной артерии, раке поджелудочной железы или желчного пузыря, дивертикулах двенадцатиперстной кишки. При этом состоянии в крови высокий прямой билирубин. Причинами этого вида желтухи могут быть:
- закрытие желчных протоков камнем, опухолью, паразитами;
- сдавление желчных протоков извне, сопровождающее опухоли желчного пузыря, головки поджелудочной железы, увеличение лимфоузлов;
- воспалительные процессы в желчевыводящих путях с последующим их склерозом и сужением просвета;
- врожденные аномалии или недоразвитие желчных протоков.
Для данного вида гипербилирубинемии (при камнях в желчном пузыре, раке желчного или поджелудочной) характерно:
- максимально сильное желтушное окрашивание кожных покровов
- большинство больных жалуются на кожный зуд, результатом которого являются расчесы на коже
- поскольку связывающая функция печени в этом случае не нарушена, в крови будет обнаруживаться повышенное количество конъюгированного билирубина
- в отличие от других видов желтух, каловые массы будут ахоличны, то есть иметь практически белый цвет, что связано с отсутствием в них стеркобилина, а моча темного цвета
- возникают периодические боли в правом подреберье или приступ такой боли при печеночной колике
- нарушение работы ЖКТ — метеоризм (причины, лечение), понос, запор, тошнота, снижение аппетита, отрыжка горьким
Нарушение метаболизма и выведения билирубина
Это нарушение сопровождается его избыточным накоплением и, как следствие, желтухой могут носить наследственный характер – наследственные желтухи, либо возникать на протяжении жизни и осложнять различные заболевания – приобретенные желтухи.
Нарушения, возникающие на печеночном этапе обмена билирубина (связывание, транспорт в печеночной клетке и удаление из нее), становятся причиной возникновения наследственных желтух:
- синдром Криглера-Найяра
- синдром Жильбера
- синдром Дабина-Джонсона
Чаще других встречается синдром Жильбера – доброкачественно протекающая гипербилирубинемия с благоприятным прогнозом.
Причины высокого билирубина в крови при этом заболевании кроются в недостатке фермента печеночной клетки, обеспечивающего связывание свободного билирубина с глюкуроновой кислотой, поэтому гипербилирубинемия будет обусловлена главным образом несвязанной его фракцией.
Заболевание имеет наследственный характер и сопровождается дефектом генов, расположенных во второй хромосоме. Распространенность синдрома Жильбера в мире разнится. Так, у европейцев оно встречается в 3-5% случаев, в то время как у жителей Африки – в 36%, что связано с высокой частотой встречаемости у них характерного генетического дефекта.
Зачастую заболевание протекает бессимптомно либо с эпизодами желтухи различной интенсивности, которые возникают на фоне стрессов, чрезмерных физических нагрузок, при приеме алкоголя. Учитывая доброкачественность течения и благоприятный прогноз, специфическое лечение таким больным, как правило, не требуется.
Надпеченочная желтуха возникает в том случае, когда количество вновь образованного билирубина столь велико, что даже усиленная в 3-4 раза интенсивность его связывания печенью не приводит к удалению избытка из сыворотки крови.
Печеночная, или паренхиматозная, желтуха возникает как проявление различных заболеваний, сопровождающихся повреждением паренхимы печени и желчных капилляров, что влечет за собой нарушение захвата, конъюгации и экскреции билирубина, а также обратное его поступление в кровь из желчных протоков при холестазе (застое желчи) внутри печени. Это один из наиболее часто развивающихся видов желтух, при котором высокий прямой билирубин.
Заболевания, сопровождающиеся печеночной желтухой, многочисленны и разнообразны, однако наиболее часто этот вид гипербилирубинемии наблюдается при гепатитах и циррозах печени.
Гепатиты- представляют собой большую группу поражений печени воспалительного характера, которые могут иметь вирусную природу либо вызываться неинфекционными агентами (лекарственный гепатит, аутоиммунный, алкогольный).
При остром течении заболевания причинным фактором чаще всего выступает вирусная инфекция (гепатит А, В, С, D, G), а проявления включают в себя:
- признаки общей интоксикации с увеличением температуры тела
- общей слабостью
- мышечными и суставными болями
- на поражение печени в таком случае будут указывать боль в правом подреберье
- желтушное окрашивание кожи и слизистых оболочек
- изменение цвета кала и мочи, а также характерные сдвиги в лабораторных показателях
При прогрессировании болезни с вовлечением в процесс значительного объема печеночной паренхимы, а также при затрудненном оттоке желчи возможно появление кожного зуда, кровоточивости, признаков поражения головного мозга в виде характерной печеночной энцефалопатии и, в конечном итоге, развитие печеночно-почечной недостаточности, представляющей угрозу жизни и зачастую являющейся причиной смерти таких больных.
Хронические гепатиты встречаются довольно часто как результат перенесенных острых вирусных, лекарственных и алкогольных поражений печени. Клинические проявления их сводятся к паренхиматозной желтухе и изменениям в биохимическом анализе крови; при обострении возможны лихорадка, артралгии, а также кожные высыпания.
Циррозы печени- представляют собой тяжелые изменения с потерей нормальной гистоархитектоники ее паренхимы. Иными словами, происходит нарушение нормального микроскопического строения: в результате гибели гепатоцитов исчезают печеночные дольки, нарушается ориентация кровеносных сосудов и желчных капилляров, появляются массивные очаги разрастания соединительной ткани на месте поврежденных и погибших клеток.
Эти процессы делают невозможным выполнение печенью функций связывания и удаления билирубина из организма, а также процессов детоксикации, образования различных белков и факторов свертывания крови. Чаще всего цирроз печени завершает воспалительные ее поражения (гепатиты).
Помимо паренхиматозной желтухи, свойственными циррозу клиническими проявлениями будут увеличение печени и селезенки, кожный зуд, появление жидкости в брюшной полости (асцит), варикозное расширение вен пищевода, прямой кишки, передней брюшной стенки.
С течением времени нарастают признаки печеночной недостаточности, развивается поражение головного мозга, снижается свертываемость крови, а это сопровождается не только высыпаниями на коже, но и кровоизлияниями во внутренние органы и кровотечениями (желудочные, носовые, маточные), носящими зачастую угрожающий жизни характер.
Повышенный билирубин у новорожденных
Особое внимание заслуживают гипербилирубинемии, то есть повышенный билирубин у новорожденных. Известно, что в первые дни жизни большинство малышей имеют ту или иную степень выраженности желтухи, которая носит физиологический характер.
В случаях, когда гемолиз происходит у недоношенных детей либо обусловлен резус-конфликтом или другими причинами, может происходить значительное повышение несвязанной фракции билирубина с проникновением его сквозь гемато-энцефалический барьер.
Результатом будет развитие так называемой ядерной желтухи, при которой повреждаются ядра головного мозга, что представляет угрозу жизни малыша и требует незамедлительной интенсивной терапии.
Во всех случаях необходимо точно установить причины высокого билирубина у новорожденного, дабы избежать серьезных осложнений при своевременно начатом лечении:
- физиологический распад эритроцитов
- повреждение печени
- врожденные аномалии желчевыводящих путей
- резус-конфликт и др.
Как снизить билирубин?
Способы борьбы с гипербилирубинемией зависят от причин, ее вызвавших, однако при появлении желтухи не стоит заниматься самолечением, а следует срочно обратиться к врачу. Поскольку желтуха — это лишь симптом и лечение в первую очередь должно быть направлено на ликвидацию ее причин.
При высоких цифрах билирубина вследствие выраженного гемолиза эритроцитов показана инфузионная терапия с введением глюкозы, альбумина, а также проведение плазмафереза. При желтухе новорожденных весьма эффективна фототерапия, при которой облучение кожи способствует превращению свободного токсичного билирубина в связанный, легко выводимый из организма.
При неконъюгационных гипербилирубинемиях эффективно назначение препаратов, усиливающие активность ферментов печени, например, фенобарбитала.
Во всех случаях следует помнить, что желтуха, как правило, показатель серьезных нарушений в организме, а потому своевременное выяснение ее причин увеличивает вероятность благоприятного исхода и, возможно, полного излечения от заболевания, ее вызвавшего. Не стоит пренебрегать посещением врача даже в случае незначительного желтого окрашивания кожи, склер, потому что своевременная диагностика и вовремя начатое лечение не только способны сохранить жизнь больному, но и значительно улучшить ее качество.
Из многих биохимических тестов, широко используемых в настоящее время в клинической практике, определенное значение имеет изучение состава белков крови, которые играют весьма важную роль в физиологических функциях и гомеостазе организма, в состоянии иммунитета, развитии и течении воспалительных реакций и т. д.
Сдвиги в белковом составе крови при туберкулезе зависят не только от его формы, но главным образом от фазы процесса, его осложнений и различных сопутствующих заболеваний. У больных с неактивными специфическими изменениями в легких и других органах в сыворотке крови определяется нормальное содержание общего белка, фибриногена, белковых фракций и гликопротеидов; отсутствует С-реактивный белок, не увеличена РОЭ, нет отклонений в коагуляционных пробах и т. д. При свежих, особенно остро протекающих, формах болезни, а также при обострении и прогрессировании хронического процесса наблюдается диспротеинемия, а иногда и гипопротеинемия, т. е. наступают количественные и качественные изменения в составе белков как проявление неспецифической гуморальной реакции на патологические сдвиги в организме. В таких случаях нарастает РОЭ, изменяются коагуляционные пробы, появляется С-реактивный белок, повышается уровень фибриногена, нарушается количественное соотношение белковых фракций и содержание белково-углеводных соединений (глико- и мукопротеидов, серомукоидов) в сыворотке и плазме крови.
Как показывают многочисленные исследования, в частности проведенные в клинике туберкулеза ЦОЛИУ врачей И. В. Алфимовой (1965), К. В. Бережковой (1955), Л. Н. Бринбауэр (1965), Р. А. Иоффе (1962) и др., эти сдвиги характеризуются уменьшением содержания альбуминов и повышением уровня глобулинов и гликопротеидов. При инфильтративной фазе процесса заметно увеличивается концентрация фракции глобулинов и гликопротеидов, а при фиброзно-кавернозном туберкулезе и эмпиеме плевры значительно нарастает, кроме того, уровень их фракции. При этих формах болезни снижается также концентрация липопротеидов и несколько повышается уровень Р-фракций. Чем острее и неблагоприятнее протекает туберкулез и чем тяжелее его осложнения, например амилоидозом, тем больше содержится в крови связанных с белками гек-соз, гексозаминов, серомукоидов и сиаловой кислоты. По мере затихания болезни протеинограмма постепенно приходит к норме, но медленнее, чем ускоренная РОЭ. Вместе с тем содержание глобулинов и гликопротеидов оказывается нередко повышенным в ранней фазе процесса. По данным Р. А. Иоффе (1962), из 119 больных различными формами туберкулеза легких у 65 при нормальных показателях РОЭ отмечались те или иные сдвиги в белковых фракциях сыворотки крови, главным образом в содержани альбуминов, глобулинов.
В связи с этим исследование белкового профиля важно при определении активности и динамики процесса, а также при оценке эффективности лечения. Оно играет меньшую роль в дифференциальной диагностике туберкулеза и других воспалительных или опухолевых заболеваниях легких, так как и при них имеют место подобные нарушепия белкового состава крови. Тем не менее при некоторых состояниях этот биохимический показатель приобретает известное значение, например в тех случаях, когда туберкулез напоминает по своей клинико-рентгенологической картине рак, саркоидоз, легочные проявления коллагенозов, при которых диспро-теинемия часто имеет более выраженный и своеобразный характер.
Тот же вывод следует сделать, оценивая результаты исследования содержания фибриногена в крови при различных заболеваниях органов дыхания. Как показали наблюдения Л. Н. Бирнбауэр (1965), проведенные в нашей клинике, его уровень обычно находится в пределах нормы при очаговом, инфильтративном и диссеминированном туберкулезе в фазе рассасывания и уплотнения или при стабильных туберкуломах. Он повышается при выраженных инфильтративных и деструктивных изменениях. Концентрация фибриногена, как и других белковых компонентов, повышается при раке, абсцессе, злокачественных опухолях средостения, но не претерпевает существенных сдвигов при саркоидозе, гамартохондроме, ненагноившихся кистах и т. д. Учет этих данных, конечно, в сочетании с основпыми клинико-рентгенологическими признаками важен при дифференциальной диагностике указанных заболеваний.
Из других показателей белкового обмена заслуживают внимания данные о составе свободных и, в частности, незаменимых аминокислот в сыворотке кроЕи. При активных формах туберкулеза легких часто уменьшается содержание цистеина, цистина, орнитина, валина, аргинина, гистидина и т. д. Эти сдвиги нарастают по мере утяжеления болезни и, наоборот, устраняются при ее затихании.
В то же время при изучении экскреции аминокислот с мочой у больных с эволютивными формами туберкулеза отмечается обратное соотношение: повышается суммарное содержание аминокислот и отдельных из заменимых (аспарагиновая кислота, серии, цистеин) и незаменимых ингредиентов (гистидин, аланин, тирозин, треонин, глутаминовая кислота и др.). Эти показатели в той или иной степени также нормализуются при благоприятном течении болезни. Характерно, что у больных саркоидозом органов дыхания даже при II и III стадиях, как показали наши наблюдения, существенные отклонения в аминокислотном составе крови не отмечаются.
Приведенные данные свидетельствуют, таким образом, о целесообразности изучения состояния белкового обмена при туберкулезе, что важно как в прогностическом, так и в диагностическом отношении.
Существенную роль в оценке функционального состояния и органических повреждений печени при туберкулезе и его осложнениях приобретают, как указывалось раньше, биохимические тесты: определение содержания в крови билирубина, альдолазы и активности аминотрансфераз, выделения конго красного, бромсульфалеина, исследование уровня сахара в крови после нагрузки глюкозой или галактозой.
Для выявления нарушений функции почек важно определение содержания остаточного азота в крови, мочевины, креатинина, индикана и т. д. О состоянии коры надпочечников можно судить по содержанию 17-кетостероидов в моче, а также свободных и белковосвязанных 11-оксикортикостероидов. Ценными являются сведения о нарушении обмена некоторых витаминов (тиамин, рибофлавин, пиридоксин, никотиновая кислота и др.), на уровень которых влияют не только туберкулезная интоксикация, но и различные химиопрепараты.

Патологические состояния печени при туберкулезе группируют следующим образом:
1. Специфические (туберкулезные) поражения печени.
2. Повреждения клеток печени, обусловленные сопутствующими заболеваниями.
3. Уменьшение массы функционирующей ткани.
Специфические (туберкулезные) поражения печени
Печень обычно поражается специфическим процессом при милиарном и диссеминированном туберкулезе. Реже могут наблюдаться ограниченные туберкулезные абсцессы в печеночной паренхиме.
Туберкулезное поражение печени у новорожденных.
МБТ способны проникать через плаценту и попадать в кровообращение эмбриона. Внешний вид большинства новорожденных без особенностей, однако после 3 нед ребенок перестает прибавлять в весе, становится желтушным, кал окрашивается в светлые цвета, а моча — в темные.
Печень и селезенка увеличены. Это свидетельствует об обтурационной желтухе, возникшей в результате сдавления желчевыводящих протоков туберкулезными образованиями в печени и лимфатических узлах в районе ворот печени (porta hepatis). Другие причины желтухи в этот период должны быть исключены.
Закупорка желчных путей (холестаз) возникает при увеличении около панкреатических лимфатических узлов или лимфатических узлов системы портальной вены.
Для диагностики холестаза наиболее широко используется определение содержания в плазме щелочной фосфатазы (ЩФ). В случаях внепеченочной закупорки желчных протоков содержание ЩФ и плазме максимальное. Последствия холестаза зависят от степени его тяжести и продолжительности.
Повышение концентрации в плазме желчных кислот нарушает всасывание жиров и жирорастворимых витаминов. Уменьшение активности тех факторов свертывания крови, для синтеза которых необходим жирорастворимый витамин К, можно обнаружить на ранней стадии поражения печени по удлинению протромбинового времени.
При холестазе обычно (но не всегда) происходит задержка в организме билирубина (преимущественно конъюгированного), что сопровождается желтухой и билирубинемией. Кроме того, нарушается экскреция холестерина и повышается его содержание в плазме.
Повреждения клеток печени, обусловленные сопутствующими заболеваниями, ВИЧ-инфекция, вирусные гепатиты и побочные реакции на противотуберкулезные препараты.
ВИЧ-инфекция в 4 раза увеличивает риск возникновения побочных реакций на противотуберкулезные препараты, что проявляется изменениями биохимических показателей функции печени. Вирусный гепатит С этот риск увеличивает в 5 раз. В результате комбинации ВИЧ-инфекции и гепатита С риск возрастает в 14 раз.
Однако эти данные не ограничивают использование стандартных схем лечения, включающие такие препараты, как изониазид, рифампицин, пиразинамид, этамбутол или стрептомицин.
Функциональные нарушения печени, вызванные применением противотуберкулезных препаратов. Основные препараты, используемые для лечения туберкулеза (изониазид и рифампицин), обладают выраженным гепатотоксическим действием.
Изониазид и рифампицин, а также другие противотуберкулезные препараты могут вызывать изменения гепатоцитов, вплоть до их некроза, или провоцировать развитие холестаза. Особенно опасной в этой связи представляется возможность развития хронических поражений печени.
Во время биотрансформации изониазида, в которой участвуют микросомальные ферменты печени, нарушаются многие биоэнергетические процессы в гепатоцитах.
Вместе с тем индуцированная гепатопатия обусловлена не только прямым его действием на печень, но и включением аутоиммунных механизмов.
Метаболизм рифампицина в организме происходит в микросомах печени, что в клинике может приводить к гипербилирубинемии.
Риск развития медикаментозных осложнений и тяжесть возникающей гепатопатии более выражены при наличии у больных сопутствующих заболеваний печени, почек, сердечно-сосудистой и эндокринной систем. Существенен и возраст больного.
Индикаторы повреждения клеток печени. Повреждение клеток печени (от очаговых некрозов до разрушения значительной части органа) вызывает быстрое высвобождение внутриклеточных компонентов в кровоток. Чувствительными индикаторами такого повреждения является концентрация в плазме ферментов ACT (аспартатаминотрансфераза) и АЛТ (аланинаминотрансфераза).
Максимальные величины их концентраций в плазме достигаются при одновременном повреждении множества клеток.
При прогнозировании повреждения клеток печени существенны два обстоятельства:
- Длительное сохранение повышенной, даже в небольшой степени, активности трансаминаз в плазме указывает на продолжающееся разрушение печеночных клеток, которое может привести к развитию хронического заболевания печени.
- Внезапное снижение (при предшествующем очень высоком уровне) активности трансаминаз без улучшения клинической картины указывает на разрушение значительной массы ткани печени, так как только живые клетки могут продолжать синтез ферментов.
Уменьшение массы функционирующей ткани печени
Функциональные резервы и способность к регенерации ткани печени огромны. При острых заболеваниях печени, когда поражена преобладающая масса органа, возникают недостаточность экскреторной функции и повреждение клеток печени.
Обычно регенерация клеток происходит быстро, до развития клинических симптомов, указывающих на расстройства функций печени. Хронические заболевания печени могут, однако, приводит к такому значительному уменьшению массы функционирующей ткани, что синтетические и метаболические функции оказываются заметно поврежденными.
Поскольку резервная экскреторная возможность велика, оставшиеся неповрежденными клетки могут обеспечить экскрецию преобладающей массы поступающего в них билирубина, благодаря чему желтуха при этом обычно умеренная или вообще отсутствует.
Уменьшение массы функционирующей ткани печени у больных туберкулезом очень важно, так как в зависимости от состояния органа может меняться биотрансформация лекарственных препаратов.
Если синтетическая функция печени значительно угнетена, то содержание альбумина в плазме понижается, а протромбиновое время удлиняется. При этом в печени не происходит синтеза про тромбина даже после парентерального введения витамина К.
В тех случаях, когда повреждена значительная масса ткани печени, появляются метаболические признаки печеночной недостаточности. Об этом можно судить, в частности, по снижению активности холинэстеразы или псевдохолинэстеразы, которая синтезируется в основном в печени и может отражать ее синтетическую активность.
Недостаточность функций гепатоцитов. Это состояние обычно сопровождается развитием желтухи, хотя в острых случаях возможна смерть больного до появления желтухи. В зависимости от стадии заболевания можно обнаружить любые (или все) характерные для гепатита нарушения биохимических процессов.
К числу других особенностей этой патологии относятся следующие метаболические сдвиги:
- тяжелые нарушения обмена электролитов, в частности, гипокалиемия, обусловленная вторичным гиперальдостеронизмом;
- удлинение протромбинового времени и другие нарушения свертывания крови;
- снижение концентрации мочевины в плазме (в норме аммиак, высвобождаемый при дезаминировании аминокислот, используется в печени для синтеза мочевины).
Нарушение этого процесса приводит к недостаточности образования мочевины и накоплению в крови аминокислот и аминоацидурии. Во многих случаях развивается почечная недостаточность. Несмотря на угнетение синтеза мочевины, ее содержание в крови нарастает.
Выявление гепатита у больных туберкулезом
Вновь поступившим больным туберкулезом проводят первоначальное обследование традиционными биохимическими тестами, позволяющими оценить состояние печени и почек для первичной оценки гомеостаза и выбора тактики лечения.
Диагностика состояния печени основана на определениях в сыворотке крови следующих параметров:
- содержания билирубина — показателя экскреторной функции;
- активности ACT и/или АЛТ — показателя повреждения клеток печени;
- активности ЩФ и ГТП — показателя холестаза;
- содержания альбумина и/или определения протромбинового времени, активности холинэстеразы — показателя синтетической функции (последняя определяется в том случае, если выявлена тяжелая гепатопатия).
В процессе медикаментозного лечения туберкулеза, учитывая гепатотропность лекарственных препаратов, больному повторяют определение активности трансаминаз и билирубина с периодичностью 1 раз в 2 нед. Такой алгоритм обследования позволяет:
- выявить гепатопатию еще на доклиническом уровне, когда отсутствует симптоматика заболевания и сам больной не ощущает дискомфорта;
- контролировать реакцию печени на противотуберкулезные препараты, если какая-либо патология имела место до начала лечения.
При наличии выраженных симптомов интоксикации, развивающегося холестаза или токсического гепатита у больных туберкулезом к вышеуказанным анализам могут быть назначены дополнительные исследования (определение ферментов холестаза, электролитов, холестерина и/или холинэстеразы), которые необходимы для коррекции терапии основного заболевания с целью уменьшить побочные реакции.
Читайте также:


