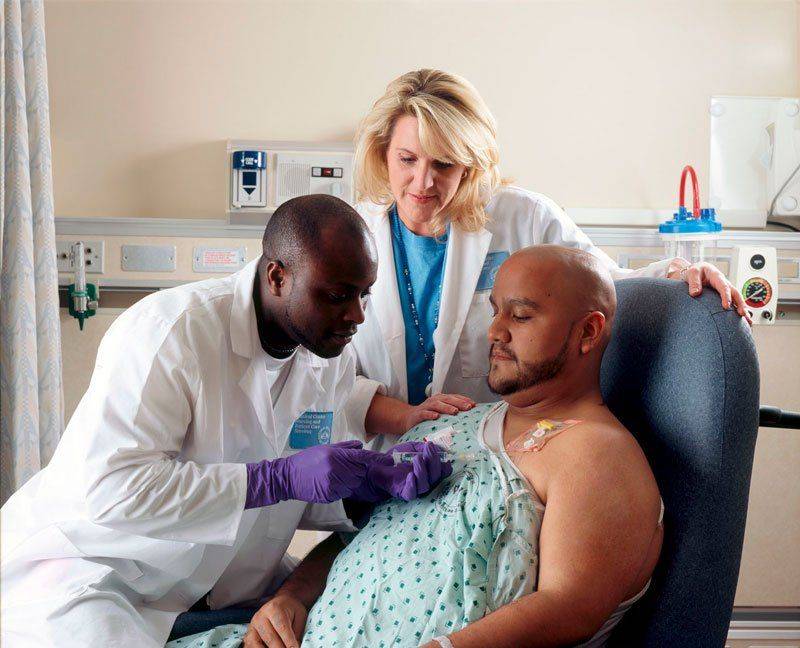
После операции продолжают химиотерапии туберкулеза
Хирургическое лечение может быть применено в любой период химиотерапии при наличии показаний.
В случаях оперативного лечения в период после 2 месяцев интенсивной фазы, данную фазу после операции продлить до 5 месяцев включительно, затем перевести на поддерживающую фазу.
Больных, у которых оперативное вмешательство применено к концу интенсивной фазы (5 месяц), после операции при наличии конверсии мазка мокроты следует перевести в поддерживающую фазу II категории. В случае отсутствия конверсии необходимо перевести в категорию IV и представить больного на ЦВКК для определения дальнейшей тактики лечения.
III категория
Хирургическое лечение показано при наличии туберкулом малых размеров без признаков распада с отсутствием бактериовыделения, когда заболевание препятствует работе больного по своей специальности.
Срок оперативного лечения определяется к окончанию интенсивной фазы.
Виды оперативных вмешательств, применяемых при вышеперечисленных формах туберкулеза:
§ Сегментарная или комбинированная резекция
7.8.3.3.1 Послеоперационная химиотерапия -после операции показано проведение стандартной схемы лечения. При обнаружении МБТ в послеоперационном периоде в конце интенсивной фазы или в поддерживающей фазе, больной подлежит переводу с неудачей лечения во II категорию.
Особенности хирургического лечения у больных с распространенными формами туберкулеза легких
7.8.4.1. К распространенным формам туберкулеза легких относятся:
§ Фиброзно-кавернозный туберкулез одного легкого (поликаверноз, каверна) при наличии активных изменений в противоположном легком
§ Казеозная пневмония одного легкого
§ Двухсторонний кавернозный туберкулез легких (каверны в верхних долях или другие сочетания)
§ Фиброзно-кавернозный туберкулез в сочетании с эмпиемой плевры с бронхиальным свищом или без него
7.8.4.2 Виды оперативных вмешательств:
§ Пневмонэктомия, лобэктомия, сегментарная или комбинированная резекция, ТТОГБ после достижения процессов уплотнения активных изменений в противоположном легком.
§ При наличии каверн в обоих легких в пределах сегмента, доли - двухсторонние резекции доли, сегментарные резекции.
§ В зависимости от состояния больных возможны одномоментные резекции. При отсутствии признаков стабилизации специфического процесса и для ее достижения можно применять торакомиопластику при субплевральном расположении каверн.
§ При сочетании с эмпиемой плевры необходимо адекватное дренирование (дренаж по Бюлау). Для этих целей необходимо использовать только силиконовые трубки с диаметром не менее 0,5 см.
§ После достижения санации эмпиемной полости рекомендуются операции: декортикация, плеврэктомия с резекцией патологического очага, комбинированные вмешательства.
Основным условием для любого оперативного вмешательства у больных является стабилизация специфического процесса в легких
§ Лекарственная устойчивость ко всем основным и резервным АБП
§ Обширные поражения легочной ткани, не оставляющие возможности для выбора какого-либо хирургического метода лечения
§ Легочное сердце с явлениями декомпенсации
§ Амилоидоз внутренних органов
§ Острые и хронические заболевания печени и почек с функциональной недостаточностью
§ Тяжелые формы сопутствующих заболеваний: алкоголизм, диабет, врожденные и приобретенные пороки сердца с явлениями декомпенсации и др.
Особенности регистрации больных после хирургического вмешательства
В случаях применения хирургических вмешательств у больных туберкулезом легких в период химиотерапии в режиме интенсивной фазы или поддерживающей фазы любой лечебной категории, после окончания послеоперационной химиотерапии, регистрацию завершения лечения проводят по той же категории, по которой больной регистрировался в начале химиотерапии.
§ Больному Н. произведена операция после 3 месяцев интенсивной фазы I категории. Клинический диагноз до операции: Инфильтративный туберкулез правого легкого с исходом в туберкулому, МБТ (-). I категория. Диагноз после операции и послеоперационной химиотерапии: Состояние после резекции С1+2 правого легкого по поводу туберкуломы, МБТ -. I категория. Вылечен.
Диспансерное наблюдение больных туберкулезом легких после операции
Диспансерное наблюдение за больными после различных видов оперативных вмешательств должно обеспечить преемственность в лечении больных, выписанных из хирургического стационара. После завершения поддерживающей фазы химиотерапии соответствующей категории лечения их следует наблюдать во II группе диспансерного наблюдения.
Из них с малыми остаточными изменениями: больные, перенесшие экссудативный плеврит, сегментарные резекции по поводу туберкулом, операции по поводу ТБ ВГЛУ. Их следует наблюдать в течение 1 года, а с большими остаточными изменениями в течение 2 лет.
Патогенетическое лечение
В комплексное лечение больных туберкулезом могут быть включены средства патогенетической терапии, задачами которых являются:
· нормализация функций органов и систем, нарушенных развитием туберкулезного процесса;
· ликвидация воспаления в тканях, коррекция репаративных процессов в тканях в целях излечения с минимальными остаточными изменениями в пораженном органе;
· воздействие на пораженные органы и организм в целом с целью повышения этиотропного лечения посредством устранения обменных нарушений и повышения иммунологического статуса.
Назначая пациенту курс химиотерапии при туберкулезе, врач должен понимать всю ответственность. Для процедуры используются сильнодействующие медикаменты с массой побочных эффектов, которые не только уничтожают популяцию микобактерий, но и наносят сильный вред всему организму.
При правильно подобранной терапии положительный эффект обязательно наступит. Исключением может стать устойчивость микобактерий к применяемым лекарственным средствам.
Согласно приказу №109 Министерства здравоохранения РФ от 21.03.2003 года, туберкулез считается заболеванием, предрасположенным к широкому распространению и усилению резистентности к медикаментам и потому, представляющее, повышенную эпидемиологическую опасность.
Условия химиотерапии
Не последним фактором является желание пациента выздороветь и четкое соблюдение приема медикаментов. Также немаловажным является качество и надежность используемых лекарственных средств.
При подборе плана лечения следует учитывать:
- особенности болезни;
- индивидуальную реакцию на используемые лекарства.
Химиотерапия используется при туберкулезе легких в комплексном лечении. Для эффективности процедуры необходимо придерживаться следующих пунктов:
- Курс должен состоять из 3-4 препаратов для предотвращения возникновения резистентности микобактерий.
- Использование комплекса лекарственных средств без перерыва весь период лечения. Если лечение приостановить, то микобактерии могут выработать резистентность к лекарствами. Кроме того прерывать химиотерапию нельзя, так как недолеченный туберкулез приносит тяжелые последствия.
- Курс длится от 6 месяцев до нескольких лет. Пациент должен быть проинформирован об этом и обязан быть готовым к длительной терапии. Срок проведения зависит от развития заболевания, состояния больного и его реакции на лечение.
- Следует чередовать методы лечения с амбулаторным и санаторным пребыванием. После проведенного курса необходим длительный контроль за состоянием пациента.
- Комплексный подход. С химиотерапией следует принимать препараты для поднятия иммунитета, корректировать и предупреждать последствия заболевания.
- Строгое соблюдение графика приема и указанной дозировки препаратов не только в стационаре, но и после выписки. Уменьшение дозы приема или погрешности в приеме препаратов приводят к осложнениям, лечение туберкулеза становится неполноценным.
- Индивидуальный подбор терапии исходя из особенностей заболевания, сопутствующих болезней, особенностей организма и образа жизни больного.
При использовании химиотерапии большая часть ответственности ложится на плечи больного. Только ответственный подход к лечению поможет достигнуть положительного результата.
Список препаратов
Далее мы рассмотрим все препараты, которые врачи используют при химиотерапии.
Распространенный препарат, оказывающий действие на микобактерии. Угнетает синтез миколевых оксидных соединений, необходимых для строения клеточных стенок бактерии. Оказывает бактериологическое действие, активнее всего в отношении делящихся колоний возбудителя.
Медикамент, используемый в комплексах. Является полусинтетическим антибиотиком. Обладает бактерицидным действием к возбудителям. Оказывает действие на медленно размножающихся бактерий, локализующихся в казеозных массах. В высоких дозах ликвидирует грамотрицательные штаммы. При использовании без схемы лечения возбудитель становится устойчивым.
Антибиотик, активен только к возбудителям. Предотвращает развитие устойчивости к используемым медикаментам. Проникает в клетки микобактерии, где нарушает метаболизм, останавливает выработку рибонуклеиновых элементов, рост популяции приостанавливается. Препарат обладает бектериостатическим, бактерицидным действием.
Производится в виде таблеток.
Антибиотик аминогликозидной группы, использовался впервые для химиотерапии туберкулеза легких. Возбудитель перестает размножаться и переходит в латентную форму или погибает. Бактерии формируют к стрептомицину мгновенную резистентность, использование как самостоятельного средства не целесообразно. Используют для инъекций или ингаляций. Выводится почками, для больных мочеполовыми заболеваниями необходим мониторинг работы системы, чтобы не наступили последствия.
Препарат, активен к бактериям, локализованным внутри клеток. Средство уничтожает возбудителя внутри очагов. По интенсивности воздействия уступает другим лекарствам, но предотвращает формирование устойчивости. Применяют при казеозных образованиях, туберкуломах.
Выпускается в виде таблеток.
Режимы
В России на законодательном уровне закреплены режимы химиотерапии больных туберкулезом.
Принципы химиотерапии больных туберкулезом:
- Первый — назначается пациентам с первым выявленным туберкулезом легких. Для этого анализ мокроты должен выявить наличие бактерий, либо обнаружена распространенная форма туберкулеза.
Для терапии используют одновременно Изониазид с Рифампицином или с Этамбутолом.
- Второй режим химиотерапии — делится на А и Б формы. 2А назначается для терапии рецидива туберкулеза. Также в случаях неверного лечения, но с отсутствием резистентности возбудителя к медикаментам. Если существует вероятность резистентности бактерии, то используется режим 2Б.
Для терапии используют Изониазид, Рифампицин, Этамбутол, Пиразинамид и Стрептомицин. При 2Б назначают фторхинолы.
- Третий — назначается пациентам с малыми формами не осложненного туберкулеза при отсутствии бактерионосительства.
Для терапии используют Изониазид, Этамбутол, Пиразинамид и Рифампицин. Далее одновременно используют Изониазид и Рифампицин.
- Четвертый — проводится для лечения с большим выводом бактерий, резистентным к вышеперечисленным медикаментам.
Для лечения используют Циклосерин, Канамицин, фторхинолы, ПАСК и другие.
Режимы химиотерапии больных туберкулезом подразделяются на этапы. Терапия предназначена для подавления очагов поражения, с учетом формы и стадии болезни. Разделяется на 2 этапа: интенсивное лечение и продолжение.
- При этом интенсивный этап составляет третью часть всего периода терапии. Он считается законченным при положительной динамике, подкрепленной лабораторными и рентгеновскими обследованиями. При этом анализ мокроты подтверждает отсутствие распространения бактерии. Длительность интенсивного этапа измеряется не временем, а количеством принятых медикаментов, в комплексе не менее 60 доз. Пропуск приема или самостоятельное уменьшение дозировки продлевают лечение до полного применения медикаментов.
- После интенсивной стадии наступает этап продолжения, который составляет примерно четыре-пять месяцев. Срок может быть увеличен при условии резистентности бактерии к некоторым средствам, тем самым требуя пересмотра терапии. В связи с этим продолжительность этапа может увеличиться до года.
В этом режиме за интенсивный этап пациент должен принять 90 доз препаратов. Первые 2 месяца в комплекс включают 5 медикаментов, в третий месяц назначается комплекс из 4 лекарственных средств. Если далее сохраняется чувствительность микобактерий, назначается комплекс из 3 лекарственных препаратов с увеличением до 150 доз. Окончание этапа означает полное отсутствие выделения возбудителей. При сохранении резистентности происходит корректировка комплекса. Оставляют эффективные препараты и добавляют средства из второго ряда.
Если после корректировки не наступает улучшение, то срок терапии увеличивается с назначением индивидуального подбора средств из 4 режима.
В интенсивном этапе третьего режима комплекс состоит из 4 препаратов, а срок приема составляет примерно 2 месяца. Он может быть увеличен фтизиатром при резистентности микобактерии. При правильно подобранных препаратах наступает положительная динамика и следует этап продолжения.
В таком случае препараты подбирают индивидуально, опираясь на данные об устойчивости микобактерии. Комплекс состоит из 5 лекарственных средств. Терапия проходит в диспансере под строгим контролем приема средств. Также в диспансере созданы условия для контроля состояния больного и течения заболевания. Интенсивный этап составляет примерно полгода. Продолжение лечения может длиться несколько лет.
Значение химиотерапии
Процедура играет огромную роль в борьбе с туберкулезом. Благодаря проведенному курсу уничтожаются микобактерии, происходит заживление очага поражения. Возбудителей вывести из организма невозможно, часть бактерий переходит в латентную форму. При определенных условиях существует вероятность повторного развития заболевания. Пациентам, прошедшим химиотерапию следует регулярно проводить обследование, чтобы не пропустить момент активизации бактерий. При необходимости может быть проведена превентивная химиотерапия туберкулеза.
Четкое соблюдение последовательности этапов лечения увеличивает шанс на выздоровление и предотвращает последствия. Важным условием является системный подход к лечению и подбору медикаментов.
Средства, применяемые для химиотерапии при туберкулезе легких, обязаны проходить строгий контроль, входить в список одобренных и прошедших исследования медикаментов. При необходимости основные средства могут дополняться резервными лекарствами.
Последствия химиотерапии
Последствия разделяются на положительные (излечение туберкулеза) и отрицательные (побочные реакции на используемые медикаменты). В основном побочные эффекты проявляются у 10-15% пациентов. Иногда из-за реакции приходится проводить отмену препарата.
Реакция бывает аллергическая и токсическая. В случаях, когда разграничить причину невозможно, указывают токсико-аллергическую реакцию. Все последствия туберкулезного лечения химиотерапией вызваны воздействием препаратов.
К аллергическим реакциям относят:
- изменения в работе внутренних органов, участвующих в метаболизме лекарственных средств;
- на фоне приема антибиотиков не редко развивается дисбактериоз, который необходимо лечить.
В любом из перечисленных случаев необходима коррекция лечения и замена препарата, провоцирующего нежелательные последствия.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Центральный НИИ туберкулеза РАМН,
кафедра туберкулеза Московского государственного медико-стоматологического университета
Этиотропная химиотерапия играет приоритетную роль среди методов лечения туберкулеза, к которым относятся также лечебно-охранительный режим, рациональное питание, патогенетическая терапия, коллапсотерапия, оперативное и санаторно-курортное лечение. Лечебный эффект противотуберкулезных препаратов основан на их бактериостатическом или бактерицидном действии в отношении микобактерий туберкулеза (МБТ), которое приводит к уменьшению бактериальной популяции в организме больного.
Группа препаратов, применяемых для лечения туберкулеза, весьма немногочисленна и включает разнородные химические соединения – антибиотики и химиотерапевтические средства.
Основными противотуберкулезными средствами на сегодня являются изониазид, рифампицин, стрептомицин, пиразинамид, этамбутол, тиоацетазон. Первые два из перечисленных препаратов обладают бактерицидным действием и способны быстро убивать большое количество активно размножающихся МБТ [1].
Противотуберкулезные препараты “второго ряда” – канамицин, амикацин, капреомицин; этионамид (протионамид); офлоксацин, ципрофлоксацин; циклосерин (теризидон); ПАСК – назначают в случаях, когда по каким-либо причинам невозможно использовать основные средства [2].
Полвека назад, вскоре после появления первых противотуберкулезных препаратов, продолжительность лечения была сравнительно небольшой (1– 3 мес), химиотерапия оказывала фантастический эффект, что позволило необоснованно считать проблему лечения туберкулеза решенной. Однако опыт, накопленный фтизиатрией в последующие десятилетия, показал, что после того, как интенсивное размножение бактериальной популяции подавлено в результате химиотерапии, продолжается персистирование части микобактерий, которые сохраняются, главным образом, внутриклеточно (внутри фагоцитов). Подавить жизнедеятельность этой части МБТ очень трудно, так как большинство химиопрепаратов не действуют на внутриклеточно расположенные микобактерии. Оказалось также, что при монотерапии (лечение одним противотуберкулезным препаратом), нерегулярном приеме лекарств быстро формируется лекарственная устойчивость МБТ.
Таким образом, было обосновано одновременное назначение больным нескольких противотуберкулезных средств, созданы новые химиопрепараты, продолжительность лечения постепенно увеличивалась и достигла 12–18 мес, что не всегда было оправдано. Было установлено, что низкая эффективность лечения туберкулеза в большей степени обусловлена нерегулярным приемом препаратов, чем недостаточной длительностью его. В течение последнего десятилетия по рекомендации ВОЗ во многих странах внедрили методику контролируемой краткосрочной химиотерапии (ДОТС), которая оказалась эффективной и позволила сократить длительность лечения до 6–9 мес за счет использования рациональных режимов химиотерапии.
Понятие “режим химиотерапии” включает определенную комбинацию химиопрепаратов, их дозировку, способ использования в виде однократной суточной дозы или разделенной на 2–3 приема, путь введения (внутрь, внутривенно, в виде аэрозолей, эндобронхиальных вливаний, ректально) и ритм приема (ежедневно или прерывисто).
Интенсивность и длительность химиотерапии больного туберкулезом определяется наличием или отсутствием бактериовыделения, тяжестью и распространенностью легочного процесса, сведениями о предшествующем лечении. Учет указанных факторов позволяет отнести каждый случай заболевания к определенной категории (табл. 1).
Курс противотуберкулезной химиотерапии состоит из двух фаз. Назначение первой фазы – интенсивной – подавить размножение бактериальной популяции, добиться ее количественного уменьшения. Главной задачей второй фазы является предупреждение размножения оставшихся микобактерий.
В первой фазе химиотерапии впервые выявленным бациллярным больным назначают 4 основных противотуберкулезных препарата. Интенсивную химиотерапию проводят 2 мес, а при сохранении бактериовыделения по данным микроскопии мазка – 3 мес. Во второй фазе химиотерапии у впервые выявленных больных используют 2 препарата в течение 4 мес ежедневно или через день.
Впервые выявленным больным, лечившимся нерегулярно или прервавшим лечение, а также больным с рецидивом туберкулеза, в интенсивной фазе рекомендуется назначение 5 химиопрепаратов в течение 2 мес, затем в течение еще 1 месяца применяют 4 химиопрепарата (отменяется стрептомицин). Вторую фазу химиотерапии у этой категории больных рекомендуется проводить 3 противотуберкулезными препаратами в течение последующих 5 мес ежедневно или через день.
Больным, у которых при первоначальном исследовании мокроты не были выявлены МБТ, интенсивную фазу химиотерапии проводят тремя основными противотуберкулезными препаратами, после чего переходят на прием двух препаратов в течение 4 мес (см. табл. 1).
Больные хроническими формами туберкулеза легких должны лечиться по индивидуальным схемам химиотерапии с учетом устойчивости микобактерий к химиопрепаратам (табл. 2).
Эффективность проводимой химиотерапии оценивают по динамике клинических проявлений, бактериовыделения, рентгенологически выявляемых изменений в легких (уменьшению инфильтративных изменений в легких и закрытию каверн).
Обеспечение регулярного приема больным назначенных химиопрепаратов является важной задачей в течение всего периода лечения. В стационаре прием назначенных химиопрепаратов осуществляется под контролем медицинского персонала с точным учетом принятых медикаментов. В амбулаторных условиях прием химиопрепаратов осуществляется под контролем медицинского персонала в противотуберкулезных диспансерах либо на дому у больного. Контроль облегчается при применении всей суточной дозы в один прием, при интермиттирующем лечении.
Удобство контролируемой химиотерапии обеспечивается также применением комбинированных таблетированных форм, содержащих 2–4 основных химиопрепарата. Майрин содержит этамбутол, изониазид и рифампицин, в майрин П дополнительно включен пиразинамид. Рифакомб плюс, рифатер и трикокс включают изониазид, пиразинамид и рифампицин; рифинаг и тибитекс - изониазид и рифампицин. Их применение значительно облегчает контроль за химиотерапией, особенно в амбулаторных условиях. Нерегулярный прием химиопрепаратов может привести к развитию лекарственной устойчивости МБТ и прогрессированию процесса.
Часть больных в процессе лечения нуждается в изменении режима химиотерапии вследствие возникновения неустранимых побочных реакций на препараты, либо обнаружения лекарственной устойчивости, либо отсутствия эффекта от проводимой терапии, что чаще всего выражается продолжающимся бактериовыделением и сохранением каверны в легком. Режим химиотерапии целесообразно менять не позже, чем через 2–3 мес после начала лечения, поскольку к концу 3-го месяца уже имеются результаты количественного исследования мокроты методом микроскопии до начала лечения и в процессе химиотерапии; результаты посева мокроты, сделанного до начала лечения, с данными о чувствительности МБТ к химиопрепаратам; динамика рентгенологических изменений в легких. Своевременная коррекция химиотерапии значительно повышает ее эффективность, способствует более быстрому заживлению деструктивных изменений в легких. Индивидуализация лечебной тактики осуществляется на основании информации, полученной на протяжении всего периода химиотерапии.
Причины неэффективности лечения
Положительных результатов лечения удается достичь не у всех больных. Среди важнейших причин неэффективности лечения больных туберкулезом можно назвать побочное действие противотуберкулезных препаратов; заметное увеличение частоты остропрогрессирующих форм туберкулеза, протекающих на фоне выраженного иммунодефицита с развитием необратимых изменений в легких; сопутствующие туберкулезу заболевания; плохое обеспечение противотуберкулезными химиопрепаратами, отсутствие контроля за приемом лекарств, недисциплинированность больных и др. Однако наиболее важной причиной недостаточной эффективности химиотерапии остается лекарственная резистентность МБТ.
Лекарственная резистентность МБТ
Больные туберкулезом, выделяющие лекарственно-устойчивые штаммы МБТ, длительное время остаются бактериовыделителями и могут заражать окружающих лекарственно-резистентными возбудителями. Чем больше число больных, выделяющих лекарственно-устойчивые МБТ, тем выше риск распространения инфекции среди здоровых лиц и появления новых случаев заболевания туберкулезом с первичной лекарственной устойчивостью.
По определению экспертов ВОЗ [2], лекарственно-устойчивый туберкулез – это случай туберкулеза легких с выделением МБТ, устойчивых к одному и более противотуберкулезным препаратам. В последние годы в связи с ухудшением эпидемической ситуации существенно увеличилось число больных, выделяющих МБТ, устойчивые к основным противотуберкулезным препаратам. По данным ЦНИИ туберкулеза РАМН, у 50% впервые выявленных и ранее не леченных противотуберкулезными препаратами больных в мокроте определялись лекарственно-устойчивые МБТ, из них у 27,7% имелась устойчивость к 2 основным противотуберкулезным препаратам – изониазиду и рифампицину. При хроническом фиброзно-кавернозном туберкулезе частота выявления лекарственно-уcтойчивых МБТ возрастает до 95,5% [3].
Феномен лекарственной устойчивости МБТ имеет важное клиническое значение. Существует тесная взаимосвязь количественных изменений микобактериальной популяции и изменения ряда биологических свойств МБТ, одним из которых является лекарственная устойчивость. В активно размножающейся бактериальной популяции всегда имеется некоторое количество лекарственно-устойчивых мутантов, которые практического значения не имеют, но по мере сокращения бактериальной популяции под влиянием химиотерапии изменяется соотношение между количеством лекарственно-чувствительных и устойчивых МБТ [4]. В этих условиях происходит размножение главным образом устойчивых МБТ, эта часть бактериальной популяции увеличивается. В клинической практике необходимо исследовать лекарственную чувствительность МБТ и результаты этого исследования сопоставлять с динамикой туберкулезного процесса в легких [3].
Методы обнаружения лекарственной устойчивости МБТ
Повышение эффективности лечения туберкулеза, вызванного лекарственно-устойчивыми МБТ, возможно за счет использования ускоренных методов обнаружения лекарственной устойчивости МБТ, что позволяет своевременно изменять режим химиотерапии, отменив препараты, к которым выявлена устойчивость МБТ, и назначить противотуберкулезные средства, к которым чувствительность сохранена.
Исследование лекарственной устойчивости МБТ непрямым методом осуществляют после получения культуры МБТ, выделенных от больного, что требует от 30 до 45 сут. Коррекция химиотерапии в таком случае носит отсроченный характер и проводится, как правило, уже на конечном этапе интенсивной фазы химиотерапии.
Лекарственную устойчивость МБТ в настоящее время определяют методом абсолютных концентраций, который основан на добавлении в плотную питательную среду Левенштейна–Йенсена стандартных концентраций противотуберкулезных препаратов, которые принято называть предельными. Для изониазида она составляет 1 мкг/мл, рифампицина – 40 мкг/мл, стрептомицина – 10 мкг/мл, этамбутола – 2 мкг/мл, канамицина – 30 мкг/мл, амикацина – 8 мкг/мл, протионамида (этионамида) – 30 мкг/мл, офлоксацина (таривида) – 5 мкг/мл, циклосерина – 30 мкг/мл и пиразинамида – 100 мкг/мл. Определение лекарственной устойчивости МБТ к пиразинамиду проводят на специально приготовленной яичной среде с рН 5,5–5,6. Культура МБТ считается устойчивой, если в пробирке выросло более 20 колоний.
Применение прямого метода определения лекарственной устойчивости МБТ возможно при массивном бактериовыделении и осуществляется путем посева исследуемого материала на питательные среды, содержащие противотуберкулезные препараты, без предварительного выделения культуры МБТ. Результаты его учитываются на 21—28-й день, что позволяет раньше провести коррекцию химиотерапии.
В последнее время для ускоренного определения лекарственной устойчивости применялся радиометрический метод с использованием автоматической системы BACTEC – 460 TB (Becton Dickinson Diagnostic Systems, Sparks, MD), который позволяет выявлять лекарственную устойчивость МБТ на жидкой среде Middlebrook 7H10 через 8–10 дней.
Другая не менее важная задача – правильное лечение впервые выявленных больных туберкулезом легких с использованием комбинации из 4–5 основных противотуберкулезных препаратов до получения данных лекарственной устойчивости МБТ [1]. В этих случаях существенно повышается вероятность того, что даже при наличии первичной лекарственной устойчивости МБТ бактериостатическое действие окажут 2 или 3 химиопрепарата, к которым чувствительность сохранена. Именно несоблюдение фтизиатрами научно обоснованных комбинированных режимов химиотерапии при лечении впервые выявленных больных и назначение им в большинстве случаев только 3 химиопрепаратов является грубой врачебной ошибкой, что, в конечном счете, ведет к формированию вторичной лекарственной устойчивости МБТ.
Наличие у больного туберкулезом легких лекарственно-резистентных МБТ существенно снижает эффективность лечения, приводит к появлению хронических и неизлечимых форм, а в ряде случаев и к летальным исходам. Особенно тяжело протекают поражения легких, вызванные полирезистентными МБТ, которые устойчивы как минимум к изониазиду и рифампицину, т.е. к основным и самым активным противотуберкулезным препаратам [4]. Множественная лекарственная устойчивость МБТ является на сегодня наиболее тяжелой формой бактериальной устойчивости, а специфические поражения легких, вызванные такими микобактериями, называются полирезистентным туберкулезом легких [2]. Лекарственная устойчивость МБТ имеет не только клиническое и эпидемиологическое, но и экономическое значение, так как лечение таких больных обходится намного дороже, чем больных с МБТ, чувствительными к основным химиопрепаратам. Разработка лечения лекарственно-резистентного туберкулеза легких является одним из приоритетных направлений современной фтизиатрии.
Возможные режимы химиотерапии при выявлении лекарственной устойчивости МБТ больных с впервые выявленным деструктивным туберкулезом легких представлены в табл. 2.
Для проведения эффективной химиотерапии больных хроническими формами туберкулеза легких с множественной лекарственной устойчивостью МБТ используют комбинации резервных противотуберкулезных препаратов, включающие пиразинамид и этамбутол, к которым медленно и довольно редко формируется вторичная лекарственная устойчивость [4]. В табл. 2 представлены схемы химиотерапии для больных с множественной лекарственной устойчивостью МБТ, ранее длительно получавших противотуберкулезную терапию.
Все резервные препараты обладают довольно низкой бактериостатической активностью, поэтому общая длительность химиотерапии у больных с хроническим фиброзно-кавернозным туберкулезом легких и множественной лекарственной устойчивостью МБТ должна составлять не менее 21 мес.
При отсутствии эффекта от проводимой химиотерапии резервными противотуберкулезными препаратами возможно применение хирургических методов лечения, наложение лечебного искусственного пневмоторакса или пневмоперитонеума. Оперировать следует после максимально возможного сокращения микобактериальной популяции, что определяется с помощью микроскопии или культурального исследования мокроты. После операции следует продолжать применять тот же режим химиотерапии минимум 18–20 мес. Лечебный искусственный пневмоторакс должен продолжаться у больных полирезистентным туберкулезом легких не менее 12 мес.
Повышение эффективности лечения больных с лекарственно-устойчивым туберкулезом легких в значительной степени зависит от своевременной коррекции химиотерапии и применения противотуберкулезных препаратов, к которым сохранена чувствительность. Для лечения больных лекарственно-устойчивым и, особенно, полирезистентным туберкулезом легких необходимо использовать резервные препараты: протионамид (этионамид), амикацин (канамицин), офлоксацин. Эти препараты в отличие от основных (изониазид, рифампицин, пиразинамид, этамбутол, стрептомицин) намного более дорогостоящие, менее эффективные и имеют много побочных эффектов. Они должны быть доступны только для специализированных противотуберкулезных учреждений.
Эффективное лечение больных туберкулезом достигается за счет подавления микобактериальной популяции путем применения современных режимов контролируемой химиотерапии основными противотуберкулезными препаратами: изониазидом, рифампицином, пиразинамидом, стрептомицином, этамбутолом. Важнейшими факторами, снижающими эффективность химиотерапии, следует признать резистентность МБТ к противотуберкулезным препаратам, характер специфического процесса и побочные реакции на химиопрепараты.
Повышение эффективности лечения больных с лекарственно-устойчивым туберкулезом легких в значительной степени зависит от своевременной коррекции химиотерапии и применения противотуберкулезных препаратов, к которым сохранена чувствительность. Для лечения больных лекарственно-устойчивым и, особенно, полирезистентным туберкулезом легких необходимо использовать резервные препараты: протионамид (этионамид), амикацин (канамицин), офлоксацин.
1. Лечение туберкулеза: рекомендации для национальных программ.- ВОЗ - Женева, 1998. - Пер. с англ. 77.
2. Рекомендации по лечению резистентных форм туберкулеза. - ВОЗ. - Женева, 1998. - Пер. с англ. 47.
3. Чуканов В.И. Основные принципы лечения больных туберкулезом легких. //Русс. мед. журн. 1998; 17: 1138–42.
4. Химиотерапия туберкулеза легких. Под ред. А.Г.Хоменко. М., 1980; 278.
Читайте также: