Ощущение кома в грудной клетке при туберкулезе
Опасно ли ощущение кома в грудной клетке? Разберемся в данной статье.
Боль в груди представляет собой одну из наиболее распространенных патологий. Неприятные ощущения в грудной клетке могут возникнуть при различных болезнях, поэтому пациентам с таким недомоганием обычно проводят дополнительные обследования, и с этой целью нужно обратиться к специалисту. Грудная клетка является верхней областью туловища, которая имеет вид усеченного конуса. В состав грудной клетки входят грудина, ребра и отдел позвоночного столба. Она производит защиту органов, необходимых для жизни (сердце и легкие), участвует в дыхательных процессах, соединяется со скелетом.

На приеме специалиста очень часто звучат жалобы пациентов на ощущение кома в груди. Это внушает серьезные опасения, поскольку симптом может свидетельствовать о серьезном заболевании, которое требует медицинского вмешательства. Однако сказать о причине возникновения неприятного чувства не так-то просто – нужно сначала детально обследоваться.
К какому врачу обращаться?
При появлении чувства кома в груди, тяжести неясного происхождения можно сначала взять талон к терапевту. Он, в свою очередь, изучит симптоматику и направит пациента к более узкому специалисту: кардиологу, пульмонологу и т. д.
Что показывает рентген грудной клетки, рассмотрим ниже.
Механизмы и причины
Чувство тяжести не является нормальным показателем. Иногда бывает трудно сделать глубокий вдох. Это еще не совсем боль, однако может превратиться в нее в дальнейшем, когда патологический процесс будет развиваться. Важно выяснить вовремя причину неполадки в организме. Сделать это может только специалист, поскольку источником такой симптоматики могут стать заболевания различных систем и органов:
- Плевры и легких (пневмо- и гемоторакс, плеврит, эмфизема, туберкулез, пневмония).
- Бронхов (обструктивное заболевание, бронхиальная астма).
- Сердца (клапанные пороки, перикардит, ишемическая болезнь). Люди часто спрашивают, как понять, что болит сердце. Разберемся.
- Пищевода и желудка (диафрагмальная грыжа, ахалазия кардии, рефлюкс-эзофагит).
- Средостения (опухоли, увеличенные лимфоузлы).
- Позвоночника и грудной клетки (межпозвонковая грыжа, остеохондроз, травмы).
- Нервно-психического состояния (депрессия и неврозы).
Ком в груди, тяжесть и боль являются достаточно распространенным явлением, которое нельзя игнорировать. С учетом множественного характера генеза такого симптома не обойтись в процессе обследования без скрупулезной дифференциальной диагностики. Если будут исключены одни состояния, то подтвердятся другие, и врач постепенно определит источник патологических ощущений в конкретном случае.
Проблема происхождения чувства тяжести в груди не такая простая, у подобного состояния множество причин. Однако опытный специалист сможет разобраться в такой ситуации.
Симптомы
Источник кома в грудине посередине всегда скрывается за его симптомами. Именно поэтому в первую очередь в диагностическом процессе важен анализ клинической картины. Сначала врач выслушает жалобы пациента, узнает особенности протекания патологии до обращения в медицинское учреждение. После этого субъективные сведения будет подкреплены результатами объективного исследования: физикальных методов (аускультация, перкуссия, пальпация) и осмотра.
Итак, почему болит в груди?
Патология плевры и легких
При внезапном возникновении тяжести в груди нельзя не подумать о том, что имеется легочно-плевральное заболевание. Чаще всего идет речь о воспалительном процессе – экссудативном плеврите или пневмонии. В такой ситуации обращается внимание на общую и локальную симптоматику:
- влажный или сухой кашель;
- смешанного типа одышка;
- боль в груди во время дыхания (с левой или с правой стороны);
- затруднен глубокий вдох;
- недомогание;
- лихорадка.
В отличие от перечисленных состояний, развитие туберкулеза постепенное. Долгое время заболевание проявляется субфебрилитетом, слабостью, ухудшением аппетита. Не всегда заостряет внимание пациентов кашель, в особенности у курильщиков. Однако со временем к нему присоединяются симптомы недостаточности дыхания, появляется харканье кровью.
У пациентов с пневмотораксом довольно быстро ухудшается состояние. Воздух, попадая в полость плевры, сдавливает легкое. Человеку становится трудно дышать, возникают резкие боли, которые отдают за грудину и в шею. Шейные вены раздуваются, сердцебиение учащается, кожа бледнеет, появляется чувство тревожности.
Многие состояния во время осмотра сопровождают отставание пораженной части грудной клетки в процессе дыхания. Аускультативно определяется ослабление дыхания, крепитация или влажные хрипы, шум плеврального трения.
Что еще может означать ком в грудине посередине?
Патологии бронхов часто приводят к ощущению кома
Тяжесть, ком в грудной клетке и трудности дыхания не являются редкостью при заболевании бронхиального дерева. Процесс в подавляющем количестве случаев носит воспалительно-инфекционный характер с присоединением аллергической симптоматики. Обструктивная болезнь и бронхиальная астма имеют много общего:
- одышка с более длинным выдохом;
- хронический характер;
- кашель со скудной мокротой;
- при аускультации - сухие хрипы;
- расширение грудной клетки.
Бронхиальная астма обостряется из-за влияния аллергенов на организм и протекает в форме приступа удушья – больной вынужден принимать определенное положение, дыхание его становится частым и поверхностным, учащается пульс, выступает холодный пот.
Когда приступ оканчивается, вместе с кашлем отходит вязкая и прозрачная стекловидная мокрота.

При обструктивном заболевании постепенно и в то же время неуклонно прогрессирует одышка, которая развивается у больных, работающих в запыленном воздухе, а также у курильщиков со стажем. Обострение вызывается инфекцией, усиливаются одышка и кашель, увеличивается количество мокроты, повышается ее гнойность. Из-за бронхиальной обструкции всегда возникает легочная эмфизема.
Респираторная патология также занимает весомое место в числе наиболее вероятных причин чувства тяжести в груди, она связана с воспалением бронхов, плевры или легких.
Как понять, что болит сердце?
Заболевания сердца
Самыми опасными для пациентов становятся кардиальные патологии. Тяжесть за грудиной и давящие боли – типичный признак ишемической сердечной болезни.
Неприятное чувство иррадиирует под лопатку или в левую руку, его вызывает эмоциональное напряжение или физическая нагрузка.
Приступ при стенокардии продолжается недолго (около десяти минут), устраняется с помощью нитроглицерина. При инфаркте миокарда картина противоположная. Однако кроме боли в сердечной мышце будут другие симптомы ишемических изменений:
- страх смерти, тревога;
- одышка в состоянии покоя и при нагрузке;
- учащенный пульс;
- потливость и бледность;
- приглушенность тонов сердца.
Если есть подозрение на плеврит, боли будут располагаться слева от грудины – в области около сердца. Они усиливаются при движениях, кашле, дыхании, однако, ослабляются, когда пациент ложится. Аускультативно слышен шум трения перикарда, становящийся более явным при надавливании на грудную клетку стетоскопом.
Многие пороки клапанов сопровождаются симптомами недостаточности сердца: кожным цианозом, бледностью, одышкой, уменьшенной толерантностью к физическим нагрузкам. Выслушиваются шумы в сердце.
Причины кома в груди должен устанавливать врач.

Патологии желудочно-кишечного тракта
Тяжесть и боли за грудиной возможны и при патологиях пищеварительного тракта. Специфической их особенностью становится возникновение в основном после приема пищи (самостоятельно, в положении лежа, при наклонах, на фоне физической нагрузки) и сопровождаются другими симптомами:
- боли и дискомфорт в эпигастрии;
- рвота;
- изжога;
- срыгивание и отрыжка;
- дисфагия (нарушенное глотание).
При гастроэзофагеальном рефлюксе появляется обратный заброс содержимого желудка в пищевод, который сопровождает изжога. Обратной ситуацией является ахалазия кардии, когда происходит неполное расслабление или смыкание сфинктера при поступлении еды. Диафрагмальная грыжа отличается попаданием желудочного кардиального отдела в расширенное кольцо пищевода. Все перечисленные состояния могут сопровождаться чувством тяжести и болями, сочетающимися с диспепсическими расстройствами.
Ряд пищеварительных патологий, в частности, болезней желудка и пищевода, зачастую дает чувство кома и боли в груди, возникающее после приема пищи.
Иногда бывает ком в груди и трудно дышать.
Заболевание средостения
Из-за объемных процессов, происходящих в средостении, непосредственное влияние оказывается на органы, которые расположены в данной анатомической области: перикард, пищевод, сосуды, бронхи. Поэтому боли и тяжесть в груди постоянно сопровождают таких пациентов. Преобладают в клинической картине симптомы бронхиальной компрессии (пароксизмальный кашель, стридорозное дыхание, одышка), дисфония (пищевод), симпатического нервного ствола (западение глаза, сужение зрачка, опущение века) и полой верхней вены. Последние включают такие симптомы:
- синюшность и отечность лица;
- головные боли;
- набухание вен шеи;
- шум в голове.
Опухоли злокачественного характера переходят на расположенные рядом ткани, из-за чего появляются стенокардические боли, лихорадка, плеврит и перикардит. Пациенты отмечают ухудшение аппетита, общее недомогание, потерю веса. Онкологический процесс дает метастазы в лимфоузлы и прочие органы, в связи с чем больные чувствуют себя еще хуже.
Патологии скелетной системы
Из-за повреждений костного каркаса, который представляют позвоночник и грудная клетка, и ушиба грудины также может возникать чувство тяжести. Переломы и ушибы вызывают трудности дыхания, ощупывание воспаленных мест болезненно, заметны кровоподтеки, синяки и припухлость на коже. Многие болезни позвоночного столба (грыжа, остеохондроз) сопровождает сжатие корешков нервов, которые отходят от спинного мозга, что приводит к болям в пояснице и грудной клетке (справа или слева), нарушенным движениям, снижению чувствительности в некоторых зонах и онемению. При пальпации напряженные мышцы спины, болезненные паравертебральные точки. Часто давящая боль в груди может быть симптомом нервно-психической патологии.
Нервно-психические заболевания как частая причина неприятных ощущений в груди
Изучая причины состояния, при котором у больных возникают трудности с дыханием, нельзя не вспомнить о заболеваниях нервно-психического типа, так как подобные ощущения в некоторых случаях не зависят от физического состояния, а вызываются функциональными нарушениями или определяются сознанием. В таких случаях симптоматика достаточно разнообразна:
Пациентам с депрессией и невротическими реакциями часто приходится обращаться к разным врачам, однако те не находят при обследовании каких-либо морфологических изменений, в связи с чем в течение долгого времени диагноз не могут установить из-за других состояний.

Если боли, тяжесть и ком в груди не вписываются в симптоматику органической патологии, возможен нервно-психический генез ощущений.
Дополнительная диагностика данной патологии
Определить происхождение неприятных ощущений можно только по результатам проведенного комплексного обследования. С учетом многочисленных причин изучаемого явлений могут понадобиться разного рода диагностические процедуры:
- общие анализы урины и крови;
- биохимия крови (иммуноглобулины, коагулограмма, липидный спектр, воспалительные маркеры);
- анализ плевральной жидкости и мокроты (посев, цитология);
- рентген грудной клетки;
- спирометрия;
- томография;
- ультразвуковое исследование сердца;
- электрокардиография;
- фиброгастроскопия и т. п.
Рассмотрим подробнее, что показывает рентген грудной клетки.
Рентгенография призвана в первую очередь определить характер заболевания легких – пневмонию, профессиональные поражения, туберкулез, доброкачественные и злокачественные опухоли. Также данный метод эффективен при диагностике изменений лимфатических узлов и позвоночника. Рентгенография помогает определить порок сердца, болезнь перикарда и сердечной мышцы.
Данные методы укажут на источник нарушений и помогут специалисту сделать окончательные выводы о состоянии больного. Зачастую в этом требуется участие смежных специалистов: фтизиатра и пульмонолога, гастроэнтеролога и кардиолога, вертебролога и невролога, психотерапевта и онколога. Исключительно после определения источника симптоматики будет возможным назначение соответствующей терапии.
Часто больные интересуются: болят ли легкие при туберкулезе. Несмотря на разъяснение врачей, что легочная ткань не содержит нервных окончаний, люди жалуются, что болит в груди, и связывают появление ощущений с развитием заболевания. Действительно, туберкулезный процесс, может стать причиной болей, но появление симптома связано не с распадом легочной ткани, а с осложнениями течения болезни.
1. Плеврит
Воспаление плевры нередко провоцирует боли легких при туберкулезе. Плевральная оболочка содержит много болевых рецепторов и при развитии воспалительного процесса провоцирует боль.
Воспаление может спровоцировать проникновение палочки Коха из туберкулезного очага в легких или причиной станет присоединение вторичной инфекции из-за снижения иммунитета, вызванного основным заболеванием.
Повышают риск развития плеврита:
- курение;
- переохлаждение;
- ушибы грудной клетки;
- нерегулярный прием противотуберкулезных препаратов;
- плохое питание.
Появление плеврита при туберкулезе часто диагностируют у лиц, небрежно относящемуся к своему здоровью, которые пренебрегают врачебными рекомендациями по поводу питания и полноценного отдыха.
Заболевание имеет 2 формы течения: сухую и экссудативную, которые немного отличаются своими проявлениями.
Между легочной тканью и плеврой скапливается серозная или гнойная жидкость. У человека появляется:
- сухой кашель;
- чувство нехватки воздуха;
- одышка;
- односторонние боли (справа или слева);
- лихорадка.
Грудная клетка болит со стороны пораженного легкого. Болевые ощущения распространяются не только на переднюю часть, но и на бок и спину.
Характер боли может быть ноющим, приступообразным или острым. Характерный признак плеврита – болевой синдром уменьшается в положении лежа на боку, на стороне воспаления плевры.
При отсутствии лечения количество экссудативной жидкости увеличивается и происходит сдавливание легкого с последующим нарушением функции органа и появляются признаки дыхательной недостаточности:
- выраженная одышка;
- слабость;
- бледность и цианоз кожных покровов.
Если на ранней стадии болезни характерные влажные хрипы может услышать только врач с помощью фонендоскопа, то при запущенном плеврите булькающее дыхание слышно без дополнительных методов обследования.
Первые признаки сухого плеврита нередко игнорируют пациенты, уверенные, что при туберкулезе болят легкие.
Неприятный дискомфорт локализуется в нижней части грудной клетки, а усиление болезненных проявлений связано с дыханием и движением. Боль усиливают:
Чтобы облегчить состояние, люди стараются поменьше двигаться, стараясь, для уменьшения боли, лежать на боку, где происходит воспалительный процесс.
При любой форме плеврита мокрота не выделяется, а туберкулезный процесс сопровождается регулярным отхождением бронхиального секрета. Появления слизи при откашливании затрудняет диагностику плевритов при туберкулезе.
В дополнение к принимаемым противотуберкулезным препаратам, больным назначают:
- антибиотики широкого спектра действия;
- витамины;
- анальгетики;
- жаропонижающие.
Если скопление жидкости при экссудативном плеврите провоцирует дыхательную недостаточность, то проводится плевральная пункция для удаления экссудата.
При боли в области легких, усиливающейся при дыхании и движении нужно посетить фтизиатра и пульмонолога.
2. Абсцесс легкого
Такое происходит, когда туберкулезная инфильтрация окружена соединительнотканной оболочкой, изолирующий патологический процесс от здоровых тканей.
Спровоцировать развитие абсцесса могут:
- распад легочной ткани;
- присоединение вторичных инфекций;
- долгое пребывание в сыром холодном помещении;
- травмы ребер;
- вредные привычки.
Абсцедирование характерно для тяжелого течения туберкулеза, когда у человека истощены иммунные силы.
Основными признаками абсцедирования являются:
- повышение температуры;
- слабость и апатия;
- кровохаркание.
Болезненные ощущения в легких при туберкулезе, осложненном абсцессом, умеренные, основными признаками являются лихорадка и кровохаркание.
Абсцесс легкого при туберкулезном процессе у детей почти не встречается, а вот взрослые часто страдают от этого осложнения.
Больных госпитализируют и назначают противовоспалительную терапию, а также препараты для устранения сопутствующей симптоматики (обезболивающие, жаропонижающие). При благоприятном течении болезни гнойник самостоятельно вскрывается, и содержимое откашливается с мокротой. Стенки опустевшей капсулы смыкаются и срастаются между собой. После заживления остается рубец.
Когда очаг расположен в нижних отделах легкого или симптомы заболевания не устраняются медикаментозными средствами, показано хирургическое вмешательство, когда иссекается доля легкого вместе с абсцедированным участком. После операции проводится курс антибиотикотерапии.
При появлении боли, кровохаркания и лихорадки нужна консультация фтизиатра. При выявлении абсцесса больные госпитализируются в противотуберкулезный стационар.

Другие причины болей в легких при туберкулезе
Появление болезненного дискомфорта при туберкулезном процессе в легких не всегда связано с осложнениями течения заболевания. Причиной может стать:
- Перенапряжение межреберных мышц и диафрагмы при попытке откашляться. Это отмечается на ранних стадиях туберкулеза, когда кашель малопродуктивный и бронхиальный секрет выделяется в небольшом количестве. Боль появляется при кашле и глубоком вдохе. Других признаков ухудшения самочувствия нет.
- Стенокардия. Люди, которые уверены, что болят от туберкулеза легкие, не обращают внимание на состояние сердца. Но туберкулезный процесс и принимаемые при этом препараты негативно отражаются на миокарде и сосудах. Боль за грудиной может указывать на развитие стенокардии.
- Защемление нерва при остеохондрозе. Грудной отдел позвоночника отвечает за иннервацию грудной клетки и при ущемлении нервного корешка появляется боль в грудной клетке.
Боль в легких при туберкулезе вызывается не поражением легочной ткани, а осложнениями заболевания или другими патологическими состояниями. Почти все причины, кроме перенапряжения мышц при кашле, указывают на проблемы со здоровьем, поэтому не следует игнорировать возникшую симптоматику.
Памятка пациенту
В фильмах туберкулезные больные всегда жалуются на боль в груди и большинство пациент больше верят кинематографу, чем объяснениям фтизиатров и пульмонологов, а это приводит к несвоевременному обращению за помощью. Несколько важных рекомендаций помогут избежать серьезных осложнений:
- В легочной ткани нет болевых рецепторов, поэтому не осложненный туберкулез протекает без болей. Появление болевого дискомфорта указывает на возможные осложнения.
- Даже незначительные болевые ощущения, появляющиеся часто, требуют проведения обследования для выявления причины.
- Резкое ухудшение самочувствие и появление болей являются поводом для экстренной госпитализации.
При туберкулезе легкие не болят, поэтому появление болей является тревожным признаком. Почти всегда болезненные ощущения вызывают осложнения туберкулезного процесса.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.

Туберкулёз – заболевание, передающееся воздушно-капельным путём, которое поражает дыхательные пути грудной клетки. Старое название – чахотка. Возбудитель туберкулёза – палочка Коха – был открыт в 1882 году врачом Кохом (откуда и название). Изучает данное заболевание раздел эпидемиологии – фтизиатрия.
Заражение туберкулёзом
Фтизиатрия может предоставить много информации по распространённости заболевания, разновидностях возбудителя, способах, источниках заражения и факторах риска.
По данным фтизиатрии в России постоянно падает число больных туберкулёзом. Так если в 2014 году впервые выявленных случаев заражения было 86953, а нормальная заболеваемость – 59,5 пациентов на 100000 человек, то в 2018 уже 65234 и 44,4 % соответственно.
Фтизиатрия собирается к 2021 году выпустить вакцину, создающую пожизненный иммунитет.

Однако повода для преждевременной радости нет, так как появляются новые тревожные симптомы. В частности фтизиатрия указывает, что туберкулёз легких стал проявлять устойчивость к лекарственным препаратам. К тому же в последнее время диагноз сочетается с ВИЧ-инфекцией.
Кроме того, изменился социальный статус пациентов. Теперь это не только бездомные и старики, но также молодые, семейные и обеспеченные люди. По данным фтизиатрии, всё это является результатом ухудшения условий труда, реформ трудового закона и мирового кризиса 2008 года.
Фтизиатрия выявляет 2 разновидности палочки Коха, которые действительно опасны для людей:
- Mycobacterium tuberculosis hominis. Заражает преимущественно человека, передаётся к нему воздушно-капельным путём. Есть вероятность подцепить через одежду, полотенца, предметы гигиены, поцелуи, посуду и игрушки. Есть случаи передачи возбудителя через плаценту. Данный тип поражает в основном лёгкие.
- Mycobacterium tuberculosis bovis. Поражает крупный рогатый скот, но им может заразиться и человек. Основной способ распространения – с пищей. Впрочем, для реального заражения нужно употребить значительное число микобактерий. Поражает преимущественно органы брюшной полости.
Однако фтизиатрия указывает на несколько слабых мест возбудителя:
- он мгновенно погибает под действием ультрафиолета;
- быстро разрушается под действием хлорсодержащих моющих веществ;
- плохо переносит тепло.
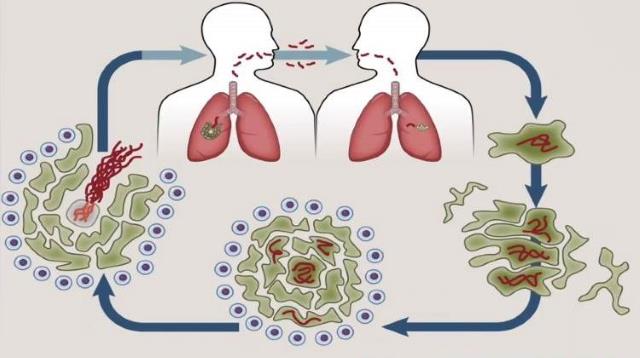
Главным источником заражения является больной человек. Вероятность передачи зависит от количества откашливаемых микобактерий, то есть от стадии болезни (диссеминированная или фиброзно-кавернозная) и объема поражённых лёгких, количества мокроты.
Фтизиатрия указывает на следующие основные способы распространения микобактерии:
- Воздушно-капельный путь через лёгкие. Составляет до 95% всех случаев. При дыхании, кашле и чихании микобактерии разлетаются по помещению в радиусе 2-9 метров, при этом в воздухе висит около миллиона возбудителей.
- Контактный способ. Составляет 2% от всех случаев. В группе риска по этому виду заражения находится медицинский персонал отделений фтизиатрии: врачи, медсёстры, хирурги. Предметом для переноса могут быть личные вещи, посуда.
- Внутриутробный способ. Данный тип передачи возбудителя составляет 2% всех случаев. Палочка Коха в этом случае попадает в плод через плаценту. Нередко приводит к аборту.
- С пищей или алиментарный способ инфицирования. Наиболее редкий способ и составляет всего 1% от всех случаев. Во-первых, для заражения необходимо очень высокое содержание микобактерий в пище. Во-вторых, для проникновения возбудителя необходимо повреждение в слизистой оболочке – язва желудка или двенадцатиперстной кишки.
Фтизиатрия указывает на то, что сильно увеличивают вероятность заражения следующие факторы:
- длительный контакт с больным туберкулёзом;
- отсутствие вентиляции;
- недостаток солнечного света;
- заболевания дыхательной системы;
- язва желудка или двенадцатиперстной кишки;
- заболевания, угнетающие иммунитет: ВИЧ или СПИД;
- работа или проживание в сырых, холодных местах;
- употребление алкоголя и наркотиков;
- работа или проживание в больших коллективах: казармах, тюрьмах.

Лёгочные формы туберкулёза
Фтизиатрия выявляет следующие симптомы туберкулёза лёгких при осмотре и сборе анамнеза:
- Длительный кашель. Он может быть сухим или влажным, а также исчезать и появляться на длительное время. Заподозрить туберкулёз необходимо, если кашель у больного продолжается более 3 недель.
- Кровохаркание. При туберкулёзе мокрота имеет розовый или красный цвет.
- Боли в грудной клетке. Они возникают из-за поражения плеврального листка под лёгким или по причине заражения внутригрудных лимфатических узлов. Боль резкая, наблюдается при кашле и чихании под рёбрами или сзади в области между лопатками.
- Признаки системной интоксикации. В частности слабость, тошнота, потливость. Больной постепенно теряет вес, у него отсутствует аппетит и интерес к жизни. Иногда наблюдается тахикардия, лихорадка и головные боли.
- Отдышка. Появляется на поздних стадиях или при быстром развитии туберкулёза, когда поражается значительная доля лёгких, из-за чего снижается их способность при дыхании забирать кислород и отдавать углекислый газ.
- Лихорадка. Температура тела повышается умеренно или сильно. Иногда она вообще нормальная. Перепады температуры могут наблюдаться в течение дня или нескольких суток. Нередко повышение обнаруживается в результате стресса или физических нагрузок.
- Во время пальпации выявляется увеличение шейных, подмышечных и паховых лимфоузлов при их безболезненности. Если происходит вовлечении в патологический процесс плевры наблюдается боль в рёбрах. При хронической форме всегда пальпируется атрофия мышц грудной клетки на поражённой стороне.
- При перкуссии — простукивание грудной клетки, слышны умеренные изменения в поражённой зоне. Звук может стать глухим при инфильтрации и разрастании соединительной ткани. И наоборот, он способен стать звонким при наличии крупных полостей.
- При аускультации посторонние шумы иногда не слышны, так как воздух в таких случаях при дыхании не проникает в поражённый бронх. Но часто можно обнаружить шум трения плевры, влажные хрипы различных типов, амфорическое дыхание.
Все вышеперечисленные симптомы могут сильно варьироваться по своей интенсивности, а также вообще отсутствовать. Всё это зависит от формы туберкулеза и степени его развития.
В клинической практике встречается крайне редко (1% всех случаев), так как ярко выраженных симптомов на этой стадии нет. На данном этапе микобактерии содержатся в лимфатической системе и лимфоузлах. При достаточно высокой резистентности организма заболевание может пройти самостоятельно.
Основные симптомы этой формы поражения лёгких следующие:
- периодическое умеренное повышение температуры (во второй половине суток);
- вялость, апатия;
- потеря аппетита;
- отставание в росте и развитии (у детей);
- задержка или прекращение менструации;
- лимфоузлы увеличенные, безболезненные, подвижные, упругие, эластичные;
- дыхание нормальное;
- если пальпировать грудную клетку, то боли не будет;
- кашель нередко отсутствует.
Ещё его называют рассеянным. Обычно является следствием первичного туберкулёза, когда заболевание плохо лечили или терапии не было совсем. При этой форме в лёгком образуются на симметричных участках множественные мелкие очаги, они локализуются в верхних долях.
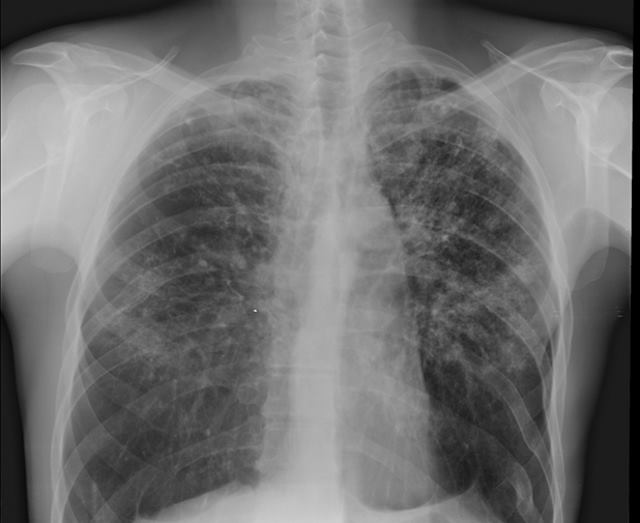
Симптомы при диссеминированном туберкулезе различаются по скорости течения:
- Острая форма. Развивается за несколько дней, достигая пика на 7-10 сутки. Сначала появляется апатия, слабость, пропадает аппетит. Температура тела достигает 38-39 о С. наблюдается отдышка и сухой кашель
- Подострая форма. Развивается в течение нескольких недель. Ярким отличием является нормальное психоэмоциональное состояние больного при наличии объективных признаков, вроде хрипов, укорочения звука на симметричных участках при перкуссии. При пальпации наблюдается болезненность.
- Хроническая форма. При рецидиве наблюдаются хрипы, сухой кашель, при ремиссии симптомы отсутствуют. Постоянным признаком является отдышка при дыхании. Возможны системные эндокринные, вегетативные и нервные расстройства.
Важным дифференциальным признаком всех форм являются множественные мелкие очаги туберкулеза на симметричных участках при рентгене грудной клетки.
Характеризуется образованием изолированных областей, внутри которых находится гниющий воспалительный субстрат, а вокруг располагается соединительнотканный кокон. Данные очаги локализуются на симметричных участках верхней доли лёгкого.
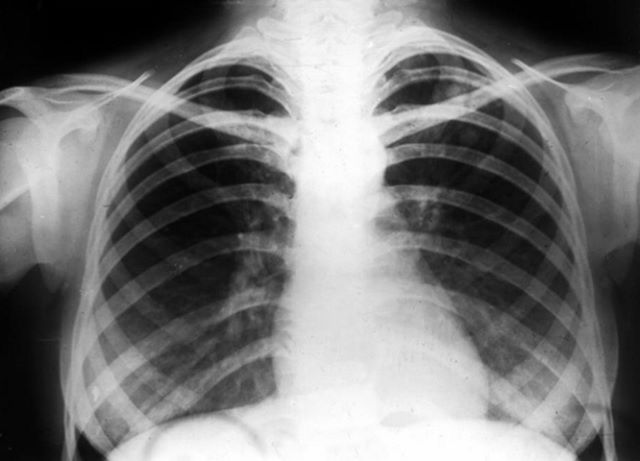
Характерными симптомами заболевания являются:
- укорочение звука при перкуссии;
- слабость, апатия;
- у больного пропадает аппетит;
- кашель с мокротой;
- иногда кровохарканье;
- рёбра и лимфоузлы безболезненны;
- при аускультации – сухие хрипы над поражённой областью;
- на рентгене видны точечные поражения с чёткими границами до 12 мм в диаметре.
Инфильтративный туберкулез легких у больных выявляют чаще всего, его доля составляет до 65-75%. Обычно является следствием очаговой формы, когда микобактерии выходят за соединительнотканный барьер, что приводит к расширению области поражения. Инфильтраты чаще появляются у верхней доли лёгкого. Все симптомы заболевания постоянно усиливаются и ослабевают, что связано с периодическим вскрытием и зарастанием новых и старых очагов.
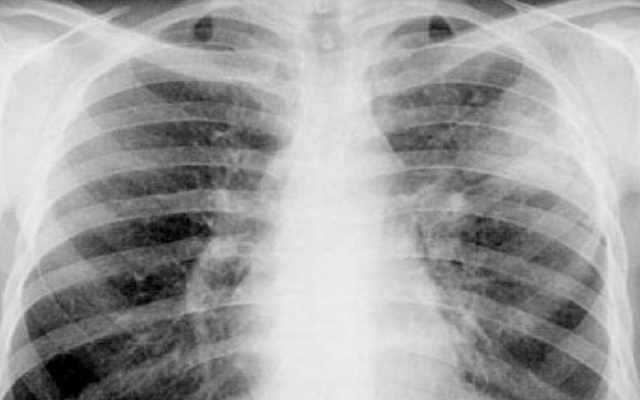
Инфильтративный туберкулез легких при анамнезе и осмотре отличается симптомами:
- отмечается повышенная утомляемость, слабость;
- периодически умеренно повышается температура тела;
- кашель с небольшим количеством мокроты;
- иногда наблюдается кровохарканье;
- пальпируется увеличение лимфоузлов, но они безболезненны;
- при дыхании слышны хрипы;
- укорачивается звук при перкуссии;
- при пальпации или дыхании иногда присутствует боль между рёбер;
- на рентгене видны облаковидные поражения до 1,5 см с размытыми границами;
- очаги иногда располагаются на симметричных участках.
Инфильтративный туберкулез легких грудной клетки при успешном лечении может привести либо к полному рассасыванию очагов, либо к их рассасыванию с замещением на соединительную ткань. При неудачном лечении, низком иммунитете или отсутствии терапии заболевание приводит к фиброзно-кавернозной форме или к казеозной пневмонии.
Эта форма характеризуется образованием крупных полостей в лёгких (каверн), которая ограничена от остальной ткани многослойной стенкой. Это более тяжёлая форма заболевания с ярко выраженными симптомами. Каверна является регулярным источником микобактерий, из-за чего заболевание нередко имеет волнообразный характер. Выявляется у 8-10% больных.
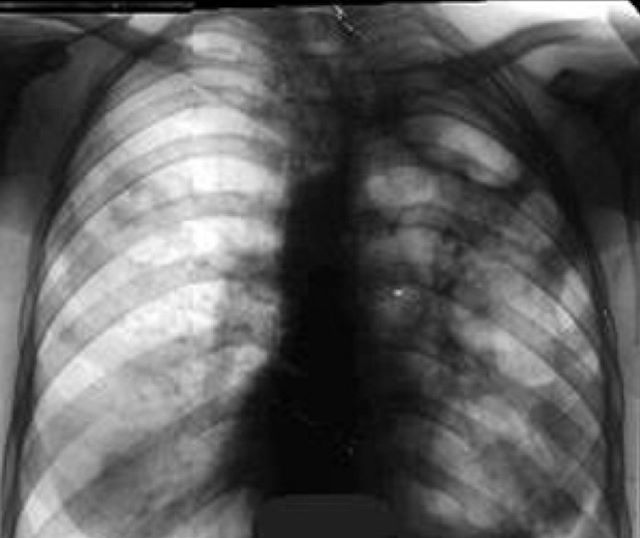
Фиброзно-кавернозный туберкулез грудной клетки отличается следующими симптомами:
- укорочение звука при перкуссии;
- сильная слабость, апатия;
- отсутствие аппетита;
- кашель с мокротой;
- иногда кровохарканье;
- может наблюдаться деформация грудной клетки;
- мышцы и лимфоузлы при пальпации обычно безболезненны;
- повышение температуры тела;
- при аускультации – влажные хрипы под поражённой областью;
- на рентгене виден крупный очаг с плотной границей.
Клиническая картина меняется волнообразно. В стадию ремиссии симптомы могут быть умеренными или отсутствовать вовсе.
При рецидиве все признаки развиваются стремительно, состояние больного быстро ухудшается.
Внелегочные формы туберкулеза
Крайне редко, но всё же встречаются внелегочные формы заболевания с поражением:
- Костей. С возникновением остеопороза, искривлением костей, вывихами, переломами.
- Мочевыделительной системы. С развитием мочекаменной болезни, пиелонефрита.
- Кишечника. С появлением дисбактериоза, изъязвлением кишечной стенки, гастритом, панкреатитом, энтероколитом. Болью при пальпации.
- Половой системы. Сопровождается нарушением мочеиспускания, кровью в моче, бесплодием.
- Нервной системы. Характеризуется головными болями, ригидностью затылочных мышц.
- Кожи. С образованием язв, бородавок, шанкров, которые безболезненны при пальпации.
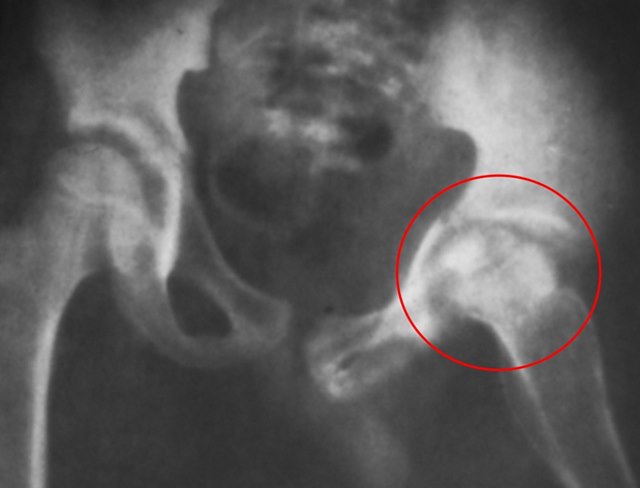
Диагностика туберкулёза
Диагностика проводится по следующему алгоритму:
- Собирается анамнез. При этом устанавливаются общие жалобы: умеренный длительный кашель, мокрота, боли в груди, кровохарканье. В анамнезе также устанавливают социальное положение, наличие предрасполагающих факторов человека.
- Осмотр. В этот момент пальпируются лимфоузлы. Устанавливается, нормальная или повышенная у пациента температура. Проводится аускультация, устанавливается наличие шумов. Отмечается уменьшение звука при перкуссии. Также пальпируются мышцы, устанавливается наличие болевого синдрома или их безболезненность.
- Делается рентген, КТ и МРТ. На этом этапе определяют форму туберкулёза, поражённую область, распространённость патологии, тяжесть заболевания, его стадию. Эти методы исследования также позволят отделить туберкулёз от рака лёгких.
- Лабораторный анализ мокроты. Устанавливается штамм возбудителя, его устойчивость к препаратам, количество в единице мокроты. В последующем по мере лечения это исследование повторяется многократно для установления того, как микобактерии реагируют на терапию, как проходит выздоровление.

Лечение туберкулёза
Лечение состоит в том, чтобы планомерно уничтожать микобактерии специальными препаратами, а также создать для больного наиболее благоприятные микроклиматические условия, сбалансированную диету.
Все средства делятся на 2 линии. Каждая из групп имеет свои особенности:
- Препараты первой линии. Сюда относятся таблетки: Изониазид, Пиразинамид, Этамбутол, Рифампицин. Кроме того, в данную линию входит раствор стрептомицина для внутривенных инъекций. Это распространённые и простые в производстве лекарства, известные ещё с 50-ых годов.
- Препараты второй линии. Сюда относятся таблетки Протионамид, Этионамид, Циклосерин, а также растворы Амикацин, Канамицин. К лекарствам второй линии прибегают, когда препараты первой оказываются не эффективными.
Вне зависимости от выбранной линии, лечение проходит в 2 этапа:
- Интенсивная стадия. Занимает 2-3 месяца. Её задача – ударить по заболеванию, чтобы убить активные микобактерии, вызвать немедленное улучшение, минимизировать вероятность передачи туберкулеза другим людям. Для этих целей используется сразу несколько препаратов. Данный этап проходит в стационаре.
- Продолжительная стадия. Продолжительность – от полугода до года. На этом этапе количество химических веществ постепенно снижают, но по-прежнему используется несколько препаратов. Задача этого этапа – уничтожить скрытые и устойчивые микобактерии, обеспечить гарантированное отсутствие возбудителей.

Вторую стадию нужно продолжать минимум полгода, даже если состояние уже нормальное, безболезненное и симптомов не наблюдается.
Профилактика туберкулёза
Главным мероприятием по профилактике является диагностика с помощью пробы Манту и флюорография. Используется вакцинация детей в 2 месяца сывороткой БЦЖ. Противопоказанием для вакцинации являются заболевания органов дыхания, аллергии.
Если статья была полезной, поделитесь ей в социальных сетях, что бы и другие люди могли больше узнать об этой болезни.
Читайте также:


