Неотложные состояния при туберкулезе кровохаркание
Под легочным кровотечением понимают излияние значительного количества крови в просвет бронхов с последующим ее откашливанием через верхние дыхательные пути. В клинической практике различают кровохарканье и легочное кровотечение. Отличие легочного кровотечения от кровохарканья в основном количественное.
Кровохарканье — наличие прожилок крови в мокроте или слюне, выделение отдельных плевков жидкой или свернувшейся крови. При легочном кровотечении откашливается значительное количество чистой крови — одномоментно, непрерывно или с перерывами. В зависимости от количества выделенной крови различают кровотечения малые (до 100 мл), средние (до 500 мл) и большие, или профузные (свыше 500 мл). При этом следует иметь в виду, что больные и их окружающие склонны преувеличивать количество выделенной крови. С другой стороны, часть крови из дыхательных путей может аспирироваться или заглатываться. Поэтому количественная оценка тяжести легочного кровотечения всегда приблизительная.
Патогенез и патологическая анатомия. Причины и источники легочных кровотечений меняются с изменением структуры легочных заболеваний, патоморфозом и совершенствованием методов лечения. Еще относительно недавно, 30—40 лет назад, большинство легочных кровотечений наблюдалось у больных с деструктивными формами туберкулеза, абсцессами, гангреной и распадающимся раком легкого. Источниками кровотечений были в основном сосуды малого круга кровообращения — аррозиро-ванные ветви легочной артерии. В настоящее время ситуация изменилась. Большинство легочных кровотечений происходит из сосудов большого круга кровообращения при хронических неспецифических заболеваниях легких, в первую очередь при хроническом бронхите. Морфологической основой для кровотечений являются аневризматически-расширенные, извитые и истонченные бронхиальные артерии, извитые и хрупкие анастомозы между бронхиальными и легочными артериями на разных уровнях, но в основном — на уровне артериол и капилляров. Сосуды этой системы образуют зоны гиперваскуляризации с высоким, почти аортальным давлением крови. Аррозия, или разрыв, таких хрупких сосудов в слизистой оболочке или подслизистом слое бронха вызывает легочные кровотечения различной тяжести.
У больных туберкулезом легочные кровотечения чаще возникают при фиброзно-кавернозном и инфильтративном туберкулезе, а также при первичном туберкулезе с наличием лимфоно-дулобронхиальных свищей. Иногда кровотечение возникает при посттуберкулезном пневмосклерозе.
Диагностика. Легочные кровотечения при туберкулезе следует отличать от кровотечений при других бронхолегочных заболеваниях — абсцессе, и особенно гангрене и инфаркте легкого, деструктивной пневмонии, бронхоэктазиях, доброкачественных и злокачественных опухолях, кистах, эндометриозе, грибковых и паразитарных болезнях легких, инородных телах, осложнениях после операций на легких. Кровотечение может быть также при закрытой травме легких и дыхательных путей и ряде других заболеваний: стенозе митрального клапана, ревматическом васкулите, геморрагическом диатезе, прорыве в бронх аневризмы аорты.
Легочное кровотечение чаще наблюдается у мужчин среднего и пожилого возраста. Иногда оно начинается с кровохарканья, но нередко возникает внезапно, на фоне хорошего состояния. Предусмотреть возможность и время возникновения кровотечения, как правило, невозможно. Алая или темная кровь откашливается через рот в чистом виде или вместе с мокротой. Кровь может выделяться и через нос. Нередко кровь бывает пенистой, не свертывается.
Профузное легочное кровотечение представляет большую опасность для жизни и в 20—25% случаев смертельно. Среди больных туберкулезом со средними или профузными кровотечениями умирает около 15%. Причинами смерти являются асфиксия, аспирационная пневмония, прогрессирование туберкулеза и легочно-сердечная недостаточность.
Каждый больной с легочным кровотечением должен быть экстренно госпитализирован, по возможности в специализированный стационар с наличием условий для бронхоскопии, контрастного рентгенологического исследования бронхиальных артерий и хирургического лечения заболеваний легких. Транспортировать больного следует в сидячем или полусидячем положении. Поступающую в дыхательные пути кровь больной должен откашливать. Опасность кровопотери в таких случаях, как правило, значительно меньше опасности асфиксии.
При каждом легочном кровотечении необходимо установить характер основного патологического процесса и определить источник кровотечения. Эта диагностика бывает иногда весьма простой, но чаще представляет немалые трудности даже при использовании сложных рентгенологических и эндоскопических методов.
При выяснении анамнеза обращают внимание на болезни легких, сердца, крови. Получаемая от больного, его родственников или наблюдавших его врачей информация может иметь важное диагностическое значение. При легочном кровотечении, в отличие от кровотечения из пищевода или желудка, кровь всегда выделяется с кашлем. Алый цвет крови, как правило, свидетельствует о ее поступлении из бронхиальных артерий, темный цвет — из системы легочной артерии. Реакция выделяемой крови при легочном кровотечении нейтральная или щелочная, в то время как кровь из сосудов пищеварительного тракта обычно обладает кислой реакцией. Иногда в мокроте, выделяемой больным с легочным кровотечением, могут быть обнаружены МБТ, микроскопические грибы (аспергиллы). Сами больные редко чувствуют, из какого легкого или из какой его области выделяется кровь. Очень часто субъективные ощущения больного не соответствуют действительности и оценивать их следует с осторожностью.
Бронхоскопию при легочном кровотечении еще 15—20 лет назад считали противопоказанной. В настоящее время благодаря совершенствованию анестезиологического обеспечения и техники исследования бронхоскопия стала важнейшим методом диагностики и лечения легочных кровотечений. Это пока единственный способ, который позволяет осмотреть дыхательные пути и непосредственно увидеть источник кровотечения, например лимфоно-дулоброн-хиальный свищ, либо точно установить бронх, из которого выделяется кровь.
Наиболее информативными методами диагностики легочных кровотечений являются рентгенологический и эндоскопический. Обычное рентгенологическое исследование в виде рентгенографии в двух проекциях необходимо во всех случаях. Дальнейшая диагностическая тактика строго индивидуальна. Она зависит от состояния больного, характера основного заболевания, продолжения или прекращения кровотечения и должна быть самым тесным образом увязана с лечением.
Весьма информативными методами рентгенологического исследования являются обычная и компьютерная томография, бронхиальная артериография. У больных с легочными кровотечениями так называемой неясной этиологии бронхиальная артериография часто позволяет выявить источник кровотечения — на снимках обнаруживаются прямые и косвенные признаки легочного кровотечения. К прямым признакам относится выход контрастного вещества за пределы сосудистой стенки. Косвенными признаками легочного кровотечения являются расширение сети бронхиальных артерий (гиперваскуляризация) в отдельных участках легкого, появление сети анастомозов между системами бронхиальных и легочных артерий, аневризматических расширений и сосудов, тромбоза периферических ветвей бронхиальных артерий (рис. 62).

Лечение. Лечебную окклюзию (закупорку) бронхиальной артерии можно произвести через катетер сразу же после бронхиальной артериографии и уточненной топической диагностики кровоизлияния. Для этого через катетер вводят кусочки тефлонового велюра, силиконовые шарики, фибринную губку, сгустки аутокрови, а в случае очень широкого сосуда — специальную металлическую спираль со шлейфом из тефлоновых нитей. Можно использовать и другие материалы, которые способствуют тромбозу и остановке кровотечения из бронхиальных артерий.
При кровотечениях из системы легочной артерии для временного гемостаза может быть осуществлена катетеризация и временная баллонная окклюзия артерии.
При бронхоскопии в ряде случаев удается временно остановить кровотечение путем окклюзии бронха искусственным материалом, например поролоновой или коллагеновой губкой. Такая окклюзия позволяет предотвратить аспирацию крови в другие отделы бронхиальной системы, в ряде случаев окончательно остановить кровотечение, а при необходимости последующей операции увеличить время для подготовки и улучшить условия ее выполнения. Кровотечение из опухоли бронха может быть остановлено через бронхоскоп лазерной фотокоагуляцией. При массивных легочных кровотечениях бронхоскопию необходимо выполнять при полной готовности к большой операции на легком.
После остановки кровотечения бронхоскопию следует производить возможно раньше, лучше в первые 2—3 дня. При этом часто можно определить сегментарный бронх — источник кровотечения — по наличию в нем остатков свернувшейся крови. Бронхоскопия, как правило, не провоцирует возобновление кровотечения.
Консервативные, терапевтические мероприятия находят широкое применение при малых и средних легочных кровотечениях. Лечение состоит в назначении покоя в полусидячем положении больного, снижении кровяного давления в системе бронхиальных артерий или легочной артерии, повышении свертываемости крови. Снижение кровяного давления в бронхиальных артериях достигают внутривенным введением нитропруссида натрия, арфонада. Максимальное артериальное давление не должно быть ниже 90 мм рт. ст. Давление в системе легочной артерии снижают наложением венозных жгутов на конечности, внутривенным введением эуфиллина. Для усиления свертываемости крови внутривенно вводят 10% раствор хлорида или глюконата кальция, 1% раствор протамина сульфата, ингибитор фибринолиза — 5% раствор ε-аминокапроновой кислоты. При профузных кровотечениях может возникнуть необходимость частичного замещения потерянной крови. С этой целью лучше использовать эритроцитную массу и свежезамороженную плазму.
У больных туберкулезом легких быстрой остановке кровотечения может способствовать наложение искусственного пневмоторакса. Показано также наложение пневмоперитонеума.
В целом дифференцированное применение перечисленных лечебных мероприятий позволяет остановить легочное кровотечение у 80—90% больных. При их неэффективности, а также при состояниях, непосредственно угрожающих жизни больного,
показано хирургическое вмешательство. Операции при легочных кровотечениях могут быть экстренными — во время кровотечения, срочными — после остановки кровотечения и отсроченными, или плановыми — после остановки кровотечения, специального обследования и полноценной предоперационной подготовки. Имеются случаи, когда экстренное хирургическое вмешательство является абсолютно необходимым, например при аррозии легочной артерии казеозно-некротическим лимфатическим узлом или возникновении аортобронхиального свища. В других случаях также необходимо обращать внимание на своевременность операции, если установлены показания к ней. Выжидательная тактика нередко приводит к повторным кровотечениям, аспира-ционной пневмонии, прогрессированию заболевания.
Основной операцией при легочных кровотечениях является резекция легкого с удалением его пораженной части и источника кровотечения. Значительно реже, в особых случаях, могут быть показаны коллапсохирургические вмешательства (торакопластика, экстраплевральный пневмолиз), окклюзии бронха, перевязка бронхиальных артерий, кавернотомия с перевязкой кровоточащих сосудов.
Во время и после операции по поводу легочных кровотечений необходима бронхоскопия для санации бронхов, так как оставшаяся в них жидкая и свернувшаяся кровь вызывает развитие аспирационной пневмонии.
Профилактика легочных кровотечений заключается в своевременном, возможно раннем и эффективном лечении туберкулеза и других бронхолегочных заболеваний.
Классификация легочных кровотечений
Все кровохарканья и легочные кровотечения делятся на:
- истинные, при которых кровь выделяется из легких;
- ложные (псевдокровохарканья), когда их источником могут быть десны, носовая часть глотки, пищевод, желудок. Ложные кровохарканья реже сопровождаются кашлем, кровь в таких случаях выделяется во время рвоты, отхаркивается из носовой части глотки, не содержит альвеолярных клеток. После ложных кровохарканий, как правило, не возникают аспирационные пневмонии. В случаях ложных кровохарканий быстро образуются сгустки, в то время как кровь из легкого не всегда свертывается.
Этиология и патогенез
Кровотечения и кровохарканья являются осложнениями легочных заболеваний, которые угнетающе действуют на психику больного, нередко ведут к прогрессированию болезни, а иногда заканчиваются смертью. Среди заболеваний легких туберкулез является одной из самых частых причин возникновения геморрагических осложнений, составляющих от 32 до 66,3 %, затем по частоте следуют такие заболевания, как бронхоэктазии, абсцесс легкого, рак легкого, застойные изменения в легких, болезни крови. Большая часть кровотечений туберкулезной этиологии объясняются множеством причин: распространенностью туберкулезного поражения легких, хроническим течением этого процесса, периодическими обострениями, наличием в легких деструкций с разрастанием грануляционной ткани в их стенках, перифокальным воспалением и поражением туберкулезом стенки кровеносных сосудов, а также характером химиотерапии. Существует ряд факторов, которые способствуют возникновению кровохарканья и легочных кровотечения: холод, большие колебания атмосферного давления и температуры воздуха, высокая положительная ионизация его, резкая перемена погоды, высокогорная местность, перегрев тела, применение антикоагулянтов, уменьшающих свертываемость крови, реже - это действие протеолитических ферментов, катализирующих расщепление пептидных связей в белках и пептидах, острое и хроническое алкогольное отравление организма человека. Длительная интоксикация при заболевании легких, массивная антибиотикотерапия, химиотерапия (как правило, сульфаниламидами), часто возникающая дыхательная недостаточность и нарушение кровообращения отражаются на функциональном состоянии органов и систем. В частности, страдают функции печени и легких, вследствие чего нарушаются синтез и регуляция факторов системы свертывания крови.
Клиническая картина
Кровохарканье или кровотечение легких могут быть однократными и повторными (рецидивирующими). Как правило, они связаны с аррозией сосудов или могут быть следствием диапедеза. В клинической практике используется характеристика кровотечений из легкого, основанная на количестве выделяющейся крови: малые, при которых выделяется до 100 мл крови, средние - до 500 мл и обильные (профузные) - более 500 мл крови. Под кровохарканьем подразумевается большая или меньшая примесь крови в мокроте. Наличие слизистой мокроты, смешанной с кровью, позволяет считать, что кровь не является основным субстратом, выделяющимся из легких, это результат диапедеза форменных элементов крови как одного из проявлений воспалительного процесса или местного нарушения кровообращения при повышенной проницаемости стенок капилляров и мелких сосудов. При только что начавшихся процессах кровохарканья и легочного кровотечения никогда нельзя прогнозировать их длительность, и никогда нет уверенности, что они не возобновятся после прекращения. Поэтому больных даже с небольшим кровохарканьем следует госпитализировать, тщательно обследовать и провести соответствующее лечение. При истинных кровохарканьях и легочных кровотечений кровь алая, пенистая и обычно не имеет тенденции к свертыванию. Вначале появляется ощущение першения в горле, иногда чувство защемления и боль за грудиной, затем отмечаются кашель с клокотанием в глотке, легкое удушье. Больные ощущают запах и соленый вкус крови. Клиническая картина профузных легочных кровотечений складывается из следующих симптомов анемии и коллапса: появляются резкая бледность, головокружение, частый пульс, адинамия, снижение артериального давления. Кровохарканья и даже непродолжительные легочные кровотечения, как правило, не сопровождаются анемией и понижением артериального давления.
Исход профузных кровотечений может быть летальным, причиной чего является асфиксия вследствие закупорки дыхательных путей сгустками крови и одновременно возникающего спазма бронхов.
Диагностика легочных кровотечений и кровохарканий сводится главным образом к установлению их источника. При одностороннем типе течения заболевания причиной являются опухоли, каверны, полости бронхоэктазов, абсцессов, пневмосклеротические изменения, что определяется клинически и рентгенологически.
Сложнее установить локализацию легочных кровотечений и кровохарканий при двустороннем патологическом процессе. В этом случае больные рефлекторно уменьшают дыхательные движения той половины грудной клетки, где находится источник кровотечения. При аускультации определяются крепитация и мелкопузырчатые хрипы в базальных сегмента легких на стороне кровотечения; могут развиться сегментарный ателектаз и аспирационная пневмония. При этом вначале возникает резорбционная лихорадка, а через 2-3 дня - аспирационная пневмония на стороне кровотечения и реже - на противоположной стороне. Аспирационная пневмония имеет тенденцию к медленной регрессии. Ателектаз появляется к концу первых суток или на вторые сутки после кровотечения при обтурации (закупорке) мелких бронхов сгустками крови. Редким осложнением кровохарканья может быть вторичная анемия.[NEXT_PAGE]
Дифференциальная диагностика. При кровотечениях из миндалин, околоносовых пазух выделяется слизистый или гнойный секрет с прожилками крови. При носовых кровотечениях кровь темного цвета, вытекает обильно с одной стороны, а при сильном кровотечении может попадать в носовую часть глотки. Кровотечение из варикозно-расширенных вен пищевода начинается внезапно, как правило, носит профузный характер. При этом у больных чаще всего диагностируется цирроз печени. Желудочные кровотечения характеризуются рвотой темной кровью с примесью сока, a иногда при свертывании крови в желудке рвотные массы содержат темные сгустки.
Обильные кровотечения из язвы желудка, особенно при ахилии (отсутствии выделения желудочного сока), сопровождаются выделением крови с рвотными массами. Во всех этих случаях кровь не пенится, кашель, как правило, не предшествует кровотечению и не сопровождает этот болезнетворный процесс.
Лечение. Гемостатическая терапия должна быть направлена прежде всего на основную причину и ведущее патогенетическое звено возникающих легочных кровотечений и кровохарканий. Их непосредственными причинами являются разрывы стенок кровеносных сосудов легких вследствие гипертензии (повышенного гидростатического давления) в сосудах малого круга кровообращения, нарушения свертывающей системы крови, активации фибринолиза, повышения проницаемости стенок сосудов.
Если у больного туберкулезом началось кровохарканье или легочное кровотечение, необходимо принять следующие меры: при кровопотере более 500-1000 мл (но не одномоментно), когда у больного туберкулезом отмечается особенно значительное повышение фибринолиза плазмы, необходимо соблюдать строгий постельный режим и рекомендовать положение больного с приподнятым изголовьем. Наложить жгуты на проксимальные отделы конечностей на 30-40 мин (пульс на лучевой артерии и голени при этом должен прощупываться). Необходимо вводить внутривенно ингибиторы фибринолиза: викасол, свежезамороженную плазму, 6%-ный раствор аминокапроновой кислоты (АКК) - 100,0 капельно (50-60 капель в одну минуту) или контрикал (гордокс, ингитрил, трасилол) - 10-20 тыс. АТрЕ в 100 мл 0,85%-ного раствора хлористого натрия капельно. Через 1-2 ч после внутривенного введения какого-либо ингибитора фибринолиза следует назначить АКК перорально по 5,0 4-6 раз в сутки (с интеравалом в 4-6 ч). Всего в первые сутки необходимо принять 20,0-30,0 мл АКК.
Для уменьшения давления крови в сосудах малого круга кровообращения целесообразно вводить ганглиоблокирующие препараты, нарушающие передачу нервного возбуждения в синапсах вегетативных ганглиев, так как их главным образом применяют для лечения заболеваний, сопровождающихся спазмами сосудов или внутренних органов: 1,5%-ный ганглерон 1,0-2,0 мл подкожно, 5%-ный пентамин 1,0-2,0 подкожно, бензогексоний по 0,1 мл перорально 3-6 раз в день в течение 2-3 дней и ряд других препаратов аналогичного спектра действия.
С целью понижения проницаемости стенки капилляров и получения десенсибилизирующего эффекта, т. е. уменьшения или исчезновения повышенной чувствительности организма к повторному введению лекарственного вещества, рекомендуется внутривенное введение 10 мл 10%-ного раствора хлористого кальция, пипольфена или димедрола подкожно или перорально, а также 3-5 мл 5%-ного. раствора аскорбиновой кислоты внутримышечно или по 0,1 мл перорально 3-5 раз в сутки. Можно добавить препарат андраксон 1 мл 0,025%-ного раствора внутримышечно или подкожно 1-4 раза в день. Это препарат адреналина, однако он не вызывает повышения артериального давления и не влияет на деятельность сердца. Основное же его действие - это способствование спазму мелких кровеносных сосудов, поэтому он применяется для остановки паренхиматозных и капиллярных кровотечений. Необходимо обратить внимание на то, что не рекомендуется назначать больному кодеин (алкалоид, содержащийся в опийном маке, применяемый как болеутоляющее и успокаивающее средство) и другие наркотически вещества, так как они способствуют подавлению кашлевого рефлекса и угнетению дыхательного центра, что приводит к застою сгустков крови и мокроты в дыхательных путях с развитием вследствие этого аспирационной пневмонии.
При неэффективности вышеперечисленных мероприятий рекомендуется наложение пневмоперитонеума или искусственного пневмоторакса, которые вызывают сдавливание больного легкого и спадению каверны (в зависимости от формы протекания процесса), или при возможности оперативного вмешательства целесообразно провести перевод больного в хирургическое отделение. Риск операции уменьшается в 10-15 раз, если она производится в "холодный период", т. е. хотя бы при временной остановке кровотечения.
При кровохарканье больному показан полупостельный режим и прием в течение 3-5 дней АКК по 5 г перорально 3-4 раза в сутки (с 6-8-часовым интервалом между приемами). К данной терапии можно присоединить 10%-й хлористый кальций по 1 ст. л. 3-4 раза (после еды), аскорбиновую кислоту по 0,1 г 3-4 раза в сутки, десенсибилизирующие средства. Рациональное лечение позволяет у 90-95 % впервые выявленных больных прекратить бактериовыделение, у 80-90 % - закрыть каверны в легких. Современные средства гемостатической терапии весьма эффективны и позволяют добиться прекращения кровохарканья или легочного кровотечения у подавляющего большинства больных (95-98 %).
Несмотря на то, что туберкулез – заболевание хроническое, существует вероятность развития неотложных состояний, требующих от медицинской сестры умения заподозрить развившееся осложнение и оказать доврачебную помощь.
Неотложные состояния при туберкулезе развиваются в результате разрушительного туберкулезного процесса, когда в зону распада попадает сосуд и может появиться кровохарканье и легочное кровотечение или когда в процессе распада разрушается висцеральная плевра и развивается спонтанный пневмоторакс.
Легочное кровотечение – это выделение алой пенистой крови из дыхательных путей (более 50 мл/сутки). Кровохарканье – это выделение мокроты с прожилками крови или окрашенной кровью мокроты (до 50 мл/сутки).
Легочное кровотечение начинается с кашля с клокотанием в глотке, затем выделяется алая пенистая кровь с легкими кашлевыми толчками. Больные несколько возбуждены и обеспокоены. На фоне кровотечения может развиться анемический синдром, сопровождающийся бледностью кожных покровов, головокружением, тахикардией и снижением артериального давления.
Легочное кровотечение и кровохарканье являются показанием для экстренной госпитализации, так как они относятся к числу опасных для жизни осложнений, поскольку даже незначительное выделение крови может быстро стать массивным и закончиться летально. Поэтому при появлении кровотечения, медицинская сестра обязана выполнить ряд мероприятий:
· через посредника вызвать врача для оказания квалифицированной медицинской помощи;
· придать больному полусидячее положение с целью профилактики аспирации кровью и мокротой;
· обеспечить физический и психический покой для создания эмоционального комфорта, запретить говорить, исключить курение;
· дать почкообразный лоток для сбора крови;
· объяснить больному, что при появлении кашля его следует слегка сдерживать, не пытаясь сильно кашлять, как это нередко неправильно делают больные;
· исключить проведение тепловых процедур (грелки, горчичники и т.д.);
· положить на грудь пузырь со льдом с целью сужения сосудов и уменьшения их кровенаполнения;
· давать больному глотать кусочки льда;
· наложить жгуты на конечности – создание депо венозной крови;
· регулярно каждые 15-20 минут определять у больного частоту пульса, дыхания, уровень артериального давления;
· приготовить все необходимое для определения группы крови;
· приготовить к приходу врача кровоостанавливающие препараты:
v 10% р-р кальция хлорида;
v 10% р-р глюконата кальция;
v 1% р-р викасола;
v 5% р-р аминокапроновой кислоты;
v 10% р-р желатиноля;
· выполнить назначения врача.
Спонтанный пневмоторакс – скопление в плевральной полости воздуха, не связанное с механическим повреждением легкого или грудной клетки. Это самопроизвольное попадание воздуха из легкого в плевральную полость. Пневмоторакс сопровождается значительным коллапсом легкого, а также возникает опасность попадания инфекции в плевральную полость с последующим развитием эмпиемы плевры.
Проявляется внезапно возникающей интенсивной колющей болью в соответствующей половине грудной клетки, одышкой, иногда удушьем, нередко сухим приступообразным кашлем. Кроме того, возможны снижение артериального давления и тахикардия.
С целью оказания неотложной помощи рекомендуется:
· через посредника вызвать врача для оказания квалифицированной медицинской помощи;
· придать больному сидячее или полусидячее положение;
· обеспечить физический и психический покой для создания эмоционального комфорта;
· регулярно каждые 15-20 минут определять у больного частоту пульса, дыхания, уровень артериального давления;
· приготовить к приходу врача обезболивающие препараты:
v баралгин 5 мл;
v 50% р-р анальгина;
· приготовить к приходу врача набор для плевральной пункции;
· выполнить назначения врача.
Лекция № 8
ТИП ЛЕКЦИИ:Информационная
УЧЕБНЫЕ ЦЕЛИ:
1. Познакомить студентов с видами профилактики туберкулеза.
2. Изучить основные вопросы, касающиеся вакцинации ПвН, химиопрофилактики и работы медсестры в очаге туберкулезной инфекции.
3. Научиться оценивать результат после проведения пробы Манту.
4. Изучить механизм развития, клинические симптомы и методы диагностики туберкулезной интоксикации у детей и подростков.
5. Обобщить вопросы социального значения туберкулеза.
6. Изучить структуру и задачи противотуберкулезного диспансера.
ВОСПИТАТЕЛЬНАЯ ЦЕЛЬ:
Воспитывать чувство профессиональной ответственности за свою работу, чуткое отношение к больному, соблюдение правил медицинской этики и деонтологии при общении с пациентами.
РАЗВИВАЮЩАЯ ЦЕЛЬ:
Развивать профессиональные способности личности, культуру общения, внимание, аккуратность и четкость при выполнении заданий.
ПРОДОЛЖИТЕЛЬНОСТЬ –90 мин.
МЕСТО ПРОВЕДЕНИЯ: лекционный зал
ОСНАЩЕНИЕ: таблицы, плакаты
ИНФОРМАЦИОННАЯ КАРТА ЛЕКЦИИ
ПЛАН ЛЕКЦИИ
1. Виды профилактики туберкулеза.
2. Понятие социальной профилактики.
3. Специфическая профилактика: вакцинация БЦЖ и химиопрофилактика.
4. Неспецифическая (санитарная) профилактика.
5. Профилактические мероприятия в очаге.
Лекция № 8
Профилактика туберкулёза делится на социальную и медицинскую. Медицинская профилактика включает специфическую (вакцинация БЦЖ и химиопрофилактика) и неспецифическую (санитарная).
Социальная профилактика - включает мероприятия, направленные на создание здорового образа жизни:
v оздоровление условий окружающей среды;
v улучшение материального благосостояния населения;
v укрепление здоровья;
v улучшение питания и жилищно-бытовых условий;
v развитие массовой физической культуры и спорта;
v борьба с алкоголизмом, наркоманией и другими вредными привычками.
Специфическая профилактика – направлена на повышение устойчивости организма к туберкулёзной инфекции путём активной иммунизации методом вакцинации, ревакцинации или непосредственно против возбудителя путём применения противотуберкулёзных препаратов методом химиопрофилактики
Методы специфической профилактики:
Ø вакцинация БЦЖ
Ø ревакцинация БЦЖ
Ø химиопрофилактика
Вакцинация и ревакцинация БЦЖ.
Вакцинация по-прежнему занимает ведущее место среди профилактических мероприятий. У привитых людей заболеваемость туберкулёзом в 5-10 раз ниже, чем у непривитых.
Вакцинация БЦЖ-первое введение вакцины БЦЖ с целью выработки активного иммунитета против туберкулёза. В России проводится массовая вакцинация новорождённых, ревакцинация детей и подростков, а также взрослых до 30 лет. Вакцинация проводится в роддоме на 4-7 день жизни с учётом медицинских противопоказаний.
Ревакцинация БЦЖ - повторное введение вакцины БЦЖ при ослаблении иммунитета против туберкулёза, о чём свидетельствует отрицательная реакция Манту. Интервал между пробой Манту и ревакцинацией должен быть не менее 3-х дней и не более 2-х недель. Другие профилактические прививки могут быть проведены с интервалом не менее 2-х месяцев до и после вакцинации и ревакцинации. Первая ревакцинация проводится в возрасте 6-7 лет (1 класс), вторая – в возрасте 14-15 лет (9класс).
Туберкулез является опасным для жизни инфекционным заболеванием. Он проходит несколько стадий развития и в запущенной форме может стать причиной смерти человека. Если начальные стадии заболевания не имеют характерных симптомов, то постепенно возникает ряд осложнений. Легочное кровотечение и кровохарканье при туберкулезе – опасные явления, которые требуют незамедлительной помощи специалиста. Даже малейшая ошибка может спровоцировать летальный исход.
Специфика и виды кровохарканья
При прогрессировании заболевания повышается и степень его опасности. Неотложные состояния при туберкулезе – результат разрушающего воздействия инфекции и отсутствия адекватной терапии. На IV стадии патология сопровождается кровохарканьем или кровотечением.
Разница между этими проявлениями заключается в объеме выделяемой крови. На проявление данных осложнений оказывает воздействие сразу несколько факторов. В большинстве случаев это происходит в результате гипертензии в системе легочной артерии.

Классификация кровохаркания основана на причинах его проявления: в результате травмы, при наличии воспалительных процессов (туберкулез, рак, бронхит), при новообразованиях. Под туберкулезным кровохарканием подразумевается незначительное выделение крови с мокротой (менее 50 мл). Его опасность заключается в том, что он может быть предвестником кровотечения. Около 15-20 % пациентов сталкиваются с этим осложнением.
Может быть несколько причин появления примесей крови в мокроте инфицированного пациента:
- гипертензия в малом круге кровообращения;
- повреждение стенок сосудов;
- повреждение целостности самих сосудов;
- плохая свертываемость крови.

Отличия легочного кровотечения и кровохарканья
Также на проявление данного симптома оказывает влияние температура воздуха и время года. Состояние обостряется в жаркие дни, особенно весной и осенью. Также возможны проявления во время метеорологических колебаний. Осложнение сопровождается болевыми ощущениями в области грудной клетки и сильными приступами кашля.
Причины развития и классификация кровотечения
Легочное кровотечение при туберкулезе может возникать в результате разрывов сосудов или повреждения проницаемости капилляров легких. Также оно происходит при нарушениях проницаемости небольших сосудов.
Выделяется перечень факторов, которые могут стать причиной выделения крови:
- Повышенная фибринолитическая активность крови.
- Резкое повышение артериального давления.
- Низкая свертываемость крови.

При возникновении данного осложнения из легких выделяется ярко-красная пенистая кровь, которая не свертывается. Поскольку для выхода ее из внутренних органов необходимо давление, кровотечение всегда сопровождается приступами кашля.
Специалисты выделяют три основные разновидности такого кровотечения:
- малое, если объем крови не превышает 100 мл в сутки;
- среднее, объем варьируется от 100 до 300 мл/сутки;
- крупное – свыше 300 мл.
Первая разновидность аналогична кровохарканию. Возникшее осложнение всегда сопровождается общим недомоганием, учащенным сердцебиением, заторможенностью, бледностью кожи.
Характерные симптомы
Лечение туберкулеза легких имеет ряд особенностей, которые необходимо учитывать при выборе методов терапии. Далеко не всегда кровяные выделения – признак осложнения патологии.
Кровь может выделяться из желудка, десен, пищевода или носоглотки. Такие выделения называются ложными. Они не сопровождаются приступами кашля и болевыми ощущениями. Определить источник выделения крови сможет только специалист, поэтому необходимо пройти обследование и получить квалифицированную консультацию.
Главное отличие легочного кровотечения от кровохаркания – интенсивность и объем. Скудные выделения в мокроте (менее 50 мл) – признак кровохарканья. При кровотечении такой объем может выделяться за один раз. Также повышается риск образования кровоизлияний, которые опасны для жизни.
Специалисты выделяют еще несколько особенностей, которые позволяют различать данные осложнения (в остальном симптоматика абсолютна идентична):
- При открытии кровотечения больной кашляет значительно чаще и кашель глубже, ощущается резкая боль в груди.
- Кровохарканье всегда сопровождается выделением мокроты.
Первая помощь при кровохаркании и кровотечении
При появлении первых признаков необходимо вызвать скорую. Пока врач не приехал, следует оказать неотложную помощь. Человека нужно положить на кровать или любую горизонтальную поверхность на бок, но человек должен принять полулежащее положение. Лучше не давать ему ложиться полностью. В таком положении мокрота будет отходить намного лучше. Далее необходимо дать ему лекарственные средства первой помощи.

Алгоритм действий при легочном кровотечении
Чтобы спровоцировать спазм сосудов и сократить количество потерянной крови, на грудь следует положить что-то холодное. Например, мокрое полотенце или лед. При оказании первой помощи нельзя останавливать кашель, поскольку это может спровоцировать пассивное кровоизлияние в легкие.
Эти методы помогут слегка снять болевые ощущения и улучшить состояние пациента. В обязанности специалиста входит очищение дыхательных путей и защита их от попадания крови. Для снятия приступов боли вводятся лекарственные препараты (Фентанил или Промедол). Если у человека начинаются судороги, необходимо уколоть Седуксен или Диазепам. Далее больного нужно доставить в медицинское учреждение. С такими симптомами он нуждается в срочной госпитализации.
Диагностические мероприятия
При поступлении пациента в медучреждение в первую очередь следует выяснить, что является причиной крововыделения. Диагностика имеет несколько особенностей:
- если пациент знает, что он является носителем туберкулезной инфекции, найти причину значительно проще. Для этого специалистам достаточно использовать инструментальный метод, чтобы узнать площадь поражения;
- при отсутствии поставленного диагноза необходимо исследовать выделения (объем, цвет, свертываемость) и сопоставить с жалобами больного.

Диагностика легочного кровотечения
Инструментальная диагностика включает в себя:
- флюорографию;
- рентгенографию;
- МРТ;
- компьютерную томографию.
Еще одним эффективным диагностическим методом является бронхоскопия. Не так давно она была запрещена в неотложных состояниях, поскольку считалась опасной. На сегодняшний день в медицинских учреждениях находятся современные аппараты, которые позволяют осуществить процедуру безопасно для пациента.
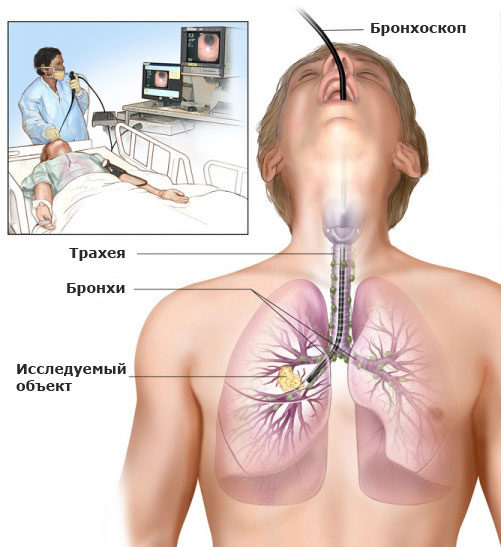
Полученные результаты помогут в максимально короткий промежуток времени выявить место развития кровотечения и перейти к терапевтическим мероприятиям.
Методы лечения
Лечение осложнений, возникших на фоне запущенной стадии туберкулеза, должно осуществляться в условиях стационара под контролем медицинских работников. При кровохаркании и кровотечении используются идентичные методы. Чтобы снизить объем выделений, необходимо направить терапевтические методы на снижение активности туберкулезной инфекции.
Для устранения факторов, вызывающих обострение, назначаются:
- Ганглиоблокаторы (Пентамин), спазмолитики (Эуфиллин) и лекарственные препараты от кашля (Бромгексин). Препараты способствуют снижению КД в сосудах.
- Дицинон, Фибриноген, Гемофобин – медикаменты, способствующие восстановлению функции свертываемости крови.
- Лекарственные средства, механизм действия которых направлен на корректирование ферментов и нейтрализации фибринолитической активности крови.
- Глюконат кальция, аскорбиновая кислота (для уплотнения стенок сосудов).

Медикаментозная терапия ЛК
Если пациент потерял большое количество крови, может понадобиться переливание. В случаях, когда медикаментозная терапия не дает желаемого результата, проводится оперативное вмешательство. Для осуществления данного метода не обязательно ждать прекращения кровотечения. Действия врачей зависят от состояния пациента.
Риски и осложнения
Отсутствие эффективного лечения туберкулеза легких – причина развития осложнений. Длительное кровохарканье может спровоцировать кровотечение, удушье, анемию или кислородное голодание. Все перечисленные состояния оказывают негативное влияние на общее состояние пациента и могут привести к непоправимым последствиям.

В перечень осложнений входит:
- острая форма анемии. В результате наблюдается резкое снижение защитных функций организма и активное прогрессирование патологии;
- аспирационная пневмония. Для устранения симптомов необходимо пройти курс приема антибиотиков.
Неотложные состояния при развитии туберкулеза требуют повышенного внимания и незамедлительного лечения. Иначе инфекция продолжит распространяться по организму и может спровоцировать смерть больного.
Даже при однократном кровотечении существует риск, что оно может повториться. При обильном выделении крови из легких повышается риск летального исхода. Сгустки крови могут закупорить воздухоносные пути, и при одновременном сокращении бронхов может произойти асфиксия (удушье).
Операция также может не принести стопроцентной гарантии, что проявление осложнений не повторится. В связи с этим сложно делать какие-либо прогнозы.
Чтобы не допустить развитие неотложных состояний, необходимо бережно относиться к своему организму. Если заражение туберкулезной палочкой уже произошло, необходимо прислушиваться к малейшим изменениям и систематически проходить обследование.
Меры профилактики заключаются в точном и безоговорочном выполнении рекомендаций лечащего врача. Осложненные состояния – результат запущенной стадии туберкулеза. Это значит, что необходимо предотвратить прогрессирование патологии. Пациент должен принимать лекарственные препараты по составленной специалистом схеме, проходить осмотр и, в случае возникновения неприятных симптомов, сообщать об этом.
Также важно оградить дыхательные пути от воздействия внешних факторов: в первую очередь – бросить курить, а также избегать чрезмерных физических нагрузок и больше времени проводить на свежем воздухе.
Особое внимание следует уделить своему жилью. Не забывать о проветривании и влажной уборке. Еще одна важная деталь – отсутствие стрессов. Чтобы сохранить свое здоровье, необходимо научиться противостоять неприятным ситуациям и внешним раздражителям.
При возникновении таких симптомов, как кровохарканье или кровотечение следует незамедлительно оказывать первую помощь и обращаться к специалистам. Даже с такими тяжелыми признаками заболевания существует высокий шанс на выздоровление и полноценную жизнь.
Читайте также:


