Лобэктомия легкого при туберкулезе
Лобэктомия легкого является частью практики лечения пациентов с тяжёлыми и опасными формами туберкулёза. В случаях, когда консервативное лечение, химиотерапия противотуберкулёзными медикаментозными средствами неэффективны, приходится принимать решение о резекции части лёгкого. Этот способ предполагает удаление доли легкого, поражённой туберкулёзным процессом. Иногда проводится удаление симметричных долей в обоих легких, этот вид оперативного вмешательства называется билобэктомия.
Чаще всего операция проводится в плановом порядке. Пациента тщательно обследуют, готовят к операции, дожидаются периода ремиссии заболевания, когда вмешательство будет наиболее безопасным. Срочные операции осуществляются только при обстоятельствах, когда резко возрастает риск летального исхода, вследствие образования напряжённого пневмоторакса или внезапно открывшегося массивного лёгочного кровотечения.
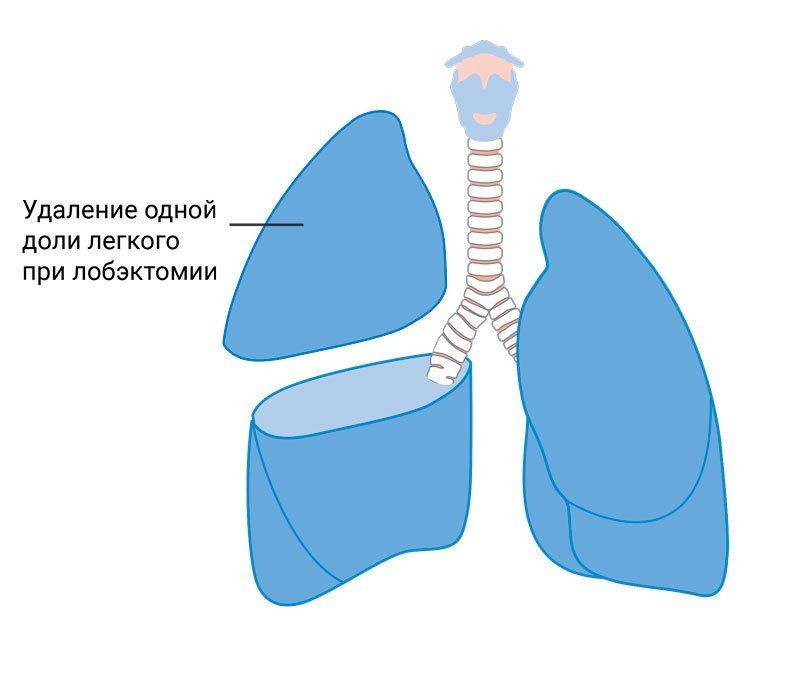
Показания к проведению
К наиболее опасным и тяжёлым формам туберкулёза, при которых оперативное вмешательство остаётся единственным способом остановить туберкулёзный процесс или удалить образования, сформировавшиеся в ходе необратимых изменений в лёгочной ткани, относятся:
- туберкулома больших размеров, содержащая большой объём микобактерий с высокой степенью вирулентности, множественные туберкуломы;
- кавернозная форма с образованием каверн большого размера в верхних сегментах, сопровождающееся сужением бронха;
- фиброзно-кавернозная форма туберкулёза;
- наличие в поражённой доле лёгкого бронхоэктазов и хронических гнойных образований;
- воспалительный процесс, охватывающий всю долю лёгкого, сопровождающийся образованием казеозных очагов.
Показаниями к применению радикальных методов лечения являются отсутствие эффективности консервативных мер, преобразование процесса в устойчивую форму с обретением микобактериями толерантности к медикаментам, а также неотложные состояния, несущие угрозу жизни пациента.
Диагностические исследования при подготовке к операции
Проводится внимательное изучение анамнеза пациента и диагностика с целью достоверно установить состояние сердечно-сосудистой и дыхательной систем. Изучается электрокардиограмма, резервы легких, уточняется газообмен и вентиляционные возможности. Назначаются биохимические исследования крови, общие анализы крови и мочи.

Принятие решения об оперативном вмешательстве предполагает достоверное установление факта, что туберкулёзный процесс в лёгочной доле, которая подлежит оперативному удалению, является ведущим источником токсического поражения организма. Вместе с этим должно быть точно установлено, что только резекция поражённой доли позволит остановить развитие патологических изменений в лёгких и дыхательных путях. Только одновременное наличие этих условий является прямым показанием к оперативному удалению лёгкого или его сегмента.
Обязательно проводится бронхоскопия для оценки состояния верхних дыхательных путей. Медицинская практика показывает, что при значительном сужении бронхов операции, направленные на пневмоторакс, малоэффективны. Также необходимы визуальные методы оценки состояния дыхательной системы с целью установления и уточнения области локализации и характера процесса, с непременным исследованием патологических изменений в противоположном лёгком. К таким методам исследования относятся: томография, рентгенография.
Как проходит операция
Операция занимает, в зависимости от степени поражения и сложности состояния пациента, от одного до четырёх часов. Лобэктомия может быть осуществлена каким-либо из двух способов:
- При торакотомии вскрывается грудная клетка, между рёбер вводится специальный расширитель, чтобы обеспечить доступ к оперируемой области. После чего производится иссечение поражённого фрагмента лёгочной ткани. При необходимости берётся ткань на гистологию.
- Наиболее распространённой на сегодняшний день является торакоскопическая лобэктомия. Ход этой операции контролируется с помощью видеонаблюдения. Для её проведения делаются небольшие разрезы, в которые вводится хирургический инструмент с закреплённой на нём микроскопической видеокамерой. Хирург-пульмонолог находит сегмент, подлежащий удалению, и отслеживает свои действия и ход операции на мониторе.
В обоих случаях операция проводится под общим наркозом, больной интубируется. Пациент укладывается на бок. Если проводится верхняя лобэктомия слева, то больной укладывается на правый бок. Для вскрытия выбирается межреберье выше четвёртого, как правило, разделяющее четвёртое и третье рёбра. При удалении верхней доли правого легкого пациент укладывается на левый бок. Плевра разрезается справа над верхней долей, при этом производится дополнительная анестезия диафрагмального, блуждающего и симпатического нервов.
Операция завершается сшиванием повреждённых сосудов, культя укладывается в полость плевры, после чего вводятся специальные дренажные приспособления и накладываются швы или титановые скобки.
Послеоперационный период
Ещё перед операцией пациента учат упражнениям дыхательной гимнастики, и сразу по выходу из наркоза больной должен начинать несложные движения лёгкими для восстановления дыхательных способностей. Инструктор помогает пациенту выполнять упражнения: наклоны и повороты. При этом содержимое лёгких достигает верхних дыхательных путей, у пациента начинается кашель. Это необходимо для выведения мокроты. Кашель является необходимым, поэтому пациента специально провоцируют вести себя так, чтобы с кашлем выходило содержимое лёгких.
В первые два или три дня постоперационного периода характеризуются тяжёлым состоянием. В этот период пациент должен находиться под постоянным медицинским наблюдением, важно измерять давление. Также назначаются медикаменты для улучшения работы сердца, болеутоляющие средства, могут вводиться отхаркивающие препараты. В полость плевры вводятся антисептические растворы (например, стрептомицин), в случае необходимости производится откачка экссудата.
Если после удаления лёгочной доли у пациента начинает развиваться эмпиема плевры или бронхиальный свищ в плевру, это ведет к ещё одной операции под названием торакопластика. Это вмешательство, при котором удаляются одно или несколько ребёр с целью уменьшения объёмов грудной клетки. Торакопластика может быть проведена по показаниям во время проведения лобэктомии для предупреждения развития осложнений.
Когда пациента выписывают домой, он должен продолжать придерживаться предписаний медиков. После операции на лёгких необходимо ходить как можно дольше, насколько позволяет состояние, дышать свежим воздухом. Нельзя поднимать тяжести, подвергать организм существенным физическим нагрузкам. Также необходимо соблюдать рекомендации врача по уходу за областью операционной раны, уточнить, можно ли мыть прооперированное место. Обязательно нужно соблюдать схему и условия приёма всех назначенных лекарственных средств.
Возможные осложнения
Помимо регулярных плановых осмотров, являющихся обязательными в период реабилитации, необходимо обращаться к врачу, если возникли следующие проблемы:
- наблюдаются симптомы инфекционного заболевания: повышенная температура, кашель, озноб, лихорадочные явления, сильная ночная потливость, гипергидроз, а также тошнота и рвота, не проходящие после приёма противорвотных препаратов;
- резкая нестерпимая боль, кровотечение, отёчность, воспаление, нетипичные выделения из операционной раны;
- надсадный непрекращающийся кашель, вызывающий острую боль в груди, одышка, затруднённое дыхание;
- кашель с отделением мокроты нетипичного цвета или с вкраплениями крови.
Поводом для обращения за медицинской помощью также являются любые отклонения от нормы в состоянии пациента. Это могут быть внезапные острые болевые ощущения в грудной клетке, проблемы с мочеиспусканием, примеси крови в моче, отёки конечностей и лица, рвотные позывы, любые боли, даже если болит спина в результате кашля, не проходящие после приёма болеутоляющих препаратов.
Прогноз
Последние исследования показывают, что выживаемость в течение пяти лет составляет от 85 до 95%. Многие, конечно, прожили дольше, пятилетний период является общепринятым для оценки показателей эффективности операции. Амплитуда в 10% объясняется разницей в показателях между пациентами, перенёсшими открытую лобэктомию и пациентами, которым была проведена торакоскопическая операция. То есть, в целом, после удаления сегмента легкого прогноз благоприятный, но видеоассистированная операция менее травматична.
Инвалидность после лобэктомии может быть назначена, если возникли осложнения, и пациент потерял трудоспособность. В таких случаях реабилитационный период более длительный, и продолжаться может до года, но постепенно человек восстанавливается. Состояние больного регулярно пересматривается на ВТЭК, и по результатам обследования пациенту может быть присвоена рабочая группа или полностью снята инвалидность.
Онкологические заболевания и туберкулез на сегодняшний день, несмотря на развитие медицины, остаются одними из главных причин смертности больных во всем мире. Для лечения патологий применяются и консервативные, и оперативные методы, выбор которых зависит от индивидуальных особенностей больного и степени развития патологического процесса. В некоторых случаях, когда выбранные методы лечения по каким-либо причинам становятся безрезультатными, можно применить лобэктомию – показанием к такой операции становится тяжелое состояние больного и высокая эффективность данного метода.
Что такое лобэктомия
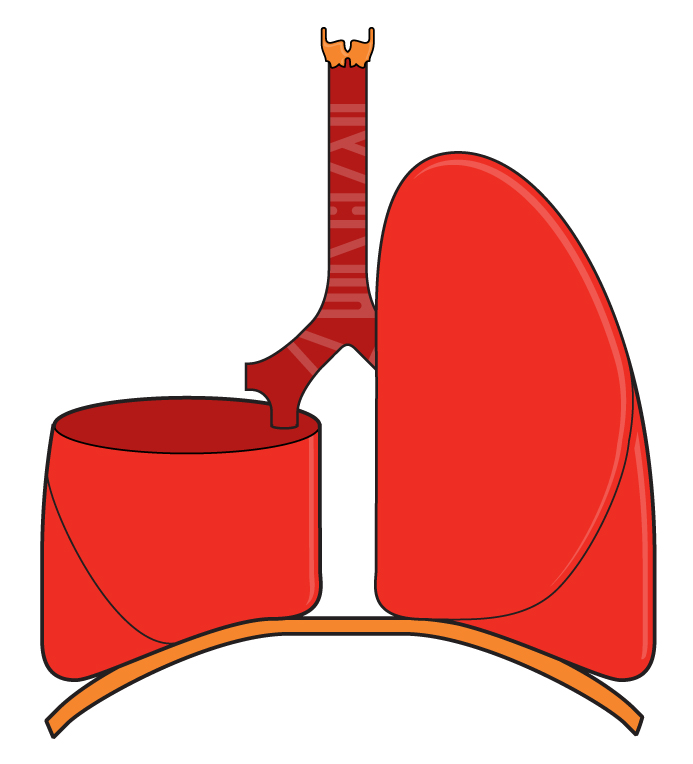
Лобэктомия - это хирургическая операция. Проведение ее необходимо для удаления анатомической части или доли какого-либо органа человеческого тела, пораженного заболеванием. В отличие от резекции, такая операция, как лобэктомия, выполняется строго в пределах органа или железы. Разработка такого метода оперативного вмешательства осуществлялась в анатомических экспериментах и опытах с животными, основанием всегда становились топографоанатомические особенности строения органов и систем.
Традиционные открытые операции, например на легких, при онкологических патологиях считаются достаточно травматичными, поэтому ведущие специалисты всего мира применяют торакоскопическую видеоассистируемую лобэктомию, которая проводится без вскрытия грудной клетки, через маленькие разрезы с помощью специальной видеокамеры и инструментов. Такое вмешательство вызывает меньше осложнений и менее травматично для пациента. В некоторых случаях применяется открытая лобэктомия – это удаление пораженной доли легкого через длинный разрез на боковой части грудной клетки. Лобэктомия при раке легких делится на несколько видов:
- Билобэктомия – удаление частей обеих долей легких.
- Левосторонняя или правосторонняя верхняя лобэктомия – это удаление верхней части правого или левого легкого.
- Циркулярная лобэктомия – удаление доли легкого и части дыхательных путей внутри самого органа.
- Средняя либо нижняя лобэктомия слева и справа – резекция долей легких соответственно справа или слева.
Выбор метода оперативного вмешательства основан на исследованиях состояния патологии и индивидуальных особенностях больного.
При каких заболеваниях применяется лобэктомия
В клинической практике на сегодняшний день лобэктомия применяется для лечения патологий легких, печени и реже – головного мозга. Показаниями являются такие процессы, как:
- онкология;
- врожденные аномалии развития органов;
- абсцессы и эмфиземы, а также доброкачественные опухоли и кистозные образования, мешающие работе органа или железы.
В некоторых случаях оперативный метод применяется при лечении эпилепсии, когда другие способы не помогают.
Лобэктомия легкого – это одна из форм лечения опасных и тяжелых форм туберкулеза, когда консервативные методы с применением химиотерапии противотуберкулезными препаратами оказываются недостаточно эффективными. Этот способ хирургического вмешательства предполагает удаление пораженной части легкого – часто проводится удаление симметричных долей в обоих легких – этот метод называется билобэктомия.
Показания к операции
Показанием к применению лобэктомии, радикальной меры лечения заболеваний, становится отсутствие эффективности выбранных методов консервативного лечения, преобразование патологического процесса в устойчивую форму, толерантную к воздействию медикаментов (при туберкулезе легких), а также сложные и тяжелые состояния пациента с угрозой его жизни.
Как правило, такая операция проводится в плановом порядке – пациент проходит курс подготовительных мероприятий, но в некоторых случаях лобэктомию назначают как экстренное вмешательство (показаниями становятся кровотечение из очагов патологии; травмы грудной клетки открытого или закрытого характера).
Противопоказания
Противопоказаниями к проведению лобэктомии часто становятся индивидуальные особенности пациентов: достаточно тяжелое общее состояние больного и недостаточность функций его внешнего дыхания.
Диагностические исследования при подготовке к операции
Перед проведением лобэктомии пациенту назначается анализ крови и мочи, рентген, КТ и спирография. По необходимости могут быть проведены методы дополнительных исследований. Если операция назначается на легкие, то больному проводится исследование мокроты. С помощью данных анализов устанавливается достаточность функционирования дыхательной системы.
Подготовка пациента к операции заключается в корректировке терапии лечащим врачом: отказ от приема противовоспалительных медикаментозных препаратов и лекарственных средств, разжижающих кровь. Для снижения риска больному необходимо также отказаться от курения и употребления спиртных напитков.
Техника проведения операции
Операция проводится в условиях стационара, под общим наркозом и с обязательной интубацией трахеи; занимает в общей сложности (в зависимости от состояния больного и стадии развития его патологии) от одного до трех–четырех часов. Лобэктомия чаще всего проводится одним из двух способов:
- Торакотомия – вскрытие грудной клетки, введение межреберного расширителя, обеспечивающего доступ к оперируемой области. После проводится иссечение пораженного участка. При необходимости часть удаленного легкого отправляют на гистологию.
- Торакоскопическая лобэктомия - это операция, ход которой контролируется камерой видеонаблюдения, закрепленной на конце специального медицинского инструмента. Она вводится в оперируемый орган через небольшие разрезы. Хирург отслеживает свои действия через монитор – такой метод обеспечивает более точный доступ к месту поражения и достаточно тщательное удаление патологического участка.
Ход операции: больной укладывается на бок (соответственно месту оперативного вмешательства – если проводится лобэктомия слева, пациент ложится на правый бок, и наоборот). Для вскрытия грудной клетки выбирается область четвертого подреберья (там же делаются разрезы по задней мышечной линии при тораскопической лобэктомии), легкое оттягивается кзади, а нерв диафрагмы поддерживают специальным инструментом. Затем выделяют само легкое, отсекая сращения, обрабатываются артерии, вены и бронхи, проводится дренаж плевры. После удаления пораженного участка операцию завершают сшиванием поврежденных сосудов, вен и артерий, культю складывают обратно в область плевры, ставят специальные дренажные приспособления и накладывают швы. Иногда применяют титановые скобки.
Последствия оперативного вмешательства
Последствия оперативного вмешательства – частичное сохранение пораженного органа, восстановление его функциональности. Лобэктомия позволяет значительно уменьшить реабилитационный период после операции, в отличие от других хирургических методов лечения.
Но, как и любой другой метод лечения, лобэктомия имеет риск осложнений, которые возрастают в том случае, когда у пациента есть сопутствующие или хронические заболевания, а также если больной достаточно преклонного возраста. Среди таких рисков наиболее часто встречаются: инсульты; кровотечения; воспалительные процессы вследствие попадания инфекции; острая почечная недостаточность; тромбозы вен и некоторые проблемы с дыханием; надсадный кашель, вызывающий боли в груди.
Реабилитационный период
В первые дни после лобэктомии легкого больному проводится аспирация. Кроме того, пациент должен выполнять упражнения специальной дыхательной гимнастики. На второй–третий день после операции пациенту разрешается садиться и вставать, через две недели больной выписывается из стационара. Окончательное восстановление после такого оперативного вмешательства происходит через 2-3 месяца (у пациентов старшего возраста – около полугода), при этом пациенту рекомендовано восстановление в специальных санаторно-курортных учреждениях.
Каковы прогнозы
Исследования, проведенные медиками, показывают, что процент летального послеоперационного исхода составляет всего 2 % всех случаев. Выживаемость пациентов в течение пяти лет после оперативного вмешательства в последнее время (благодаря достижениям современной медицины и фармакологии) увеличилась до 85-95 % всех случаев после лобэктомии по поводу туберкулеза, бронхоэктазов или абсцесса легкого. Это является отличным показателем эффективности данного метода. У онкологических больных выживаемость в течение пяти лет после оперативного вмешательства, с условием получения необходимой лекарственной терапии, повысилась на 40-50 %. После лобэктомии некоторым пациентам может быть назначена инвалидность – в тех случаях, если возникают осложнения или больной полностью теряет работоспособность.
Лобэктомия может стать спасением для больных, страдающих опасными заболеваниями. Прогноз выживаемости достаточно высок, чтобы говорить о том, что данная процедура является относительно безопасной, несмотря на длительный период восстановления. Главное, чтобы операцию выполняла высокопрофессиональная медицинская бригада.
Следующее наблюдение касается больного Б., который свыше года находился на излечении в Военно-морском госпитале по поводу хронических абсцессов верхней доли правого легкого. Многократное исследование мокроты на туберкулезные палочки неизменно давало отрицательный результат. 2/ХII 1949 г. больному была сделана лобэктомия верхней правой доли, осуществленная в два этапа ввиду падения сердечной деятельности во время разъединения очень мощных спаек.
В послеоперационном периоде у больного упорно держалась повышенная температура, которую мы снизили только применением небольших доз стрептомицина.
При гистологическом исследовании иссеченной доли обнаружен туберкулезный процесс. Через год больной умер от генерализации процесса.
При соответствующих показаниях и правильно выполненная резекция легких дает полный и стойкий эффект, являясь в ряде случаев единственно спасительной операцией.
Больной Ц., 28 лет, в течение 4 лет страдал кавернозной формой туберкулеза легких, захватившей все легкое, с наличием крупных каверн в нижнем отделе легкого, трудно доступном для коллапсотерапии. Все виды консервативного лечения, начиная от курорта и кончая массивными дозами стрептомицина и пенициллина, не дали эффекта. Больной продолжал страдать, выделяя туберкулезные палочки в большом количестве, и был нетрудоспособен. Фтизиатры отказались его лечить, и больной приехал из Иркутска специально для операции удаления легкого.
После соответствующей консультации с фтизиатром, тщательного обследования, установившего наличие одностороннего поражения, и соответствующей подготовки больной был подвергнут операции. Под местной анестезией через обычный для нашей клиники разрез была произведена торакотомия в третьем межреберье. Оказалось, что все легкое плотно припаяно к париетальной плевре. Ввиду того, что рентгенологически обнаруживалось большое количество мелких каверн по поверхности, мы, во избежание их вскрытия, вынуждены были убрать целиком вместе с легким всю париетальную плевру. Операция продолжалась 5 часов 15 минут. Послеоперационное течение гладкое. Больной в хорошем состоянии выписался домой. В настоящее время, спустя почти 3 года, он полностью здоров, работает и никаких жалоб не предъявляет. Кашля нет. Анализ на туберкулезные палочки отрицательный.
Мы считаем за правило всем больным туберкулезом проводить тщательную предоперационную стрептомицино- и пасктерапию и продолжать ее в течение нескольких недель после операции.
При туберкулезе, так же как и при нагноительных заболеваниях, по нашему мнению, надо производить экономные резекции, т. е. удалять только пораженные отделы. Под защитой стрептомицино- и пасктерапии сегментарные резекции проходят не хуже, чем удаление всего легкого, если была удалена пораженная часть и не было предпосылок для генерализации процесса.
Нами проведена резекция лингулярного сегмента (или передней доли, по номенклатуре Б. Э. Линберга) у больной 28 лет, когда мы при вскрытии грудной полости убедились, что все остальные отделы легкого интактны. Проведенная после операции стрептомицинотерапия быстро улучшила общее состояние больной, температура выровнялась, и больная в течение почти 2 лет чувствует себя хорошо.
В 3 случаях, кроме указанного выше, мы удалили долю.
Один больной, у которого в анамнезе отмечался двусторонний туберкулезный процесс, поступил с полным ателектазом верхней доли. С диагнозом туберкулез, но не исключая раковой природы заболевания, больной был взят на операцию и верхняя доля была удалена. Оказался туберкулезный процесс. Больной поправился и выписался в хорошем состоянии. Через несколько месяцев он поступил с обострением процесса в оставшихся двух долях правого легкого. Проведенная стрептомицино- и пасктерапия принесла больному значительное улучшение.
Два других больных, перенесших лобэктомию, полностью здоровы. Также здоров и чувствует себя хорошо больной, которому была сделана сегментарная резекция, т. е. удалена верхняя доля и верхушечный сегмент (или задняя доля) нижней доли. Больной хорошо перенес операцию и сейчас полностью здоров и трудоспособен.
Таким образом, из 10 больных, которым была сделана операция резекции легкого, один умер через год от генерализации процесса, у другого было обострение процесса в оставшейся доле и 8 больных чувствуют себя хорошо.
Мы считаем, что при туберкулезе легких имеются ограниченные показания для такой операции, как резекция легкого, особенно тотальное его удаление, и показания к этой операции в каждом отдельном случае должны быть тщательно продуманы и проконсультированы со специалистами-фтизиатрами. Еще лучше, если этот вопрос будут решать и производить операцию хирурги-фтизиатры, которые владеют методикой всех видов операций при легочном туберкулезе. Необходимо взвесить все возможности других, более консервативных операций, и только в тех случаях, когда они будут явно неэффективны, предпринимать операцию резекции легкого.
Если туберкулез проходит в тяжелой форме, когда медикаментозное лечение бессильно, то врачи предлагают прибегнуть к лобэктомии легкого. Иногда – это единственный способ, который сохранит жизнь человеку. Каким видом операции воспользоваться решит врач после обследования, учитывая возраст и стадию заболевания.
Что такое лобэктомия легкого?
Лобэктомия лёгкого – это хирургическое вмешательство по иссечению доли органа. Проводят операцию только в пределах анатомической границы. Такой метод является сложным и рискованным, но иногда это единственное, что можно предпринять для спасения человеческой жизни.
Делают операцию планово. Предварительно больного досконально обследуют, так как операция очень травматична, а послеоперационный период длительный и болезненный. Только во время ремиссии показано проводить иссечение легкого. В срочном порядке прибегнуть могут, если имеет место напряженный пневмоторакс или сильное внезапное кровотечение из органа. Это те случаи, когда нельзя ждать ни минуты, речь идет о жизни или смерти.
Виды проведения
Существует открытая и видеоассистированная торакоскопическая лобэктомия. У этих двух методов имеется ряд сходств и отличий. Рассмотрим, что же является показанием к данному хирургическому вмешательству.
Если у туберкулезного больного присутствует одна из опасных и тяжелых форм патологии, когда идут необратимые изменения, к ним относятся:
- огромные или множественные туберкуломы, имеющие внутри большое количество МБК, у которых высокая степень вирулентности;
- кавернозные формы, когда имеют место огромные каверны и сужаются бронхи;
- фиброзно-кавернозные формы заболевания;
- присутствие в части больного органа бронхоэктаза и гноя;
- случаи, когда воспаление пошло на всю долю органа, при этом имеются казеозные очаги;
- безрезультативное длительное медикаментозное лечение.
Если человек находится на грани смерти, то также решаются на подобное иссечение органа.
Противопоказано такое иссечение если:
- дыхательные пробы показали плохой результат;
- имеются серьезные отклонения в работе сердца;
- организм человека сильно истощен;
- имеется значительное скопление гноя и слизи в бронхиальном дереве.
Перед тем как приступить к операции, нужно пройти полную диагностику.
- Врач должен собрать полный анамнез пациента, провести его осмотр. Интересуется специалист о том, какие имеются хронические заболевания у больного, есть ли аллергия на медикаменты. Немаловажна информация о серьезных патологиях родственников, так как тут свою роль может сыграть наследственность. Кроме беседы и словесных данных, врач просматривает амбулаторную карту и выясняет иную дополнительную информацию, которая будет полезна в данном случае.
- Дается направление на исследование работы сердца. Орган обследуют при помощи электрокардиограммы. От состояния этого органа зависит весь процесс и его исход. Кроме такого метода могут провести ультразвуковое исследование. Также врач прослушивает сердцебиение в фонендоскоп и определяет, нет ли посторонних звуков.
- Проводятся дыхательные тесты. К ним относится функциональный тест легких или спирометрия. Важно определить все вентиляционные возможности и газообмен органа. Это даст понять, насколько ткани будет достаточно, чтобы функционировать после операции.
- Делается рентгенограмма органа дыхания. Врач детально изучает все изменения, произошедшие за последнее время.
- Производится компьютерная томография и позитронно-эмиссионная. Все это дает возможность четко определить все дальнейшие действия и увидеть зону, которая будет удаляться.
- Делается бронхоскопия. С ее помощью можно понять, в каком состоянии верхние дыхательные пути. Если операция делается для устранения пневмоторакса, то сильное сужение бронхов говорит о том, что данный метод лечения будет не эффективным.
- Больной получает направление на общий анализ, как крови, так и мочи.
- Ведется беседа с анестезиологом, который подбирает соответствующую анестезию. Выбор осуществляется с учетом индивидуальных особенностей пациента (возраста, результатов анализов и инструментального обследования, индивидуальной непереносимости и прочего).
- После пройденного обследования человека осматривает терапевт и делает свое заключение.
В конечном итоге решение о целесообразности хирургического лечения принимается на основе заключения нескольких специалистов. Учитываются все противопоказания.
Если больной допущен к операции, то наступает очередь предоперационной подготовки. Она необходима тем туберкулезным больным, у которых идет большое количество мокроты, сильно выражен интоксикационный синдром. Нужно сделать так, чтобы выделялось не более 60 мл секрета за 24 часа, кроме того регулируется температура тела. Не более 37 градусов. Чтобы все пришло в норму, врач может назначить специальные препараты. Также делается санация органа. Для этого используют эндоскопию. Тут же устраняют гной, промывают все антибактериальным и антисептическим средством. Больной до операции должен придерживаться правильного питания, делать гимнастику (дыхательную).
Если врач сможет сделать так, что бронхиальное дерево во время хирургического лечения сухое, возникновение послеоперационных осложнений минимизируется. Кроме всего вышеперечисленного противотуберкулезное медикаментозное лечение не прекращается. Оно продолжается и после оперативного вмешательства.
Теперь пришла очередь хода операции. Тут следует отдельно рассмотреть два вида.
Открытая лобэктомия представляет собой операцию, при которой удаляют доли органа дыхания через удлиненный разрез. Его производят сбоку грудины. По длительности процедура может занять как 1 час, так и четыре. Все зависит от сложности операции и запущенности заболевания.

После того, как больного уложили на операционный стол и ввели анестезию, все происходит следующим образом:
- Больной укладывается на бок. Если удалить долю легкого нужно слева, то соответственно человека кладут на правую сторону. Если справа, то на левую.
- Вводят эндотрахеальную трубку (ЭТТ) в трахею. Она будет обеспечивать проходимость дыхательных путей. Называется процедура – интубацией.
- Грудина вскрывается при помощи хирургического скальпеля с соответствующей стороны.
- В разрез вводится расширитель. Он дает возможность попасть к области, на которой будет делаться операция.
- Легочная ткань иссекается. Обычно ткань после отправляют на гистологическое исследование.
В конце хирург сшивает все сосуды, которые были повреждены в ходе операции, культю укладывает в плевральную полость. Потом осуществляется ввод особых дренажей, делается наложение швов или титановых скобок.
Этот вид лобэктомии основан на удалении доли органа через несколько незначительных разрезов в районе грудины. После через них вводят специальные хирургические инструменты и камеру.
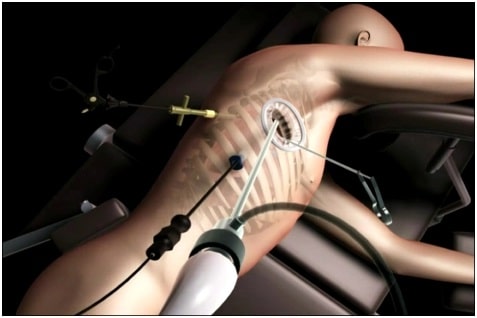
Именно с помощью последней есть возможность видеть все, что происходит внутри. Таким способом можно избежать значительного травматизма и укоротить период восстановления.
Происходит все примерно так:
- Человека кладут на операционный стол и вводят анестезию.
- Переворачивают на нужную сторону.
- Делается интубация.
- Производят незначительные разрезы и в них вводят микроскопическую видеокамеру и инструменты.
- После обнаружения нужного сегмента делается его резекции.
Итог операции такой же, как и у первого рассматриваемого метода – сшивание сосудов, ввод дренажей. Последние остаются и удаляются уже в восстановительном периоде.
После лобэктомии легкого важен послеоперационный период. Определенное количество времени пациент находится под контролем медработников в условиях стационара. Тут ему показывают специальную дыхательную гимнастику, которую он должен делать. К этому необходимо приступать сразу после выхода из наркоза. На помощь больному приходит обученный человек – инструктор. После всех правильно выполненных упражнений приходит очередь кашля. С его помощью выходит мокрота – это важный и обязательный момент.
Первые трое суток – самые тяжелые. Тут важен контроль медиков. Принимать нужно сердечные препараты, анальгетики, иногда назначают отхаркивающие. В плевральную полость производится введение антисептиков, если нужно, откачивают собравшуюся жидкость и гной.
После выписки больному необходимо:
- продолжать пить назначенные врачом лекарства;
- больше двигаться;
- часто гулять на свежем воздухе;
- регулярно проветривать помещение;
- исключить поднятие тяжелых предметов.
Иногда сразу после операции или в дальнейшем наблюдаются симптомы в виде:
- повышенной температуры;
- кашля;
- тошноты и рвоты;
- лихорадки;
- кровотечений;
- отеков;
- воспалений;
- возникновения выделений;
- чрезмерной потливости в ночное время;
- одышки;
- трудностей с дыханием;
- острой боли в груди;
- наличия крови в мокроте.
Все это повод проконсультироваться с врачом. В некоторых случаях, чтобы избавиться от такой симптоматики, достаточно просто поменять лекарство. В других – это знак возникших осложнений. Под последними подразумевается развитие инсульта, тромбоза, эмпиемы плевры, бронхиального свища в плевру и др.
Эффективность операций
После лобэктомии легкого, прогноз жизни следующий:
- Выживает 90% больных после операции на протяжении пяти лет.
- 50% живут 7 и более лет.
Данные не зависят от вида операции. Но данные исследований показали, что после торакоскопической лобэктомии у людей возникает меньше осложнений и сам реабилитационный период значительно сокращается.
Инвалидность после такой резекции не дают. Предусмотрена только тогда, когда осложнения вследствие нее не дают возможности оставаться трудоспособным человеком.
Вывод
Лоюэктомия – это тот метод хирургического лечения туберкулеза легкого, к которому обращаются в случае безрезультативного медикаментозного лечения и при стремительном ухудшении состояния, позднем обращении за медицинской помощью. Предварительно важно пройти полную диагностику и тщательно подготовится к операции. Послеоперационный период после торакоскопической лобэктомии короче, чем при открытой, так как травматизма меньше. При возникновении осложнений ситуация усложняется, требует дополнительных процедур и времени.
Читайте также:


