Келоидный рубец при туберкулезе
В современных условиях повышенной сенсибилизации организма детей, связанной с влиянием ряда факторов внешней и внутренней среды, во всем мире обращают внимание на устранение побочного действия различных профилактических прививок, частота которого в последнее время увеличивается. Особенно большое внимание привлекают поствакцинальные осложнения при использовании живых вакцин, к которым относится и вакцина БЦЖ. Широко применяемая противотуберкулезная вакцинация в нашей стране, как и в других странах мира, также сопровождается поствакцинальными осложнениями. Частота их после вакцинации новорожденных в различных странах колеблется от 0,01 до 1%. Поэтому проблема побочного действия вакцины БЦЖ была предметом обсуждения ряда международных конференций и симпозиумов.
Несмотря на то что частота постпрививочных осложнений сравнительно невелика (0,01—0,3%), проблема побочного действия вакцины БЦЖ имеет большое значение в связи с массовостью обязательно проводимой вакцинации новорожденных.
Большой интерес представляют анализ мировой литературы и собранные Международным союзом по туберкулезу материалы, касающиеся осложнений вакцинации БЦЖ.
Анализируя 10 371 случай поствакцинальных осложнений, известных в мире с 1921 г., когда вакцинация БЦЖ была применена более чем 1010 человек, Lotte и соавт. констатировали, что 3U случаев осложнений отмечены в Европе, где наиболее четко поставлена их регистрация. Осложнения отмечаются при всех методах вакцинации БЦЖ. Анализ 1816 случаев осложнений, доказанных батериологически и морфологически по наличию специфической цитограммы, позволил авторам предложить оригинальную классификацию постпрививочных осложнений.
Все осложнения делятся на 4 категории:
- I — локальные кожные поражения (холодные абсцессы, язвы и др.) и регионарные лимфоадениты;
- II — персистирующая и диссеминированная БЦЖ инфекция без летального исхода (волчанка, оститы и др.);
- III — диссеминированная БЦЖ инфекция, генерализованное поражение с летальным исходом;
- IV — пост-БЦЖ-синдром (заболевания, возникшие сразу после вакцинации БЦЖ, главным образом аллергического характера; к ним относятся и келоидные рубцы).
Всего генерализованной БЦЖ инфекции с летальным исходом в мире зарегистрировано 35 случаев, из них 25 — в Европе. Авторы связывают их с иммунодефицитным состоянием привитого.
В нашей стране отмечаются главным образом осложнения I категории. Согласно действующей инструкции по проведению профилактических прививок против туберкулеза, утвержденной Минздравом, постпрививочными осложнениями считаются подкожные холодные абсцессы, язвы диаметром 10 мм и более на месте внутрикожного введения вакцины БЦЖ, лимфоадениты регионарных лимфатических узлов (подмышечные, шейные, над- и подключичные) при увеличении узла на 1,5 см и более в фазе инфильтрации, экспедирования и кальцинации; келоид-ные рубцы диаметром 10 мм и более на месте зажившей прививочной реакции.
- 1. Подкожные (холодные) абсцессы: развитие их связано с нарушением техники внутрикожного введения препарата и попаданием вакцины БЦЖ под кожу. Холодный абсцесс, безболезненный при пальпации, может возникнуть через 1—8 мес после вакцинации (ревакцинации); в течение 2—3 мес происходит его самостоятельное рассасывание или размягчение с появлением флюктуации, а в ряде случаев — свища, через который выделяется гной без запаха. На месте холодного абсцесса может образоваться глубокая язва с подрытыми краями и специфической грануляционной тканью. При заживлении образуется звездчатый рубец. Начинать лечение подкожно холодного абсцесса следует с повязок с гидрокортизоновой мазью. При появлении флюктуации показано через каждые 2—3 дня отсасывание шприцем казеозных масс и введение в область холодного абсцесса 5% раствора салюзида в дозе, соответствующей массе тела ребенка. Язву на месте холодного абсцесса рекомендуется лечить путем присыпок изониазидом. Если холодный абсцесс в течение 2—3 мес не поддается местному лечению, он может быть осторожно, вместе с капсулой, удален хирургическим путем.
- 2. Поверхностная язва на месте введения вакцины БЦЖ может появиться через 3—4 нед после вакцинации или ревакцинации, характеризуется поверхностным изъязвлением верхних слоев собственно кожи. Для лечения язвы применяют присыпки изониазидом, а для предупреждения вторичной инфекции ее края обрабатывают антибактериальными мазями (тетрацикли-новой и др.).
- 3. Поствакцинальный лимфоаденит регионарных к месту введения вакцины БЦЖ лимфатических узлов обычно отмечается у первично вакцинированных детей.
Долгое время оставался открытым вопрос о причинах возникновения поствакцинальных регионарных лимфоаденитов. Исследованиями последних лет удалось выявить основные факторы, влияющие на развитие поствакцинальных лимфоаденитов: отягощенный период и высокое содержание жизнеспособных единиц БЦЖ в препарате, а следовательно, и в прививочной дозе.
Выяснилось, что у детей с поствакцинальными лимфоаденитами в 14,5 раза чаще отмечается отягощенный постнатальный период (недоношенность, перинатальная энцефалопатия с выраженными клиническими проявлениями, гнойно-септическая инфекция и т. д.) по сравнению с детьми с нормальной реакцией на вакцинацию БЦЖ. Установлена статистически высокодостоверная разница (Р
Кальцинаты в регионарных лимфатических узлах, выявляемые рентгенологически, могут быть различной величины (мелкие, средние, крупные). Лечебная тактика в отношении постпрививочных лимфоаденитов в фазе кальцинации должна быть различной в зависимости от их величины и симптомов интоксикации. Мелкие кальцинаты (менее 0,5 см), а также кальцинаты средней величины (от 0,5 до 0,9 см) при отсутствии симптомов интоксикации не требуют местного лечения. В ряде случаев они могут самостоятельно рассасываться.
Крупные кальцинаты регионарных лимфатических узлов (диаметром 1 см и более) обычно сопровождаются симптомами интоксикации и требуют лечения химиопрепаратами (изониазид и ПАСК или этамбутол в течение 3—6 мес). Их часто приводится удалять хирургическим путем вместе с капсулой на фоне специфической химиотерапии.
Отдаленные наблюдения (через 5—10 лет) за детьми, перенесшими поствакцинальные лимфоадениты, свидетельствуют о длительно сохраняющейся гиперчувствительности к туберкулину у 6,2% детей, чего не бывает у детей с нормальными прививочными реакциями.
Длительно сохраняющаяся гиперчувствительность к туберкулину у детей с поствакцинальными лимфоаденитами неблагоприятно влияет на резистентность к туберкулезной инфекции, что подтверждается развитием локальной формы туберкулеза у 3,8% детей, обследованных в отдаленные сроки наблюдения. Эти даные еще раз подтверждают необходимость сокращения до минимума побочного действия вакцины БЦЖ.
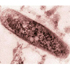
4. Келоидные рубцы на месте зажившей постпрививочной реакции представляют собой соединительнотканное опухолевидное образование, возвышающееся над поверхностью кожи, беловато-телесного цвета, очень плотной консистенции на ощупь. Они клинически не отличаются от келоидных рубцов, которые могут появляться на месте любого повреждения кожи (на месте фурункулов, оспенных, послеоперационных рубцов, на послеожо-говых поверхностях и т. д.). Чаще всего они появляются у ревакцинированных девочек препубертатного возраста и подростков с аллергической настроенностью организма или в случаях очень высоко проведенной прививки (в области плечевого сустава), что приводит к раздражению постпрививочного рубчика, тканью одежды. Обычно постпрививочные келоиды не имеют тенденции к росту. В ряде случаев может начаться их медленный рост, сопровождающийся болевыми ощущениями в виде покалывания в области рубца, с зудом или чувством жжения,, вокруг келоида появляется розовый венчик, в его толще —сосудистая сеть. Склонностью к росту обладают главным образом; крупные келоиды диаметром 1 см и более, поэтому они отнесены к осложнениям. При обнаружении у ребенка небольших келоидных рубцов (менее 1 см в диаметре) рекомендуется наблюдение за ними в нулевой группе диспансерного учета в в течение 1 года. При отсутствии признаков роста в течение-этого времени келоид лечению не подлежит.
Лечению подлежат главным образом крупные келоиды, которые обкалывают 0,5% раствором гидрокортизоновой эмульсии с 0,5% раствором новокаина. Обкалывание производят 1 раз в неделю, используя туберкулиновые иглы, в 5—6 местах в самой толще келоида. В шприц набирают по 1 мл раствора гидрокортизоновой эмульсии и новокаина (предварительно поверхность келоида и окружающую кожу обрабатывают спиртом и йодом). Курс лечения 5—10 обкалываний. Обкалывание гидрокортизоновой эмульсией можно чередовать с обкалыванием келоида лидазой (доза 64 УЕ для детей старше 12 лет и 32 УЕ для детей 7— 11 лет). Наиболее эффективно лечение келоида в фазе покоя.
Если указанное выше лечение неэффективно или после некоторого периода покоя вновь начался рост келоида, показано лечение пирогеналом и лидазой с гидрокортизоном. Пирогенал вводят ежедневно внутримышечно, начиная с 25 минимальных широгенных доз (МПД). В течение 10 дней дозу постепенно увеличивают детям до 150 МПД, подросткам — до 200 МПД. Далее продолжают вводить максимальную дозу до окончания общего курса — 30 инъекций, затем следует трехнедельный перерыв в лечении, после чего производят обкалывание рубца лидазой в дозе 64 УЕ через день, всего 10 обкалываний. В 1, 4, 7 и 10-й дни в одном шприце с лидазой вводят 25 мг гидрокортизона.
Хирургическое лечение келоидов противопоказано, так как юно приводит через 1—3 мес к рецидиву с образованием келоида в 2—3 раза большего размера, чем до операции.
Во избежание образования келоидов после повторных ревакцинаций следует строго придерживаться имеющихся медицинских противопоказаний и проводить ревакцинацию не выше траницы верхней и средней трети кожи плеча.
Согласно литературным данным, в Кении при внутрикож-ной вакцинации без предварительной туберкулинодиагностики у туберкулинположительных до вакцинации школьников келоидные рубцы отмечались почти в 4 раза чаще, чем у туберкулин-отрицательных. У первых они наблюдались в 63,7% случаев.
Кроме указанных выше осложнений, в литературе описаны поражения кожи типа скрофулодермы, туберкулидов, феномена Коха и БЦЖ—Lupus на месте парентеральных введений вакцины, а также остеомиелиты. Все эти осложнения встречаются весьма редко и почти все отмечались у людей, привитых датской вакциной БЦЖ- В нашей стране они отсутствуют.
К числу чрезвычайно редких нужно также отнести описанные «в отечественной литературе 4 случая смерти от генерализованного процесса, вызванного вакциной БЦЖ, у детей с врожденным селективным иммунодефицитом. Учитывая, что за это время привиты против туберкулеза вакциной БЦЖ сотни миллионов людей, такие осложнения нужно считать крайне редкими, поэтому они не могут служить поводом к отказу от применения вакцинации БЦЖ, которая оправдала себя как эффективное средство профилактики туберкулеза.
"Очищенное от мифов" описание заболевания и прививок.
К сожалению, проблема туберкулеза очень актуальна на сегодняшний день. Если в середине 80-х годов ХХ века работы у фтизиатров было очень немного, то с начала 90-х это заболевание стало встречаться все чаще и чаще.
Туберкулез известен с глубокой древности и описывался еще античными учеными. Рост городов, скученность населения и низкая санитарная культура привели к тому, что в XVIII - XIX веках туберкулёз процветал среди разных слоев населения.
Возбудитель туберкулеза был выделен немецким бактериологом Робертом Кохом и данные о нем впервые прозвучали на заседании Берлинского физиологического общества 24 марта 1882 г.
В 1919 г. французы Альберт Кальметт и Камилль Герен вывели ослабленный штамм, названный впоследствии вакциной БЦЖ (от BCQ - bacillus Calmette-Guerin). Первую прививку БЦЖ новорождённому произвели в 1921г.
От истории давайте перейдем к дню сегодняшнему.
Туберкулёз - инфекционное заболевание, вызываемое микобактериями туберкулёза и характеризующееся образованием специфических гранулём (бугорков) в различных органах и тканях, а также разнообразной клинической картиной. Старые названия этого заболевания - бугорчатка и чахотка.
Ситуация по заболеваемости туберкулезом России . С 1976 до 1991гг. в России количество случаев туберкулёза прогрессивно уменьшалось, и низшей точкой была величина 34 на 100 тыс. населения. В промежуток с 1991 по 1997 гг. заболеваемость туберкулёзом в России выросла на 117,4%, достигнув 73,9 на 100 тыс. человек, что соответствовало 1970г. В 2004 году этот показатель составил 71.7 на 100 тыс. человек. Заболеваемость туберкулёзом детей в России составляет примерно 14,93 на 100 тыс.ч.
На эпидемиологическую ситуацию в России большое влияние оказали политические перемены, приведшие к локальным конфликтам и росту миграции, населения. На сегодняшний день ВОЗ возлагает большие надежды на внедрение новой технологии выявления и лечения туберкулёза, названной DOTS (Directly Observed Treatment Short-course), предусматривающей строго контролируемое лечение относительно коротким курсом химиотерапии.
Микобактерия туберкулеза (палочка Коха) - возбудитель, вызывающий туберкулёз у человека в 92% случаев.
Заражение происходит чаще всего аэрогенным путем при капельной инфекции.
Микобактерии погибают при солнечном свете в течение 5 минут, потому заражение туберкулёзом вне помещений в дневное время маловероятно. В темноте возбудитель туберкулёза может сохраняться в течение нескольких лет.
Классификация туберкулёза выделяет 25 форм этого заболевания, поскольку не поражает туберкулез только волосы и ногти.
Диагностика туберкулеза
Туберкулинодиагностика остается основным методом выявления туберкулёза у детей и отчасти у подростков.
Туберкулин - убитые и очищенные от постороннего белка искусственно выращенные микобактерии, разведенные в 4-6 раз. В России используют очищенный туберкулин М.А. Линниковой - PPD-Л. При внутрикожной пробе Манту в специальный туберкулиновый шприц набирают 0,2 мл стандартного раствора PPD-JI, через иглу с пузырьками воздуха выпускают 0,1 мл. и вводят внутрикожно 0,1 мл туберкулина
Принцип туберкулиновой пробы - аллергическая реакция на вводимый внутрикожно туберкулин. Поэтому чтение такой реакции производят через 48-72 ч.
Вираж туберкулиновой пробы - переход отрицательной туберкулиновой пробы в положительную или увеличение диаметра папулы по сравнению с результатом предыдущей пробы Манту на 6 мм и более. Вираж свидетельствует о факте инфицирования (не заболевания) человека микобактерией туберкулеза.
Иммуноферментный анализ (ИФА) – метод диагностики несущий информацию не о заболевании, а об инфицировании.
- Исследование под микроскопом отделяемого дыхательных путей
- Посев материала
Ранний период первичной туберкулезной инфекции – 6-12 мес. от момента заражения.
Туберкулезная интоксикация может развиться в раннем периоде, проявляется повышенной нервная возбудимостью, утомляемостью, головными болями, похуданием, увеличением числа и размеров лимфатических узлов.
Бронхолегочные поражения – наиболее частая форма первичного легочного туберкулеза . Заболевание начинается, как правило, остро с высокой температуры и напоминает пневмонию.
Туберкулез бронхиальных лимфатических узлов это наиболее частая форма первичного туберкулеза, начинающееся остро со вспышки лихорадки, которое иногда затягивается на несколько недель.
Как было сказано выше, насчитывается 25 клинических форм туберкулеза и рассказ о них отнимет у нас слишком много времени. Важно помнить, что туберкулез является очень серьезным современным заболеванием.
Вакцинация против туберкулеза
Проводится в 59 странах мира. Вместе с тем, ряд стран с низкой заболеваемостью туберкулезом (примерно 10 на 100 000) прививают БЦЖ только в группах риска.
Вакцина защищает от тяжелых форм первичного туберкулеза, но не предохраняет от заражения и заболевания в случае тесного контакта с выделителем микобактерии.
В России зарегистрированы 2 препарата:
- БЦЖ – живая лиофилизиованная туберкулезная вакцина, Россия;
- БЦЖ-М - живая лиофилизиованная туберкулезная вакцина с уменьшенным числом микробных клеток, Россия;
Обе вакцины содержат лиофилизированные (высушенные) в 1,5 % растворе натрия глутамината микобактерии. В препарате присутствуют как живые, так и убитые клетки. Их высокое отношение позволяет меньшей дозой вакцины получить хороший результат и минимум нежелательных реакций.
Одна ампула БЦЖ (БЦЖ-М) содержит20 или 10 доз вакцины. Готовят оба препарата из одного и того же посевного материала – микобактерии бовис.
Вакцинация против туберкулеза проводится здоровым детям в возрасте 3-7 дней. В настоящее время новорожденных прививают вакциной БЦЖ-М, поскольку она зарекомендовала себя как менее реактогенная.
Если по какой-либо причине ребенок до двухмесячного возраста не был привит против туберкулеза, прививка ставится только после пробы Манту, при отрицательном ее результате.
Ревакцинация проводится в 7 и 14 лет не инфицированным детям с отрицательной пробой Манту. На территортиях с заболеваемостью менее 40 на 100 тыс.ч. допускается только одна ревакцинация – в 14 лет.
Постановка вакцины БЦЖ (БЦЖ-М) проводится только после внимательного осмотра врача в прививочном кабинете или специально отведенной комнате роддома (отделения новорожденных), в утренние часы. Никакие другие прививки и парентеральные (требующие нарушения кожного покрова) исследования в этот день не проводят.
Вакцина БЦЖ (БЦЖ-М) применяется в дозе 1.05 (0,025) мг на 0,1 мл растворителя (стерильный физраствор). Постановка препарата происходит строго внутрикожно на границе средней и верхней трети левого плеча, после обработки кожи 70% спиртом. Место введения вакцины нельзя ничем обрабатывать и накладывать повязки
Иммуногенность
Микобактерии, попадая в организм привитого, формируют длительную специфическую защиту против туберкулеза. Механизм действия вакцины заключается в локализации первичной инфекции (речь идет об инфицировании микобактерией туберкулеза) и ограничении распространения инфекции по организму. Уровень защиты при вакцинации БЦЖ (БЦЖ-М) составляет 70-85% , а также формируется практически 100% защита от таких опасных форм туберкулеза, как диссеминированный туберкулез и туберкулезный менингит.
Противопоказания для вакцинации.
- Не вакцинируют БЦЖ недоношенных детей и детей с внутриутробной гипотрофией, имеющих массу тела менее 2500г. Применение вакцины БЦЖ-М допустимо при массе 2000 и более. Вакцинацию таких малышей проводят при достижении ими нужной массы тела.
- Острое заболевание. Вакцинация проводится после купирования его проявлений.
- Иммунодефицитное состояние – как первичное, так и связанное с ВИЧ-инфекцией. Это положение не распространяется на детей, рожденных от ВИЧ-инфицированных матерей, поскольку большинство таких малышей не инфицируются, а являются лишь носителями антител. Но даже в случае внутриутробного инфицирования иммунная система ребенка длительно нормально функционирует.
- Наличие членов семьи с генерализованной формой БЦЖ-инфекции.
Противопоказания для ревакцинации.
- Иммунодефицитные состояния, онкологические заболевания. При назначении препаратов, угнетающих иммунитет и лучевой терапии прививку проводят не ранее, чем через 12 месяцев после окончания курса лечения. Активный или перенесенный туберкулез, инфицирование микобактериями.
- Положительная или сомнительная реакция Манту.
- Осложнения на предыдущие введение вакцины БЦЖ
- Острое или обострение хронического заболевания. Ревакцинация проводится после купирования проявлений болезни.
- Контакт с инфекционными больными. Прививка ставится по окончании срока карантина или максимального инкубационного периода для заболевания, по которому был контакт.
Реакция на введение вакцины.
На месте введения вакцины через 4-6 недель после прививки последовательно образуются: уплотнение (папула), нагноение с образованием корочки (пустула) и рубчик с пигментацией. Формирование рубчика размером 3-10 мм происходит ко 2- 4 (иногда дольше) месяцу у 90-95% малышей. Эти местные изменения обязательно фиксируются врачом или медсестрой в карточке ребенка.
Осложнения.
Частота зарегистрированных осложнений составляет около 15 на 100 000 первично привитых (0,015%).
Структура осложнений (за 100% принято общее число осложнений).
Локальные кожные поражения
- подкожные инфильтаты -1,5% (уплотнение 15-30 мм в месте введения вакцины, часто сопровождающееся увеличением региональных лимфатических узлов);
- холодные абсцессы – 37,8% (опухолевидное образование, мягкое в центре, сопровождающееся увеличением подмышечных лимфатических узлов),
- язвы – 3,3%( дефект кожи и подкожной жировой клетчатки в месте введения вакцины )
- регионарный лимфаденит – 49.1% (безболезненное увеличение лимфатических узлов, иногда с образованием свища);
- келоидный рубец – опухолевидное образование. Которое отличается от нормального рубца после БЦЖ следующим:
- - очень плотное
- - в толще образования видны каппиляры
- - округлой формы
- - гладкая глянцевая поверхность
- - цвет до синюшного или коричневого
- - сопровождается зудом
БЦЖ-инфекция персистирующая
поражение костей – остеит, как правило у детей с дефектами иммунной системы- 4,9%;
Генерализованный БЦЖит – 0,8%
самое тяжелое осложнение, котрое отмечается при наличии врожденного иммунодефицита
Пост-БЦЖ синдром
заболевания, как правило аллергического характера, возникающие вскоре после вакцинации БЦЖ – 4,6%.
Надо отметить, что на введение БЦЖ осложнения встречаются в 3-4 раза чаще, чем на БЦЖ-М. Так что переход на применение только БЦЖ-М у новорожденных и детей первого года (практикуется в настоящее время) должен значительно снизить количество осложнений.
Вакцинопрофилактика туберкулеза является одним из значительных достижений медицины и применяется повсеместно. Во всем мире с 1945 г. вакцинировано более 3 миллиардов человек. Эпидемиологическая ситуация и сегодня оставляет этот вид противотуберкулезной профилактики на одном из первых мест. При этом, наряду с повышением уровня заболеваемости, возросла частота осложнений и после вакцинопрофилактики. Общее их число после вакцинации БЦЖ составляет 0,02–1,2%, после ревакцинации — 0,003%.
Вакцина БЦЖ представляет живую культуру микобактерий бычьего типа (Mycobacterium bovis). После многократных пассажей такая культура утрачивает патогенные свойства, однако остается иммуногенной. При введении в организм новорожденного (на 3–5 сутки жизни) вакцина БЦЖ ведет себя подобно вирулентным микобактериям туберкулеза и способствует развитию специфического иммунитета. При определенных условиях микобактерии могут вызывать клинически выраженный процесс со всеми чертами туберкулезного воспаления. Наиболее уязвимы новорожденные и дети грудного возраста, т. к. для данного периода жизни характерно состояние транзиторного иммунодефицита.
Несмотря на хорошую переносимость и ареактогенность вакцины БЦЖ, все же регистрируется ряд хирургических осложнений вакцинации.

Относятся к наиболее частым осложнениям вакцинации БЦЖ. Воспалительный процесс локализуется в левой подмышечной области, региональной по отношению к месту введения вакцины. Начало осложнения обычно бессимптомное. Спустя 4–8 нед. и позже после прививки постепенно увеличивается лимфатический узел, иногда спаиваясь с кожей и длительное время оставаясь безболезненным. Могут наблюдаться умеренные признаки интоксикации. Иногда лимфоузел нагнаивается с образованием свища и выделением гноя. При бактериологическом исследовании с посевом материала на среду Левенштейна–Йенсена приблизительно в половине случаев выделяются микобактерии БЦЖ.
Морфологически на пораженных лимфоузлах виден казеозный распад аналогичный при туберкулезных лимфаденитах. Однако тщательное обследование исключает наличие туберкулезной инфекции. Иногда в лимфатических узлах обнаруживаются кальцификаты, которые могут быть выявлены рентгенологически. Лечение заключается в удалении пораженных лимфоузлов с капсулой на фоне специфической химиотерапии. Консервативный этап проводится в течение 2–3 мес. с последующим диспансерным наблюдением.
Наблюдение 1. Мальчик М., 5 мес. В левой подмышечной области в 2,5 мес. обнаружен увеличенный лимфоузел. Состояние ребенка удовлетворительное. В анамнезе прививка БЦЖ в периоде новорожденности. Лимфоузел диаметром 1,5 см безболезненный, кожа над ним не изменена. Данных за наличие туберкулезной инфекции не выявлено. Диагноз: БЦЖ-лимфаденит. Лимфоузел удален. Посев роста не дал. Гистологически обнаружены признаки воспаления, характерные для туберкулезного процесса. Проведен курс специфического лечения. Диспансерное наблюдение.
Келоидные рубцы
Как осложнение прививки БЦЖ наблюдаются только после внутрикожного введения вакцины. Обычно начинают формироваться через 1 год после прививки. Морфологически структура рубца после БЦЖ не отличается от келоидов после травм и ожогов. Поствакцинальные келоидные рубцы можно разделить на растущие и нерастущие. Растущий отличается напряженностью ткани, ярко-багровой окраской, неправильной формой, развитием капиллярной сети в толще келоида, медленным, но неуклонным ростом и отсутствием самостоятельного обратного развития. Клинически в таких случаях отмечается зуд, иногда болевые ощущения.
Пока не найдено методов рассасывания келоидных рубцов. Консервативно (лучевые, физиотерапевтические, медикаментозные методы) удается замедлить темпы роста келоида, а в некоторых случаях и прекратить его рост. Наиболее эффективна консервативная терапия при раннем лечении в первые 2 года после развития рубца.
Имеются сообщения об успешном иссечении келоидов, развившихся после вакцинации у детей грудного возраста. Однако попытки их лечения после ревакцинации, когда образование келоидов наблюдается чаще, как правило, безуспешны. В этих случаях келоидная ткань интенсивно развивается на участке удаленного рубца с распространением на всю поверхность плечевого сустава, а иногда и грудную клетку. Особенностью формирования келоидов при этом является не только их быстрый рост, но и малая эффективность последующей консервативной терапии. При осмотре детей и подростков необходимо обращать внимание на состояние поствакцинального рубца. При обнаружении келоидного рубца рекомендуется наблюдение. При его росте показано консервативное лечение. Хирургический метод допустим в отдельных случаях при развитии келоида после первичной вакцинации и противопоказано при его формировании после ревакцинации.
БЦЖ-остеомиелит
Нечастое, но наиболее тяжелое осложнение после вакцинации. Зарубежные авторы указывают его частоту — 1:80000–1:100000. Существует предположение, что истинная частота осложнения в 4 раза выше из-за трудности идентификации возбудителя заболевания (M. bovis). К сожалению, БЦЖ-остеомиелит у детей в большинстве случаев не регистрируется, а сведения о клинических и рентгенологических особенностях данного осложнения педиатрам и хирургам практически неизвестны.
В настоящее время отмечается рост частоты БЦЖ-остеомиелита, что обусловлено как улучшением качества диагностики, так и сниженной иммунологической резистентностью вакцинируемых детей.
БЦЖ-остеомиелит встречается одинаково часто у девочек и мальчиков. Обычно поражаются длинные трубчатые кости в области метафизов, а также губчатые кости (позвонки, таранная, пяточная, кубовидная, грудина), короткие (ключица) и плоские (ребра).
Симптомы заболевания появляются через 3 мес.–5 лет (в среднем через год) после вакцинации. Состояние детей не страдает. Возможно незначительное повышение температуры тела.
Клинические признаки БЦЖ-остеомиелита характеризуются медленным и постепенным началом. Локально отмечается умеренная припухлость мягких тканей, ограничение функции в суставе, близлежащем к очагу поражения. Болевая реакция выражена мало. В некоторых случаях уже при первичном обращении выявляется абсцедирование, иногда со свищом.
Выявление БЦЖ-остеомиелита представляет сложность прежде всего из-за особенностей клинического течения и трудности лабораторного подтверждения возбудителя. Диагностика основана на совокупности клинических, лучевых, бактериологических и морфологических критериев, впервые предложенных T. Foucard и A. Hjelmstedt (1971), позднее детализированных другими авторами:+
• вакцинация на 1 году жизни и период после нее менее 4 лет;
• отсутствие контакта с туберкулезным больным;
• рентгенологические признаки очагового поражения кости;
• наличие хотя бы одного из следующих признаков: а) выделение бактериального штамма БЦЖ из костного очага; б) присутствие кислотоустойчивых бактерий в материале костного очага; в) гистологическое подтверждение туберкулезного поражения кости.
Среди лабораторных данных обнаруживается повышение СОЭ (15–45 мм/ч) и СРБ, хотя возможны и нормальные показатели. Изменений лейкоцитарной формулы обычно нет, в отдельных случаях — увеличенное содержание лимфоцитов. Содержание иммуноглобулинов (IgG, IgA, IgM) в крови чаще соответствует возрастной норме. Иногда отмечается снижение функциональной активности лимфоцитов при стимуляции фитогемагглютинином.
Рентгенологически в начале заболевания выявляется остеопороз, через несколько недель — очаги лизиса и деструкции с минимальными реактивными изменениями окружающей костной ткани. Очаги в метафизах длинных костей иногда распространяются через зону роста на эпифиз. Периостальная реакция встречается редко, в ряде случаев обнаруживается невыраженная перифокальная зона склероза, редко наблюдаются мелкие секвестры. Иногда возможно выявление патологического перелома. При поражении грудных позвонков и грудины в средостении может быть выявлена перифокальная воспалительная реакция, симулирующая медиастинальную опухоль. При длительном течении заболевания развивается коллапс позвонка и деформация позвоночника. Таким образом, клинически и рентгенологически БЦЖ-остеомиелит не отличается от хронического неспецифического остеомиелита, имеющего под-острое и первично-хроническое течение.
Сканирование (технеций-99m) позволяет обнаружить накопление радиофармпрепарата в зоне поражения. Чувствительными методами для выявления костных очагов и изменений в окружающих мягких тканях являются КТ и МРТ, однако специфичность их невысока.
Выделение возбудителя при БЦЖ-остеомиелите сопряжено со значительными трудностями и бывает успешным примерно в половине случаев, когда культура дает рост микроба, не отличающегося от БЦЖ по морфологическим, биохимическим тестам и вирулентности, установленной на морских свинках. При этом выделенный штамм необходимо дифференцировать от вирулентной культуры микобактерий человеческого типа, атипичных микобактерий и кислотоустойчивых сапрофитов.
Метод выбора в диагностике БЦЖ-остеомиелита — молекулярный анализ нуклеотидов ДНК возбудителя при помощи полимеразной цепной реакции.
Изучение выделенной культуры на свинках, кроликах и мышах с последующим исследованием органов животных не выявляет макроскопических изменений, хотя при посеве выделяется культура, аналогичная по свойствам исходной. При гистологическом исследовании органов через 6 недель после заражения обнаруживается картина, характерная для вакцинного штамма БЦЖ — пролиферация ретикулоэндотелиальных клеток, гистиоцитарных элементов с наличием гигантских эпителиоидных клеток. Оценивая важность бактериологического исследования в диагностике БЦЖ-остеомиелита, необходимо иметь в виду его длительность, что затрудняет своевременное начало этиологически адекватного медикаментозного лечения.
Гистологическое изучение материала из очагов БЦЖ-остеомиелита выявляет гранулематозный процесс. При этом обнаруживаются эпителиоидные клетки, гигантские клетки Лангерганса и поля творожистого перерождения. Воспалительные инфильтраты состоят главным образом из лимфатических и плазматических клеток. В зонах некроза содержится значительное количество гранулоцитов. Необходимо отметить, что гистологическая картина напоминает пролиферативные и некротические очаги, инициированные туберкулезными бациллами человеческого типа.
Дифференциальную диагностику БЦЖ-остеомиелита необходимо проводить с гематогенным, туберкулезным, сифилитическим и грибковым остеомиелитом, а также опухолевым поражением, эозинофильной гранулемой, гистиоцитозом и костной кистой.
При лечении БЦЖ-остеомиелита целесообразно оперативное вмешательство (некрэктомия) с последующим глухим швом раны, которое одновременно с санацией очага позволяет получить материал для бактериологического и гистологического исследований. В очаге поражения обнаруживается грануляционная и некротическая ткань серого цвета с участками казеозного распада. При локализации очага в длинных костях необходимо бережное отношение к метаэпифизарной зоне роста ввиду возможности нарушения роста кости. Медикаментозное лечение заключается в длительной (до 1 года и более) специфической химиотерапии (рифампицин, тубазид и т. д.). Нецелесообразно использовать пиразинамид, так как все штаммы M. bovis резистентны к нему. Прогноз при лечении БЦЖ-остеомиелита благоприятный, ортопедические осложнения, как правило, отсутствуют.
Наблюдение 3. Девочка В., 1,5 года. В возрасте 1 год повысилась температура тела до 37,5°С. Госпитализирована в детское отделение областной больницы с диагнозом пневмония (рентгенологически не подтверждена). Проводилась антибиотикотерапия. Через 2 недели мать заметила у ребенка в с/3 грудины безболезненную полушаровидную припухлость диаметром 2 см. Диагноз хирурга — фиброма. Рекомендовано плановое оперативное лечение. Постепенно цвет кожи над припухлостью начал изменяться — вначале гиперемия, затем багрово-фиолетовый оттенок. Диагноз — абсцесс в области грудины.
При вскрытии выделился гной серого цвета, водянистый с крошковидными включениями. Посев роста не дал.
Лечение (перевязки, антибиотики) безуспешно, сформировался свищ. При зондировании выявлен дефект в грудине, свищевой ход распространяется в средостение. Ребенок переведен в ДХЦ Минска. Данные КТ: деструкция со сквозным дефектом с/3 грудины, наличие полости в переднем средостении прилежащей к грудине, перифокальная реакция мягких тканей. В анамнезе — прививка БЦЖ. Контакт с туберкулезным больным родители отрицают. Признаков туберкулезной инфекции не обнаружено. Диагноз — БЦЖ-остеомиелит грудины. Операция — некрэктомия грудины, санация очага воспаления в грудине и средостении. Посев удаленных тканей роста не дал. Гистологически — признаки туберкулезного воспаления. После специфической химиотерапии наступило выздоровление. Дефект грудины в течение 6 мес. заполнился костной тканью.
При выявлении остеомиелита у детей дошкольного возраста, имеющего подострое или первично-хроническое течение следует предполагать туберкулезную природу заболевания, в частности БЦЖ-остеомиелит, особенно при безуспешной терапии традиционными антибиотиками. Большое значение для эффективного лечения имеет ранняя диагностика, так как остеомиелиты, обусловленные различными микобактериями (M. tuberculosis, M. bovis и M. bovis БЦЖ) требуют разных протоколов медикаментозного лечения. При этом следует учесть факторы, затрудняющие диагностику:
БЦЖ-остеомиелит не относится к часто встречающимся заболеваниям, поэтому о нем редко вспоминают при дифференциальной диагностике;
после вакцинации и до появления симптомов БЦЖ-остеомиелита проходит длительный период (в среднем 1 год);
медленное развитие БЦЖ-остеомиелита при удовлетворительном состоянии ребенка и нормальной температуре тела обусловливает позднее обращение за медпомощью;
малая информативность лабораторных данных (СОЭ, СРБ и др.);
отсутствие патогномоничных рентгенологических костных изменений.
Важность установления точного этиологического диагноза для адекватной химиотерапии определяет целесообразность раннего хирургического вмешательства, преследующего две цели: забор материала из очага для бактериологического и гистологического исследований, ПЦР-диагностики; санацию патологического очага.
Основным средством активной специфической профилактики туберкулеза остается вакцина БЦЖ, ее применение предполагает педантичное выполнение медицинской манипуляции и строгий отбор детей для вакцинопрофилактики туберкулеза.
Осложнения вакцинации БЦЖ в большинстве случаев обусловлены:
• нарушением методики (превышение дозы, подкожное, внутримышечное введение);
• повышением реактогенности вакцины;
• вакцинацией новорожденных из групп перинатального риска.
Юрий АБАЕВ, профессор кафедры детской хирургии БГМУ, доктор мед. наук
Медицинский вестник, 16 апреля 2009
Читайте также:


