Исходом инфильтративно язвенного туберкулеза бронхов является
Как проявляется неосложненный локальный туберкулез бронхов? С какими заболеваниями следует дифференцировать туберкулез бронхов? Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
На примере туберкулеза бронхов можно наглядно представить, к каким последствиям может привести неполное и одностороннее представление о патогенезе патологического процесса в легких при туберкулезе. В самом деле, туберкулез бронхов большинство фтизиатров до сих пор относят к осложнениям туберкулеза внутригрудных лимфатических узлов или легких [11, 12].
Между тем бронхиальное дерево, широко сообщаясь с внешней средой и участвуя наряду с другими органами внешней экскреции в элиминации из организма чужеродных частиц, подвергается большому риску бактериального заражения как извне — аэрогенным путем, так и изнутри — лимфогематогенным. При этом мигрирующая в макроорганизме инфекция может быть в латентном состоянии и не проявляться локальными изменениями. На факт аэрогенного заражения стенки мелких бронхов туберкулезом с последующим развитием легочных очагов первичного аффекта, а также очагового и инфильтративного туберкулеза легких еще в 1904 году обратил внимание А. И. Абрикосов [1]. В 1955 году П. Гали с сотрудниками установили, что частой причиной формирования туберкулемы легкого становится казеозный панбронхит мелкого хрящевого бронха [13]. Позже А. Хузли [17] и М. В. Шестерина [12] убедительно доказали лимфогематогенный путь возникновения туберкулеза стенки более крупных ветвлений бронхиального дерева. В дальнейшем появилось немало исследований, касающихся различных клинико-морфологических вариантов туберкулеза бронхов, которые были не осложнением туберкулеза легких или внутригрудных лимфатических узлов, а ведущей и нередко единственной локализацией туберкулеза органов дыхания [5, 6, 7, 8, 14, 15, 18, 19, 20].
Между тем из-за господствующего представления о том, что туберкулез бронхов является осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания.
В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко. Так, среди вновь поступивших за последние два года в терапевтические отделения клиники фтизиопульмонологии ЦКБ МПС 829 больных с различными формами туберкулеза органов дыхания у 130, то есть в 15,8% случаев, туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания.
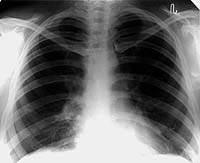 |
| Рисунок 1. Рентгенограмма легких больной С. 30 лет. Патологические изменения не выявляются. Жалобы на сильный кашель со скудной мокротой. В мокроте МБТ+. Бронхоскопия — язвенный туберкулез слизистой правого главного бронха. Браш-биопсия — МБТ+, клетки туберкулезной гранулемы |
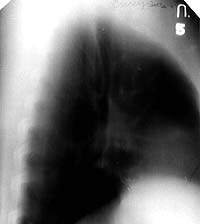 |
| Рисунок 2. Боковая томограмма правого легкого той же больной (срез 5 см). В корне правого легкого увеличенные лимфатические узлы не определяются. Аденогенный генез туберкулеза бронхов исключен |
Осложненные формы туберкулеза бронхов, по нашим данным, почти в 3/4 случаев протекали с поражением субсегментарных и сегментарных бронхов.
Бронхография выявляла у этих больных ампутацию и деформацию бронхов в зоне патологии, а также наличие небольших мешотчатых и цилиндрических бронхоэктазий, причем у части из них туберкулез возникал на фоне дезонтогении воздухоносных путей в виде локальной бронхомегалии, а также врожденных бронхоэктазов различной протяженности [5].
Много реже, по нашим данным в 28,1% случаев, туберкулезный процесс в стенке субсегментарных бронхов характеризовался преимущественно продуктивной воспалительной реакцией, и заболевание вследствие этого протекало со скудной клинической симптоматикой. Поражение чаще было односторонним, в пределах двух-трех сегментов легкого. В клинической картине преобладало малосимптомное течение, бактериовыделение с мокротой наблюдалось не всегда и определялось только методом посева. Морфологически процесс характеризовался воспалительной инфильтрацией всех слоев стенки бронхов с задержкой в их просвете гнойного содержимого.
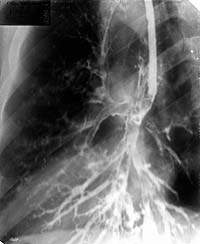 |
| Рисунок 5. Бронхограмма левого легкого в боковой проекции того же больного. Просветы бронхов левого легкого неравномерной ширины. Бронхи пирамиды с цилиндрическими и мешотчатыми бронхоэктазами |
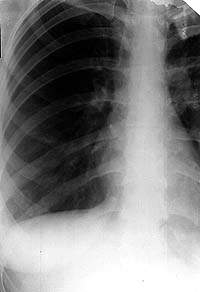 |
| Рисунок 6. Рентгенограмма правого легкого больной К. 27 лет. В нижнем отделе правого легкого усилен бронхососудистый рисунок. Очаговых и инфильтративных изменений нет. Жалобы на кашель со скудной мокротой. МБТ+. Бронхоскопия — инфильтративный туберкулез субсегментарных бронхов системы Б1 справа |
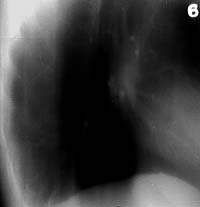 |
| Рисунок 7. Боковая томограмма правого легкого той же больной (срез 6 см). Стенки субсегментарных бронхов Б6 и Б10 уплотнены и инфильтрированы, просвет их не определяется |
Еще реже, всего у 12,5% наших больных, туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого. Механизм их образования, патоморфология процесса, рентгеносемиотика, а также вопросы дифференциальной диагностики с туберкуломой легкого и другой патологией были подробно изучены еще в 50-60-х годах в работах как отечественных, так и зарубежных авторов и представлены в многочисленных публикациях, в том числе и в современных руководствах по рентгенодиагностике легочных болезней [2, 3, 4, 7, 10, 13, 18]. Врачи фтизиатры и рентгенологи противотуберкулезных учреждений знакомы с этой патологией и все больные с ретенционными бронхиальными кистами туберкулезной этиологии направлялись в клинику либо с уже установленным диагнозом, либо для дифференциации с туберкуломой легкого, а также периферическим раком легкого и проведения хирургической операции.
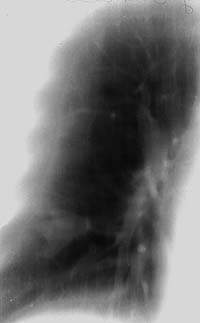 |
| Рисунок 8. Томограмма правого легкого больного Д. 46 лет (срез 9 см). В глубине 9-го сегмента фокусная тень в виде трилистника, располагающаяся по ходу ветвления субсегментарных бронхов, в центральной его части виден кальцинат. Изменения в легком выявлены при флюорографии. Диагноз ретенционной туберкулезной бронхиальной кисты легкого подтвержден операцией |
И наконец, в 12,5% случаев туберкулез субсегментарных бронхов на нашем материале характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступили в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бактериоскопии удавалось обнаружить микобактерии туберкулеза.
При аускультации легких только у некоторых больных прослушивались непостоянные рассеянные сухие хрипы.
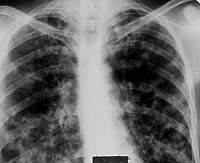 |
| Рисунок 9. Рентгенограмма легких больного Л. 38 лет. Диссеминированное поражение легких с очаговыми образованиями и инфильтрацией интерстиция, видны тени расширенных субсегментарных бронхов. Страдает туберкулезом (очаговым, а затем диссеминированным) 12 лет. При бронхоскопии — диффузный гнойный бронхит преимущественно слизистой субсегментарных и сегментарных бронхов, в материале браш-биопсии МБТ+ и клетки туберкулезной гранулемы |
При рентгенотомографии в отличие от гематогенно-диссеминированного туберкулеза легких двусторонний туберкулез субсегментарных бронхов характеризовался асимметричностью легочного поражения с большим участием нижних отделов легких и резким полиморфизмом изменений. Здесь наряду с очаговыми тенями средних и крупных размеров присутствовали и уплотненные стенки бронхов, и перибронхиальная их инфильтрация при полном отсутствии деструктивных изменений (рис. 9).
Эндоскопия во всех случаях выявляла локальное специфическое поражение слизистой субсегментарных и (или) сегментарных бронхов, причем процесс чаще был односторонним и не всегда соответствовал той стороне, где рентгенограмма выявляла более выраженные изменения в легких.
В 26,3% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения — либо с воспалительно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за параконкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз — за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
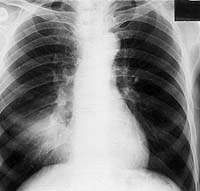 |
| Рисунок 10. Рентгенограмма легких больного П. 67 лет. В нижнем отделе правого легкого гомогенный участок затемнения. Изменения в легких обнаружены при профосмотре. Много лет страдает хроническим бронхитом |
Исключить аденогенное происхождение туберкулеза крупных бронхов у наших больных помогало отсутствие клинико-рентгенологических признаков туморозного или инфильтративного бронхоаденита бронхопульмональной группы лимфатических узлов. Как было доказано на примере прооперированных больных, в 26 случаях при осложненном течении туберкулеза крупных бронхов, несмотря на наличие гиперплазии внутригрудных лимфатических узлов, подтвержденной рентгено-томографическим исследованием, включая компьютерную томографию, гистологическое и бактериологическое исследование лимфоидной ткани выявило наличие туберкулезных бугорков (местами со слиянием) лишь у четырех больных. Причем специфические изменения были столь незначительными, что вряд ли могли явиться источником тяжелого поражения бронхиального дерева, а скорее представляли собой очаги-отсевы. У шести больных с гиперплазией лимфатических узлов гистологически выявлялись кальцинаты без признаков реактивации туберкулеза.
Последнее давало основание предположить, что туберкулезу крупных бронхов в большинстве случаев предшествовал не распознанный своевременно специфический процесс слизистой сегментарных и субсегментарных бронхов.
Отличить воспалительно-ателектатические изменения в легком от инфильтративного туберкулеза помогала рентгенологическая картина в виде объемного уменьшения легкого или его доли, однородный характер затемнения и отсутствие распада, от рака — данные бронхоскопии, свидетельствовавшие о тяжелом специфическом поражении бронхиальной стенки со стенозом просвета бронха, причем у многих с признаками как свежих, так и старых изменений в ней. Но в отдельных случаях только операционная биопсия позволила дифференцировать туберкулез от рака бронха (рис. 10, 11).
Туберкулез бронхов — это заболевание, которое протекает в основном в хронической форме и поражает стенки бронхов туберкулезной палочкой Коха. В основном оно идет не как самостоятельная патология, а как осложнение туберкулеза легких и также поражает внутригрудные лимфатические узлы. Данная форма болезни инфицирует верхние дыхательные пути, возможно также поражение трахеи.
Формы
Различают три формы туберкулеза бронхов:
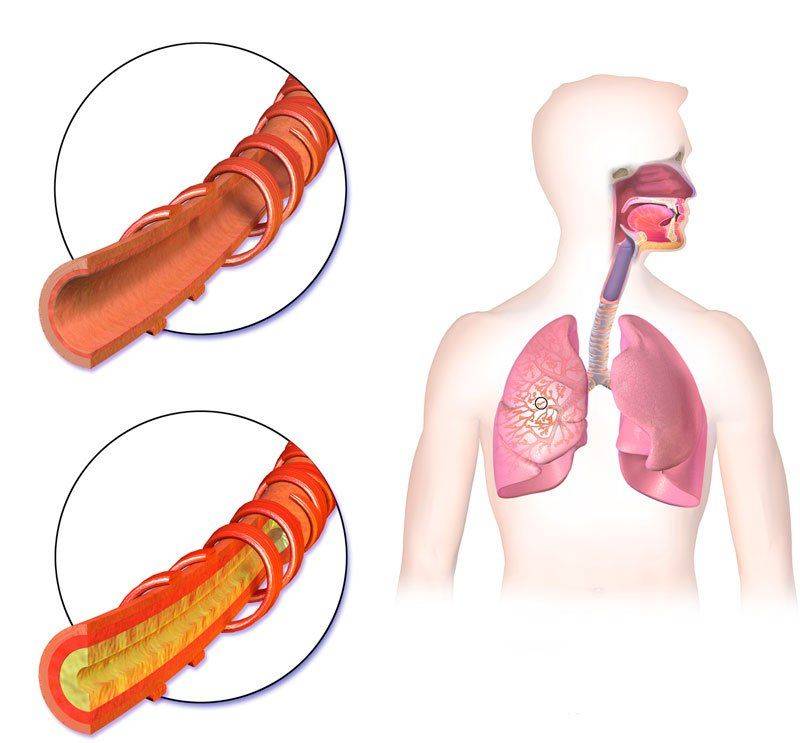
- Инфильтративная. Это самый распространённый вариант поражения бронхов и трахеи. При обследовании больных в верхних дыхательных путях видно инфильтрат, который нарушает бронхиальную проходимость. При данной форме человек не заразен, так как не выделяет микобактерии.
- Язвенная. При диагностике можно наблюдать наличие язвенного образования с беловатым налетом по краям. Возможно развитие кровохарканья. Пациент чаще всего является заразным для окружающих, так как уже выделяет микобактерии.
- Свищевая. При данной форме появляется повреждение бронхиальной стенки, лимфатических узлов. Образуются так называемые свищи, через которые могут дренироваться кальциевые кристаллы. При обследовании бронхоскопией можно увидеть большого размера кристаллы в бронхах. Под их тяжестью бронхиолиты попадают в нижние дыхательные пути, вызывая ателектаз легких, а позже и цирроз. С такой формой туберкулеза больной крайне опасен и может заражать окружающих, так как выделяет бактерии.
Симптомы
Понять, что человек заболел можно лишь при тщательной диагностике пациента. Клинические проявления зависят от локализации процесса, формы туберкулеза и давности заболевания. Болеющие люди в основном жалуются на мучающий кашель, при этом они испытывают боль в межлопаточной области и за грудиной. Кашель нельзя убрать обычными противокашлевыми лекарствами. Выделяется вязкая мокрота в большом количестве и без запаха.
При язвенном инфекционном туберкулезе у больного может наблюдаться кровь во время выделения мокроты. При инфильтративной форме есть вероятность, что вообще не будет наблюдаться никаких жалоб. Клинические проявления могут не быть заметными или иметь стертый характер.
У людей с туберкулезом возможны все симптомы, которые наблюдаются при инфекционных болезнях. Такие как:
- повышение температуры;
- слабость;
- отсутствие аппетита;
- лихорадка;
- обильное выделение пота.
Могут развиваться осложнения на фоне туберкулеза бронхов:
- стеноз трахеи и бронха;
- бронхоэктазы;
- бронхиальные пневмонии.
При обструкции малого калибра бронхов признаки туберкулеза бронхов, возможно, будут схожи с обычным бронхитом, наличием опухоли или присутствием инородного тела в дыхательных путях нижнего отдела. Для более точного установления диагноза нужно сдать больному анализы, сделать тщательную диагностику.
Определение зараженных и диагностика
Так как данное заболевание в основном не самостоятельное, а возникает на фоне других форм туберкулеза, то почти все пациенты уже лечатся у врача-фтизиатра. Доктор должен изучить историю болезни, осмотреть и опросить больного на наличие других заболеваний, на жалобы, на контакт с лицами, которые больны открытой формой туберкулеза.
Редко обнаруживают бронхиальную форму заболевания при ежегодном прохождении медицинской комиссии, когда делают флюорографию, у больных с лихорадкой и лающим кашлем, кровохарканьем. Делают целенаправленную диагностику заболевания в противотуберкулезном диспансере. Врач назначает:
- Рентген и компьютерную томографию легких при подозрении на туберкулез. При этом видно деструктивные изменения, участки ателектазов и гиповентиляции.
- Бронхографию, на которой виден стеноз и бронхоэктаз.
- Чтобы определить расположение и форму поражения — фибробронхоскопию.
- Исследование мокроты и лаваждной жидкости на наличие микобактерий.
- Исследование крови на наличие титра противотуберкулезных антител.
- Иногда — бронхоскопию и биопсию легких.
Лечение
Назначают лечение местного воздействия:
- лекарства вводят через катетер или распыляют аэрозолем;
- проводят ингаляции с антибиотиками;
- облучают лазером слизистые оболочки;
- в тяжелых случаях лечащий врач может назначить хирургическое удаление пораженного участка легкого.
После выписки больной проходит реабилитацию дома, а затем назначают санаторно-курортное лечение.
Прогноз для переболевших туберкулезом бронхов в основном благоприятный, главное вовремя выявить болезнь и назначить соответствующее лечение. Причем доверять его нужно специалистам, а не использовать народные средства. Таким образом можно избежать различных осложнений и быстро вылечить туберкулез.
Статистика
По данным статистики, лишь в двух процентах заболевание туберкулезом носит острый либо подострый характер. В девяноста восьми процентов случаев он является хроническим заболеванием. Нет данных о том, кто чаще болеет дети либо взрослые. Выявлено лишь то, что привитые дети в два с половиной раза болеют меньше, чем без прививки. Также замечена тенденция увеличения риска заболеть бронхиальным туберкулезом, если человек болен другим видом.
Специалист

Туберкулез как инфекционное заболевание представляет серьезную угрозу здоровью населения во всем мире, в связи, с чем признан социально опасным и социально значимым заболеванием (Постановления Правительства РФ от 13.11.2001 № 790 и 01.12.2004 № 715). Участвуя в раннем выявлении больных туберкулезом, врачи общеврачебной сети имеют уникальную возможность способствовать снижению бремени туберкулеза, поскольку почти половина бациллярных больных, представляющих эпидемиологическую опасность для окружающих, своевременно не выявляется. Между тем не выявленный и не получивший лечения больной туберкулезом с наличием бацилловыделения за год способен заразить от 5 до 50 человек [4, 10, 11]. Ошибки диагностики туберкулеза в течение десятилетий сохраняются на одном уровне: 1950 год – 35–45 %, 2007 год – 34–40 % [5, 9]. Проблема ранней диагностики туберкулеза легких постоянно привлекает внимание специалистов не только в области фтизиопульмонологии, но и других специальностей, поскольку больной с бацилловыделением представляет значительную эпидемическую опасность для окружающих, а благоприятный исход заболевания туберкулезом возможен при раннем его выявлении и своевременно начатом адекватном лечении [4, 6]. Значительные диагностические сложности возникают в распознавании туберкулеза бронхов, который некоторые авторы относят к осложнениям туберкулеза легких и внутригрудных лимфатических узлов. Поэтому в указанных ситуациях локальные проявления туберкулеза бронхов, как правило, своевременно не диагностируются [2]. В настоящей статье представлено описание клинического наблюдения с выявленным туберкулезом бронха и обзор литературы, посвященный этой патологии.
Анамнез. В ноябре 2010 г. после перенесенной ОРВИ отметила появление перечисленных жалоб. В течение последующих 5 месяцев неоднократно обращалась к терапевту, оториноларингологу и пульмонологу. Наблюдалась и лечилась в поликлинике. При физическом обследовании патологических отклонений не найдено. В анализе периферической крови отмечалось транзиторное повышение лейкоцитов до 10,6∙109 /л, СОЭ – 10–16 мм/ч, в основных показателях биохимического исследования крови – без патологических изменений. На рентгенограмме органов грудной клетки – без патологических изменений. При исследовании показателей вентиляции легких и бронхиального сопротивления (март 2011 г.) были зарегистрированы рестриктивные изменения I степени, обструкция мелких бронхов в пределах II степени, структура ОЕЛ не изменена, бронхиальное сопротивление повышено до 135 % должной величины. Анализ мокроты на микобактерии туберкулеза (МБТ) 3-кратный – отрицательный. Выполнена фиброгастродуоденоскопия для исключения гастроэзофагеальной рефлюксной болезни – без отклонений. Диагнозы на амбулаторном этапе – затяжное течение трахеобронхита, затем – бронхиальная астма. Проводилось лечение: антибиотики (несколько курсов), эреспал, муколитики, небулайзерная терапия с лазолваном, беродуалом, пульмикортом, серетид (800 мкг/сут). Улучшений в состоянии больной не было.
Однако, учитывая возраст больной, продолжительность субъективной симптоматики при отсутствии изменений в анализах крови, второй диагностической гипотезой был туберкулез бронха. При бактериоскопии мазка мокроты, собранной после проведенной ФБС, и с окраской по Циль – Нильсену, были обнаружены МБТ – более 50 в поле зрения. С диагнозом: туберкулез левого главного бронха, инфильтративно-язвенная форма, осложненный стенозом бронха II степени и гиповентиляцией левого легкого, больная была направлена в противотуберкулезный диспансер. Морфологическое исследование материала, забранного из края язвы левого главного бронха, во время повторно выполненной ФБС, обнаружило клетки Пирогова – Лангханса, плоско-клеточную метаплазию на фоне очагов некроза, диффузно-очаговую густую инфильтрацию нейтрофилами, лимфоцитами, макрофагами. После проведенного лечения по I режиму химиотерапии сформировался рубцовый стеноз левого главного бронха II степени как исход туберкулеза бронха.
Заключительный клинический диагноз: туберкулез левого главного бронха: инфильтративно-язвенная форма, осложненный стенозом бронха II степени и гиповентиляцией левого легкого.
Результаты исследования и их обсуждение
Особенности данного наблюдения заключаются в том, что диагноз туберкулеза бронха был поставлен только через 5 месяцев после появления первых признаков заболевания, причем решающим фактором в постановке диагноза явились адекватная интерпретация результатов физического обследования (наличие локального бронхообструктивного синдрома), своевременно выполненная ФБС с биопсией, а также неоднократные исследования мокроты на МБТ. Недообследование больной на амбулаторном этапе явилось причиной неправильного диагноза и неадекватной терапии.
Туберкулез бронха бывает инфильтративным и язвенным [3]. Процесс характеризуется преимущественно продуктивной и, реже, экссудативной реакциями. В стенке бронха под эпителием формируются типичные сливающиеся туберкулезные бугорки, формируется нерезко очерченный инфильтрат ограниченной протяженности. При казеозном некрозе и распаде инфильтрата на покрывающей его слизистой оболочке образуется язва, развивается язвенный туберкулез бронха, что и имело место в рассматриваемом наблюдении. Клиническое течение туберкулеза бронхов зависит от локализации поражения бронха – крупного (долевого, промежуточного, главного) или сегментарного-субсегментарного бронха. Но во всех случаях выявить туберкулез бронха в ранней и неосложненной фазе течения заболевания удается крайне редко (менее чем в 1 % случаев), поскольку часто протекает бессимптомно или симптоматика не отличается от затяжного или рецидивирующего течения неспецифического бронхита. Если инфильтрат в стенке бронха обтурирует его просвет, возможно появление экспираторной одышки и других симптомов нарушения бронхиальной проходимости. Рентгенография органов грудной клетки патологии либо не выявляет, либо обнаруживается деформация и сужение бронха, характерная лучевая симптоматика возникает при осложнении туберкулеза бронха гиповентиляцией/ ателектазом доли легкого. По данным И.П. Жингель среди вновь поступивших в терапевтические отделения клиники фтизиопульмонологии с различными формами туберкулеза органов дыхания в 15,8 % случаев туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания [2].
Приведенные диагностические проблемы учтены в современном алгоритме диагностики туберкулеза органов дыхания [7, 8]. В диагностический процесс должны быть включены лица с жалобами, подозрительными на туберкулез, в частности, имеющие кашель более 3 недель. Обязательный диагностический минимум включает трехкратное исследование мокроты, микроскопию (из 3-х проб) и посев мокроты на твердые или жидкие питательные среды для выявления микобактерий, ПЦР-диагностику [10], обзорную рентгенографию органов грудной клетки, линейную томографию. Если диагноз не ясен, проводятся дополнительные методы исследования, среди которых в том числе указана спиральная компьютерная томография, фибробронхоскопия с комплексом биопсий, включая прямую биопсию слизистой оболочки бронхов, патологических образований в них.
Ранняя диагностика туберкулеза бронхов требует многократного исследования мокроты на МБТ методами бактериоскопии и бактериологического посева у больных с затяжным/рецидивирующим бронхитом. Если туберкулез бронха имеется, то МБТ будут обнаружены у 90–93 % больных туберкулезом. Поскольку в 26,3 % случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекает с поражением стенки главного, промежуточного или долевого бронха, бронхоскопия во всех случаях выявляет локальное специфическое поражение слизистой бронхов (включая субсегментарные и сегментарные бронхи). При этом симптомы, выявленные при бронхоскопии, иногда являются единственными достоверными критериями туберкулезного поражения [2].
Среди современных методов диагностики следует обратить внимание на Диаскинтест®, который предназначен для диагностики и дифференциальной диагностики туберкулеза, он позволяет определить туберкулезный аллерген – рекомбинантный белок, продуцируемый генетически модифицированной культурой E. coli. Диаскинтест® – два антигена, присутствующие в вирулентных штаммах МБТ и отсутствующие в вакцинном штамме БЦЖ. При внутрикожном введении у лиц с туберкулезной инфекцией Диаскинтест® вызывает специфическую кожную реакцию, являющуюся проявлением гиперчувствительности замедленного типа. У лиц, вакцинированных БЦЖ и неинфицированных МБТ, реакция на препарат Диаскинтест® отсутствует [1].
Трудности диагностики туберкулеза бронха обусловлены рядом факторов, в частности тем, что длительное время он имеет бессимптомное течение, даже при наличии язвенного туберкулеза бронха. А наиболее характерные клинические симптомы туберкулеза бронхов, такие как кашель, иногда с болезненным ощущением в груди, экспираторная одышка и при развитии обструкции бронха – ателектаз части легкого, носят неспецифический характер, не вписываются в картину туберкулезного поражения легких и являются проявлением локального бронхообструктивного синдрома.
В заключение следует подчеркнуть, что для своевременного распознавания туберкулеза бронхов у лиц с длительным/рецидивирующим кашлем необходимо искать клинические признаки локального бронхообструктивного синдрома, своевременно включать в диагностический процесс проведение бронхоэндоскопического исследования и современные методы диагностики туберкулеза, среди которых – Диаскинтест®.
Рецензенты:
Читайте также:


