Есть ли ядро в клетках туберкулезной палочки


Первым на серьезное заболевание легких обратил внимание Гиппократ. Он назвал его фтизис. Туберкулезная палочка получила свое наименование в честь первооткрывателя Роберта Коха. Немецкий микробиолог в ходе многочисленных лабораторных испытаний обнаружил микроорганизм продолговатой формы, обладающий специфическими свойствами и способностью расти вне организма человека. Кох извлек бактерию повышенной вирулентности из тканей больного, выращивал и наблюдал за ней, заражал лабораторных мышей. За свою исследовательскую работу в 1905 году ученый получил Нобелевскую премию. Официально днем открытия возбудителя туберкулеза является 24 марта 1882 года. Он объявлен Всемирной организацией здравоохранения Днем борьбы с туберкулезом. В настоящее время изучение бациллы продолжается. Ученые ищут все более эффективные методы ликвидации инфекции. Благодаря высокой резистентности палочки к негативным условиям она легко адаптируется к лекарственным средствам, нейтрализуя бактерицидное действие антибиотиков.
Палочка Коха вызывает опасное заболевание, от которого не застрахован никто. Инфекции подвержены лица любого пола, возраста и социальной принадлежности. Человеческий организм впервые встречается с микробом в раннем детстве. Бактерия долгое время находится в неактивном состоянии. Для ее развития, размножения и проявления патогенных свойств необходимы особые условия. При снижении иммунитета и общей резистентности организма происходит поражение органов и тканей.
В настоящее время туберкулез все еще остается смертельно опасным заболеванием, ежегодно уносящим большое количество жизней. Опасность инфекции связана с устойчивостью палочки Коха к ряду медикаментов и ее особыми патогенными свойствами. Возбудитель поражает здоровый организм и вызывает развитие инфекционного процесса. Туберкулез поддается лечению при своевременном обращении больного к врачу.
Свойства

Палочка Коха выглядит, как тонкая, прямая или искривленная, короткая или длинная бактерия небольших размеров, имеющая на концах включения в виде четок и гранул. Она покрыта плотной многослойной оболочкой, обеспечивающей устойчивость к отрицательным внешним воздействиям и высокую выживаемость в окружающей среде.
Отличительная черта всех микобактерий — морфологическая пластичность. Под воздействием различных экзогенных и эндогенных факторов палочки видоизменяются: удлиняются или ветвятся, приобретают форму кокков, трансформируются в L-формы, которые сохраняют свою патогенность.
- Палочка Коха – прокариот, не имеющий оформленного ядра и высокоспециализированных органелл – аппарата Гольджи, лизосом.
- Клетка на 90% состоит из воды. Она содержит белки, минералы, углеводы, жиры.
- Внутри микобактерии определяют многослойную клеточную стенку, цитоплазму с гранулами, мембрану и ядерную субстанцию, представленную одним кольцом ДНК.
- Бактерии благодаря наличию в структуре жировых, восковых и кислотных включений сохраняют окраску в щелочах и спиртах.
- Клеточная стенка является серологически активной благодаря наличию на ее поверхности антигенных структур.
Микобактерии неподвижны, аспорогенны и бескапсульны. Они являются аэрофилами и мезофилами, растут и размножаются в диапазоне температур 37—42°C. Попав в неблагоприятные условия, бактерии часто трансформируются в микроаэрофилы и даже анаэробы. Для культивирования микробов необходим кислород и питательный субстрат. Идеальные условия для роста и развития микроорганизмов — темная и влажная среда с температурой воздуха 23°C.

Палочки размножается бинарным делением с суточной цикличностью. Внешняя мембрана вдавливается в цитоплазму, формируя межклеточную перегородку и образуя дочерние клетки. Возможность размножаться альтернативным путем — важная особенность микробов. Они способны к размножению сложным почкованием или ветвлением.
Бактерии не выделяют токсинов и при инфицировании не вызывают яркой симптоматики. Клинические признаки появляются после размножения микроорганизмов и формирования гиперчувствительности тканей к туберкулопротеидам. В организме человека, имеющего крепкий иммунитет, бактерии поглощаются макрофагами. При этом палочки не погибают, а долгое время остаются жизнеспособными. Они пребывают в латентном состоянии, не проявляя активности и не вызывая характерных симптомов. Микобактерии способны вызывать туберкулез спустя много лет после первичного инфицирования.
Культивирование бактерий
Микробы отличаются медленным ростом на питательных средах. Первые колонии появляются через 35—60 суток. Среда Левенштейна — Йенсена считается универсальной для микобактерий. Не менее широко распространена яичная среда Финна-II. Обычно засевают биоматериал от больного сразу на две среды для получения более точного результата. Кремовые, белые, розоватые колонии имеют шершавую или морщинистую поверхность.

Микобактерия туберкулеза (МТБ): окраска Циля-Нильсена а: из мокроты,б: из культуры МТБ в жидкой среде
Сухая пленка на поверхности жидкой среды — особый признак бактерий. Со временем она становится толще и грубее, образуя бугры и падая на дно. Полиморфизм бактерий проявляется при культивировании их в искусственных средах. В ответ на воздействие физических и химических свойств питательного субстрата образуются различные по форме и величине клетки: сильно увеличенные, раздутые, шаровидные, колбовидные или нитевидные, а также фильтрующиеся формы.
Резистентность
Микобактерии обладают феноменальной резистентностью к различным экзогенным факторам. Они имеют плотную оболочку, защищающую от внешних повреждений и поддерживающую целостность бактериальной клетки и ее внутриклеточных структур.
- Палочка Коха устойчива к химическим веществам и механическому повреждению, высыханию, дегидратации, нагреванию и охлаждению. Вне организма человека микроб сохраняет жизнеспособность 7 лет, в навозе он живет в два раза дольше, в почве и водной среде – до полугода, в пыли — 2 месяца, в пищевых продуктах – несколько недель.
- Палочка Коха чувствительна к кипячению, вымораживанию, сухому жару, высокой кислотности, ультрафиолету, хлорсодержащим дезинфектантам, перекиси водорода. Она погибает при температуре 60°C за 20 минут, а при температуре свыше 70°C за пять минут. Под воздействием негативных факторов среды бактерия трансформируется в L-форму, у которой замедляются метаболические процессы и ослабляются вирулентные свойства. L-формы персистируют в организме и стимулируют выработку иммунитета.
Метаболизм бактерии является сложным процессом, обеспечивающим высокую резистентность, изменчивость и выживаемость клеток.
Особенности заболевания
Палочка Коха является возбудителем туберкулезной инфекции, поражающей преимущественно легкие. Туберкулез других органов возникает крайне редко и протекает очень тяжело. Микобактерия опасна для здоровья и жизни человека. Туберкулезная инфекция нередко заканчивается генерализацией процесса и смертельным исходом.
Патогенный возбудитель обычно проникает в макроорганизм аэрогенным путем, в более редких случаях — алиментарным, контактным путями. Заражение происходит при общении с больным человеком, во время кашля, чихания, разговора. Заболевание дыхательных путей развивается при снижении иммунной защиты.

Попав в макроорганизм бацилла медленно размножается во внеклеточном пространстве, а затем поражает макрофаги, лимфоузлы, ткани. Пораженные структуры хорошо кровоснабжаются, в них образуются быстро растущие бугорки – гранулемы. Спустя несколько недель с момента инфицирования формируется иммунный ответ. Благодаря факторам патогенности в организме развивается воспалительный процесс. Длительное время болезнь протекает в скрытой форме, а активизируется после резкого снижения иммунитета.
Заболеть туберкулезом может каждый человек, но наиболее восприимчивыми к нему являются лица, составляющие группу риска:
- Новорожденные и груднички,
- Люди, проживающие в условиях антисанитарии и имеющие низкий социальный статус,
- Пациенты с онкопатологией, ВИЧ-инфекцией,
- Имеющие в семье больных туберкулезом,
- Лица с наследственной предрасположенностью,
- Больные с иммунодефицитом,
- Психически неуравновешенные люди,
- Алкоголики и наркоманы.
Согласно статистическим данным, палочка Коха поражает преимущественно молодежь трудоспособного возраста 18-26 лет.
Клинические признаки туберкулеза легких весьма специфичны:

- Сначала у больных возникает усталость, слабость, недомогание.
- Происходит резкая потеря веса из-за отсутствия аппетита.
- Пациенты становятся раздражительными, плохо спят, ощущают упадок сил.
- Затем возникает характерный симптом патологии – сухой приступообразный кашель, усиливающийся в ночное и утреннее время суток.
- Температура тела поднимается до субфебрильных значений и остается такой долгое время.
- Внешний вид также специфичен: бледность, нездоровый блеск в глазах, гипергидроз.
- По мере прогрессирования процесса кашель становится продуктивным: больной отхаркивает кровавую мокроту.
- У больных появляются болезненные ощущения в груди, хрипы в легких, лимфаденит.
Палочка Коха может вызвать патологию со стороны других органов и тканей. Симптоматика при этом дополняется следующими проявлениями:
- Урогенитальный тракт — болезненное мочеиспускание, дизурия, боль в животе.
- Костно-суставной аппарат — деструкция хрящей позвонков, боль в спине, ограничение подвижности.
- Желудочно-кишечный тракт — сложности с опорожнением кишечника, кровь в кале, абдоминальная боль.
- Кожа — плотные зудящие узелки, выделяющие творожистый инфильтрат при расчесывании.
- ЦНС — цефалгия, снижение слуха и зрения, дискоординация движений, психопатии.
Диагностические процедуры
Палочку Коха можно обнаружить с помощью микроскопического и микробиологического исследования биоматериала от больного, полимеразной цепной реакции, серодиагностики. Аппаратные методики не выявляют палочку как таковую, но обнаруживают изменения во внутренних органах, вызванные ею.

- Бактериоскопия – исследование мокроты с использованием микроскопа. В баклаборатории готовят мазок, фиксируют и окрашивают его. В поле зрения обнаруживают продолговатые палочки, расположенные одиночно, попарно, цепочками или хаотично. Они окрашиваются по Грамму и по Цилю—Нильсену в ярко-красный цвет, по Муху-Вайссу в фиолетовый цвет. Микробы плохо воспринимают анилиновые красители. Люминесцентная микроскопия позволяет обнаружить микобактерии, окрашенные в бело-желтый цвет.
- Культуральный способ выявления микобактерий заключается в посеве биоматериала на селективные питательные среды. Сначала выделяют чистую культуру, а затем ее идентифицируют до рода и вида. Выращивание колоний длится в среднем три месяца. На среде Левенштейна-Йенсена патогенные бактерии образуют слабопигментированные колонии с сухой морщинистой поверхностью. В жидких средах бактерии растут в виде сухой пленки, утолщающейся и падающей на дно пробирки. Возможен диффузный рост в толще среды с ее равномерным помутнением. Первичная идентификация заключается в изучении морфологии, определении скорости роста, способности к образованию пигмента, каталазной активности.
- ПЦР — экспресс-методика, позволяющая быстро и точно определить в исследуемом образце генетический материал бактерий. Молекулярно-генетические методы трудоемки: имеют много подготовительных стадий и требуют специального дорогостоящего оборудования.
- Серодиагностика — постановка реакции агглютинации, преципитации, связывания комплимента с целью выявления титра антител в крови больного.
- Иммунограмма методом ИФА — обнаружение в крови IgM, IgG, IgA к туберкулезной палочке, позволяющее определить стадию заболевания: острая, хроническая, рецидив.
Анализы на палочку Коха в настоящее время являются очень актуальными. Это связано с активным распространением туберкулеза среди детей и взрослых. К современным методам диагностики также относят диаскинтест. Он считается очень информативными, поскольку позволяет выявить патологию даже тогда, когда она еще никак себя не проявляет. Вспомогательное значение имеют аллергологические тесты Манту и Пирке, биологические пробы на лабораторных животных, рентгенографическое исследование, гистология биоптата пораженной ткани. Для выявления палочки Коха необходимо учитывать все результаты диагностических методик в совокупности.
Лечение

Симптоматическая и поддерживающая терапия проводится с целью укрепления организма больного и устранения неприятных симптомов. Для этого применяют:
Поскольку бацилла быстро адаптируется к лекарствам, врачи часто изменяют схему лечения, включая дополнительные компоненты.
Когда медикаментозная терапия оказывает неэффективной, переходят к оперативному вмешательству. Помимо этого больным назначают физиопроцедуры и лечебную физкультуру.
Прогноз и профилактика
Ранняя диагностика и адекватная терапия позволяют избавиться от патологии, вызванной палочкой Коха. При этом прогноз на выздоровление является положительным. Позднее обращение к врачу, неэффективное или незаконченное лечение – негативные факторы, нередко приводящие к летальному исходу. Первичный туберкулез часто рецидивирует. Чтобы добиться положительного результата терапии, необходимо соблюдать все рекомендации и предписания врача.

Палочка Коха — серьезный микроб, обладающий особыми вирулентными, патогенными и резистентными свойствами. Бактерия широко распространена, высококонтагиозна и смертельно опасна.
Чтобы защитить себя от страшного недуга, необходимо строго соблюдать все профилактические мероприятия:
- Ежегодно проходить флюорографию,
- Укреплять иммунитет,
- Соблюдать гигиенические и санитарные правила,
- Правильно питаться,
- Отказаться от алкоголя и сигарет,
- Заниматься физической культурой,
- Принимать витамины,
- Полноценно отдыхать и высыпаться.
Существует специфическая профилактика туберкулеза – использование живой вакцины БЦЖ. Ее вводят всем новорожденным в роддоме. Ревакцинацию проводят через каждые 5 лет до 30-летнего возраста всем лицам, имеющим отрицательную пробу Манту.
Соблюдая простые профилактические правила, можно избежать развития туберкулеза. В настоящее время патология успешно излечивается, если вовремя провести все необходимые исследования. Но, к сожалению, лечение этой инфекции занимает довольно продолжительное время.
Видео: палочка Коха в программе “Жить здорово!”

Сколько живет туберкулезная палочка Коха и как убить?
Туберкулез является одним из инфекционных заболеваний, распространившимся в мировом масштабе.
Следы перенесенного заболевания были обнаружены и в древних останках, что свидетельствует о том, что эта болезнь шла рука об руку с развивающимся человечеством.
У туберкулеза было много названий на протяжении истории – чахотка, золотуха, бугорчатка.
Но за этими терминами прятался один единственный недуг, которого вызывают микобактерии M. tuberculosis.
Иначе эту бактерию называют палочка Коха в честь Роберта Коха — ее первооткрывателя.
Что такое палочка Коха и сколько живет?

Палочка Коха — это микобактерия туберкулёза, названная в честь микробиолога Роберта Коха, открывшего её.
По статистике от этого заболевания скончалось большее количество людей, чем от других инфекционных болезней.
Поэтому открытие и изучение туберкулёзной палочки внесло огромный вклад в борьбе с этим недугом.
Возбудители туберкулёза в основном имеют форму палочек, тонких и толстых, коротких и длинных.
Иногда они бывают нитевидной формы, похожих на грибницы (мицелии) грибов, что в результате и определило их название — микобактерии (mykes – гриб).
Размеры палочек очень малы, 7-10 микрометров в длину.
Бактерии жизнеспособны только при доступе кислорода, для активного роста благоприятна температура 37 градусов Цельсия.
Возбудители болезни крайне живучи, они выживают и размножаются практически везде и при любой температуре.
В земле микроб способен жить до полугода, в воде до полутора лет.
При этом возбудитель не теряет способности заражать здоровые организмы.
При воздействии ультрафиолетовых лучей, микобактерии разрушаются через 3 минуты, под действием прямых солнечных лучей- через 1,5 часа.
Вещества, составляющим компонентом которых выступает хлор, убивают бактерию за 5 часов, пастеризация — за 30 минут.
Первым источником распространения инфекции является больной с туберкулёзом лёгких, выделяющий микробы в окружающую среду вместе с мокротой.
Распространять заразу могут люди с внелегочными формами заболевания и больной крупнорогатый скот.
Болезнь передаётся через воздух, основной способ заражения — воздушно-капельный.
Контакты с инфицированными вещами, игрушками, книгами, употребление заражённого, не подвергшегося термообработке мяса или молока, могут вызвать заболевание.
Особенности микобактерий

Какие же особенности есть у этой бактерии, делающие туберкулез настолько опасной и распространенной болезнью?
Следует знать, что туберкулезом болеет не только человек, но и животные.
Крупный рогатый скот, свиньи, птицы и даже кошки и собаки тоже могут заразиться этой бактерией, и впоследствии стать ее распространителями.
Для животных характерны свои возбудители вида M.bovis и M.africanum.
Особенность туберкулеза животных заключается в том, что у них инфекционные агенты могут поражать различные органы тела, например, печень.
Но у человека локализация палочки Коха обычно происходит в дыхательных путях, бронхах и плевре, вызывая т.н легочную форму заболевания.
Но стоит отметить, что внелегочная форма инфекции у человека тоже существует.
Как и у практически любой другой бактерии, входящей в домен прокариот, у M.tuberculosis нет ядра и нескольких других органелл, например, аппарата Гольджи, лизосом и митохондрий, которыми отличаются эукариоты.
Размер палочки Коха может колебаться от 1 до 10 мкм, причем их ширина может изменяться, и из-за этого может показаться, что они по форме напоминают колбу.
И хотя из названия микроорганизма может показаться, что он должен иметь форму палочки – существуют разные типы микробов, например, нитевидные, похожие на мицелий грибов, зернистые или кокковые.
Существует также L- форма, особенностью которой являются очень сильные изменения морфологического и функционального характера.
Признаки возбудителей туберкулеза

Одним из важных признаков возбудителей туберкулеза является их неподвижность и отсутствие возможности создавать споры и капсулы, что распространено среди других микроорганизмов.
Они очень медленно растут, что и объясняет тот факт, что инкубационный период у туберкулеза достаточно долгий и может пройти несколько лет.
Неподвижность бактерий не оказывает влияния на их устойчивость к внешним факторам.
Благодаря прочной клеточной стенке, они могут находиться в природе очень долгое время, хотя прямое солнечное излучение или кипящая вода способны вызвать гибель.
Микрокапсула – образование из слизи, обволакивающее клеточную стенку, тоже добавляет степень защиты от механических повреждений, физических или химических воздействий, а также обеспечивает стабильность инфекционного агента.
Поэтому, например, в высохшей мокроте патоген способен существовать больше полугода.
Химический состав микобактерий похож и на другие виды прокариотов, но, все же для M.tuberculosis характерно несколько отличительных черт.
В первую очередь, это большое разнообразие липидов, состоящих из жирных кислот вроде стеариновой, пальмитиновой и масляной.
Наличие данных липидов обеспечивает уже упоминавшуюся кислото и спиртоустойчивость.
Белки тоже занимают значительную часть от сухого веса бактерий может доходить до 60%.
Протеины носят название туберкулопротеинов, и одним из них является туберкулин, причем туберкулин токсичен именно для зараженного организма.
На специфическом взаимодействии иммунной системы с туберкулином и основана проба Манту.
Если происходит сильная реакция кожи на введение туберкулина, то это свидетельствует о том, что организм постоянно борется с этим, и иммунитет сильно напряжен.
Введение туберкулина животным вообще способно вызвать тяжелую интоксикацию и смерть — так называемый туберкулиновый шок.
Что насчет генетических особенностей M.tuberculosis – то это то, что в ДНК наличествует большое количество повторяющихся участков.
Микобактерии являются аэробами, т.е им необходим кислород для дыхания, и для этого у них есть специальные ферменты.
Симптомы палочки Коха

- резкая потеря веса;
- быстрая утомляемость;
- общая слабость организма;
- повышенная температура в течение длительного времени;
- сильное потоотделение в ночное время;
- кашель с мокротой и кровью при поражении лёгких;
- истончение хрящей при поражении суставов;
- язвы при поражении кожи.
Виды микобактерий

Для того, чтоб заразиться туберкулезом, достаточно всего нескольких микобактерий.
Инфицированный человек выделяет патогены при кашле и чихании, что и обуславливает воздушно-капельный путь передачи возбудителя.
До 5 метров может переноситься болезнетворный микроорганизм по воздуху и могут пребывать в виде взвеси.
Но существуют и другие передачи инфекционных агентов, например, через пищу или из-за конъюнктивита.
Есть случаи и внутриутробного поражения плода – вот почему крайне важно вовремя проводить профилактику.
Бычий туберкулез можно подхватить при употреблении молока, хотя в последние десятилетия подобные случаи очень редки.
Но зачастую попавшие внутрь тела внутриклеточные паразиты не вызывают немедленного поражения органов.
Палочки Коха активируются при снижении иммунитета, злоупотреблении сигаретами или алкоголем, общего истощения организма и перенесенных стрессов.
Когда естественные защитные барьеры организма падают, то болезнь переходит в открытую форму.
Массово гибнут иммунные клетки, не справляясь с работой, и начинается постепенное разрушение органов, где локализуются возбудители инфекции, размножающиеся в геометрической прогрессии.
Чаще всего это органы грудной клетки, но впоследствии патогены перекидываются и на здоровые ткани.
Пока что медицине неизвестны способы полного излечения от туберкулеза.
При помощи лекарственных средств можно замедлить протекание недуга и рост и размножение инфекционных агентов.
Если бы первооткрыватель туберкулеза Роберт Кох был прав, утверждая, что возбудитель стабилен и не изменяется, возможно и не было бы проблем с исцелением.
Но M.tuberculosis обладает высокой изменчивостью и способен адаптироваться под разные условия.
То же многообразие форм палочек является одним из следствий этой устойчивости.
Среди таких отклонений может быть изменение метаболизма или вирулентности, диссоциации разного плана, может даже произойти потеря кислотоустойчивости.
Эти механизмы адаптации и помогают выживать инфекции.
Касается это и лечения противотуберкулезными препаратами, которых существует довольно много:
- Фтивазид;
- Рифампицин;
- Изониазид;
- Стрептомицин и т.д.
При лечении туберкулеза обязательно назначают специальные лекарственные препараты.
Возможно, однажды этот недуг уйдет в прошлое, как оспа или чума.
Видео по теме
Туберкулез – коварное заболевание, которому подвержены не только взрослые, но и дети. К болезни приводит активность микобактерии (палочки Коха) в организме человека. В лечении патологии применяется многокомпонентная химиотерапия, которая может длиться до полугода и более. В 50% случаев отсутствия лечения болезнь заканчивается летальным исходом. Что такое туберкулезная палочка Коха, каким образом она попадает в организм человека и как предупредить развитие болезни – с этими вопросами будем разбираться в нашей статье.
Понятие микобактерии
Туберкулез – инфекционное заболевание, возбудителем которого являются микобактерии группы Mycobacterium tuberculosis (МБТ). Этот вид бактерий часто называют палочками Коха - по фамилии немецкого ученого Роберта Коха. Науке известно около 74 видов микобактерий, обитающих в почве, воде, в организме животных и людей. Надо сказать, что штаммы туберкулеза, вызываемые различными видами микобактерий, отличаются друг от друга.
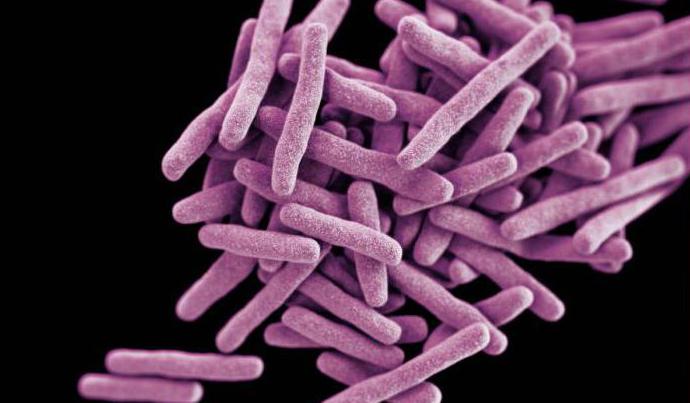
Размеры микобактерии ничтожно малы: диаметр колеблется в пределах 0,2–0,6 мкм, длина – 1–10 мкм. Туберкулезную палочку относят к грибам, потому как их сходство проявляется в одинаковом потреблении кислорода. Колонии МТБ медленно (в течение 34—55 суток) растут на плотной питательной среде, имеют шероховатую поверхность, слабо пигментированные – розово-оранжевого или молочного цвета.
Строение клетки МТБ
Бактериальные клетки туберкулезной палочки состоят из следующих элементов:
- стенка клетки – образована несколькими слоями, защищающими микобактерию от механического и химического воздействия; обеспечивает постоянство размера и формы клетки (к слову, в состав защитной оболочки входят воскообразные, жирные вещества);
- бактериальная цитоплазма с гранулированными включениями;
- мембрана цитоплазмы;
- ядерная субстанция, в составе которой одна кольцевая ДНК.
МБТ весьма устойчива к воздействию окружающей среды и длительное время сохраняет свою жизнеспособность. Сколько живет туберкулезная палочка? Микобактерия может просуществовать: до 7 лет во влажном и тёмном месте при температуре 23 °C; до 12 месяцев в тёмном и сухом месте; до 6 месяцев в почве; до 5 месяцев в воде; до 3 месяцев в книгах; до 2 месяцев в уличной пыли; до 2 недель в сыром молоке; до года в масле и сыре. Микобактерии туберкулеза не боятся процессов гниения и несколько месяцев могут существовать в погребенных в землю телах. Однако прямые лучи солнца уничтожают МБТ в течение полутора часов, ультрафиолетовые лучи – за несколько минут. Хлорсодержащие дезинфекторы справляются с бациллой за 5 часов. Микобактерии также чувствительны к перекиси водорода. Туберкулезная палочка погибает при нагревании: в течение 20 минут при 60 °C и в течение 5 минут – при 70 °C.
МБТ может вызывать заболевание после двух-трех лет бессимптомного существования и длительное время возбуждать в организме противотуберкулезный иммунитет.
Что такое туберкулез?
Как отмечалось ранее, туберкулез – инфекционное заболевание, вызванное активностью микобактерий. В большинстве своем болезнь распространяется воздушно-капельным путем от инфицированного человека к здоровому при контакте (кашель, чихание, разговор). Иногда заражение может иметь пищевой характер (сырое молоко).
В группе риска – люди, постоянно находящиеся в помещениях с непригодными санитарными условиями – тюрьмах, домах для бездомных. Сюда же относятся больные с ослабленным иммунитетом (ВИЧ-инфицированные, онкологические больные). Больные диабетом; младенцы; пожилые; члены семей страдающих туберкулезом; курильщики; люди с плохим питанием – именно эти категории граждан чаще всего атакует туберкулезная палочка. Способ питания предполагает обязательное потребление витаминов и микроэлементов, помогающих восстанавливать сниженные функции иммунитета.
Заболеваемость туберкулезом обусловлена индивидуальными характеристиками организма, а также напрямую связана с психологическим состоянием человека. По возрастному цензу доминирует группа людей 18–26 лет.
Особенность данной патологии состоит в том, что палочка туберкулезная быстро приобретает устойчивость к медикаментам, поэтому методика лечения предполагает использование одновременно нескольких препаратов.

Пути передачи туберкулеза
Существует четыре основных способа, по которым распространяется палочка туберкулезная:
- воздушно-капельный, когда микобактерии попадают в воздух с капельками при кашле, чихании больного;
- алиментарный – заражение происходит через желудочно-кишечный тракт;
- контактный – заражение происходит через конъюнктиву глаза (заражение через кожу достаточно редкое явление);
- внутриутробное – заражение через пораженную плаценту во время родов от матери к ребенку.
Анатомия патологии
Туберкулезная палочка в организме сохраняется длительное время, а человек может быть носителем МБТ всю жизнь. При ослаблении иммунитета оставшаяся популяция МБТ начнет активно делиться, вызывая последовательное развитие туберкулеза. Риск развития патологии у впервые инфицированного человека составляет 10% в период первых двух лет после заражения. С течением времени вероятность возникновения болезни будет снижаться.
При ослабленном же иммунитете организм не в силах противостоять размножению клеток бактерий, которое происходит в геометрической прогрессии. Для жизнедеятельности МТБ формируется особая благоприятная среда, при которой обособленные гранулёмы сливаются в общий объём, при этом говорят, что первичное инфицирование переходит в фазу клинического туберкулеза. Воспалительный процесс распространяется далее по всей функциональной системе.
Формы и виды туберкулеза
После инфицирования патология приобретает латентную форму, т. е. чаще всего протекает бессимптомно. Лишь один из десяти случаев переходит в активную фазу. Палочка туберкулезная в большинстве своем затрагивает лёгкие, однако может поражать и другие системы организма.
Выделяют две формы туберкулеза:
При открытой форме наличие туберкулезной палочки легко обнаруживается в мокроте или в других выделениях больного (моче, кале). Несоблюдение гигиенических мер предосторожности при такой форме может привести к инфицированию окружающих. При закрытой форме микобактерии не обнаруживаются, а больные не представляют угрозы для окружающих.
В зависимости от того, какая функциональная система подвергается воздействию туберкулезной палочки, патологию классифицируют на:
- туберкулез легких,
- внелегочный туберкулез.
В зависимости от того, насколько патология распространилась в организме, различают:
- латентный туберкулез,
- диссеминированный туберкулез,
- очаговый туберкулез,
- казеозную пневмонию,
- туберкулему,
- фиброзно-кавернозный туберкулез,
- цирротический туберкулез,
- туберкулез плевры, гортани или трахеи – явление достаточно редкое.
Внелегочный туберкулез поражает любой другой орган, в соответствии с чем патологию классифицируют на:
- туберкулез ЦНС и оболочек мозга – болезнь затрагивает спинной мозг и твёрдые оболочки головного мозга;
- органов пищеварительной системы, при котором, как правило, поражаются тонкая и слепая кишка;
- туберкулез органов мочеполовой сферы затрагивает почки, мочевыводящие пути, половые органы;
- костных структур;
- туберкулез кожи;
- туберкулез глаз.
Клинические проявления патологии. Туберкулез ЦНС
Как упоминалось ранее, по причине того, что туберкулезная палочка делится крайне медленно, обнаружить ее на самых ранних сроках невозможно. Поэтому патология может долго не проявлять себя, а позже обнаружиться случайно при проведении флюорографии или туберкулиновых проб. К тому же специфических признаков заболевания, по сути, не существует. О том, что в организме происходит интоксикация, может свидетельствовать бледность кожных покровов, хроническая усталость или вялость, апатия, незначительное увеличение температуры тела (около 37 °C), повышенная потливость, снижение массы тела, увеличение лимфатических узлов.
Если микобактерия поражает ЦНС, то у больного наблюдается, помимо высокой температуры, расстройство сна, агрессия, сильные головные боли, рвота. В конце второй недели от начала проявления первых признаков происходят изменения в структурах мозговой оболочки, которые характеризуются напряжением мышц шеи и невозможностью прижать подбородок к груди, максимально вытянуть ноги. В зону риска попадают больные сахарным диабетом или носители вируса иммунодефицита. Нередки случаи возникновения на фоне данной патологии психических расстройств, а также нарушения сознания, чувствительности, движения глазных яблок.
В отличие заболевания у взрослого человека, туберкулезная палочка у детей вызывает иное течение болезни, более стремительное и тяжелое, иногда приводящее к летальному исходу. Обосновано это прежде всего недостаточно развитой иммунной системой ребенка. Подвержены данной патологии чаще всего дети, которые находятся в условиях антисанитарии, плохо питаются, постоянно переутомляются. Туберкулезная палочка у детей вызывает в организме специфические симптомы, поэтому внимание родителей должны привлечь рвота, быстрая утомляемость ребенка, сниженное внимание, потеря аппетита, снижение массы тела, повышенная температура.
Туберкулез других функциональных систем
Помимо легких и элементов центральной нервной системы, патология может атаковать другие органы в теле человека, например, систему дыхания. Так, туберкулезный плеврит – это поражение плевры, оболочки, которая покрывает легкие. Данная патология может быть самостоятельным заболеванием, или возникать вследствие осложненного течения туберкулеза легочной системы. Еще одним осложнением туберкулеза легких может быть туберкулез верхних дыхательных путей, когда в воспалительный процесс вовлекаются глотка и гортань. Симптомами такого заболевания помимо вышеупомянутых являются осиплость голоса или трудности при глотании.
Поражение палочкой Коха лимфоузлов называется туберкулезным лимфаденитом. Чаще всего атаке подвергаются надключичные или шейные лимфоузлы, которые увеличены, но безболезненны.
МТБ может поражать и органы мочеполовой системы. Болезнь проявляется резкими болями в пояснице или спине, высокой температурой тела. При мочеиспускании возможны кровянистые выделения. Патология встречается в равной доле как у женщин, так и у мужчин.
Туберкулез костных тканей характеризуется частыми переломами, сильными болями в области поражения, невозможностью нормально двигаться. Запущенные формы такой патологии нередко приводят к летальному исходу.
Диагностика и лечение
В диагностике активной формы туберкулеза наиболее популярными методами являются микроскопическое исследование мокроты и рентгеноскопия. Анализ мазка, однако, нельзя назвать достоверным и однозначным методом, так как на ранних стадиях патологии, а также в случае проявления болезни у детей, исследование дает отрицательный результат.
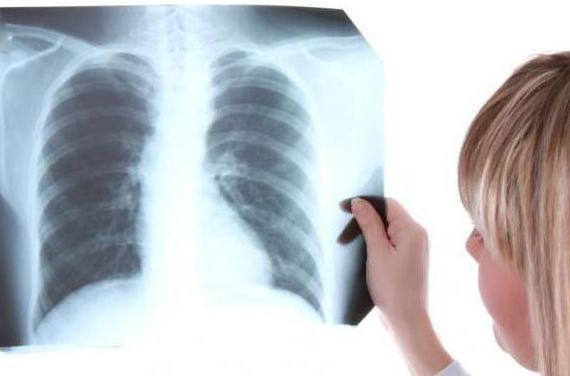
Основной задачей при выборе схемы лечения больного является изучение лекарственной устойчивости возбудителя, т. е. чувствительности культуры микобактерии, выращенной в лабораторных условиях, к медикаментозным препаратам.
Сегодня основной методикой лечения туберкулеза выступает противотуберкулезная химиотерапия, которая является поликомпонентной. Различают трехкомпонентную, четырехкомпонентную и пятикомпонентную схемы лечения.
Трёхкомпонентная схема предполагает использование трех основных препаратов – "Стрептомицин", "Изониазид" и пара-аминосалициловая кислота (ПАСК). Эта схема является классической, однако, сегодня редко применяется ввиду высокой токсичности ПАСК. В четырёхкомпонентной методике используют "Рифампицин" ("Рифабутин"), "Изониазид", "Пиразинамид", "Этамбутол". Многие медицинские центры используют еще более прогрессивную методику – пятикомпонентную схему, которая, помимо вышеупомянутых четырех препаратов, использует "Ципрофлоксацин".
Надо сказать, что туберкулез – коварное заболевание, к развитию которого в организме человека приводит именно туберкулезная палочка. Лечение должно быть незамедлительным и корректным, потому как при отсутствии терапии смертью от патологии заканчивается 50% случаев. Летальный исход наступает в течение нескольких лет с момента начала активной фазы болезни. Остальные 50% случаев приводят к хронической форме болезни. Причем больной, у которого выражен хронический туберкулез, опасен для окружающих, так как выделяет микобактерии в окружающую среду.
Профилактика
К профилактическим мерам против туберкулеза на сегодняшний день можно отнести, пожалуй, вакцину БЦЖ, которая эффективно защищает от одной из наиболее опасных форм туберкулеза – туберкулезного менингита. Согласно Национальному календарю профилактических прививок, ребенка вакцинируют еще в роддоме в первые 3–7 дней жизни. Далее, в 7 и 14 лет, проводят ревакцинацию при условии отрицательной реакции Манту и отсутствии противопоказаний.
Вакцинация ребенку противопоказана в случае, если:
- у новорожденного выявлен иммунодефицит, а также когда в семье младенца есть лица, страдающие этой патологией;
- у родных братьев и сестер новорожденного возникали осложнения после подобной прививки;
- у ребенка существуют врожденные патологии центральной нервной системы.
Вакцинацию откладывают, если:
- ребенок не доношен,
- у него выявлено любое инфекционное заболевание,
- у матери и ребенка разный резус-фактор.

Чтобы свести к минимуму вероятность первичного инфицирования в домашних условиях, надо соблюдать правила гигиены, больше времени проводить на свежем воздухе, вывешивать на солнце шерстяные и хлопчатобумажные изделия.
Читайте также:


