Дифференциальная диагностика туберкулеза и бронхита
На ранних этапах развития ХОБЛ следует различать ХОБ и БА, т.к. в это время требуются принципиально различные подходы к лечению каждого из этих заболеваний. Наиболее сложен дифференциальный диагноз БА и ХОБ. Клиническое обследование обнаруживает приступообразность симптоматики при БА, нередко в сочетании с экстрапульмональными признаками аллергии (риниты, конъюнктивиты, кожные проявления, пищевая аллергия). Для больных ХОБ характерна постоянная, мало меняющаяся симптоматика. Важным элементом дифференциальной диагностики является снижение ОФВ1 на 50 мл и более в год у больных ХОБ, чего не наблюдается при БА. Для ХОБ характерна низкая суточная вариабельность показателей пикфлоуметрии (
Общим в этих заболеваниях является лежащий в их основе хронический воспалительный процесс, который и определяет клиническую картину заболевания, а также методы диагностики и лечения. И если при БА воспалительный процесс имеет аллергический характер и локализуется преимущественно в воздухоносных путях, то при ХОБЛ наблюдается совершенно иная картина.
Прежде всего, характер хронического воспаления при ХОБЛ еще не до конца установлен. Ясно, что это не аллергическое воспаление. В то же время отнести его к разряду обычных хронических воспалительных процессов невозможно из-за его неуклонного прогрессирования и экологической опосредованности.
Следующей важной отличительной чертой ХОБЛ является прогрессирующий характер течения заболевания, что не характерно для классической БА.
И наконец, клинические проявления. Для БА характерна волнообразность и обратимость респираторных симптомов. При ХОБЛ наблюдается медленное, но неуклонное нарастание одышки, плохо контролируемой обычнымибронходилататорами.
Дифференциальная диагностика БА и ХОБЛ основана на интеграции основных данных клиники, результатов функциональных и лабораторных тестов. В настоящее время еще нет лабораторного маркера, надежно дифференцирующего эти две болезни. Основной акцент в дифференциальной диагностике делается на установлении главных признаков, определяющих сущность болезни: при БА это волнообразность и обратимость симптоматики, а при ХОБЛ -- неуклонное прогрессирование и отсутствие обратимости.
Для больных БА характерен классический список факторов риска - аллергенов, вызывающих развитие заболевания. Это бытовые аллергены, пыльца растений, некоторые производственные факторы и т.д. Список возможных причинных факторов велик и изложен в специальных руководствах по БА. Что касается ХОБЛ, то тут главным фактором риска является курение (до 90%). В последние годы появились данные о влиянии продуктов сгорания некоторых видов бытового топлива, промышленного загрязнения и некоторых производственных факторов (кремний, кадмий).
У большинства больных БА прослеживается наследственная предрасположенность, чего не наблюдается у больных ХОБЛ. БА может начаться в любом периоде жизни, а ХОБЛ -- болезнь второй половины жизни, и нужны очень серьезные аргументы для постановки диагноза ХОБЛ в молодом возрасте. Это связано отчасти с кумулированием действия фактора риска в течение многих лет.
Важнейший компонент диагностики -- анализ клинических проявлений. Тут выявляются вполне определенные и основополагающие различия.
Для БА характерна волнообразность симптоматики, яркость клинических проявлений и их обратимость (спонтанно или под влиянием терапии). Тяжесть состояния больного БА не определяется стажем болезни и может быть максимальной в дебюте заболевания, а затем при адекватной терапии может наступить полное исчезновение основных признаков болезни. При ХОБЛ болезнь подкрадывается постепенно при условии длительного действия фактора риска. Первые симптомы замечаются больным обычно уже во II стадии болезни.
В классификациях БА и ХОБЛ также используются различные принципы. При БА классификация по степени тяжести основывается на выраженности клинической симптоматики, а при ХОБЛ в основу положен функциональный параметр - степень снижения и его отношения к ФЖЕЛ. Таким образом, при Б А функциональные признаки нарушения бронхиальной проходимости являются факторами, дополняющими диагноз, а при ХОБЛ они являются основополагающими для определения степени тяжести (стадии) заболевания, что предполагает вторичность клинических проявлений при главной роли показателей ФВД.
Несмотря на внешнюю схожесть клинических проявлений БА и ХОБЛ, практически по всем основным признакам существуют различия, позволяющие даже на этапе простого физического обследования разграничить эти две нозологические формы.
Изменения ФВД также подчеркивают основное отличие между этими заболеваниями -- волнообразность симптоматики, которая характерна для БА и отсутствует при ХОБЛ. При этом функциональные изменения при ХОБЛ носят прогрессирующий, инвалидизирующий характер.
Наименее отчетливые различия наблюдаются при анализе лабораторных показателей больных БА и ХОБЛ. Эозинофилия и увеличение сывороточного уровня IgE, ранее считавшиеся достоверными признаками БА, могут наблюдаться и при ХОБЛ, что может привести к диагностическим ошибкам.
Таким образом, дифференциальную диагностику между БА и ХОБЛ следует проводить, суммируя данные клинического, функционального и лабораторного исследования. Особую (и весьма существенную) популяцию составляют больные, у которых сочетаются БА и ХОБЛ. В таких случаях смысл проведения дифференциальной диагностики утрачивается, а диагностируются оба заболевания. У этих больных по сути дела происходит суммация признаков обоих заболеваний. Таким образом, в настоящее время выработаны довольно простые и надежные критерии дифференциальной диагностики БА и ХОБЛ, что позволяет избежать большого количества стандартных ошибок.
ХОБЛ и другие заболевания
На определенных стадиях развития ХОБЛ, особенно при однократной (первой) встрече с больным, может возникать необходимость дифференцировать ХОБЛ от ряда заболеваний со сходной (внешне) симптоматикой.
ХОБЛ и туберкулез легких
Особое место занимает дифференциальная диагностика туберкулеза легких и ХОБЛ. Туберкулез как инфекционное и социально значимое заболевание продолжает оставаться в России в ряду серьезных проблем для практического здравоохранения. За 1991-1997 годы заболеваемость туберкулезом в России возросла на 117,4%, и в 1998 г. составила 76 на 100 тыс. населения.
Присоединение к туберкулезу легких поражения бронхиального дерева и бронхиальной обструкции существенно утяжеляет течение заболевания. Бронхообструктивныйсиндром (БОС) встречается при всех формах туберкулеза легких, частота его выявления зависит от длительности течения специфического процесса и от выраженности остаточных изменений в легких. При очаговом туберкулезе бронхиальная обструкция встречается в 52,7%, при инфильтративном -- в 56,6%, при фиброзно-кавернозном -- в 76,9%, при диссеминированном -- в 88,2%. Распространенность БОС среди лиц с посттуберкулезными изменениями в легких составляет от 59,5 до 83,9% - в 2-3 раза выше, чем среди остального населения. БОС является одной из основных причин временной потери трудоспособности, инвалидизации и преждевременной гибели этих больных.
Различают 3 формы сочетания БОС с туберкулезом легких:
1. Паратуберкулезный (предшествующий туберкулезу легких), вследствие хронического обструктивного бронхита (ХОБ) или хронической обструктивной болезни легких (ХОБЛ).
2. МетатуберкулезныйБОС, возникающий при длительно текущем активном туберкулезе легких.
3. ПосттуберкулезныйБОС, развивающийся после излечения активного туберкулеза на фоне остаточных посттуберкулезных изменений в легких.
Таким образом, у больных туберкулезом легких возможны по крайней мере следующие причины бронхиальной обструкции: проявление ХОБЛ, проявление ХОБ, проявление туберкулезного бронхита, вторичная бронхообструкция без существенных морфологических изменений в бронхах. Точных эпидемиологических данных о сочетании ХОБЛ с туберкулезом легких нет в связи с терминологической неопределенностью, существовавшей в последние годы. Тем не менее, наличие очевидных признаков туберкулеза легких (интоксикация, рентгенологические данные, положительные туберкулиновые пробы, выделение микобактерий) при наличии БОС требует в первую очередь исключить специфическое (туберкулезное) поражение воздухоносных путей. Это легко сделать при проведении бронхологического исследования.
Для установления принадлежности БОС к ХОБЛ у больных туберкулезом легких необходимо установить наличие основных критериев ХОБЛ у больного:
хроническое воспаление, обусловленное факторами экологической агрессии (курение, раздражающие частицы и газы);
поражение воздухоносных путей и паренхимы легких с формированием эмфиземы;
прогрессирующая бронхиальная обструкция.
Если первые две позиции можно установить при первичном обследовании больного, то прогрессирование наиболее четко можно подтвердить при длительном (в течение года) наблюдении за больным.
Не нашли то, что искали? Воспользуйтесь поиском:

Дифференциальная диагностика
Хронический бронхит (ХБ) следует разграничивать от бронхоэктатической болезни, особенно в случае его осложнения бронхоэктазами, бронхиальной астмы, туберкулеза и рака легких.
В отличие от ХБ, для бронхиальной астмы типичны приступы одышки, приступообразный кашель с небольшим количеством густой мокроты, аллергические проявления (вазомоторный ринит, крапивница, отек Квинке), эозинофилия, наследственнаяя предрасположенность к аллергическим заболеваниям.
При определенной сходности клинических проявлений, в отличие ХОЗЛ, при ХБ вентиляционная способность легких в период между обострениями не нарушена, то есть показатель ОФВ1/ЖЕЛ > 70 %. По мере прогрессирования ХБ развивается преимущественно рестриктивный, тогда как при ХОЗЛ – обструктивный тип вентиляционной недостаточности.


Течение диссеминированного туберкулеза легких также характеризуется подобной ХБ клинической симптоматикой: кашель с выделением мокроты, одышка, субфебрильная температура тела, тахикардия. При этом над легкими выслушивают жесткое дыхание с рассеянными сухими и влажными хрипами. При рентгенологическом исследовании на фоне грубой тяжистости легочного рисунка преимущественно в верхних отделах легких определяют рассеянные, различной формы, величины, плотности очаги; в нижних отделах легких – признаки эмфиземы. Установить диагноз помогает также исследование мокроты на наличие микобактерий туберкулеза.
Пароксизмальный кашель с отхождением слизистой мокроты, которая иногда содержит прожилки крови, одышка, иногда приступообразная, могут возникать у больных бронхогенным раком. Такая клиническая симптоматика сопровождается длительным интоксикационным синдромом (периодическим повышением температуры тела до субфебрильной, которая беспокоит больного в течение нескольких месяцев и на фоне которой характер мокроты не меняется), общей слабостью, недомоганием, анорексией, снижением массы тела. С помощью рентгенологического исследования выявляют округлое или инфильтративное гомогенное затемнение в прикорневой зоне. Диагноз устанавливают также с помощью таких высокоинформативных методов, как КТ, в частности, высокого разрешения, и т.д.
Лечение пациентов с хроническим бронхитом
Лечение пациентов с хроническим бронхитом включает лечебную физкультуру, массаж грудной клетки, аэрозоль- и климатотерапию, этиологическую, симптоматическую и патогенетическую фармакотерапию, которые должны быть направлены на устранение воспалительного процесса в бронхах, улучшение их проходимости, восстановление нарушенной общей и местной иммунной реактивности.
Большое значение в лечении ХБ и предупреждении его обострений имеет рациональная антибиотикотерапия, главной задачей которой является уничтожение подавляющего количества бактерий, находящихся в очаге инфекции, чтобы оставшаяся их часть была эффективно элиминирована механизмами нормальной иммунной защиты организма.
Рекомендации по применению антибиотиков (АБ) (с точки зрения научно обоснованной медицинской практики):
- 1. АБ не действуют на вирусы.
- 2. АБ не предотвращают бактери-
- 3. АБ, как правило, не угнетают иммунитет. Ряд препаратов, такие, как макролиды, обладают иммуномодулирующими свойствами и способны стимулировать определенные звенья иммунной реакции.
- 4. АБ не следует менять каждые 6-7 дней, что часто практикуется из-за опасности развития резистентности и, как правило, не оправдано клиническими показаниями. Их назначают курсами, достаточными для подавления активности инфекции.
- 5. Основанием для замены АБ являются:
- 1) клиническая неэффективность, о которой при острых инфекциях можно судить через 48-72 часа терапии;
- 2) развитие нежелательных реакций, в связи с чем необходимо отменить препарат;
- 3) высокая потенциальная токсичность АБ, ограничивающая его длительное применение (аминогликозиды, левомицетин);
- 4) во всех других случаях АБ следует применять до выздоровления, которое характеризуется клиническими показателями.
- 6. Не существует общей аллергии на все АБ, т. к. к ним относятся более 20 различных структурных классов препаратов. Всегда можно подобрать антибактериальный препарат той или иной группы.
- 7. АБ не следует назначать совместно с антигистаминными препаратами, т.к. последние не предотвращают сенсибилизации, развития аллергической реакции, а лишь ослабляют ее проявления.
- 8. АБ не рекомендуется применять вместе с нистатином, т.к. кандидоз является одной из форм дисбактериоза, а эффективность нистатина у пациентов без иммунодефицита не доказана. Использование антигистаминных и противогрибковых препаратов в комбинации с АБ ведет к полипрагмазии и необоснованным экономическим затратам.
Поскольку наиболее вероятными бактериальными возбудителями обострений ХБ являются H. influenzae, S. pneumoniae и M. Catarrhalis, препаратами выбора являются следующие антибиотики:
- 1) макролиды с антигемофильной активностью внутрь: Кларитромицин, азитромицин
- 2) респираторные фторхинолоны: гатифлоксацин, моксифлоксацин, гемифлоксацин, левофлоксацин
- 3) пенициллины внутрь: амоксициллин, амоксициллин / кислота клавулановая.
Кроме эффективности, в конкретном клиническом случае при выборе АБ необходимо учитывать безопасность его применения и возможность назначения беременным и кормящим матерям. Так, у этой категории пациентов разрешен применять азитромицин и β-лактамы. Фторхинолоны противопоказаны беременным женщинам и детям до 18 лет.
Следует иметь в виду, что макролиды и фторхинолоны эффективно проникают в мокроту.
Альтернативными препаратами могут выступать тетрациклины, цефалоспорины. Для улучшения отхождения мокроты показаны отхаркивающие средства. В случае сухого надрывного кашля следует назначить средства, подавляющие кашлевой рефлекс. Для расщепления некротизированных тканей, фибринозных образований и разжижения вязкого секрета используют протеолитические ферменты: асперазу, рибонуклеазу, дезоксирибонуклеазу, коллагеназу, лекозим, ликопид, профезим, терилитин, трипсин, химотрипсин кристаллический, химопсин. При бронхообструктивном синдроме применяют бронхолитики (холинолитики, β2-адреномиметики короткого и длительного действия, препараты теофиллина). При выраженной бронхообструкции могут быть эффективными ингаляционные кортикостероиды: беклометазон, флунизолид, триамцинолона ацетонид, будесонид, флутиказона пропионат.
С целью коррекции легочной гипертензии назначают нитраты, ингибиторы АПФ, блокаторы ангиотензиновых рецепторов, антагонисты кальция, простаноиды. Высокий эффект обеспечивает оксигенотерапия.
Для стимулирования реакций иммунитета и фагоцитной функции макрофагов назначают иммуномодуляторы: арбидол, галавит, гепон, инозин пранобекс, левамизол, ликопид, натрия нуклеинат, бронховаксом, рибомунил, препараты эхинацеи.
При высокой степени никотиновой зависимости показана никотинзаместительная терапия для уменьшения симптомов отмены. В среднем курс лечения составляет 10-12 недель, желательно совмещение 2 препаратов (например, пластырь и жевательная резинка).
Медико-социальная экспертиза
Временная нетрудоспособность при ХБ наступает при обострении воспалительного процесса, возникновении легочной недостаточности и/или недостаточности кровообращения, острых осложнений (бронхоспастический синдром, пневмония, инфекционная деструкция легких и др.). Продолжительность временной нетрудоспособности зависит от стадии процесса, тяжести обострения, функциональной недостаточности легочной и сердечнососудистой систем, эффективности лечения. Обычно ориентировочная длительность нетрудоспособности при неосложненном обострении ХБ составляет 12 дней (амбулаторное или стационарное лечение), при возникновении осложнений она удлиняется в соответствии с их характером.
Вторичная профилактика ХБ:
- в период ремиссии воспалительного процесса ликвидировать очаги инфекции в носоглотке;
- при необходимости провести оперативное лечение искривлений носовой перегородки, нарушающих дыхание через нос;
- исключить контакты с токсическими веществами, раздражающими воздухоносные пути;
- безусловным должен быть отказ от курения;
- соблюдать режим дня и рациональное питание;
- закаливание, общеукрепляющая и лечебная физкультура;
- фитотерапия;
- витаминотерапия;
- адаптогены и биогенные стимуляторы;
- фармакологическая иммунокоррекция.
Прогноз
При соблюдении рационального режима (лечебная физкультура, прекращение курения, избегание простудных респираторных заболеваний) прогноз благоприятный. При частых обострениях ХБ развивается прогрессирующая дыхательная недостаточность, формируется хроническое легочное сердце с правожелудочковой недостаточностью, что может быть причиной летального исхода.

Хронический бронхит (ХБ): причины, симптомы, диагностика
Хронический бронхит (ХБ) – прогрессирующее заболевание с преимущественным диффузным поражением бронхов вследствие длительного раздражения бронхов различными вредными агентами.
Как проявляется неосложненный локальный туберкулез бронхов? С какими заболеваниями следует дифференцировать туберкулез бронхов? Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
На примере туберкулеза бронхов можно наглядно представить, к каким последствиям может привести неполное и одностороннее представление о патогенезе патологического процесса в легких при туберкулезе. В самом деле, туберкулез бронхов большинство фтизиатров до сих пор относят к осложнениям туберкулеза внутригрудных лимфатических узлов или легких [11, 12].
Между тем бронхиальное дерево, широко сообщаясь с внешней средой и участвуя наряду с другими органами внешней экскреции в элиминации из организма чужеродных частиц, подвергается большому риску бактериального заражения как извне — аэрогенным путем, так и изнутри — лимфогематогенным. При этом мигрирующая в макроорганизме инфекция может быть в латентном состоянии и не проявляться локальными изменениями. На факт аэрогенного заражения стенки мелких бронхов туберкулезом с последующим развитием легочных очагов первичного аффекта, а также очагового и инфильтративного туберкулеза легких еще в 1904 году обратил внимание А. И. Абрикосов [1]. В 1955 году П. Гали с сотрудниками установили, что частой причиной формирования туберкулемы легкого становится казеозный панбронхит мелкого хрящевого бронха [13]. Позже А. Хузли [17] и М. В. Шестерина [12] убедительно доказали лимфогематогенный путь возникновения туберкулеза стенки более крупных ветвлений бронхиального дерева. В дальнейшем появилось немало исследований, касающихся различных клинико-морфологических вариантов туберкулеза бронхов, которые были не осложнением туберкулеза легких или внутригрудных лимфатических узлов, а ведущей и нередко единственной локализацией туберкулеза органов дыхания [5, 6, 7, 8, 14, 15, 18, 19, 20].
Между тем из-за господствующего представления о том, что туберкулез бронхов является осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания.
В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко. Так, среди вновь поступивших за последние два года в терапевтические отделения клиники фтизиопульмонологии ЦКБ МПС 829 больных с различными формами туберкулеза органов дыхания у 130, то есть в 15,8% случаев, туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания.
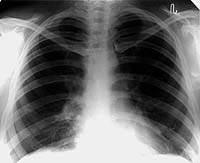 |
| Рисунок 1. Рентгенограмма легких больной С. 30 лет. Патологические изменения не выявляются. Жалобы на сильный кашель со скудной мокротой. В мокроте МБТ+. Бронхоскопия — язвенный туберкулез слизистой правого главного бронха. Браш-биопсия — МБТ+, клетки туберкулезной гранулемы |
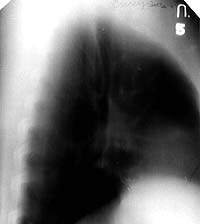 |
| Рисунок 2. Боковая томограмма правого легкого той же больной (срез 5 см). В корне правого легкого увеличенные лимфатические узлы не определяются. Аденогенный генез туберкулеза бронхов исключен |
Осложненные формы туберкулеза бронхов, по нашим данным, почти в 3/4 случаев протекали с поражением субсегментарных и сегментарных бронхов.
Бронхография выявляла у этих больных ампутацию и деформацию бронхов в зоне патологии, а также наличие небольших мешотчатых и цилиндрических бронхоэктазий, причем у части из них туберкулез возникал на фоне дезонтогении воздухоносных путей в виде локальной бронхомегалии, а также врожденных бронхоэктазов различной протяженности [5].
Много реже, по нашим данным в 28,1% случаев, туберкулезный процесс в стенке субсегментарных бронхов характеризовался преимущественно продуктивной воспалительной реакцией, и заболевание вследствие этого протекало со скудной клинической симптоматикой. Поражение чаще было односторонним, в пределах двух-трех сегментов легкого. В клинической картине преобладало малосимптомное течение, бактериовыделение с мокротой наблюдалось не всегда и определялось только методом посева. Морфологически процесс характеризовался воспалительной инфильтрацией всех слоев стенки бронхов с задержкой в их просвете гнойного содержимого.
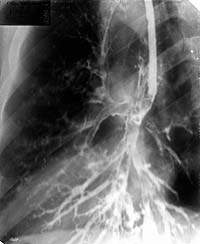 |
| Рисунок 5. Бронхограмма левого легкого в боковой проекции того же больного. Просветы бронхов левого легкого неравномерной ширины. Бронхи пирамиды с цилиндрическими и мешотчатыми бронхоэктазами |
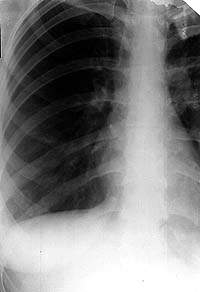 |
| Рисунок 6. Рентгенограмма правого легкого больной К. 27 лет. В нижнем отделе правого легкого усилен бронхососудистый рисунок. Очаговых и инфильтративных изменений нет. Жалобы на кашель со скудной мокротой. МБТ+. Бронхоскопия — инфильтративный туберкулез субсегментарных бронхов системы Б1 справа |
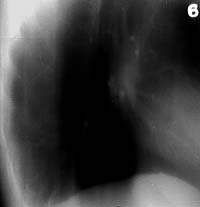 |
| Рисунок 7. Боковая томограмма правого легкого той же больной (срез 6 см). Стенки субсегментарных бронхов Б6 и Б10 уплотнены и инфильтрированы, просвет их не определяется |
Еще реже, всего у 12,5% наших больных, туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого. Механизм их образования, патоморфология процесса, рентгеносемиотика, а также вопросы дифференциальной диагностики с туберкуломой легкого и другой патологией были подробно изучены еще в 50-60-х годах в работах как отечественных, так и зарубежных авторов и представлены в многочисленных публикациях, в том числе и в современных руководствах по рентгенодиагностике легочных болезней [2, 3, 4, 7, 10, 13, 18]. Врачи фтизиатры и рентгенологи противотуберкулезных учреждений знакомы с этой патологией и все больные с ретенционными бронхиальными кистами туберкулезной этиологии направлялись в клинику либо с уже установленным диагнозом, либо для дифференциации с туберкуломой легкого, а также периферическим раком легкого и проведения хирургической операции.
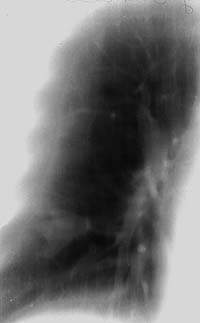 |
| Рисунок 8. Томограмма правого легкого больного Д. 46 лет (срез 9 см). В глубине 9-го сегмента фокусная тень в виде трилистника, располагающаяся по ходу ветвления субсегментарных бронхов, в центральной его части виден кальцинат. Изменения в легком выявлены при флюорографии. Диагноз ретенционной туберкулезной бронхиальной кисты легкого подтвержден операцией |
И наконец, в 12,5% случаев туберкулез субсегментарных бронхов на нашем материале характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступили в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бактериоскопии удавалось обнаружить микобактерии туберкулеза.
При аускультации легких только у некоторых больных прослушивались непостоянные рассеянные сухие хрипы.
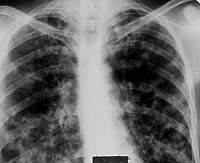 |
| Рисунок 9. Рентгенограмма легких больного Л. 38 лет. Диссеминированное поражение легких с очаговыми образованиями и инфильтрацией интерстиция, видны тени расширенных субсегментарных бронхов. Страдает туберкулезом (очаговым, а затем диссеминированным) 12 лет. При бронхоскопии — диффузный гнойный бронхит преимущественно слизистой субсегментарных и сегментарных бронхов, в материале браш-биопсии МБТ+ и клетки туберкулезной гранулемы |
При рентгенотомографии в отличие от гематогенно-диссеминированного туберкулеза легких двусторонний туберкулез субсегментарных бронхов характеризовался асимметричностью легочного поражения с большим участием нижних отделов легких и резким полиморфизмом изменений. Здесь наряду с очаговыми тенями средних и крупных размеров присутствовали и уплотненные стенки бронхов, и перибронхиальная их инфильтрация при полном отсутствии деструктивных изменений (рис. 9).
Эндоскопия во всех случаях выявляла локальное специфическое поражение слизистой субсегментарных и (или) сегментарных бронхов, причем процесс чаще был односторонним и не всегда соответствовал той стороне, где рентгенограмма выявляла более выраженные изменения в легких.
В 26,3% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения — либо с воспалительно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за параконкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз — за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
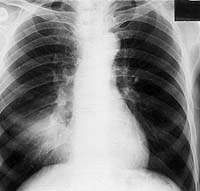 |
| Рисунок 10. Рентгенограмма легких больного П. 67 лет. В нижнем отделе правого легкого гомогенный участок затемнения. Изменения в легких обнаружены при профосмотре. Много лет страдает хроническим бронхитом |
Исключить аденогенное происхождение туберкулеза крупных бронхов у наших больных помогало отсутствие клинико-рентгенологических признаков туморозного или инфильтративного бронхоаденита бронхопульмональной группы лимфатических узлов. Как было доказано на примере прооперированных больных, в 26 случаях при осложненном течении туберкулеза крупных бронхов, несмотря на наличие гиперплазии внутригрудных лимфатических узлов, подтвержденной рентгено-томографическим исследованием, включая компьютерную томографию, гистологическое и бактериологическое исследование лимфоидной ткани выявило наличие туберкулезных бугорков (местами со слиянием) лишь у четырех больных. Причем специфические изменения были столь незначительными, что вряд ли могли явиться источником тяжелого поражения бронхиального дерева, а скорее представляли собой очаги-отсевы. У шести больных с гиперплазией лимфатических узлов гистологически выявлялись кальцинаты без признаков реактивации туберкулеза.
Последнее давало основание предположить, что туберкулезу крупных бронхов в большинстве случаев предшествовал не распознанный своевременно специфический процесс слизистой сегментарных и субсегментарных бронхов.
Отличить воспалительно-ателектатические изменения в легком от инфильтративного туберкулеза помогала рентгенологическая картина в виде объемного уменьшения легкого или его доли, однородный характер затемнения и отсутствие распада, от рака — данные бронхоскопии, свидетельствовавшие о тяжелом специфическом поражении бронхиальной стенки со стенозом просвета бронха, причем у многих с признаками как свежих, так и старых изменений в ней. Но в отдельных случаях только операционная биопсия позволила дифференцировать туберкулез от рака бронха (рис. 10, 11).
Читайте также:


