Дифференциальная диагностика с туберкулезом полости рта
Постановка диагноза туберкулез полости рта базируется на основании жалоб, данных анамнеза заболевания, результатов клинического, цитологического, бактериоскопического исследований. Во время физикального обследования врач-стоматолог выявляет небольшие возвышения на слизистой – бугорки. При пальпации люпомы малоболезненные, желто-красного цвета и мягкоэластической консистенции, быстро увеличиваются в размерах и сливаются между собой, образуя рисунки различной конфигурации. Вскоре на их месте обнаруживают неглубокие болезненные изъязвления с зернистым желто-серым дном и рваными возвышающимися краями.
С помощью бактериоскопического метода у больных туберкулезом полости рта не всегда удается выявить микобактерии. Положительный результат анализа чаще наблюдается при милиарно-язвенной форме заболевания, реже в случае туберкулезной волчанки. Дифференцируют элементы поражения при туберкулезе полости рта с сифилисом,актиномикозом, травматической декубитальной язвой, злокачественным новообразованием. Пациента обследует стоматолог-терапевт. При подозрении на наличие туберкулезной инфекции больного направляют на консультацию к фтизиатру.
Лечение туберкулеза полости рта
Лечение больных с туберкулезом полости рта проводится в специализированном туберкулезном диспансере. Для предотвращения присоединения бактериальной инфекции местно назначают антисептические ванночки. С этой целью используют препараты на основе хлоргексидина биглюконата. Для обезболивания применяют гели или спреи, в состав которых входят местные анестетики: лидокаин, анестезин.
После купирования острых явлений больным с туберкулезом полости рта показано проведение санирующих мероприятий: удаление отложений, лечение кариеса и его осложнений. При раннем обращении пациентов в медицинское учреждение и полноценном противотуберкулезном лечении прогноз в большинстве случаев благоприятный. Позднее выявление туберкулеза полости рта приводит к необратимым изменениям: прогрессирующему разрушению тканей, деформации слизистой.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА КАРИЕСА,ПУЛЬПИТА И ПЕРИОДОНТИТА.
ЛЕКЦИЯ МАРИНЫ ТУЛЕВНЫ.
1.ПОВЕРХНОСТНЫЙ КАРИЕС дифференцируют с гипоплазией.С гипоплазией зубы прорезываются,пятна гипоплазии находятся поверхностях всех зубов.Кроме этого,при гипоплазии поражаются имунные зоны(режущий край,бугры)и вестибулярные поверхности. При гипоплазии поражаются симметричные зубы-зубы,имеющие один период развития(резцы и шестые зубы).Снимаем налет и окрашиваем метиленовой синькой-при кариесе пятно окрашиется(т к есть деминерализация),при гипоплазии нет.При зондировании-кариохное пятно шершавое,пятно гипоплазии гладкое.
2. КАРИЕС ДЕНТИНА.Кариес средних слоев дентина дифференцируем с кариесом глубоких слоев дентина.Жалобы при среднем кариесе-боли от сладкого и холодного.Жалобы при глубоком кариесе-боли от холодного и горячего.При среднем кариесе зондирование болезненно по эмалево-дентинной границе,при глубоком кариесе-по всему дну.
3. СРЕДНИЙ КАРИЕС С ХРОНИЧЕСКИМ ПЕРИОДОНТИТОМ.Если кариозная полость находится на контактных поверхностях и раздражитель(пища)не попадает-то течение бессимптомное и кариес можно спутать с периодонтитом.Общее-наличие кариозной полости.Изменение цвета зуба.Если добавляется положительная перкуссия,то это обострение хронического периодонтита.При периодонтите жалобы на застревание пищи.На R-грамме есть очаги измения в области верхушки корня(по ним ставим диагноз-какой периодонтит).Определение изменения цвета зуба проводим по отношению к соседним зубам.Если при препарировании есть чувствительность-то это кариес.Если нет чувствительности-периодонтит.Если периодонтит-зуб ранее лечился и будет пломба либо остатки ее либо препарированый зуб,если пломба выпала.В корневых каналах материала не будет и причиной возникновения периодонтита стало токсическое действие пломбы или неправильно наложеная прокладка либо ее отсутствие.Также дифференцируем с травматическим периодонтитом-при котором будет завышение пломбы.
ЛЕЧЕБНАЯ ПРОКЛАДКА(на основи гидроокиси кальция) стимулирует образование заместительного дентина в сторону пульповой камеры,может вызвать облитерацию полости зуба и корневых каналов.
_______________________________________________________________________________________________________________________
Дата добавления: 2019-02-22 ; просмотров: 61 ;
Туберкулёз полости рта – это инфекционное заболевание, которое, как и другие разновидности туберкулёза, вызывается микобактериями. Данная патология относится к хроническим. Как правило, характерное туберкулёзу воспаление, задевающее оболочку рта и красную кайму вокруг губ, является вторичным: то есть возникает как последствие или наиболее характерное проявление других форм туберкулёза. Так, например, к ним относятся туберкулезные поражения лимфатических узлов и костей.
Слизистая оболочка ротовой полости – это далеко не самая благоприятная среда для развития и размножения микобактерий, вызывающих туберкулёз. Как правило, попадая в эту среду, микобактерии гибнут. Однако при наличии благоприятных обстоятельств (микротравмы, механические повреждения в ротовой полости, открывающие ворота для инфекции), бактерии проникают внутрь и провоцируют образование туберкулёзной язвы.
Туберкулез полости рта — относительно редкая форма туберкулёза, как правило, диагностируют её только у детей. Это связано с особенностями прорезывания зубов у детей.
У грудного ребенка подобное заболевание может протекать чрезвычайно тяжело и включает в себе генерализацию туберкулёзной инфекции. Вторичная туберкулёзная инфекция начинает развиваться как туберкулёзная волчанка или милиарноязвенный туберкулёз.
Туберкулёз передается воздушно-капельным путем. Инкубационный период длится от восьми до тридцати дней, а после этого начинается формирование неровной, размытой язвы, обладающей выраженной болезненностью. Через несколько дней она начинает постепенно увеличиваться. Вместе с этим набухают прилегающие лимфоузлы. Другие признаки воспаления еще отсутствуют
Классификация разновидностей туберкулеза ротовой полости
Туберкулез ротовой полости – это заболевание, которое появляется и развивается преимущественно у пациентов со сниженным иммунитетом. Заболевание вызывается палочкой Коха. Очаг воспаления, расположенный в ротовой полости пациентов, в большинстве случаев является вторичным. Развивается он как итог распространения инфекции из основного очага, а распространяется через кровеносную или лимфатическую системы. В случае, когда пациент поражен легочной формой туберкулеза, инфекция распространяется на полость рта вследствие проникновения содержащихся в мокроте микобактерий.
Выделяют четыре формы туберкулёза ротовой полости. Среди них:
- Первичный туберкулёз ротовой полости. Передающийся респираторным или фекально-оральным путём, данный недуг практически никогда не встречается у взрослых. В основном пациенты с этим диагнозом – дети грудного возраста.
- Туберкулёзная волчанка. Именно волчаночная форма туберкулеза ротовой полости встречается в практике стоматологов чаще всего. Эрозивные элементы локализуются на слизистой оболочке дёсен. В случае, когда лечение не было начато вовремя, эти новообразования могут перейти в злокачественную форму.
- Милиарно-язвенная форма. Эта форма обычно развивается у пациентов, которые уже были ослаблены туберкулёзом. Вместе с кашлем у них выделяется мокрота, являющаяся источником провоцирующих туберкулез ротовой полости бактерий. Очаги поражения – на нёбе и языке, в редких случаях – в области маргинальных десен или со стороны щеки.
- Скрофулодерма. Данная форма заболевания диагностируется в большинстве случаев у детей. Клинические признаки скрофулодермы несколько отличаются от признаков других форм туберкулеза ротовой полости. На первых этапах – появлением не бугорка, а узелка довольно крупного по размерам. После того, как происходит его размягчение и некроз, наступает этап образования свищевых ходов. Процесс заживления поверхности образовавшихся язвочек происходит достаточно долго, а после него образуются характерные бахромчатые рубцы.
Диагностика
Первичный туберкулёз ротовой полости диагностируется еще при внешнем осмотре. Так, ему свойственно наличие рваных ранок и язв в углах рта с желтыми, серыми и синеватыми наслоениями. Участки с язвами имеют тенденцию к постепенному увеличению.
В то же самое время начинают увеличиваться лимфоузлы.
Диагностика проводится на основе собранного анамнеза, а также с применением гистологических и бактериоскопических исследований. На слизистой оболочке во время обследования обнаруживаются плотные болезненные бугры или язвы – в зависимости от тяжести состояния.
Наличествует незначительное воспаление. Между лимфоузлами и окружающей их поверхностью начинается процесс образования спаек.
Лечение туберкулеза полости рта
Лечение данной формы, как и всех остальных, проводится в специализированных учреждениях – туберкулёзных диспансерах. В первую очередь производится лечение основного заболевания. Для того, чтобы бактериальная инфекция не распространялась дальше, назначаются ванночки с антисептиком
После того, как острое состояние купировано, необходимо позаботиться о своевременной и качественной санации ротовой полости. Важно своевременно обратиться к специалисту при первых симптомах: запущенный туберкулез ротовой полости приводит к тяжелым последствиям для здоровья пациента.
Данная страница носит информационно-справочный характер и не является публичной офертой.
Туберкулез полости рта – хроническое инфекционное заболевание, возбудителем которого является палочка Коха. Пациенты жалуются на ухудшение общего состояния, повышение температуры, вялость. Местно выявляют бугорки, в центральной части которых возникает болезненная неглубокая язвенная поверхность с неровными краями и желтым зернистым дном. Диагностика туберкулеза полости рта включает сбор жалоб, составление анамнеза заболевания, клинический осмотр, цитологическое и бактериоскопическое исследования. Лечение больных с туберкулезом полости рта проводится в туберкулезном диспансере.
МКБ-10
Общие сведения
Туберкулез полости рта – специфическое инфекционное заболевание, развивающееся на фоне сниженной резистентности при внедрении в организм микобактерий туберкулеза. Туберкулезную волчанку относят к наиболее часто диагностируемой форме туберкулеза полости рта. Ее выявляют у 18-35% больных. Как правило, при туберкулезной волчанке возникают сочетанные поражения слизистой, кожи околоротовой зоны, а также губ. Милиарно-язвенный туберкулез полости рта диагностируют у 1% пациентов. В остальных случаях обнаруживают первичный туберкулез полости рта и скрофулодерму.
Заболевание чаще обнаруживают у представителей мужского пола. Снижение сопротивляемости организма способствует активизации условно-патогенной микрофлоры полости рта, в результате чего нередко возникает дополнительное бактериальное инфицирование язвенной поверхности. В 10% случаев туберкулезные изъязвления малигнизируются.

Причины
Туберкулез полости рта возникает на фоне подавленного иммунного статуса. Возбудителем заболевания является палочка Коха. Как правило, очаги поражения слизистой имеют вторичную природу, так как развиваются в результате распространения инфекционных агентов и их токсинов из основных открытых фокусов воспаления по сети кровеносных или лимфатических сосудов. Также при легочной форме туберкулеза инфицирование слизистой полости рта может возникнуть вследствие проникновения микобактерий, находящихся в мокроте. Туберкулез полости рта диагностируют редко, так как в ротовой полости палочки Коха быстро погибают.
Классификация
Различают четыре основные формы туберкулеза полости рта:
- Первичный туберкулез полости рта. Во взрослом возрасте встречается редко. Чаще заболевание диагностируют у детей. Основные пути инфицирования – респираторный, фекально-оральный.
- Туберкулезная волчанка. В стоматологии волчаночную форму туберкулеза полости рта выявляют наиболее часто. Люпозно-эрозивные элементы поражения локализуются преимущественно на деснах. Туберкулезная волчанка склонна к хронизации. Зафиксированы случаи озлокачествления длительно незаживающих изъязвлений.
- Милиарно-язвенный туберкулез полости рта. Возникает у ослабленных туберкулезом больных. Микобактерии, выделяясь с мокротой во время кашля, проникают вглубь слизистой в местах ее повреждений. Чаще поражаются небо и язык, реже очаги милиарно-язвенного туберкулеза полости рта диагностируют в зоне маргинальной десны, в области щек.
- Скрофулодерма. Заболевание встречается преимущественно в детском возрасте. Клиника имеет некоторые отличия от других форм туберкулеза полости рта. Сначала возникает не бугорок, а узел достаточно крупных размеров, после размягчения и некроза которого образуются свищевые ходы. Заживление язвенной поверхности происходит с формированием характерных бахромчатых рубцов.
Симптомы туберкулеза полости рта
При первичном туберкулезе полости рта выявляют болезненные язвы с рваными краями и уплотненным основанием, покрытые желто-серыми наслоениями. Со временем участок изъязвления увеличивается. Одновременно с этим увеличиваются и спаиваются в единый конгломерат лимфоузлы. Часто наблюдается гнойный лимфаденит. Первичными элементами поражения у пациентов с туберкулезной волчанкой являются бугорки – безболезненные образования мягкоэластической консистенции диаметром до 3 мм красного цвета. Люпомы увеличиваются в размерах и сливаются между собой, образуя обширные очаги поражения.
После бугорковой стадии волчаночная форма туберкулеза полости рта переходит в язвенную фазу, для которой характерно появление участков изъязвлений. Язвы болезненные, с рваными возвышающимися краями и уплотненным дном серо-желтого цвета. Иногда язвенные поверхности могут быть покрыты кровоточащей грануляционной тканью. Во время 4 фазы туберкулеза полости рта наблюдается рубцевание изъязвлений. Возможно повторное образование бугорков вокруг рубцов, что в дальнейшем приводит к формированию грубой фиброзной ткани, деформирующей слизистую.
При милиарно-язвенном туберкулезе полости рта сначала образуются мелкие люпомы, которые очень быстро распадаются, в результате чего возникают обширные язвенные поверхности. Изъязвления болезненные, неглубокие, с рваными краями. Основание язвы неровное, часто покрыто грануляциями. Вокруг очага поражения образуются микроабсцессы. Присутствует незначительная гиперемия и отечность окружающих тканей. Чаще всего изъязвления локализуются на щеках и небе. Щелевидные язвы выявляют на границе перехода неподвижной слизистой в подвижную, а также на языке. Лимфоузлы при милиарно-язвенной форме туберкулеза полости рта болезненны, спаяны, увеличены.
При скрофулодерме обнаруживаются узлы больших размеров. Со временем узлы распадаются, в результате чего образуются свищи и обширные язвенные поверхности. Рубцевание происходит с формированием грубой фиброзной ткани.
Диагностика
Постановка диагноза туберкулез полости рта базируется на основании жалоб, данных анамнеза заболевания, результатов клинического, цитологического, бактериоскопического исследований. Во время физикального обследования врач-стоматолог выявляет небольшие возвышения на слизистой – бугорки. При пальпации люпомы малоболезненные, желто-красного цвета и мягкоэластической консистенции, быстро увеличиваются в размерах и сливаются между собой, образуя рисунки различной конфигурации. Вскоре на их месте обнаруживают неглубокие болезненные изъязвления с зернистым желто-серым дном и рваными возвышающимися краями.
С помощью бактериоскопического метода у больных туберкулезом полости рта не всегда удается выявить микобактерии. Положительный результат анализа чаще наблюдается при милиарно-язвенной форме заболевания, реже в случае туберкулезной волчанки. Методом выбора для подтверждения туберкулезной этиологии поражения служит иммуннологическое обследование с помощью тестов T-SPOT или QuantiFERON.
Дифференцируют элементы поражения при туберкулезе полости рта с сифилисом, актиномикозом, травматической декубитальной язвой, злокачественным новообразованием. Пациента обследует стоматолог-терапевт. При подозрении на наличие туберкулезной инфекции больного направляют на консультацию к фтизиатру.
Лечение туберкулеза полости рта
Лечение больных с туберкулезом полости рта проводится в специализированном туберкулезном диспансере. Для предотвращения присоединения бактериальной инфекции местно назначают антисептические ванночки. С этой целью используют препараты на основе хлоргексидина биглюконата. Для обезболивания применяют гели или спреи, в состав которых входят местные анестетики: лидокаин, анестезин.
После купирования острых явлений больным с туберкулезом полости рта показано проведение санирующих мероприятий: удаление отложений, лечение кариеса и его осложнений. При раннем обращении пациентов в медицинское учреждение и полноценном противотуберкулезном лечении прогноз в большинстве случаев благоприятный. Позднее выявление туберкулеза полости рта приводит к необратимым изменениям: прогрессирующему разрушению тканей, деформации слизистой.
• Туберкулез — хроническое инфекционное заболевание, возбудителем которого является микобактерия туберкулеза (палочка Коха).
Туберкулезное поражение слизистой оболочки рта и красной каймы губ обычно является вторичным и возникает при наличии туберкулезного процесса в легких, лимфатических узлах или костях. Микобактерии туберкулеза попадают на слизистую оболочку рта чаще всего гематогенным или лимфогенным путем из первичного туберкулезного очага. Слизистая оболочка рта, благодаря выраженной резистентности, является неблагоприятной средой для размножения микобактерий туберкулеза. Как правило, они быстро гибнут на ее поверхности. Первичный туберкулез в полости рта взрослых людей практически не встречается, крайне редко бывает у маленьких детей.
На слизистой оболочке рта и красной каймы губ вторичная туберкулезная инфекция проявляется обычно в виде туберкулезной волчанки и милиарно-язвенного туберкулеза. Крайне редко может наблюдаться скрофулодерма (колликвативный туберкулез).
ОБЫКНОВЕННАЯ ВОЛЧАНКА (lupus vulgaris, туберкулезная волчанка). Это наиболее часто встречающееся заболевание среди туберкулезных поражений слизистой оболочки рта и красной каймы губ. При туберкулезной волчанке поражение слизистой оболочки рта, как правило, сочетается с поражением кожи. Излюбленной локализацией туберкулезной волчанки является кожа лица, которая поражается примерно у 75 % больных. Очень часто поражается красная кайма верхней губы в результате распространения процесса с кожи носа. В последующем в процесс часто вовлекается и слизистая оболочка рта. Иногда встречается изолированное поражение только красной каймы верхней губы. Избирательное же поражение только слизистой оболочки рта встречается редко. Волчаночный процесс может поражать любой участок слизистой оболочки рта или красной каймы губ, но наиболее типичная его локализация на слизистой оболочке верхней губы, альвеолярного отростка верхней челюсти в области фронтальных зубов, твердом и мягком небе. Первичным элементом этой формы туберкулеза является бугорок или люпома, представляющее собой ограниченное, вначале плоское, безболезненное образование величиной с булавочную головку (диаметр 1–3 мм), мягкой консистенции, красного или желтовато-красного цвета.
Бугорки склонны к периферическому росту и слиянию с соседними элементами, что приводит к образованию различных размеров и очертаний бляшек, в которых различаются отдельные бугорки. Центр бляшки довольно легко разрушается, превращаясь в язву с мягкими, изъеденными краями. Язва поверхностная, малоболезненная, дно покрыто желтоватым или желтовато-красным налетом, при наличии разрастающихся грануляций — напоминающее малину. Характерными для туберкулезной волчанки являются симптом яблочного желе и проба с зондом. При надавливании на люпому предметным стеклом исчезает красная окраска, обусловленная перифокальным расширением сосудов, и становятся видимыми первичные элементы люпомы — желтовато-бурого или восковидного цвета узелки, напоминающие по цвету яблочное желе (симптом яблочного желе). Если на люпому надавить пуговчатым зондом, то он легко проваливается (симптом Поспелова), что объясняется главным образом разрушением эластических и коллагеновых волокон в бугорке.
При локализации процесса на слизистой оболочке альвеолярного отростка костная ткань межзубных перегородок разрушается, зубы становятся подвижными и выпадают. На красной кайме губ язвы покрываются кровянисто-гнойными корками. При этом пораженная губа сильно отекает, увеличивается в размерах, на ней возникают болезненные трещины. После разрешения процесса остается рубец. Если процесс протекал без изъязвления, образуется гладкий атрофический рубец. В местах изъязвлений рубцы плотные, грубые, спаивают слизистую оболочку с подлежащими тканями. Характерно повторное образование люпом на рубце. Локализация очага волчанки на губе впоследствии приводит к ее деформации, в результате чего затрудняется прием пищи, искажается речь. При поражении обеих губ может развиться микростома.
Течение туберкулезной волчанки хроническое. Без лечения процесс может продолжаться неопределенно долго, ка рубцах возникают свежие бугорки. Регионарные лимфатические узлы увеличиваются и уплотняются. Туберкулезная волчанка может осложняться рожистым воспалением, кандидозом. Озлокачествление волчаночных язв на слизистой оболочке рта возникает в 1 — 10 % случаев (люпус-карцинома).
Диагностика. В типичных случаях диагностика туберкулезной волчанки не представляет трудностей. Реакция Манту в большинстве случаев положительна. В отделяемом из язв, как правило, микобактерии туберкулеза не обнаруживаются.
Гистологически в сетчатом слое соединительной ткани определяется бугорок, состоящий из гигантских клеток Пирогова — Лангханса, плазматических, эпителиоидных клеток, окруженных валом из лимфоцитов. Казеозный некроз отсутствует или слабо выражен. Эластические и коллагеновые волокна в зоне специфического инфильтрата разрушены. В области инфильтрата и вокруг него большое количество расширенных кровеносных сосудов, в том числе и новообразованных.
Дифференциальная диагностика. Туберкулезную волчанку дифференцируют от бугорков, возникающих при третичном сифилисе. Сифилитические бугорки более крупные, чем при туберкулезной волчанке, они отличаются большей плотностью. Края язв при сифилисе ровные, плотные, а при туберкулезной волчанке — мягкие, изъеденные. В отличие от волчанки, сифилитические высыпания повторно на рубцах не возникают. Симптом проваливающегося зонда и яблочного желе при сифилисе отсутствует.

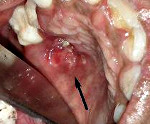
Рис. 11.21. Туберкулезная язва. Язва с неровными, отечными краями.
МИЛИАРНО-ЯЗВЕННЫЙ ТУБЕРКУЛЕЗ (tuberculosis miliaris ulcerosa); Милиарно-язвенный туберкулез слизистой оболочки рта встречается редко. Возникает у больных, страдающих тяжелыми формами туберкулеза легких или гортани, сопровождающихся выделением большого количества микобактерий туберкулеза с мокротой. Вследствие снижения резистентности организма у таких больных возбудитель туберкулеза легко внедряется в слизистую оболочку и беспрепятственно размножается, вызывая язвенные процессы. Поражаются главным образом постоянно травмируемые участки слизистой оболочки щек, по линии смыкания зубов. спинка и боковые поверхности языка, мягкое небо, дно полости рта. Обычно образуется 1–3 язвы. На месте внедрения микобактерий туберкулеза появляются бугорки величиной с булавочную головку серовато-красного цвета, которые очень быстро превращаются в микроабсцессы и вскрываются с образованием мелких, очень болезненных, поверхностных язвочек. Постепенно увеличиваясь по периферии, язва часто сливается с аналогичными, рядом расположенными язвами, достигая иногда 2–3 см в диаметре (рис. 11.21). Такие язвы обычно неглубокие, имеют неправильную форму; подрытые, изъеденные края, резко болезненны. Дно язвы покрыто желтовато-серым налетом с незначительным гнойным отделяемым, легко кровоточит, имеет зернистый вид за счет нераспавшихся бугорков. На дне и вокруг язв обнаруживаются мелкие желтоватые пятна (мелкие абсцессы) — так называемые зерна Треля. Воспалительные явления вокруг язв выражены незначительно. Регионарные лимфатические узлы вначале могут не пальпироваться, в дальнейшем становятся увеличенными, уплотненными, болезненными. При длительном существовании язвы и вторичном ее инфицировании может наблюдаться уплотнение краев и дна. На языке или по переходной складке язвы могут принимать вид глубоких, болезненных трещин. При локализации язвы на деснах, помимо поражения мягких тканей, может произойти разрушение периодонта и кости, следствием чего может быть подвижность и выпадение зубов.

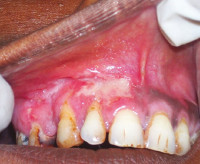
Рис. 11.22. Соскоб с туберкулезной язвы.
1 — нейтрофильные лейкоциты в стадии глубокого распада; 2 — лимфоциты; 3 — гигантская клетка Пирогова — Лангханса Микрофотография. х 500
Общее состояние больных резко страдает: наблюдается исхудание, повышенная потливость, одышка, повышение температуры тела, гиперсаливация. Отмечаются изменения в лейкоцитарной формуле, повышена СОЭ. В соскобах с язв при цитологическом исследовании выявляют гигантские клетки Пирогова — Лангханса (рис. 11.22) и эпителиоидные клетки. При бактериоскопическом исследовании обнаруживаются бациллы Коха (окраска по Цилю — Нильсену).
Дифференциальная диагностика. Проводится с гуммозной язвой, которая в отличие от милиарно-язвенного туберкулеза безболезненна, имеет кратерообразную форму с плотными валикообразными краями.
Туберкулезную язву следует также дифференцировать от язвенно-некротического стоматита Венсана, травматической, трофической и раковой язвы. Решающими в постановке диагноза являются результаты цитологического и бактериоскопического исследования.
Лечение. Поскольку туберкулезное поражение слизистой оболочки рта служит проявлением общей туберкулезной инфекции, то общее лечение больных проводят в специализированных противотуберкулезных диспансерах. Местное лечение направлено на устранение травмирующих факторов, лечение твердых тканей зубов и пародонта. Применяется также обработка слизистой оболочки рта антисептическими и обезболивающими препаратами в виде ротовых ванночек и аппликаций.
Аннотация научной статьи по клинической медицине, автор научной работы — Радышевская Т.Н., Старикова И.В., Попкова Н.Л., Барканова О.Н., Гагарина С.Г.
Высокая распространенность туберкулеза среди населения РФ определяет актуальность сведений о своевременной диагностики и лечении данной патологии. Описаны клинические проявления туберкулеза в полости рта в зависимости от формы, современные методы диагностики и дифференциальной диагностики заболевания, а также подходы к консервативному лечению специфического поражения слизистой оболочки полости рта.
Похожие темы научных работ по клинической медицине , автор научной работы — Радышевская Т.Н., Старикова И.В., Попкова Н.Л., Барканова О.Н., Гагарина С.Г.
TUBERCULOSIS OF ORAL MUCOSA
High prevalence of tuberculosis among the Russian Federation population highlights the significance of the information about up-to-date diagnostics and treatment of this pathology. The major clinical manifestations of oral tuberculosis depending on its type, modern approaches to diagnostics and differential diagnostics of the disease as well as the approaches to non-surgical treatment of specific lesions of oral mucosa were described.
Т. Н. Радышевская, И. В. Старикова, Н. Л. Попкова, О. Н. Барканова, С. Г. Гагарина, А. А. Калуженина
Волгоградский государственный медицинский университет, кафедра терапевтической стоматологии, кафедра фтизиопульмонологии
ТУБЕРКУЛЕЗ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА
УДК 616.314 - 002.5
Высокая распространенность туберкулеза среди населения РФ определяет актуальность сведений о своевременной диагностики и лечении данной патологии. Описаны клинические проявления туберкулеза в полости рта в зависимости от формы, современные методы диагностики и дифференциальной диагностики заболевания, а также подходы к консервативному лечению специфического поражения слизистой оболочки полости рта.
Ключевые слова: туберкулез полости рта, диагностика туберкулеза, лечение туберкулеза.
T. N. Radyshevskaya, I. V. Starikova, N. L. Popkova, O. N. Barkanova, S. G. Gagarina, A. A. Kaluzhenina
TUBERCULOSIS OF ORAL MUCOSA
High prevalence of tuberculosis among the Russian Federation population highlights the significance of the information about up-to-date diagnostics and treatment of this pathology. The major clinical manifestations of oral tuberculosis depending on its type, modern approaches to diagnostics and differential diagnostics of the disease as well as the approaches to non-surgical treatment of specific lesions of oral mucosa were described.
Key words: oral tuberculosis, tuberculosis diagnostics, treatment of tuberculosis.
По данным министерства здравоохранения РФ, заболеваемость туберкулезом в России в 2013 г. составляла 63 случая на 100 тыс. человек, а смертность - чуть более 11 случаев на 100 тыс. россиян. Превышение среднего по стране показателя заболеваемости туберкулезом (от 80 до 206 случаев на 100 тыс. населения) зарегистрировано во всех субъектах Дальневосточного и Сибирского федеральных округов, а также в Волгоградской, Астраханской и некоторых других областях. Мужчины во всех регионах болеют туберкулезом в 3,2 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2,5 раза выше, чем женщин. Наиболее пораженными являются лица в возрасте 20-29 и 30-39 лет. При этом среди постоянного населения отмечается рост показателя заболеваемости туберкулезом, сочетанным с ВИЧ-инфекцией (2009 г. - 4,4; 2011 г. - 5,6; 2012 г. - 5,9 на 100 тыс. населения) [9, 10].
Туберкулез является второй по значимости причиной смерти от какого-либо одного инфекционного агента, уступая лишь ВИЧ/СПИДу.
В 2013 г. 9 млн человек заболели туберкулезом и 1,5 млн человек умерли от этой болезни. Проблемой остается эпидемиологическая ситуация по туберкулезу в учреждениях пенитенциарной системы. Сегодня в учреждениях ФСИН содержится 35 тыс. больных туберкулезом. Ежегодно более 4 тыс. больных туберкулезом выявляется на уровне следственных изоляторов. По оценкам 2013 г., у 480 тыс. людей в мире развился туберкулез с множественной лекарственной устойчивостью. Число людей, ежегодно заболевающих туберкулезом, уменьшается, хоть и очень медленно. За период с 1990 по 2013 гг. смертность от туберкулеза снизилась на 45 % [9, 10].
Возбудителем туберкулеза является бактерия (Mycobacterium tuberculosis), которая чаще все го поражает легкие и передается воздушно-капельным путем [2]. Около одной трети населения мира имеют латентный туберкулез. Риск того, что люди, инфицированные бактериями ту беркулезом, заболеют им на протяжении своей
жизни, составляет 10 %. Однако люди с ослабленной иммунной системой подвергаются гораздо более высокому риску заболевания.
Специфическое поражение слизистой оболочки полости рта относится к редко встречающейся форме туберкулеза. В связи с тем, что в последние годы значительно увеличился приток мигрантов, знание особенностей течения данного поражения имеет диагностическую ценность при оказании стоматологической помощи больным туберкулезом легких. Мигранты, вынужденные переселенцы и беженцы представляют собой группу лиц с повышенным риском заболеваемости туберкулезом. Этому способствует низкий уровень жизни, несоблюдение санитарно-гигиенических норм, стрессовые ситуации, снижение белкового питания. Войны и военные конфликты, экономический кризис, отсутствие нормального жилья, плохие условия быта и труда в заболеваемости туберкулезом имеют первостепенное значение. Велика также отрицательная роль недостаточного или вегетарианского питания, низкого уровня образования, культуры и санитарной грамотности. Мигранты и беженцы статистически достоверно увеличивают число больных с остротекущими и быстропрогрессирующими формами туберкулеза, такими как казеозная пневмония, а также с хроническими деструктивными формами - диссеминированным и фиброз-но-кавернозным туберкулезом легких. При этом наиболее опасен тесный семейный или производственный контакт с людьми, выделяющими при кашле с мокротой микобактерии туберкулеза [8].
Слизистая оболочка рта, благодаря явлениям колонизационной резистентности, является неблагоприятной средой для размножения микобактерии туберкулеза. Как правило, они быстро погибают, но при наличии повреждений слизистых полости рта микобактерии могут вызывать язвенные поражения. Туберкулезные поражения слизистой оболочки рта могут наблюдаться у 1 % взрослых больных туберкулезом органов дыхания. Первичный туберкулез (первичный туберкулезный комплекс) практически в полости рта взрослых людей не развивается. Вторичный туберкулез слизистой оболочки рта как следствие туберкулеза легких или кожи встречается главным образом в двух формах - туберкулезной волчанки и милиарно-язвенного туберкулеза. Чрезвычайно редко наблюдается колликвативный туберкулез (скрофулодерма) [3, 5].
Основными клинико-морфологическими формами туберкулеза слизистой оболочки рта являются инфильтративная и язвенная. Цвет туберкулезного инфильтрата варьирует от ярко-красного при острых формах с преимущественно экссудативным компонентом воспаления,
до бледно-серого при наличии фиброзных наслоений. Туберкулезные язвы имеют вид небольших трещин, скрывающихся иногда в складках слизистой оболочки рта, или обширных изъязвлений, сопровождающихся отеками с высыпанием м илиарных (мелкоочаговых) узелков серовато-желтого цвета. Болевой симптом при различных формах туберкулезного поражения полости рта не очень выражен, зависит от локализации процесса и возникает как самостоятельное явление или при приеме пищи.
Патологический процесс поражает слизистую оболочку полости рта, десны, щеки, твердое и мягкое нёбо, язык, красную кайму губ.
Симптомы туберкулеза полости рта различны в зависимости от остроты, характера, формы и локализации процесса. Клинически они характеризуются рядом общих функциональных расстройств организма, свойственных туберкулезной интоксикации, и локальной симптоматикой, включающей в себя проявления легочного поражения и непосредственно картину туберкулеза слизистой оболочки рта. В острой стадии возможно присоединение неспецифического воспаления вызванного грибами рода Candida, также к осложнениям туберкулезной волчанки относятся рожистое поражение. Нечасто, в 1-10 % случаев, встречаются язвы, которые перерождаются в люпус-карциномы.
Наиболее частая локализация туберкулезной волчанки в полости рта - верхняя губа, десна и альвеолярный отросток верхней челюсти в области фронтальных зубов, твердое и мягкое нёбо. Первичный элемент поражения -специфический туберкулезный бугорок (люпома), мягкий, красного или желто-красного цвета, диаметром 1-3 мм. Бугорки располагаются группами. Они растут по периферии очага, а в центре его легко разрушаются, приводя к появлению язв с мягкими малоболезненными отечными краями. Весь очаг поражения имеет вид поверхностной язвы, покрытой ярко-красными или желто-красными чистыми или с желтоватым налетом легко кровоточащими папилломатоз-ными разрастаниями, напоминающими малину. Костная ткань межзубных перегородок разрушается, зубы становятся подвижными и выпадают. Пораженная губа сильно отекает, увеличивается в размере, покрывается обильными кровянисто-гнойными корками, после удаления которых обнажаются язвы. Возникают болезненные трещины на губах.
Характерны для туберкулезной волчанки симптом яблочного желе и проба с зондом. При надавливании предметным стеклом на кожу или красную кайму губ пораженная ткань бледнеет, становятся видимыми люпомы в виде желтовато-коричневых узелков, похожих по цвету на яблочное желе (симптом яблочного желе).
При надавливании пуговчатый зонд легко проваливается в люпому (проба с зондом, феномен Поспелова).
Общее состояние больных резко изменяется: наблюдаются исхудание, повышенная потливость, одышка, повышение температуры тела, гиперсаливация. Регионарные лимфатические узлы увеличиваются и уплотняются. Реакция Пирке в большинстве случаев положительна. В язвах бациллы Коха обнаруживаются очень редко, даже при многократных исследованиях.
У больных с длительно текущим волчаноч-ным процессом развиваются на месте поражения гладкие блестящие рубцы. При локализации на губе они сильно ее деформируют, что приводит к затруднению приема пищи, искажению речи. Без лечения процесс длится неопределенно долго, на рубцах могут возникнуть свежие бугорки. Очаги волчанки в полости рта нередко осложняются вторичной инфекцией (кокки, грибы Candida). Озлокачествление вол-чаночных язв при локализации в полости рта или на губах возникает в 1-10 % случаев.
На слизистой оболочке рта милиарно-язвенный туберкулез развивается вторично в результате аутоинокуляции бацилл Коха из открытых очагов инфекции, чаще всего из легких при тяжелом прогрессирующем течении процесса. Реактивность к возбудителю у таких лиц понижена. Микобактерии туберкулеза, выделяясь, в значительном количестве с мокротой, внедряются в слизистую оболочку в местах травм, развиваются типичные туберкулезные бугорки, после распада которых в центре очага образуется язва. Типичная локализация язв -слизистая оболочка щек по линии смыкания зубов, спинка и боковые поверхности языка, мягкое небо. Количество язв обычно от одной до трех.
Язва обычно неглубокая, с неровными подрытыми мягкими краями, болезненная. Дно ее и края имеют зернистое строение за счет нераспавшихся бугорков, покрыты желтовато-серым налетом. Окружающие ткани отечны, вокруг язвы иногда можно обнаружить мелкие абсцессы - так называемые зерна Треля. При длительном существовании язвы и вторичном инфицировании края и дно ее уплотняются. На языке или переходной складке язвы могут принимать щелевидную форму, когда дно язвы шире входного отверстия. Регионарные лимфатические узлы вначале могут не прощупываться, в дальнейшем пальпируются увеличенные, эластически плотные, болезненные.
Колликвативный туберкулез, или скрофулодерма, на слизистой оболочке полости рта встречается крайне редко, в основном у детей. Характерно образование узлов в глубоких слоях слизистой, спаянных с кожей или слизистой оболочкой, без выраженной воспалительной
реакции. Узлы постепенно увеличиваются, размягчаются и вскрываются. Образуются слабоболезненные язвы неправильной формы с подрытыми краями. Дно язв покрыто вялыми грануляциями и серовато-желтым налетом. После заживления язв образуются втянутые, обезображивающие рубцы.
К сожалению, больные, страдающие даже тяжелыми формами туберкулеза легких, иногда не знают о своем заболевании. Возникновение язв на слизистой оболочке полости рта приводит их к стоматологу. В подобных случаях главная задача стоматолога - поставить или предположить правильный диагноз и без промедления направить больного на обследование и лечение к фтизиатру.
Воспалительные изменения, выявленные при осмотре полости рта, дифференцируют от язвенно-некротического стоматита Венсана, травматической, трофической и раковой язв. Туберкулезную волчанку дифференцируют от бугорков, возникающих при третичном сифилисе. Сифилитические бугорки более крупные, отличаются большей плотностью. Края язв при сифилисе ровные, плотные, а при туберкулезной волчанке - мягкие, изъеденные. В отли-ч ие от волчанки сифилитические высыпания повторно на рубцах не возникают. Симптом проваливающегося зонда и яблочного желе при сифилисе отсутствует. Изменения по типу скрофулодермы на слизистой оболочке рта дифференцируют от сифилитической гуммы или актиномикоза. Сифилитические гуммы отличаются от узлов при туберкулезе большей плотностью, быстрым вскрытием с образованием кратерообразных язв с инфильтрированными краями. После заживления сифилитических язв образуются втянутые звездчатые рубцы. Окончательным подтверждением сифилитического происхождения процесса являются положительные РИФ и РИБТ. При актиномикозе узлы в слизистой оболочке рта и коже очень плотные, после их размягчения образуются свищи, а не язвы. В отделяемом из свищей обнаруживаются друзы лучистого гриба [7].
При подозрении на изменения специфической этиологии показано троекратное микроскопическое исследование гнойного отделяемого язвы или мазка-отпечатка язвы с окраской по Цилю-Нельсену для обнаружения кислотоустойчивых бактерий. Культуральное исследование позволяет определить видовую принадлежность микобактерий (M. tuberculosis, M. bovis и M. africanum). Наиболее часто, около 90 % случаев, отмечается выделение M. tuberculosis. M. bovis выявляют реже, всего в 10-15 % случаев. Выделение МБТ бычьего вида наблюдается у жителей сельской местности при алиментарном пути заражения [6].
Выполняется диагностическая биопсия края язвы для гистологического и бактериологического исследования. При изучении биоптатов
слизистой оболочки для подтверждения туберкулезной этиологии необходимо обнаружение клеток Пирогова-Лангханса. Также используется полимеразная цепная реакция (ПЦР) для выявления ДНК МБТ. Решающими в постановке диагноза являются результаты цитологического и бактериоскопического исследований [4].
Очень часто, микобактериозы по морфологическим и клиническим признакам сходны с туберкулезом.
Общий анализ крови: характерны неспецифические изменения: снижение уровня гемоглобина (анемия) и лейкоцитов (лейкопения).
Микробиологическая диагностика: выявление микобактерий туберкулеза в мокроте (проводится троекратно); исследование промывных вод бронхов; исследование плевральной жидкости; бронхоскопия с биопсией ткани бронха; биопсия плевры, легкого.
Генетические методы: наиболее распространенным и информативным методом является метод ПЦР - полимеразной цепной реакции. Он основан на обнаружении в исследуемом материале фрагментов генетического материала (ДНК) бактерий.
Рентгенологические методы: флюорография, рентгенография, рентгеноскопия, томография. У детей основная диагностика при подозрении на туберкулез - периодическое проведение туберкулиновых проб [4, 6].
Туберкулезное поражение слизистой оболочки рта служит проявлением общей туберкулезной инфекции, поэтому общее лечение больных проводят в специализированных противотуберкулезных диспансерах.
Стоматологическая помощь оказывается больным туберкулезом органов дыхания при строгом соблюдении мер санитарно-противо-эпидемического режима.
Осмотр полости рта у больных активной формой туберкулеза и оказание им плановой стоматологической помощи проводят по направлению врача-фтизиатра после проведения основного курса этиотропной терапии. Плановую помощь оказывают не ранее 2-4 месяцев от начала лечения, после прекращения выделения М. tuberculosis с мокротой.
В связи со сниженной резистентностью организма у больных активной формой туберкулеза легких, проявляющейся увеличением накопления мягкого зубного налета и тяжести воспаления в тканях пародонта, стоматологическое лечение начинают с полноценной гигиены полости рта, ее санации, противовоспалительной терапии пародонтита, периодонтита, кариеса и профилактических антибактериальных мероприятий.
У больных туберкулезом легких в рамках комплексной терапии по согласованию с фтизиатром и пациентом проводят эндодонтическое лечение зубов с хроническим апикальным периодонтитом при хорошо проходимых корневых каналах. Местное лечение направлено на устранение травмирующих факторов, лечение твердых тканей зубов и пародонта. Применяется также обработка слизистой оболочки рта антисептическими и обезболивающими препаратами в виде ротовых ванночек и аппликаций [1].
Противопоказаниями к проведению консервативного лечения являются: хронический паро-донтит с наличием II-III степеней подвижности зуба и выраженной атрофии десны; значительные деструктивные изменения в периодонте и прилежащей костной ткани (радикулярные кисты и кистогранулемы); туберкулезные и другие язвенно-некротические процессы в области пораженного зуба.
1. Банченко Г. В., Флейшер Г. М., Сиворов К. А. и др. // Медицинский алфавит. - 2012. - Т. 1, № 1. -С. 38-44.
2. Борисов С. Е., Мишин В. Ю., Аксенова В. А. // Проблемы туберкулеза и болезни легких. - 2007. -№ 11. - С. 47-63.
3. Ермакова Л. Г., Павленко С. Г. // Туберкулез, легочные болезни, ВИЧ-инфекция. - 2010. - № 3 (3). -С. 30-37.
4. Красильников И. В., Кисличкин Н. Н., Зазим-ко Л. А. // Эффективность методов решения и выявления туберкулеза. Проблемы и пути решения: матер. науч.-практ. конф. - Владивосток, 2013. - С. 41-43.
5. Левашов Ю. Н., Репин Ю. М. Руководство по легочному и внелегочному туберкулезу. - СПб.: ЭЛБИ-СПб. - 2006. - С. 14-15.
6. Литвинов В. И., Мороз A. M. Лабораторная диагностика туберкулеза. - М.:МНПЦБТ, 2001. - 175 с.
7. Михальченко В. Ф., Радышевская Т. Н. и др. Диагностика заболеваний слизистой оболочки полости рта: учеб.-метод. пособ. - Волгоград, 2003. - 32 с.
8. Паролина Л. Е., Завалев В. И, Морозова Т. П. Туберкулез легких: социальные проблемы. - Саратов: СГМУ, 2003. - 152 с.
10. Шилова М. В. Туберкулез в России в 20122013 годах. - М.: СПбНИИВС, 2014. - 244 с.
Читайте также:


