Бронхиальные свищи при туберкулезе легких
Бронхиальный свищ — это патологическое сообщение просвета бронха с плевральной полостью, просветом внутреннего органа или поверхностью тела. Причины возникновения бронхиальных свищей многообразны. Изредка наблюдаются врожденные свищи между крупными бронхами и пищеводом, в основе которых лежит порок эмбрионального развитии. Гораздо чаще бронхиальные свищи возникают в результате открытых п закрытых травм груди, хирургических операций на легких и бронхах, а также осложнений абсцесса легкого, туберкулеза, рака, эхинококкоза. Клиническая картина очень вариабельна и во многом зависит от причины их образования, калибра бронха и других анатомических особенностей. В диагностике важное значение имеют откашливание жидкости из полости плевры, поступление в плевральную полость воздуха, попадание в бронхи содержимого прилежащих органов (пищевода, желудка, желчных протоков), а также данные бронхоскопии и бронхографии. У больных с хронической эмпиемой плевры грудная стенка на стороне эмпиемы западает и уплощается, межреберья суживаются, дыхательная подвижность резко уменьшается. Постепенно развивается сколиоз. При длительном, иногда многолетнем течении болезни возникает истощение, легочная и сердечная недостаточность, амилоидоз внутренних органов.
Диагностика эмпиемы плевры основывается на данных анамнеза, физикального, рентгенологического и лабораторного исследований, и также результатах пункции плевральной полости.
Пункцию обычно производят в сидячем положении больного. Место пункции заранее определяют на основании физикалыюго исследования и рентгенологических данных. Классическим местом пункции является седьмое — восьмое межреберье между лопаточной н задней подмышечной линией. Место прокола анестезируют 0,5% раствором новокаина в количестве 10—15 мл. Важно не допустить попадания п плевральную полость воздуха, для чего иглу соединяют с резиновой трубкой, которую пережимают зажимом. Всегда стараются удалить возможно большее количество нленральиого содержимого. Заканчивают пункцию промыванием плевральной полости раствором фурацилина 1 • 5000 или растворами антибиотиков. Для диагностики бронхоплеврального свища во время пункции можно ввести в плевральную полость 1 % раствор метиленового синего. При наличии свища мокрота будет окрашена в синий цвет. Предварительно путем пункции по иозможиости максимально удаляют экссудат, а затем вводят в полость 30-40 мл теплого 30% раствора сергознна или другого рентгеноконтрастного вещества. Рентгенограммы делают в разных проекциях при различных положениях больного. После окончания исследования контрастное вещество удаляют.
При наличии плевроторакальных свищей анатомические особенности полости эмпиемы устанавливают фистулографией. Контрастное вещество, применяемые для бронхографии (йодолипол, пропилиодон и др.) вводят в свищ с помощью шприца через специальную металлическую канюлю или топкий резиновый катетер. В случаях одновременного наличия бронхоплевральпого свища фистулография превращается в фистулобронхографию, так как происходит и ретроградное заполнение контрастным веществом бронхов. С целью выяснения состояния коллабированного легкого у больных с хронической эмпиемой (главным образом при решении вопроса о хирургическом лечении) пользуются бронхографией и селективной ангиопульмографией. При бронхографии можно выявить деформацию бронхов, их сужение, наличие бронхоэктазов, бронхоплевральных свищей, а при селективной ангнопульмографнн определить состояние артериальной системы легкого.
Из функциональных методов исследования, необходимых для оценки состояния дыхании и кровообращения, наибольшее значение имеют спирография, пневмотахометрия, электрокардиография, а также раздельное определение вентиляции и кровообращения в каждом легком с помощью радиоизотолпых методов.
При лечении пункциями нх следует производить вначале ежедневно, а затем через день. Отсасывают по возможности весь экссудат. При наличии густого гноя, пленок фибрина или казеозных масс полость эмпиемы промывают раствором фурацилина 1:5000 или другого антисептика и затем вводят в нее протсолитическис ферменты — трипсин или хемопсии в дозе 20—30 мг. Хороший эффект даст введение в полость эмпиемы стрептазы и подобных ей тромболитических препаратов.
В случаях острого пиопневмоторакса, при котором лечение пункциями часто оказывается неэффективным или малоэффективным, в плевральную полость лучше сразу же вводить пластмассовый катетер. Место введения катетера (ближе ко дну полости эмпиемы) намечают во время рентгеноскопии и уточняют пункцией. Катетер соединяют с системой для постоянной аспирации, которую проводят при разрежении 10—15 мм рт. ст. Целесообразно 1—2 раза в течение суток промывать полость эмпиемы через катетер антисептическими растворами, а затем вводить в нее протсолитическис ферменты и антибиотики. Однако это возможно лишь у тех больных, у которых во время промывания не возникает кашель, т. е. жидкость через бронхиоплевральный свищ не попадает в бронхиальное дерево.
При остром пневмотораксе с небольшими бронхоплевральными свищами легкое в результате такого аспирационного лечения обычно постоянно расправляется, свищи заживают и эмпиема ликвидируется. В случаях больших бронхоплевральных свищей легкое расправляется редко, и при неэффективном аспирационном лечении в течение 2—3 мес возникает вопрос об оперативном вмешательстве. Операция показана также при наличии явно определяемого абсцесса или каверны в коллабированном легком и при хронической эмпиеме, когда добиться расправления легкого консервативными методами заведомо невозможно.

Операции для ликвидации пострезекционных бронхиальных свищей и эмпием при туберкулезе
Л.К. Богуш
Трудной задачей является хирургическое лечение больных туберкулезом с бронхиальными свищами после резекции легких. Для закрытия бронхиального свища и ликвидации остаточной пострезекционной полости предложены различные способы хирургического лечения, начиная от самых простых манипуляций (пункция, дренирование) и кончая повторными операциями — этапные экстраплевральные торакопластики с закрытием бронхиального свища путем мышечной пластики, реампутация культи крупного бронха и ее повторное ушивание, окклюзия культи главного бронха трансстернальным доступам через переднее средостение или перикард, повторная резекция оставшейся части легкого и др.
Патогенетически возникновение бронхиального свища у больных туберкулезом после резекции легких, как правило, тесно связано с туберкулезным характером воспаления. Эти изменения являются основной причиной, препятствующей самопроизвольному заживлению свища, и источником постоянной угрозы обострения процесса. Существование бронхиального свища поддерживается эмпиемой плевральной полости, в то время как сам свищ является одной из основных причин формирования эмпиемы. Практически единственным реальным выходом из этого порочного круга является рациональное хирургическое вмешательство.
По-видимому, ни один из существующих способов ушивания бронха не может -гарантировать от возникновения бронхоплеврального свища, если ушитая культя бронха длительное время подвергается воздействию экссудата в остаточной пострезекционной полости. Возникает мацерация культи с прорезыванием швов и возникновением бронхиального свища. Если же в остаточной полости развивается эмпиема, то она быстро приводит к расплавлению и несостоятельности культи бронха.
Пострезекционные свищи могут быть единичными (бронхоплевральный свищ и эмпиема остаточной плевральной полости) и множественными — так называемое решетчатое легкое и эмпиема остаточной полости. После уже перенесенных по поводу свища и эмпиемы неэффективных операций сохраняются хронический бронхоплевральный (бронхоплевроторакальный) свищ и ограниченная эмпиема плевральной полости под торакопластикой.
Клиническая картина возникшей первичной несостоятельности культи бронха столь характерна, что в большинстве случаев диагноз не вызывает сомнения. Выделение большого количества экссудата через рот, увеличение кашля и количества мокроты при попытке больного лечь на здоровую половину грудной клетки, невозможность создать разрежение при очередной пункции пострезекционной полости из-за постоянного поступления воздуха через дефект бронхиальной культи – все это позволяет констатировать возникновение бронхиального свища. В сомнительных случаях в пострезекционную полость можно ввести при пункции в незначительном количестве красящие вещества (например, 2,5—5% раствор метиленового синего), окрашивающие откашливаемую мокроту.
Симптоматология позднего бронхоплеврального свища характеризуется тем, что в отдаленном периоде после операции на фоне вполне удовлетворительного общего состояния появляется вначале сухой кашель, а затем кашель с выделением мокроты. Рентгенологически можно иногда обнаружить осумкованную эмпиему. Больные отмечают, что ощущают запах и вкус вводимых в ее полость лекарств.
Бронхоскопия окончательно подтверждает диагноз. У больных с наличием торакальной раны при осмотре остаточной плевральной полости через торакальный свищ торакоскопом иногда можно подтвердить наличие бронхоплеврального свища. Для диагностики точечного бронхоплеврального свища можно использовать введение через торакальный свищ в остаточную полость растворов этакридина лактата, фурацилина, весьма горький, вкус которых больные ощущают во рту. Бактериологическое исследование у больных с хроническими бронхоплевроторакальными свищами выявляет высокую степень инфицированности содержимого остаточных полостей неспецифической микрофлорой и микобактериями туберкулеза.
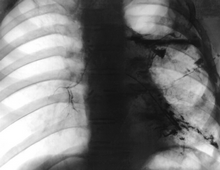
Рентгенологически при возникновении бронхоплеврального свища можно установить ряд симптомов: наличие не изменяющегося при повторных рентгенологических исследованиях газового пузыря в пострезекционной полости либо повторное скопление в полости воздуха и экссудата после аспирации, или появление воздушных вакуолей в, казалось бы, облитерированной полости. Диагностика бронхоплеврального и бронхоплевроторакального свища основывается и на контрастных методах исследования — бронхографии и фистулоплеврографии. Бронхография позволяет также получить сведения о форме и длине культи главного или долевого бронха.
Как первичную недостаточность культи бронха, так и бронхиальный свищ возможно ликвидировать только путем хирургического вмешательства. После экономных резекций легких у больных с первичной несостоятельностью культи бронха показана срочная реторакотомия, во время которой производят повторную герметизацию культи бронха, а затем предпринимают попытку активного расправления легкого энергичной аспирацией через дренаж. В тех случаях, когда не удается полностью расправить оставшуюся легочную ткань, необходимо одномоментно произвести экстраплевральную трех-четырехреберную торакопластику.
Для ликвидации первичной несостоятельности культи главного бронха после пульмонэктомии срочную повторную герметизацию культи или ее реампутацию с повторным ушиванием выполняют трансплевральным или трансперикардиальным доступом. Эти операции производят по неотложным показаниям в первые же часы после диагностики негерметичности культи ввиду реальной опасности инфицирования полости гемиторакса и развития обширной эмпиемы, а также из-за риска аспирации содержимого пострезекционной полости в единственное легкое.
В связи с плохими условиями заживления повторно ушитой культи бронха необходимо укрепление повторно наложенных для герметизации культи швов мышцей. При развившейся острой эмпиеме в ограниченной остаточной полости после частичной резекции легкого выполняют одномоментную торакопластику в объеме плевральной полости с торакотомией и тампонадой. При субтотальной эмпиеме торакопластика в объеме остаточной плевральной полости в зависимости от состояния больного может быть выполнена в один или два этапа с обязательной широкой торакотомией и тампонадой полости в первый этап. При острой эмпиеме полости гемиторакса после пульмонэктомии торакопластические операции следует выполнять в минимальные сроки, что позволяет значительно уменьшить объем полости эмпиемы, т. е. сократить поверхность всасывания гнойного экссудата и степень интоксикации.
При позднем бронхоплевральном свище с эмпиемой плевральной полости после пульмонэктомии выполняют трансперикардиальную окклюзию культи бронха: ее выделение, реампутацию и ушивание с укреплением мышечным лоскутом. При противопоказаниях к этому вмешательству производят широкое вскрытие полости эмпиемы с последующим открытым лечением и этапную торакопластику. В дальнейшем остаточную полость и свищ ликвидируют одной из пластических операций.
При хроническом бронхоплевроторакальном свище и остаточной полости наиболее важными являются мероприятия, направленные на ликвидацию бронхоплеврального свища. Хирург не должен ограничиваться одной мышечной пластикой остаточной полости в надежде получить заживление бронхоплеврального свища сближением мышц с его устьем. Необходимо ликвидировать поступление воздуха и отделяемого из бронхоплеврального свища, для чего производят обязательное закрытие свища либо ушиванием его устья с мышечной пластикой, либо реампутацией и ушиванием культи бронха. Во всех случаях мышечный лоскут следует выкраивать по ходу мышечных пучков с основанием, направленным к главным питающим сосудам, перемещение мышцы производить без натяжения. Выкроенные мышечные лоскуты должны быть таких размеров, чтобы ими можно было заполнить всю остаточную полость.
Несмотря на тщательное соблюдение указанных условий, реторакопластика, ушивание бронхоплеврального свища и мышечная пластика остаточной полости дают полный клинический эффект с первого раза не у всех больных. Иногда приходится повторно производить эту операцию (в некоторых случаях трижды и четырежды). Причина рецидивов бронхоплеврального свища в этих случаях в основном заключается в неблагоприятных для заживления местных условиях. Устье бронхоплеврального свища в остаточной полости имеет склерозированные ригидные стенки, обычно пораженные специфическим процессом, в связи с чем вторичные швы культи могут прорезаться до того, как подшитые на дне остаточной полости мышцы успевают полностью прижить и надежно закрыть устье свища. Наступает рецидив бронхоплеврального свища с поступлением воздуха (под подшитую мышцу и повторное формирование остаточной полости с последующим нагноительным процессом в ней.
Наиболее радикальным методом из арсенала всех трансплевральных хирургических вмешательств для лечения больных со свищом после пульмонэктомии, которые уже перенесли ранее торакопластику и мышечные пластики, является повторное выделение культи главного бронха, реампутация и ушивание ее с мышечной пластикой остаточной полости. Во время операции производят реторакопластику с тщательным удалением регенератов ребер и резекцией лопатки до поперечной ости. Это создает лучшие условия для западения мягких тканей грудной стенки и дает возможность использовать для пластики остаточной полости большую труппу мышц из подлопаточной и надлопаточной области.
Мышечная пластика остаточной полости является весьма травматичным и трудоемким оперативным вмешательством. Часто трудности операции мышечной пластики остаточной полости обусловливаются наличием в ней узких ходов, идущих между лопаткой и ключицей в купол гемиторакса к подключичным сосудам. Доступ к этим отделам остаточной полости весьма затруднителен. В таких случаях нередко приходится ограничиваться тампонадой узкого хода мышечным лоскутом, так как фиксация последнего швами в глубине полости технически невыполнима.
В то же время мышечная пластика остаточной полости требует тщательного прилегания подшиваемых мышц к стенкам остаточной полости во всех ее участках, особенно в области ушиваемого устья бронхиального свища или реампутированной и повторно ушитой культи бронха. Это особенно важно у больных туберкулезом, когда регенеративные способности тканей резко снижены. Даже небольшое свободное пространство, оставленное между мышцей и стенкой остаточной полости, обязательно влечет за собой рецидив свища из-за постоянно поддерживающегося в этой остаточной полости специфического воспалительного процесса. Герметичности закрытия полости достигают наложением большого количества швов на подшиваемые мышечные лоскуты. Использование цианакрилатного клея для фиксации мышечных лоскутов к стенкам полости нуждается еще в дальнейшем изучении.
При тяжелом состоянии больного и невозможности произвести торакотомию используют в качестве временного хирургического мероприятия дренирование хронической эмпиемы плевральной полости под торакопластикой. Это прекращает массивное поступление гнойного экссудата через бронхоплевральный свищ в трахеобронхиальное дерево здоровых отделов легких (особенно важно, если речь идет об единственном легком после пульмонэктомии).
Пластические хирургические вмешательства, предпринимаемые для ликвидации бронхоплевральных свищей, в большинстве случаев являются обширными, травматичными, часто их производят в несколько этапов, и они предъявляют большие запросы к компенсаторным возможностям организма. В предоперационной подготовке таких больных следует использовать все средства, содействующие устранению витаминного голодания и нормализации белкового состава крови. Повторную операцию лучше производить в период, когда достигнута стабилизация туберкулезного процесса в стенках остаточной полости.
Санация полости и устья свища достигается тампонадой с антибактериальными препаратами. Очищение от гнойно-некротического субстрата достигается местным применением протеолитических ферментов (трипсин, химотрипсин, химопсин). Нужно добиться такого положения, чтобы стенки полости очистились от гнойно-некротических масс, покрылись розовыми грануляциями, прекратилась обильная экссудация, полость максимально уменьшилась в объеме и стала относительно сухой. Только тогда можно рассчитывать с наибольшей вероятностью на эффект пластических операций. В противном случае, особенно при наличии специфической микрофлоры в отделяемом из полости, весьма вероятен рецидив.
Торакопластика с ушиванием бронхоплеврального свища и мышечной пластикой межреберными мышцами его ушитого устья является более радикальной операцией по сравнению с торакопластикой без оперативного закрытия свища. Хотя ушивание бронхоплеврального свища с мышечной пластикой не всегда приводит к стойкому его закрытию, однако позволяет существенно изменить в благоприятную сторону клиническое течение. При отсутствии эмпиемы плевры, когда операцию производят как срочное хирургическое вмешательство, можно ожидать полного приращения мышцы в области ушитой фистулы бронха.
Торакопластика дает больше положительных результатов, если ее выполняют в расширенном объеме с несколько большей протяженностью резецируемых ребер, чем размеры пострезекционной полости, как по вертикали, так и по горизонтали. После мышечной пластики накладывают тугую повязку с эластичным давлением (поролоновая губка) в области пластической операции. Плечо прибинтовывают к грудной клетке.
Послеоперационный период является важным этапом борьбы за жизнь больного и благополучный исход вмешательства. Наиболее частыми послеоперационными осложнениями являются ателектазы и пневмонии. Дыхательную гимнастику начинают в самые ранние сроки — на 2—3-й день после операции. Движения в плечевом суставе, напротив, исключаются на 3 недели — до прекращения тугого бинтования. Если при рентгенологическом контроле после операции определяется гомогенное затемнение в области мышечной пластики, это свидетельствует о неосложненном приживлении мышц. Появление воздуха указывает на отхождение мышц, которое иногда удается ликвидировать увеличением давления повязки. При отсутствии осложнений больных выписывают из стационара через 6—8 недели после операции и направляют в санаторий для продолжения курса химиотерапии.
Большое разнообразие клинико-анатомических проявлений бронхиальных свищей после частичных резекций легкого и пульмонэктомий у больных туберкулезом с последующим или предшествующим развитием эмпиемы плевры диктует необходимость индивидуализировать хирургическое вмешательство в каждом отдельном случае. Единой методики хирургического лечения бронхиальных свищей после частичных резекций легкого и пульмонэктомий нет. Общим правилом остается срочное хирургическое вмешательство до развития выраженной эмпиемы плевры в каждом случае возникновения несостоятельности бронхиальной культи, что значительно повышает шансы на эффективность лечения.
Бронхиальный свищ – это патология бронхиального дерева, характеризующаяся наличием патологического сообщения бронха с внешней средой, полостью плевры или просветом внутренних органов. Клиническая картина определяется взаимоотношениями бронха с другими анатомическими структурами. Общими признаками являются одышка, цианоз, кашель с выделением содержимого дренируемых органов (гноя, пищевых масс, примеси желчи и пр.). Диагноз бронхиального свища подтверждается данными рентгенодиагностики (рентгенографии легких, фистулографии, бронхографии, КТ), эндоскопии (бронхоскопии, ЭГДС), плевральной пункции с манометрией. Тактика в отношении бронхиальных свищей может быть консервативной или хирургической.
МКБ-10
Общие сведения
Бронхиальный свищ – фистула, обусловливающая аномальное сообщение бронха с какой-либо полостью, органом или поверхностью кожи. Бронхиальные свищи являются одной из наиболее сложных проблем пульмонологии и торакальной хирургии, поскольку трудно поддаются консервативному лечению, поддерживают хронические гнойные процессы, существенно отягощают послеоперационный прогноз. Частота формирования бронхиальных свищей тесно связана с их этиологией. Так, врожденные пищеводно-трахеальные и пищеводно-бронхиальные сообщения встречаются у 0,03% новорождённых. В структуре приобретенных бронхиальных свищей преобладают послеоперационные дефекты – на их долю приходится 2-30% осложнений резекции легкого.
Причины
Формирование врожденных бронхиальных свищей происходит внутриутробно. Возникновение бронхопищеводных и трахеопищеводных свищей обусловлено неполным разделением дыхательной и пищеварительной систем на определенном этапе эмбриогенеза под влиянием различных факторов, воздействующих на плод (авитаминоза, внутриутробных инфекций, травм, радиации и пр.). В большинстве случаев при таком пороке развития имеется свищевой ход между главным бронхом (обычно правым) и пищеводом. Этиология приобретенных бронхиальных свищей может быть различной:
- Послеоперационные дефекты. Наиболее часто встречаются послеоперационные свищи, обусловленные несостоятельностью культи бронха или ее некрозом, эмпиемой плевры, распространенностью опухолевого процесса по стенке бронха и пр. Как показывают статистические данные, послеоперационные бронхиальные свищи в 2 раза чаще формируются после пневмонэктомий, выполненных по поводу рака легкого, чем после других резекционных вмешательств (лобэктомии, билобэктомии и др.).
- Инфекции легких и бронхов. На втором месте среди причин приобретенных бронхиальных свищей стоят специфические и неспецифические гнойно-деструктивные процессы легких: актиномикоз, туберкулез, абсцесс легкого, бактериальные деструкции легких. Реже к образованию дефекта в стенке бронха приводят спонтанный пневмоторакс, распад раковой опухоли, эхинококкоз легкого, перфорация в бронхиальное дерево дивертикулов пищевода, кисты или абсцесса печени.
- Травматические повреждения. Третья группа факторов, приводящих к формированию бронхиальных свищей, связана с закрытыми травмами грудной клетки, ранением легкого и пр.
Патогенез
Вначале бронхиальный свищ представляет собой патологическое сообщение, стенки которого выстланы некротическими массами. По мере отторжения нежизнеспособных тканей формируется канал, покрытый грануляционной или эпителиальной тканью. Этот канал может соединять бронх с грудной стенкой, плевральной полостью, близлежащими органами, обусловливая специфическую клиническую картину. Со временем стенки свищевого хода становятся ригидными, препятствуя самостоятельному закрытию дефекта. Любой инфекционный процесс в бронхиальном дереве, полости плевры, легочной ткани поддерживает течение бронхиального свища.
Классификация
- бронхокожные и бронхоплеврокожные - открываются на поверхности грудной стенки в виде губовидного (с одним отверстием) или каналовидного (с двумя отверстиями - наружным и внутренним) сообщения.
- бронхолегочные – представляют собой сообщение бронха с нагноительной полостью в легочной ткани (каверной при туберкулезе, абсцессом легкого, гангренозным очагом и др.)
- бронхоплевральные – характеризуются непосредственным контактом бронха с плевральной полостью
- бронхоорганные (бронхопищеводные, бронхожелудочные, бронхокишечные, бронхожелчные и др.) встречаются редко; формируются при наличии патологического канала, связывающего бронх с просветом пищевода, желудка, кишечника, желчного пузыря.
Симптомы бронхиальных свищей
Критериями, определяющими симптоматику бронхиальных свищей, выступают их анатомические особенности, диаметр, сроки образования дефекта, наличие или отсутствие инфекционного процесса. К числу общих симптомов, сопровождающих развитие патологии, относятся признаки интоксикации (лихорадка с ознобами, слабость, разбитость, головная боль, плохой аппетит) и дыхательной недостаточности (цианоз, одышка, боли в грудной клетке). Кроме этого, для различных видов бронхиальных свищей характерны свои специфические проявления.
Наружные (бронхокожные, бронхоплеврокожные) свищи характеризуются наличием видимого дефекта на коже грудной стенки, из которого периодически отходит слизистое или слизисто-гнойное отделяемое, а при кашле и натуживании может выделяться воздух. Попадание в свищевой ход воды провоцирует возникновение резкого приступообразного кашля и приступа удушья. Иногда снятие окклюзионной повязки вызывает усиление кашля, одышки и цианоза, нарушение голоса вплоть до афонии.
Основным признаком бронхоорганных свищей служит откашливание больным содержимого того органа, с которым сообщается бронх: съеденной пищи, желчи, желудочного или кишечного содержимого. Врожденные трахео- и бронхопищеводные свищи могут быть заподозрены вскоре после рождения ребенка на основании поперхивания при кормлении, вздутия желудка, развития аспирационной пневмонии. Основным проявлением приобретенных свищей служит кашель, связанный с приемом жидкости и пищи, иногда – удушье.
Осложнения
Длительное течение бронхиальных свищей может привести к возникновению пневмонии и хронической эмпиемы плевры. Возможны осложнения в виде кровохарканья или легочного кровотечения, аспирационной пневмонии другого легкого. Системные последствия представлены сепсисом, массивным внутренним кровотечением, висцеральным амилоидозом.
Диагностика
Бронхокожные свищи, открывающиеся на поверхности грудной стенки, обнаруживаются визуально. С диагностической целью может быть проведено зондирование свища с введением водного раствора метиленового синего. Возникновение кашля с выделением окрашенной мокроты подтверждает наличие бронхиального свища. Для получения информации о протяженности и конфигурации свищевого хода производится фистулография с контрастными веществами. В ряде случаев уточнить локализацию, количество, размеры свищевых ходов позволяет диагностическая торакоскопия, выполняемая через свищевое отверстие в грудной стенке.
При внутренних свищах важное диагностическое значение имеет бронхоскопия, позволяющая оценить состояние бронхиального дерева, а также рентгенологические методы диагностики: обзорная рентгенография и КТ легких, бронхография. Бронхоплевральные свищи могут быть выявлены с помощью данных плевральной пункции с манометрией – при сообщении бронхиального дерева с полостью плевры в последней не удается создать отрицательное давление путем аспирации воздуха. В случае подозрения на наличие бронхопищеводного или бронхожелудочного свища показана эзофагогастроскопия.
Лечение бронхиальных свищей
В большинстве случаев бронхиальные свищи требуют оперативного лечения. Вместе с тем, в отношении некоторых фистул бронхов может быть применена консервативная тактика. Лечением данной патологии должны заниматься торакальные хирурги, владеющие всем арсеналом методов ведения больных с бронхиальными свищами. Консервативное лечение бронхиальных свищей предполагает проведение мероприятий по санации гнойных полостей: дренирование плевральной полости, промывание антисептическими растворами, введение протеолитических ферментов и антибиотиков, удаление инородных тел, наложение аппарата активной аспирации и т. п. После облитерации остаточных полостей возможно самострельное закрытие небольших бронхиальных свищей.
Имеется положительный опыт ликвидации свищей с помощью химического прижигания или электрокоагуляции фистулы, позволяющих разрушить эпителиальную выстилку и стимулировать рост соединительной ткани в канале. При крупных фистулах может применяться временное эндоскопическое закрытие свищнесущего бронха специальной поролоновой пломбой – такая тактика позволяет осуществить лаваж гнойной полости и создать благоприятные условия для оперативной ликвидации бронхиального свища.
Консервативное лечение бронхиальных свищей оказывается успешным лишь в 10-12% случаев, поэтому большинству пациентов показано оперативное закрытие дефекта. Для оперативного устранения торакобронхиального свища может выполняться его иссечение с последующим ушиванием, мышечная пластика лоскутом на ножке. При послеоперационных свищах показано выполнение реампутации культи бронха. Устранение пищеводно-бронхиальных свищей требует ушивания дефектов со стороны пищевода и бронха, возможно – резекции измененной части легкого. Закрытие бронхоплеврального свища может производиться с помощью интраплевральной торакопластики или декортикации легкого.
Прогноз и профилактика
Исход и перспективы выздоровления зависят от причины, приведшей к формированию бронхиального свища, полноты, адекватности и своевременности лечебных мероприятий. Наиболее серьезный прогноз и высокая летальность (30-70%) отмечается при послеоперационных свищах, осложненных эмпиемой плевры. При возникновении бронхиального свища выжидательная тактика недопустима; необходимо как можно более раннее начало консервативных мероприятий, проведение хирургического вмешательства после необходимой подготовки. Профилактика приобретенных бронхиальных свищей заключается в соблюдении техники обработки культи бронха, своевременной терапии гнойно-деструктивных заболеваний легких, предупреждении травм грудной клетки.
Читайте также:


