Аускультация легких легкие при туберкулезе
симптом

Аускультация. Выслушивание лучше всего производить с помощью фонендоскопа, освобожденного от чувствительной мембраны, так как мембрана может давать дополнительные звуки, не относящиеся к дыхательным шумам, и тем дезориентировать исследователя. Особенно часто возникают такие дополнительные шумы при избыточной волосистости кожи, при напряжении мышц.
При оценке дыхательных шумов следует различать продолжительность, характер и силу шумов на вдохе и выдохе, производимых движением воздуха в легких и бронхах, и добавочные звуки — хрипы и шум трения плевры.
Сдавление поверхностных слоев легкого плевральным выпотом или газом или сдавление и закупорка бронха, препятствующие проникновению воздуха в поверхностные наружные слои легкого, вызывают ослабление дыхательных шумов над соответствующим участком грудной клетки, но дыхание при этом остается везикулярным.
Такие же изменения дыхательных шумов наблюдаются при эмфиземе легких.
Мелкие очаговые образования в легких или даже одиночные, более крупные туберкулезные очаги, лежащие на значительном расстоянии от поверхностных слоев легкого, не влияют на характер дыхания. При воспалительной инфильтрации (или воспалительном уплотнении) более значительных участков в легочной паренхиме воздушность соответствующих отделов легочной поверхности уменьшается, и дыхание становится более резким, выдох более длинным. С увеличением протяженности туберкулезного процесса и интенсивности воспалительных изменений, а также по мере развития Рубцовых изменений в легочной ткани воздушность соответствующих отделов легкого уменьшается и дыхание приближается к бронхиальному. При туберкулезе бронхиальное дыхание встречается только при значительных пневмонических фокусах типа лобита, чаще встречаются переходные типы везико-бронхиального или бронхо-везикулярного дыхания.
Над крупными и особенно подплеврально расположенными кавернами выслушивается так называемое амфорическое дыхание, с металлическим оттенком, напоминающее движение воздуха в пустом сосуде.
У маленьких детей дыхание имеет более резкий характер. Оно выслушивается как громкое везикулярное дыхание и носит название пуэрильного.
Хрипы большей частью выслушиваются при вдохе. Для туберкулеза легких характерно выслушивание хрипов на ограниченном участке грудной клетки. Сухие хрипы дают впечатление свиста, писка, жужжания и связаны обычно с набуханием слизистой оболочки бронхов. Влажные хрипы связаны с выделением воспалительного экссудата на слизистых оболочках бронхов и в альвеолах. Различают крепитируюшие хрипы в альвеолах и мелко-, средне- и крупнопузырчатые хрипы, возникающие в бронхах. Над участками значительного воспалительного уплотнения в легком, над полостью распада хрипы становятся звонкими. Наряду с мелкими хрипами, выслушиваются средне- и крупнопузырчатые хрипы. Иногда одновременно с хрипами выслушивается шум писка, шум треснувшего горшка. Хрипы иногда выслушиваются только после беззвучного покашливания или на высоте его, что довольно характерно для туберкулезного воспалительного процесса в легком.
При бронхаденитах, наряду с саккадированным дыханием, нередко в межлопаточном пространстве выслушиваются сухие и влажные хрипы различной звучности.
Особенно обширны катаральные явления при бронхоэктазах.
Шум трения плевры в отличие от хрипов, возникающих в легочной ткани, определяется преимущественно на выдохе; при покашливании интенсивность его не изменяется. Он может быть грубым, что наблюдается главным образом при утолщении плевры, и нежным, напоминающим беззвучные хрипы, что наблюдается при более свежих воспалительных процессах в плевре. При парамедиастинальном плеврите шум трения плевры выслушивается вдоль края грудины, при междолевом плеврите — у края грудины и по соответствующему междолевой борозде межреберью, при костальном плеврите — на разных участках грудной клетки.
Плевро-кардиальные сращения нередко вызывают появление грубого шума трения вдоль левой границы сердца.
Первичное заболевание туберкулезом в большинстве случаев начинается в детском возрасте и поражает в первую очередь легкие и бронхиальные лимфатические узлы корней легких. Весьма редко первичному поражению подвергается желудочно-кишечный тракт, еще реже нос и гортань. Первичное поражение легких чаще всего не дает каких-либо клинических проявлений. Лишь положительная проба Пиркета и Манту и рентгенологическое исследование могут выявить туберкулезное поражение. В некоторых случаях первичное поражение туберкулезом сопровождается вялостью, слабостью, отсутствием аппетита, кратковременным лихорадочным состоянием, задержкой роста, похуданием и диспепсическими явлениями. При физическом исследовании иногда обнаруживаются уплотнения легочной ткани разных степеней, укорочение перкуторного звука и небольшое количество сухих и мелкопузырчатых влажных хрипов. Благоприятное течение первичного туберкулеза ведет к образованию очага Гона. У взрослых первичный комплекс протекает так же, как и у детей. В неблагоприятных случаях первичный туберкулез легких может закончиться обширным перифокальным воспалением с переходом в казеозную пневмонию.
В детском возрасте, в период возникновения первичного комплекса, поражаются и бронхиальные лимфатические узлы. Дети вялы, у них наблюдается плохой аппетит, часто кашель.
Кожные покровы больных бледны; отмечается похудание, отставание в росте и субфебрильная температура. Медиастинальные и периферические лимфатические узлы увеличены. При значительном увеличении лимфатических узлов могут возникнуть местные симптомы. При этом можно отметить анизокорию (при сдавлении симпатического нерва), расширение кожных вен (при сдавлении венозных стволов средостения).
Перкуссия и аускультация мало помогают диагнозу; существенными доказательствами заболевания являются лишь положительная туберкулиновая реакция, данные рентгенологического исследования и субфебрильная температура, а также описанные выше местные явления. Болезнь протекает особенно тяжело у грудных детей. Предсказание у детей старшего возраста лучше. Пребывание на воздухе, закаливающие процедуры, полноценное питание, включающее витамины, пребывание в дневных санаториях и лесных школах действуют благотворно на больных и способствуют их скорейшему выздоровлению.
Острый милиарный (по-латыни milium - просо) туберкулез является одной из наиболее тяжелых форм гематогенной диссеминации. Возникает в результате прорыва первичного казеозного очага или реинфекта в кровяное русло. Протекает с высокой лихорадкой и значительной интоксикацией. По ходу кровеносных путей в легких, в мозговых оболочках, на дне глаза и во всех внутренних органах и серозных оболочках высыпают туберкулезные бугорки. По клиническому течению острый милиарный туберкулез делится на тифоидную, легочную и менингиальную формы.
Тифоидная форма напоминает брюшной тиф и сопровождается высокой температурой, помрачением сознания. Реакция Видаля в разведении 1 : 100 или 1 :200 оказывается положительной. Однако эта форма туберкулеза отличается от тифа тем, что при ней наблюдается резкая одышка, синюха, тахикардия.
Легочная форма острого милиарного туберкулеза протекает при наличии высокой лихорадки (до 40°), одышки, цианоза. При перкуссии в легких - тимпанит, при аускультации - ослабленное, жесткое дыхание и мелкопузырчатые рассеянные влажные хрипы. В мокроте микобактерии туберкулеза не обнаруживаются. Рентгенологически в легких определяются равномерно расположенные мелкие очаговые тени.
Менингеальная форма характеризуется острым началом, высокой температурой, сильными головными болями, замедлением пульса, ригидностью затылка, положительным симптомом Кернига, помрачением сознания, параличами, наличием микобактерии туберкулеза в спинномозговой жидкости. Острый милиарный туберкулез протекает бурно и сопровождается тяжелой интоксикацией. Своевременным применением стрептомицина можно добиться выздоровления.
Хронический гематогенно-диссеминированный туберкулез легких возникает таким же путем, как и острый. Однако заболевание приобретает вялое и хроническое течение. Оно развивается исподволь или остро, иногда начинается с экссудативного, а чаще с сухого плеврита и бронхита. Периоды обострения чередуются с периодами затишья. Во время обострения в легких образуются инфильтраты, которые, распадаясь, могут вести к образованию каверн. Больные жалуются на кашель с мокротой, в которой находят микобактерии туберкулеза. РОЭ ускорена. Температура дает неопределенные колебания. При перкуссии определяется нормальный звук с тимпаническим оттенком, при аускультации - ослабленное и жесткое дыхание, выслушиваются сухие свистящие хрипы, а также звучные влажные хрипы и шум трения плевры.
Хронический гематогенно-диссеминированный туберкулез протекает доброкачественно; обычно происходит рассасывание инфильтрата и образование фиброза. В отдельных случаях болезнь прогрессирует: в легких появляются экссудат, пневмонические изменения с множественными кавернами, иногда поражается кишечник, почки, гортань и пр. При рентгенологическом исследовании в легких обнаруживаются нежные неоднородные и расплывчатые множественные очаговые тени.
В основе инфильтрирования лежат внешние и внутренние факторы. В первом случае инфекция попадает извне, при контакте с бациллоносителями, во втором - из старых очагов через бронхи, кровь и лимфу. Не всегда заболевание начинается одинаково. Иногда начало его совпадает с профузным легочным кровотечением. Встречаются и такие формы, которые протекают бессимптомно. Чаще всего по клиническому течению инфильтративный туберкулез легких напоминает грипп, иногда - пневмонию. Однако во всех случаях длительное повышение температуры, вялое течение болезни, задержка рассасывания легочных изменений (пневмонические формы), отсутствие эффекта от применения сульфаниламидной терапии и пенициллина должны направить мысль в сторону инфильтративного туберкулеза.
При перкуссии легких иногда определяется тимпанит, незначительное притупление перкуторного звука, при аускультации - ослабленное или жесткое дыхание с бронхиальным оттенком, сухие хрипы, при распаде - звучные среднепузырчатые влажные хрипы. В мокроте лишь после распада ткани обнаруживаются микобактерии туберкулеза, эластические волокна. Температура колеблется в пределах 37,5-38°. РОЭ ускорена.
Для диагноза исключительно большое значение имеет рентгенологическое исследование, так как путем аускультации и перкуссии характерные изменения (притупление, бронхиальное дыхание, влажные хрипы) можно установить лишь при обширных инфильтратах. При рентгенологическом исследовании в легочной ткани обнаруживаются округлой формы гомогенное затемнение или диффузные облаковидные тени с просветлением в центре при казеозном распаде.
Чаще всего инфильтративный туберкулез легких приходится дифференцировать с неспецифической пневмонией, которая начинается более остро и протекает с высоким нейтрофильным лейкоцитозом. Начало инфильтративного туберкулеза редко бывает острым. Инфильтрат локализуется чаще в верхних долях легких, болезнь имеет затяжное течение, специфическая терапия оказывается малодейственной.
Очаговый туберкулез легких не представляет единой в патогенетическом отношении формы легочного туберкулеза. Он может быть мягко- и фиброзноочаговым. Мягкоочаговый туберкулез является начальным проявлением после первичного туберкулеза, фиброзноочаговый - благоприятным исходом других форм легочного туберкулеза.
Мягкоочаговый туберкулез отличается малосимптомным течением. Выявлять его следует среди здорового населения путем диспансеризации.
Клинические проявления фиброзноочагового туберкулеза зависят от характера и распространенности анатомических изменений в легких и реактивности больного.
Мягкоочаговый туберкулез при отсутствии своевременного правильного лечения у большинства больных прогрессирует, фиброзноочаговый - прогрессирует значительно реже. В большинстве случаев процесс локализуется в верхушечных подключичных отделах легких. Здесь же при перкуссии определяются некоторое укорочение перкуторного звука и жесткое дыхание с бронхиальным оттенком, сухие и влажные хрипы разных калибров. Рентгенологически на верхушках определяются мелкоочаговые тени различной плотности. Микобактерии туберкулеза в мокроте определяются лишь при распаде. Со стороны крови определяется умеренный лейкоцитоз с незначительным сдвигом влево или лимфоцитоз, РОЭ ускорена.
Процесс редко генерализуется. При его прогрессировании развивается инфильтративный, а затем - фиброзно-кавернозный туберкулез.
Творожистая, или казеозная, пневмония поражает целую долю или отдельные дольки легких. Заболевание начинается остро (озноб, кашель, ржавая мокрота) и в этот период напоминает крупозную пневмонию. В дальнейшем температура приобретает гектический характер, появляется профузный пот. Процесс быстро прогрессирует, поражается гортань, кишечник и пр. При рентгенологическом исследовании обнаруживается долевое затемнение легкого с множественными участками просветления. В мокроте обнаруживаются микобактерии туберкулеза и эластические волокна. Со стороны крови - ускорение РОЭ, нейтрофильный лейкоцитоз со сдвигом влево, выраженный, однако, слабее, чем при крупозной пневмонии. При перкуссии определяется притупление или тимпанит, при аускультации - ослабленное дыхание с бронхиальным оттенком и влажные хрипы. Заболевание протекает весьма тяжело и в большинстве случаев имеет плохой прогноз.
При туберкулезном распаде в легочной ткани образуются каверны, которые нередко оказываются заключенными в плотную фиброзную ткань, поскольку наряду с процессами распада происходит усиленное образование фиброзной ткани по периферии очага. В этих случаях туберкулезный процесс приобретает доброкачественное течение и длится многие годы. Однако с течением времени болезнь прогрессирует, постоянный кашель, выделение микобактерии с мокротой способствуют распространению процесса в легких, и это периодически дает обострения процесса с высокой лихорадкой и ночным потом. Присоединяются и признаки хронической интоксикации - тахикардия, диспепсические явления, понижение аппетита. Нередко поражаются гортань, голосовые связки. Диагноз устанавливается на основании анамнеза, жалоб, укорочения перкуторного звука, наличия бронхиального или амфорического дыхания, влажных крупнопузырчатых звонких хрипов, обнаружения эластических волокон и микобактерии в мокроте и характера рентгенологической картины, дающей крупные или мелкие очаговые тени, а также инфильтративные тени с участками просветления, хорошо очерченные каверны и тяжи.
Цирроз представляет собой значительное распространение фиброзного процесса в легких. Нередко это заболевание сопровождается развитием эмфиземы легких.
На фоне цирроза (фиброза) и эмфиземы обычно развивается нарушение кровообращения.
Заболевание имеет хроническое доброкачественное течение и является следствием инфильтративного и диссеминированного туберкулеза. При перкуссии звук притупленно-тимпанический. При аускультации выслушивается жесткое дыхание с бронхиальным оттенком и значительное количество влажных хрипов. Больные жалуются на одышку. Отмечается резкий цианоз, нередки кровохарканья и кровотечения; в мокроте микобактерии обнаруживаются лишь изредка. Формула крови и РОЭ не изменены. Больные часто погибают, как и при заболевании сердца, вследствие недостаточности правого желудочка, при явлениях застоя в печени, асцита и т. п.
Медицинский эксперт статьи

Аускультативный метод исследования, как и перкуссия, также позволяет оценить звуковые явления, возникающие в том или другом органе и свидетельствующие о физических свойствах этих органов. Но в отличие от перкуссии аускультация (выслушивание) позволяет фиксировать звуки, появляющиеся вследствие естественного функционирования органа. Эти звуки улавливаются либо при непосредственном прикладывании уха к участку тела обследуемого (непосредственная аускультация), либо при помощи специальных улавливающих и проводящих систем - стетоскопа и фонендоскопа (опосредованная аускультация).
Приоритет в открытии аускультации как одного из основных методов объективного исследования, как уже указывалось, принадлежит знаменитому французскому клиницисту Р. Лаэннеку, который, по-видимому, впервые применил опосредованную аускультацию, выслушивая грудную клетку молодой пациентки не непосредственно ухом, а с помощью сложенного в трубку листа бумаги, что затем трансформировалось в специальное приспособление - цилиндрическую трубку с двумя воронкообразными расширениями на концах (стетоскоп). Р. Лаэннеку удалось, таким образом, обнаружить ряд аускультативных признаков, ставших классическими симптомами основных заболеваний прежде всего легких, в первую очередь туберкулеза легких. В настоящее время большинство врачей пользуются опосредованной аускультацией, хотя применяется и непосредственная аускультация, например в педиатрии.
Аускультация особенно ценна при исследовании органов дыхания и сердечно-сосудистой системы, так как структура именно этих органов создает условия для появления звуковых феноменов: движение воздуха и крови носит турбулентный характер, но если по ходу этого движения встречается сужение (стеноз) бронхов и кровеносных сосудов,, то завихрения тока воздуха и крови становятся более выраженными, особенно в постстенозированных участках, что усиливает возникающие звуки, на громкость которых прямо пропорционально влияют скорость тока и степень сужения просвета, состояние окружающей среды (интерстициальная ткань, уплотнения, полости, наличие жидкости или газа и т.д.).
При этом очень важны однородность или разнородность среды, проводящей звуки: чем более разнородна окружающая ткань, чем меньше ее резонирующие свойства, тем хуже доходят звуковые феномены до поверхности тела.
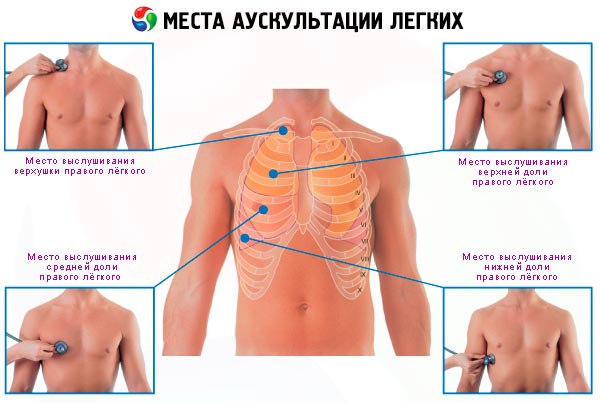
Различают два типа дыхания, выслушиваемого над легкими, - везикулярное и бронхиальное.
Везикулярное дыхание
Везикулярное дыхание в норме выслушивается практически над всеми участками грудной клетки, за исключением области яремной ямки и межлопаточной области (у астеников), где отмечается бронхиальное дыхание. Следует запомнить важнейшее правило: если бронхиальное дыхание обнаруживается в любом другом участке грудной клетки, то это всегда патологический признак, свидетельствующий о возникновении необычных для здорового человека условий лучшего проведения дыхательного шума, образующегося в области голосовой щели и начала трахеи (чаще всего это гомогенное уплотнение лёгочной ткани воспалительного характера, например инфильтрат).
Кроме уменьшения просвета бронхов, гиповентиляции и спадения легкого (обтурационный ателектаз вследствие закупорки растущей эндобронхиальной опухолью, внешнего сдавления лимфатическим или опухолевым узлом, рубцующейся тканью), к ослаблению везикулярного дыхания приводят компрессионный ателектаз легкого (жидкость или газ в плевральной полости), изменение структуры альвеолярной стенки - воспаление, фиброзирующий процесс, но чаще потеря эластических свойств при прогрессирующей эмфиземе легких, а также снижение подвижности легких (высокое стояние диафрагмы при ожирении, пикквикском синдроме, эмфизема легких, спаечный процесс в плевральной полости, болевые ощущения вследствие травмы грудной клетки, перелома ребер, межреберной невралгии, сухого плеврита).
Среди изменений везикулярного дыхания различают также усиление его (над участками, близкими к уплотнению легкого) и появление жесткого дыхания.
Бронхиальное дыхание
Кроме везикулярного, в норме над легкими определяется еще один тип дыхательных шумов - бронхиальное дыхание, но зона его выслушивания ограничена, как указывалось, лишь областью яремной вырезки, местом проекции трахеи и сзади межлопаточной областью на уровне VII шейного позвонка. Именно к этим участкам прилежат гортань и начало трахеи - место образования грубых колебаний воздушного потока, проходящего с большой скоростью во время вдоха и выдоха через узкую голосовую щель, что вызывает одинаково звучные на вдохе и выдохе громкие звуковые феномены, не проводящиеся, однако, в норме на большую часть поверхности грудной клетки в силу разнородности среды, создаваемой воздушной легочной тканью.
Следует еще раз подчеркнуть то, что выслушивание бронхиального дыхания над любым другим участком легкого всегда свидетельствует о патологическом процессе.
Кроме указанных двух типов дыхательных шумов, над легкими может выслушиваться ряд так называемых дополнительных дыхательных шумов, которые всегда являются признаками патологического состояния дыхательной системы. К ним относятся хрипы, крепитация и шум трения плевры.

[1], [2]
Хрипы
Хрипы - это дыхательные шумы, главным образом возникающие в трахее и бронхах, в просвете которых имеется содержимое, но иногда в полостях, сообщающихся с бронхом (каверна, абсцесс), при быстром движении воздуха, скорость которого, как известно, больше при вдохе (вдох - всегда активный, выдох - пассивный процесс), особенно в начале его, поэтому хрипы лучше выслушиваются в начале вдоха и в конце выдоха.
Кроме наличия в просвете бронхов более или менее плотных масс, приводимых в движение воздушной струей, для возникновения хрипов имеет значение и состояние не только просвета, но и стенки бронхов (прежде всего воспалительный процесс и спазм, которые приводят к сужению просвета дыхательной трубки). Этим объясняется частота появления хрипов при бронхитах и бронхо-обструктивном синдроме, а также бронхиальной астме и пневмонии.
По характеру звуковых особенностей хрипы делят на сухие и влажные, среди влажных различают мелкопузырчатые, среднепузырчатые и крупнопузырчатые, среди мелкопузырчатых выделяют звонкие и незвонкие хрипы.
Сухие хрипы образуются при прохождении воздуха через бронхи, в просвете которых имеется плотное содержимое - густая вязкая мокрота, бронхи сужены из-за набухшей слизистой оболочки или вследствие бронхоспазма. Сухие хрипы могут быть высокими и низкими, носят свистящий и жужжащий характер и всегда слышны на всем протяжении вдоха и выдоха. По высоте свистящих хрипов можно судить об уровне и степени сужения бронхов (бронхиальная обструкция): более высокий тембр звучания (bronchi sibilantes) характерен для обструкции мелких бронхов, более низкий (ronchi soncri) отмечается при поражении бронхов среднего и крупного калибра, что объясняется разной степенью препятствия быстро проходящей струе воздуха. Сухие хрипы обычно отражают генерализованный процесс в бронхах (бронхит, бронхиальная астма) и поэтому выслушиваются над обоими легкими; если сухие хрипы определяются над локализованным участком легкого, то это, как правило, является признаком полости, прежде всего каверны, особенно если такой очаг находится в верхушке легкого.
Влажные хрипы образуются при скоплении в бронхах менее плотных масс (жидкая мокрота, кровь, отечная жидкость), когда движущаяся через них воздушная струя производит звуковой эффект, традиционно сравниваемый с эффектом лопающихся пузырьков воздуха, проходящих по трубочке через сосуд с водой. Звуковые ощущения зависят от калибра бронхов (места их образования). Различают мелкопузырчатые, средне- и крупнопузырчатые хрипы. Наиболее часто влажные хрипы образуются при хроническом бронхите, в стадии разрешения приступа бронхиальной астмы, при этом мелкопузырчатые и среднепузырчатые хрипы бывают незвонкими, поскольку происходит снижение их звучности при прохождении через разнородную окружающую среду. Очень важное значение имеет обнаружение звонких влажных хрипов, особенно мелкопузырчатых, наличие которых всегда свидетельствует о том, что имеется перибронхиальный воспалительный процесс, и в этих условиях уплотненная легочная ткань лучше проводит возникающие в бронхах звуки на периферию. Это особенно важно для выявления очагов инфильтрации в верхушках легких (например, туберкулез) и в нижних участках легких (например, очаги пневмонии на фоне застоя крови в связи с сердечной недостаточностью). Среднепузырчатые и крупнопузырчатые звонкие хрипы встречаются реже и обычно свидетельствуют о наличии частично заполненных жидкостью полостей (каверна, абсцесс) или больших бронхоэктазов, сообщающихся с дыхательными путями. Их асимметричная локализация в области верхушек или нижних Долей легких характерна именно для указанных патологических состояний, тогда как в других случаях эти хрипы свидетельствуют о застое крови в легких; при отеке легкого влажные крупнопузырчатые хрипы слышны на расстоянии.

[3]
Крепитация
Крепитация - своеобразный звуковой феномен, возникающий в альвеолах чаще всего при наличии в них небольшого количества воспалительного экссудата. Выслушивается крепитация только на высоте вдоха и не зависит от кашлевого толчка, напоминает потрескивание, которое обычно сравнивают со звуком, возникающим при трении волос около ушной раковины. Прежде всего крепитация является важным признаком начальной и конечной стадии пневмонии, когда альвеолы частично свободны, воздух может входить в них и на высоте вдоха вызывать их разлипание; в разгар пневмонии, когда альвеолы целиком заполнены фибринозным экссудатом (стадия опеченения), крепитация, как и везикулярное дыхание, естественно, не выслушивается. Иногда крепитацию трудно отличить от мелкопузырчатых звонких хрипов, имеющих, как было сказано, совсем иной механизм. При дифференциации этих двух звуковых явлений, свидетельствующих о разных патологических процессах в легких, следует иметь в виду, что хрипы слышны во время вдоха и выдоха, крепитация - только на высоте вдоха.
При некоторых изменениях альвеол не пневмонического характера при глубоком вдохе также может возникать звуковой альвеолярный феномен, полностью напоминающий крепитацию, это встречается при так называемом фиброзирующем альвеолите, указанный феномен сохраняется длительно (в течение нескольких недель, месяцев и лет) и сопровождается другими признаками диффузного фиброза легких (рестриктивная дыхательная недостаточность).

[4], [5], [6], [7], [8]
Шум трения плевры
Шум трения плевры - грубые колебания, выслушиваемые (а иногда и пальпируемые) при трении друг о друга измененных воспалительным процессом листков висцеральной и париетальной плевры. В подавляющем большинстве он является признаком сухого плеврита как 1 стадии экссудативного плеврита, а также субплеврально расположенных пневмонического фокуса, инфаркта легкого, опухоли легких, а также опухоли плевры. Шум трения плевры выслушивается одинаково на вдохе и выдохе в отличие от хрипов, кроме того, не меняется при кашле, лучше проводится при надавливании стетоскопом на грудную клетку и сохраняется при движении передней брюшной стенки (диафрагмы) в условиях задержки дыхания.
Если воспалительный процесс захватывает плевру вблизи перикарда, возникает так называемый плевроперикардиальный шум. Условность термина объясняется тем, что шум связан с трением измененных листков плевры, вызванным пульсацией сердца, а не перикардитом.
Аускультация позволяет определить соотношение времени (продолжительность) вдоха и выдоха, которое, как уже отмечалось, в норме всегда представлено следующим образом: вдох слышен на всем протяжении, выдох - только в самом начале. Всякое удлинение выдоха (выдох равен вдоху, выдох длиннее вдоха) является патологическим признаком и обычно свидетельствует о затруднении бронхиальной проходимости.
Можно рекомендовать ряд методических приемов, которые позволяют в некоторых случаях более точно оценить выявляемые аускультативные феномены. Так, для более точного определения участка, над которым выслушиваются те или другие патологические звуки, целесообразно с каждым вдохом передвигать стетоскоп от зоны нормального к зоне измененного дыхания. Если имеются выраженные плевральные боли, затрудняющие глубокое дыхание, сначала следует оценить голосовое дрожание и бронхофонию, затем над областью, где эти феномены изменены, при одном - двух глубоких вдохах легче установить тот или другой аускультативный признак (например, бронхиальное дыхание в области усиленного голосового дрожания). Используя единичные вдохи, можно лучше услышать крепитацию после короткого кашля, минуя серию болезненных из-за вовлечения в процесс плевры глубоких вдохов.
Проведение аускультации после кашля позволяет отличить хрипы от крепитации и шума трения плевры, а также исключить ложное ослабление или даже отсутствие дыхательных шумов над легочным сегментом в связи с закупоркой бронха секретом (после откашливания дыхательные шумы проводятся хорошо).
Таким образом, диагностическое значение каждого из четырех основных методов исследования системы органов дыхания трудно переоценить, хотя особое внимание при выявлении заболевания этих органов традиционно уделяется перкуссии и аускультации.
При всем разнообразии данных, получаемых с помощью этих методов, необходимо выделить следующие узловые моменты:
- При осмотре важнейшим является обнаружение асимметрии формы грудной клетки и участия ее отделов в акте дыхания.
- При пальпации уточняется асимметрия участия различных отделов грудной клетки в дыхании, а также выявляются особенности проведения голосового дрожания (усиление и ослабление) .
- Перкуссия прежде всего позволяет обнаружить различные отклонения ясного легочного звука, зависящие от преобладания в данной зоне воздуха или плотных элементов.
- При аускультации определяют тип дыхания и его изменения, оценивают добавочные дыхательные шумы (хрипы, крепитацию, шум трения плевры) и соотношение вдоха и выдоха.
Все это вместе с результатами дополнительного обследования позволяет диагностировать тот или другой легочный синдром, а затем провести дифференциальный диагноз, а значит, назвать конкретную нозологическую форму.
Читайте также:


