Анализ мокроты с кровью при туберкулезе
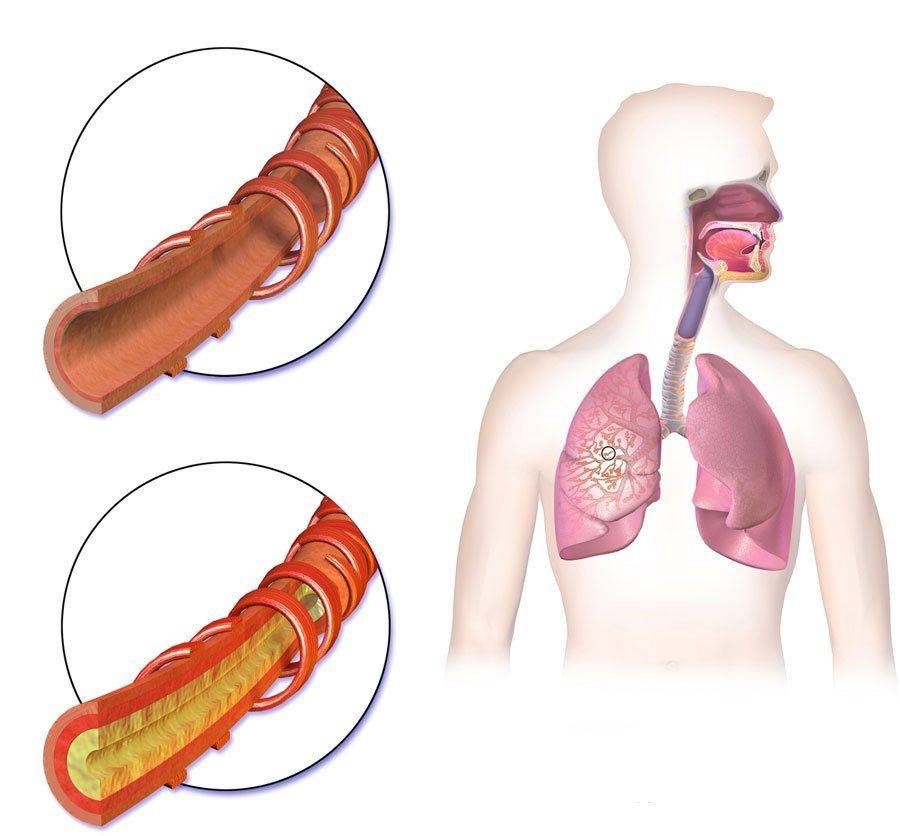
Смертельным заболеванием является туберкулез легких, который достаточно трудно лечится. Для его выявления врачи назначают различные анализы, в число которых входит анализ крови, которая меняет свой состав в зависимости от места локализации и степени поражения. Туберкулез относится к инфекционным заболеваниям, которые провоцируют воспалительные процессы.
- Плевра.
- Легкие.
- Кишечник.
- Мозговые оболочки.
- Мочевик и пр.
Главным образом анализ крови позволяет выявить болезнь, определить ее природу, а также выяснить устойчивость к антибиотикам иммунной системы. Поскольку у всех людей организм разный, то и реакции на медикаментозные препараты отличаются. Врачи должны быть уверены в том, что не навредят своим лечением, чтобы еще больше не усугубить положение.
Зачастую инфекция попадает в организм через органы дыхания. Редко она проникает через пищу, раны и даже в период внутриутробного развития. Хотя такие ситуации также отмечаются.

Главными факторами для развития туберкулеза являются плохая экология, неблагоприятные условия быта или труда, низкая иммунорезистентность, респираторные болезни продолжительного характера. Поскольку заболевание является распространенным и часто приводит к летальному исходу, врачи немедленно приступают к лечению, предварительно проведя анализ крови.
Проверка на туберкулез
Если у больного возникли подозрения на появление туберкулеза, незамедлительно следует обратиться к лечащему врачу. Он назначит анализы и диагностику, чтобы провести проверку на туберкулез, после чего перейдет к лечению. Важными диагностическими мероприятиями являются:
- Анализ мокроты из легких. Это самый точный и самый долгий процесс подтверждения или опровержения наличия туберкулеза. Из легких собирается мокрота, которая помещается в специальный резервуар. Там она остается на 2-8 недель для того, чтобы в конце определить количество образовавшихся вредоносных микроорганизмов. Если их количество значительно увеличилось, значит, это указывает на наличие туберкулеза.
За 12 часов до забора анализов запрещается кушать и много пить. В день сдачи анализа мокроты запрещается чистить зубы и полоскать рот. Все это позволит более точно определиться с показаниями, которые будут получены в результате. Если диагноз туберкулез подтверждается, тогда проводится повторная проверка, чтобы исключить ошибку.
- Рентгенография.
- Анализ крови.
- Бронхоскопия. Проводится специальной гибкой трубкой, которая называется бронхоскоп. Он имеет в длину до 10 см, а в диаметре – до 9 мм. Вводят трубку через нос или рот, что позволяет попасть в трахею, а далее – в легкие. Также врачи смогут оценить состояние дыхательной системы таким способом. Проводя процедуру со сгибаемой трубкой, делается местная анестезия. Если трубка является несгибаемой, тогда назначается общая анестезия.
За 8-12 часов запрещается кушать, пить жидкость, а также принимать препараты, которые разжижают кровь (Парацетамол, Аспирин и т. д.). Также необходима поддержка близкого человека, поскольку после процедуры достаточно трудно передвигаться.
Диагностирование с помощью анализа крови
Одной из методов диагностирования является анализ крови. Он позволяет оценить уровень наличия антител в организме, которые борются с инфекциями туберкулеза. Вместе с тем анализ крови не способен определить стадию болезни.

При туберкулезе назначается два вида анализа крови:
Данные процедуры позволяют определить секрецию гамма-интерферона, что достигает высокой степени точности (до 95%).
Преимуществом анализа крови является то, что человеку нет необходимости повторно его сдавать. Всего за одно посещение можно выявить у себя все показания, если наблюдается заболевание. Это отличается от анализа на мокроту. Также анализ крови является более точным, особенно если реакция на Манту вызывает сомнения.

Помимо анализа крови на туберкулез, проводится диагностика на выявление гепатита и ВИЧ. Также назначается общий анализ крови. Главным показателем здесь становится СОЭ, который позволяет определить степень сопротивляемости организма на палочку Коха.
Здоровыми показаниями СОЭ являются:
- У мужчины – 2-10 мм/ч.
- У женщины – 3-15 мм/ч. При беременности – 45-50 мм/ч.
При воспалительных процессах СОЭ увеличивается. Отметки могут достигать более 60 единиц. Однако данный показатель может указывать и на раковые образования.
Общий анализ крови позволяет проследить все изменения в крови при туберкулезе. Так, отмечается повышение уровня лейкоцитов (лейкоцитоз), СОЭ, сдвиг влево лейкоцитарной формулы, а также лимфопения. Если туберкулез стихает, тогда наблюдается лимфоцитоз.
- Лимфоцитоз и нейтропения наблюдаются при очаговом или гематогенно-диссеминированном туберкулезе.
- Лейкемоидная реакция миелоидного типа наблюдается при тяжелых степенях туберкулеза (милиарный туберкулез).
Дополнительной диагностической процедурой является анализ мочи, что позволяет определить, распространилась ли инфекция на мочевыделительную систему и почки. Перед забором мочи необходимо отказаться от приема лекарств, особенно антибиотиков.
Проведение реакции Манту
Реакция организма при проведении Манту является одним из первых диагностических процедур. Врач обязательно его назначает не только тогда, когда возникают подозрения на туберкулез, но и когда больной уже ранее болел данным заболеванием. Также он проводится в периоды вспышки эпидемий, особенно лицам, входящим в группу риска. Если пациент контактирует с больным туберкулезом человеком, тогда ему также проводится проба Манту.
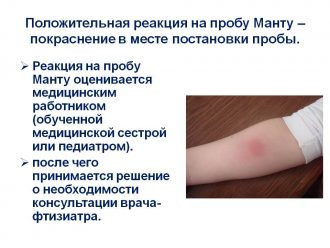
В районе предплечья делается укол, через который вводится туберкулин – это вещество белковой массы и микобактерий. На месте укола появляется красное пятнышко, которое потом может зудеть. Данное место запрещается мочить и натирать, поскольку это может исказить результаты теста. Если проба Манту показала неудовлетворительные результаты, тогда назначаются другие тесты.
Если на месте прокола возникает сильный зуд, сопровождающийся ломотой, тогда следует к уколу приложить влажное полотенце не более чем на 10 минут. Дольше держать не нужно, чтобы под кожу не проникла вода. Иногда прокол может сильно отекать. В данном случае необходимо обратиться к врачу.
Если Манту не показала достоверных результатов, тогда проводятся следующие тесты:
- Иммуноферментный анализ, который дает гарантию результатов на 60%.
- Полимеразная цепная реакция, которая показывает наличие ДНК бактерий в организме.
Прогноз
Туберкулез является смертельным заболеванием, поэтому игнорировать его наличие не рекомендуется, чтобы не усугубить прогнозы дальнейшего развития и не укоротить продолжительности своей жизни.

Чем раньше назначится лечение, тем лучше. У врачей имеются эффективные способы лечения, которые помогают на ранних стадиях болезни. Однако если свое больное состояние запустить, то возможны плачевные последствия, при которых речь уже идет о том, как долго живут пациенты, больные туберкулезом.
Исследование мокроты – один из способов выявить легочную форму туберкулеза, определить стадию развития болезни и выбрать эффективные методы лечения.
Что такое мокрота. Нормы и отклонения
Для здорового функционирования человеческого организма наличие мокроты необходимо. Этот секрет образуется в дыхательных путях и очищает их от мельчайших частиц пыли и отмерших клеток эпителия. В норме отделяемое не имеет цвета и запаха, жидкое по консистенции, незаметно для человека выводится из организма.
Говорить о возникновении каких-либо патологических процессов в дыхательных органах можно тогда, когда отхаркиваемая субстанция начинает доставлять неудобства. Увеличивается ее объем, изменяется цвет, консистенция, появляются различного рода примеси. В частности, мокрота при туберкулезе легких может содержать гнойные или кровяные вкрапления, значительно повышается ее количество.
Бытует ошибочное мнение, что туберкулез обязательно должен сопровождаться кашлем. На самом деле на ранних стадиях кашель может не мучить больного совсем либо иметь периодический, кратковременный характер. А вот когда он не оставляет пациенту возможности нормально жить и работать, сопровождается кровянистыми выделениями, значит туберкулез перешел в опасную для человека стадию. Здесь требуются радикальные меры, порой заключающиеся в удалении пораженной части легкого. Открытая форма болезни служит поводом для изоляции носителя туберкулезной палочки от окружающих.
При подозрении на туберкулез легких мокрота обязательно подвергается тщательному анализу. Внешний вид отхаркиваемой массы имеет значение, но диагностировать туберкулез только визуально невозможно. Требуется исследование в лабораторных условиях.
Норма суточного объема отделяемой мокроты для здорового человека составляет от 10 до 100 мл. Когда в органах дыхания развиваются патологические процессы, количество отхаркиваемого секрета постепенно начинает увеличиваться, доходя до 500 мл, а в некоторых случаях и до 1,5 л в сутки.
Чем интенсивнее поражение дыхательных путей, тем больше мокроты выделяется. Соответственно для ранней стадии туберкулеза будет характерным небольшой объем, близкий к норме. По мере распространения инфекции, возникновении осложнений количество отделяемой субстанции будет возрастать.
Важно! Только врач способен правильно оценить ситуацию по объему мокроты. Он будет учитывать ее количество в результате однократного отхаркивания и суточную дозу в комплексе с остальными признаками болезни.
Цвет мокроты при туберкулезе может варьироваться в зависимости от стадии заболевания и особенностей разрушительных процессов в дыхательных путях.
Прозрачная, стекловидная характерна для туберкулеза в начальной стадии.
Белая свидетельствует о воспалении с образованием белка. Такая окраска отделяемого присуща больным в начале развития инфекции. Чем насыщеннее белый оттенок, тем больше клеток в организме разрушено заболеванием.
Коричневая, с оттенками ржавчины указывает на то, что произошло повреждение кровеносных сосудов. Подобный оттенок возникает в результате начала разложения тканей дыхательных путей и является продуктом распада крови, в частности, содержащегося в ней белка.

Желтая, с белыми прожилками, зеленая мокрота возможна, когда воспаление в организме больного прогрессирует и провоцирует отделение гноя.
Алая, ярко-красная (кровохаркание) – признак серьезного повреждения кровеносных сосудов, интенсивного внутреннего кровотечения. Бывает на последней стадии заболевания туберкулезом легких. В этой ситуации нельзя медлить с госпитализацией.
Обычно, особенно на начальном этапе заболевания, мокрота при туберкулезе легких не имеет запаха, если только не нарушается ее отток в силу различных причин. Почувствовать зловонный, гнилостный запах можно в случаях отмирания тканей и проникновения в содержимое мокроты продуктов распада.
В зависимости от того, какая мокрота при туберкулезе легких по консистенции, доктор может судить о стадии и форме болезни.
| Вид | Особенности | Стадия заболевания |
|---|---|---|
| Слизисто-гнойная | Жидкая, практически бесцветная с небольшим количеством желтых либо зеленоватых гнойных вкраплений или белых фрагментов слизи. | Поражения тканей незначительны, туберкулез на начальной стадии. Преобладание слизи может указывать на очаговый характер заболевания. |
| Гнойно-слизистая | Средней вязкости, желтого или зеленого цвета, с четко просматриваемыми комочками слизи | Начальная стадия в фазе, для которой характерно прогрессирование губительных для организма процессов |
| Гнойная | Густая зеленая или желтая. Слизь отсутствует, но может ощущаться неприятный запах | Процесс поражения дыхательных органов туберкулиновыми бактериями стремительно развивается |
| Слизисто-гнойно-кровянистая | Густая, стекловидная. Наблюдаются гнойные сгустки, слизистые вкрапления. | Острая фаза болезни. Произошел разрыв каверн, и их содержимое проникает в бронхи. |
| Кровохарканье | Неоднородная по составу, выделяемая в больших количествах, с обилием крови (красная, розовая). | Критическая стадия. Легочное кровотечение. Нужно неотложное медицинское вмешательство. |
Если мокрота отличается четко выраженной гнойной составляющей, это может свидетельствовать об экссудативной фазе туберкулезного воспалительного процесса плевральной полости легких.
Зеленоватый оттенок отделяемого характерен для туберкулеза с множественными очагами инфекции (диссеминированная форма). Также возможна инфильтративная форма, при которой поражается обширная область легкого.
Слизисто-гнойная мокрота может говорить о цирротической форме туберкулеза легких.
Наличие крови может быть обусловлено несколькими причинами:
- распад инфильтратов;
- кавернозная форма туберкулеза;
- кавернозно-фиброзная форма;
- прорыв каверн;
- обширная диссеминация;
- легочное кровотечение.
Осложнения, связанные с большим количеством мокроты
Увеличение объемов отделяемого способно привести к нарушению дыхательной функции, возникновению кислородного голодания и мучительных приступов удушья. Следствием этого могут стать следующие симптомы:
- продолжительные головные боли;
- головокружения;
- обмороки;
- потеря концентрации внимания;
- снижение работоспособности.

Затрудненное дыхание может привести к еще более серьезным последствиям (особенно в случае долговременного обильного отхаркивания). Возможны нарушения сердечной деятельности, работы центральной нервной системы, легких.
Крайне важно не допускать застоя мокроты в организме. В накапливающейся слизи возникает благоприятная среда для интенсивного размножения болезнетворных бактерий. В результате не исключены разного рода инфекционные процессы в верхних дыхательных путях, что может значительно усугубить общее состояние пациента. Иммунитет больного туберкулезом ослаблен и не способен обеспечить необходимую защиту от воздействия патогенной микрофлоры.
Иногда при нарушении отхаркивающей функции больному назначаются специальные медицинские препараты. Какие именно средства использовать, может сказать только лечащий врач.
Можно ли самостоятельно диагностировать туберкулез по внешнему виду мокроты?
По внешним характеристикам отхаркиваемой субстанции поставить диагноз невозможно. Даже квалифицированному специалисту цвет, консистенция и другие визуальные признаки позволят лишь предположить болезнь, но с точностью определить, какая именно, можно только в ходе лабораторных исследований.
Так, присутствие в мокроте примесей гноя, слизи или крови характерно не только для туберкулеза, но и для ряда других заболеваний:
- повреждение тканей бронхов или трахеи в результате травмы;
- бронхит в острой или хронической форме;
- пневмония;
- абсцесс легкого (возникновение полости в легком, заполненной гноем);
- эмболия (закупорка) легочной артерии;
- бронхоэктатическая болезнь (необратимые изменения бронхов);
- респираторный муковисцидоз (нарушение функционирования желез в легких);
- злокачественная опухоль (рак) легких;
- нарушение сердечной деятельности;
- заболевания органов ЖКТ.
Важно не путать секрет из бронхов и легких с обычной слюной или выделяемой из носоглотки слизью.
Правила сбора мокроты для исследования на туберкулез
Чтобы анализ показал максимально достоверный результат, материал должен быть правильно собран. Достаточно будет 2-3 мл отделяемого.
Сбор мокроты производят рано утром перед едой. Обусловлено это тем, что во время сна в бронхах накапливается достаточное количество нужного секрета. А при смене положения тела (из горизонтального в вертикальное) содержимое дыхательных путей лучше отхаркивается.
Обязательно оградить анализ от лишних бактерий из ротовой полости. Поэтому необходимо почистить зубы, прополоскать рот кипяченой водой или специальным слабо концентрированным раствором алюмоквасцов.
Посуда для сбора отделяемого должна быть стерильной, желательно стеклянной, с плотно закрывающейся крышкой. В настоящее время в аптеках продаются специальные, предназначенные для анализов контейнеры.
После глубокого вдоха делается максимально резкий выдох и мокрота сплевывается в подготовленную емкость.
Можно недолгое время до отправки в лабораторию хранить собранное отделяемое в холодильнике.
Важно! Слюна в мокроте нередко приводит к искажению результатов анализа на туберкулез. Поэтому нужно стараться, чтобы в биоматериал ее попало как можно меньше.
В случаях, когда кашель не сопровождается отхаркиванием мокроты, врач может назначить стимулирующие этот процесс препараты. Если естественным образом взять материал для диагностики не получается, прибегают к сбору при помощи зонда.
Мокрота при туберкулезе — один из характерных признаков заболевания. Её количество, вид, консистенция, цвет, состав зависят от стадии, формы и тяжести патологического процесса. Именно в отходящей субстанции обнаруживают возбудителя туберкулеза. В ранней стадии количество отделяемого незначительно. По мере того, как туберкулезный процесс прогрессирует, изменяются и характеристики мокроты. Когда при отхаркивании появляется кровь почти без включений, это указывает на то, что болезнь приняла тяжелую форму.
Отхождение мокроты, даже с примесями крови — это не обязательно проявление туберкулеза легких. Такое проявление свойственно и другим тяжелым патологиям дыхательной системы. Появление такого симптома — повод немедленно обратиться к терапевту, фтизиатру или пульмонологу.

Как выглядит мокрота и как образуется
Мокротой называются отходящие при кашле массы, производимые трахеобронхиальным стволом, с примесью секрета носоглотки. Эта субстанция у здорового человека должна производиться только специальными железами с целью удаления из лёгких мелких фрагментов пыли, отмерших клеток эпителиальной ткани бронхов. Это жидкость без цвета, которая аккумулирует весь мелкий сор в органах дыхания, и выводит его за пределы этой системы. Здоровый человек не фиксирует сознанием этого естественного процесса.
При туберкулезе легких и при некоторых других патологиях органов дыхания, объёмы отделяемого содержимого легких значительно увеличиваются. Её характер меняется: происходит изменение цвета, плотности и состава отхаркиваемого материала, в мокроте появляются включения крови или гноя.
Кашель далеко не всегда сопровождает развитие туберкулеза. Даже если пациент кашляет периодически, этот симптом не имеет постоянного характера, и проявляется при обострении болезни. Надсадный мучительный кашель с большим объёмом отделяемого — это признак терминальных стадий туберкулеза с протеканием необратимых патологических процессов в тканях легких.
Рекомендуем прочитать статью про кашель при туберкулезе, чтобы узнать больше о его особенностях.
Разновидности
Мокрота бывает как однородной, так и может одновременно содержать различные компоненты. По составу различают следующие виды:
- слизь, обычные отделения без вкраплений, для туберкулеза не очень характерна;
- слизь с гноем, прозрачные отделения с зелеными включениями, характерна для первого этапа заболевания;
- гной с небольшой примесью слизи, желтоватого или желто-зеленого цвета, наблюдается на ранних этапах туберкулеза;
- зеленый или желтый цвет, наличие большого количества гноя — характерное проявление тяжелой инфекции;
- слизь с включениями крови, встречается при прогрессирующем туберкулезе, а также при онкологии верхних дыхательных путей;
- слизь с включениями гноя и крови, наблюдается при тяжелых поражениях дыхательных путей и легких, онкологии и туберкулезе;
- отделяется кровь (кровохарканье), наблюдается при туберкулезе и раковых поражениях легочной паренхимы, связана с разрывами небольших кровеносных сосудов, подвергающихся воздействию инфекционных агентов.
По составу мокроты, определяемому визуально, диагностировать заболевание невозможно. Понятно, что патология присутствует, но какая именно по этому признаку не определить.
Объём
Количество отделяемой мокроты является достаточно информативным показателем. По ее объёму можно заподозрить заболевание, также эта характеристика указывает на стадию развития патологии. Объём отделяемого содержимого легких увеличивается по мере того, как развивается патология, и уменьшается, если близится выздоровление.
Лечащий врач может объективно оценить объёмы мокроты, выделяемой однократно, а также общее количество за день. Пациенту не свойственна объективность оценки, он не знает, наличие какого объёма является признаком патологии, поэтому не нужно пытаться самому ставить себе диагноз и определять стадию болезни.
Небольшое количество субстанции выделяется при простудных и респираторных заболеваниях, а также на ранних стадиях тяжелых патологий. Если наблюдается постоянное нарастание отделяемой субстанции, это свидетельствует о прогрессировании заболевания и развитии осложнений, воспалительных процессов инфекционной этиологии.
По объёму диагноз не ставится, но этот показатель является существенным при комплексной оценке симптомов.

Консистенция
По этому признаку можно разделить мокроту на: жидкую, густую и вязкую.
- Жидкая форма характерна для легко излечиваемых респираторных заболеваний и не является опасным признаком при условии отсутствия в ней дополнительных включений.
- Густая наиболее часто наблюдается при туберкулезе легких.
- Вязкая больше характерна при астме и поражениях бронхов нетуберкулезного происхождения, однако может наблюдаться и при туберкулезе.
Влияние мокроты на течение заболевания
Большие объёмы отделяемого могут затруднять функцию дыхания из-за чего у пациента могут происходить приступы удушья. При этом также нарушается кислородное снабжение, что провоцирует головные боли, снижение внимания, утрату работоспособности, головокружения, обмороки. Длительное сохранение такой ситуации с дыханием может спровоцировать развитие серьёзных осложнений в работе сердца, лёгких и центральной нервной системы.
Помимо нарушения функции дыхания, застой мокроты чреват также интенсивной жизнедеятельностью разнообразной неспецифической микрофлоры, что приводит к развитию инфекционных процессов верхних дыхательных путей. На фоне ослабленного иммунитета это может сыграть значительную негативную роль в общем состоянии здоровья пациента. Вот почему так важно отхаркивание. Если субстанция отходит плохо, для очищения бронхиальной системы назначаются специальные препараты. При туберкулезе принимать можно только те отхаркивающие средства, которые выписал врач после обследования.
Характер мокроты при разных стадиях и формах
На начальной стадии туберкулеза мокрота может быть прозрачной или белой, её объёмы увеличиваются по мере прогрессирования заболевания. Если отделяемое состоит полностью или в большей степени из слизи, это может свидетельствовать об очаговом туберкулезе.
Преобладание в мокроте гнойного элемента может говорить о экссудативном процессе, сопровождающим развитие туберкулезного воспаления плевральной полости. Гнойная мокрота зеленоватого цвета может также указывать на наличие в легких инфильтратов или переходе туберкулеза в диссеминированную форму.
Развитие цирротической формы сопровождается отделениями слизисто-гнойного характера. Кавернозная, кавернозно-фиброзная формы, а также распад инфильтратов могут провоцировать присутствие включений крови. Обширная диссеминация, протекание в легких процесса прорыва каверны, легочные кровотечения также вызывают появление кровяных вкраплений.
Сбор мокроты для диагностики
Для того, чтобы определить, какой процесс протекает в легочной системе при туберкулезе и других патологиях, необходимо исследовать отделяемое. Если организм в течение продолжительного времени находится в горизонтальном положении, мокрота скапливается в верхних дыхательных путях. Поэтому собирать отхаркиваемый материал для анализа лучше всего утром, после подъёма с кровати. Смена положения способствует лучшему отделению. Перед этим лучше всего почистить зубы или прополоскать рот, чтобы удалить естественные бактерии из ротовой полости. Если течение заболевания таково, что мокрота не отделяется, врач может посоветовать принять отхаркивающие средства. Собирается материал в специальную ёмкость. Сейчас можно купить такую практически в любой аптеке. Глубоко вдохните и резко выдохните, сплюнув мокроту.
Лабораторные анализы
Бактериологический анализ на туберкулез позволяет обнаружить наличие или отсутствие микобактерий в исследуемом материале, установить уровень его вирулентности, а также протестировать возбудитель на предмет резистентности к противотуберкулезным медикаментам.
Обязательно прочитайте статью про МЛУ туберкулез на нашем портале.

Анализ ПЦР позволяет определить разновидность штамма микобактерии. Это важный показатель для выбора схемы лечения и комплекса противотуберкулезных препаратов. Для этого сравниваются участки ДНК выделенных микобактерий с лабораторными образцами. Микобактерии могут быть обнаружены методом микроскопического исследования с окрашиванием анализируемого материала по Цилю-Нельсену. Этот метод диагностики также информативен, как и ПЦР.
Лабораторные анализы мокроты занимают длительное время, поэтому их назначают в случаях, когда поставлен предварительный диагноз, необходимо уточнение поставленного диагноза или во время проводимого лечения для оценки динамики заболевания.

Мокрота всегда сопровождает прогрессирующее течение туберкулеза.
Ежедневно железистыми клетками трахеи и крупных бронхов продуцируется небольшое количество слизистого секрета, призванного очистить дыхательные пути от попадающих пылевых частиц и микробных агентов.
При инфицировании легочного дерева количество этого секрета значительно увеличивается, он содержит большое число клеток иммунитета и элементов воспаления.
Такое патологическое отделяемое называется мокротой, и при различных заболеваниях она имеет свои особенности.
А какая мокрота при туберкулезе?
Появление мокроты при туберкулезе происходит не сразу. Начальные этапы болезни, как правило, сопровождаются сухим и малопродуктивным кашлем.
Появление гнойного или слизисто-гнойного экссудата связано с прогрессированием инфекционного процесса в лёгких и ростом очагов воспаления.
При этом железистыми клетками бронхов активно продуцируется патологический секрет, который выделяется наружу при каждом кашлевом толчке.
Сухой приступообразный кашель – признак начальных форм специфического воспаления в легких
Мокрота имеет различные характеристики, начиная от цвета и запаха, заканчивая вязкостью и консистенцией. Особенности воспалительного экссудата при туберкулезе представлены в разделах ниже.
На начальном этапе заболевания мокрота может иметь беловатый оттенок. Это связано с содержанием в ней большого количества белка. Если патологический секрет бронхов содержит гной или прожилки крови,
Цвет мокроты при туберкулезе легких изменяется на:
Появление прожилок крови в мокроте – тревожный признак развития деструктивных изменений.
Обратите внимание! По цвету мокроты предположить ее состав бывает трудно.
Таблица: Классификация мокроты:
| Вид | Описание | Заболевания |
| Слизистая | Является следствием простейшего катарального воспаления. Прозрачная. При туберкулезе практически не встречается. |
|
| Слизисто-гнойная | Состоит из слизи и некоторого количества гноя (погибших иммунных клеток). Прозрачная, имеет прожилки жёлтого или зелёного цвета. |
|
| Гнойно-слизистая | Идентична по компонентам с предыдущей, но содержит больше гноя, чем слизи. Имеет желтоватый или зеленоватый оттенок. | |
| Гнойная | Слизь отсутствует. Цвет мокроты грязно-зеленый или жёлтый. |
|
| Слизисто-кровянистая | Имеет красноватый цвет за счёт прожилок крови в слизистом отделяемом. |
|
| Слизисто-гнойно-кровянистая | Помимо крови и слизи также имеет в составе гной. | |
| Кровохарканье | Выделение большого количества крови алого оттенка из дыхательных путей. |
|
Стандартная врачебная инструкция рекомендует провести несколько лабораторных тестов для определения основных физико-химических свойств отделяемого из бронхов.
По консистенции мокрота при инфицировании микобактериями туберкулёза может быть: Вязкой (содержит много слизи и белых кровяных телец). Чаще встречается на начальных этапах заболевания.
Густой (небольшое количество слизи и лейкоцитов, а также жидкости). Определяется при инфильтративном туберкулезе. Жидкой (содержит много влаги и мало форменных элементов).
Патологический секрет бронхов является одним из основных материалов для исследования в диагностике туберкулёза. Она позволяет не только подтвердить данные рентгенологического обследования, но и выявить больных с открытой формой инфекции, активно выделяющих МБТ и способных заразить окружающих.
Чтобы повысить диагностическую ценность анализов мокроты, каждому пациенту следует знать правила сбора мокроты на туберкулез.
Наиболее достоверные результаты в обнаружении микобактерий туберкулёза дают бактериологические методы исследования:
ПЦР-диагностика туберкулёза и современные иммуноферментные способы диагностики.
диагностика туберкулёза; дифференциальная диагностика заболевания органов дыхания при подозрении на туберкулёз.
Для исследования собирается утренняя мокрота, которая выделяется во время приступа кашля.
Перед откашливанием необходимо почистить зубы и прополоскать рот кипяченой водой с целью удаления остатков пищи, слущенного эпителия и микрофлоры ротовой полости.
В контейнер не должна попасть слюна и носоглоточная слизь.
Контейнер плотно закрыть и промаркировать.
Мокроту желательно собирать до приёма пищи.
В норме микобактерии туберкулёза в мокроте не выявляются.
Посев мокроты необходим, чтобы определить, содержит ли мокрота бактерии, которые вызывают туберкулез. При необходимости, для диагностики туберкулеза проводится быстрый тест на основе ДНК.
Как сдавать мокроту на туберкулез
Мокрота это слизь, откашливаемая из Ваших легких.
Как правило, Вас попросят сдать три образца мокроты.
- Соберите Вашу мокроту утром первым делом в течение трех дней подряд. Соберите один образец каждое утро.
- Во время сбора мокроты находитесь далеко от других людей. Если возможно, идите на улицу или откройте окно во время сбора мокроты.

Сделайте глубокий вдох.
Удержите воздух в течение нескольких секунд. Выдохните медленно.
Сделайте следующий глубокий вдох.
Кашляйте сильно пока мокрота (не слюна) не попадет к Вам в рот.

Сплюньте мокроту в контейнер для образцов, которая имеет завинчивающуюся крышку.

Плотно закройте крышку контейнера для образцов.

Проверьте, что бирка с Вашей личной информацией, прикреплена на дно каждого контейнера.
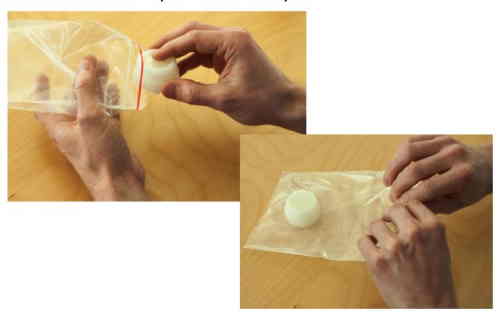
Положите каждый контейнер с мокротой в отдельный прозрачный пластиковый пакет и герметично закройте их.
Храните контейнеры с мокротой в холодильнике. Отнесите контейнеры в лабораторию в тот день, когда Вы будете иметь все три образца.
Читайте также:


