В какой форме не существует возбудитель токсоплазмоза
Токсоплазмоз – протозойная инфекция, характеризующаяся поражением нервной, лимфоидной системы, печени, селезенки, скелетных мышц, миокарда, глаз.
Возбудитель – Toxoplazma gondii (токсоплазма) относится к типу Apicomplexa, классу Sporozoa. Впервые возбудителя выделили Ш. Николь и Л. Мансо (1998) у грызунов гунди.
Характеристика возбудителя. Toxoplazma gondii - облигатный внутриклеточный паразит. Токсоплазму культивируют в куриных эмбрионах и на культурах тканей, а также путём заражения белых мышей и других грызунов. Возбудитель существует в виде вегетативной формы и цист. Вегетативная форма выглядит как полумесяц или долька апельсина размером 4-7 х 2-4 мкм, обладает медленной подвижностью (скользящего или вращательного типа). По Романовскому-Гимзе цитоплазма окрашивается в голубой, ядро – рубиново-красный цвет.
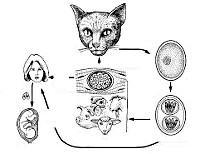
Жизненный цикл характеризуется чередованием бесполого размножения в организме промежуточного хозяина (дикие, домашние животные, птицы, человек) и полового цикла развития в организме основного хозяина – представителей семейства кошачьих, в том числе домашних кошек. Кошки заражаются, поедая инфицированных грызунов. С фекалиями кошки ооцисты попадают во внешнюю среду. Животные, а также человек заражаются при заглатывании.
Токсоплазмы чувствительны к высушиванию, нагреванию (быстро погибают при 55 °С), облучению, дезинфицирующим веществам (2% раствору хлорамина, 1% раствору фенола, 50% спирту). Неограниченно долго могут существовать в организме животных и человека. Ооцисты хорошо сохраняются во внешней среде (воде, влажной почве – многие месяцы).
Эпидемиология. Источник инфекции – дикие, домашние животные, птицы. Основной механизм передачи – фекально-оральный. Заражение происходит часто в результате употребления в пищу термически плохо обработанных продуктов (мясо, молоко, яйца). Заболевание встречается почти повсеместно и в любое время года.
Патогенез. При врождённом токсоплазмозе возбудитель проникает в плод через плаценту. Попав в пищеварительный тракт, токсоплазмы внедряются в лимфоидный аппарат в нижних отделах тонкой кишки. С током лимфы достигают регионарных (мезентериальных) лимфатических узлов, размножаются, проникают в кровь, с нею попадают в печень, селезенку, лимфоузлы, избирательно поражают нервную систему, миокард, скелетные мышцы, глаза, эндокринные железы, где снова размножаются. По мере формирования иммунитета образуют цисты, которые могут сохраняться пожизненно. Токсоплазмы продуцируют токсин белковой природы, который вызывает микроочаги некроза. Эти очаги в нервной системе и мышцах впоследствии кальцифицируются.
Клиника. Клиническая картина разнообразна и зависит от локализации возбудителя и поражаемого органа. Однако большинство случаев токсоплазмоза протекает бессимптомно.При врожденном токсоплазмозе возможны выкидыши, мертворождение или рождение детей с дефектами развития
Микробиологическая диагностика. Микроскопируют мазки и срезы из исследуемого материала, окрашенные по Романовскому-Гимзе.
Серологический метод. Выявляют антитела к токсоплазмам с помощью РСК, РПГА, РИФ, ИФА, латекс-агглютинации в сыворотке больного. Используют высокоспецифичную и чувствительную пробу Сейбина-Фельдмана. Механизм ее состоит в том, что специфические антитела к токсоплазмам модифицируют клеточную мембрану токсоплазм и живые токсоплазмы не окрашиваются метиленовым синим после их совместной инкубации с сывороткой больного. При отсутствии же антител в сыворотке токсоплазмы окрашиваются в синий цвет.
Аллергический метод – кожная проба с токсоплазмином – наиболее доступный способ диагностики. Проба положительна с 4 недели заболевания и сохраняется в течение многих лет. Положительный результат свидетельствует лишь о заражении в прошлом и указывает на необходимость тщательного обследования.
Лечение. Препараты выбора – сульфаниламиды и пириметамин, применяемые комбинированно. Применяют и другие препараты: хлоридин+сульфадимезин или делагил + тетрациклин, хингамин.
При хронических формах обязательно проводится курс специфической иммунотерапии токсоплазмином.
Профилактика. Для предупреждения заболевания проводятся ветеринарно-санитарные мероприятия, уничтожение диких грызунов, больных кошек. Необходимо соблюдать гигиенические требования: полноценная термическая обработка мяса, употребление в пищу вымытых овощей, зелени, фруктов, мытье рук перед едой. Специфической профилактики нет.
Не нашли то, что искали? Воспользуйтесь поиском:
I. По способу инфицирования:
1. Приобретенный токсоплазмоз.
2. Врожденный токсоплазмоз.
II. По клиническим проявлениям:
1. Первично-латентная форма.
2. Острый токсоплазмоз.
3. Первично-хроническая форма (выраженная и стертая).
4. Вторично-хроническая форма (выраженная и стертая).
Этиология. Возбудитель токсоплазмоза – облигатный внутриклеточный паразит Toxoplasma gondii. Наименование рода Toxoplasma (греч. toxon – дуга, + plasma –оформленное) определяется формой паразита в виде полумесяца, или дольки апельсина на стадии быстрого размножения в клетках промежуточного хозяина. Toxoplasma gondii считается условно-патогенным паразитом. Болезни, вызываемые такими организмами, называют – оппортунистическими (англ.opportunity – возможность). Проявляться они могут у заразившихся людей спустя годы при нарушении иммунной системы.
Возбудитель токсоплазмоза открыт в 1908 году Ш. Николлем и Л. Мансо, обнаружившими его в Тунисе у грызунов вида гондии. В 1923 году чешский исследователь Я. Янку обнаружил токсоплазмы в глазу умершего ребенка, доказав тем самым восприимчивость людей к заражению этим паразитом. Первый случай врожденного токсоплазмоза человека описали Вольф и Пейджи в 1939 году.
Токсоплазмы существуют в трех основных формах: ооцист, тахизоитов и брадизоитов. Ооцисты являются продуктами половой стадии развития паразита и формой длительного (до пяти лет) сохранения паразита во внешней среде. Они образуются в эпителии кишечника животных семейства кошачьих и с испражнениями выводятся из организма. Тахизоиты (греч. tachys – быстрый) – токсоплазмы, быстро размножающиеся бесполым путем в клетках промежуточного хозяина. В русскоязычной литературе эту форму паразита часто называют эндозоидами. Ритм бесполого размножения паразитов при первом заражении и остром течении токсоплазмоза, может быть быстрым (3-5часов). Быстро размножающиеся токсоплазмы-тахизоиты имеют форму полумесяца с закругленным задним концом и размеры 2-4х4-7мкм. При появлении антител в крови ритм размножения тахизоитов замедляется до 10-15 и более часов. Медленный темп размножения паразита приводит к образованию токсоплазм- брадизоитов (греч. bradis – медленный).
Брадизоиты имеют удлиненную форму, ядра значительно смещены к заднему концу тела. Оболочка их клеток содержит, особые белки, позволяющие им внедряться в эпителиальные клетки кишечника кошки. Скопление брадизоитов образует цисту, с плотной оболочкой, состоящую из иммунокомпетентных клеток организма хозяина. Размер цист достигает 50-200мкм, а количество брадизоитов в них – 5-10 тысяч и более (рис. 1, 2) Цисты с брадизоитами, сохраняются неопределенно долго в головном мозге, сетчатке глаза или мышцах, где иммунный надзор слабее. Здесь они либо подвергаются обызвествлению, либо разрушаются с выходом токсоплазм и проникновением их в здоровые клетки, что влечет за собой рецидив заболевания. Это происходит при иммунодефицитных состояниях.
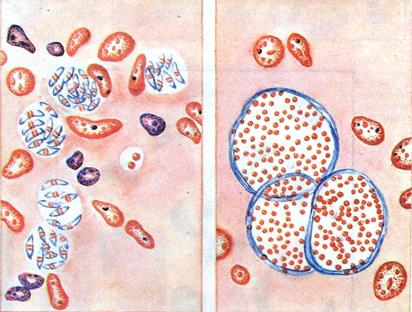
Рис. 1. Токсоплазмы (срезы головного мозга, окраска по Романовскому – Гимзе, Х 900).
1 – группы токсоплазм, лежащих свободно (слева);
2 – три цисты разной величины, из-за большого числа токсоплазм видны в основном только ядра (красного цвета) (С.Г. Васина).
Эпидемиология. Токсоплазмозная инвазия у людей встречается повсеместно, на всех континентах и во всех климатогеографических зонах. Распространенность токсоплазмоза выше на территориях с жарким и влажным климатом, а также среди сельского населения. Согласно данных иммунологических исследований на Земле токсоплазмами заражено более 500 млн. человек. В средней полосе России инфицированность составляет в среднем 15-25%, в том числе в Москве – 25%. Число случаев врожденного токсоплазмоза колеблется от 1 на 1000 до 1 на 10000 живорожденных. Кроме человека токсоплазма поражает более 300 видов животных и 60 видов птиц.
Существуют природные и синантропные очаги приобретенного токсоплазмоза. В природных очагах циркуляция возбудителя происходит в основном по цепи жертва – хищник, в которой окончательным хозяином являются представители семейства кошачьих, а промежуточным – многочисленные млекопитающие животные и птицы. В природных очагах люди заражаются редко. В синантропных очагах возбудитель токсоплазмоза циркулирует при участии кошек как окончательных хозяев, у которых происходит половое размножение паразита. Среди промежуточных хозяев наиболее пораженными оказываются свиньи, овцы, кролики, куры, мыши, а из диких птиц – воробьи. Домашние млекопитающие и синантропные птицы инвазированы токсоплазмами значительно чаще, чем дикие. Человек для токсоплазмы является промежуточным хозяином; в его клетках токсоплазма размножается бесполым путем.
Основными источниками токсоплазмозной инфекции у человека являются домашние животные. Из домашних плотоядных ведущее значение имеет кошка-распространитель ооцист токсоплазм во внешней среде. Важную эпидемиологическую роль в заражении людей токсоплазмозом играют с/х животные, в мясе которых могут содержаться цисты токсоплазм, а также выделения при родах больных животных. В Центральном районе РФ исследование на токсоплазмоз с/х животных выявило антитела кToxoplasma gondii у 31% свиней, 21,5% голов крупного рогатого скота, 23% овец, 26% кур; у 40% собак, 80% взрослых бродячих и 39% домашних кошек.
Заражение человека происходит алиментарным путем при проникновении ооцист или тканевых цист (при употреблении сырых или полусырых мясных продуктов, но чаще с немытыми овощами и фруктами), реже через кожу (при разделке туш, работах с лабораторным материалом) и трансплацентарно от беременных (в среднем 1:2700 нормальных родов). Женщины обычно заражены несколько чаще, чем мужчины, вследствие привычки многих из них дегустировать сырой мясной фарш.
Жизненный цикл токсоплазмы характерен для споровиков. В нем чередуются стадии множественного деления (шизогонии), гаметогонии и спорогонии. Половой путь размножения (гаметогония) происходит только в организме животных семейства кошачьих. Поэтому в синантропном очаге кошка является потенциальным источником и главным распространителем инфекции. Заражение кошки происходит при поедании больных грызунов, зараженных птиц или инвазированного мяса домашних животных. Следует отметить, что самки кошек заражаются токсоплазмозом значительно чаще по сравнению с самцами. Это связано с тем, что они активно участвуют в добывании мышевидных грызунов, которые служат резервуаром возбудителя в природе (зараженные мыши и крысы менее осторожны). В пищеварительном тракте кошки под действием протеолитических ферментов желудка и тонкого кишечника стенки тканевых цист разрушаются с высвобождением токсоплазм. Паразиты проникают в эпителиальные клетки кишечника, где они размножаются путем множественного деления с образованием мерозоитов. Часть мерозоитов преобразуется в мужские и женские половые клетки. В результате слияния гамет образуются зиготы (ооцисты), заключенные в плотную оболочку. Следует отметить, что некоторая часть токсоплазм проникает вглубь кишечной стенки и начинает развиваться и распространяться гематогенно и лимфогенно по всему организму кошки. Весь цикл репродукции токсоплазмы занимает 1-3 недели.
Из организма кошек ооцисты выделяются с фекалиями в окружающую среду, попадают в почву, воду, на растения, на предметы обихода, руки. При благоприятных условиях в ооцисте через 1-5 дней происходит спорогония, т.е. деление зиготы под оболочкой. В результате образуется две спороцисты, а затем в каждой спороцисте – четыре спорозоита (всего восемь спорозоитов). Ооцисты хорошо сохраняются в почве в течение нескольких лет.
Промежуточные хозяева (грызуны, зерноядные птицы, травоядные млекопитающие) берут пищу с поверхности почвы, которая может быть загрязнена фекалиями зараженных кошек, содержащими ооцисты. Ооцисты вместе с пищей попадают в кишечник промежуточного хозяина, где из них высвобождаются спорозоиты. Они проходят через кишечную стенку и активно поглощаются макрофагами. Фагоцитоз носит незавершенный характер (не происходит гибели паразита). Возбудительдиссеминирует по лимфатическим сосудам с макрофагами. В цитоплазме макрофагов начинается бесполое размножение путем деления паразита надвое, в результате чего образуется две, четыре, восемь и более дочерних особей. На поздних этапах размножения макрофаги погибают и высвободившиеся паразиты инвазируют в клетки печени, селезенки, лимфатических узлов, нервной системы, глаз, скелетных мышц, миокарда, в которых также происходит бесполое размножение.
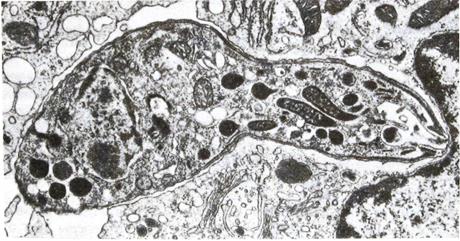
Рис. 2. Электронная фотография. Спорозоит Toxoplasma gondii проникает в клетку хозяина (из кн. К. Хаусмана).
Клиника. У лиц с нормальной иммунной системой токсоплазмоз протекает бессимптомно или проявляется в виде разнообразных неспецифических симптомов. Может быть недомогание, повышение температуры, фарингит, миалгии, увеличение шейных лимфоузлов и др. У пациентов с иммуннодефицитными состояниями токсоплазмоз может приводить к некротизирующему энцефалиту, эндокардиту, пневмонии. Есть данные, что у 40% больных параллельно со СПИДом развивается токсоплазмозный энцефалит.
Особенностью врожденного токсоплазмоза является развитие генерализованной (48%), менингоэнцефалической (23%) и энцефалической (30%) форм заболевания с высокой смертностью (44%) и инвалидизацией детей (73%), затяжным течением процесса с исходом в хронический гепатит (51%), вялотекущий хронический энцефалит (40%). Наиболее тяжелые поражения наблюдаются при заражении матери в 1-ом триместре беременности. При заражении беременной женщины в более поздние сроки токсоплазмоз у детей может проявляться через месяцы или годы. Нарастающая гидроцефалия (водянка головного мозга) может обнаружиться к концу 1-го года жизни, имбецильность (средняя степень слабоумия) может стать очевидной к 10-12 годам.
Окулярный токсоплазмоз часто развивается при врожденной форме заболевания и значительно реже при заражении в течение жизни. Признаками вовлечения органа зрения в патологический процесс является ослабление остроты зрения, нередко на один глаз, воспаление сетчатки и сосудистой оболочки глаза.
Острый токсоплазмоз, развившийся в результате первичного инфицирования, начинается остро и протекает с выраженной интоксикацией, высокой лихорадкой и поражением ЦНС по типу менингита (менингоэнцефалита). Отмечается сильная головная боль, рвота, менингеальный синдром, судороги, моноплегии, гемиплегии, неврит зрительных нервов. Часто беспокоят чувство ломоты, мышечные и суставные боли. В начале болезни серологические реакции и внутрикожная аллергическая проба с токсоплазмозом отрицательные. Больные заторможены, нарушается сон, возможны галлюцинации. Может наблюдаться генерализованная лимфоаденопатия. У части больных на 4-7 день болезни появляется макулезная сыпь по всему телу. На 4-5 неделе болезни возможно развитие миокардита. Заболевание протекает тяжело и может закончиться летальным исходом.
Клинические проявления первично- и вторично- хронического токсоплазмоза сходны. Заболевание начинается постепенно. Больные жалуются на общую слабость, аденамию, плохой аппетит, нарушение сна, снижение памяти и интереса к окружающему. Наиболее характерным признаком хронического токсоплазмоза является длительный субфебрилитет, не поддающийся обычным средствам терапии. Увеличение лимфоузлов (шейных, затылочных, подмышечных, паховых) – второй по частоте признак хронического токсоплазмоза.
Лабораторная диагностика. Выявление возбудителя проводят микроскопией полученных образцов, а также путем выделения токсоплазм из биоптатов и биологических жидкостей с последующим культивированием на 10-11 суточных куриных эмбрионах или клетках HeLa. Наибольшую ценность имеет выделение токсоплазм, полученных от животных, зараженных клиническим материалом. Белым мышам парентерально вводят кровь лиц, подозрительных на наличие токсоплазм, что помогает выявить острую форму болезни микроскопией образцов тканей зараженных животных. В лечебных учреждениях наиболее доступны серологические тесты на выявление возбудителя.
Особенно тщательно меры предосторожности следует соблюдать беременным женщинам, пациентам с иммунными расстройствами и медицинскому персоналу, контактирующему с инфицированным материалом.
Краткая характеристика заболевания
Виды токсоплазмоза
Специалисты выделяют врожденный и приобретенный токсоплазмоз. В первом случае инфекция поражает плод в утробе матери. Это крайне опасная ситуация, поскольку очень часто деятельность возбудителей приводит к тяжелым нарушениям в работе жизненно важных органов и даже гибели ребенка.
Приобретенный токсоплазмоз менее опасен. Он может иметь как острое, так и хроническое течение. В острой фазе пациенты страдают от симптомов токсоплазмоза, напоминающих тиф: высокой температуры, увеличения печени, неврологических нарушений. Впрочем, более распространенной является все же хроническая форма токсоплазмоза, при которой острые признаки проявляются далеко не всегда, а если и проявляются, то имеют очень слабую интенсивность.
Пути передачи инфекции
Токсоплазмоз при беременности
Если для обычных людей токсоплазмоз – это лишь легкая неприятность, то токсоплазмоз при беременности нередко превращается в катастрофу. Особенно опасна она в том случае, если будущая мама впервые заражается ею именно во время вынашивания ребенка, так как в этом случае в крови женщины отсутствуют антитела, формирующие стойкий иммунитет. Риск инфицирования плода повышается по мере увеличения проницаемости плаценты. Наиболее опасен токсоплазмоз при беременности во время второго и третьего триместров, когда шанс заражения плода приближается к 25 и 70 процентам соответственно. В первые три месяца мать передает заболевание ребенку в 1% случаев, но практически всегда это заканчивается гибелью плода, так как у малыша в таком возрасте еще нет ни иммунной системы, ни каких-либо других защитных барьеров.
Если будущей маме поставлен диагноз токсоплазмоз, лечение проводится в условиях стационара, что позволяет снизить риск передачи инфекции и развития врожденных дефектов. Но даже при хорошем уходе и участии опытных специалистов в половине случаев избежать неприятных последствий не удается, поэтому при планировании беременности будущая мать просто обязана уделить своему здоровью максимальное внимание и сдать обязательный анализ на токсоплазмоз. Большое значение имеет и профилактика болезни. На время вынашивания ребенка целесообразно выполнять следующие рекомендации врачей:
Перечисленные выше мероприятия крайне просты, но именно они способны предотвратить токсоплазмоз, симптомы которого нередко выявляются слишком поздно. Помните об этом и сделайте все возможное для того, чтобы сохранить своему ребенку жизнь, ведь, кроме вас, сделать это будет просто некому. Учтите также, что даже при отрицательном результате первых анализов следует повторять их через каждые 2-3 месяца для исключения случайных заражений.
Симптомы токсоплазмоза
Никаких клинических признаков, позволяющих точно диагностировать токсоплазмоз, не существует. Чаще всего больные могут наблюдать лишь ограниченные симптомы токсоплазмоза:
- увеличение лимфоузлов;
- незначительное повышение температуры;
- фарингит;
- воспаление сосудистой оболочки глазного яблока.

Как видите, симптомы токсоплазмоза ничем не отличаются от проявлений десятков других заболеваний, что объясняет объективные трудности при постановке правильного диагноза. Характерные признаки болезни наблюдаются лишь при значительном снижении иммунитета и тяжелых клинических формах, когда деятельность токсоплазмы приводит к поражениям головного мозга, эндокардиту и пневмонии.
Лечение токсоплазмоза
При условии сильной иммунной системы никакого специфического лечения при токсоплазмозе не требуется. Пациентам с хореоренитом и другими серьезными повреждениями органов назначаются сульфадиазин и пириметамин. При поражениях ЦНС рекомендованы глюкокортикоиды. Врожденный токсоплазмоз или бессимптомные формы инфекции лечатся с помощью фолиевой кислоты и сульфадиазина. В подобных случаях терапия длится в течение минимум одного года, что исключает развитие серьезных осложнений в будущем.
Видео с YouTube по теме статьи:
Токсоплазмоз - зоонозная протозойная инфекция, имеющая длительное течение и приводящая к поражению нервной, лимфатической, зрительной, мышечной систем, миокарда, печени, селезенки. Острый токсоплазмоз протекает с лихорадочно-интоксикационным синдромом, лимфаденопатией, гепатоспленомегалией, кожными высыпаниями; в тяжелых случаях – с развитием миокардита, энцефалита, энцефаломиелита. Диагноз токсоплазмоза устанавливается с помощью бактериологического посева, ПЦР, ИФА. Лечение токсоплазмоза включает прием этиотропных антипаразитарных препаратов, десенсибилизирующих, общеукрепляющих средств, иммунотерапию токсоплазмином.
МКБ-10
Общие сведения
Токсоплазмоз – хроническая паразитарная инвазия, вызываемая внутриклеточными простейшими (токсоплазмами) и сопровождающаяся развитием лимфаденита, гепатита, менингоэнцефалита, пневмонии, миокардита, миозита и др. Показатель инфицированности населения токсоплазмозом чрезвычайно высок: в Европе и Северной Америке он составляет 25-50%; в странах Африки, Южной и Латинской Америки – до 90%.
Огромную опасность токсоплазмоз представляет для беременных женщин и лиц со сниженным иммунитетом. В первом случае может происходить внутриутробное инфицирование плода с самопроизвольным прерыванием беременности, мертворождением или формированием эмбрио- и фетопатий; во втором - токсоплазмоз приобретает тяжелое манифестное течение. Учитывая множественные и разнообразные клинические проявления, токсоплазмоз актуален не только для инфекционных болезней, но также для неврологии, офтальмологии, пульмонологии, кардиологии.

Причины токсоплазмоза
Инфекционным агентом, приводящим к заболеванию, выступает Toxoplasma gondii (токосплазма), принадлежащая к роду облигатных внутриклеточных микроорганизмов, отряду кокцидий, классу споровиков. Токсоплазма имеет изогнутую форму полумесяца, один конец которого заострен, а другой более закруглен, длину 4-7мкм и ширину 2-5 мкм. В своем развитии возбудитель токсоплазмоза проходит фазы полового и бесполого размножения и стадии трофозоитов, цист и ооцист.
Половой цикл протекает в эпителиальных клетках кишечника представителей семейства кошачьих (домашних кошек, рыси, ягуара, пумы и др.), которые выступают окончательными хозяевами токсоплазм. Здесь образуются гаметоциты, которые затем дифференцируются в мужские и женские гаметы; при их слиянии формируется зигота, а затем ооциста. С испражнениями кошек ооцисты выделяются во внешнюю среду, где превращаются в инвазивные формы – спорозоиты.
Инфицирование токсоплазмозом чаще всего происходит алиментарным путем при употреблении в пищу продуктов, обсемененных ооцистами, а также сырого мяса инфицированных животных; реже – контактным путем через поврежденную кожу. При беременности возможна вертикальная передача инфекции плоду через плаценту. Реже заражение токсоплазмозом происходит парентеральным путем (при переливании крови или трансплантации органов).
Патогенез
Попав в организм человека через ЖКТ, ооцисты внедряются в энтероциты нижних отделов тонкой кишки, откуда проникают в мезентериальные лимфоузлы, вызывая их воспаление (мезаденит), некроз, кальцификацию и образование специфических гранулем. Из первичного лимфатического очага токсоплазмы попадают в кровь и гематогенным путем разносятся по организму, где фиксируются в органах-мишенях: печени, селезенке, миокарде, ЦНС, оболочках глаз, скелетной мускулатуре, вызывая формирование некрозов, гранулем, нарушение функции пораженных органов.
Жизнедеятельность токсоплазм сопровождается выделением аллергенов и токсинов, что находит выражение в развитии общеинфекционного и аллергического синдромов. По мере выработки специфических антител вегетативные формы токсоплазм инцистируются, что знаменуется переходом токсоплазмоза в хроническую форму. При снижении активности иммунной системы (у больных СПИДом, гематологических и онкологических больных) возможна реактивация инфекции с генерализованным течением.
Симптомы приобретенного токсоплазмоза
С учетом характера инфицирования различают врожденный и приобретенный токсоплазмоз. Приобретенная инфекция может протекать в острой, хронической и латентной форме; при этом латентная форма подразделяется на первичную и вторичную, развивающуюся после острого или рецидива хронического токсоплазмоза.
Примерно у 95-99% людей токсоплазмоз протекает в виде латентной инфекции. При острой манифестной форме токсоплазмоза инкубационный период составляет 2-3 недели. Легкое и субклиническое течение токсоплазмоза обычно диагностируется ретроспективно по положительным результатам кожных проб с токсоплазмином, серологическим реакциям, кальцифицированным лимфоузлам и другим признакам.
Клинические проявления тяжелого генерализованного токсоплазмоза развиваются остро с внезапной лихорадки (t - до 38-39 °С) и явлений общей интоксикации (познабливания, снижения аппетита, миалгии, артралгии). Характерно увеличение печени и селезенки (гепатоспленомегалия), развитие лимфаденопатии, появление макулопапулезных высыпаний на коже. Чаще всего реакция выражена со стороны шейных, подмышечных, паховых, мезентериальных лимфоузлов, а также лимфатических узлов средостения. Кожные высыпания при токсоплазмозе располагаются по всему телу (кроме волосистой части головы, ладоней и подошв), могут сливаться в пятна с неровными волнистыми краями. На высоте остроты процесса может развиваться острый миокардит, энцефалит, менингоэнцефалит, энцефаломиелит. Тяжелые формы острого токсоплазмоза могут иметь летальный исход.
Хронический токсоплазмоз характеризуется длительным торпидным течением. Общие симптомы включают субфебрилитет, недомогание, похудание, генерализованные артралгии, лимфаденопатию. Проявлениями мезаденита служат диспепсические расстройства: тошнота, метеоризм, боли в животе, запор. Специфическими признаками хронического токсоплазмоза выступает поражение мышечной ткани, проявляющееся миозитом. Поражение сердца вызывает развитие очаговых или диффузных изменений миокарда или перикардита, проявляющихся утомляемостью, сердцебиением, одышкой, кардиалгиями.
Со стороны нервной системы отмечаются явления астении и вегето-сосудистой дистонии, неврастенические реакции и фобии. Многолетнее хроническое течение токсоплазмоза приводит к развитию эпилепсии, психических расстройств, снижению интеллекта. Эндокринные расстройства могут включать импотенцию, нарушение менструального цикла, вторичную надпочечниковую недостаточность. Поражение глаз при токсоплазмозе протекает в форме прогрессирующей близорукости, увеита, ретинита и хориоретинита с атрофией зрительного нерва.
Симптомы врожденного токсоплазмоза
Течение и исходы врожденного токсоплазмоза зависят от гестационного возраста плода. Инфицирование в I и II триместре приводит к внутриутробной гибели плода или формированию внутриутробных пороков – бластопатий, эмбрио- и фетопатий. В случае более позднего внутриутробного заражения (в III триместре) ребенок рождается с хронической, подострой или острой формой токсоплазмоза; при этом, чем позднее происходит инфицирование, тем тяжелее выражены симптомы на момент рождения.
Состояние новорожденных с острой формой токсоплазмоза тяжелое с первых дней. Отмечается фебрильная температура тела, выраженная интоксикация, обильные полиморфные высыпания на коже, генерализованная лимфоаденопатия, кровоизлияния в слизистые оболочки и склеры. Печень и селезенка обычно увеличены, часто развивается желтуха, диспепсические расстройства. Острый токсоплазмоз у новорожденных может приводить к развитию пневмонии, миокардита, энцефалита, менингоэнцефалита и летальному исходу. Подострое и хроническое течение токсоплазмоза характеризуется гидроцефалией, судорожным синдромом, длительной желтухой, субфебрилитетом, хориоретинитом.
В отдаленном периоде выявляются стойкие необратимые изменения, обусловленные внутриутробным инфицированием. Такими последствиями могут служить отставание в физическом развитии, задержка психического и речевого развития (ЗПР и ЗРР), микроцефалия, олигофрения, эпилепсия, микрофтальмия, слепота, тугоухость, глухота. Эти и другие нарушения расцениваются как резидуальный токсоплазмоз. Врожденный токсоплазмоз может иметь длительное латентное течение с клинической манифестацией на 2-7 году жизни ребенка.
Диагностика токсоплазмоза
В диагностике внутриутробного инфицирования большая роль отводится акушерскому анамнезу, результатам анализа на TORCH-инфекции у матери и серологических реакций у новорожденного, исследованию околоплодных вод и плаценты методом ПЦР. Дети нуждаются в наблюдении педиатра, детского офтальмолога, отоларинголога, невролога; проведении люмбальной пункции, КТ головного мозга, нейросонографии. Врожденный токсоплазмоз нужно дифференцировать с врожденной краснухой, герпесом, листериозом, цитомегалией, хламидийной инфекцией, внутричерепной родовой травмой.
Среди клинических проявлений наибольшее диагностическое значение при приобретенном токсоплазмозе имеет сочетание лимфаденопатии, гепатоспленомегалии, поражения глаз и ЦНС. Обязательно консультирование больного неврологом, офтальмологом, терапевтом или кардиологом. Основной перечень инструментальных исследований включает ЭЭГ, Эхо-ЭГ, рентгенографию или КТ черепа, офтальмоскопию, ЭКГ.
Для лабораторного подтверждения токсоплазмоза используются паразитологические и иммунологически методы. Первые предполагают микроскопическое выявление возбудителя в мазках-отпечатках пораженных органов, биоптате лимфоузлов, крови или спинномозговой жидкости. Возможно проведение биологической пробы с заражением лабораторных грызунов. Иммунологическая диагностика токсоплазмоза включает серологические методы (РСК, РНИФ, ИФА, РНГА), а также внутрикожную аллергическую пробу с токсоплазмином. В случае приобретенной инфекции в первую очередь исключается туберкулез, лимфогранулематоз, ревматизм, болезнь кошачьих царапин, инфекционный мононуклеоз, герпесвирусная инфекция.
Лечение токсоплазмоза
В зависимости от преимущественных органных поражений, лечение больных токсоплазмозом осуществляется в профильных отделениях: неврологических, терапевтических, кардиологических, офтальмологических и т. д. Этиотропная терапия при манифестном токсоплазмозе проводится препаратами противопаразитарного действия: чаще хлоридином в комбинации с сульфаниламидными препаратами или антибиотиками тетрациклинового ряда; при противопоказаниях - метронидазолом, хлорохином, аминохинолом. Обычно курс лечения токсоплазмоза состоит из 3-х 5-10-дневных циклов, повторяемых с интервалами 7-10 дней. Дополнительно назначаются антигистаминные и общеукрепляющие средства, поливитамины. При хроническом токсоплазмозе медикаментозный курс лечения дополняется иммунотерапией – внутрикожным введением токсоплазмина. Тактика ведения беременных с первично-хроническим или первично-латентным токсоплазмозом предполагает проведение химиопрофилактики спирамицином. При острой форме токсоплазмоза у беременной рекомендуется медицинский аборт.
Профилактика
Профилактика заражения человека токсоплазмозом включает комплекс ветеринарных (обследование и лечение домашних животных) и санитарно-гигиенических мероприятий. Последние предполагают избегание тесного контакта с кошками, тщательную термическую обработку мяса, защиту детских песочниц от испражнений безнадзорных животных, соблюдение мер личной гигиены. Обследование беременных на токсоплазмоз проводится трижды, в каждом триместре.
Читайте также:


