Тропическая малярия на латыни
Общие сведения
Течение этого заболевания сопровождают лихорадка, озноб, увеличение размеров печени и селезенки, анемия. Особенно уязвимы к болезни дети до 5 лет.
Родиной малярии считается Африканский континент. Именно в Африке чаще всего фиксируется болотная лихорадка. Данные ВОЗ свидетельствуют, что в мире ежегодно фиксируется от 124 до 283 млн случаев заражения этой болезнью. Правда, в течение последних десятилетий количество случаев болезни и смертей от малярии снижается. Каждый год от этого заболевания умирает около 400 тысяч людей. Малярия в России диагностируется в основном из-за приезда зараженных и невылеченных людей.
Как свидетельствует Википедия, ученые до сих пор разрабатывают эффективную вакцину, защищающую от этой болезни. Однако заболевание поддается профилактике и лечению. Поэтому очень важно своевременно обращаться к врачу и немедленно начинать терапию, если малярия была подтверждена.
Патогенез
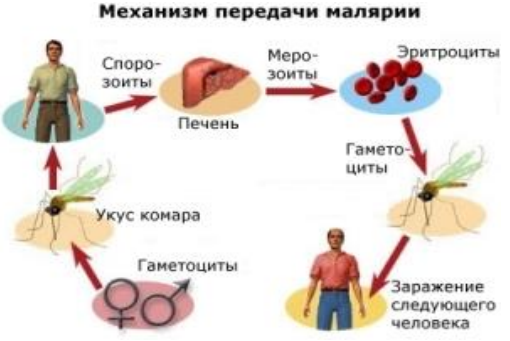
Возбудителем малярии являются простейшие рода Plasmodium (плазмодии). Заражение происходит во время впрыскивания в кровь или лимфу самкой малярийного комара спорозоитов (так называется одна из стадий жизненного цикла возбудителя). Это происходит, когда комар сосет кровь.
После попадания в кровь спорозоиты плазмодия оказываются в гепатоцитах печени, провоцируя начало доклинической экзоэритроцитарной (печеночной) стадии болезни. В клетках печени происходит размножение спорозоитов (шизогония), вследствие чего образуются печеночные мерозоиты. Через несколько недель они снова проникают в кровь.
Следующая стадия малярии – клиническая или эритроцитарная – начинается, когда попавшие в кровь мерозоиты прикрепляются к специфическим рецепторам на мембранах эритроцитов.
Кстати, ученые в процессе исследований доказали, что плазмодии, попадая в жертву, стимулируют организм выделять те вещества, которые привлекают комаров.
Механизм передачи малярии
Классификация
В зависимости от того, каким является возбудитель малярии, отличаются симптомы, течение болезни и прогноз. От разновидности зависит и жизненный цикл возбудителя малярии. Возбудителем малярии является несколько видов плазмодиев:
- Plasmodium vivax – является возбудителем трехдневной малярии. Длительность инкубационного периода от 1 до 3 недель, в некоторых случаях – до 14 месяцев. Приступы происходят через сутки. Возбудитель является одним из наиболее распространенных.
- Plasmodium malariae – этот вид вызывает четырехдневную малярию. Инкубационный период длится от 3 до 6 недель. Повторение приступов — через 2 суток.
- Plasmodium falciparum – вызывает тропическую малярию. Длительность инкубационного периода от 9 до 16 суток. Повторение приступов через сутки, если форма тяжелая, они продолжаются от суток до полутора, при этом периоды нормальной температуры очень короткие. Этот вид болезни может привести к нарушению функций мозга и развитию церебральной малярии. Температура повышается до 40 градусов, сильно болит голова, больной может бредить. Каждый пятый случай заканчивается летально. Это наиболее распространенная форма заболевания.
- Plasmodium ovale — вызывает малярию овале. Длительность инкубационного периода — 10-20 суток. Повторение приступов – через сутки.
Детально рассмотреть фото и картинки, посвященные особенностям разных форм возбудителей, можно в соответствующих презентациях.
Причины
Малярию вызывают укусы самки малярийного комара. Говоря о том, как передается малярия, следует отметить, что кроме укусов, болезнь может передаваться в период беременности – от матери будущему ребенку. Также возможна передача при переливании крови, при проведении инъекций шприцем.
Симптомы малярии
Признаки малярии у взрослых и детей проявляются через определенный период после заражения (от 1 до 4 недель).
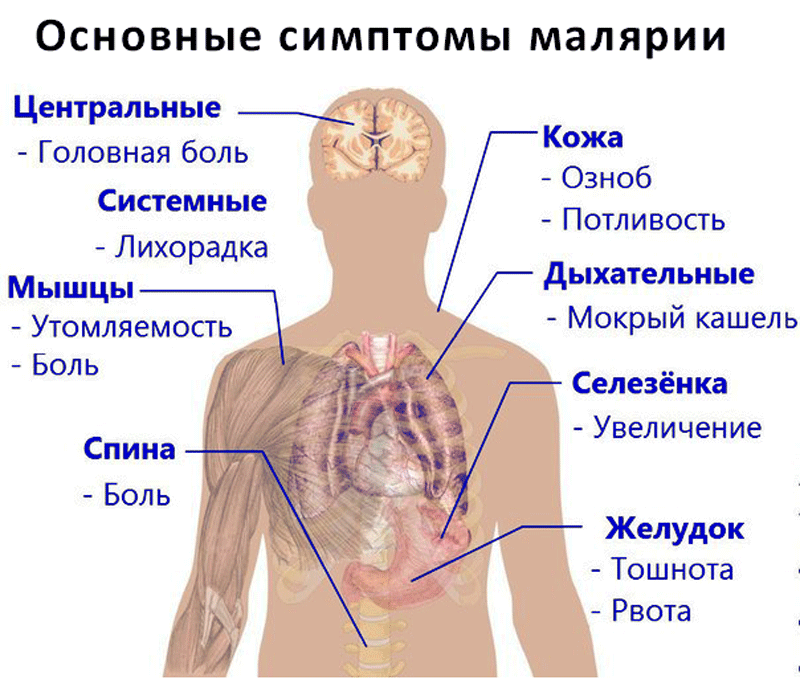
Если у человека развивается тропическая малярия, симптомы ее могут быть достаточно тяжелыми. В первое время у больного появляются следующие признаки:
- Лихорадка, озноб, повышение температуры.
- Головная боль, ломота в суставах.
- Увеличение печени и селезенки (гепатомегалия и спленомегалия).
- Усиленное потоотделение.
- Тошнота, рвота, диарея.
- Анемия, гемоглобинурия.
- Сильная усталость.
Если болезнь вызывает P. falciparum, может возникнуть покалывание в коже.
Кроме того, малярия у взрослых и детей может сопровождаться расстройствами мочеиспускания, высыпаниями. Вероятны дисфункции сосудов и сердца.
Признаки малярии у взрослых и детей проявляются циклично: период обострения болезни продолжается от 6 до 10 часов. После этого острая фаза проходит. Снижается температура, человек обильно потеет и засыпает. Глубокий сон может длиться от 2 до 5 часов. Повторно приступ происходит через 2-3 дня.
В процессе развития болезни может возникать недостаточность некоторых органов (отек легких, почечная недостаточность и др.). Если болезнь прогрессирует, возможны судороги, циркуляторный коллапс, наступление комы и смерть.
Но изначально симптомы заболевания неспецифичны, поэтому их сложно отличить от других недугов, сопровождаемых лихорадкой. Поэтому при любой лихорадке необъяснимого происхождения следует рассматривать вероятность того, что развивается тропическая малярия. Ведь если лечение не будет начато на протяжении первых 24 часов, тропическая малярия может вызвать летальный исход. Поэтому малярия, клиника которой включает выше описанные симптомы, должна быть своевременно диагностирована.
Анализы и диагностика малярии
Если у больного без видимой причины возникают периодические приступы лихорадки и озноба, необходимо обязательно исключить малярию, особенно, если человек в течение последних двух лет посещал очаги, где распространено это заболевание.
Лабораторная диагностика малярии предусматривает определение возбудителей заболевания в крови.
В процессе диагностики проводят общий анализ крови. Так как в ходе развития болезни происходит массовый распад эритроцитов, у больного развивается гемолитическая анемия, гипербилирубинемия, что приводит к пожелтению кожи. Но в первые недели болезни желтушность может отсутствовать.
Для малярии характерны полихроматофилия, эозинопения, лейкопения, нейтропения, относительный лимфоцитоз, моноцитоз. Высокий лейкоцитоз отмечается только в редких случаях. При продолжительном протекании заболевания отмечаются высокие показатели СОЭ.
Необходимо также определить тип возбудителя. Для определения Р. falciparum применяют специальные быстрые диагностические тесты, проводят микроскопическое исследование. Проводят также серологическую диагностику.
Лечение малярии
Обсуждая то, как лечить малярию, следует, прежде всего, отметить, что ее лечение проводят только в условиях стационара и под постоянным наблюдением специалистов. Медики отмечают тот факт, что в настоящее время у возбудителей малярии развилась резистентность к некоторым антибиотикам. Поэтому очень важно обеспечить правильное лечение и принимать эффективное лекарство от малярии.
Лечение малярии проводят так, чтобы купировать острые приступы заболевания, предупредить развитие патологических процессов и не допустить осложнений, а также не допустить рецидивирующего течения болезни.



Чтобы вылечить неосложненные случаи малярии, спровоцированные паразитами P. falciparum, применяется артемизинин-комбинированная терапия. Она сочетает два компонента с разным механизмом воздействия и является наиболее эффективной методикой лечения на сегодня. Ранее для лечения малярии широко использовались таблетки Артемизинин. Однако в настоящее время их прием комбинируют с другими препаратами, чтобы сохранить его эффективность в качестве главного компонента терапии.
Если у больного развился инфекционно-токсический шок, применяется Преднизолон. Также назначают раствор Дроперидола, раствор Сибазона.
С целью дезинтоксикации вводят внутривенно Реополитюкин, раствор глюкозы, Фуросемид.
С целью лечения острых симптомов заболевания, спровоцированного возбудителями P. vivax, P. ovale, P. malariae, назначают кровяные шизонтоциды.
Если у пациента диагностирована трехденвная малярия, ему назначают лекарства группы 4-аминохинолинов. Трехдневная форма болезни лечится по назначенной схеме препаратами Нивахин, Хинин, хлорохин, Мефлохин, Хинакрин гидрохлорид, Амодиахин, Делагил и др. Если отмечается резистентность вируса к хлорохину, в процессе терапии применяют комбинацию артесунат+сульфадоксин/пириметамин.
После завершения курса лечения хлорохином применяют тканевой шизонтоцид – Примахин.
При лечении тяжелой формы болезни назначают проведение инъекций Артесуната, после чего проводят артемизинин-комбинированную терапию.
В настоящее время ученые работают и над новыми препаратами для лечения малярии.
Уже в период лечения важно проводить реабилитационные мероприятия, чтобы обеспечить процесс активного восстановления после болезни.
Применение народных средств для лечения этой болезни возможно только в том случае, если их используют как дополнительные методы для общего восстановления организма. Ни в коем случае нельзя заменять таким лечением прием препаратов от малярии, так как это может привести к летальным последствиям.
С целью лечения этого заболевания используют такие народные средства:
- Апельсиновая кожура. Растолочь сухую апельсиновую кожуру и применять по половине чайной ложки этого порошка три раза в день.
- Ивовая кора. 2 ч. л. измельченной коры ивы залить 1,5 стакана воды и держать средство на медленном огне, пока количество жидкости не уменьшится до одного стакана. Пить отвар нужно утром натощак, добавляя в него немного меда.
- Горчица и вино. Половнику чайной ложки горчицы залить 100 мл вина и добавить немного соли. Пить трижды в день. Это средство помогает уменьшить проявления лихорадки.
- Чеснок. Головку чеснока нужно почистить, чтобы зубки были без кожуры. Измельчить их и залить 1 стаканом воды. Оставить настаиваться на 12 часов. Выпить готовый настой на протяжении суток мелкими глотками.
- Корень бадьяна. 4 ч. л. измельченного корня нужно залить стаканом кипяченой воды и поварить несколько минут. Пить по 3 ст. л. три раза в день.
- Сок петрушки с водкой. Пропустить через мясорубку 2 кг петрушки, отжать сок и смешать его с 150 мл водки. Пить по 100 мл утром и вечером.
- Сок черной редьки. 50 г свежего сока редьки нужно смешать с 50 г водки. Разделить средство на три части и выпить их на протяжении дня. На второй день рекомендуется выпить всю порцию утром.
- Базилик. 200 г листьев залить половиной литра воды, добавить немного порошка кардамона и черного перца и кипятить 20 минут. Через 2 часа смешать с небольшим количеством меда и пить по 3 ст. л. три раза в день.
- Грейпфрут. Половину плода нужно залить 500 мл воды и проварить несколько минут. Отцедить и пить по стакану 2 раза в день.
- Корица. 1 ч. л. корицы с небольшой щепоткой перца залить половиной литра воды и кипятить 5 мин. Остудить, добавить ложку меда и пить по 100 г 2 раза в день.
Первая помощь
При первых же признаках малярии необходимо срочно обратиться к специалистам. Очень важно быстро реагировать на проявления лихорадки и другие признаки тем, кто побывал в местах, где существует высокий риск заражения этим заболеванием. Больного обязательно госпитализируют в инфекционный стационар. При подтверждении заболевания врач сразу же назначает применение хлорохина, Хингамина, Делагила и др.
Профилактика малярии
В настоящее время профилактика малярии состоит в том, чтобы не допускать укусов комаров. Что касается вакцинации против этого недуга, то в настоящее время вакцина только разрабатывается учеными. В данный момент проводятся клинические испытания вакцины, эффективность которой составляет не более 56%. То есть прививка от малярии на данный момент невозможна.
Единственным методом химиопрофилактики являются таблетки, которые людям необходимо начать принимать за несколько недель до визита в страны, где существует риск заразиться малярией.
Поэтому тем, кто ищет, где проводится прививка от малярии в Москве или в других городах, необходимо вовремя обратиться к врачу-инфекционисту и получить консультацию по поводу начала приема профилактических препаратов. Такие лекарства специалист назначает индивидуально, в зависимости от состояния здоровья человека и страны, куда он намерен ехать. В современных лекарствах для профилактики содержится мефлохин, доксициклин, атоваквон прогуанил гидрохлорид. Применение таких препаратов продолжается и некоторое время после возвращения человека из опасных с точки зрения заражения мест.
Что касается других доступных методов профилактики, то они являются следующими:
- Уничтожение комаров с помощью обработки помещений инсектицидами.
- Защита от укусов в период пребывания на открытых территориях. Ношение одежды с длинными рукавами, обработка открытых участков тела репеллентами.
- Использование специальных сеток, обработанных инсектицидом, во время сна вне помещений.
- Немедленное обращение к врачу при первых же признаках заболевания.
Эти меры профилактики важно соблюдать, пребывая в местах, где существует риск заражения малярией.
У детей
Особенно тяжело протекает малярия у детей младшего возраста. У малышей очень быстро развивается церебральная малярия, дыхательная недостаточность, анемия в тяжелой форме. Поэтому крайне важно как можно быстрее установить диагноз и начать лечение. Серьезными осложнениями болезни у детей могут быть:
При беременности
Это заболевание очень опасно для беременных. У будущих мамы отмечается выраженная резистентность к лекарствам и медленное исчезновение симптомов. Даже при адекватной терапии деятельное время сохраняются отеки, желтуха, анемия, асцит. При отсутствии правильного лечения очень быстро развиваются осложнения, возможен выкидыш, преждевременные роды, задержка развития плода или его гибель. Согласно статистике, летальность при малярии у беременных выше в 2-3 раза по сравнению с небеременными. Вероятно заражение плода во время развития или в процессе родов. Поэтому малыш может появиться на свет с врожденной малярией.
Для лечения назначают медикаментозные препараты, так как последствия малярии для плода и женщины опаснее, чем негативные эффекты от применения лекарственных препаратов. Назначают наименее вредные для беременных лекарства (Xлороxин, Клиндамицин, Амодиахин, Xинин), строго придерживаясь относительно безопасной дозировки. Противопоказано назначение лекарств Примаxин, Доксициклин, Тетрациклин, Тафеноxин, Галофантрин.
Будущим мамам не следует путешествовать в те регионы, где повышен риск заражения малярией. В случае необходимости таких поездок беременной важно очень строго выполнять все меры профилактики. Также врач назначит применение относительно безопасных препаратов для профилактики.

Возбудитель малярии
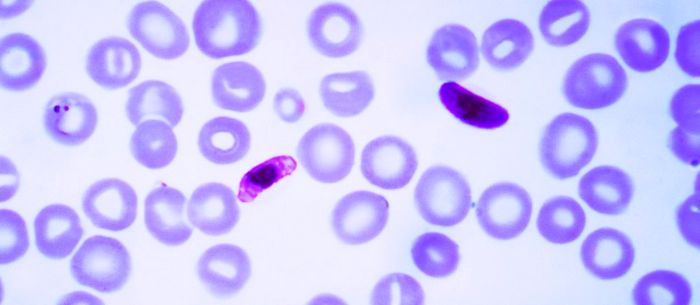
Возбудителем малярии является Plasmodium falciparum — простейшие микроорганизмы, изучением которых занимается протозоология.
Патогенез
В патогенезе тропической малярии существенное значение имеют следующие факторы:
Клиника и симптомы малярии

Клинически симптомы тропической малярии у неиммунных характеризуются сочетанием лихорадки, анемии гемолитического типа, увеличением селезенки и печени, выраженной интоксикации и симптомов поражения других органов.
Инкубационный период первичной тропической малярии обычно продолжается 10-14 дней. В начальном периоде болезни выражены симптомы интоксикации в виде озноба, значительной головной боли, миалгий и артралгий. Внезапно возникшая лихорадка приобретает постоянный или ремиттирующий характер и только через 2-5 дней у части больных становится типичной интермиттирующей с периодами апирексии и субфебрилитета в один день. У некоторых больных классические малярийные пароксизмы могут быть ежедневно, а у части заболевших они не развиваются вообще и лихорадка остается ремиттирующей или субконтинуальной.
У части больных тропической малярией наблюдается кашель с признаками бронхита и даже бронхопневмонии или скрытого отека легких.
Может быть абдоминальный синдром:
При отсутствии адекватной терапии в различные сроки от начала болезни (даже на 2-3 день) тропическая малярия у неиммунных приобретает злокачественной течение и развивается осложнение, угрожающее жизни больного.
В основе возможных осложнений могут быть следующие патофизиологические синдромы:
- отек мозга и легких,
- острая почечная недостаточность,
- острый внутрисосудистый гемолиз,
- геморрагический синдром,
- острая надпочечниковая недостаточность,
- гипергидратация,
- токсическое действий специфических препаратов…
Клинически у больных тропической малярией злокачественный приступ может проявиться:
- малярийной комой (церебральная малярия);
- острым внутрисосудистым гемолизом;
- острой почечной недостаточностью (острый тубулярный некроз, иммунокомплексный нефрит),
- гипогликемией;
- отеком легких (избыточное введение жидкости);
- гемоглобинурийной лихорадкой.
Лабораторная диагностика малярии

Лабораторная диагностика заболевания заключается в обнаружении при микроскопировании плазмодиев в крови больного.
Лечение — уколы и таблетки от малярии

Препаратом выбора для лечения больных малярийной комой и тяжелыми формами тропической малярии -таблетки хинина дигидрохлорида и его аналоги, а также формы препарата в виде растворов.
Также, при невозможности дачи пациенту таблеток от малярии, используется альтернативный препарат хлорохин для парентерального введения. Препараты вводят парентерально до прекращения рвоты и выхода больного из бессознательного состояния с учетом срока действия препарата, разовой и суточной дозы. Препараты вводят на 5% растворе глюкозы. Инфузии повторяют каждые 4-6 часов. Объем вводимой жидкости не должен превышать 2-3 литров за сутки и строго соответствовать количеству вводимой жидкости. При лечении больных с малярийной комой необходимо предусмотреть оксигенотерапию, борьбу с токсикозом, церебральной гипертензией, отеком-набуханием головного мозга и возможной почечной недостаточностью. Исследование ликвора (спинномозговой жидкости) из его резервуаров при подозрении на малярийную кому обязательно.
Кортикостероиды и гепарин для лечения больных тропической малярией экспертами ВОЗ не рекомендуются. Контроль интенсивности паразитемии необходимо производить каждые 2-4 часа, а после выхода больного из комы — по клиническим показаниям.
Возбудителями тропической малярии являетсяPlasmodium falciparum, трехдневной малярии - Plasmodium vivax, четырехдневной малярии -Plasmodium malariaeи трехдневной или овале-малярии - Plasmodium ovale. Малярийные плазмодии претерпевают половой цикл развития в организме комара рода Anophelesи бесполый цикл (шизогония – рис.41) — в организме человека, поражая сначала клетки печени (тканевая шизогония), а затем эритроциты (эритроцитарная шизогония).
Микроскопический метод.Кровь на наличие плазмодиев малярии исследуют на стадии эритроцитарной шизогонии путем микроскопии обычных мазков и толстой капли, окрашенных по Романовскому-Гимзе. Плазмодии, цитоплазма которых окрашена в голубой цвет, а ядро в вишнево-красный, находят в эритроцитах.
Бесполые (эритроцитарные) формы паразитов имеют некоторые морфологические особенности. В частности, мерозоит представляет собой круглую или овальную форму с небольшим участком цитоплазмы около ядра; кольцевидный трофозоит - одноядерную форма сузким ободком цитоплазмы, окружающим небольшую вакуоль; амебовидный трофозоит - одноядерную форму с различным количеством и величиной псевдоподий; шизонт содержитдва или несколько ядер; морула характеризуется полным разделением ядра и цитоплазмы на мерозоиты.
Половые формы плазмодиев (гаметоциты или гамонты) не содержат вакуолей и псевдоподий. Мужские (микрогаметоциты) и женские (макрогаметоциты) формыотличаются по величине и структуре ядра, интенсивности окраски цитоплазмы и размерам.
При микроскопии тонкого мазка при малярии находят обычно кольцевидные трофозоиты. У P. vivax, P. malariae, P. оvale ониимеютразмеры от 2 до 4 мкм, занимают около 1/3 диаметра эритроцита. Ядра у трофозоитов P. vivax и P. malariaeкруглые, у P. ovale — неправильной формы, крупные; ободок цитоплазмы ровный, неширокий, суживается к ядру. Молодые кольцевидные трофозоиты P. falclparumмелкие (1,25-1,50 мкм), занимают примерно 1/6 часть диаметра эритроцита, имеют маленькое круглое ядро с тонким ободком цитоплазмы. Взрослые кольцевидные трофозоиты более крупные, занимают 1/3 диаметра эритроцита, ободок цитоплазмы толстый, резко суживающийся к ядру.
Амебовидные трофозоиты P. vivaxотличаются разнообразием форм, размеров, наличием одной или нескольких псевдоподий, вакуолей, круглого или овального ядра, пигмента в виде темно-коричневых цитоплазматических зерен различной величины и формы. Амебовидные трофозоиты P. malariaeокруглые и овальные (нередко ввиде ленты поперек эритроцита с продолговатым или вытянутым ядром), с короткими и широкими псевдоподиями, более темной цитоплазмой ипигментом, ядром неправильной формы.. Амебовидные трофозоиты P.falciparumв видекруглых или
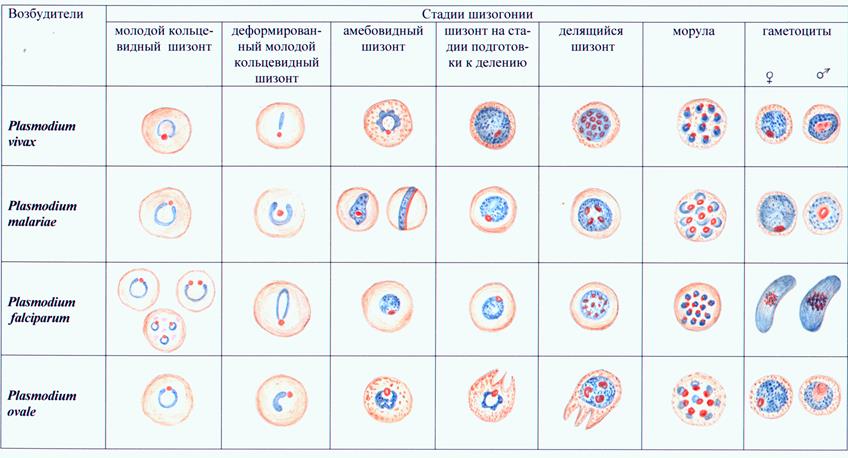
Рис. 41. Основные стадии эритроцитарной шизогонии малярийных плазмодиев
овальных форм лишены вакуоли, имеют ядро круглой или неправильной формы, пигмент черного цвета, расположенный компактно, однако они, как правило, в периферической крови не обнаруживаются. Молодые трофозоиты P. ovaleимеют кольцевидную форму, более взрослые сходны с P. malariae.
Размеры шизонтов у возбудителей малярии увеличиваются по нарастающей в ряду P.vivax, P. ovale, P.falciparum.
Морула P. vivaxсодержит обычно от 14 до 16 беспорядочно расположенных мерозоитов, между которыми лежат глыбки пигмента. В моруле P. malariaeоколо 8 крупных мерозоитов, расположенных в виде розетки; в моруле P.falciparum8-24 мелких мерозоитов, занимающих часть эритроцита; в моруле P. ovaleоколо 8 крупных мерозоитов с ядром неправильной формы. Гаметоциты Р. vivax(крупные), P. malariae (мелкие) и Р.ovaleокруглой или овальной формы;глыбки пигмента крупные, равномерно расположены в цитоплазме гаметоцитов. В женских гаметоцитах у края цитоплазмы обнаруживают компактное ядро темно-голубого цвета. Расположенное центрально ядро мужских гаметоцитов розовато-фиолетового цвета, крупное, рыхлое. Гаметоциты этих видов плазмодиев появляются и исчезают из периферической крови вместе с трофозоитами. Гаметоциты P.falciparumимеютхарактерную полулунную форму с ядром, расположенным в средней части цитоплазмы (у женских форм оно небольшое и компактное, у мужских - крупное и рыхлое). Пигмент окружает ядро в виде коротких палочек. Стадия развития гаметоцитов P.falciparumв эритроците существенно превышает длительность шизогонии. Эти гаметоциты выявляются в периферической крови на 8-10 день после появления кольцевидных трофозоитов, продолжая поступать в кровь через несколько недель после их исчезновения на фоне отсутствия клинических симптомов малярии..
Эритроциты, пораженные P. vivax и P. ovale, увеличиваются в диаметре до 10-12 мкм, хуже окрашиваются по Романовскому —Гимзе; эритроциты, пораженные P. ovale, могут приобретать неправильную форму, иметь бахромчатый край. Морфология эритроцитов, содержащих P. malariaeи P. falciparum, не меняется.
В эритроцитах, содержащих P. vivaxна различных стадиях развития, выявляются множественные мелкие азурофильные зерна (зернистость Шюффнера), при наличии в эритроцитах P. ovaleзерна редкие и крупные (зернистость Джеймса), при обнаружении в эритроцитах кольцевидных трофозоитов P.falciparumможно выявить небольшое количество крупных азурофильных зерен (зернистость Маурера), а в тех случаях, когда возбудителем является P. malariae, в эритроцитах выявляют мелкую зернистость Циманна.
Морфология возбудителей малярии в толстой капле.Кольцевидные трофозоиты P. vivax, P. ovale, P. malariae обычно имеют одинаковую величину, однако в толстой капле они часто дефор-
мируются, превращаясь в форму запятой или восклицательного знака; цитоплазма при этом концентрируется около ядра в виде округлого или треугольного комочка. Наряду с кольцевидными трофозоитами можно найти другие формы плазмодиев и определить вид возбудителя.
Для амебовидных трофозоитов P. vivaxв толстой капле характерна деформация их цитоплазмы в виде двух или нескольких комочков, располагающихся около ядра.
Трофозоиты P. malariaeв мазке выглядят как компактные овальные или округлые образования с большим количеством пигмента.
Женские гаметоциты (гамонты) P. vivax и P. malariaeв толстой капле не удается отличить от взрослых трофозоитов. Мужские гаметоциты имеют крупное ядро, окруженное узким ободком бледно-голубой цитоплазмы с рассеянными по ней зернами пигмента. Гаметоциты P. falciparumимеют характерную полулунную форму.
Серологический метод -определение антител к плазмодиям малярии с помощью РИА или ИФА с диагностическими целями проводится редко.
Не нашли то, что искали? Воспользуйтесь поиском:

Зона распространения: Африка, Южная Америка, Центральная Америка, острова Карибского бассейна, острова Океании, Юго-Восточная Азия, Средняя Азия (Узбекистан, Таджикистан), Западная Азия (Азербайджан).
Малярия (болотная лихорадка, перемежающаяся лихорадка) – группа инфекционных, трансмиссивных заболеваний человека, переносчиком которых является самка малярийного комара (род Anopheles). Заражение происходит при укусе и сопровождается ознобами, лихорадкой, увеличением размеров печени и селезенки, анемией.
Ежегодно в мире фиксируется около 350-500 млн. случаев заболевания малярией, из которых 1,3-3 млн. заканчиваются летальным исходом.
Причины малярии
Причиной малярии являются паразитические простейшие рода Plasmodium – малярийные плазмодии.
У человека заболевание вызывают четыре вида плазмодиев: возбудитель трехдневной малярии (Plasmodium Vivax), возбудитель четырехдневной малярии Plasmodium Malariae, возбудитель тропической малярии Plasmodium falciparum и возбудитель овале-малярии, схожей с трехдневной Plasmodium Ovale.
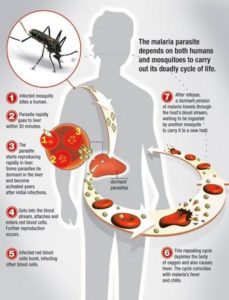
Жизненный цикл плазмодий
Жизненный цикл малярийных плазмодий достаточно сложный и включает в себя шизогонию (бесполое развитие), пребывая в организме человека – промежуточном хозяине, и спорогонию (половое развитие), обитая в самке комара Anopheles – своего главного хозяина.
Комар инфицируется при укусе человека, который болен малярией или является паразитоносителем. В процессе кровососания в желудок комара проникают женские и мужские половые клетки плазмодиев, и там же они оплодотворяются. В результате последующего процесса развития клеток образуются спорозоиты, которые попадают в слюнные железы насекомого и могут там оставаться на протяжении двух месяцев.
Зараженная самка комара при укусе инфицирует человека спорозитами, которые со слюной попадают в кровь нового промежуточного хозяина. Возбудитель малярии в организме человека проходит несколько фаз своего бесполого развития. Циклы превращений повторяются до тех пор, пока не образуются незрелые половые клетки гаметоциты (мужские и женские). А уже попав в организм самки комара Anopheles происходит дальнейшее половое развитие.
Пути передачи малярии
Итак, в соответствии с жизненным циклом малярийных плазмодий, мы видим, что путь передачи малярии от одного человека к другому – трансмиссивный, и реализуется посредством укуса самки комара рода Anopheles. Однако также возможна передача инфекции трансплацентарная, во время беременности, и парентеральная, при переливании крови от донора-паразитоносителя.
В эндемических районах малярией чаще всего заражаются дети и приезжие. Рост заболеваний совпадает с периодом активности комаров в летне-осеннее время.
Симптомы малярии
За время протекании малярии можно выделить четыре основных периода:
- инкубационный период;
- период острых первичных проявлений;
- вторичный латентный период;
- период рецидивов.
При овале-малярии или трехдневной малярии инкубационный период длится от 1 до 3-х недель, при тропической – около 2-х недель, при четырехдневной – от 2 до 5 недель.
Типичные синдромы для всех форм заболевания:
- лихорадочный (недомогание, повышение температуры, сыпь, боль в горле, увеличение лимфатических узлов, слезотечение, инфекционные или неинфекционные заболевания и др.);
- гепатолиенальный (увеличение селезенки и печени и нарушение функционирования этих органов);
- анемический (снижение уровня эритроцитов и гемоглобина).
Обычно усиление припадков малярии проявляется на 3-5-ые сутки и представляет собой последовательную смену фаз: озноб, жар и пот.
Возникают гипертермия, гиперемия, сухость кожи, покраснение глаз, жажда, увеличиваются селезенка и печень. У больного могут наблюдаться бред, возбуждение, потеря сознания, судороги. Высокая температура может держаться 5-8 часов и более. Затем происходит обильное потоотделение, и температура тела резко снижается до нормального уровня. При малярии это означает окончание приступа лихорадки. При четырехдневной малярии приступы случаются на каждый 4-й день, при трехдневной – на каждый 3-й.
Через 2-3 недели кожа и внешние белковые оболочки глаз становятся бледно-желтого оттенка и развивается гемолитическая анемия при нормальной окраске кала и мочи.
При своевременном лечении развитие малярии можно остановить после одного-двух приступов.
Продолжительность трехдневной малярии без специфической терапии составляет порядка двух лет, овале-малярии – три-четыре года, тропической малярии – около года. После 10-14 приступов, инфекция переходит в новую стадию – латентную, длительность которой от нескольких недель до года и дольше.
Как правило, через два-три месяца видимого благополучия начинают проявляться ранние рецидивы малярии и протекают они также как самые острые проявления болезни. Через 5 – 9 месяцев возникают поздние рецидивы, но они имеют более легкую форму течения.

Осложнения малярии
Малярия может иметь жизненно-угрожающие осложнения в виде малярийного алгида, малярийной комы, отека мозга, разрыва селезенки, ДВС-синдрома, острой почечной недостаточности, психических нарушений.
Для малярийного алгида характерно развитие коллаптоидного состояния с холодным потом, гипотермией, нитевидным пульсом, артериальной гипотонией, бледностью кожных покровов, снижением сухожильных рефлексов. Часто возникают обезвоживание и понос.
Малярийной комой чаще всего осложняется тропическая малярия. Кома развивается в результате появления паразитарных тромбов, которые нарушают микроциркуляцию головного мозга.
Фазы малярийной комы:
- сомноленция (адинамия, сонливость);
- сопор (снижение рефлексов, резкая заторможенность);
- глубокая кома (отсутствие рефлексов и сознания).
При данном осложнении летальный исход возникает в 96-98% случаев.
При молниеносной, злокачественной форме трехдневной малярии развивается отек мозга. Чаще всего это случается у детей дошкольного возраста и подростков. Появляется на пике лихорадочного приступа и характеризуется судорогами, пеной изо рта, потерей сознания, сильной головной болью и скорым летальным исходом.
При малярии разрыв селезенки происходит спонтанно. Выражается пронзающейся болью в области живота с иррадиацией в лопатку и левое плечо. У больного наблюдается холодный пот, резкая бледность, снижение артериального давления, нитевидный пульс, тахикардия. УЗИ в брюшной полости обнаруживает свободную жидкость. Без экстренного оперативного вмешательства, наступает быстрая смерть от гиповолемического шока и острой кровопотери.
Причиной развития при малярии острой почечной недостаточности является внутрисосудистый гемолиз эритроцитов, интенсивная гемоглобинурия, нарушение почечного кровообращения. Как правило она является последствием гемоглобинурийной лихорадки.
При тропической малярии специфическим осложнением является психическое расстройство, выраженное психомоторным возбуждением, галлюцинациями, бредом и др.
Диагностика малярии
Для клинической диагностики малярии характерны следующие признаки:
- приступообразная, с периодическими подъемами и спадами, лихорадка, повторяющаяся каждые 2-3 дня;
- одновременное увеличение печени и селезенки;
- гемолитическая анемия.
Также выясняется факт посещения пострадавшим эндемичных регионов, или перенесённых им парентеральных вмешательств и переливание крови за последние 2-3 месяца.
Специфический лабораторный метод диагностики малярии – микроскопия толстой капли крови, которая позволяет определить наличие паразитов и их количество. А вид плазмодия и стадию его шизогонии (бесполого размножения) идентифицируют путем исследования мазка крови на малярийный плазмодий. Забор крови предпочтительнее делать на высоте приступа лихорадки.
Серологические методы, такие как РНГА (реакция непрямой гемагглютинации), РФА (рентгенофлуоресцентный анализ), РИФ (реакция иммунофлюоресценции) при выявлении малярии играют вспомогательную роль.
Что касается дифференциальной диагностики, то для лихорадящего больного исключены такие заболевания как лейкоз, цирроз печени, гемолитическая желтуха менингоэнцефалит, туберкулез, сепсис, лейшманиоз, возвратный тиф, бруцеллез и др.
Лечение малярии
Больные, у которых подозревается малярия, госпитализируются в инфекционное отделение. В стационаре им назначается строгий постельный режим, обильное питье, инфузионная, общеукрепляющая и симптоматическая терапия. В случае необходимости проводятся гемодиализ и гемосорбция.
Поначалу при специфической химиотерапии малярии применялся хинин, получаемый их коры хинных деревьев. Сейчас существует много синтетических лекарств, но по причине быстрой невосприимчивости паразитов к синтетическим препаратам, хинин и сегодня не утратил свою актуальность.
Противомалярийные лекарства, по оказываемому воздействию, делятся на гематоциды и тканевы шизонтоциды.
Первые воздействуют на эритоцитарные формы малярийного плазмодия (хинин, мепакрин, пириметамин, хлорохин и др.), вторые – на тканевые формы возбудителя (примахин, хиноцид).
В зависимости от тяжести течения заболевания и его формы, эти препараты назначаются по определенной схеме в различных сочетаниях.
Например, обычно при трехдневной малярии 3 дня проводится курс терапии хлорохином, а после 10 дней, для уничтожения тканевых форм плазмодия, принимается хиноцид или примахин. Также возможны другие схемы лечения малярии.
Прогноз малярии и ее профилактика
При своевременном и правильном лечении малярии происходит быстрое купирование клинических проявлений. При терапии летальные исходы возникают приблизительно в 1% случаев, в основном при осложненной форме тропической малярии.
Профилактика малярии осуществляется в двух направлениях. Это индивидуальная защита (использование противомоскитных сеток, лосьонов, кремов или химиопрофилактика при посещении неблагополучных по малярии регионов) и уничтожение малярийных комаров (обработка территорий инсектицидами).
Для раннего выявления паразитоносителей и больных, всем пациентам, у кого наблюдается лихорадка неясного происхождения, следует провести микроскопию крови на малярию.
Читайте также:


