Малярию вызывают амебы трипаносомы плазмодии инфузории
Как узнать, есть ли паразиты в организме человека: симптомы наличия
Многие даже не задумываются о наличии паразитов в их организме. Причем люди зачастую даже не подозревают, что если у них имеются проблемы со здоровьем, то виновниками этого состояния являются микроорганизмы, существующие за счет хозяина.
А тем временем глисты вызывают различные гельминтозы (аскаридоз, энтеробиоз, эхинококкоз, трихинеллез и прочее). При отсутствии дегельминтизации у человека развивается ряд разнообразных осложнений.
Так, в случае не лечения глистной инвазии в детском возрасте может возникнуть задержка психического и физического развития. А пораженные червями органы способствуют появлению воспалений, которые не проходят даже после выведения паразитов.
Но как определять наличие паразитов в организме в домашних условиях? Какие симптомы и заболевания сопутствуют разным видам гельминтозов?
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Огрубение кожи, возникновение на ней пятен, прыщей, облысение и преждевременные морщины – все эти проявления могут свидетельствовать о присутствии паразитарных микроорганизмов. Кроме того, на гельминтоз могут указывать проблемы с ногтями либо образование трещин на пятках (поражение пищеварительных органов), иногда может быть связь между псориазом и лямблиями.
Зачастую вышеописанные симптомы вызывают лямблии либо трихомонады. Однако любая глистная инвазия негативно отражается на иммунитете.
Это в свою очередь приводит к возникновению таких признаков:
- синусит;
- ангина;
- полипы;
- воспаление придаточных пазух;
- внезапно возникший храп.
Чтобы распознать паразитов у мужчин, нужно обратить внимание на наличие у них аденомы, цистита, импотенции, простатита, камней и песка в почках и мочевом пузыре. Некоторые глисты поражают головной мозг и влияют на развитие будущего потомства.
Узнать, что паразиты есть у женщин помогут следующие симптомы:
- миома;
- болезненные ощущения при месячных;
- фиброма;
- сбои в менструальном цикле;
- нарушения в функционировании мочевого пузыря и почек;
- фиброзно-кистозная мастопатия;
- воспаление яичников.
При аппендиците стоит задуматься о наличии остриц, дискенизии желчевыводящих путей либо панкреатите свидетельствуют об описторхозе.
Личинки анкилостомид, проникшие в легкие, нередко становятся причиной ложной пневмонии. Более того, проявления некоторых типов гельминтозов сходны с ангиной либо бронхитом.
Также симптомами паразитов в организме человека являются:
- бессонница, постоянное недомогание и анемия;
- ослабление иммунитета;
- авитаминоз;
- дискомфорт в области ЖКТ, запоры, дисбактериоз;
- изменения в весе;
- аллергические реакции;
- раздражительность и беспокойство;
- проблемы с кожными покровами.

Чтобы понять, если у меня или у тебя гельминты, следует обратить внимание на ряд признаков, которые достаточно разнообразны. Как правило, большие черви способствуют появлению запора, так как они перекрывают желчные и кишечные протоки, что препятствует естественной дефекации.
Определенный вид паразитов выделяет специальные вещества, разжижающие кал. Поэтому понос не всегда является симптомом расстройства ЖКТ, не редко он указывает на присутствие паразитирующих микроорганизмов в человеческом теле.
Также паразитирующий микроорганизм вызывает вздутие живота и газообразование. Это происходит, когда гельминты попадают в тонкую кишку, провоцируя там воспалительный процесс.
Синдром раздраженного кишечника – еще один признак глистной инвазии. Так, глисты способствуют плохому усвоению жира, вследствие чего он попадает в толстую кишку, поэтому наблюдается его увеличенное количество в кале. Эти приводит к появлению спазмов, поноса и запора.
Некоторые виды глистов могут существовать в мышцах и суставной жидкости. Поэтому их присутствие вызывает в этих областях болезненные ощущения, которые сходны с симптомами артрита. В действительности такой дискомфорт появляется из-за воспаления, которое является ответом иммунитета на наличие червей.
Аллергические проявления – характерный признак многих видов гельминтозов. Ведь токсины, выделяемые червями, вызывают реакцию иммунитета, который должен продуцировать множество эозинофилов. Но переаизбыток защитных клеток способствует появлению воспаления, следствием которого является аллергия.
Зачастую глисты становятся причиной кожных высыпаний, экзем, угрей и прочих неприятностей. Так, простейшие паразиты приводят к образованию язв, папиллом и дерматитов.
Глистная инвазия практически всегда сопровождается анемией. Это происходит из-за того, что после попадания в кишечник, гельминты крепятся к его слизистой и высасывают питательные вещества из организма хозяина. В частности, к недомоганию приводит трихомонада, которая питается кровяными клетками, вследствие чего происходит значительная кровопотеря.
У людей с гельминтозами часто отмечаются проблемы с весом. Таким образом, лишняя масса тела свидетельствует, что черви отравляют тело человека токсинами либо потребляют глюкозу. А чрезмерная худоба указывает на сбои в метаболических процессах.

Из-за ухудшения самочувствия вызванного глистной инвазией, пациент становится слишком раздражительным и эмоционально нестабильным. Ведь продукты жизнедеятельности глистов отравляют своего хозяина, негативно воздействуя на нервную систему, вследствие чего больной пребывает в депрессивном состоянии.
Бессонница – это характерный признак, указывающий, что в организме паразиты ведут активную жизнедеятельность. Поэтому, если человек часто просыпается в 2-3 часа ночи, то ему надо обратиться к паразитологу, ведь именно в это время печень пытается вывести все токсины. Кроме того, аскариды или острицы в ночное время выходят через анус, провоцируя зуд и раздражение.
У пациентов, возрастом до 15 лет глисты часто вызывают скрежет зубами во сне. Таким образом, нервная система реагирует на токсины, выделяемые глистами.
Также практически каждый гельминтоз сопровождается синдромом хронической усталости, который характеризуется ухудшением памяти, апатией и наличием симптомов, аналогичных Гриппу. Это сигнализирует о дефиците питательных элементов, съедаемых патогенными микроорганизмами.
При длительной глистной инвазии в организме больного происходят иммунные нарушения. Ведь жизнедеятельность червей сильно истощает защитные силы организма, вследствие чего развиваются аллергические проявления и создаются благоприятные условия для проникновения инфекции.
Еще продолжительное паразитирование вредоносных микроорганизмов становится причиной повреждения органов и тканей, на фоне этого развиваются онкологические болезни. При этом формируются воспалительные очаги, а организм испытывает дефицит полезных веществ.
Все это дополняется сбоями в функционировании иммунитета. Так формируются благоприятные условия для появления различных онкологических заболеваний.
Определенные виды червей локализуются в дыхательной системе человека, вызывая в ее органах воспаление. Вследствие этого возникают следующие признаки:
- насморк;
- повышение температуры;
- кашель;
- пневмония;
- астма.

При наличии вышеописанных симптомов, чтобы выяснить есть или нет паразиты в организме, следует обратиться за врачебной помощью. Возможно придется бывать у паразитолога, инфекциониста, гастроэнтеролога, хирурга иногда ЛОРа или офтальмолога, так как все зависит от места локализации червей.
Зачастую диагностика состоит из взятия соскоба и исследования кала на наличие яиц. Однако такие анализы позволяют проверить есть ли глисты, живущие в кишечном тракте либо паразиты, мигрирующие по нему (ленточные и плоские черви, сосальщики).
По причине того, что яйца не всегда выходят из анального отверстия исследование нужно проводить 2-3 раза. С помощью таких методов диагностики обнаруживаются:
- двуустки;
- власоглавы;
- лентецы;
- острицы;
- шистосомы;
- аскариды;
- трихинеллы;
- анкилостомы.
Многие виды гельминтов (лейшмании, лямблии, трипаносомы, эхинококки, плазмодии, амебы, токсоплазмы) могут локализоваться практических в любых тканях и органах, что делает анализ кала не информативным. В такой ситуации пациенту нужно провести исследование крови на наличие иммуноферментов, что указывает на присутствие антител и антигенов.
Чтобы определить паразита, живущего в печени хозяина, проводят зондирование и исследование взятого материала. Если в печени человека будут обнаружены продукты жизнедеятельности гельминта, то это указывает на заражение. Видео в этой статье поможет в определении паразитов в организме.

Симптомы наличия глистов в организме: где живут паразиты в человеке?
Как понять что в организме есть паразиты: симптомы и признаки гельминтов
Как узнать есть ли глисты у человека в домашних условиях
Общие сведения
Течение этого заболевания сопровождают лихорадка, озноб, увеличение размеров печени и селезенки, анемия. Особенно уязвимы к болезни дети до 5 лет.
Родиной малярии считается Африканский континент. Именно в Африке чаще всего фиксируется болотная лихорадка. Данные ВОЗ свидетельствуют, что в мире ежегодно фиксируется от 124 до 283 млн случаев заражения этой болезнью. Правда, в течение последних десятилетий количество случаев болезни и смертей от малярии снижается. Каждый год от этого заболевания умирает около 400 тысяч людей. Малярия в России диагностируется в основном из-за приезда зараженных и невылеченных людей.
Как свидетельствует Википедия, ученые до сих пор разрабатывают эффективную вакцину, защищающую от этой болезни. Однако заболевание поддается профилактике и лечению. Поэтому очень важно своевременно обращаться к врачу и немедленно начинать терапию, если малярия была подтверждена.
Патогенез
Возбудителем малярии являются простейшие рода Plasmodium (плазмодии). Заражение происходит во время впрыскивания в кровь или лимфу самкой малярийного комара спорозоитов (так называется одна из стадий жизненного цикла возбудителя). Это происходит, когда комар сосет кровь.
После попадания в кровь спорозоиты плазмодия оказываются в гепатоцитах печени, провоцируя начало доклинической экзоэритроцитарной (печеночной) стадии болезни. В клетках печени происходит размножение спорозоитов (шизогония), вследствие чего образуются печеночные мерозоиты. Через несколько недель они снова проникают в кровь.
Следующая стадия малярии – клиническая или эритроцитарная – начинается, когда попавшие в кровь мерозоиты прикрепляются к специфическим рецепторам на мембранах эритроцитов.
Кстати, ученые в процессе исследований доказали, что плазмодии, попадая в жертву, стимулируют организм выделять те вещества, которые привлекают комаров.
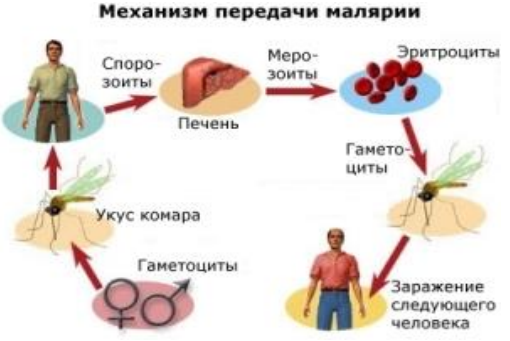
Механизм передачи малярии
Классификация
В зависимости от того, каким является возбудитель малярии, отличаются симптомы, течение болезни и прогноз. От разновидности зависит и жизненный цикл возбудителя малярии. Возбудителем малярии является несколько видов плазмодиев:
- Plasmodium vivax – является возбудителем трехдневной малярии. Длительность инкубационного периода от 1 до 3 недель, в некоторых случаях – до 14 месяцев. Приступы происходят через сутки. Возбудитель является одним из наиболее распространенных.
- Plasmodium malariae – этот вид вызывает четырехдневную малярию. Инкубационный период длится от 3 до 6 недель. Повторение приступов — через 2 суток.
- Plasmodium falciparum – вызывает тропическую малярию. Длительность инкубационного периода от 9 до 16 суток. Повторение приступов через сутки, если форма тяжелая, они продолжаются от суток до полутора, при этом периоды нормальной температуры очень короткие. Этот вид болезни может привести к нарушению функций мозга и развитию церебральной малярии. Температура повышается до 40 градусов, сильно болит голова, больной может бредить. Каждый пятый случай заканчивается летально. Это наиболее распространенная форма заболевания.
- Plasmodium ovale — вызывает малярию овале. Длительность инкубационного периода — 10-20 суток. Повторение приступов – через сутки.
Детально рассмотреть фото и картинки, посвященные особенностям разных форм возбудителей, можно в соответствующих презентациях.
Причины
Малярию вызывают укусы самки малярийного комара. Говоря о том, как передается малярия, следует отметить, что кроме укусов, болезнь может передаваться в период беременности – от матери будущему ребенку. Также возможна передача при переливании крови, при проведении инъекций шприцем.
Симптомы малярии
Признаки малярии у взрослых и детей проявляются через определенный период после заражения (от 1 до 4 недель).
Если у человека развивается тропическая малярия, симптомы ее могут быть достаточно тяжелыми. В первое время у больного появляются следующие признаки:
- Лихорадка, озноб, повышение температуры.
- Головная боль, ломота в суставах.
- Увеличение печени и селезенки (гепатомегалия и спленомегалия).
- Усиленное потоотделение.
- Тошнота, рвота, диарея.
- Анемия, гемоглобинурия.
- Сильная усталость.
Если болезнь вызывает P. falciparum, может возникнуть покалывание в коже.
Кроме того, малярия у взрослых и детей может сопровождаться расстройствами мочеиспускания, высыпаниями. Вероятны дисфункции сосудов и сердца.
Признаки малярии у взрослых и детей проявляются циклично: период обострения болезни продолжается от 6 до 10 часов. После этого острая фаза проходит. Снижается температура, человек обильно потеет и засыпает. Глубокий сон может длиться от 2 до 5 часов. Повторно приступ происходит через 2-3 дня.
В процессе развития болезни может возникать недостаточность некоторых органов (отек легких, почечная недостаточность и др.). Если болезнь прогрессирует, возможны судороги, циркуляторный коллапс, наступление комы и смерть.
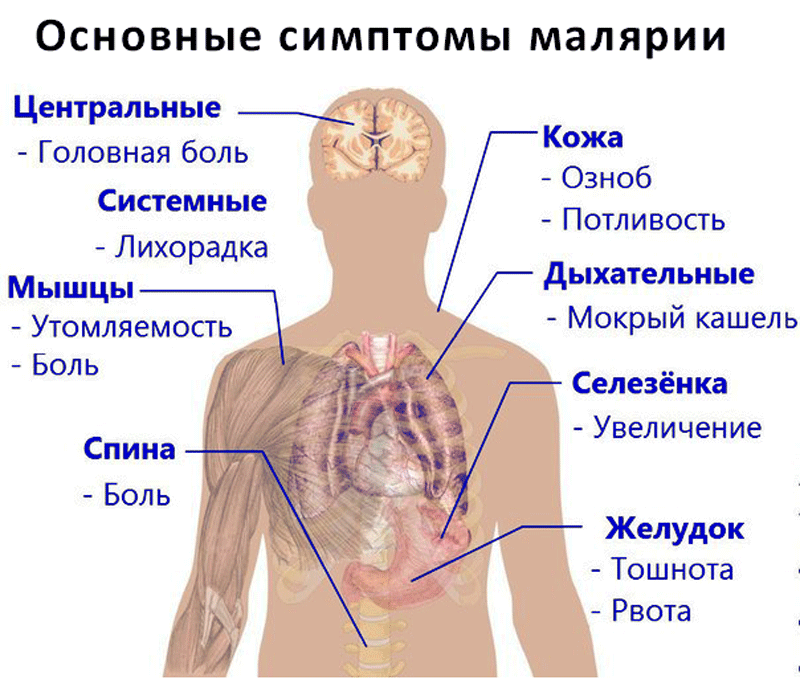
Но изначально симптомы заболевания неспецифичны, поэтому их сложно отличить от других недугов, сопровождаемых лихорадкой. Поэтому при любой лихорадке необъяснимого происхождения следует рассматривать вероятность того, что развивается тропическая малярия. Ведь если лечение не будет начато на протяжении первых 24 часов, тропическая малярия может вызвать летальный исход. Поэтому малярия, клиника которой включает выше описанные симптомы, должна быть своевременно диагностирована.
Анализы и диагностика малярии
Если у больного без видимой причины возникают периодические приступы лихорадки и озноба, необходимо обязательно исключить малярию, особенно, если человек в течение последних двух лет посещал очаги, где распространено это заболевание.
Лабораторная диагностика малярии предусматривает определение возбудителей заболевания в крови.
В процессе диагностики проводят общий анализ крови. Так как в ходе развития болезни происходит массовый распад эритроцитов, у больного развивается гемолитическая анемия, гипербилирубинемия, что приводит к пожелтению кожи. Но в первые недели болезни желтушность может отсутствовать.
Для малярии характерны полихроматофилия, эозинопения, лейкопения, нейтропения, относительный лимфоцитоз, моноцитоз. Высокий лейкоцитоз отмечается только в редких случаях. При продолжительном протекании заболевания отмечаются высокие показатели СОЭ.
Необходимо также определить тип возбудителя. Для определения Р. falciparum применяют специальные быстрые диагностические тесты, проводят микроскопическое исследование. Проводят также серологическую диагностику.
Лечение малярии
Обсуждая то, как лечить малярию, следует, прежде всего, отметить, что ее лечение проводят только в условиях стационара и под постоянным наблюдением специалистов. Медики отмечают тот факт, что в настоящее время у возбудителей малярии развилась резистентность к некоторым антибиотикам. Поэтому очень важно обеспечить правильное лечение и принимать эффективное лекарство от малярии.
Лечение малярии проводят так, чтобы купировать острые приступы заболевания, предупредить развитие патологических процессов и не допустить осложнений, а также не допустить рецидивирующего течения болезни.



Чтобы вылечить неосложненные случаи малярии, спровоцированные паразитами P. falciparum, применяется артемизинин-комбинированная терапия. Она сочетает два компонента с разным механизмом воздействия и является наиболее эффективной методикой лечения на сегодня. Ранее для лечения малярии широко использовались таблетки Артемизинин. Однако в настоящее время их прием комбинируют с другими препаратами, чтобы сохранить его эффективность в качестве главного компонента терапии.
Если у больного развился инфекционно-токсический шок, применяется Преднизолон. Также назначают раствор Дроперидола, раствор Сибазона.
С целью дезинтоксикации вводят внутривенно Реополитюкин, раствор глюкозы, Фуросемид.
С целью лечения острых симптомов заболевания, спровоцированного возбудителями P. vivax, P. ovale, P. malariae, назначают кровяные шизонтоциды.
Если у пациента диагностирована трехденвная малярия, ему назначают лекарства группы 4-аминохинолинов. Трехдневная форма болезни лечится по назначенной схеме препаратами Нивахин, Хинин, хлорохин, Мефлохин, Хинакрин гидрохлорид, Амодиахин, Делагил и др. Если отмечается резистентность вируса к хлорохину, в процессе терапии применяют комбинацию артесунат+сульфадоксин/пириметамин.
После завершения курса лечения хлорохином применяют тканевой шизонтоцид – Примахин.
При лечении тяжелой формы болезни назначают проведение инъекций Артесуната, после чего проводят артемизинин-комбинированную терапию.
В настоящее время ученые работают и над новыми препаратами для лечения малярии.
Уже в период лечения важно проводить реабилитационные мероприятия, чтобы обеспечить процесс активного восстановления после болезни.
Применение народных средств для лечения этой болезни возможно только в том случае, если их используют как дополнительные методы для общего восстановления организма. Ни в коем случае нельзя заменять таким лечением прием препаратов от малярии, так как это может привести к летальным последствиям.
С целью лечения этого заболевания используют такие народные средства:
- Апельсиновая кожура. Растолочь сухую апельсиновую кожуру и применять по половине чайной ложки этого порошка три раза в день.
- Ивовая кора. 2 ч. л. измельченной коры ивы залить 1,5 стакана воды и держать средство на медленном огне, пока количество жидкости не уменьшится до одного стакана. Пить отвар нужно утром натощак, добавляя в него немного меда.
- Горчица и вино. Половнику чайной ложки горчицы залить 100 мл вина и добавить немного соли. Пить трижды в день. Это средство помогает уменьшить проявления лихорадки.
- Чеснок. Головку чеснока нужно почистить, чтобы зубки были без кожуры. Измельчить их и залить 1 стаканом воды. Оставить настаиваться на 12 часов. Выпить готовый настой на протяжении суток мелкими глотками.
- Корень бадьяна. 4 ч. л. измельченного корня нужно залить стаканом кипяченой воды и поварить несколько минут. Пить по 3 ст. л. три раза в день.
- Сок петрушки с водкой. Пропустить через мясорубку 2 кг петрушки, отжать сок и смешать его с 150 мл водки. Пить по 100 мл утром и вечером.
- Сок черной редьки. 50 г свежего сока редьки нужно смешать с 50 г водки. Разделить средство на три части и выпить их на протяжении дня. На второй день рекомендуется выпить всю порцию утром.
- Базилик. 200 г листьев залить половиной литра воды, добавить немного порошка кардамона и черного перца и кипятить 20 минут. Через 2 часа смешать с небольшим количеством меда и пить по 3 ст. л. три раза в день.
- Грейпфрут. Половину плода нужно залить 500 мл воды и проварить несколько минут. Отцедить и пить по стакану 2 раза в день.
- Корица. 1 ч. л. корицы с небольшой щепоткой перца залить половиной литра воды и кипятить 5 мин. Остудить, добавить ложку меда и пить по 100 г 2 раза в день.
Первая помощь
При первых же признаках малярии необходимо срочно обратиться к специалистам. Очень важно быстро реагировать на проявления лихорадки и другие признаки тем, кто побывал в местах, где существует высокий риск заражения этим заболеванием. Больного обязательно госпитализируют в инфекционный стационар. При подтверждении заболевания врач сразу же назначает применение хлорохина, Хингамина, Делагила и др.
Профилактика малярии
В настоящее время профилактика малярии состоит в том, чтобы не допускать укусов комаров. Что касается вакцинации против этого недуга, то в настоящее время вакцина только разрабатывается учеными. В данный момент проводятся клинические испытания вакцины, эффективность которой составляет не более 56%. То есть прививка от малярии на данный момент невозможна.
Единственным методом химиопрофилактики являются таблетки, которые людям необходимо начать принимать за несколько недель до визита в страны, где существует риск заразиться малярией.
Поэтому тем, кто ищет, где проводится прививка от малярии в Москве или в других городах, необходимо вовремя обратиться к врачу-инфекционисту и получить консультацию по поводу начала приема профилактических препаратов. Такие лекарства специалист назначает индивидуально, в зависимости от состояния здоровья человека и страны, куда он намерен ехать. В современных лекарствах для профилактики содержится мефлохин, доксициклин, атоваквон прогуанил гидрохлорид. Применение таких препаратов продолжается и некоторое время после возвращения человека из опасных с точки зрения заражения мест.
Что касается других доступных методов профилактики, то они являются следующими:
- Уничтожение комаров с помощью обработки помещений инсектицидами.
- Защита от укусов в период пребывания на открытых территориях. Ношение одежды с длинными рукавами, обработка открытых участков тела репеллентами.
- Использование специальных сеток, обработанных инсектицидом, во время сна вне помещений.
- Немедленное обращение к врачу при первых же признаках заболевания.
Эти меры профилактики важно соблюдать, пребывая в местах, где существует риск заражения малярией.
У детей
Особенно тяжело протекает малярия у детей младшего возраста. У малышей очень быстро развивается церебральная малярия, дыхательная недостаточность, анемия в тяжелой форме. Поэтому крайне важно как можно быстрее установить диагноз и начать лечение. Серьезными осложнениями болезни у детей могут быть:
При беременности
Это заболевание очень опасно для беременных. У будущих мамы отмечается выраженная резистентность к лекарствам и медленное исчезновение симптомов. Даже при адекватной терапии деятельное время сохраняются отеки, желтуха, анемия, асцит. При отсутствии правильного лечения очень быстро развиваются осложнения, возможен выкидыш, преждевременные роды, задержка развития плода или его гибель. Согласно статистике, летальность при малярии у беременных выше в 2-3 раза по сравнению с небеременными. Вероятно заражение плода во время развития или в процессе родов. Поэтому малыш может появиться на свет с врожденной малярией.
Для лечения назначают медикаментозные препараты, так как последствия малярии для плода и женщины опаснее, чем негативные эффекты от применения лекарственных препаратов. Назначают наименее вредные для беременных лекарства (Xлороxин, Клиндамицин, Амодиахин, Xинин), строго придерживаясь относительно безопасной дозировки. Противопоказано назначение лекарств Примаxин, Доксициклин, Тетрациклин, Тафеноxин, Галофантрин.
Будущим мамам не следует путешествовать в те регионы, где повышен риск заражения малярией. В случае необходимости таких поездок беременной важно очень строго выполнять все меры профилактики. Также врач назначит применение относительно безопасных препаратов для профилактики.

Плазмодии малярии относятся к одноименному роду Plasmodium, классу Sporozoa (от spora – семя), отряду Coccidiida (истинные кокцидии), подотряду Haemosporina.
У человека малярию вызывают четыре вида плазмодиев. Первый из них – Plasmodium malariae – был открыт в 1880 г. основателем протистологии лауреатом Нобелевской премии А. Лавераном; P. vivax – В. Грасси и Р. Фелетти (1890); P. falciparum – У. Уэлчем (1897); P. оvale – Ж. Стивенсом (1922). P. Malariae вызывает 4-дневную малярию, P. vivax – 3-дневную, P. falciparum – тропическую, а Р. ovale – овале-малярию. Плазмодии отличаются не только тем, что вызывают разные формы малярии, но также вирулентностью, чувствительностью к химиопрепаратам и другими биологическими особенностями, что, в частности, находит свое отражение в названиях двух разновидностей P. vivax: северной (P. v. hibernans) – с инкубационным периодом 6–13 мес. и южной (P. v. vivax) – с инкубационным периодом 7–21 сут.
Жизненный цикл развития.
Плазмодии малярии характеризуются сложным циклом развития. Один из них – шизогония (бесполый цикл) – происходит в организме человека, другой – спорогония (половое развитие) – в организме самок комаров рода Anopheles.
Шизогония.
Бесполый цикл развития плазмодиев наступает вслед за проникновением в кровь человека спорозоитов из слюнных желез комара при укусах. При этом различают экзоэритроцитарную и эритроцитарную шизогонии.
Экзоэритроцитарная шизогония протекает в печени человека, куда с кровью заносятся спорозоиты. Здесь они внедряются в гепатоциты, округляются и превращаются в трофозоиты, а затем – в экзоэритроцитарные шизонты. Созревание шизонтов в гепатоцитах длится от 6 (P. falciparum) до 15 сут. (P. malariae) и заканчивается поступлением в плазму крови 10 000 – 50 000 овальных экзоэритроцитарных мерозоитов размером 2,5×1,5 мкм.

Эритроцитарная фаза развития плазмодиев начинается с проникновения экзоэритроцитарных мерозоитов в эритроциты, где они увеличиваются и превращаются вначале в бесполые стадии – трофозоиты (растущие паразиты), а затем – в шизонты (делящиеся паразиты) и половые формы – гаметоциты (рис. 17).
Различают кольцевидный, юный, полувзрослый и взрослый трофозоиты. Первые две формы плазмодиев имеют малые размеры (1–2 мкм), отличаются тонким слоем цитоплазмы, в виде ободка окружающей вакуоль (у юного трофозоита в ней встречаются мелкие зерна-пигменты); паразиты занимают около трети или почти половину объема эритроцита.
Более зрелые трофозоиты, диаметр которых достигает 4–6 мкм, имеют отчетливо выраженную цитоплазму, ядро и пигмент; полувзрослый трофозоит занимает более половины, а взрослый – почти весь эритроцит. У шизонта, заполняющего эритроцит целиком, вакуоль отсутствует, ядро округлое, цитоплазма разделяется, пигмент – в виде компактной кучки.
В зависимости от вида плазмодия шизонты в эритроците образуют от 8 до 24 подвижных, удлиненной формы мерозоитов размером 1,5×1,0 мкм.
После разрыва эритроцитов они поступают в кровеносное русло и через 10–15 мин внедряются в новые красные кровяные тельца. Продолжительность шизогонии у P. vivax, P. Ovale и P. falciparum – 2 сут, у P. malariae – 3 сут.
Кроме трофозоитов и шизонтов образуются также гаметоциты. В зрелой форме они представляют собой одноядерные клетки округлой, а у P. falciparum – полулунной формы без вакуолей и псевдоподий. Как и шизонты, они занимают почти весь эритроцит. Женские гаметоциты (макрогаметоциты) отличаются от мужских (микрогаметоцитов) небольшим компактным, эксцентрично расположенным ядром (1/8–1/10 диаметра паразита).
У мужских клеток ядро большое (занимает 1/2–1/3 паразита), рыхлое, находится в центре гаметоцита. Зрелые гаметоциты P. falciparum сохраняются в крови несколько недель, у других видов отмирают в течение суток.
Спорогония.
Половой цикл развития малярийного плазмодия происходит в организме самки комара Anopheles, питающейся, в отличие от самца, кровью человека. Попав в ее желудок, макро- и микрогаметы сливаются в зиготу, которая, удлиняясь и приобретая подвижность, превращается в оокинету.
Проникнув через стенку желудка комара под его наружную оболочку, оокинета округляется, вокруг нее образуется капсула, и она превращается в ооцисту, внутри которой в результатеделения ядра и цитоплазмы появляется около 10 000 серповидных спорозоитов длиной 10–15 мкм и шириной 1,5 мкм. Спорогония протекает при температуре 10–30 °С. Ее продолжительность у разных видов возбудителей малярии колеблется от 7 до 45 дней. Комар становится заразным после того, как спорозоиты из его гемолимфы проникают в слюнные железы.
Клиника и эпидемиология.
Малярия (от mal и aria – дурной воздух) – природно-эндемическая инвазия. Инкубационный период малярии зависит от вида возбудителя и в среднем колеблется от 6 до 42 дней (исключение составляет северная разновидность P. vivax).
Малярийный приступ начинается с озноба, который длится от 30 мин до 2–3 ч и переходит в фазу жара, продолжающуюся от нескольких часов до 1 сут. Температура в фазе жара достигает 40–41 °С, лицо больного краснеет, появляются одышка, возбуждение, часто рвота, резко усиливается головная боль. Заканчивается приступ снижением температуры до нормы, что сопровождается сильным потоотделением в течение 2–5 ч. Затем наступает глубокий сон. При 3-дневной малярии и овале-малярии приступы лихорадки повторяются через 48 ч, при 4-дневной – через 72 ч. Обычно они возникают в одно и то же время.
После нескольких приступов увеличиваются селезенка и печень (нередко возникает желтуха), развивается анемия. Без всякого лечения приступы малярии после многократного повторения могут спонтанно прекращаться, за исключением тропической малярии. Полного выздоровления, однако, не наступает.
Область возможного распространения малярии лежит между 45° северной и 40° южной широты, где среднесуточная температура не ниже 16 °C. Источником инфекции являются больные малярией люди или паразитоносители, в периферической крови которых имеются половые формы плазмодиев. Переносят заболевание 25–30 видов комаров рода Anopheles. В летний сезон самка Anopheles делает несколько кладок по 100–250 яиц. Яйца комаров созревают при температуре 15 °С за 1 неделю, а при 25 °С – на 3-й день. Этим определяется сезонность малярии: наиболее высокая инфицированность людей приходится на теплое время года, когда резко увеличивается количество комаров. В зимние месяцы паразиты погибают в организме самки комара, но сохраняются у людей, от которых по весне заражается новая генерация выплодившихся комаров.
Лабораторная диагностика.
Диагностика малярии основана на микроскопии крови больных. Ее берут во время или перед началом малярийного приступа. Готовят обычный мазок и толстую каплю, распределяя две капли крови на предметном стекле площадью 10×10 мм. Тот и другой препараты окрашивают в течение 1 ч по Романовскому – Гимзе. Микроскопию обычно начинают с толстой капли крови. Обнаружить плазмодии в ней не составляет большого труда, но в незафиксированном препарате они при окраске нередко деформируются, что затрудняет видовую идентификацию. В таких случаях обращаются к мазку, тщательно изучая в нем форму, размеры, структуру, окраску пораженных эритроцитов и расположенных в них паразитов.
В частности, на разных стадиях развития плазмодии в мазке могут быть представлены молодыми формами (кольцами), трофозоитами, шизонтами и гаметоцитами. При 3-, 4-дневной малярии и овале-малярии в эритроците находят не более одного, а при тропической – два и даже три паразита.
Трофозоиты P. vivax имеют причудливую форму, мелкие ядра и псевдоподии, у остальных видов плазмодиев они, как равило, компактны. Шизонты P. ovale и P. malariae разделяются на 8–10 мерозоитов, P. vivax – на 16–24 и P. falciparum – на 12–24. Однако шизонты P. falciparum в периферической крови встречаются крайне редко; обычно в ней находят только кольца и гаметы. Диаметр эритроцитов, пораженных P. vivax, увеличен, а эритроциты, содержащие P. ovale, приобретают удлиненную форму. При этом по Романовскому – Гимзе эритроциты окрашиваются в слабо-розовый цвет; тело плазмодия – в голубой, его ядро – в красный, глыбки пигмента – в коричневый; цитоплазма макрогаметоцитов – в ярко-голубой, а их ядра – в интенсивно-красный цвет; цитоплазма микрогаметоцитов – в бледно-голубой, а их ядра – в розовый цвет.
В последнее время для подтверждения диагноза малярии используют непрямую РИФ и ИФА, позволяющие обнаружить на 2-й неделе заболевания специфические к плазмодиям антитела. Большие надежды возлагаются на ДНК-зонды, с помощью которых можно выявить даже небольшое количество специфических нуклеотидов ДНК плазмодиев.
Иммунитет.
В процессе эволюции у человека сформировалась врожденная генотипическая и приобретенная устойчивость к малярии. В частности, врожденная устойчивость к P. falciparum определяется типом гемоглобина в эритроцитах, нарушением синтеза входящего в его состав глобина (таласемия), дефицитом глюкозо-6-фосфатдегидрогеназы.
В эндемических очагах с высокой пораженностью населения новорожденные в течение 1-го года не болеют малярией, так как обладают пассивным иммунитетом. На 2-м году жизни иммуноглобулины исчезают, и заразившиеся плазмодием дети приобретают к нему активный иммунитет, обеспечивающий крайне низкий уровень паразитемии.
У взрослых иммунитет к малярии поддерживается повторными заражениями.
Противомалярийный иммунитет у людей утрачивается спустя 1–2 года в случае переезда в свободные от малярии регионы. После перенесенной малярии возникает нестерильный, видоспецифический, нестойкий и непродолжительный иммунитет, который обеспечивается клеточными и гуморальными факторами. На ранней стадии инвазии защита организма осуществляется фагоцитами.
При малярии наблюдается интенсивная продукция IgG, препятствующих прикреплению мерозоитов к эритроцитам и таким образом блокирующих эритроцитарный цикл развития паразита.
Профилактика и лечение.
Профилактика малярии проводится в нескольких направлениях. При выезде людей в эндемичные по малярии местности им назначают регулярные приемы хингамина (делагила), а в районах с хингамин устойчивыми штаммами плазмодиев – фансидар (комбинация сульфадоксина и периметамина).
Химиопрофилактика начинается за 2–3 дня до прибытия в очаги инфекции и заканчивается через 1 мес. после выезда из них.
Мероприятия по предупреждению последствий завоза малярии включают лечение больных и санацию паразитоносителей как источников инфекции.
Еще одна группа мероприятий направлена на истребление личинок в водоемах и окрыленных комаров-переносчиков с помощью ландшафтного переустройства местности и инсектицидов. Важное значение имеют также средства механической защиты людей от комаров и использование репеллентов.
В лечении малярии используются многочисленные противомалярийные препараты, которые по механизму действия подразделяются на гемошизонтотропные, вызывающие гибель бесполых кровяных форм плазмодиев; гистошизонтотропные, воздействующие на плазмодиев, развивающихся в гепатоцитах; гамонтотропные, оказывающие протистоцидное действие на половые формы плазмодия. В частности, гемоши-зонтотропными препаратами являются хлорохин, пириметамин, хлоридин, хинин, артемизинин и др. Лучшими среди гистошизонтотропных и гамонтотропных препаратов являются пириметаним, хлоридин, примахвин, хиноцид, а также истинногамонтотропный тиазиновый метаболит – прогуанил.
Читайте также:


