Какую эпидемию лечили вводя легкую форму малярии
От малярии нет прививки. По некоторым данным у 40% людей на земле есть риск заразиться малярией. По всему миру ежегодно регистрируется от 350 до 500 миллионов случаев этого заболевания.
Малярия забирает больше миллиона жизней каждый год. Касательно детей, малярия занимает 4 место в рейтинге самых летальных заболеваний в развивающихся странах. Так что такое малярия и как предотвратить её распространение?
Малярия: профилактика и факты. Обезопасьте свою семью

Вы наверняка слышали о вспышках малярии в новостях или читали о ней в рекомендациях путешественникам. Но что такое малярия? Есть ли риск заразиться у вас и вашей семьи? Как обезопаситься?
Что такое малярия?
Малярия - это потенциально смертельное заболевания, которое вызывают паразиты, переносимые комарами. Для людей опасны несколько видов таких паразитов: Plasmodium falciparum, Plasmodium vivax, Plasmodium malaria и Plasmodium ovale. Каждый вид вызывает болезнь с немного разными симптомами. Как только такой паразит добирается по кровотоку к печени человека, развивается малярия.
В развитых странах малярия практически ликвидирована, но люди всё равно могут заразиться, особенно при путешествиях в страны с действующими очагами малярии. Некоторые эксперты сообщают, что в Европе и в США, где малярия считалась ликвидированной, с 2010 вновь начали регистрировать случаи малярии. Некоторые учёные полагают, что это происходит из-за глобального потепления и развития туризма. В России малярия была ликвидирована ещё во времена СССР. Но в странах бывшего СССР: в Азербайджане, Таджикистане, Армении, Туркменистане, Узбекистане и Дагестане сохранились остаточные очаги инфекции, там случаи заболевания регистрируются ежегодно. В России малярия в основном завозная, с 2000 по 2010 год зарегистрировано 3998 случаев завозной малярии. Также из-за неконтролируемой иммиграции людей из стран бывшего СССР, начали появляться природные очаги малярии на Кавказе и в Московской области.
В отношении этого смертельного заболевания нельзя быть беспечным.
У здорового человека малярия может проявиться симптомами, похожими на простуду. Однако для детей, у которых нет доступа к медицинской помощи, малярия может привести к осложнениям, из-за чего малярия может стать смертельно опасной. По данным центра по контролю и профилактике болезней в 2013 году было зарегистрировано 198 миллионов случаев малярии по всему миру, и около 500000 человек умерли из-за неё. Большинство смертей насчитывается среди детей в Африке.
Малярия в России и в Мире: Где находятся очаги малярии?
Малярию можно встретить практически везде, особенно большие её очаги находятся в Азии, Африке, Австралии, Центральной Америке, на Ближнем Востоке, на Карибских островах и в Новой Зеландии. Самые смертельные штаммы находятся на Соломоновых Островах, на индийском субконтиненте, в Африке, в Папуа-Новой Гвинеи и на Гаити. Эндемичные регионы по малярии: Сьерра-Леоне, Либерия и Гвинея.
Если вы собираетесь отправиться в страну, где высок риск заразиться малярией, важно знать обо всех возможных опасностях. Если вы собираетесь в такую страну, до путешествия следует поговорить с врачом и пропить курс лекарств для профилактики малярии (который может длиться до 2 недель). На сайте центра по контролю и профилактике заболеваний есть удобная карта, которая показывает, в каких странах риск заразиться малярией наибольший.
Даже если вы остаётесь в России случаи заражения малярией случаются даже у нас в Московской области и на Кавказе, так как её очаги снова начали появляться на территории нашей страны, поэтому опасность может грозить каждому. Везде, где водятся малярийные комары (род Anopheles), там же может появиться и малярия. В России комары этого рода обитают практически на всей территории, кроме самых северных регионов, однако заражение малярией маловероятно, так как лишь на малой части территории России погодные условия подходят для развития малярийного плазмодия.

Путешественники, которые возвращаются из стран, где распространена малярия, могут привезти малярию домой, а местные комары в итоге могут передать её другим людям. В России ежегодно регистрируется около 100 случаев малярии, причём 99% из них - завозные.
Другая причина, по которой люди заражаются малярией, - случайная перевозка комаров. Путешественники в страны, где распространена эта опасная болезнь, могут привезти оттуда в Россию не только фотографии. Комары иногда путешествуют на самолётах или в багаже, как автостопом. Они даже, бывает, переживают такую поездку и могу кусать пассажиров, распространяя заболевание.
Как передаётся малярия?
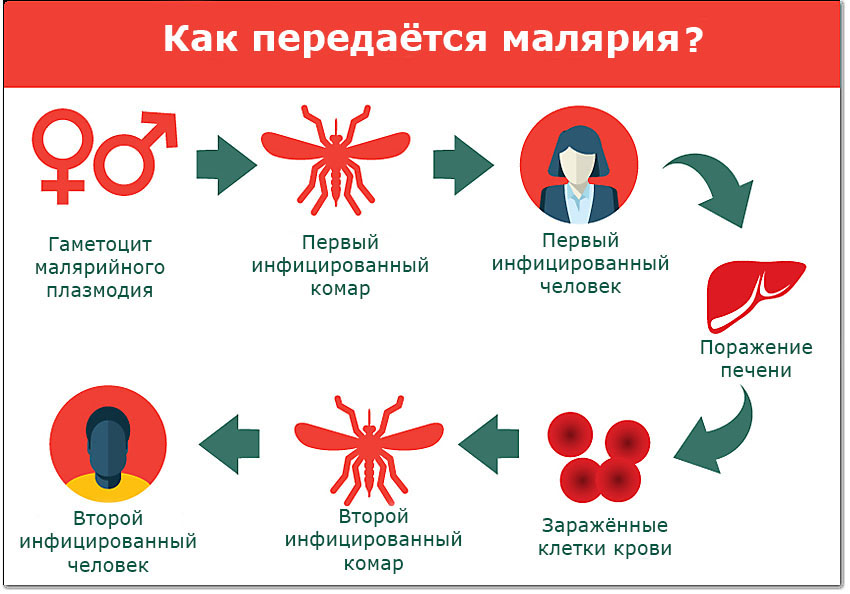
Комары рода Anopheles могут переносить малярийного плазмодия от человека к человеку. Этот процесс выглядит примерно так:
- Инфицированного кусает не заражённый комар. В момент, когда комар пьёт кровь, в его организм попадают гаметоциты (можно сказать, половые клетки) паразита.
- Теперь инфицированный комар кусает кого-то ещё и передаёт паразитов здоровому человеку.
- В организме своего нового носителя, паразиты направляются к печени. Там они могут находиться несколько месяцев или даже год в спящем состоянии. В это время у заражённого может и вовсе не быть симптомов.
- Паразиты растут и развиваются. Как только они достигают зрелости, они выходят из печени в кровоток. Именно в этот момент проявляются первые симптомы малярии.
- Такого человека с малярией может снова укусить здоровый комар. Этот комар снова может передать малярию здоровому человеку, если укусит кого-то ещё. И цикл начинается снова.
Так обычно и распространяется малярия, однако она может передаваться и через грязные иглы. Мать может передать это заболевание своему нерождённому ребёнку. В прошлом даже переливание крови иногда приводило к заражению малярией. Несмотря на то, что трансплантация всё равно считается риском, донорская кровь сегодня тщательно проверяется, и такой вид передачи крайне маловероятен.
Симптомы малярии
По началу малярия может быть похожа на простуду. У пациентов могут проявиться следующие симптомы:
- Озноб
- Головная боль
- Потливость
- Боли в мышцах
- Диарея
- Жар
- Тошнота и рвота
- Общая слабость и дискомфорт
Первые симптомы малярии могут проявиться уже через 6 дней после укуса. В некоторых случаях, однако, симптомы могут развиться через месяц после возвращения из очага малярии.
Если развиваются осложнения, малярия быстро может перейти от простудоподобных симптомов к смертельно опасным. Осложнения могут включать: острую почечную недостаточность, анемию, кому, низкий сахар в крови, проблемы с дыханием и селезёнкой, низкое артериальное давление, желтуху и судорожные припадки.
У пациента с малярией могут сперва появиться лёгкие симптомы, а затем состояние может внезапно серьёзно ухудшиться. Это может быть ужасная боль, проблемы с дыханием или резкие судорожные припадки. Если это произошло, пациенту необходима экстренная медицинская помощь.
После первых симптомов некоторые малярийные паразиты могут оставаться в печени и могут служить причиной рецидивов каждые несколько лет. Если после возвращения из очага малярии, у вас появились даже лёгкие симптомы, лучше обратиться к врачу, так как при малярии вам нужно будет правильное лечение.
Диагностика малярии
Малярию диагностируют с помощью теста крови. Если вас укусил комар там, где малярия распространена, а потом у вас появился жар, лучше обратиться к врачу, который проведёт анализ крови. Такой анализ за несколько минут покажет есть ли у вас малярия и даже какой это вид паразита. Дальше врач проведёт дальнейшие анализы, чтобы понять, затронуло ли заболевание ваши внутренние органы (например, почки или селезёнку).
Если у вас диагностировали малярию, врач предложит вам курс лекарств. Врачи будут наблюдать за вашим состоянием и течением болезни, чтобы не допустить развитие осложнений. Ваш врач посоветует вам, как не передать малярию другим людям, например, не сдавать кровь.
Одна из проблем с диагностикой малярии - это то, что у неё очень неспецифичные первые симптомы. Любой, у кого появился жар или озноб, может предположить, что у него простая простуда. Они скорее решат, что "само пройдёт", и к врачу не пойдут. Даже врачи могут не сразу заподозрить малярию, особенно в России. У нас случаи этого заболевания довольно редкие, поэтому врач может и не назначить анализ на малярию, когда у пациента только симптомы, похожие на простуду.
Малярию легко просмотреть или перепутать с другим заболеванием, а значит, пациенты могут не получить своевременное лечение и распространить малярию дальше. Чтобы помочь врачам, будьте на страже и помните о симптомах малярии. Если вы путешествовали в страну, где малярия - это обычное дело, а потом у вас появился жар, сразу обратитесь к врачу и расскажите, где вы были.
Лечение малярии
Если малярия была диагностирована, важно незамедлительно получить правильную терапию. Без лечения состояние пациента быстро станет хуже. Если разовьются осложнения, малярия может даже привести к смерти. Дети, пожилые и те, у кого есть серьёзные заболевания, имеют повышенный риск не справиться с малярией самостоятельно.
Малярийные паразиты атакуют красные клетки крови, что приводит к сильному жару, который будет трудно понизить. У беременных женщин тоже есть опасность не справиться болезнью, что может привести к рождению ребёнка с низким весом и другим осложнениям.
Если у вас диагностировали малярию, вам скорее всего выпишут одно из следующих лекарств:
- Хлорохин
- Сульфат хинина
- Атовакуон и прогуанил
- Гидроксихлорохин
- Мефлохин
- Хинин
- Хинидин
- Диксициклин
- Клиндамицин
Назначения зависят от вашей истории болезни, симптомов и вида, имеющегося у вас малярийного паразита. При беременности некоторые противомалярийные лекарства и вовсе нельзя принимать.
Большая проблема в лечении малярии состоит в том, что эти паразиты стали устойчивыми к медикаментам, поэтому при лечении иногда приходится менять лекарства, если они не работают или состояние ухудшилось. Врачи обязательно будут работать над вашим лечением, пока не найдут подходящие медикаменты.
Профилактика малярии
От этой болезни нет вакцины, хотя учёные работают над её изобретением. Но учёные сходятся в одном: для профилактики малярии нужно избегать укусы комаров. Чтобы защитить свою семью от малярии, можно предпринять следующее:
Если вы предприняли всё возможное, но вас укусил комар, а после этого у вас появились простудопоодбные симптомы, обязательно сразу же обратитесь к врачу. Если у вас малярия, без лечения, вы можете способствовать распространению этого заболеванию, и ваше здоровье может серьёзно пострадать.
Остановить комаров - лучшая профилактика малярии
Комары - это враг номер один, когда дело касается малярии. Когда экспертов спрашивают: "Как предотвратить заражение малярией?" - большинство отвечает, что лучшее решение - снизить риск укусов комаров. К сожалению, комары повсюду.
Если хотите снизить риск укусов комаров, ниже есть несколько советов, которые могут помочь:

Уберите стоячую воду рядом со своим домом. Дождевые бочки, пруды, лужи, болота и любой предмет, на котором может скапливаться вода, могут стать прекрасным местом для размножения комаров. Если убрать стоячую воду или оградиться от таких мест, количество комаров и количество их укусов значительно снизится.

Хорошо подстригайте растения и траву на участке. Тенистые места с влажной почвой привлекают комаров, также, как и высокая трава. Не забывайте подстригать газон и деревья, чтобы ни один комар не смог спрятаться у вас во дворе.

Используйте методы контроля количества комаров. Пользуйтесь электроловушками, репеллентами или свечи с цитронеллой.

Добавьте дыма. Отдыхая на улице, лучше разжигайте огонь - большинство насекомых не любят дым.

Пользуйтесь ловушками для комаров от Mosquito Magnet. Эти ловушки уменьшают популяцию комаров рядом с вашим домом. В отличие от пестицидов, уничтожители от компании Mosquito Magnet - это нетоксичное и длительное решение проблем с комарами.
В добавок к тому, что комары могут переносить малярию, роящиеся кровососы раздражают, да и могут переносить другие заболевания. Наслаждайтесь летом и защищайте свою семью с помощью уменьшения популяции комаров рядом с вашим домом.
Ловушки от Mosquito Magnet - одно из редких долговременных решений, которое уменьшает популяцию комаров на вашем дворе. Эти уничтожители превращают пропан в углекислый газ (СО2). Ловушки имитируют влажность и температуру человеческого дыхания, которое и привлекает самок комаров. Как только насекомое подлетает к ловушке, его засасывает в сетку внутри ловушки, где оно высыхает и умирает. Так как в ловушку попадают именно самки, популяция комаров постепенно снизится.
Вам понравится меньшее количество укусов комаров и меньшее количество зудящих точек и более низкий риск заразиться трансмиссивными заболеваниями.
Защитите свою семью, домашних животных и гостей от болезней, переносимых комарами с ловушкой Mosquito Magnet - длительное, научно доказанное решение.
Время первого появления этого недуга расценивается исследователями по-разному. Первые летописные источники были найдены в Китае. Давность их оценивается примерно в 2700 лет до нашей эры.
Ощутимый прогресс в открытии причины заболевания происходит в 80-х годах XIX столетия. Французский военный врач Шарль Лаверан, работая в одном из государств Северной Африки, обнаруживает в клетках крови больного малярией какой-то одноклеточный организм и причисляет малярию к паразитарным болезням. За это и другие открытия Лаверан получил Нобелевскую премию по физиологии и медицине 1907 года.
Статистика свидетельствует: на сегодняшний день заболевание продолжает оставаться одной из глобальных проблем в области инфекционных заболеваний. Цифры говорят сами за себя. По данным ВОЗ, в 2016 году было зафиксировано более 200 млн случаев малярии, около 430 тыс человек погибли от этого недуга.
В каких странах малярия свирепствует сильнее всего? Подавляющая часть всех случаев инфицирования и смертей отмечается на африканском континенте. Значительному риску заражения, болезни и гибели подвержены дети в возрасте до 5 лет. Хотя отмечается, что за пятилетний период (2010-2015 годы) смертность от нее в этом возрастном диапазоне уменьшилась почти на 30%, драматичность ситуации меньше не стала: каждые две минуты от этого недуга умирает маленький ребенок.
В России и СССР это заболевание оставалось большой проблемой до начала мероприятий по ликвидации заболоченных мест. Вплоть до 50-х годов прошлого века случаи малярии отмечались не только в республиках Кавказа, в Закавказье, в Центральной Азии, но также и в средней полосе европейской части (Поволжье и другие районы).
Малярию в СССР практически ликвидировали к 1960-му году, однако отдельные случаи (несколько десятков в год) отмечались. Они были связаны с перелетом комаров с территории Афганистана.
Краткий ликбез по малярии
Что такое малярия?
Это трансмиссивная инфекционная болезнь. Их возбудители передаются кровососущими членистоногими, среди которых насекомые и клещи.
Малярия – вирус или бактерия?
Ни то, ни другое. Возбудители - одноклеточные паразитические организмы рода Plasmodium. Для человека актуальны несколько видов этих паразитов, из которых два - P. falciparum и P. vivax - создают наибольшую угрозу.
В зависимости от разновидности возбудителя различают виды малярии. P. vivax вызывает так называемую трехдневную малярию, P. malariae - четырехдневную малярию; P. ovale - овале-малярию; P. falciparum - тропическую малярию.
Симптомы болезни
Как при многих инфекционных заболеваниях, оказывающих воздействие на многие системы организма, малярия проявляется целым рядом признаков.
Отмечаются общая слабость, недомогание, периодически возникают приступы лихорадки, озноб, потливость. Аппетит отсутствует. Увеличиваются в размерах печень и селезенка, развивается анемия (малокровие). Человека могут беспокоить боли в суставах и мышцах, поясничной области, животе, тошнота и рвота, понос. Возможны проявления со стороны нервной системы в виде головных болей, бессонницы, судорог, нарушения сознания. Могут поражаться органы дыхания (бронхит, пневмония), почки, вплоть до развития почечной недостаточности.
Подробнее о симптомах пневмонии читайте здесь
Эти и некоторые другие симптомы, их выраженность зависят от формы малярии и своевременности лечения.
Интересно, что для малярии характерен очень широкий разброс по времени появления первых симптомов после проникновения в организм паразита. Он может колебаться примерно от недели до полутора лет. Иными словами, человек, побывавший в опасном по малярии регионе, уже может забыть о поездке, когда у него начнут появляться какие-то из вышеперечисленных симптомов.
Как происходит заражение?
Передача возможна при укусах самками комаров рода Anopheles, через кровь (например при ее переливаниях, через обсемененные паразитом медицинские инструменты), а также от матери ребенку внутриутробно.
Что происходит с организмом больного малярией?
При укусе самкой комара рода анофелес больного малярией человека, паразиты попадают в ее организм, где превращаются в одну из своих форм - спорозоиты. Они и попадают в организм здорового человека при укусе инфицированным комаром. С током крови спорозоиты достигают клеток печени и размножаются в них.
По окончании периода созревания, который может продолжаться от нескольких суток до нескольких месяцев, возбудитель выходит из клеток печени и попадает в эритроциты. Здесь он продолжает размножаться. Периодически (каждые 2-3-е суток) оболочки эритроцитов разрываются, и плазмодии выходят в плазму крови, что приводит к появлению лихорадки и ознобу. После они проникают в здоровые эритроциты и цикл повторяется.
Промежуточные формы паразита могут находиться в организме (в печени) на протяжении ряда лет.
Диагностика и лечение
К кому обращаться при первых признаках малярии?
Малярией занимаются врачи-инфекционисты. Диагностика основывается на обнаружении клинических проявлений - приступообразной лихорадки с ознобом и потливостью, увеличении печени и селезенки.
Имеет значение факт нахождения в регионе, где встречается это заболевание - на протяжении 3 лет до дебюта болезни; переливание крови или иных процедур, связанных с нарушением целостности кровеносных сосудов - на протяжении 3 месяцев до начала лихорадки.
Также существует экспресс-тест.
Длительно, но эффективно. Как лечат малярию?
Лечение состоит в назначении противомалярийных препаратов, влияющих на различные фазы развития паразита.
При органных нарушениях используются соответствующие мероприятия: противошоковая терапия; гемодиализ, гемосорбция (при почечной недостаточности); переливание компонентов донорской крови.
Солнце, море, песок. Где можно заразиться малярией?
Считается (и во многом это действительно так), что малярия - удел стран и регионов с определенными климатическими условиями. По данным ВОЗ, большинство заражений ей приходится на Африку. Вместе с тем в группе риска также регионы Латинской Америки, Юго-Восточной Азии и Ближнего Востока.
Казалось бы, у нас поводов для беспокойства нет. Да, туристы понимают ответственность при поездке в потенциально опасные страны. Да, необходима профилактика, чтобы не заболеть. Но если, к примеру, я никуда не езжу и ездить не собираюсь, а малярию в России полностью ликвидировали еще в прошлом веке, то с чего бы мне беспокоиться?
Заразиться же можно там, где есть влага, тепло и инфицированные комары. А как же не заразиться?
Лучшее лечение – это профилактика. Как не заболеть малярией?
Прежде всего необходимо предупреждать укусы комаров. Особенно это актуально в промежуток времени от начала сумерек до рассвета. С этой целью во время сна следует использовать специальные сетки, обработанными средствами против комаров продолжительного действия, а также защитную одежду и репелленты.
Если вы планируете поездку в один из опасных регионов, может понадобиться использование медикаментов (химиопрофилактика) до, во время поездки и после возвращения.
Не следует выезжать в такие регионы беременным, маленьким детям, людям с ослабленной иммунной системой. Если поездка неизбежна, то необходимо получить подробные консультации по вопросам профилактики в специализированных центрах или иных соответствующих учреждениях.
Есть ли вакцина?
Да, разработки и испытания таких препаратов ведутся. Одну из таких вакцин ВОЗ планирует использовать в этом году в нескольких африканских странах.

Продолжим разговор о других эпидемиях, в частности о заболевании малярия, весьма опасном даже в наше время, известен и тот факт, что малярию считают одной из древних заболеваний и если верить мнению ученых, в котором вряд ли можно сомневаться, то эпидемия малярии стала причиной смерти юного египетского фараона Тутанхамона, умершего совсем молодым.
эпидемия малярии
Население Древней Индии, согласно индийским Ведам, периодически страдало по причине малярии, испытывая мучения, вызванные лихорадкой. Еще индийские лекари пятого века до начала нашего летоисчисления, описали симптомы малярии, связав ее возникновение с укусами комаров.

И Гиппократ не остался в стороне, акцентируя возникновение малярийной лихорадки с причиной плохой экологии и соответствующего климата. Малярия продолжает свирепствовать и в наше время, правда ограниченная субтропиками и тропиками, но было время, когда европейцы и жители Северной Америки были знакомы с этой болезнью не понаслышке.
Сейчас, по данным МОЗ каждый год регистрируется до пяти миллионов жителей нашей планеты, заболевших малярией – согласитесь, цифры пугающие. Но это сейчас, а вот к началу двухтысячного года зарегистрировано от трехста пятидесяти до пятиста миллионов случаев заболевания малярией только за год. Из них до трех миллионов были летальными – жуткие цифры, согласитесь.

С давних пор врачами были четко обозначены связи меж возникновением малярии, наличием загрязненной, стоячей воды и размножением в этой воде москитов. А использовать кору хинного дерева в Европе, врачи начали после посещения Перу миссионерами, которые увидели ее действие на заболевших. Кстати, один из них и экспортировал эту бесценную кору или порошок, приготовленный из коры в разные страны, еще со времен Колумба.
Заражение малярией происходит посредством укуса москита, переносящий в кровь укушенного один из четырех видов вирусов, который попав в благоприятную среду, стремительно размножается, поселяясь в эритроцитах, одновременно нанося им вред. Эти микробы носят общее название – Plasmodium.

Симптомы заболевания могут быть как легкими, так и тяжелыми, приводящими к летальному исходу, но обязательно характерны лихорадкой, потливостью, мышечными и головными болями — эпидемия малярии.
В начале двадцатого века, в период строительства Панамского канала, заболело малярией огромное число американцев – более двадцати тысяч, а в Гражданскую войну США, от малярии умерло больше десяти тысяч солдат. Вторая мировая принесла смерть воюющим в Африке и в тихоокеанских странах на протяжении трех лет, более шестидесяти тысячам американским военным.

Американские ученые всеми силами старались предотвратить вспышки малярии, используя для уничтожения москитов даже инсектициды, которые в наше время подлежат запрету. Однако, гибли и безвредные виды комаров, поэтому ученым для предотвращения нарушения экологического равновесия, пришлось с помощью срочных превентивных мер восстанавливать популяцию комаров.
В середине сороковых американским Центром контроля заболеваний, было объявлено о победе в Штатах над малярией, тогда активно подключилась ВОЗ к борьбе с малярией повсеместно.

Проект оказался неудачным, влияние негативное оказали послевоенные трудности, неожиданно высокие затраты, мутация новых видов малярии, не поддающихся воздействию имеющихся лекарств и москиты, на которых не действовали имеющиеся инсектициды – проект попросту закрыли — эпидемия малярии. Дальше…
История
Этот период связан с ростом информации о заболевании, особенно в связи с практикой малярия-терапии (устаревший в настоящее время метод лечения сифилиса), развитием противомалярийных препаратов и использованием инсектицидов в борьбе с вектором паразитов. Благодаря этим открытиям, в 1955 году ВОЗ запускает глобальную программу по искоренению малярии. На тот момент, пока программа ещё не достигла своей цели, была обнаружена скрытая форма паразита, и исследования концентрировались на разработке вакцины против малярии.
Инсектицидные свойства ДДТ (дихлор-дифенил трихлорэтана) были установлены в 1939 году Полом Германом Мюллером из компании Geigy Pharmaceutical, Базель, Швейцария, благодаря измельченному пиретруму из ромашника пепельнолистного (растения из семейства хризантем). Применение ДДТ является стандартным методом защиты от насекомых. Тем не менее, из-за воздействия ДДТ на окружающую среду и того факта, что у комаров развилась резистентность к этому веществу, ДДТ применяется все меньше и меньше, особенно в районах, где малярия не является эндемичной. В 1948 году Поль Мюллер получил Нобелевскую премию по медицине.
Малярия у человека и обезьян
В 1920-х годах, американские исследователи вводили людям кровь различных видов обезьян, чтобы определить потенциал для передачи малярии от обезьяны к человеку. В 1932-33 годах, Синтон и Маллиган выделили наличие Plasmodium gonderi среди обезьян из семейства Мартышковые. До 1960х годов естественное инфицирование обезьян в Индии было редкостью, тем не менее, живтоных уже использовали в исследовательских целях. Тем не менее, уже с 1932 года было известно, что P. knowlesi может передаваться человеку через зараженную кровь обезьяны. Вопрос заражения человека обезьяньей малярией, особенно важный в контексте программы ликвидации малярии, встал на повестку для в 1960 году, когда, случайно, выяснилась возможность передачи (через комаров) малярии от обезьяны к человеку 10) . В 1969 году, штамм Chesson Plasmodium vivax был впервые адаптирован для нечеловеческого примата. Начиная с 2004 года, было установлено, что P. Knowlesi, который, как известно, связан с обезьяньей малярией, связан также с малярийными инфекциями у людей.
Несмотря на то, что различные этапы в крови и вектор малярии (Anopheles) были определены в девятнадцатом веке, лишь в 1980 году была обнаружена латентная форма паразита в печени (вторичные эксо-эритроцитарные циклы поддерживают паразита P. vivax в печени в течение 3-5 лет или более, P. ovale в течение 2-3 лет и P. Malariae – в течение всей жизни). Открытие скрытой формы паразита, наконец, объяснило, почему у людей, которые, казалось, излечились от малярии, через несколько лет случается рецидив, несмотря на то, что паразит исчез из их крови.
Исследования и перспективы
Нобелевская премия по медицине 2015 года была присуждена ирландцу Уильяму Компбеллу, японцу Сатоши и китаянке Ту Юю за вклад в исследования по лечению паразитарных заболеваний, включая малярию.
В январе 1986 Мануэль Елкин Патарройо разработал первую противомалярийную вакцину SPf6658 на основе синтетического пептида. Её эффективность, в сравнении с P. falciparum, однако, была довольно низкой или вообще отсутствовала. Начиная с 1992 года, компания GlaxoSmithKline (Бельгия) разрабатывает актимерозоитную вакцину под названием S/AS02A59. В декабре 2005 года, профессор Алонсо из Университета Барселоны опубликовал обнадеживающие результаты, согласно которым вакцина оказывалась эффективной в 30% случаев при одной инъекции, а в половине случаев позволила избежать серьезных приступов болезни. С 26 мая 2009 года, вакцина находится на стадии III клинических испытаний. Испытания показывают, что ее эффективность будет превышать прогнозы. Вакцина изготовляется из паразитических синтетических пептидов и рекомбинантных белков (с возможностью обмена информацией с другим белком) или ДНК (из митохондрий и пластид плазмодия). Зная, что паразит, чтобы проникнуть в эритроциты, принимает форму белка и способен к мутации до шестьдесяти раз, чтобы обмануть иммунную систему, в вакцине используются два рекомбинантных белка:
Эта вакцина – самая передовая вакцина второго поколения. При условии, если все исследования и испытания будут продолжать вестись в нормальном режиме, вакцина может появиться на рынке в начале 2012 года, в соответствии со статьей 58 Европейского агентства лекарственных средств, и войти в IV фазу клинических испытаний. Другие исследования, связанные с поиском вакцины:
Транспластомные хлоропласты табака и салата исследовались в качестве реакторов для производства этих белков. По данным исследования, последние, экстрагированные и введенные мышам, были способны защищать их в течение 300 дней от проникновения паразита в эритроциты, и против холерного токсина. Иммунный ответ был типа TR1/Th2. Этот процесс был запатентован и может позволить (если будет доказана его эффективность на человеке) получить недорогую вакцину, не требующую холодного хранения в случае перорального применения.
В 2000 году команда профессора Андреа Кризанти из Имперского колледжа в Лондоне смогла создать первого генетически модифицированного комара. В 2003 году было показано, что, если ген-маркер сохраняется в течение тридцати поколений в процессе оплодотворения между модифицированными комарами, остается всего около 4-16 поколений с одним оплодотворением с одним не модифицированным комаром. С апреля 2001 года, международный консорциум решил провести полное секвенирование генома Anopheles gambiae. Его патронажем занимается Центр Исследования Тропических Болезней. Это секвенирование было поручено центру Genoscope и Celera Genomics в Аламеда. Цель заключается в выявлении генов, участвующих в иммунной реакции комара против паразита Plasmodium или находящихся в его обонятельных и вкусовых рецепторах, чтобы, в конечном счете, выявить протеазы, участвующие в иммунной реакции. 15) 15 июля 2010 года, профессор энтомологии Михаил Риэль и его команда из Университета Аризоны, объявили о создании генетически модифицированной самки комара Anopheles stephensi, способной уничтожать паразитов в своем организме и не способной передавать заболевание. Исследователи в настоящее время изучают способы замены естественной популяции Anopheles лабораторными комарами, надеясь, что эти комары не станут инвазивными, начав передавать другие заболеваний, или что паразит не разовьёт разистентности.
Эпидемиология
В 1990-е годы, малярия вызывала 400-900 миллионов случаев лихорадки и 700000-2,7 миллиона смертей, то есть, в среднем, каждые 30 секунд от малярии умирал один человек 16) . В 2012 году, от малярии умерло 473000-789000 человек. Подавляющее большинство жертв составляют дети в возрасте до 5 лет и беременные женщины, так как плацента является мишенью, в которой может накапливаться паразит (малярийный плазмодий). Несмотря на усилия по сокращению передачи болезни и улучшению методов лечения, с начала 1990-х годов произошло мало изменений. Похоже на то, что смертность начала снижаться с конца 2000-х годов, и в 2010 году смертность составила 1,2 млн. человек. 17) Со-инфекция ВИЧ не приводит к увеличению смертности, и связана с меньшим числом сопутствующих проблем по сравнению с инфекцией/туберкулезом, заболеваниями, как правило, атакующими разные возрастные группы: малярия более распространена среди молодых людей, а туберкулез – среди более пожилых. Тем не менее, малярия и ВИЧ способствуют взаимному распространению друг друга: малярия увеличивает вирусную нагрузку, а ВИЧ-инфекции увеличивает вероятность заражения малярией. Малярия является эндемическим заболеванием в тропических районах Америки, во многих частях Азии и в большинстве стран Африки. Тем не менее, к югу от Сахары происходит 85-90% смертей от малярии. Географическое распределение болезни в больших регионах является сложным, и малярийные и немалярийные области могут располагаться очень близко друг к другу. В засушливых районах, периоды малярии можно предсказать с большим процентом вероятности, с использованием карты осадков. В отличие от лихорадки денге, малярия чаще наблюдается в сельской местности, чем в городах. Например, города Вьетнама, Лаоса и Камбоджи, по существу, свободны от малярии, однако болезнь присутствует в сельской местности. В Африке, однако, малярия присутствует и в сельских, и в городских районах, хотя в городах риск значительно ниже 18) . Глобальные эндемичные уровни заболевания не были картографированы с 1960х годов, однако, британский Wellcome Trust финансирует Malaria Atlas Project с целью исправить этот факт и оценить влияние этого заболевания в будущем. 19) Наконец, малярия является самым распространенным паразитарным заболеванием в мире. Она является одним из основных приоритетов ВОЗ, потому что оказывает прямое разрушительное воздействие на социально-экономическую сферу жизни общества. Человек – далеко не единственное существо на Земле, страдающее малярией. Например, многие птицы являются носителями этих паразитов.
В столице Франции, малярия исчезла сравнительно недавно. В 1931 году она ещё присутствовала в Marais poitevin, в Brenne, на равнинах Эльзаса, во Фландрии, в Ландах, Солони, в регионе Puisaye, в заливе Морбиан, в Камарге… В средние века и до XV-XVI веков, малярия в основном была распространена в деревнях; ситуация не изменилась, даже когда реки во многих городах стали использоваться в качестве транспортных узлов, даже несмотря на периодическое затопление этих рек во многих местах. Времена Ренессанса связаны с возрождением лихорадки, религиозными войнами, заставляющими жителей городов запираться в стенах, окруженных рвами со стоячей водой. Кроме того, в Париже в конце девятнадцатого века проходила перестройка, и работы были в значительной степени связаны с раскопками. Вода в лужах, прудах и других источниках застаивалась, что способствовало увеличению популяции комаров и вспышкам малярии. Кроме того, большое количество работников переносили плазмодии из инфицированных районов. Необычайно тяжелая эпидемия в Питивие в 1802 году повлекла за собой визит комиссии факультета медицины; она было связана с очень крупным наводнением, во время которого окружающие луга оказались покрыты водой на несколько недель. Заболевание было искоренено на Корсике в 1973 году. Малярия появилась в этих местах после рейдов вандалов. Последняя эпидемия на Корсике, вызванная не привезённой инфекцией Plasmodium vivax, наблюдалась в 1970-1973 годах. Примечательно, что в 2006 году на острове наблюдался один местный случай заражения Plasmodium vivax. С тех самых пор, почти все случаи малярии, наблюдаемые во Франции, были завезёнными.
Борьба ВОЗ с малярией
Глобальной программе по искоренению ВОЗ предшествовали проекты Международного совета по вопросам здравоохранения, а затем – Фонда Рокфеллера с 1915 года, но особенно – после 1920х годов. Эти две организации, созданные благодаря Джону Д. Рокфеллеру, уже имели опыт проведения кампаний по искоренению анкилостомоза и желтой лихорадки. Стратегия Рокфеллеров 1924 года была основана на разрыве с традицией массового введения хинина и регуляцией популяций комаров – в частности, через дренажные работы, и была связана только с искоренением комаров. Затем был изготовлен Парижский Зелёный, очень токсичное для комаров вещество, однако неэффективное для взрослых комаров. Основные программы с конца 1920-х годов были проведены в Италии и других странах Фонда в средиземноморском регионе и на Балканах. Несмотря на смешанные результаты, такая же политика была проведена в Индии с 1936 по 1942 годы. Здесь, в сочетании с другими подобными мерами, удалось добиться впечатляющих, но временных, результатов: в 1941 году наблюдалась ситуация, аналогичная ситуации до начала проведения программы. Вторая мировая война приостановила проведение некоторых программ, однако способствовала расширению нескольких других: в 1942 году была создана комиссия здравоохранения Фонда Рокфеллера для поддержки усилий вооруженных сил и защиты солдат в прифронтовых районах. Развитие ДДТ, в котором принимала участие команда Рокфеллера, и распыление этого инсектицида с самолетов в затопленном районе к западу от Рима способствовало запуску кампании по искоренению малярии в Италии в 1946 году. Самая известная из проведенных программ была осуществлена в Сардинии с 1946 по 1951 годы. Программа основывалась на массовом использовании ДДТ, и, несмотря на спорные экологические последствия, способствовала ликвидации комаров и, как следствие, малярии. Фонд Рокфеллера завершил свою программу по общественному здравоохранению, и противомалярийную программу в 1952 году. В 1948 году была создана ВОЗ. Глобальная программа по ликвидации малярии была запущена в 1955 году (на тот момент программа охватывала Южную Африке и Мадагаскар). После первых заметных успехов (Испания стала первой страной, которую ВОЗ официально объявила свободной от малярии в 1964 году), программа встретилась с трудностями. В 1969 году XXIIя Всемирная ассамблея подтвердила свои неудачи, но подтвердила Глобальные цели по искоренению малярии. В 1972 году группировка стран в Браззавиле решила отказаться от цели искоренения и заняться вместо этого миссией по контролю заболевания. На 31-й сессии Всемирной ассамблеи здравоохранения в 1978 году ВОЗ согласилась с этим изменением: она отказалась от глобальной ликвидации и от искоренения малярии, сконцентрировавшись только над её контролем. В 1992 году в Амстердаме Конференция министров приняла глобальную стратегию пересмотра методов борьбы против малярии. В 2001 году эта стратегия была принята ВОЗ. ВОЗ отказалась от процедур по сертификации ликвидации малярии в 1980-х годах и возобновила их в 2004 году. В 1998 году было создано партнёрство RBM (Roll Back Malaria), объединяющее ВОЗ, ЮНИСЕФ, Программу развития ООН (ПРООН) и Всемирный банк. С момента своего основания в 1955 году, Соединенные Штаты стремились защититься от ввоза малярии через Южную Америку и были основным игроком в глобальной программе ликвидации; кроме того, они также были мотивированы политическими соображениями – борьбой с коммунизмом. 23) Считается, что глобальные усилия по борьбе с малярией и по её искоренению с 2000 года спасли 3,3 млн жизней благодаря сокращению смертности из-за этого заболевания на 45% во всем мире и на 49% в Африке.
Социально-экономическое воздействие
Малярия не только обычно ассоциируется с бедностью, но и представляет собой основную причину бедности и является серьезным препятствием на пути экономического и социального развития. Болезнь имеет негативные экономические последствия для тех регионов, где она широко распространена. Сравнение ВВП на душу населения в 1995 году, с поправкой на соотношение покупательной способности между странами, пострадавшими от малярии и не пострадавшими странами, показало отклонения от 1 до 5 (1 526 USD против 8 268 долларов США). Кроме того, в странах, где малярия является эндемическим заболеванием, рост ВВП на душу населения страны составлял 0,4% в год в среднем с 1965 по 1990 годы против 2,4% для других стран 24) . Эта корреляция не означает, однако, что причинно-следственная связь и распространенность малярии в этих странах также частично связана со снижением экономического потенциала для борьбы с болезнью. Затраты на малярию оцениваются в 12 миллиардов долларов США в год только для Африки. Хорошей иллюстрацией является Замбия. Если бюджет, который страна тратила на борьбу с этим заболеванием в 1985 году, составлял 25 000 долларов США, то с 2008 года, благодаря международной помощи и PATH (Программа оптимальных технологий в здравоохранении), бюджет стал составлять 33 миллиона в течение девяти лет. Основная цель бюджетного обеспечения – это предоставление москитных сеток всему населению страны. На индивидуальном уровне, экономические последствия включают в себя расходы на здравоохранение и госпитализацию, потерянные рабочие дни, потерянные дни присутствия в учебном заведении, снижение производительности из-за повреждения головного мозга, вызванного болезнью. Для государств, дополнительными последствиями являются снижение инвестиций, в том числе, от туристической отрасли. В некоторых странах, особенно страдающих от малярии, расходы на малярию могут достигать 40% от общих расходов на здравоохранение, 30-50% пациентов поступают в больницы, и до 50% - посещают медицинские консультации.
Причины малярии
Малярия вызывается паразитами рода Plasmodium, которые, сами по себе, передаются комарами из рода Anopheles.
Anophele, переносчик малярии
Переносчиком паразита и его первичным хозяином является самка малярийного комара (Anopheles). Паразит попадает в организм комара через кровь инфицированного человека, которой они питаются (кровь необходима самкам для производства яиц). Попав в организм, гаметоциты Plasmodium дифференцируются на мужские и женские половые клетки, а затем формируют мобильную зиготу, называемую оокинет, которая проникает через стенки желудка комара, становясь сферическим ооцистом, ядро которого будет несколько раз делиться, формируя спорозоиты. Продолжительность этого созревания тесно зависит от температуры наружного воздуха. Например, у P. falciparum созревание проходит при температуре не ниже 18°С и не выше 35°C, максимальная скорость созревания наблюдается при 24°С. Когда ооцист разрывается, высвобождаются спорозоиты, которые мигрируют через тело комара в слюнные железы, через которые они могут, при поступления новой крови в виде пищи, заразить нового человека-хозяина, поступив в его кожу со слюной. 32)
Другие способы передачи инфекции
Паразиты также могут быть переданы через плаценту от матери к плоду (врожденная малярия), путем заражения через загрязненный шприц или через переливание крови, хотя последний способ встречается крайне редко.
Читайте также:


