Доклад на тему кожный лейшманиоз








РЕФЕРАТ НА ТЕМУ: ЛЕЙШМАНИОЗ
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями.
1. Возбудитель лейшманиоза
Тип: Простейшие (Protozoa)
Класс: Жгутиконосцы (Flagellata)
Семейство: Трипаносомовые (Trypanosomatide)
Представитель: Lishmania donovani
Лейшманиозы вызываются семнадцатью из более чем двадцати видов простейших паразитов рода Leishmania. Лейшмании развиваются внутри клеток хозяина (преимущественно в макрофагах и элементах ретикулоэндотелиальной системы). В течение своего жизненного цикла им необходимо сменить двух хозяев. В организме позвоночных животных лейшмании находятся в безжгутиковой форме, развиваясь в жгутиковую форму в теле членистоногого. Лейшмании отличаются резистентностью к антибиотикам, но они чувствительны к препаратам пятивалентной сурьмы.
Человек является источником инфекции в случае поражения кожной формой лейшмании, при этом москиты получают возбудителя с отделяемым кожных язв. Висцеральная лейшмания в подавляющем большинстве случаев является зоонозной, москиты заражаются от больных животных. Заразность москитов отсчитывается с пятого дня попадания лейшманий в желудок насекомого и сохраняется пожизненно. Человек и животные контагиозны в течение всего срока пребывания возбудителя в организме.
Лейшманиоз передается исключительно с помощью трансмиссивного механизма. Переносчики – москиты, получают инфекцию, питаясь кровью больных животных, и переносят здоровым особям и людям. Человек обладает высокой восприимчивостью к инфекции, после перенесения кожного лейшманиоза сохраняется продолжительный стойкий иммунитет, висцеральная форма такового не формирует.
2. Патогенез лейшманиоза
Возбудитель проникает в толщу кожи человека при укусе москита, формируя в области входных ворот лейшманиозную гранулему. Впоследствии, при висцеральной форме инфекции гранулема рассасывается, а при кожной – прогрессирует в язву. Лейшмании разносятся по организму с током лимфы, поражая регионарные лимфатические узлы. Вдоль лимфатического сосуда паразиты могут формировать лейшманиомы – ряд последовательно располагающихся специфических язв.
В Южной Америке отмечаются формы лейшмании, протекающие с поражением слизистых оболочек ротовой полости, носоглотки и верхних дыхательных путей с грубой деформацией глубоких тканей и развитием полипозных образований. Висцеральная форма лейшманиоза развивается в результате рассеивания возбудителя по организму и попадания в печень, селезенку, костный мозг. Реже – в кишечную стенку, легкие, почки и надпочечники.
Возникающий иммунный ответ подавляет инфекцию, при этом заболевание протекает латентно, либо с маловыраженной симптоматикой. При иммунодефиците, сниженных защитных свойствах лейшманиоз прогрессирует, протекает с выраженной клиникой интоксикационного синдрома, лихорадкой. Размножение паразитов в печени способствуют замещению гепатоцитов фиброзной тканью, в селезенке отмечают атрофию пульпы с участками инфарктов и некротизации. Вследствие поражения костного мозга развивается анемия. В целом висцеральный лейшманиоз, прогрессируя, вызывает общую кахексию.
3. Профилактика лейшманиоза.
Этиологическое лечение лейшманиоза заключается в применении препаратов пятивалентной сурьмы. При висцеральной форме их назначают внутривенно с нарастанием дозировки на 7-10 дней. В случае недостаточной эффективности терапию дополняют амфотерицином В, вводимым с 5% раствором глюкозы внутривенно медленно. На ранних стадиях кожного лейшманиоза бугорки обкалывают мономицином, сульфатом берберина или уротропином, а также назначают эти препараты в виде мазей и примочек.
Сформировавшиеся язвы являются показанием к назначению мирамистина внутримышечно. Для ускорения заживления язв эффективна лазерная терапия. Препаратами резерва при лейшманиозе являются амфотерицин В и пентамидин, их назначают в случаях рецидивирования инфекции и при резистентности лейшманий к традиционным средствам. Для повышения эффективности терапии можно добавить человеческий рекомбинантный гаммаинтерферон. В некоторых случаях бывает необходимо хирургическое удаление селезенки.
При легко протекающем лейшманиозе возможно самостоятельное выздоровление. Благоприятен прогноз при своевременном выявлении и должных медицинских мерах. Тяжелые формы, инфицирование лиц с ослабленными защитными свойствами, отсутствие лечения значительно ухудшают прогноз. Кожные проявления лейшманиоза оставляют косметические дефекты.
Общественная профилактика лейшманиоза включает меры по благоустройству населенных пунктов, ликвидацию мест расселения москитов (свалок и пустырей, затопленных подвальных помещений), дезинсекцию жилых помещений. Индивидуальная профилактика заключается в использовании репеллентов, других средств защиты от укусов москитов. При обнаружении больного производят химиопрофилактику пириметамином в коллективе. Специфическая иммунная профилактика (вакцинация) производится лицам, планирующим посещение эпидемически опасных районов, а также неимунному населению очагов инфекции.
Список источников информации:
Грачева, Л.И. Проблема токсоплазмоза / Л.И. Грачева // 1999
2. Биология: учебник в 2-х т. / под ред. В.Н. Ярыгин. – Москва: ГЭОТАР-Медиа, 2013.
3. Пехов А.П. Биология: медицинская биология, генетика и паразитология: учебник/ А.П. Пехов. – М.: ГЭОТАР-Медиа, 2010. – 656 с.
Заболевание, возбудителем которого выступают простейшие паразиты – лейшмании, провоцируют лейшманиоз у человека. Переносчиками инфекции являются мелкие кровососущие насекомые, чаще всего – комары и мошки. Выделяют две основные формы паразитарной болезни – кожная и висцеральная, они подразделяются на подтипы, протекают по-разному, соответственно, симптомы и лечение значительно отличаются. Отсутствие терапии приводит к геморрагическому диатезу, гнойно-некротическим воспалениям и др. осложнениям.
Что такое лейшманиоз?

Лейшманиоз у человека могут спровоцировать 17 разновидностей простейших паразитов, которые относятся к лейшманиям. Простейшие микроорганизмы развиваются на клеточном уровне своего хозяина. Их цикл жизнедеятельности подразумевает участие двух хозяев. В организме позвоночных животных паразиты наблюдаются в безжгутиковой форме, в теле членистоногого трансформируются в жгутиковый тип.
К сведению, паразиты отличается высокой степенью резистентности к антибактериальным препаратам, но достаточно восприимчивы к средствам пятивалентной сурьмы.
Заболевание встречается чаще всего в странах третьего мира. Паразиты выявляются в теплом и тропическом климате. Человек, который не бывает в подобной среде, может не опасаться возможного заражения. Но нельзя исключать эту вероятность на 100%.
В городских условиях лейшманиоз распространяется через бродячих кошек и собак. Патология получила широкое распространение некоторых азиатских и африканских странах. Отмечены случаи инфицирования в Узбекистане, Закавказье, Туркмении.
Вспышки заражения паразитами приходятся на промежуток между маем и октябрем, когда простейшие микроорганизмы проявляются максимальную активность. В категорию риска попадают лица, которые вновь прибывают в очаг эпидемии. Практика показывает, что постоянные жители заболевают намного реже.
Жизненный цикл лейшмании определяется присутствием промежуточного (насекомые) и конечного (человек) хозяина. Насекомое заражается, в него проникает паразит. За 24 часа трансформируется в жгутиковую форму, а спустя 7-10 суток начинает активно размножаться.
После насекомое кусает человека, что приводит к проникновению микроорганизмов в тело, как результат, после инкубационного периода проявляются первые признаки заражения.
Симптомы лейшманиоза
Клинические проявления патологии напрямую обусловлены формой заболевания, которая начала прогрессировать у больного человека. При первых симптомах, указывающих на патологический процесс в организме, необходимо обращаться за помощью в медицинское учреждение.
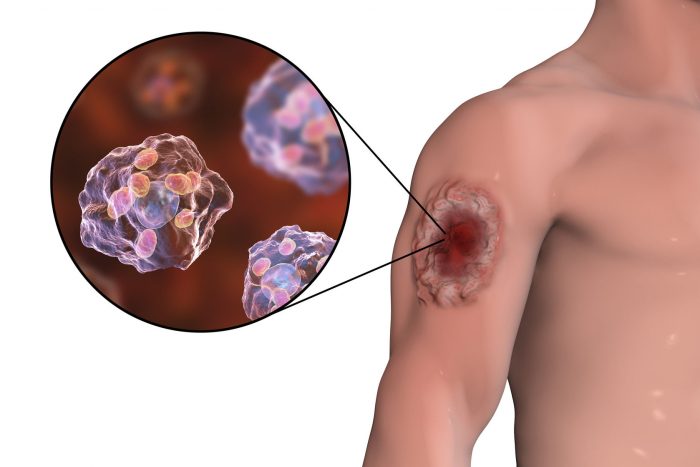
Симптомы лейшманиоза висцеральной формы имеют незначительные отличия, базирующиеся на подвиде заболевания. В медицинской практике выделяют подтипы – американский, китайский, восточноафриканский, средиземноморский, индийский.
Симптоматика висцерального лейшманиоза:
- Повышение температуры тела, увеличение печени в размере;
- Увеличивается селезенка, в тяжелых картинах занимает больше половины брюшной полости. Отмечается болезненность близлежащих органов;
- Увеличиваются лимфатические узлы;
- Вследствие выраженной анемии наблюдается бледный кожный покров;
- Резкое снижение массы тела, стремительное ухудшение общего самочувствия;
- Некроз слизистых оболочек;
- Выявляется портальная форма гипертензии, поскольку возрастает давление в почечной вене;
- Аритмия, смещение сердца вправо, снижение показателей артериального давления, все симптомы сердечной недостаточности;
- Нарушение функциональности пищеварительного тракта и ЖКТ, наблюдается жидкий стул в течение длительного времени.

Стоит знать: висцеральный лейшманиоз бывает острого (наблюдается редко, клиника бурная), подострого (выявляется несколько чаще, длится до 6 месяцев, отсутствие лечения – смертельный исход) и затяжного течения (исход наиболее благоприятный).
Индийский лейшманиоз имеет другое название – черная болезнь. В большинстве картин диагностируется у пациентов от 10 до 30-летнего возраста. Чаще всего больные проживают в сельской местности. Инкубационный период в среднем составляет 8 месяцев. Основная особенность патологии – изменение цвета кожного покрова до черного оттенка вследствие нарушения функциональности надпочечников.
При висцеральной болезни патологические микроорганизмы чаще всего проникают в печень и селезенку. Реже поражают косный мозг, желудочно-кишечный тракт, почки. Совсем редко локализуются в легких. В последнем случае проявляются признаки дыхательной недостаточности, проводится диагностика в пульмонологии.
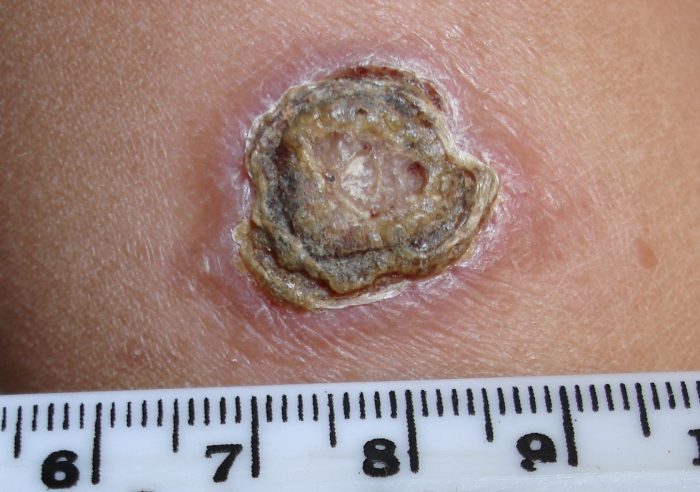
Кожный лейшманиоз протекает на фоне местного поражения кожного покрова, который с течением времени изъязвляется и рубцуется. Кожный лейшманиоз старого света имеет два подвида – антропонозный – 1 вид заболевания Боровского (сухой лейшманиоз) и зоонозный – 2 вид патологии Боровского.
Период инкубации до момента проявления характерной симптоматики составляет 3-8 месяцев при 1 типе болезни Боровского. Отличительные особенности:
- На месте проникновения паразитов образуется специфическая лейшманиома – папула небольшого размера розового оттенка.
- Папула имеет свойство стремительно расти, спустя 45-60 дней становится 1-2 сантиметра, в ее центре образуется чешуйка.
- Когда чешуйка отпадает, остается язва с краями, возвышающимися над поверхностью кожного покрова.
- Изъязвление постоянно увеличивается, к 10 месяцу инфицирования становится 4-5-6 сантиметров. Из язвенного новообразования выделяется жидкость.
- Со временем язва начинает рубцеваться.
Наиболее частое место локализации – верхние конечности и лицо. На теле образуется до 10 язв, иногда они развиваются одновременно, а иногда нет. В детском возрасте папулы способны сливаться, что приводит к обширному поражению кожного покрова.
Примечание: антропонозный кожный лейшманиоз имеет благоприятный прогноз для жизни пациента, однако оставляет после себя обезображивающие рубцы и дефекты.
Кожная лейшмания зоонозного вида имеет клинику, схожую с антропонозным типом. В группу риска попадают маленькие дети и приезжие люди в области эпидемической вспышки. К отличительной особенности относят то, что фазы патологического процесса характеризуются быстрым течением.
Период инкубации короткий – обычно составляет не больше 60 дней, в большинстве картин – 15-20 суток. Клиника схожа с антропонозной формой. Однако имеются определенные различия:
- Лейшманиома гораздо большего размера, напоминает по внешнему виду чирей;
- Некротические изменения происходят за две недели;
- Язвенное новообразование вырастает до 15 сантиметров, имеет рыхлые края, присутствуют болезненные ощущения при пальпации;
- Количество язв на теле человека может достигать до 100 штук.
Зоонозный кожный лейшманиоз чаще всего локализуется на нижних конечностях, намного реже поражает живот, и только в исключительных случаях выявляется на лице человека. Через 2-4 месяца выявляется стадия рубцевания.
Кожный лейшманиоз нового света сопровождается патологическим изменением слизистых оболочек. Заболевание приводит к деформационным изменениям хрящей носа, ушей, гениталий.
Лечение лейшманиоза
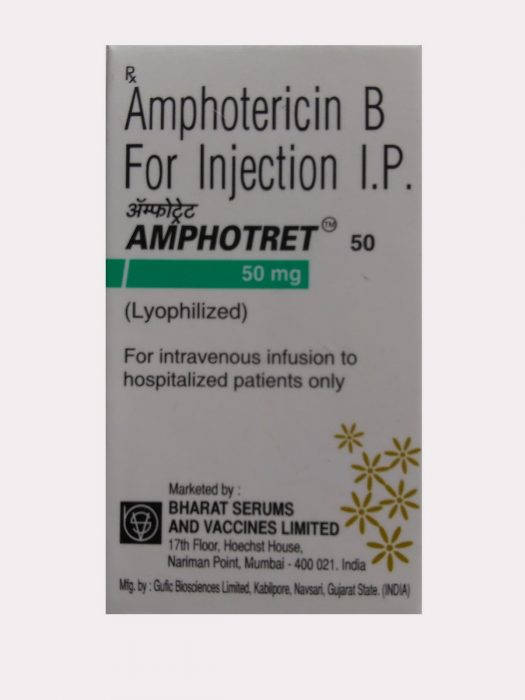
Лечение лейшманиоза висцеральной формы проводится посредством препаратов пятивалентной сурьмы – внутривенное введение. Начальная дозировка составляет 0,05 г на один килограмм массы тела человека. Длительность терапевтического курса 7-10 суток.
Если наблюдается отсутствие нужного эффекта, то назначают лекарство Амфотерицин В, его вводят только внутривенно, смешивают с 5% раствором глюкозы. Процедура осуществляется через день, курс составляет до 2-х месяцев.
На начальной стадии кожного лейшманиоза осуществляется обкалывание папул. Используют препараты Мепакрин, Мономицин. Применяют препараты местного действия на основе этих медикаментов в виде примочек и компрессов.
Если сформировались язвы, то внутримышечно вводят Мономицин в дозировке 250 тыс. ЕД для взрослого человека. Дозировка для ребенка составляет 4-5 тыс. ЕД на один кг веса. Кратность применения три раза в день. Курсовая дозировка лекарства составляет 10 млн. ЕД.
Важно: активно применяется лазерное лечение и криодеструкция. Такие способы помогают ускорить процесс выздоровления, при этом предупреждают возникновение глубоких рубцов, являющихся серьезным косметическим дефектом.
Профилактика заболевания заключается в борьбе с москитами – переносчиками простейших микроорганизмов, уничтожении больных грызунов и собак. При посещении очага эпидемии и лесных массивов в тропическом климате рекомендуется придерживаться элементарных правил гигиены, носить специальную одежду, защищающую от укусов кровососущих насекомых, применять средства индивидуальной защиты – кремы, спреи, спать под специально обработанной москитной сеткой.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лейшманиоз кожный (cинонимы: лейшманиоз Старого света, болезнь Боровского) - эндемическое трансмиссионное заболевание, встречается в основном в странах с жарким и теплым климатом, проявляется преимущественно поражениями кожи.
Причины и патогенез кожного лейшманиоза. Возбудителем являются простейшие Leishmania tropica. Переносчики болезни - различные виды москитов. Встречаются в основном две разновидности лейшманиоза: антропонозный (городской тип), вызываемый Leishmania tropica minor и зоонозный (сельский тип), вызываемый Leishmania tropica major.
Источником или резервуаром инфекции сельского типа кожного лейшманиоза являются грызуны и песчанки, а городского - больной человек.
Для кожного зоонозного лейшманиоза характерна сезонность, т. е. заболевание встречается летом и осенью, антропонозный тип встречается круглый год.
Встречается преимущественно в Средней Азии, Азербайджане. Основными резервуарами инфекции являются грызуны (суслики, песчанки), переносчики - москиты. Выделяют два типа заболевания: сельский, или острый некротизирующийся, вызываемый Leishmania tropica major, и городской, или поздно изъязвляющийся, возбудителем которого является Leishmania tropica minor. В редких случаях наблюдается туберкулоидный (люпоидный) вариант, возникающий обычно в зоне регрессировавших ранее очагов поражения при городском типе лейшманиоза вследствие реактивации сохранившихся лейшманий, обусловленной общими или локальными иммунными нарушениями.
Сельский тип протекает остро, на месте укусов развиваются фурункулоподобные элементы, после изъязвления которых возникают кратерообразные язвы, рубцующиеся в течение 3- 8 мес. Характерны лимфангиты.
При городском типе наблюдается развитие элементов меньшего размера, чем при остром некротизирующемся лейшма-ниозе, они длительно (5-6 мес) существуют без изъязвления, медленно заживают (в среднем в течение 1 года). Длительность воспалительного процесса связывают с преобладанием в инфильтратах лимфоцитов с супрессорными свойствами.
Симптомы кожного лейшманиоза. Кожный лейшманиоз протекает циклично: отмечают первичную (стадия бугорка, изъязвления, рубцевания), последовательную (раннюю, позднюю), диффузно-инфильтрирующую лейшманиомы и туберкулоид.
Лейшманиоз кожный зоонозный. Инкубационный период составляет от одной недели до двух месяцев. На месте укуса москита образуется болезненный, уплощенный, островоспалительный бугорок ярко-красного цвета, величиной 3-5 мм. Бугорок превращается в фурункулоподобный инфильтрат с нечеткими границами. Инфильтрат увеличивается в размере, достигая 10-15 см в диаметре, и через 2 недели центральная часть его быстро подвергается некрозу, происходит отторжение некротических масс и образуется кратерообразная язва небольшого размера (5-8 мм в диаметре), с гнойным отделяемым, вокруг которой имеется широкая зона инфильтрата с воспалительным отеком окружающей ткани.
В дальнейшем дно язвы очищается от некротических масс и появляются красные сосочковые зернистые разрастания, напоминающие икру. Язвы круглые, овальные или неправильной формы, их края то ровные, подрытые, то фестончатые, как бы изъеденные. Вокруг основной возникают новые язвы. К специфическим осложнениям кожного лейшманиоза относятся лимфангиты вокруг язв и лимфадениты. От верхнего края язвы появляются плотные малоболезненные узлы величиной от мелкой горошины до лесного ореха. В дальнейшем в 'тих узлах воспаление может усилиться и привести к язвенному распаду. На конечностях отмечаются четкообразные лимфангиты. Процесс сопровождается болезненностью, развитием отеков стоп и голеней. Через 3-6 месяцев процесс заканчивается рубцеванием.
Лейшманиоз кожный антропонозный. Инкубационный период составляет от 3 до 6 месяцев (редко - до 3 лет). На месте внедрения возбудителя появляется лейшманиома в виде гладкого, медленно растущего буровато-красного бугорка величиной 1-2 мм. Постепенно бугорок растет, выступая над уровнем кожи, и через 6 месяцев достигает 1-2 см в диаметре.
В центральной части элемента наблюдается кратерообразное углубление, имеющее роговые чешуйки, которые иногда пропитываются экссудатом и превращаются в чешуйко-корки. Через 6-8 месяцев после отторжения кровенисто-гнойной корки образуется язвенный дефект. Язва округлая, окружена приподнимающимся инфильтратом, с неровным красноватым дном, изъеденными краями, серозно-гнойным скудным отделяемым ссыхается в бурую корку. Вокруг язвы могут появиться новые бугорки и язвы обсеменения. Ha конечностях наблюдаются четкообразные лимфангиты. Приблизительно через год (иногда более) инфильтрат уменьшается, язва очищается, возникают островки грануляционной ткани и она начинает рубцеваться.
Иногда заживление грануляционной ткани происходит под коркой сухим путем. Общее состояние больных не нарушено.
Лейшманиоз туберкулоидный является одним из вариантов лейшманиоза, который развивается у лиц с измененной реактивностью организма в результате активации сохранившихся лейшманий или в результате естественной суперинфекции. Этот тип лейшманиоза часто встречается у детей или лиц молодого возраста. Заболевание развивается или в процессе обратного развития первичной лейшманиомы антропофильного типа или в области постлейшманиозного рубца. Вокруг заживающего очага поражения появляются бугорки величиной 2-5 мм, желто-белого цвета с признаком застойной красноты. Элементы имеют полушаровидную плоскую форму, с гладкой, иногда шелушащейся поверхностью. Бугорки часто окружают свежий рубец, могут развиться на уже сформировавшемся рубце и сохраняются длительное время. Появление новых элементов способствует увеличению зоны поражения, захватывающей новые участки кожи. Затем в процессе обратного развития оставляют атрофию или могут изъязвляться, покрываясь желто-коричневой коркой. По внешнему виду бугорки напоминают люпомы при туберкулезной волчанке, поэтому заболевание часто называют люпоидным лейшманиозом.
В нашей стране описан и американский кожный лейшманиоз, возбудителем которого является Leishmania brasiliens, у больного, прибывшего из эндемичной зоны. Эта форма лейшманиоза отличается от болезни Боровского частым поражением слизистых оболочек верхних дыхательных путей, полости рта, наличием ранних (на месте укусов) проявлений, характеризующихся изъязвляющимися бугорками и узлами, и поздних, возникающих через несколько лет, в виде гранулематозно-деструктивных и язвенных очагов поражения.
Патоморфология. В остром периоде в дерме обнаруживают инфильтрат, состоящий преимущественно из макрофагов, заполненных большим количеством возбудителя, среди них находятся лимфоидные и плазматические клетки. При изъязвлении в инфильтрате выявляют также нейтрофильные гранулоциты, лейшманий могут быть не только внутри макрофагов, но и вне их. Через несколько месяцев появляются очаги туберкулоидного строения, количество макрофагов и лейшманий при этом уменьшается. При хроническом течении процесса обнаруживают инфильтрат туберкулоидного строения, трудноотличимый от туберкулеза. Однако отсутствие казеозного некроза и наличие плазматических клеток, а также лейшманий помогают диагностировать лейшманиоз. При туберкулоидной форме лейшманиоза (металейшманиоз) в гистологической картине выявляют признаки как острого, так и хронического процесса. В дерме - инфильтрат из макрофагов с примесью лимфоцитов и плазматических клеток и туберкулоидные структуры. Лейшмании встречаются редко.
Гистопатология. Обнаруживают грапулематозный инфильтрат, состоящий из эпителиоидных клеток, лимфоцитов, гистиоцитов. Среди эпителиоидных клеток видны гигантские клетки типа Пирогова-Лангханса.
Диагноз ставят на основании обнаружения лейшманий в очагах поражения.
Дифференциальный диагноз проводят с туберкулезом, сифилисом, пиодермией, саркоидозом.
Лечение кожного лейшманиоза. Назначают антибиотики - мономицин, доксициклин, метаииклин, антималярийпые препараты - делагил, плаквенил (в том числе для обкалывания невскрывшихся лейшманиом). Производят криодеструкцию, лазеротерапию. Имеются сообщения об эффективности ламизила (по 250 мг в сутки в течение 28 дней).
Индивидуальная профилактика заключается в применении средств защиты от москитов (пологи, сетки, обработка репеллентами). Общественная профилактика заключается в ликвидации мест выплода москитов, противомоскитной обработке (очаговая дезинсекция), истреблении песчанок (при зоонозном типе).

[1], [2], [3], [4], [5], [6], [7], [8]
реферат Кожный лейшманиоз
Выполнила:
студентка 5 курса
леч. фак., 21 гр.
Ефимова А. П.
Проверила:
Макарова И. В.
Волгоград 2012г
План:
-
Определение
Краткие исторические сведения
Этиология
Эпидемиология
Патогенез
Клиническая картина
Дифференциальная диагностика
Лабораторная диагностика
Осложнения и прогноз
Лечение
Профилактические мероприятия
Литература
Кожный лейшманиоз - заболевание эндемичное для регионов, где в течение 50 дней сохраняется температура воздуха не ниже 20° С, но единичные случаи встречаются как эксквизитные в любом регионе страны. Синонимами кожного лейшманиоза являются: лейшманиоз кожный Старого Света, пендинская язва, ашхабадка, годовик, пустынно-сельский лейшманиоз и др. Встречается в Средней Азии (Туркмении, Узбекистане), Афганистане.
Лейшманиозы - протозойные трансмиссивные заболевания, характеризующиеся преимущественным поражением внутренних органов (висцеральные лейшманиозы) или кожи (кожные лейшманиозы) с развитием лихорадки, спленомегалии и анемии.
Краткие исторические сведения
Научное изучение заболеваний началось с обнаружения П.Ф. Боровским (1898) возбудителя кожного лейшманиоза в мазках из грануляций пендинской язвы; П.Ф. Боровский отнёс возбудитель к простейшим. Позднее У. Лейшмен и С. Донован (1900-1903) в Индии обнаружили в селезёнке больных калаазаром возбудителей висцерального лейшманиоза - простейших, морфологически идентичных микроорганизму, описанному П.Ф. Боровским. В 1903 г. Р. Росс отнёс открытые микроорганизмы в новый род Leishmania. В 1908 г. Ш. Николь выделил лабораторную культуру возбудителей. Работами Е. Сержана, А. Донатье и Л. Парро (1921) установлен трансмиссивный путь передачи заболеваний через москитов; их природная очаговость обоснована исследованиями В.Л. Якимова (1931) и Н.И. Латышева (1937-1947).
Этиология
Возбудители - простейшие рода Leishmania семейства Tryp anosomidae класса Mastigophora . В настоящее время выделяют несколько десятков видов лейшманий; способность вызывать поражения у человека проявляют 17 видов. Лейшманий - внутриклеточные паразиты, развивающиеся в макрофагах или клетках ретикулоэндотелиальной системы. Жизненный цикл лейшманий протекает со сменой хозяев в виде двух стадий - безжгутиковой (амастиготной) в организме позвоночного животного или человека и жгутиковой (промастиготной) - в организме членистоногого. Размножаются путём продольного деления, морфологически лейшманий неразличимы. Дерматотропные виды лейшманий (L. tropica, L. major, L minor, L. aethiopica и др.) вызывают кожные формы лейшманиоза. При заражении висцеротропными паразитами (L. donovani, L. infantum, L. chagasi и др.) развивается системное, хронически протекающее заболевание. Большинство видов лейшманий легко культивировать in vitro. В культурах клеток при 37 °С они растут в виде амастигот, имеющих овальную форму, на бесклеточных средах при 22-27 °С - в виде промастигот веретеновидной формы. Лейшмании малочувствительны к антибиотикам, несколько больше - к производным пятивалентной сурьмы.
Эпидемиология
Резервуар и источники инвазии - человек и различные животные. Среди последних наибольшее значение имеют шакалы, лисицы, собаки и грызуны (песчанки - большая, краснохвостая, полуденная, тонкопалый суслик и др.). Заразность длится неопределённо долгое время и равна периоду пребывания возбудителя в крови и изъязвлений кожи хозяина. Длительность кожного лейшманиоза у песчанок обычно составляет около 3 мес, но может достигать 7 мес и более.
Механизм передачи - трансмиссивный, переносчики - москиты родов Phlebotomus и Lutzomyia. Хорошо изучен в качестве переносчика городского лейшманиоза москит P. papatasii, ведущий в большинстве случаев синантропное существование. Основные места выплода москитов в населённых пунктах - подвалы в жилых помещениях и свалки мусора, в природе - гнёзда птиц, логова животных, норы грызунов, пещеры, трещины скал. В природных очагах основными переносчиками лейшмании являются P. papatasii, P. caucasicus, P. sergenti. Москиты активны в сумеречное и ночное время. При кожных формах инвазии москиты заражаются на лейшманиомах - папуле или язве у человека, на утолщённых или изъязвлённых участках ушей у песчанок и других животных. При висцеральных формах лейшманиоза у человека паразиты обычно малодоступны для москитов, поэтому больной редко служит источником инвазии. Исключение составляет индийский кала-азар, при котором лейшмании нередко обнаруживают в крови и кожных поражениях, развивающихся в исходе заболевания. Лейшмании попадают в организм москита при сосании крови заражённого человека или животного, в желудке которого через несколько часов амастиготы превращаются в промастиготы. Заразными москиты становятся через 5-8 сут после попадания заражённой крови в желудок и остаются носителями лейшмании пожизненно. Развитие москитов реализуется путём полного метаморфоза: яйцо-личинка-куколка-имаго. Отмечены случаи передачи лейшмании при гемотрансфузиях.
Естественная восприимчивость людей высокая. Иммунитет носит видовой характер. Напряжённый постинфекционный иммунитет вырабатывается только после кожного лейшманиоза. Различные состояния, сопровождающиеся иммунодефицитами, существенно снижают резистентность к паразитам.
Основные эпидемиологические признаки. Индийский висцеральный лейшманиоз (кала-азар), вызываемый L. donovani,является антропонозом. Распространён в ряде районов Пакистана, Бангладеша, Непала, Китая и др. Его отличают возникающие время от времени вспышки заболевания. Болеют преимущественно подростки и молодые лица, главным образом проживающие в сельской местности.
Средиземноморско- среднеазиатский висцеральный лейшманиоз, вызываемый L. infantum, является зоонозом, резервуар инфекции в природе - шакалы, лисицы, собаки. Распространён в ряде стран Средиземноморья, Ближнего и Среднего Востока, Африки, Казахстане, Средней Азии и Закавказье. Выделяют природные, полусинантропные (сельского типа) и синантропные (городского типа) очаги инвазии. Заражение происходит чаще всего летом, болеют в основном дети от 1 года до 5 лет жизни. В последние годы в связи с широким распространением ВИЧ-инфекции, сочетанием лейшманиозной и ВИЧ-инфекций произошли существенные изменения в клинических и эпидемиологических проявлениях лейшманиоза. На фоне ВИЧ-инфекции резко увеличивается концентрация лейшманий в крови и кожных покровах больных. Такие больные, заменяя больных собак, начали играть роль источника инвазии для переносчиков. Средиземноморский висцеральный лейшманиоз из типичного зооноза превратился в трансмиссивный антропоноз. Поддержание циркуляции возбудителя стало возможным в цепи: больной человек-москит-здоровый человек. Вместе с тем по мере развития эпидемии ВИЧ-инфекции происходило дальнейшее упрощение схемы развития эпидемического процесса. Увеличение числа парентеральных наркоманов, инфицированных ВИЧ и лейшманиями, способствовало становлению прямой инъекционной передачи висцерального лейшманиоза. В этом случае произошло предельное упрощение паразитарной системы висцерального лейшманиоза: больной человек - здоровый человек. Фактором передачи служат инфицированные шприцы.
Южноамериканский висцеральный лейшманиоз (висцеральный лейшманиоз Нового Света), вызываемый L. chagasi, близок по своим проявлениям к средиземноморско- среднеазиатскому лейшманиозу. Отмечают в основном спорадическую заболеваемость в ряде стран Центральной и Южной Америки.
Антропонозный кожный лейшманиоз Старого Света (болезнь Боровского), вызываемый L. minor,распространён в Средиземноморье, странах Ближнего и Среднего Востока, в западной части полуострова Индостан, Средней Азии и Закавказье. Заболевание встречается преимущественно в городах и посёлках городского типа, где обитают москиты. Среди местного населения чаще болеют дети, среди приезжих - лица всех возрастов. Характерна летне-осенняя сезонность, что связано с активностью переносчиков.
Зоонозный кожный лейшманиоз Старого Света (пендинская язва) вызывается L. major. Основной резервуар инвазии - грызуны (большая и красная песчанка и др.). Распространён в странах Ближнего Востока, Северной и Западной Африки, Азии, в Туркмении и Узбекистане. Эндемичные очаги встречаются главным образом в пустыне и полупустыне, в сельской местности и на окраинах городов. Летняя сезонность заражений определяется периодом активности москитов. Болеют преимущественно дети, среди приезжих возможны вспышки заболеваний среди лиц разного возраста.
Зоонозный кожный лейшманиоз Нового Света (мексиканский, бразильский и перуанский кожные лейшманиозы), вызываемые L. mexicana, L. braziliensis, L. peruviana, L. uta, L. amazoniensis, L. pifanoi, L. venezuelensis, L. garnhami, L. panamensis, регистрируют в Центральной и Южной Америке, а также в южных районах США. Природный резервуар возбудителей - грызуны, многочисленные дикие и домашние животные. Заболевания встречают в сельской местности, преимущественно в сезон дождей. Заболевают лица всех возрастов. Обычно заражение происходит в момент работы в лесу, охоты и т.д.
При укусах москитов лейшмании в форме промастигот проникают в организм человека. Их первичное размножение в макрофагах сопровождается трансформацией возбудителей в амастиготы (безжгутиковую форму). При этом развивается продуктивное воспаление, и в месте внедрения образуется специфическая гранулёма. В её состав входят макрофаги, содержащие возбудители, ретикулярные, эпителиоидные и гигантские клетки. Образуется первичный аффект в виде папулы; в дальнейшем при висцеральных лейшманиозах она рассасывается без следа или рубцуется.
При кожном лейшманиозе развиваются деструкция кожных покровов в месте бывшего бугорка, изъязвление и затем заживление язвы с образованием рубца. Распространяясь лимфогенным путём к регионарным лимфатическим узлам, лейшмании провоцируют развитие лимфангитов и лимфаденитов, образование ограниченных поражений кожи в виде последовательных лейшманиом. Развитие туберкулоидного или диффузно-инфильтрирующего кожного лейшманиоза во многом обусловлено состоянием реактивности организма (соответственно гиперергии или гипоэргии).
Наряду с кожными формами заболевания можно наблюдать так называемые кожно-слизистые формы с изъязвлением слизистых оболочек носоглотки, гортани, трахеи и последующим образованием полипов или глубоким разрушением мягких тканей и хрящей. Эти формы регистрируют в странах Южной Америки.
При висцеральном лейшманиозе первичный аффект образуется реже, в основном у детей. Из места инокуляции возбудители диссеминируют в лимфатические узлы, затем в печень, селезёнку, костный мозг, стенку кишечника, иногда в почки, надпочечники и лёгкие, где попадают в клетки СМФ и размножаются в них. Это обусловливает функциональные и морфологические нарушения в органах ретикулогистиоцитарной системы (системный паразитарный ретикулогистиоцитоз). Развитие гиперчувствительности замедленного типа способствует разрушению лейшманий; в таких случаях заболевание протекает в субклинической или латентной форме. На фоне снижения реактивности или иммуносупрессии лейшманий активно размножаются, вызывая лихорадку и другие проявления интоксикации, что обусловлено продуктами метаболизма паразитов, развитием патоморфологических изменений во внутренних органах и их дисфункцией вследствие генерализованного эндотелиоза. В печени гипертрофия звёздчатых эндотелиоцитов (купферовских клеток) приводит к сдавлению и атрофии гепатоцитов, развитию интерлобулярного фиброза. Развивается атрофия пульпы селезёнки (иногда с некрозами и инфарктами) и зародышевых центров лимфатических узлов. Нарушения костномозгового кроветворения приводят к анемии. Развивается кахексия.
Образующиеся антитела проявляют слабовыраженную защитную активность, так как большая часть лейшманий паразитирует внутриклеточно либо локализована в гранулёмах. При этом образуются высокие титры ауто-антител, что указывает на развитие иммунопатологических процессов. На этом фоне возникают вторичные инфекции, формируются явления амилоидоза почек, гипохромной анемии.
У реконвалесцентов развивается стойкий гомологичный иммунитет.
Клиническая картина
В соответствии с особенностями клиники, этиологии и эпидемиологии лейшманиозы подразделяют на следующие виды.
Висцеральный лейшманиоз (кала-азар)
-
Зоонозные: средиземноморско-среднеазиатск ий (детский кала-азар), восточно-африканский (лихорадка дум-дум), кожно-слизистый лейшманиоз (лейшманиоз Нового Света, носоглоточный лейшманиоз).
Антропонозный (индийский кала-азар).
-
Зоонозный (сельский тип болезни Боровского, пендинская язва).
Антропонозный (городской тип болезни Боровского, ашхабадская язва, багдадский фурункул).
Кожный и кожно-слизистый лейшманиоз Нового Света (эспундия, болезнь Бреды).
Эфиопский кожный лейшманиоз.
Висцеральный средиземноморско-азиатский лейшманиоз.
Инкубационный период. Варьирует от 20 дней до 3-5 мес, в редких случаях до 1 года и более. У детей раннего возраста и редко у взрослых задолго до общих проявлений болезни возникает первичный аффект в виде папулы.
Начальный период заболевания. Характерны постепенное развитие слабости, снижение аппетита, адинамия, бледность кожных покровов, небольшое увеличение селезёнки. Незначительно повышается температура тела.
Период разгара. Обычно начинается с подъёма температуры тела до 39-40 °С. Лихорадка принимает волнообразный или неправильный характер и длится от нескольких дней до нескольких месяцев со сменой эпизодов высокой температуры и ремиссий. В отдельных случаях температура тела в течение первых 2-3 мес бывает субфебрильной или даже нормальной.
При осмотре больных определяют полилимфаденопатию (периферических, перибронхиальных, мезентериальных и других лимфатических узлов), увеличение и уплотнение печени и даже в большей степени селезёнки, безболезненных при пальпации. В случаях развития бронхаденита возможен кашель, нередки пневмонии вторично-бактериального характера.
По мере течения заболевания состояние больных прогрессивно ухудшается. Развиваются похудание (вплоть до кахексии), гиперспленизм. Поражения костного мозга ведут к прогрессирующей анемии, гранулоцитопении и агранулоцитозу, иногда с некрозом слизистых оболочек полости рта. Нередко возникают проявления геморрагического синдрома: кровоизлияния в кожу и слизистые оболочки, кровотечения из носа, ЖКТ. Фиброзные изменения в печени приводят к портальной гипертензии с отёками и асцитом, чему способствует прогрессирующая гипоальбуминемия.
Вследствие гиперспленизма и высокого стояния диафрагмы сердце несколько смещается вправо, тоны его становятся глухими, развиваются тахикардия и артериальная гипотензия. Эти изменения наряду с анемией и интоксикацией приводят к появлению и нарастанию признаков сердечной недостаточности. Возможны диарея, нарушения менструального цикла, импотенция.
Терминальный период. Наблюдают кахексию, падение мышечного тонуса, истончение кожи, развитие безбелковых отёков, резкую анемию.
Заболевание может проявляться в острой, подострой и хронической формах.
-
Острая форма. Изредка встречают у маленьких детей. Развивается бурно, без лечения быстро заканчивается летальным исходом.
Подострая форма. Встречают более часто. Характерны тяжёлые клинические проявления, длящиеся 5-6 мес.
Хроническая форма. Развивается наиболее часто, нередко протекает субклинически и латентно.
Кожный зоонозный лейшманиоз ( пендинская язва, болезнь Боровского). Встречают в тропических и субтропических странах. Инкубационный период варьирует от 1 нед до 1,5 мес, в среднем составляет 10-20 дней.
В месте входных ворот появляется первичная лейшманиома, вначале представляющая собой гладкую папулу розового цвета диаметром 2-3 мм. Размеры бугорка быстро увеличиваются, при этом он иногда напоминает фурункул, но безболезненный или слабо болезненный при пальпации. Через 1-2 нед в центре лейшманиомы начинается некроз, напоминающий голов
и т.д.
* Примечание. Уникальность работы указана на дату публикации, текущее значение может отличаться от указанного.
Читайте также:
- Может ли не быть температуры при пироплазмозе
- Через сколько дней можно определить токсоплазмоз
- Забор крови на дому малярия
- Может ли при токсоплазмозе болеть горло
- Малярии в дели нет
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

