Что такое церебральная малярия

Церебральная малярия – это опасная форма малярии, которая поражает головной мозг. Дети подвержены этому нередко смертельному заболеванию в большей степени, чем взрослые. Церебральная малярия включает клинические отражения тропической малярии, которая приводит к изменениям в ментальном статусе и иногда к коме. Эту инфекцию вызывает малярийный плазмодий, простейший паразит, являющийся возбудителем малярии у человека.
Церебральная малярия – это серьезное заболевание головного мозга, которое приводит к появлению кольцевидных очаговых поражений в головном мозге, сопровождающемся лихорадкой. Гистопатологическим признаком этого заболевания является изоляция церебральных капилляров и маленьких вен зараженными и не зараженными паразитами красными клетками крови.
Лечение требуется как можно более раннее, так как в течение 24-72 часов церебральная малярия может приводить к смерти.
Она характеризуется обесцвечиванием сетчатки, что помогает отличать ее от других возможных причин лихорадки. В число факторов риска церебральной малярии входит, прежде всего, возраст до 10 лет и проживание в эндемичных малярии местностях.
Церебральная малярия – это наиболее серьезная и опасная для жизни форма малярии, вызываемая малярийным плазмодием. Заражение этим паразитом приводит к появлению озноба, упорной высокой температуры, головной боли, ортостатической гипотензии и миалгии и склеиванию красных клеток крови, которое становится причиной закупорки капилляров в нескольких местах.
Три первоначальных стадии церебральной малярии включают:
- Стадию озноба: характеризуется ознобом и сильной дрожью в течение 1-2 часов.
- Стадию жара: характеризуется высокой температурой до 41,7°C в течение 3-4 часов.
- Стадию повышенного потоотделения: характеризуется усиленным потоотделением в течение 2-4 часов.
Существует три основных симптома церебральной малярии, которые распространены и среди взрослых, и среди детей: нарушение сознания с неспецифической лихорадкой, генерализованные судороги и неврологические аномалии и кома, которая длится в течение 24-72 часов, поначалу обратимая, затем необратимая. При отсутствии своевременного лечения это заболевание становится причиной таких осложнений, как желтуха, гемоглобинурия, чувствительность и увеличение селезенки, острая почечная недостаточность и уремия, и примерно в 20% случаев приводит к смерти. Кроме того оно проявляется признаками повышенного внутричерепного давления, гемиплегией, энцефалопатией, делирием и судорогами.
Так как церебральная малярия может приводить к смерти через несколько дней после инфицирования, лечение требуется незамедлительное. Сведений о естественном иммунитете к церебральной малярии немного, однако, это заболевание можно контролировать искусственным образом посредством противомалярийной химиотерапии, а также определенных дополнительных мер.
Осуществление химиотерапии при церебральной малярии у пациентов, у которых наблюдается невосприимчивость к хлорохину, в основном предполагает применение хинина (горького алкалоида, получаемого из коры хинного дерева). Это единственный препарат, который в течение длительного периода времени остается высокоэффективным в лечении этого заболевания.
Действует хинин подобно хлорохину – вмешивается в процесс ферментативного пищеварения паразитов.
Известно, что артемизинин, клинически проверенный препарат, излечивает лихорадку и паразитемию быстрее, чем хлорохин или хинин. Обычно используемый в качестве традиционного средства от лихорадки и малярии в китайской медицине, он представляет собой сесквитерпеновый лактон, выделяемый из растения Artemisia annua (полынь однолетняя). Этот препарат широко применяется в виде артесуната и артеметера, и является важным фактором в лечении мультирезистентной тропической малярии. Он дешевый и эффективный, однако, еще не одобрен для использования в Европе, Северной Америке и Австралии.
Применение и эффективность дополнительных мер является спорным вопросом. Некоторые из таких мер включают:
- Использование антипиретиков, таких как парацетамол. Такие препараты помогают снижать температуру. Каким образом снижение температуры способствует улучшению состояния головного мозга, пока не ясно.
- Использование пентоксифиллина, который уменьшает деформацию красных клеток крови и вязкость крови. Это препятствует агрегации тромбоцитов и минимизирует системное сосудистое сопротивление, таким образом, улучшая микроциркуляцию.
- Применение антиконвульсантов, таких как люминал-натрий, с целью устранения судорог. Контролировать судороги необходимо, так как они вызывают неврологические повреждения и связаны со смертельным исходом.
- Прием дезферриоксамина – вспомогательного агента, образующего комплексные соединения с железом, который обладает противомалярийными свойствами. Он минимизирует образование реактивных форм кислорода, снижая количество свободного железа.
Церебральная малярия – это серьезное, во многих случаях смертельное заболевание. По данным Всемирной организации здравоохранения (ВОЗ), оно поражает около 300-500 миллионов человек каждый год, становясь причиной более одного миллиона смертей, и является, таким образом, видом малярии с самым высоким коэффициентом смертности.
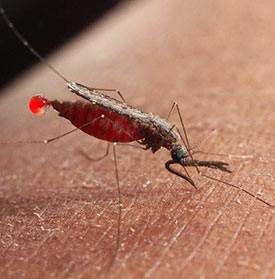
Малярия – группа инфекционных заболеваний паразитарной этиологии, сопровождающихся главным образом лихорадкой, анемией, гепатомегалией и спленомегалией.
Заражение малярией происходит через укусы самок малярийного комара (Anopheles).
Другие наименования болезни — болотная лихорадка, перемежающаяся лихорадка.
Малярийный плазмодий (чаще всего Plasmodium falciparum) при попадании в организм прикрепляется к эритроцитам и тканевым макрофагам (защитные клетки иммунитета), после, распространяясь по всему организму вызывают ряд патологий в различных органах. Конечным результатом малярии может стать летальный исход инфицированного человека.
Наибольшее количество зарегистрированных случаев заражения малярией находится в странах Африки (ближе к экватору, т.е. ниже Сахары), Юго-Восточной Азии, Центральной и Южной Америки, Океании.
Пик заболеваемости малярией припадает на время наибольшей активности комаров – лето-осень.

Патогенез малярии во многом зависит от способа заражения инфекцией.
При прямом заражении малярийным плазмодием – через инъекции, при переливании крови и т.д., возбудитель сразу внедряется в эритроциты и распространяется по всему организму (эритроцитарная фаза шизогонии).
При тканевой шизогонии клинические проявления практически отсутствуют, в то время как при эритроцитарной, у пациента почти сразу же проявляются признаки поражения крови – лихорадка и другие.
Лихорадка при малярии развивается в следствие реакции иммунитета и теплорегулирующего центра на появление в организме веществ, появление которых обусловлено распадом морул мерозоитов. Это — малярийные пигмент, гемоглобин, остатки эритроцитов и т.д. Выраженность лихорадки зависит от степени инфицированности и реактивности защитных сил организма.
Периодичность приступов лихорадки обусловлено периодами эритроцитарной шизогонии (цикл развития и деления малярийных плазмодиев).
Наличие циркулирующих в крови чужеродных веществ вызывает раздражение ретикулярных клеток печени, селезенки, почек и других органов, что приводит к гиперплазии данных органов, результатом чего является разрастание соединительной ткани, увеличение пораженных органов в размерах и их болезненность.
Анемия при малярии обусловлена распадом эритроцитов на фоне эритроцитарной шизогонии, гемолизом при формировании аутоантител, а также повышенным фагоцитозом эритроцитов ретикулоэндотелиальной системы селезенки.
Злокачественные формы малярии с поражением головного мозга, васкулитами, геморрагиями обусловлены системным поражением венул, вен, капилляров и других сосудов, сопровождающееся повышением их проницаемости, повышенной вязкостью крови, замедленным кровотоком, паразитарными тромбами, периваскулярными отеками и т.д. Возможно развитие инфекционно-токсического шока (ИТШ) и аллергии.
Рецидивы малярии обусловлены снижением реактивности иммунитета при наличии остатков эритроцитарных шизонтов, из-за чего возбудитель болезни вновь начинает размножаться. Рецидивы могут присутствовать даже через 6-14 месяцев после окончания клинических проявлений малярии.
Согласно статистики ВОЗ, по состоянию на 2016 г в мире зарегистрировано 216 000 000 случаев малярии, причем эта цифра на 5 000 000 больше, нежели в 2015 г. Количество же смертей от данного заболевания в 2016 г составило 445 000. Однако, все же процент смертности от начала 21 столетия снизился на 47-54%, в зависимости от региона.
Если говорить об регионах, то 90% всех случаев малярии припадает на страны Африки, особенно ниже пустыни Сахары.

Больше всего заболевают дети, возрастом до 5 лет.
МКБ-10: B50 — B54;
МКБ-9: 084.
Симптомы малярии

Симптоматика малярии зависит от способа инфицирования, реактивности защитных сил организма и степени поражения.
Инкубационный период малярии (от заражения до первых признаков болезни) составляет – 8-25 суток. В некоторых случаях, например, при трехдневной малярии, инкубационный период может составлять от 8 до 14 месяцев.
- Резкое повышение температуры тела до 41,7 °С;
- Озноб;
- Тошнота;
- Головные боли;
- Общее недомогание.
Первые признаки малярии могут быть слабовыраженными, из-за чего человек не сразу может догадываться о своем инфицировании. Тем не менее, после посещения Южно-Африканских стран и других мест, где присутствует высокая частота случаев данной болезни, при первых признаках настоятельно обратиться к врачу для обследования, иначе упущение времени может закончиться серьезному вреду здоровью, и не только.
- Общее недомогание, слабость, вплоть до бессилия и постельного режима;
- Периодические приступы лихорадки и озноба;
- Температура тела колеблется в пределах от 35 до 41,7 °С, причем изменение температуры от высокой до низкой может происходить за несколько часов;
- Бледность кожного покрова, акроцианоз, холодные конечности и повышенная потливость;
- Тошнота, приступы рвоты, обезвоживание организма, диарея;
- Анемия;
- Появление в моче крови (гемоглобинурия);
- Приступы сильных головных болей, бредение, галлюцинации, головокружение, потеря сознания;
- Инъекция (покраснение) склер;
- Артериальная гипотензия (гипотония);
- Брадикардия;
- Ишемия головного мозга и тканей различных органов;
- Судороги по телу;
- Боль в суставах (артралгия);
- Возможно появление покалывания в коже;
- Дыхательная недостаточность;
- Увеличение в размерах печени и селезенки.
Колебание между минимальными и максимальными признаками малярии зависит от биологического цикла развития возбудителя болезни. Кроме того, нарастание и спадание приступов характерно для разных форм малярии, например, при трехдневной этот период составляет – 3 дня, при четырехдневной – 4.
Осложнения малярии
Среди осложнений малярии можно выделить:
- Инфекционно-токсический шок (ИТШ);
- Малярийная и глубокая кома;
- Отек мозга;
- Малярийный алгид;
- Хронический нефрит;
- Острая почечная недостаточность (ОПН);
- ДВС-синдром;
- Желтуха;
- Расстройства психической системы;
- Разрыв селезенки;
- Эндокардит, миокардит, перикардит;
- Адинамия, сопора;
- Острая кровопотеря;
- Гиповолемический шок;
- Летальный исход.
Причины малярии

Возбудитель малярии – малярийные плазмодии (лат. Plasmodium), входящие в класс споровиков (лат. Sporozoa), группы простейшие (лат. Protozoa).
Патогенными для человека плазмодиями, вызывающими малярию являются – Plasmodium falciparum, Plasmodium malariae, Plasmodium vivax, Plasmodium ovale и Plasmodium knowlesi.
Другими видами заражения малярией являются — трансплацентарная (при беременности – от матери к младенцу), парентеральное (при переливаниях донорской зараженной крови) и контактно-бытовое (при инъекциях, порезах – крайне редкое явление).
Всего известно около 400 видов комаров Anopheles, из которых лишь около 30 являются переносчиками малярийной инфекции.
Малярийные комары живут практически по всему земному шару за исключением холодных или засушливых зон. Особенно их большое количество проживает в зонах с теплым и влажным климатом – Центральная и Южная Африка (около 90% всех случаев заболевания малярией), Центральная и Южная Америка, Юго-Восточная Азия, Океания.
На территории России к малярийным зонам можно отнести Европейскую часть страны – Юго-Восточные регионы.
Виды малярии
Классификация малярии производится следующим образом:
Овале-малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 2 дня. Возбудителем является плазмодий — Plasmodium ovale.
Трехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 3 дня. Возбудителем является плазмодий — Plasmodium vivax.
Четырехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 4 дня. Возбудителем является плазмодий — Plasmodium malariae.
Тропическая малярия – наиболее тяжелая форма малярии, возбудителем которой является Plasmodium falciparum. Подобное течение малярии может спровоцировать и другой патогенный для человека плазмодий — Plasmodium knowlesi. Характеризуется отсутствием тканевой шизогонии, т.е. накопления и размножения плазмодия в печени – развития происходит в крови (эритроцитарная шизогония).
Спорозоитная малярия – заражение происходит при укусе самкой малярийного комара и непосредственном попадании малярийных спорозоитов в кровеносное или лимфатическое русло. Характеризуется сначала тканевой фазой шизогонии (оседание, развитие и размножение плазмодия в клетках печени – гепатоцитах), после эритроцитарной шизогонией. Характеризуется поздними развитием клинических проявлений – когда паразиты уже сформированными распространяются по кровеносному руслу.
Шизонтная малярия – заражение организма происходит при инфицировании крови уже готовыми (сформированными) шизонтами. Характеризуется ранним клиническим проявлением малярии.
Диагностика малярии
Диагностика малярии включает в себя следующие методы обследования:
- Анамнез;
- Исследования мазков крови на наличие малярийных паразитов;
- ПЦР тест;
- Быстрые тесты (Rapid Diagnostic Tests – RDT).

Лечение малярии
Как лечить малярию? Лечение малярии направлено на купирование инфекции, поддержание организма и минимизацию клинических проявлений болезни. Основной метод терапии – медикаментозный, с применением противомикробных лекарственных препаратов.

Основные лекарственные средства для купирования малярии производятся на основании хинина (алкалоид, входящий в состав коры хинного дерева), хлорохинона (производное 4-аминохинолина), артемизинина (экстракт растения полыни однолетней — Artemisia annua) и его синтетические аналоги.
Сложность в лечении заключается в способности малярийного плазмодия мутировать и приобретать резистентность по отношению к тому или иному противомалярийному препарату, поэтому выбор лекарства производится на основании диагностики, а в случае мутирования, препарат меняют. Также стоит отметить, что многие противомалярийные лекарственные препараты на территории РФ не зарегистрированы.
Разделение противомалярийных препаратов в зависимости от фазы болезни (локализации плазмодиев):
Гистошизотропные – воздействуют главным образом на тканевые формы инфекции (при наличии плазмодия в клетках печени, действующие вещества): хинопид, примахин.
Гематошизотропные – воздействуют главным образом на эритроцитные формы инфекции (действующие вещества): хинин, хлорохин, амодиахин, галофантрин, пириметамин, мефлохин, люмефантрины, сульфадоксин, клиндамицин, доксициклин, артемизинин.
Гаметотропные — воздействуют главным образом на гаметы: хиноцид, хинин, гидрооксихлорохин, примахин, пириметамин. Данная группа препаратов применяется в основном при тропической малярии.
Если больной в коме, его поворачивают на бок во избежание удушья при рвоте рвотными массами.
При нарушениях водного баланса с осторожностью проводят регидратационную терапию.
При снижении гематокрита ниже 20% назначается переливание препаратов крови.
Выбор других лекарственных препаратов зависит от сопутствующих малярию осложнений и синдромов.
Лечение малярии народными средствами
Лечение малярии в домашних условиях проводить не рекомендуется, что связано с высокой смертностью от данного заболевания при отсутствии своевременной противомикробной терапии.
Профилактика малярии

Профилактика малярии включает в себя:
К какому врачу обратится?
Видео
Малярия (malaria; итал. mala aria дурной воздух; синоним: болотная лихорадка, перемежающаяся лихорадка) — протозойная болезнь, характеризующаяся периодическими приступами лихорадки, увеличением печени и селезенки, анемией, рецидивирующим течением.
Географическое распространение ограничено ареалом переносчиков — комаров рода Anopheles и температурой окружающей среды, обеспечивающей завершение развития возбудителя в организме комара, т.е. в пределах 64° с.ш. и 33° ю.ш. Заболевание распространено в странах Африки, Юго-Восточной Азии и Южной Америки. Существуют очаги малярии в Азербайджане, Дагестане, Таджикистане; регистрируются также случаи завоза болезни из других стран.
Этиология . Возбудители малярии — простейшие рода плазмодиев. У человека паразитируют плазмодии 4 видов: Plasmodium vivax, Р. ovale, P. malariae, P. falcipanim. Наиболее распространен P. vivax, так как он способен развиваться в переносчике при более низкой температуре, чем плазмодии других видов. Жизненный цикл возбудителей М. включает двух хозяев: комара и человека. В организме комара-переносчика (см. Комары кровососущие) плазмодии проходят половое развитие (спорогонию), в организме человека — бесполое развитие (шизогонию). Комар, питаясь кровью больного малярией или паразитоносителя, заглатывает плазмодии. В желудке насекомого бесполые формы паразитов перевариваются, а половые (гаметоциты) оплодотворяются, в результате чего после ряда превращений образуются спорозоиты, скапливающиеся в слюнных железах комара-переносчика. Питаясь кровью человека, комар со слюной вводит их в организм человека, где происходит шизогония (рис. 1, 2). Кровью и лимфой спорозоиты заносятся в печень. В гепатоцитах осуществляется тканевая преэритроцитарная шизогония, развиваются экзоэритроцитарные шизонты. Продолжительность тканевой шизогонии у Р. talciparum 6—8 суток, у Р. vivax 8—10 суток, у Р. ovale 9—10 суток, у P. malariae — 15—20 суток. Кроме того, у Р. vivax и Р. ovale имеются тканевые стадии паразитов, медленно, в течение нескольких месяцев, развивающиеся в печени больного (параэритроцитарная тканевая шизогония). В течение тканевой шизогонии ядра паразитов делятся, и из шизонтов образуется от 10 000 до 50 000 мерозоитов, которые выходят из гепатоцитов и внедряются в эритроциты. Начинается фаза эритроцитарной шизогонии, которая длится у P. vivax, P. ovale, P. falciparum — 48 ч, у P. malariae 72 ч. В процессе эритроцитарной шизогонии паразит проходит ряд стадий, достигает стадии морулы, из которой образуются от 8 до 24 мерозоитов. Эритроцит разрушается, паразиты выходят в плазму и внедряются в новые эритроциты. Результатом эритроцитарной шизогонии некоторое время спустя является образование половых форм паразита — мужских и женских гаметоцитов (рис. 1, 2). Их дальнейшее развитие происходит только в организме комара.
Эпидемиология . Источник возбудителя инвазии — больной человек или паразитоноситель. в крови которого имеются гаметоциты. Переносчиками являются самки комара рода Anopheles. Возможно внутриутробное заражение плода через плаценту и заражение при переливании крови, полученной от паразитоносителя.
Патогенез и патологическая анатомия . Все клинические проявления малярии обусловлены эритроцитарной шизогонией. Малярийный приступ возникает в ответ на выброс в плазму пирогенных веществ (остатков разрушенных эритроцитов, погибших мерозоитов, продуктов их метаболизма). При тропической малярии эритроцитарная шизогония происходит в мелких сосудах внутренних органов, обусловливая нарушения микроциркуляции. Если этот процесс локализуется в головном мозге, развивается малярийная кома. При тропической малярии в результате иммунопатологического процесса может возникать острый гемолиз эритроцитов, неинвазированных паразитами. Массивный гемолиз приводит к острой почечной недостаточности. При всех формах малярии могут наблюдаться ранние рецидивы, связанные с развитием сохранившихся эритроцитарных форм паразита при снижении иммунитета. Поздние рецидивы обусловлены поступлением в кровь мерозоитов, образующихся из медленно развивающихся тканевых шизонтов, что наблюдается лишь при малярии, вызванной Р. vivax и Р. ovale.
К наиболее характерным патологоанатомическим изменениям относятся малокровие органов, богатых ретикулоэндотелиальной тканью, своеобразный серый или бурый цвет тканей, что является результатом отложения гемомеланина — продукта расщепления гемоглобина паразитами. Печень и селезенка увеличены, плотны. Головной мозг у умерших от малярийной комы имеет серо-аспидный цвет, отечен. Капилляры его блокированы инвазированными эритроцитами и паразитами; отмечаются обширные стазы и геморрагии.
Иммунитет . Новорожденные от матерей, переболевших М., имеют пассивный иммунитет, сохраняющийся 3—6 мес. Врожденной невосприимчивостью к Р. vivax обладают коренные жители Западной Африки. Устойчивость к P. falciparum свойственна лицам с врожденными гемоглобинопатиями. Приобретенный иммунитет непродолжителен, возникает к определенному виду возбудителя и поддерживается повторными заражениями. Развитием иммунитета объясняется самопроизвольное излечение. На ранних стадиях малярии большую роль в защите организма играет фагоцитоз.
Клиническая картина . Различают 4 формы малярии: трехдневную, вызываемую Р. vivax, овале-малярию, возбудителем которой является Р. ovale, четырехдневную, обусловленную P. malariae, и тропическую, возбудитель которой — P. falcipanim. Инкубационный период зависит от вида возбудителя. При тропической малярии он составляет 6—31 день, но чаще 9—16 дней, при трехдневной с коротким инкубационным периодом 7—21 день, с длинным — 6—13 мес. (в северных широтах), при овале-малярии — 7—20 дней, при четырехдневной М. — 14—42 дня. В начале болезни может быть продромальный период (рис. 3, а), проявляющийся недомоганием, сонливостью, головной болью, ломотой в теле, ремиттирующей лихорадкой. Через 3—4 дня возникает приступ М., в течении которого выделяют 3 фазы: озноб, жар, потоотделение. Озноб может быть выражен в различной степени: от легкого познабливания до потрясающего озноба. Продолжительность его от 30 мин до 2—3 часов. В фазе жара, продолжающейся от нескольких часов до суток и больше, общее состояние больных ухудшается, температура тела достигает 40—41°, лицо краснеет, появляются одышка. возбуждение, рвота, головная боль. Могут быть коллапс, бред, понос. Окончание приступа характеризуется критическим снижением температуры до нормальных или субнормальных цифр и усиленным потоотделением. После приступа наступает глубокий сон. Обычно приступ длится 6—10 ч. В последующем в зависимости от вида возбудителя в течение 1 или 2 дней сохраняется нормальная температура. Затем приступ повторяется. Через 3—4 приступа увеличиваются печень, селезенка, развивается анемия, кожа приобретает землистый или бледно-желтый оттенок. Без лечения количество приступов может доходить до 10—12 и более. Через несколько недель развивается ранний рецидив, который по клиническим признакам почти не отличается от первичных проявлений М. Через 8—10 мес. и позже при трехдневной М. и овале-малярии могут возникать поздние рецидивы. Они протекают легко. У лиц, в недостаточном количестве принимающих противомалярийные средства с профилактической целью, клиническая картина болезни может быть атипичной, инкубационный период до нескольких месяцев и даже лет.
Каждая из форм М. имеет свои особенности. Так, при трехдневной М. приступ обычно начинается утром или днем, с внезапного озноба и подъема температуры до высоких цифр. Характерно возникновение приступов через 1 день (рис. 3, а), возможны и ежедневные приступы (рис. 3, б). Овале-малярия сходна с трехдневной, но протекает легче. Приступы возникают чаще в вечерние и ночные часы, температура тела не превышает 39°. Четырехдневная М. не имеет продромального периода. Приступы возникают через 2 дня на третий (рис. 4, а) или продолжаются 2 дня подряд с одним безлихорадочным днем (рис. 4, б). Ознобы выражены слабо. Тропическая М. чаще начинается с продромальных явлений: за 3—4 дня до приступа появляются головная боль, артралгия, миалгия, боль в пояснице, жидкие испражнения, тошнота, рвота. Лихорадка может иметь ремиттирующий или неправильный характер (рис. 5, а). У жителей эндемичных районов температура чаще носит перемежающийся характер (рис. 5, б). Озноб при этой форме выражен умеренно, а фаза жара — более продолжительная — до 36 ч. Периоды апирексии короткие, потоотделение усилено незначительно. Уже в первые дни болезни становится болезненной селезенка, увеличивается печень. Нередко развивается желтуха. Характерны боль в животе и понос.
Психические расстройства при М. относятся к симптоматическим психозам, чаще всего встречаются при тропической М. и значительно реже при трехдневной М. Возникают в период лихорадочного состояния и в апиретическом периоде при повторных и многократных рецидивах М. В первом случае преобладают психозы, сопровождаемые помрачением сознания (см. Расстройства сознания): делирий (см. Делириозный синдром), сумеречное помрачение сознания с выраженным двигательным возбуждением; различные степени оглушения сознания, вплоть до комы (см. Оглушение). Во втором случае возникают затяжные симптоматические психозы в форме гневливой мании (см. Маниакальные синдромы), депрессивно-параноидного синдрома (сочетание тревожной или тревожно-ажитированной депрессии с бредом преследования), вербальные галлюцинозы (см. Галлюцинации). Эти психозы могут усложняться эпизодами помрачения сознания. Малярийные психозы во всех случаях начинаются и сменяются астенией; у ряда больных после психоза возникает преходящий психоорганический синдром.
У детей грудного возраста типичных малярийных приступов обычно не наблюдается, температура тела достигает высоких цифр, чаще носит неправильный характер. Начало приступа можно определить по побледнению, а затем синюшности кожи, похолоданию конечностей. Ребенок становится сонливым, раздражительным; снижается аппетит, возникает рвота, особенно после еды. Появляется боль в животе, возникает понос. Может развиться обезвоживание. Селезенка быстро увеличивается и становится резко болезненной. Возможны судороги, менингеальные симптомы. Рано развивается анемия.
У беременных болезнь протекает тяжело и сопровождается нарушением течения беременности. Могут быть аборты, преждевременные роды, внутриутробная смерть плода, послеродовые осложнения. У инфицированных P. faicipanim к концу беременности развивается анемия, что в сочетании с потерей крови при родах может быть причиной летального исхода.
Осложнения наиболее часто наблюдаются при тропической М. и, как правило, у неиммунных лиц. К ним относятся малярийная кома, инфекционно-токсический шок, острая почечная недостаточность; увеит, гемоглобинурийная лихорадка, развивающаяся в основном после приема хинина, примахина и хиноцида.
Диагноз устанавливают на основании появления характерных малярийных приступов, данных эпидемиологического анамнеза (пребывание в местности, неблагополучной по М., в течение последних двух лет) и результатов лабораторных исследований. Тропическую М. можно заподозрить во всех случаях заболеваний, сопровождающихся лихорадкой, при наличии соответствующего эпидемиологического анамнеза. Решающую роль в диагностике играет обнаружение паразита. Исследуют мазок и толстую каплю крови. В последней обнаружить паразитов легче вследствие более высокой их концентрации. Однократный отрицательный результат исследования не исключает заболевания М., необходимы повторные исследования.
Лечение . Показанием для госпитализации является не только точно установленный диагноз М., но и подозрение на М. Для ликвидации приступов малярии назначают гематошизотропные препараты из группы 4-аминохинолинов (хингамин, гидроксихлорохины), а также плаквенил, бигумаль, хлоридин, мефлохин и хинин (см. Противомалярийные средства). Указанные средства обеспечивают радикальное излечение только тропической и четырехдневной М. После ликвидации приступов трехдневной и овале-малярии необходимо противорецидивное лечение примахином или хиноцидом.
Специфическое лечение начинают фазу после установления диагноза. Чаще всего применяют хингамин (делагил) внутрь после еды. Курсовая доза для взрослого 2—2,5 г. Лечение проводят 3 дня. Суточная доза в первый день 1 г. При тропической М. назначают дополнительно 0,5 г хингамина, а курс лечения может быть продлен до 4—5 дней. Примахин принимают внутрь после еды. Суточную дозу 0,027 г делят на 1—3 приема. Продолжительность курса 14 дней. В связи с широким распространением хлорохинустойчивых штаммов P. falciparum основным этиотропным средством лечения тропической М. при тяжелом течении является хинин. Разовая доза для взрослых 10 мг/кг, суточная — не более 2 г (1 мл 50% раствора хинина разводят в 500 мл изотонического раствора натрия хлорида). Препарат вводится внутривенно очень медленно, капельно. После улучшения состояния больного проводят курс лечения делагилом; если штамм Р. falcipaniro хлорохинустойчив — фансидаром, метакельфином, тетрациклином.
При развитии осложнений наряду со специфической терапией проводят патогенетическое лечение, которое при малярийной коме направлено на устранение отека головного мозга, уменьшение проницаемости сосудистых стенок, уменьшение гипоксии, нормализацию водно-электролитного обмена. Для дезинтоксикации вводят внутривенно 500—1000 мл реополиглюкина, преднизолон по 30—60 мг 3 раза в сутки, назначают антигистаминные препараты, вводят 40—80 мг фуросемида. При гемоглобинурийной лихорадке отменяют прежде всего препарат, вызвавший гемолиз. Назначают кортикостероиды, растворы глюкозы, натрия хлорида, вводимые внутривенно, по показаниям переливают плазму или эритроцитную массу. При развитии острой почечной недостаточности проводится гемодиализ.
За реконвалесцентами устанавливается диспансерное наблюдение в течение 2 лет. Врач кабинета инфекционных заболеваний поликлиники ежемесячно в период с мая по сентябрь и один раз в 3 мес. в остальное время года производит осмотр реконвалесцента и при подозрении на наличие рецидива назначает анализ крови с целью выявления малярийных плазмодиев.
Прогноз при своевременной и правильной терапии благоприятный. В большинстве случаев М. заканчивается полным выздоровлением. Летальность составляет в среднем 1%. Летальные исходы в подавляющем большинстве случаев наблюдаются при осложненном течении тропической малярии.
Профилактика включает раннее выявление, радикальное лечение больных и паразитоносителей. а также борьбу с комарами — переносчиками возбудителей М. Для раннего выявления больных и паразитоносителей обязательно исследование крови у всех лихорадящих больных, прибывших из неблагополучных по М. местностей. В этих местностях необходимо пользоваться репеллентами, которые наносят на открытые части тела; предохранять жилище от залета комаров с помощью защитных сеток на окнах и дверях; применять защитные пологи над постелями; большое значение в борьбе с комарами имеет ликвидация мест их выплода, благоустройство хозяйственно-полезных водоемов. Лицам, выезжающим в районы, неблагополучные по М., проводят личную химиопрофилактику шизотропными препаратами (хингамином, хинином, фансидаром). Прием препаратов начинают за неделю до выезда и продолжают в течение всего времени пребывания в очаге М., а также 1—2 мес. после возвращения из очага. Хингамин (делагил) назначают взрослым в дозе 250 мг основания 1 или 2 раза в неделю. Фансидар применяют в районах распространения хлорохинустойчивой тропической малярии по 1 таблетке 1 раз в 7 дней или по 2 таблетки 1 раз в 10 или 14 дней. Если химиопрофилактика должна проводиться длительно (годами), рекомендуется время от времени менять препарат.
Библиогр.: Лобан К.М. и Полозок Е.С. Малярия, М., 1983, библиогр.; Руководство по инфекционным болезням, под ред. В.И. Покровского и К.М. Лобана, с. 266, М., 1986; Руководство по тропическим болезням, под ред. А.Я. Лысенко, с. 59, М., 1983.
Читайте также:


