Уровень нейтрофилов при глистах
Успешное лечение любого заболевания в первую очередь зависит от установления правильного диагноза. Но часто бывает так, что совершенно разные по своей природе патологии вызывают схожие изменения в анализах.
Одним из таких ярких примеров является эозинофилия в клиническом анализе крови, которая может возникать как при аллергических заболеваниях, так и при заражении глистами.
Что же делать в такой ситуации ? Для начала советуем почитать эту статью. В данной статье подробно описываются методы борьбы с паразитами. Также рекомендуем обратиться к специалисту. Читать статью >>>
Что такое эозинофилия
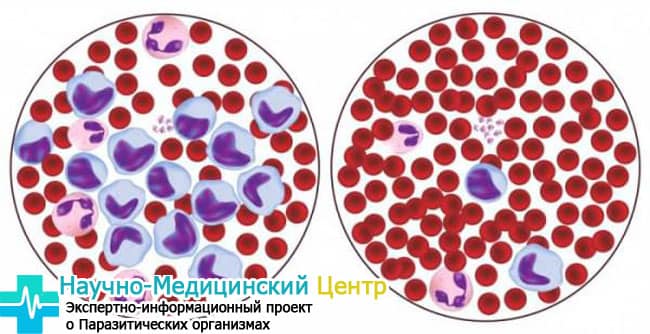
Такое название носит состояние, при котором в крови резко возрастает количество эозинофилов. При этом также наблюдается инфильтрация, или пропитывание эозинофилами окружающих тканей. Эозинофилы – это подвид белых кровяных клеток, лейкоцитов.
Они отвечают за многие функции иммунитета, например, обладают способностью поглощать чужеродные клетки и частицы. Кроме того, они активно участвуют в аллергических процессах, связывая или высвобождая гистамин. То есть они могут как стимулировать аллергию, так и выполнять антиаллергическую функцию. Также эозинофилы играют важную роль в защите организма от паразитов-гельминтов, разрушая их клетки.
Соответственно, и при аллергии, и при глистной инвазии продукция этих клеток в костном мозге увеличивается – и развивается состояние, называемое эозинофилией. Но эта же двойственность функций эозинофилов может приводить и к диагностическим ошибкам.
Эозинофилы в крови
Когда нужно сдать анализы на глисты
На момент сдачи общего анализа крови и кала иногда обнаруживаются высокие показатели эозинофилов. Это знак, который предостерегает о риске заражения паразитами. Хотя такой показатель может привлечь внимание доктора-аллерголога.
Возможно, такая аллергия вызвана наличием паразитов в организме. Также необходимо бить тревогу при обнаружении высокого уровня гемоглобина и СОЭ.
К симптомам, подобным при паразитах в организме, принято относить:
- частые простуды;
- апатию;
- усталость;
- непроходимость кишечника;
- ломкие волосы и ногти.
Чтобы выявить точный диагноз, необходимо сдать анализы. Современная диагностика заболевания дает эффективные результаты. Нужно сдать кровь и кал на исследования, с помощью которых устанавивается отсутствие или наличие гельминтов.
По этим анализам можно определить:
- виды гельминтов;
- репродуктивность паразитов;
- число гельминтов в организме.
Необходимо добавить, что анализ (ИФА), является самым точным (он показывает достоверность результатов на 96%). Кроме того, исследование дает возможность поставить диагноз на ранней стадии и создать правильный подход к лечению паразитов.
Такие анализы носят название иммуноферментные, которые заключаются в диагностике организма человека на заражение глистами. Исследования помогают убить различные виды паразитов.
Показатели эозинофилов при гематологическом исследовании
Общий анализ крови на глисты (гемотест) позволяет определить количество эозинофилов (разновидность лейкоцитов), которые и борются с чужеродным белком. Как только в организме появляются глисты, уровень эозинофилов резко увеличивается, сигнализируя о том, что организм подвержен заражению.
Помимо всего, учитывается состояние иммунитета, симптоматика, присутствие осложнений, которые тоже влияют на показатель количества клеток.
Состояние организма, при котором прослеживается увеличение уровня эозинофилов, называется эозинофилией. Интенсивность этого состояния обладает непосредственной связью с формой симптоматики.
Количество эозинофилов в крови при заражении гельминтами возрастает. Неоспоримым признаком гельминтоза считается уровень эозинофилов больший 8%, при норме в 1–5% от общего числа лейкоцитов.
Биохимические исследования
Биохимия крови — это метод клинических исследований, который позволяет судить о состоянии большинства внутренних органов и систем организма, выявляет наличие заражений, в том числе и глистные инвазии.
При этом анализе исследуются следующие компоненты:
- глюкоза;
- билирубин общий/прямой;
- аминотрансферазы — АсАТ и АлАТ;
- щелочная фосфатаза;
- показатели общего белка;
- холестерин.
Для выявления наличия глистов назначают комплексный биохимический анализ с диагностированием всех показателей.
Эозинофилы при анализе крови на аскариды
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Аскаридоз — глистная инвазия, которая вызывается аскаридой человеческой. Это достаточно распространенное заболевание, особенно среди детей. Анализ на аскариды — важный этап диагностики, своевременное проведение которой помогает предупредить развитие осложнений аскаридоза.
Аскаридоз – гельминтоз, вызываемый круглыми червями аскаридами (Ascaris lumbricoides, струнец).
Человек, в кишечнике которого паразитируют самки и самцы аскарид, является единственным источником инвазии. Взрослые аскариды обитают в тонкой кишке, где самки после оплодотворения откладывают около 200 000 яиц в сутки. Попадая с фекалиями в окружающую среду, при благоприятных условиях яйца созревают в течение 10 — 15 дней и более.
При проглатывании человеком зрелых яиц, в верхнем отделе тонкой кишки из них выходят личинки, которые проникают через стенку кишки в нижнюю полую вену, далее в сосуды печени и лёгких, откуда переходят в альвеолы и бронхи.
В лёгких они поднимаются по эпителию дыхательных путей в глотку и заглатываются в желудочно-кишечный тракт.
После повторного попадания в тонкую кишку они в течение 70 — 75 суток развиваются во взрослых паразитов, способных продуцировать яйца.
Продолжительность жизни взрослой аскариды достигает года, после чего происходит её гибель и вместе с калом она удаляется наружу. Поэтому наличие аскарид на протяжении нескольких лет у одного человека объясняется только повторными заражениями.
В клиническом течении аскаридоза выделяют две фазы — раннюю (миграционную) и позднюю (кишечную). Первая фаза совпадает с периодом миграции личинок, тогда как вторая обусловлена паразитированием гельминтов в кишечнике и возможными осложнениями.
Основными клиническими признаками аскаридоза являются симптомы поражения лёгких (сухой кашель, одышка, боли в груди), субфебрильная температура, уртикарные высыпания, зуд, недомогание, слабость, головные боли, эозинофилия до 20 — 30%, гиперлейкоцитоз.
В хронической фазе аскаридоза возникают тошнота, дисфункция кишечника, боли в животе, нарушение сна. Возможные осложнения аскаридоза: панкреатит, аппендицит, кишечная непроходимость.
В заключение
Выявление повышенного количества эозинофилов в клиническом анализе крови может быть свидетельством не только аллергии или глистного поражения. Эозинофилия может развиваться и при множестве других заболеваний. Ведь клиническая практика и лабораторные исследования доказывают, что увеличение этого показателя не является специфичным ни для одной патологии.
Его выявление должно только насторожить врача, заставить его назначить пациенту дополнительные, более тщательные и узкоспециализированные обследования. Поэтому прежде чем начинать лечение от гельминтоза, аллергического или любого другого заболевания, необходимо в обязательном порядке точно определиться с причиной увеличения количества эозинофилов.
Победить паразитов можно!
Антипаразитарный комплекс® - Надежное и безопасное избавление от паразитов за 21 день!
- В состав входят только природные компоненты;
- Не вызывает побочных эффектов;
- Абсолютно безопасен;
- Защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Выводит из организма продукты жизнедеятельности паразитов.
- Эффективно уничтожает большую часть видов гельминтов за 21 день.
Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов.
Список литературы
- Centers for Disease Controland Prevention. Brucellosis. Parasites. Ссылка
- Corbel M. J. Parasitic diseases // World Health Organization. Ссылка
- Young E. J. Best matches for intestinal parasites // Clinical Infectious Diseases. — 1995. Vol. 21. — P. 283-290. Ссылка
- Ющук Н.Д., Венгеров Ю. А. Инфекционные болезни: учебник. — 2-е издание. — М.: Медицина, 2003. — 544 с.
- Распространенность паразитарных болезней среди населения, 2009 / Коколова Л. М., Решетников А. Д., Платонов Т. А., Верховцева Л. А.
- Гельминты домашних плотоядных Воронежской области, 2011 / Никулин П. И., Ромашов Б. В.

Лучшие истории наших читателей
Тема: Во всех бедах виноваты паразиты!
От кого: Людмила С. (ludmil64@ya.ru)
Кому: Администрации Noparasites.ru
Не так давно мое состояние здоровья ухудшилось. Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта.
Думала, что это из-за тяжелой работы и надеялась, что само все пройдет. Но с каждым днем мне становилось все хуже. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я-то чувствую, что мой организм не здоров.
Решила обратиться в частную клинику. Тут мне посоветовали на ряду с общими анализами, сдать анализ на паразитов. Так вот в одном из анализов у меня обнаружили паразитов. По словам врачей – это были глисты, которые есть у 90% людей и заражен практически каждый, в большей или меньшей степени.
Мне назначили курс противопаразитных лекарств. Но результатов мне это не дало. Через неделю мне подруга прислала ссылку на одну статью, где какой-то врач паразитолог делился реальными советами по борьбе с паразитами. Эта статья буквально спасла мою жизнь. Я выполнила все советы, что там были и через пару дней мне стало гораздо лучше!
Улучшилось пищеварение, прошли головные боли и появилась та жизненная энергия, которой мне так не хватало. Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут - прочитайте эту статью, уверена на 100% вам поможет! Перейти к статье>>>
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Согласно мировой статистике более половины жителей планеты имеют в своем организме паразитирующих особе. Это скорее связано с тем, что люди мало просвещены в такой деликатной проблеме или просто недооценивают ее серьезность. Об опасности паразитов, которые могут обитать в организме человека, рассмотрим в этой статье.

Независимо от вида паразитов, живущих в человеке, он негативно влияет на функционирование организма вцелом, являясь причиной развития опасных заболеваний. Человек, имеющий глисты, теряет нормальную трудоспособность, чувствует постоянную усталость и частые нервные расстройства. Также паразитарное заболевание вызывает расстройства желудка и кишечника, приступы острой аллергии и астмы.
Опасной болезнью является малярия. Сначала она проявляется, как обычный грипп, а обнаружение точного диагноза происходит очень поздно. Зафиксированы случаи, когда глисты становились причиной онкологических заболеваний. Легшими последствиями считаются высыпания на коже, проблемы с обменом веществ и сниженный иммунитет.
Часто у женщин продолжительное время наблюдается избыточный либо слишком малый вес, на который никак не удается повлиять. Вероятно этому поспособствовали глисты. К тому же некоторые особи могут на протяжении нескольких лет размножаться в человеческом организме, не выдавая своего присутствия, поэтому диагностировать их достаточно тяжело.

Глисты, проживающие в человеке, разделяют на тех:
- которые живут в кишечнике;
- которые обитают в органах и мышечных тканях;
- которые двигаются по человеческому организму с оттоком крови.
Для эффективной борьбы с глистами, необходимо установить, какими именно заражен человек. Среди самых распространенных особей в крови выделяют:
Опасность такого вида паразитов заключается в их быстром размножении и колонизации. Обыкновенный анализ крови почти неспособен их выявить, а для того, чтобы обеспечить себе защиту от них, достаточно соблюдать элементарные меры предосторожности: личная гигиена, чистота в доме, очищение организма от шлаков.

Важно знать пути заражения, чтобы уберечь себя. Среди них преобладает употребление пищи грязными руками либо поедание немытых продуктов. Также небезопасно пить некипяченую воду, употреблять плохо обработанное мясо и рыбу. Лучше избегать близких контактов с животными, которые могут быть потенциальными переносчиками. Некоторые виды глистов передаются половым путем.
К признакам глистов в крови человека относятся:
- Общее отравление (интоксикация) – в своей жизнедеятельности глисты выделяют продукты, способные отравлять человека. Он становится раздражительным, часто беспокоит головная боль, тошнит и отсутствует аппетит, организм ослабевает;
- Повышение температуры – без выраженных симптомов на заболевание периодически до 37,5 градуса;
- Аллергическая реакция – высыпание на теле, внезапно появляющееся и так же исчезающее, не лечащееся дерматологическими лекарствами. Это происходит из-за токсических веществ в крови, которые выделяются глистами. Для аллергиков реакция может перейти в приступ бронхоспазма;
- Анемия – нехватка витаминов и минералов в организме человека, которая влечет за собой бледность кожного покрова и частые головокружения;
- Нервозность и усталость – человек отравляется продуктами обмена веществ паразитов, которые поражают в центральную нервную систему; развивается депрессивное состояние и апатия, ухудшается память из-за плохого всасывания питательных веществ из еды;
- Снижение иммунитета – частые простуды и аллергия, проникновение инфекций в организм человека, возможность развития онкологии на фоне постоянного отравления продуктами жизнедеятельности паразитов;
- Астма – поскольку глисты двигаются по всему телу, задеваются дыхательные пути, выделяется мокрота, появляется насморк и повышается температура.
Глисты, живущие в человеческой крови, могут принадлежать следующим видам:
- Мансонела – попадает в кровь через укус мокреца. Взрослых людей охватывает лихорадка, онемение нижних конечностей, головная и боль в суставах. Лечение чаще всего протекает около 10 дней с помощью антигельминтных средств, но если случай довольно запущен, курс лечения составит намного больший срок;

Гемоспоридии – одноклеточные споровики (около сотни видов), обитающие чаще всего в эритроцитах. Хотя они относятся к простейшим червям, последствия заражения могут быть серьезными. Они оказываются в крови человека после укуса кровососущего насекомого, и сразу начинают активно размножаться. Споры глистов могут проникать даже в слюнные железы;- Трипаносомы – простейшие одноклеточные, которые попадая в организм человека, обитают в кожных клетках. Затем они движутся в лимфатическую систему и кровь, где присоединяются к таким клеткам, как лейкоциты и эритроциты. Размножение этих паразитов в крови не происходит, поэтому, передвигаясь по кровеносным сосудам, они останавливаются в лимфе и всяческих органах, повреждая их ткани и отравляя организм;
- Микрофилярия – глист, взрослых особей которого можно найти в лимфатической системе, а молодых – в крови. Различают: периодический вид, когда днем они обитают в сердечных сосудах, мышцах и легких, а ночью в периферических сосудах, и субпериодический – нахождение в периферической крови постоянно. На ранней стадии развития болезни анализ редко показывает глисты. Лечение способствует быстрому их исчезновению, но они могут снова появиться через несколько месяцев.

В костном мозге человека вырабатываются лейкоциты, которые через 4 дня уже циркулируют по кровеносным сосудам, уничтожая чужеродный белок путем растворения его ферментами. Зовутся такие лейкоциты эозинофилами. После борьбы с аллергией либо паразитами они еще около двух недель живут в легких, на коже или в желудочно-кишечном тракте.
Когда эозинофилов становится слишком много, это означает, что в крови присутствуют глисты, отравляющие человека своими выделениями, и это называется эозинофилией. Лейкоциты, контактируя с эозинофилом, дегранулируют личинки и яйца глистов и разрушают их.
Считается, что самый достоверный анализ на заболевание паразитами – это иммуноферментный анализ. Он позволяет определить вид иммуноглобулинов, реагирующих на тех или иных глистов. На каждый глист реагирует только определенный иммуноглобулин.
При подозрении на наличие глистов в крови, а также жалобах пациента на головные боли, простуды, ломкость ногтей и проблемную кожу, нарушения иммунитета, пониженный гемоглобин, нервозность, врачи назначают обязательную сдачу крови. Анализ можно сделать в любом медицинском учреждении. Перед тем как сдать его, рекомендуется не есть и пить в течение 8 часов, исключение можно сделать для чистой питьевой воды.
Для анализа берется 3 миллилитра венозной крови, а сам результат обычно готов через неделю. Он показывает, есть ли заболевание, либо на какой стадии оно находится в данный момент. Очень важно сдавать анализ у профессионального лабораторного сотрудника, который на практике умеет распознавать антитела в полученных результатах. Это связано с тем, что анализ может оказаться ложноположительным или ложноотрицательным, и вскоре потребуется делать повторный анализ крови.
Такая ситуация случается, когда большое количество эозинофила объясняется аллергией, а на самом деле есть проблема с глистами, и наоборот. Нормальное соотношение эозинофилы: лейкоциты 5:95, поэтому эозинофилия классифицируется, как:
- незначительная – эозинофилы: лейкоциты – 10:90;
- умеренная – эозинофилы: лейкоциты – 20:80;
- высокая – эозинофилы: лейкоциты – 21:79 и более.

Если анализ крови оказался положительным, и в организме человека действительно присутствуют паразитирующие особи, нужно срочно заняться лечением. Однозначно, самолечением лучше не увлекаться, а следовать рекомендациям специалиста, который тщательно будет подбирать необходимые лекарственные препараты, учитывая индивидуальные особенности пациента.
Важным моментом в борьбе с глистами является их изгнание, а не убийство в организме человека. Еще несколько десятилетий назад глистов убивали препаратами, которые, как выяснилось недавно, могут негативно повлиять на органы, в особенности у детей. Также стоит учитывать, что продукты жизнедеятельности паразитов вызывают у взрослых людей неприятные симптомы, а разложение их тел, приводит к сложнейшей интоксикации.
Бывали случаи, когда изгнание живых глистов приводило к прекращению астмы, нейродермитов, экземы, сахарного диабета. Довольно часто врачи поддерживают не только медикаментозное лечение, но и народные методы, которые бывают более безопасными.
Считается, что самыми лучшими травами от глистов являются антимикробные, с горьким вкусом. К ним относится чеснок, пижма, полынь, поскольку не несут ущерба для человеческого здоровья, но совершенно несовместимы с жизнедеятельностью червей. Их можно принимать дольше химических препаратов.
После изгнания глистов важно принять меры по повышению иммунитета и обеспечению витаминов и микроэлементов для организма.
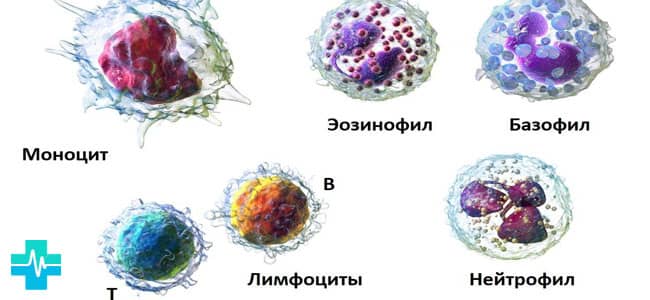
Во многих других статьях этого сайта мы уже разбирали вопросы о том, какие факторы могут вести к повышению или снижению разных видов лейкоцитов. Как правило, к возрастанию их числа ведут какие-то специфические причины, зависящие от того, какие функции выполняет в организме та или иная клетка. Например, лимфоциты борются с вирусами, так что их число растет при вирусных инфекциях. Снижение же в основном происходит под действием более общих причин, которые вызывают угнетение образования всех лейкоцитов. Количество нейтрофилов и его изменения тоже определяются перечисленными закономерностями. Низкие нейтрофилы могут быть результатом наличия у больного различных заболеваний и состояний.
Долго текущие инфекции (бактериальные, грибковые):
Вообще, при инфекционных процессах количество 
нейтрофилов возрастает, потому что потребность в этих клетках увеличивается, и организм стремится ее восполнить. Под действием определенных веществ, выделяемых как самими микробами, так и клетками иммунитета, красный костный мозг начинает работать усиленно, выбрасывая в кровь все новые порции нейтрофилов. Нормальное количество всех лейкоцитов в крови составляет 3-9 миллиардов в литре. При ряде болезней их число может возрасти до 20-30 миллиардов, и это главным образом за счет описываемого вида клеток.
Любые внешние факторы, подавляющие выработку нейтрофилов:
При заболеваниях, не имеющих связи с системой крови, тоже может происходить падение уровня нейтрофилов ниже обычного. Это, как правило, обусловлено приемом препаратов, агрессивно воздействующих на кроветворение.

Способностью подавлять образование нейтрофилов обладают гормоны-кортикостероиды. Эти вещества образуются в организме человека в надпочечниках. В норме они вырабатываются там в небольших количествах и участвуют в определенных физиологических процессах. Искусственно полученные гормоны в больших дозах вводят в организм, так как они обладают рядом полезных лечебных эффектов. К сожалению, они негативно влияют на состояние крови. Поэтому при лечении ими тяжелой бронхиальной астмы, аутоиммунных процессов и других заболеваний у пациентов могут наблюдаться побочные явления в виде уменьшения в крови форменных элементов.
Количество нейтрофилов также значительно падает при использовании средств для лечения рака: химиопрепаратов и лучевой терапии. Эти методики направлены на то, чтобы подавить образование и деление раковых клеток. К сожалению, медикаменты и ионизирующее излучение не обладают прицельным действием только на опухоли, так что заодно они поражают и другие интенсивно делящиеся ткани, в том числе и ткань костного мозга.
Из внешних воздействий, которые плохо влияют на количество нейтрофилов, уместно будет вспомнить и плохую экологическую обстановку. Долгое время проживая на территории с плохой экологией, человек может не замечать никаких неудобств. Однако повышение заболеваемости, появление склонности к аллергиям, изменение лабораторных норм (в том числе и понижение нейтрофилов) могут говорить о том, что здоровье человека в опасности.
Заболевания системы крови:
Главным образом речь идет о врожденных болезнях, при которых из-за мутации в каком-то гене уменьшается выработка нейтрофилов. Например, при апластической анемии у больных вообще не функционирует костный мозг, так что образования клеток крови не происходит. Есть и другие подобные болезни, однако в любом случае они крайне редки. Поэтому если снижение нейтрофилов наблюдается у вас, то вряд ли это происходит под влиянием подобных болезней.
Подержание нормального количества нейтрофилов 
– важное условие для сохранения полноценной защиты организма от бактерий. Это причина, по которой надо заботиться о том, чтобы их число всегда было нормальным. Прицельно повлиять на состояние лишь одного вида клеток невозможно, так что важно думать о благополучии всей иммунной системы в целом.
Здоровый образ жизни и борьба с существующими заболеваниями для этого просто необходимы. Кроме того, важно принимать специальные средства, обладающие иммуномодулирующим действием. Среди них самым лучшим профилем эффективности и безопасности обладает средство под названием Трансфер Фактор. Мягкое благоприятное воздействие на функцию иммунной системы позволяет ему оказывать хорошее влияние на иммунный статус и здоровье любого человека.
Последнее обновление - 25 января 2018 в 16:23
Время на чтение: 4 мин
Всем приходилось сдавать кровь на общий анализ. Как показывает практика — это не простая формальность.
При простоте исследования способно предоставить базовые сведения о состоянии человека. И одними из ключевых здесь являются показатели лейкоцитов.
В частности, если палочкоядерные нейтрофилы повышены, то это — серьезное предупреждение.
Понятие нейтрофилов и их задачи в организме
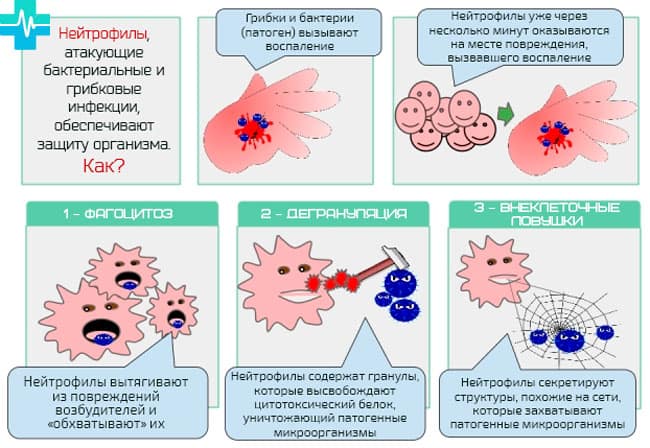
Многочисленной группой являются нейтрофилы. Задача этих клеток заключается в непосредственном устранении многочисленных угроз. Они способны проникнуть через органы и уничтожить опасные микроорганизмы (бактерии, грибки).
Происходит это путем фагоцитоза — то есть растворения с помощью специальных ферментов.
В своем развитии нейтрофилы проходят шесть этапов. Для диагностики особенно важны — последние два. Готовые к борьбе с микроорганизмами называются сегментоядерными. После обволакивания они отмирают и образуется гнойный очаг.
При появлении в организме инфекции в кровь выбрасывается большое количество палочкоядерных нейтрофилов (недозревших). Поэтому в обычном состоянии у здорового человека их число невелико.
Они не в состоянии уничтожить чужеродные антигены. Однако уже через 5–48 часов созревание завершается и проводится защита.
Методы подсчета и норма
Количество нейтрофилов определяется так же, как и для других клеток крови — в готовом мазке. Особенность работы с ними — в том, что белые тельца способны реагировать и на щелочные, и на кислые красители. Отсюда и название.
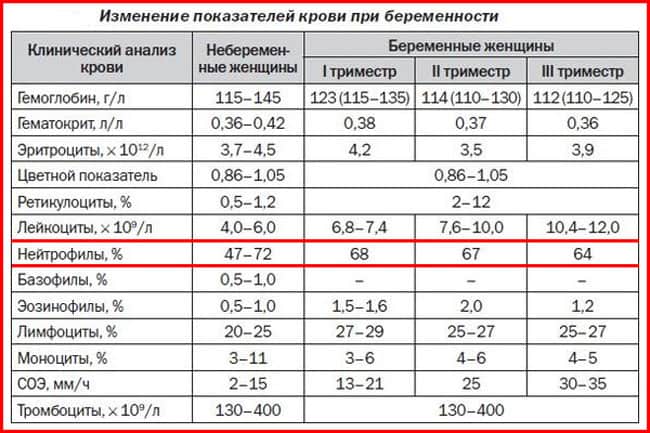
Анализ крови на палочкоядерные нейтрофилы производится в единице объема — литре крови. При этом нормальным считается абсолютное значение от 1,8×109 до 6,5×109. Хотя важнее будет определить процентную величину по отношению к количеству всех лейкоцитов.
Обычно в крови норма колеблется между 60 % и 70 % от общего числа белых кровяных телец. Причем количество недозревших — 1–6 %.
При подсчете учитывается возраст. Так, для новорожденных палочкоядерные тельца могут составлять целых 17 %. Это связано с тем, что в организме пока присутствуют клетки крови матери. Примерно через две недели цифра значительно уменьшается. Но к окончательному значению приходит лишь к 13–15 годам.
Половая принадлежность, как правило, не влияет на палочкоядерные клетки в крови.
Случаи отклонения от нормы
После получения результатов врачом проводится тщательный анализ. Серьезные сдвиги в лейкоцитарной формуле — важный признак заболевания. В некоторых случаях возможно определить даже его этап развития.
Нейтрофилы предпоследней стадии тесно связаны с остальными четырьмя формами. Их объединяет общая цель — поддержание иммунитета. Поэтому количество палочкоядерных телец напрямую зависит от состояния организма и присутствия вредных бактерий, грибков.
При наличии инфекции резко возрастает потребность в молодых нейтрофилах, которые должны заменить погибшие сегментоядерные.
Случается и обратная ситуация, когда количество лейкоцитов в организме падает. Такое возможно при тяжелых патологиях, когда происходит перерасход продуктов белых кровяных телец. При этом количество палочкоядерных клеток также уменьшается, вплоть до полного исчезновения.
Недостаток нейтрофилов
- вирусом, приводящим к выработке других клеток и подавлению образования нейтрофилов (грипп, гепатит, краснуха и др.);
- заболеванием почек, печени;
- отравляющим воздействием некоторых лекарств на процесс синтеза (иммунодепрессанты, анальгетики и пр.);
- применением химио-, радиотерапии для лечения опухолей;
- бактериальным поражением: тифом, туляремией и т. д.;
- при наследственной или приобретенной патологии крови;
- острой нехваткой в организме витамина B12 и фолиевой кислоты.
Увеличение количества
Уровень содержания палочек растет вследствие целого набора факторов.
В первую очередь, это, конечно, наличие одной или нескольких болезней, с которыми им предстоит бороться:
- нарушений кроветворения; кожных заболеваний, сопровождающихся гнойными выделениями;
- ангины и других простудных заболеваний;
- туберкулеза; сахарного диабета;
- подагры.
Более редко встречается при следующих:
- злокачественных опухолях;
- инфарктах, инсультах;
- опухолях желудка;
- трофических язвах.
Другие факторы
Нельзя забывать и о беременности. Иммунная система воспринимает плод как чужеродное тело. Во время развития ребенка выделяются продукты жизнедеятельности, токсины.
Поэтому повышение лейкоцитов — нормальный процесс. Однако следить за их уровнем все же необходимо. При переизбытке токсинов возможен гормональный сдвиг и, как следствие, выкидыш.
Прием некоторых препаратов также способствует увеличению количества телец. Это, например, гепарин или лекарства на основе наперстянки.
На число палочкоядерных нейтрофилов влияют резкая кровопотеря (хирургическое вмешательство), значительные физические нагрузки. Даже воздействие высоких или низких температур. Очевидно, список предпосылок весьма обширен и может быть продолжен.
У детей, помимо перечисленных, повышение наступает при аллергии, глистах, дисбактериозе и в некоторых других ситуациях.
Использование в диагностике и лечении
Благодаря своим качествам палочки широко применяются в диагностике и лечении. Особенно велико их значение при реабилитации после операций, применении антибиотиков. И, конечно, при любых иных заболеваниях, сопровождающихся воспалением.
Например, при гриппе, сильном кашле врач получает анализы, в которых палочкоядерные клетки повышены. Это может означать присоединение инфекции, вызванной бактериями. Значит, антибиотики — неэффективны и следует назначить антимикробные препараты.
Количество палочек иногда указывает на осложнение после перенесенного заболевания. Поэтому в анализе крови показатель часто используется для получения сведений о текущем состоянии иммунитета.
Это индикатор, позволяющий определить удачный момент для прекращения консервативной терапии и проведения операции. Если после ее окончания процент — выше нормы, то существует опасность нагноения раны из-за инфекции. Все это учитывается специалистами при реабилитации. Поэтому хороший врач исследует лейкоциты даже после явного улучшения самочувствия пациента.
Однако стоит обратить внимание, что только лишь анализ крови не может послужить основанием для постановки правильного диагноза. Это один из инструментов и использовать его необходимо только в совокупности с другими признаками по результатам исследования.
Читайте также:


