Список литературы по эхинококкозу
Роспотребнадзор (стенд)
Эхинококкоз: заболевание, эпидемиология и профилактика
Управление Роспотребнадзора по Пензенской области информирует о сущности заболевания эхинококкозом и мерах профилактики данного заболевания.
В Пензенской области ежегодно регистрируются единичные случаи данного заболевания.
Эхинококкоз - хронически протекающее паразитарное заболевание, возникающее в результате воздействия на организм личиночной формы ленточного гельминта Echinococcus granulosus.
Эхинококкоз имеет широкое распространение во всем мире. На территории бывшего Советского Союза эхинококкоз распространен в тех республиках и областях, где развито животноводство, главным образом овцеводство - Северном Кавказе, Закавказье, Казахстане, Киргизстане, Узбекистане, Молдове; в России - Башкортостане, Татарстане, Ставропольском, Краснодарском, Алтайском, Красноярском, Хабаровском краях, Волгоградской, Самарской, Ростовской, Оренбургской, Челябинской, Томской, Омской, Камчатской, Магаданской, Амурской областях и Чукотском автономном округе.
Возбудителем эхинококкоза человека является личиночная стадия цепня эхинококка - Echinococcus granulosus.
Половозрелая форма - цепень эхинококка - паразитирует только у животных: собак, волков, шакалов, лисиц, которые являются окончательными хозяевами. Личиночная стадия - эхинококковая киста - паразитирует у промежуточных хозяев - различных травоядных и всеядных копытных животных (овцы, козы, крупный рогатый скот, свиньи, лошади и др.) и человека.
Эхинококковая киста представляет собой пузырь весьма сложной структуры. Снаружи он окружен слоистой оболочкой (кутикулой), толщина которой иногда достигает 5 мм. Под многослойной кутикулярной оболочкой лежит тонкая внутренняя зародышевая (герминативная) оболочка, которая продуцирует выводковые капсулы со сколексами, дочерние пузыри, а также дает рост слоистой оболочке.
Пузырь постепенно покрывается соединительнотканной оболочкой. Такие кисты наблюдаются у человека.
Интенсивность передачи инвазии определяется, прежде всего, численностью источников инвазии окончательных хозяев и количеством выделяемого ими инвазионного материала - онкосфер и члеников.
Онкосферы переносят температуру от -30°С до +38°С, на поверхности почвы в тени при температуре 10-26°С сохраняют жизнеспособность в течение месяца, но на солнце при температуре 18-50°С погибают через 1-5 суток. В траве при температуре 14-28°С они погибают не ранее, чем через 1,5 месяца. Онкосферы хорошо переносят низкую температуру, при которой могут сохраняться ряд лет, но весьма неустойчивы к высыханию.
Циркуляция инвазии при эхинококкозах осуществляется по известной схеме: источник инвазии (окончательные хозяева - плотоядные животные) —› внешняя среда, загрязненная онкосферами и члениками паразита —› промежуточный хозяин (травоядные, всеядные животные, зараженные личинками) —› незараженный окончательный хозяин.
Человек - промежуточный хозяин - является биологическим тупиком.
При эхинококкозе человека в качестве окончательного хозяина основное положение занимает собака. Собаки заражаются при поедании мясных отбросов боен, убойных площадок, кухонь, при скармливании им конфискатов с боен или пораженных ларвоцистами органов забитых на дому животных. Возможно заражение собак также при скармливании им продуктов охоты - пораженных органов или трупов диких травоядных животных.
Основную роль в заражении человека через грязные руки играет общение с инвазированными собаками, на шерсти и языке которых могут находиться яйца и членики цепней эхинококка.
Человек может заражаться также от диких плотоядных во время охоты при разделке шкур, изготовлении меховой одежды, а также при употреблении в пищу немытых дикорастущих ягод, питье воды из природных водоемов.
В овцеводческих районах, где циркуляция возбудителя происходит в основном между собаками и овцами, к группам риска относятся пастухи, чабаны, сопровождающие отары, а также стригали шерсти овец и члены из семей.
Человек заражается эхинококкозом преимущественно перорально, и в связи с гематогенным путем распространения онкосферы могут поражать любой орган, любую ткань, но чаще всего печень (44 - 85%), затем легкие (15 - 20%) в более редких случаях по большому кругу кровообращения - почки, кости, головной и спинной мозг и другие органы.
В пораженных органах может развиться одна киста или сколько - множественный эхинококкоз в зависимости от занесенных онкосфер.
Патологическое влияние эхинококка обусловлено механическим и сенсибилизирующим влиянием растущей личинки. Размеры кист от 1 - 5 см в диаметре до гигантских кист, содержащих несколько литров жидкости. Механическое воздействие такой кисты приводит к нарушению функции пораженного органа. Локализация и размеры определяют основную симптоматологию и тяжесть заболевания.
Сенсибилизация организма продуктами обмена паразита ведет к развитию гиперчувствительности немедленного и замедленного типа. Ярким проявлением аллергической реакции немедленного типа являются эозинофилия и крапивница в результате просачивания эхинококковой жидкости, а в более тяжелых случаях (при вскрытии пузыря) анафилактический шок.
В поздних стадиях болезни особенно при множественном эхинококкозе важную роль играют иммунопатологические реакции.
Различают четыре стадии эхинококкоза:
- первая – латентная (начальная бессимптомная), с момента инвазии онкосферы (проникновение в организм) до появления субъективных признаков;
- вторая - слабовыраженные, преимущественно субъективные расстройства;
- третья - резко выраженные объективные симптомы;
Клинические проявления при начальных стадиях заболевания обычно скудны, они выявляются, когда киста достигает значительных размеров или в связи со своим расположением сдавит важный орган и приведет к нарушению его функции. Эхинококковая киста внутренних органов (печень, почки, селезенка и др.) обычно распознается, когда прощупывается тугоэластическая опухоль, а поражение легких, костей определяется на рентгеновских снимках в виде кистозных образований.
Чаще встречается эхинококкоз печени.
Эхинококкоз легких - второе по частоте проявление инвазии, может симулировать любое заболевание легких другой этиологии.
В случаях эхинококкоза других органов (селезенки, почек, костей, мышц) преобладают симптомы, напоминающие опухолевый процесс.
Важными общими симптомами эхинококкоза являются периодически развивающиеся признаки аллергической реакции (крапивница и др.), что обычно связано с всасыванием эхинококковой жидкости при надрывах оболочки кисты или в результате операции. Для эхинококкоза, как, впрочем, и для других глистных заболеваний, характерна эозинофилия, достигающая 10-25 %.
Диагностика эхинококкоза нередко представляет трудности. Специфической лабораторной реакцией считается реакция Кацони, которая при эхинококке бывает положительной в 89-90 % случаев. Используют серологические реакции со специфическим антигеном.
Лечение эхинококкоза
Извлечение эхинококка возможно только оперативным путем. Существует несколько методов операции:
1) радикальная эхинококкэктомия, т.е. полное удаление эхинококковой кисты вместе с ее фиброзной оболочкой,
2) вскрытие кисты с удалением жидкости, всех дочерних пузырей и хитиновой оболочки с протиранием образовавшейся полости дезинфицирующим раствором формалина и тампонированием, дренированием или зашиванием ее наглухо.
Профилактика эхинококкоза
Группы риска заражения возбудителем эхинококкозов (охотники, чабаны, оленеводы, пастухи, работники звероферм, животноводческих хозяйств, зоопарков, заготовители пушнины, работники меховых мастерских, ветеринарные работники, лица, занятые отловом собак, владельцы собак, работники заповедников, заказников, лесничеств, сборщики и закупщики грибов, ягод, а также члены их семей) при проведении профилактических и периодических медицинских осмотров, диспансеризации подлежат обследованию на эхинококкозы.
Организация профилактических мероприятий за эхинококкозами включает:
- мониторинг эпидемиологической ситуации;
- гигиеническое воспитание с использованием средств массовой информации;
- регулирование содержания бродячих собак, их дегельминтизацию.
Объектами санитарно-гельминтологических исследований являются места содержания собак, животноводческие хозяйства, а также домовладения.
Предупреждение заражения человека и сельскохозяйственных животных включает:
- обеспечение дегельминтизации приотарных, оленегонных, ездовых и других собак на территории городов и поселков;
- обеспечение органами учета и регистрации собак, регулирование численности бродячих собак путем их отлова и содержания в специальных питомниках;
- профилактическая дегельминтизация против цестодов приотарных, сторожевых, оленегонных, ездовых, охотничьих и других собак проводится за 5-10 дней перед перегоном животных на пастбища и выходом охотников на охоту. Дегельминтизация собак осуществляется на специальных площадках, выделенные после лечения фекалии собирают в металлическую емкость и обрабатывают препаратами, обладающими овицидным действием. Проводится обработка площадки, покрытой цементом, почвы.
- для выгула домашних животных в населенных пунктах должны быть выделены специальные территории, обозначенные табличками. На территориях для выгула домашних животных устанавливаются специальные контейнеры для сбора фекалий животных;
Для предупреждения заражения собак необходимо:
- соблюдать правила убоя сельскохозяйственных животных и обеспечивать уничтожение пораженных органов, а также преградить собакам доступ на территорию мясокомбинатов, боен, скотомогильников;
- повышение ветеринарно-санитарного уровня ферм; строительство утилизационных ям, скотомогильников; выполнение правил хранения и транспортировки трупов животных; убой животных только в соответствующих для этого местах и др.
Личная профилактика эхинококкоза состоит в том, чтобы ограничить контакт с собаками, игры с ними детей, тщательно мыть руки после контакта с животными, перед едой после работы на огороде, игр во дворе, в саду, сбора грибов, не употреблять в пищу немытые дикорастущие ягоды, не пить некипяченую воду из природных водоемов.
Полный текст:
Представлены данные литературы по эхинококкозу печени. Подробно описаны различные классификации, современные методы инструментальной и лабораторной диагностики, а также эффективные способы лечения. Эхинококкоз печени, оставаясь достаточно распространенным заболеванием, требует своевременной диагностики. Консервативное и хирургическое лечение эхинококкоза дополняют друг друга и требуют индивидуального подхода. Для профилактики рецидива заболевания обязательным компонентом лечения должна быть химиотерапия альбендазолом.
Нурланбаев Ерик Кумарбекович – канд. мед. наук, врач-хирург Национального научного центра хирургии им. А.Н. Сызганова.
050004, г. Алматы, ул. Желтоксан, д. 62.
Биржанбеков Нуржан Нурмаханович – врач-хирург Национального научного центра хирургии им. А.Н. Сызганова.
050004, г. Алматы, ул. Желтоксан, д. 62.
Мусаханова Зауре Жусипкызы – врач-интерн Казахского национального медицинского университета им. С.Д. Асфендиярова.
050004, г. Алматы, ул. Желтоксан, д. 62.
Турган Айдана Галымжанкызы – врач-интерн Казахского национального медицинского университета им. С.Д. Асфендиярова.
050004, г. Алматы, ул. Желтоксан, д. 62.
Чорманов Алмат Турсынжанович – канд. мед. наук, главный врач Национального научного центра хирургии им. А.Н. Сызганова.
050004, г. Алматы, ул. Желтоксан, д. 62.
050004, г. Алматы, ул. Желтоксан, д. 62; 050060, г. Алматы, ул. Утепова, д. 19а.
Медеубеков Улугбек Шалкарович – доктор мед. наук, профессор, заместитель председателя правления Национального научного центра хирургии им. А.Н. Сызганова.
050004, г. Алматы, ул. Желтоксан, д. 62.
Сейсембаев Манас Ахмеджарович – доктор мед. наук, профессор, главный научный сотрудник Национального научного центра хирургии им. А.Н. Сызганова.
050004, г. Алматы, ул. Желтоксан, д. 62.
Баймаханов Болатбек Бимендеевич – доктор мед. наук, профессор, председатель правления Национального научного центра хирургии им. А.Н. Сызганова.
050004, г. Алматы, ул. Желтоксан, д. 62.
1. Альперович Б.И. Оперативные вмешательства при эхинококкозе, их классификация. Анналы хирургической гепатологии. 1999; 4 (1): 104–106.
2. Альперович Б.И. Эхинококкоз печени. Лечение, профилактика и прогноз. Хирургия печени. М.: ГЭОТАР МЕД, 2010. C. 197–207.
3. Амиреев С.А., Бекшин Ж.М., Муминов Т.А., Лобзин Ю.В., Брико Н.И., Покровский В.И., Сергиев В.П. Стандартные определения случаев и алгоритмы мероприятий при инфекционных болезнях. Практическое руководство. 2-е изд., доп. Алматы, 2014. 638 с.
4. Бабабейли Э.Ю., Джифтчи Э., Бабабейли Н.Э. Минии нвазивные и малотравматичные методы лечения эхинококкоза печени. Хирургия. Бaку. 2012; 29 (1): 69–74.
5. Бабабейли Э.Ю., Джифтчи Э., Бабабейли Н.Э. Пункция и катетеризация эхинококковых кист. Хирургия. Бaку. 2012; 32 (4): 48–53.
6. Бабабейли Э.Ю. Сравнительная характеристика методов хирургического лечения больных с эхинококкозом. Вестник хирургии Казахстана. 2013; 3: 11–14.
7. Бронштейн А.М., Малышев Н.А., Жаров С.Н., Легоньков Ю.А., Лучшев В.И., Рахимова О.Ю. Эхинококкозы (гидатидозный и альвеолярный) – пограничная проблема медицинской паразитологии и хирургии (обзор и собственные наблюдения). Российский медицинский журнал. 2012; 3: 50–53.
8. Бронштейн А.М., Малышев Н.А. Руководство по гастроэнтерологии. Под ред. Ф.Ф. Комарова, С.И. Рапопорта. М.: МИА, 2010. С. 657–692.
9. Ветшев П.С., Мусаев Г.Х., Буслик С.В. Эхинококкоз: cовременное состояние проблемы. Украинский журнал хирургии. 2013; 22 (3): 196–201.
10. Гулов М.К., Калмыков Е.Л., Зардаков С.М., Мухаббатов Д.К., Садриев О.Н. Эхинококкоз печени: роль компьютерной томографии и морфологической диагностики состояния ткани печени. Российский медико-биологический вестник имени академика И.П. Павлова. 2016; 24 (4): 104–110. DOI: 10.23888/pavlovj20164104-111.
11. Домашенко О.Н., Шаталов А.Д., Паниева Д.С. Эхинококкоз печени: диагностика, лечебная тактика. Медицинские науки. Клиническая медицина. 2016; 39 (3): 35–39.
12. Дягилева Т.С. Альвеококкоз и эхинококкоз печени. Диагностика и хирургическое лечение. Якутск, 2002. С. 3–17.
13. Ибадильдин А.С., Кузьмин Д.Ю. Алгоритм диагностики и лечения осложненного эхинококкоза печени. Вестник хирургии Казахстана. 2012; 1: 32–33.
14. Сергиев В.П., Лобзина Ю.Л., Козлова С.С. Паразитарные болезни человека (протозоозы и гельминтозы). Руководство для врачей. СПб.: Фолиант, 2008. 592 с.
15. Сергиев В.П., Ющук Н.Д., Венгеров Ю.Я., Завойкин В.Д. Тропические болезни. Руководство для врачей. М.: БИНОМ, 2015. С. 535–548.
16. Сергиев В.П., Легоньков Ю.А., Полетаева О.Г. и др. Эхинококкоз цистный (однокамерный). Клиника, диагностика, лечение, профилактика. Информационно-методич еское пособие. М., 2008. 33 с.
17. Brunetti E., Kern P., Vuitton D.A. Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans. Acta Tropica. 2010; 114 (1): 1–16. DOI: 10.1016/j.actatropica.2009.11.001.
18. Kjossev K.T., Losanoff J.E. Classification of hydatid liver cysts. J. Gastroenterol. Hepatol. 2005; 20 (3): 352–359. DOI.org/10.1111/j.1440-1746.2005.03742.x.
19. Касыев Н.Б., Айтназаров М.С., Нурбекова А.Н. Иммунохемилюминесценция в диагностике эхинококкоза. Вестник науки и образования. 2016; 7 (19): 96–98.
20. Краснов Е.А., Климова Н.В., Дарвин В.В., Цыкура В.А., Лысак М.М. Визуализационная диагностика различных форм эхинококкоза печени. Вестник СурГУ. Медицина. 2016; 2 (28): 39–47.
21. Поляков Н.В., Ромих В.В., Поляков В.Е. Однокамерный (гидатидный) эхинококкоз. Исследования и практика в медицине. 2015; 2 (1): 27–35.
22. Толстокоров А.С., Гергенретер Ю.С., Яицкий С.В. Эхинококкоз печени. Учебно-методические рекомендации. Саратов, 2011. С. 9–15.
23. Комилов Т.С., Мирходжаев И.А. Особенности диагностики и пути улучшения результатов хирургического лечения эхинококкоза печени. Анналы хирургической гепатологии. 2004; 9 (2): 104–107.
24. Скипенко О.Г., Паршин В.Д., Шатверян Г.А., Беджанян А.Л., Ратникова Н.П., Ганиев Ф.А., Завойкин В.Д., Боева И.А. Эхинококкоз печени: современные тенденции в хирургической тактике. Анналы хирургической гепатологии. 2011; 16 (4): 34–39.
25. Ничитайло М.Е., Буланов К.И., Черный В.В., Саенко В.Ф. Хирургическое лечение эхинококкоза печени. Анналы хирургической гепатологии. 2001; 6 (1): 40–46.
26. Четвериков С.Г., Закария Мохаммад Ахмад. Проблемные вопросы выбора метода лечения эхинококкоза печени. Вестник Украинской медико-стоматологической академии. 2013; 13 (1;41): 184–186.
27. Dogru D., Kiper N., Ozcelik U., Yalcin E., Gocmen A. Medical treatment of pulmonaryhydatid disease: for which child? Parasitology Internat. 2005; 54 (2): 135–138. DOI: 10.1016/j.parint.2005.02.003.
28. Arif S.H., Shams Ul.B., Wani N.A., Zargar S.A., Wani M.A., Tabassum R., Hussain Z., Baba A.A., Lone R.A. Albendazole as an adjuvant to the standard surgical management of hydatid cyst liver. Int. J. Surg. 2008; 6 (6): 448–451. DOI: 10.1016/j.ijsu.2008.08.003.
29. Bradley M., Horton J. Assessing the risk of benzimidazole therapy during pregnancy. Trans. RSoc. Trop. Med. Hyg. 2001; 95 (1): 72–73.
30. WHO-Informal Working Group on Echinococcosis. Guidelines for treatment of cystic and alveolar echinococcosis in humans. Bull. World Health Organ. 1996; 74 (3): 231–242.
31. New Dimensions in Hydatidology in the New Millennium: Proceedings of the 20th International congress of hydatidology. June 4–8, 2001, Kusadasi, Turkey. Acta Trop. 2003; 85 (2): 103–293.
32. Калиева Д.К. Эхинококкоз. Актуальные вопросы хирургического лечения. Наука и здравоохранение. 2014; 6: 4–7.
33. Filice C., Brunetti E., Bruno R., Crippa F.G. Percutaneous drainage of echinococcal cysts (PAIR: puncture, aspiration, injection, reaspiration): results of a worldwide survey for assessment of its safety and efficacy. Gut. 2000; 47 (1): 156–157. DOI: 10.1136/gut.47.1.156b.
34. Morris D.L., Taylor D.H. Echinococcus granulosus: Development of resistance to albendazole in an animal model. J. Helminthol. 1999; 64 (2): 171–174. DOI: 10.1017/S0022149X00012098.
35. Peter K. Clinical features and treatment of alveolar echinococcosis. Curr. Opin. Infect. Dis. 2010; 23 (5): 505–512. DOI: 10.1097/QCO.0b013e32833d7516.
36. Шевченко Ю.Л., Назыров Ф.Г. Хирургия эхинококкоза. М.: Династия, 2016. С. 129–151.
37. Давыдова И.В., Легоньков Ю.А., Бронштейн А.М., Межгихова Р.М. Гидатидозный эхинококкоз мышц: oписание случаев и обзор литературы. Медицинская паразитология. 2007; 4: 53–56.
38. Busić Z., Kolovrat M., Kopljar M., Servis D., Cavka V., Patrlj L., Busić N., Cavka M., Nikolić I. Laparoscopic surgery for large hydatide liver cyst after two previous laparotomies. Coll. Antropol. 2014; 38 (2): 577–581. DOI: 10.1080/00015458.2006.11679982.
39. Jiang Y., Peng X., Zhang S., Wu X., Yang H., Sun H. Echinococcus of the liver treated with laparoscopic subadventitial pericystectomy. Surg. Laparosc. Endosc. Percutan. Tech. 2013; 23 (2): 49–53. DOI: 10.1097/sle.0b013e3182680620.
40. Калиева Д.К. Методы санации остаточной полости при эхинококкэктомии. Медицина и экология. 2016; 3: 23–28.
41. Кубышкин В.А., Вишневский В.А., Кахаров М.А., Икрамов Р.З., Гаврилин А.В. Эволюция методов хирургического лечения эхинококкоза печени. Анналы хирургической гепатологии. 2002; 7 (1): 18–22.
42. Tagliocozzo S., Miccini M., Amore Bonapasta S., Gregori M., Tocchi A. Surgical ofhydatid disease of the liver: 25 years of experience. Am. J. Surg. 2011; 201 (6): 797–804. DOI: 10.1016/j.amjsurg.2010.02.011.
43. Akbulut S., Senol A., Sezgin A., Cakabay B., Dursun M., Satici O. Radical vs conservative surgery for hydatid liver cysts: experience from single center. World J. Gastroenterol. 2010; 16 (8): 953–959. DOI: 10.3748/wjg.v16.i8.953.
44. Шевченко Ю.Л., Харнас С.С., Самохвалов А.В., Лотов А.Н. Эволюция методов хирургического лечения эхинококкоза печени. Хирургия. Журнал им. Н.И. Пирогова. 2004; 7: 49–55.
45. Reuter S., Jensen B., Buttenschoen K., Kratzer W., Kern P. Benzimidazoles in the treatment of alveolar echinococcosis: a comparative study and review of the literature. J. Antimicrob. Chemother. 2000; 46 (3): 451–456.
46. Abu-Eshy S.A. Clinical characteristics, diagnosis and surgical management of hydatid cysts. WAJM. 2006; 25 (2): 144–152. DOI: 10.4314/wajm.v25i2.28266.
47. Atmatzidis K.S., Pavlidis T.E., Papaziogas B.T., Mirelis C., Papaziogas T.B. Recurrence and long-term outcome after open cystectomy with omentoplasty for Hepatic hydatid disease in an endemic area. Acta Chir. Belg. 2005; 105 (2): 198–202.
48. Yagci G., Ustunsoz B., Kaymakcioglu N., Bozlar U., Gorgulu S., Simsek A., Akdeniz A., Cetiner S., Tufan T. Results of surgical, laparoscopic, and percutaneous treatment for hydatid disease of the liver: 10 years experience with 355 patients. World J. Surg. 2005; 29 (12): 1670–1679. DOI: 10.1007/s00268-005-0058-1.
49. Gharbi H.A., Hassine W., Brauner M.W., Dupuch K. Ultrasound examination of the hydatic liver. Radiology. 1981; 139 (2): 459–463.
50. Вишневский В.А., Ефанов М.Г., Икрамов Р.З, Назаренко Н.А., Чжао А.В. Эхинококкоз печени. Хирургическое лечение. Доказательная гастроэнтерология. 2013; 2: 18–25.

Социально опасные гельминтозы - зоонозы, возбудители которых передаются от животных человеку и обусловливают потерю здоровья, трудоспособности, представляют важную проблему здравоохранения в мире. Эхинококкоз является одним из широко распространенных зооантропонозов [1].
Заражение человека онкосферами эхинококков происходит при контакте с инвазированными собаками, снятии шкур с диких плотоядных семейства Canidae и при употреблении в пищу случайно контаминированных продуктов. Достаточно часто гидатидный эхинококкоз диагностируют у детей [1].
Заболеваемость эхинококкозом за 2006-2008 гг. в Европе составила 0,14-15,8 человек на 100 тысяч населения, в Центральной Азии - 2,7-14,5, в России - 0,3 (Г.Г. Онищенко, 2007) [1; 11].
Более 300 случаев заболевания людей отмечено в Японии на островах Хоккайдо и Ребун, где за последние два десятилетия увеличилась численность лисиц, зараженность которых эхинококками достигла 58% [12].
В Западном Китае собаки инвазированы Echinococcus granulosus в 56% случаев, а заболеваемость людей эхинококкозом составляет от 0,39 до 30.
В Уругвае [10] при использовании специальных методов исследования установлено, что 3,5-5,6% населения являются носителями гидатидных эхинококков.
По данным статистических исследований, общее число больных паразитозами в Российской Федерации превышает 20 миллионов человек.
В Кабардино-Балкарии с ростом численности безнадзорных собак увеличилось количество зараженных эхинококками людей, особенно в сельской местности. В 2005–2009 гг. в районных больницах находились на лечении 613 человек с подтвержденным диагнозом на эхинококкоз [4].
В Северной Осетии в течение 1985-2003 гг. эхинококкоз у населения республики выявляли постоянно, но заболеваемость по годам различалась: 1985-1990 гг. – 1-5 случаев, 1996-2000 гг. – 2-15, 2001-2003 гг. – 6-9 [2].
На территории республики Северная Осетия максимальное количество зараженных эхинококками людей выявлено в 2001-2005 гг. (48,4 на 100 тыс. населения). В последующие годы заболеваемость снизилась до 22. Минимальные показатели зараженности населения отмечены в районах с жарким и сухим климатом.
В 2008 году эхинококкоз в Российской Федерации зарегистрирован у 550 человек, что составляет 0,4 случая на 100 тыс. населения. Из общего числа инвазированных эхинококкоз диагностирован у 108 детей. В сельской местности уровень инвазии выше, чем в городе [3].
В период с 1998 по 2007 г. в Вологодской области установлено 14 случаев эхинококкоза человека с тенденцией увеличения заболеваемости в последние три года. Из анамнестических данных, заболевшие люди часто посещали лесные массивы с целью охоты и сбора грибов, ягод. Кроме того, факторами передачи, вероятно, являлись вода из естественных водоемов, почва, контаминированная яйцами гельминтов, и лесные ягоды. Охотники заражались при снятии и выделке шкур волков (С.В. Шестакова и др., 2009).
По данным сероэпидемиологического обследования, в течение 2007–2009 гг. в 10 из 12 административных территорий Астраханской области отмечены случаи эхинококкоза. На территории области 77% жителей оказались инвазированы, 23% – при выезде в Казахстан, Украину, Армению, Чеченскую Республику. Удельный вес сельских жителей среди заболевших составлял 51%. Выяснен следующий социально-профессиональный состав больных эхинококкозом: охотники – 19,2%, учащиеся – 27%, рабочие – 23%, неработающие граждане – 30,8%; среди мужского населения зараженность составила 38,5%, женского – 61,5% [7].
В Волгоградской области эхинококкоз среди населения распространен достаточно широко: ежегодно регистрируется в среднем 25 случаев, причем 78% приходится на сельское население. Наибольшее распространение эхинококкоз получил в районах полупустынной зоны, где развито овцеводство [8].
В 2006 году в Республике Дагестан выявлено 97 человек, инвазированных эхинококками, в 2007 – 78, 2008 – 116, 2009 – 94, 2010 – 105 (Б.М. Махиева и др., 2013). По данным министерства здравоохранения, в Дагестане чаще болеют мужчины от 59 лет (64,3%) и женщины старше 41 года (35,7%). Наблюдается следующая возрастная динамика эхинококкоза человека: дети 9-16 лет – 12,8%, лица 17-25 лет – 18,4%, 26-40 лет – 23,5%, 41-60 лет – 19,3%.
Сибирский очаг эхинококкоза включает Новосибирскую и Омскую области. В Курганской, Тюменской, Томской областях и Красноярском крае распространенность заболевания среди людей постепенно снижается. Наибольшее число больных зарегистрировано в Якутии (39,4 на 100 тыс. населения), Алтайском крае (10,6), в Магаданской области (11,7). Из 57 обследуемых территорий на 26 установлено увеличение случаев эхинококкоза человека [5].
Высокий уровень заболеваемости отмечен на территории Восточной и Западной Сибири, Дальнего Востока, в Нижнем Поволжье и Нижнем Урале, Ставропольском крае, Северном Кавказе и в Оренбургской, Ростовской, Саратовской областях.
В.И. Полищук (1974) при анализе архивных материалов хирургических клиник города Душанбе за 1962–1972 гг., а также данных патологоанатомических вскрытий выяснил, что в течение десяти лет в городских клинических больницах госпитализировано 147 больных эхинококкозом, из них печень поражена в 39%, легкие – в 22%, почки - в 6,8%, другие органы – в 19% случаев. Из 10,5 тыс. секционных вскрытий ларвоцисты эхинококков обнаружены в 20 трупах, что составляет 0,17% (печень - 55%, легкие - 20%, головной мозг - 10%).
В Исфаринском районе Таджикистана за 1992-2002 гг. заболеваемость людей эхинококкозом составила 11,6 на 100 тыс. населения. Такой высокий уровень инвазии обусловлен недостаточным санитарно-эпидемиологическим надзором, несвоевременной диагностикой заболевания и отсутствием гельминтологического просвещения населения (Д.М. Муртазоев, 2004).
Особенно напряженная эпизоотическая и эпидемическая ситуация по эхинококкозу сохраняется в Казахстане, где ежегодно оперируют свыше 400 человек. 70% от числа инвазированных с локализацией эхинококков в печени и легких [9].
Цель исследования. Изучение эпидемической обстановки по эхинококкозу в различных районах республики Таджикистан и сопоставление полученных статистических данных заболеваемости людей с имеющимися данными по распространённости эхинококкоза у собак, овец и крупного рогатого скота в тех же районах.
Материалы и методы исследований. Эпидемиологический мониторинг по эхинококкозу в разных районах республики Таджикистан проведен с 1991 по 2012 г.
Анализ эпидемической обстановки по эхинококкозу проводили на основании результатов анамнеза, клинических, рентгенологических, УЗИ исследований и магнитно-резонансного сканирования. Комплексный скрининг проводили высококвалифицированные врачи – эпидемиологи, терапевты и хирурги, в условиях клинических больниц г. Душанбе и Худжант, а также районных хирургических клиник Вахдат, Гиссар, Рудаки и Турсунзаде.
Полученные статистические данные сопоставляли с собственными результатами исследований по эхинококкозу собак, овец и крупного рогатого скота.
Для подтверждения достоверности результатов полученные цифровые показатели обработаны с помощью современных методов математического анализа, компьютерной программы Exel MS.
Результаты исследования и их обсуждение
По официальным данным эпидемиологической статистики за 2000-2008 гг., заболеваемость населения республики Таджикистан эхинококкозом достаточно высокая, в среднем 190 случаев в год. Большинство выявленных случаев эхинококкоза приходится на городское население. При исследовании сельских жителей гидатидные цисты Echinococcus granulosus установлены в 11% случаев. Но полученные данные требуют подтверждения, так как в отдаленных населенных пунктах для диагностики эхинококкоза использованы малоэффективные методы, а иногда эпидемиологический надзор не выполнялся.
Анализ данных Таджикского республиканского центра тропических болезней показал, что на протяжении 1991-2012 гг. случаи эхинококкоза среди населения регистрировали постоянно при существенном отличии заболеваемости по годам. В период с 1991 по 1995 г. выявлено 12-37 случаев в год, с 1995 по 2000 г. - 10-40, с 2000 по 2005 г. - 8–113, с 2005 по 2012 г. - 16-126. Отмечена тенденция увеличения количества вновь выявленных случаев эхинококкоза за последние пять лет.
Вышеприведенные статистические данные подтверждают более широкий охват исследованиями различных социальных слоев населения и высокую квалификацию специалистов, возрастание качества и достоверности клинической, инструментальной и иммунологической диагностики эхинококкоза, а также реальное повышение уровня эпидемического процесса. Из числа инвазированных Echinococcus granulosus людей более 50% приходится на городское население.
Наибольшее количество зарегистрированных случаев эхинококкоза приходится на административные центры городов Душанбе и Худжанд, в которых расположены лечебно-профилактические и санитарно-эпидемиологические центры, выполняющие диагностические исследования на эхинококкоз. Среди жителей сельских районов наибольшее число случаев болезни выявлено в пригородном Вахдате, Гиссарском, Рудакинском и Турсунзаденском районах.
Среди других территорий Республики Таджикистан неблагополучны по эхинококкозу предгорно-горные районы, где число установленных случаев заболевания среди сельского населения достигает 11% от их общего количества.
Эхинококкоз зарегистрирован среди населения всех районов Таджикистана, независимо от их ландшафтно-географической характеристики.
По данным Госсанэпиднадзора Республики Таджикистан, наибольшему риску заражения эхинококками подвержены дети в возрасте от 7 до 14 лет. В этом возрасте наиболее высокая заболеваемость среди детей сельской местности - 2.9 на 100 тыс. населения. Такой же показатель у детей до 14 лет в условиях города составляет 3.2. Менее угрожаемая группа населения - взрослые люди в сельской местности. Начиная с 18 лет заболеваемость составляет 0.7 на 100 тыс. населения. Летальные случаи при эхинококкозе в Республике Таджикистан достаточно редкие, последний зарегистрирован в 1998 году.
По статистическим данным клинических больниц Республики Таджикистан, заболеваемость людей эхинококкозом с 1991 по 2012 г. варьирует от 3 до 18 случаев на 100 тыс. населения. А с 2000 по 2008 г. отмечено от 135 до 190 случаев заболевания в год. По результатам исследований, проведенных в клинических больницах с 2008 г., средние показатели заболеваемости людей эхинококкозом составляют 18 человек на 100 тыс. населения. Динамика эпидемического процесса за период 1991–2012 гг. представлена на рисунке 1.
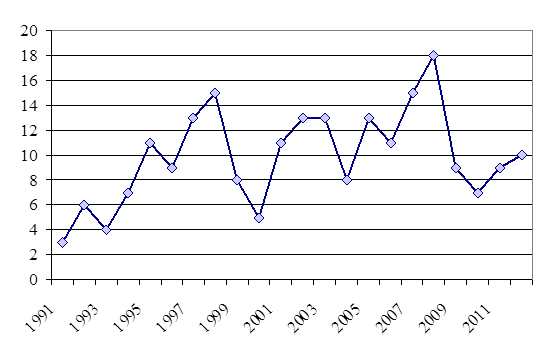
Рис. 1. Эпидемическая ситуация по эхинококкозу в Республике Таджикистан с 1991 по 2012 г.
Следует учитывать, что предоставляемые в Федеральный центр Госсанэпиднадзора статистические данные не являются полными, и достоверность их относительная. Одна из причин несоответствия статистических эпидемиологических показателей и реальной эпидемической ситуации - в отсутствии тесного взаимодействия, обмена информацией между подразделениями ветеринарно-санитарной инспекции, Госсанэпиднадзора и муниципальных медицинских учреждений.
Изучение распространенности эхинококкоза среди овец проводили на основании анализа данных ветеринарной отчетности о заболеваемости и гибели животных в крупных овцеводческих хозяйствах за последние 10 лет, информации по ветеринарно-санитарной экспертизе туш и органов животных на мясоперерабатывающих предприятиях, бойнях (форма 5 вет.), а также по результатам гельминтологических исследований животных поступающих на убой из разных хозяйств республики.
На мясокомбинатах Республики Таджикистан исследовано всего 10000 овец из девяти районов. Как показали результаты послеубойной экспертизы, эхинококкоз распространен в хозяйствах почти всех районов. Экстенсивность инвазии варьирует от 35% до 80-92%. Овцы в возрасте до двух-трех лет часто не инвазированы ларвоцистами эхинококков или заражены в слабой степени.
Установлено, что в ряде районах с развитым овцеводством (Фархорской, Пяджисский, Дангаринский, Вахшский) эхинококкоз распространен широко. Отмечены хозяйства, в которых экстенсивность инвазии среди овец достигает 80-90% при высоких показателях интенсивности.
Заключение. Циркуляция возбудителя эхинококкоза (Echinococcus granulosus) в Республике Таджикистан происходит в трех вариантах: овцы – собаки – овцы; овцы – собаки – грызуны; овцы – дикие плотоядные семейства Canidae – синантропные грызуны. В любом из указанных вариантов может принимать участие человек, т.е. возможно взаимодействие эпизоотического и эпидемического процесса. При эпизоотологическом обследовании установлено, что в большинстве овцеводческих хозяйств дегельминтизация приотарных собак не проводится и санитарное состояние не соответствует ветеринарным требованиям. Просветительская работа среди персонала ферм не выполняется, гельминтологическая грамотность не достаточная.
Кроме вышеуказанных факторов, уровень заболеваемости населения республики эхинококкозом определяется природно-географическими, климато-метеорологическими и социально-экономическими факторами.
Рецензенты:
Читайте также:


