Пунктат лимфоузлов используется для диагностики какого паразитарного
Расспрос. При значительном увеличении лимфатических узлов ребенок или его родители могут обратить на это внимание и предъявить соответствующие жалобы. При лимфадените ребенок может пожаловаться на боль в области лимфатических узлов, появление припухлости или покраснения.
Осмотр. При осмотре можно обнаружить лишь резко увеличенные поверхностно расположенные лимфатические узлы. При лимфадените выявляют гиперемию кожи и отек подкожной жировой клетчатки над воспаленным и, как правило, болезненным лимфатическим узлом.
Пальпация. При пальпации лимфатических узлов определяют:
• величину узлов; в норме их диаметр достигает 0,3-0,5 см, т.е. размера мелкой горошины. Различают следующие размеры лимфатических узлов: с просяное зерно (I степень), чечевицу (И степень), горошину (III степень), боб (IV степень), волошский орех (V степень), голубиное яйцо (VI степень). Увеличение лимфатических узлов может быть симметричным, распространенным или изолированным и достигать такой степени, что они становятся видимыми при осмотре;
• количество: если в каждой группе пальпируется не более 3 узлов, их считают единичными, более 3-множественными;
• консистенцию - мягкие, эластичные, плотные. Консистенция в значительной степени зависит от давности поражения и характера процесса; при хронических процессах узлы бывают плотными, при недавнем увеличении они обычно мягкие, сочные. В норме узлы мягкоэластические;
• подвижность - в норме узлы подвижны;
• отношение к коже, подкожной жировой клетчатке и между собой (спаяны или нет). В норме узлы не спаяны;
• чувствительность и болезненность при пальпации: в норме узлы нечувствительны и безболезненны; болезненность указывает на острый воспалительный процесс.
Симметричные группы лимфатических узлов, за исключением локтевых, пальпируют одномоментно обеими руками.
Для пальпации затылочных Лимфатических узлов руки располагают плашмя на затылке. Круговыми движениями методически передвигая пальцы и прижимая их к коже ребенка, ощупывают всю поверхность затылочной кости. У здоровых детей затылочные лимфатические узлы прощупываются не всегда.
Для определения околоушных лимфатических узлов тщательно ощупывают область сосцевидного отростка, а также область кпереди от мочки уха и наружного слухового прохода. У здоровых детей эти лимфатические узлы обычно не пальпируются.
Подбородочные лимфатические узлы пальпируются при движении пальцев сзади наперед около средней линии подбородочной области. У здоровых детей они прощупываются редко.
Для пальпации подчелюстных лимфатических узлов голову ребенка несколько наклоняют вниз. Четыре пальца полусогнутой кисти, повернутой ладонью вверх, подводят под ветви нижней челюсти и медленно выдвигают.
Обычно эти лимфатические узлы легко пальпируются (размером до горошины) и легко захватываются пальцами.
Передне шейные лимфатические узлы можно пропальпировать, перемещая пальцы рук по передней поверхности грудино-ключично-сосцевидной мышцы сверху (от уровня угла нижней челюсти) вниз преимущественно в верхнем шейном треугольнике.
Заднешейные лимфатические узлы пальпируют по задней поверхности грудино-ключично-сосцевидной мышцы, также перемещая пальцы сверху вниз по ходу мышечных волокон, преимущественно в нижнем шейном треугольнике.
Для пальпации надключичных лимфатических узлов необходимо, чтобы ребенок опустил плечи и несколько наклонил голову вниз, чтобы добиться расслабления мышц. Пальцы рук помещают в надключичную область латеральнее грудино-ключично-сосцевидной мыщцы. В норме эти узлы не прощупываются.
Для выявления подключичных лимфатических узлов проводят пальпацию в подключичной области по ходу верхних ребер. В норме они не прощупываются.
При пальпации подмышечных лимфатических узлов ребенка просят отвести руки в стороны. Исследователь вводит пальцы как можно глубже и выше в подмышечные впадины, после чего ребенок должен опустить руки вниз. Скользящим движением, слегка прижимая мягкие ткани к грудной клетке, смещают пальцы сверху вниз. Эта группа лимфатических узлов обычно хорошо пальпируется.
Торакальные лимфатические узлы прощупывают на передней поверхности грудной клетки под нижним краем большой грудной мышцы. В норме они не пальпируются.
Для исследования локтевых лимфатических узлов руку ребенка сгибают в локтевом суставе под прямым углом, удерживая ее за кисть пальцами одной руки, а пальцами другой прощупывают желобок двуглавой мышцы в области локтя и несколько выше. У здоровых детей эти узлы пальпируются не всегда.
Паховые лимфатические узлы пальпируются по ходу паховой связки и у здоровых детей.
Для пальпации подколенных лимфатических узлов ногу ребенка сгибают в коленном суставе и ощупывают мягкие ткани в области подколенной ямки. В норме они не выявляются.
У здоровых детей обычно пальпируется не более трех групп лимфатических узлов. В норме не пальпируются подбородочные, над- и подключичные, торакальные, кубитальные, подколенные.
Лимфатические узлы можно назвать нормальными, если их размер не превышает мелкой горошины, они единичны, мягкоэластической консистенции, подвижны, не спаяны с кожей и между собой, безболезненны.
Лимфаденопатия - увеличение размеров лимфатических узлов иногда с изменением их консистенции.
Полиадения - увеличение количества лимфатических узлов.
Кроме клинического исследования лимфатических узлов, для более точной диагностики их поражения применяют пункцию, биопсию и лимфографию.
СЕМИОТИКА ПОРАЖЕНИЯ ЛИМФАТИЧЕСКИХ УЗЛОВ.
У детей часто обнаруживаются изменения лимфатических узлов, как локальные, так и генерализованные. При этом возможны реактивная гиперплазия, возникающая в результате иммунного ответа на инфекцию, и непосредственное участие лимфатических узлов в воспалительном или опухолевом процессе.
Локальное (регионарное) увеличение лимфатических узлов отмечается при гнойных кожных процессах: фолликулите, пиодермии, фурункулезе, множественных милиарных абсцессах, инфицированной ране, гидрадените и т.д.
При дифтерии, скарлатине, обычной ангине отмечается реакция шейных групп лимфатических узлов.
При массивной инфекции или при ослаблении организма ребенка может развиться банальный лимфаденит, лимфатические узлы становятся плотными, болезненными, кожа над ними может покраснеть, в окружающих тканях возникает отек (периаденит). При последующем гнойном расплавлении появляется флюктуация. Исходом расплавления узла может стать вовлечение в процесс подкожной клетчатки (аденофлегмона).
Неинфекционные заболевания, например лимфосаркома, могут проявляться увеличением одной группы лимфатических узлов на шее или над ключицей. Лимфатические узлы очень плотные, безболезненные при пальпации, местные воспалительные изменения отсутствуют.
Не нашли то, что искали? Воспользуйтесь поиском:
Определение количественных и качественных изменений клеток, а также наличия микроорганизмов в пунктатах и соскобах различных органов и тканей (щитовидной железы, лимфоузлов, жидкостей полостей тела, кожи), которое используется для диагностики широкого спектра онкологических, инфекционных, аутоиммунных и идиопатических заболеваний.
Цитологический мазок, мазок на цитологию.
Синонимы английские
Cytopathology: fine needle aspiration biopsy (FNAB), scrapings, Smear tests.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Подготовки не требуется.
Общая информация об исследовании
Цитологическое исследование играет важную роль в диагностике многих заболеваний, в первую очередь злокачественных новообразований. Метод позволяет оценить качественные и количественные изменения клеток, а также выявить наличие вне- и внутриклеточных включений и микроорганизмов. Исследоваться могут пунктаты и соскобы различных органов и тканей. Наибольшее значение имеет цитологический анализ пунктатов, полученных при тонкоигольной аспирационной биопсии (ТАБ) щитовидной железы, лимфоузлов, а также при плевральной, перикардиальной пункции, пункции полости сустава и полости живота.
Цитологическое исследование является основным методом диагностики новообразований щитовидной железы. Его назначают при обнаружении "холодного узла". Патоморфологические изменения, выявленные при исследовании, относят к одной из шести диагностических категорий. Преимущество анализа состоит в том, что он позволяет с высокой точностью диагностировать доброкачественные и злокачественные новообразования. Около 60-70 % пунктатов ТАБ попадают в категорию доброкачественных процессов. Кроме того, исследование позволяет дифференцировать доброкачественные процессы (аутоиммунный тиреоидит Хашимото, гранулематозный и инфекционный тиреоидит и др.) между собой. В большинстве случаев результата цитологии достаточно для формулировки окончательного диагноза, он не требует дополнительной верификации с помощью гистологического исследования, поэтому можно избежать хирургического вмешательства. Исключение составляют диагностические категории "фолликулярная опухоль", "подозрение на рак щитовидной железы" и "рак щитовидной железы", при которых вслед за цитологией проводят эксцизионную биопсию щитовидной железы. При направлении на исследование пунктата ТАБ щитовидной железы следует указать максимально полную дополнительную информацию, касающуюся течения заболевания у пациента. Особое значение имеют локализация и размер узла, наследственный анамнез по раку щитовидной железы, наличие антител к ней, лечение с помощью радиоактивного йода. Эта информация учитывается при интерпретации изменений, выявленных в ходе цитологии. Так, например, некоторые признаки тиреоидита Хашимото сходны с папиллярной карциномой, а изменения ядер клеток, наблюдаемые при лечении, напоминают таковые при малигнизации. Цитологическое исследование может быть проведено только при получении полноценного пунктата, содержащего достаточное количество фолликулярных клеток. Под полноценным (адекватным) пунктатом подразумевают не менее 6 групп по 10 и более фолликулярных клеток в 2 мазках. Примеры неадекватного пунктата: только содержимое кист, гистиоциты, эритроциты. Ложноотрицательные результаты анализа встречаются достаточно редко (0-3 %), однако все же возможны. Поэтому интерпретируют полученные показатели с учетом клинических и радиологических данных.
Благодаря высокой специфичности, цитологическое исследование используется для определения стадии злокачественных новообразований различных органов, при этом исследуются пунктаты лимфатических узлов. Такой диагностический подход широко применяется при обследовании пациентов с раком кожи, молочной железы, а также печени, почек, легких и других внутренних органов. Специфичность анализа приближается к 100 %.
С помощью различных окрасок в жидкостях, полученных при пункции плевральной, перикардиальной, брюшной, суставной полости, а также при спинномозговой пункции, могут быть выявлены признаки инфекционного процесса и воспаления (нейтрофилы, лимфоциты, бактерии), кровоизлияния (эритроциты), а также признаки атипии, малигнизации и других патологических процессов.
Цитология соскобов эрозий и язв играет ведущую роль в дифференциальной диагностике кожных болезней. Исследование проводят при подозрении на истинную пузырчатку, буллезный пемфигоид, простой герпес, афтозный стоматит и некоторые другие заболевания.
Результат цитологического исследования следует оценивать с учетом дополнительных клинических, инструментальных и лабораторных данных.
Для чего используется исследование?
- Для диагностики онкологических, инфекционных, аутоиммунных и идиопатических заболеваний различных систем органов.
Когда назначается исследование?
- При диагностике и определении стадии злокачественных новообразований различных органов (щитовидной железы, органов желудочно-кишечного и респираторного тракта).
- При диагностике широкого спектра инфекционных, аутоиммунных и идиопатических заболеваний.
Что означают результаты?
Обнаружение патологических признаков:
- признаки атипии и малигнизации – специфичный признак злокачественных новообразований;
- многоядерные клетки – специфичный признак гранулематозного воспаления (саркоидоза, туберкулеза);
- нейтрофилы – острое воспаление (инфекционный тиреоидит, артриты);
- акантолитические клетки – истинная пузырчатка;
- микроорганизмы (синовиальная жидкость) – N. gonorrhoeae, St. aureus –септический артрит;
- микроорганизмы (плевральная жидкость) – S. pneumoniae и др. – эмпиема плевры;
- микроорганизмы (спинномозговая жидкость) – S. pneumoniae, N. gonorrhoeae, E. coli и др. – бактериальный менингит.
Отсутствие патологических признаков:
- норма;
- материал неполноценный (значительная примесь крови, слизи, недостаточное количество клеток, толстый слой материала и пр.).
Что может влиять на результат?
- Размер, локализация и степень злокачественности опухоли.
- Наличие значительной примеси крови, слизи.
- При направлении на исследование пунктата или соскоба следует указать максимально полную дополнительную информацию, касающуюся течения заболевания у пациента.
- Результат цитологического исследования следует оценивать с учетом дополнительных клинических, инструментальных и лабораторных данных.
- Цитологическое исследование материала, полученного при оперативном вмешательстве
- Цитологическое исследование материала, полученного при эндоскопии (ФГДС, бронхоскопия, ларингоскопия, цистоскопия, ректороманоскопия, колоноскопия)
- Цитологическое исследование пунктатов, соскобов и выделений из молочной железы
Кто назначает исследование?
Онколог, хирург, пульмонолог, ревматолог, врач общей практики.
Литература
- Jhala NC, Jhala DN, Chhieng DC, Eloubeidi MA, Eltoum IA. Endoscopic ultrasound-guided fine-needle aspiration. A cytopathologist's perspective. Am J Clin Pathol. 2003 Sep;120(3):351-67.
- Layfield LJ, Cibas ES, Gharib H, Mandel SJ. Thyroid aspiration cytology: current status. CA Cancer J Clin. 2009 Mar-Apr;59(2):99-110.
- Cibas ES, Ali SZ; NCI Thyroid FNA State of the Science Conference. The Bethesda System For Reporting Thyroid Cytopathology. Am J Clin Pathol. 2009 Nov;132(5):658-65.
- Hassell LA, Gillies EM, Dunn ST. Cytologic and molecular diagnosis of thyroid cancers: is it time for routine reflex testing? Cancer Cytopathol. 2012 Feb 25;120(1):7-17. doi: 10.1002/cncy.20186.
ВЫБЕРИТЕ ФОРМЫ ПОЛОВОГО РАЗМНОЖЕНИЕ ХАРАКТЕРНЫЕ ДЛЯ ПРОСТЕЙШИХ
3. простое деление
КОЛИЧЕСТВО ЯДЕР В ЦИСТЕ КИШЕЧНОЙ АМЕБЫ
ФЕКАЛЬНО-ОРАЛЬНЫЙ ПУТЬ ЗАРАЖЕНИЯ ХАРАКТЕРЕН ДЛЯ
5. урогенитального трихоманиаза
6. К СВОБОДНОЖИВУЩИМ ПАТОГЕННЫМ АМЕБАМ ОТНОСИТСЯ
1. обыкновенная амеба
2. ротовая амеба
3. дизентерийная амеба
5. кишечная амеба
7. ИНВАЗИОННОЙ СТАДИЕЙ ПРИ ЗАРАЖЕНИИ АМЕБИАЗОМ ЯВЛЯЕТСЯ
8. ФОРМА СОЖИТЕЛЬСТВА ОРГАНИЗМОВ, ОТНОСЯЩИХСЯ К РАЗНЫМ ВИДАМ, ПРИ КОТОРОЙ ОДИН ОРГАНИЗМ ИСПОЛЬЗУЕТ ДРУГОЙ В КАЧЕСТВЕ СРЕДЫ ОБИТАНИЯ И ИСТОЧНИКА ПИТАНИЯ
9. ОРГАНИЗМ, В ТЕЛЕ КОТОРОГО РАЗВИВАЕТСЯ И РАЗМНОЖАЕТСЯ ПОЛОВЫМ ПУТЕМ ПОЛОВОЗРЕЛЫЙ ПАРАЗИТ
1. окончательный хозяин
2. промежуточный хозяин
3. резервуарный хозяин
10. СПОСОБНОСТЬ ДИЗЕНТЕРИЙНОЙ АМЕБЫ ВЫЗЫВАТЬ ЗАБОЛЕВАНИЕ НАЗЫВАЕТСЯ
ВОЗБУДИТЕЛЬ АФРИКАНСКОЙ СОННОЙ БОЛЕЗНИ
ЗАРАЖЕНИЕ ЛЯМБЛИОЗОМ ПРОИСХОДИТ
2. вегетативными формами
ПЕРЕНОСЧИКИ ВОЗБУДИТЕЛЯ ДЕРМАТОТРОПНОГО ЛЕЙШМАНИОЗА
ПРИРОДНО-ОЧАГОВЫМИ ЗАБОЛЕВАНИЯМИ ЯВЛЯЮТСЯ
5. СОБЛЮДЕНИЕ ПРАВИЛ ЛИЧНОЙ ГИГИЕНЫ ИМЕЕТ ЗНАЧЕНИЕ ДЛЯ ПРОФИЛАКТИКИ
1. дерматотропного лейшманиоза
2. висцерального лейшманиоза
ЦИСТА ЯВЛЯЕТСЯ ИНВАЗИОННОЙ СТАДИЕЙ ПРИ ЗАРАЖЕНИИ
1. африканским трипаносомозом
3. болезнью Чагаса
К КИШЕЧНЫМ ПРОТОЗООЗАМ ОТНОСЯТСЯ
3. трихомоноз урогенитальный
ЛОКАЛИЗАЦИЯ ЛЯМБЛИЙ
3. тонкий кишечник
4. толстый кишечник
МЕТОД ДУОДЕНАЛЬНОГО ЗОНДИРОВАНИЯ ИСПОЛЬЗУЕТСЯ ДЛЯ ДИАГНОСТИКИ
1. кишечного трихомоноза
МИКРОСКОПИЯ ОТДЕЛЯЕМОГО ИЗ КОЖНЫХ ЯЗВ ОБНАРУЖИЛА БЕЗЖГУТИКОВУЮ ФОРМУ ПРОСТЕЙШИХ
ИНВАЗИОННОЙ СТАДИЕЙ ПРИ ЗАРАЖЕНИИ ЧЕЛОВЕКА УРОГЕНИТАЛЬНЫМ ТРИХОМОНОЗОМ ЯВЛЯЕТСЯ
ЦИСТОНОСИТЕЛЬСТВО ВОЗМОЖНО ПРИ
1.ОРГАНОИДАМИ ПЕРЕДВИЖЕНИЯ У БАЛАНТИДИЯ ЯВЛЯЮТСЯ
4. реснички и жгутики
5. ложноножки и жгутики
2. ИНВАЗИОННАЯ СТАДИЯ ЗАРАЖЕНИЯ БАЛАНТИДИАЗОМ
3. СВОБОДНОЖИВУЩИМ ОРГАНИЗМОМ ЯВЛЯЕТСЯ
1. инфузория туфелька
2. дизентерийная амеба
4. РЕЗЕРВУАРНЫМ ХОЗЯИНОМ ПРИ БАЛАНТИДИОЗЕ ЯВЛЯЕТСЯ
5. крупнорогатый скот
ЦИСТОНОСИТЕЛЬСТВО ВОЗМОЖНО ПРИ
СОБЛЮДЕНИЕ ПРАВИЛ ЛИЧНОЙ ГИГИЕНЫ НЕОБХОДИМО ДЛЯ ПРОФИЛАКТИКИ
3. урогенитального трихомониаза
ПРОМЕЖУТОЧНЫЙ ХОЗЯИН МАЛЯРИЙНОГО ПЛАЗМОДИЯ
ОСНОВНОЙ ХОЗЯИН МАЛЯРИЙНОГО ПЛАЗМОДИЯ
3. ПУТЬ ПЕРЕДАЧИ ВОЗБУДИТЕЛЯ С УЧАСТИЕМ ОБЛИГАТНОГО ПЕРЕНОСЧИКА НАЗЫВАЕТСЯ
ОСНОВНОЙ ХОЗЯИН ТОКСОПЛАЗМЫ
1. хищники из семейства кошачьих
3. крупный и мелкий рогатый скот
ИНВАЗИОННАЯ СТАДИЯ ВОЗБУДИТЕЛЯ ПРИ ЗАРАЖЕНИИ МАЛЯРИЕЙ
ЛАБОРАТОРНАЯ ДИАГНОСТИКА МАЛЯРИИ
1. иммунологические реакции
2. обнаружение цист в фекалиях
3. дуоденальное зондирование
4. исследование мазка крови
5. обнаружение трофозоидов в фекалиях
ПРИРОДНО-ОЧАГОВЫМИ ЗАБОЛЕВАНИЯМИ ЯВЛЯЮТСЯ
ПУТЬ ЗАРАЖЕНИЯ, ПРИ КОТОРОМ ВОЗБУДИТЕЛЬ ТОКСОПЛАЗМОЗА ПОПАДАЕТ ПРИ УПОТРЕБЛЕНИИ ЗАРАЖЕННОГО МЯСА
ПУТИ ЗАРАЖЕНИЯ МАЛЯРИЕЙ
ПУНКТАТ ЛИМФОУЗЛОВ ИСПОЛЬЗУЕТСЯ ДЛЯ ДИАГНОСТИКИ
ЧЕРЕДОВАНИЕ ПОЛОВОГО И БЕСПОЛОГО РАЗМНОЖЕНИЯ ХАРАКТЕРНО
1. малярийного плазмодия
ДЛЯ ТОКСОПЛАЗМЫ ХАРАКТЕРНО
1. тело в виде полумесяца с коноидом на переднем конце
2. наличие макро- и микронуклеуса
3. наличие псевдоподий и заглоченных эритроцитов в цитоплазме
4. тело овальной формы, покрытое ресничками
5. цитостом на переднем конце тела
1. ВЫБЕРИТЕ ПРАВИЛЬНОЕ ОПРЕДЕЛЕНИЕ БИОГЕЛЬМИНТОВ
1. цикл развития связан с землей
2. цикл развития связан со сменой хозяев
3. цикл развития проходит в организме переносчиков
4. цикл развития проходит в организме одного хозяина
5. яйцо становится инвазионным во внешней среде
2. ЦИКЛ РАЗВИТИЯ СОСАЛЬЩИКА С ОДИНИМПРОМЕЖУТОЧНЫМ ХОЗЯИН
3. ИНВАЗИОННАЯ СТАДИЯ ЛЕГОЧНОГО СОСАЛЬЩИКА
4. ИНВАЗИОННАЯ СТАДИЯ У СОСАЛЬЩИКОВ, ИМЕЮЩИХ В ЦИКЛЕ РАЗВИТИЯ ДВУХ ПРОМЕЖУТОЧНЫХ ХОЗЯЕВ
5. ПУТЬ ЗАРАЖЕНИЯ ОПИСТОРХОЗОМ
5. воздушно капельный
6. ЛОКАЛИЗАЦИЯ ЛАНЦЕТОВИДНОГО СОСАЛЬЩИКА
1. вены кишечника
2. вены мочевого пузыря
7. ЛАБОРАТОРНАЯ ДИАГНОСТИКА ФАСЦИОЛЕЗА
1. яйца в фекалиях
3. дуоденальное зондирование
5.яйца в мокроте
8. ЗАРАЖЕНИЕ ОПИСТОРХОЗОМ ПРОИСХОДИТ
1. при поедании морской рыбы
2. при поедании свинины
3. при поедании говядины
4. при поеданиирыбы семейства Карповых
5. при контакте с кошкой
9. ПРИРОДНО-ОЧАГОВЫМ ЗАБОЛЕВАНИЕМ ЯВЛЯЕТСЯ
10. ВТОРЫМ ПРОМЕЖУТОЧНЫМ ХОЗЯИНОМ КОШАЧЬЕГО СОСАЛЬЩИКА ЯВЛЯЕТСЯ
3. рыба семейства Карповых
1. В ЖИЗНЕННОМ ЦИКЛЕ ШИРОКОГО ЛЕНТЕЦА ДВА ПРОМЕЖУТОЧНЫХ ХОЗЯИНА
1. моллюск и рыба
2. циклоп и рыба
3. циклоп и раки
4. крупный рогатый скот и человек
5. моллюск и раки
2. БЫЧИЙ ЦЕПЕНЬ ВЫЗЫВАЕТ ЗАБОЛЕВАНИЯ
3. ПРОФИЛАКТИКА ТЕНИОЗА ЗАКЛЮЧАЕТСЯ
1. в термической обработке свиного мяса
2. в соблюдение личной гигиены
3. втермической обработки говядины
4. в фильтрование и питье кипяченой воды
5. в термической обработке рыбы
4. ОСНОВНОЙ МЕТОД ЛАБОРАТОРНОЙ ДИАГНОСТИКИ ПРИ ЭХИНОКОККОЗЕ
1. дуоденальное зондирование
2. соскоб с перианальных складок
3. нахождении яиц в фекалиях
5. обнаружение зрелых члеников в фекалиях
5. ОКОНЧАТЕЛЬНЫЙ ХОЗЯИН СВИНОГО ЦЕПНЯ
3. плотоядные животные
5. крупный рогатый скот
6. ПРОМЕЖУТОЧНЫЙ ХОЗЯИН БЫЧЬЕГО ЦЕПНЯ
2. крупный рогатый скот
5. пресноводные рыбы
7. ОКОНЧАТЕЛЬНЫЙ ХОЗЯИН КАРЛИКОВОГО ЦЕПНЯ
4. крупный рогатый скот
5. мелкий рогатый скот
8. ПРИРОДНО-ОЧАГОВЫМ ЗАБОЛЕВАНИЕМ ЯВЛЯЕТСЯ
9. КАКИМ ГЕЛЬМИНТОЗОМ МОЖНО ЗАРАЗИТЬСЯ ПРИ УПОТРЕБЛЕНИИ СВИНИНЫ
10. У ЭХИНОКОККА ИНВАЗИОННОЙ СТАДИЕЙ ДЛЯ ЧЕЛОВЕКА ЯВЛЯЕТСЯ
4. зрелый членик
5. ленточная форма
КЛАСС СОБСТВЕННО КРУГЛЫЕ ЧЕРВИ.
1. ПРИ ЭНТЕРОБИОЗЕ ЯЙЦА НАХОДЯТ
2. в дуоденальном соке
3. в перианальных складках
2.ЛЕГОЧНАЯ И КИШЕЧНАЯ ФОРМЫ НЕМАТОДОЗА ХАРАКТЕРНЫ ДЛЯ
3. К ТРАНСМИССИВНЫМ ГЕЛЬМИНТОЗАМ ОТНОСЯТСЯ
4. ЛАБОРАТОРНАЯ ДИАГНОСТИКА ТРИХОЦЕФАЛЕЗА
1. обнаружение личинок в свежих фекалиях
2. обнаружение личинок в мышцах
3. обнаружение яиц в фекалиях
4. обнаружение яиц в мокроте
5. перианальный соскоб
6. ОСТРИЦА ВЫЗЫВАЕТ ЗАБОЛЕВАНИЕ
7. ПРИ АСКАРИДОЗЕ ЕСТЬ СТАДИИ ЗАБОЛЕВАНИЯ
1. легочная и кишечная
2. легочная и печеночная
3. кишечная и мышечная
4. легочная и мышечная
5. только кишечная
8. К КОНТАКТОГЕЛЬМИНТАМ ОТНОСЯТСЯ
9. ВЛАСОГЛАВ ПИТАЕТСЯ
1. содержимым тонкого кишечника
2. содержимым толстого кишечника
5. клетками печени
10. ЗАРАЖЕНИЕ АСКАРИДОЗОМ ПРОИСХОДИТ
1. пероральным путем
5. воздушно капельным
1. К КЛАССУ ПАУКООБРАЗНЫЕОТНОСЯТСЯ
2.СРЕДИ КЛЕЩЕЙ ПОСТОЯННЫМИ ПАРАЗИТАМИ ЧЕЛОВЕКА ЯВЛЯЮТСЯ
3. чесоточный зудень
5. амбарный клещ
3. ПЕРЕНОСЧИКОМ ВОЗБУДИТЕЛЯ ТАЕЖНОГО ЭНЦЕФАЛИТА ЯВЛЯЕТСЯ
2. клещи рода дермасентор
3. железница угревая
4. поселковый клещ
5. комары рода Анофелес
4. ПЕДИКУЛЕЗ ВЫЗЫВАЮТ
3. чесоточный клещ
4. железница угревая
5. ПЕРЕНОСЧИКАМИ ВОЗБУДИТЕЛЕЙ СЫПНОГО И ВОЗВРАТНОГО ТИФОВ ЯВЛЯЮТСЯ
6. ДЕМОДЕКОЗ ВЫЗЫВАЕТ
1. чесоточный зудень
2. железница угревая
5. вольфартова муха
7. ТРИАТОМОВЫЕ ЛЕТАЮЩИЕ КЛОПЫ ЯВЛЯЮТСЯ ПЕРЕНОСЧИКАМИ
4. малярийного плазмодия
8. БЛОХИ ЯВЛЯЮТСЯ ПЕРЕНОСЧИКАМИ ВОЗБУДИТЕЛЕЙ
3. редких гельминтозов
4. таежного энцефалита
9. МИАЗЫ ВЫЗЫВАЮТ
10. МУХИ ЦЕ – ЦЕ И ТРИАТОМОВЫЕ КЛОПЫ ЯВЛЯЮТСЯ
1. механическими переносчиками трипаносом
2. специфическими переносчиками трипаносом
3. облигатными переносчиками лейшманиозов
4. факультативными переносчиками малярии
Последнее изменение этой страницы: 2016-08-26; Нарушение авторского права страницы
Гранулематозный лимфаденит, вызванный берилием, гистологически не отличим от саркоидоза.
Лимфадениты, вызванные простейшими, нематодами (личинками и яйцами), встречаются редко и представляют в большей степени академический интерес. Однако в эндемических очагах эта форма поражения лимфатического узла встречается достаточно часто. Данные инфекции рассматриваются как гранулематозные реакции, так как они не связаны с каким-либо специфическим процессом, а гранулематозный ответ является наиболее общей реакцией на паразитарные антигены. Кроме того, может выявляться фолликулярная гиперплазия. Такие инфекции часто сопровождаются эозинофилией.
Регионарные лимфатические узлы при амебиазе, вызванном Entamoeba histolytica, могут поражаться вследствие поступления в них возбудителя. Поскольку амебы внешне очень похожи на пенистые макрофаги и даже па опухолевые клетки и преимущественно локализуются в синусах первого уровня, их не следует путать с этими клетками. И в макрофагах, и в амебах могут содержаться поглощенные эритроциты, определяющие позитивное ШИК-окрашиваиие; однако амебы также окрашиваются коллоидным железом. Опухолевая природа клеток окончательно может быть исключена на основании иммунного окрашивания на цитокератин.
Заболевание, вызываемое простейшими Lehhmania sp., является эндемичным для разных стран мира. Переносчиком возбудителя являются песчаные мухи. В местах укуса мухи могут появляться язвы. Часто поражаются регионарные лимфатические узлы, причем лимфаденопатия может быть единственным выявляемым симптомом. Дисееминация заболевания приводит к развитию висцерального леишманиоза (kala-azar) и наблюдается у больных ВИЧ/СПИД.
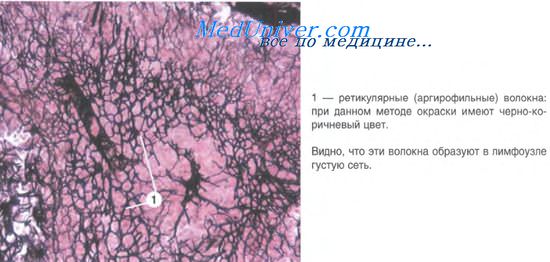
В лимфатических узлах определяются реактивные изменения с неопределенными скоплениями гистиоцитов в паракортикальной зоне. При нарастании заболевания они становятся более организованными и формируют эпителиоидные гигантоклеточные гранулемы. На ранних стадиях заболевания и у людей с иммунодефицитом паразитарные амастиготы легко обнаруживаются в гистиоцитах. Если же гранулемы хорошо сформированы, то найти возбудителей часто оказывается невозможным, несмотря на то, что они выявляются при ПЦР.
Метазойные паразиты могут быть обнаружены в лимфатических узлах случайно. Среди них — Asaris lumbricoides (круглый червь), Toxocara cants (кошачья и собачья аскарида). Strongoloides stercoralis, Ancylostoma duodenale, Necawr americanus (нематоды), Trichinella spiralis (евиной гельминт), Oxyuris vermicularis (острица), Trichuris tricura (власоглав) и Wuchereria bancrofti (филяриатоз), Brugia melayi (филяриатоз), Onchocerca volvulus (речной слепень) и Dracunculus medinensis (гвинейский червь).
В кровеносные сосуды и лимфатическую систему взрослые и личиночные формы этих нематод могут поступать во время их миграции. При заселении лимфатических узлов они умирают и вызывают гранулематозную реакцию, причем в центре очага часто определяется нематода. Реакция всегда сопровождается некрозом и появлением многоядерных гигантских клеток; вокруг погибших нематод могут встречаться эозинофилы и реакция Сплендера-Хэппли. В дальнейшем гранулематозная реакция сменяется фиброзом, который может вызвать обструкцию лимфатических путей и шмфатический отек.
В лимфатических узлах, собирающих лимфу от злокачественных новообразований (наиболее часто эпителиальных), при отсутствии в них опухолевых структур может определяться саркоидоподобпая гранулематозная реакция. Такие эпителиоидные гранулемы выявляются при различных злокачественных эпителиальных опухолях и являются следствием стимуляции опухолевыми антигенами, поступающими в регионарные узлы.
Детритный лимфаденит представляет собою гранулематозную реакцию на цементирующий материал и металлические осколки, которые мигрируют из протеза сустава в регионарные лимфатические узлы. Слои чужеродного материала пигментированы; цементирующие материалы являются светопреломляющими е двойным преломлением. Они определяются в макрофагах синусов и паракортикальной зоны. Татуировочный пигмент обычно выявляется в паракортикальной зоне узлов, собирающих лимфу из области татуировки. В макрофагах видны черные гранулы. Тшательное исследование этого пигмента обычно выявляет и другие пигменты — красный, зеленый, голубой. Они обладают двойным преломлением и четко визуализируются в поляризованном свете. Татуировочный пигмент иногда сочетается с полями некроза и/или образованием гранулем, возможно, вследствие гиперчувствительности к одному из компонентов.
Определение количественных и качественных изменений клеток, а также наличия микроорганизмов в пунктатах и соскобах различных органов и тканей (щитовидной железы, лимфоузлов, жидкостей полостей тела, кожи), которое используется для диагностики широкого спектра онкологических, инфекционных, аутоиммунных и идиопатических заболеваний.
Цитологический мазок, мазок на цитологию.
Синонимы английские
Cytopathology: fine needle aspiration biopsy (FNAB), scrapings, Smear tests.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Подготовки не требуется.
Общая информация об исследовании
Цитологическое исследование играет важную роль в диагностике многих заболеваний, в первую очередь злокачественных новообразований. Метод позволяет оценить качественные и количественные изменения клеток, а также выявить наличие вне- и внутриклеточных включений и микроорганизмов. Исследоваться могут пунктаты и соскобы различных органов и тканей. Наибольшее значение имеет цитологический анализ пунктатов, полученных при тонкоигольной аспирационной биопсии (ТАБ) щитовидной железы, лимфоузлов, а также при плевральной, перикардиальной пункции, пункции полости сустава и полости живота.
Благодаря высокой специфичности, цитологическое исследование используется для определения стадии злокачественных новообразований различных органов, при этом исследуются пунктаты лимфатических узлов. Такой диагностический подход широко применяется при обследовании пациентов с раком кожи, молочной железы, а также печени, почек, легких и других внутренних органов. Специфичность анализа приближается к 100 %.
С помощью различных окрасок в жидкостях, полученных при пункции плевральной, перикардиальной, брюшной, суставной полости, а также при спинномозговой пункции, могут быть выявлены признаки инфекционного процесса и воспаления (нейтрофилы, лимфоциты, бактерии), кровоизлияния (эритроциты), а также признаки атипии, малигнизации и других патологических процессов.
Цитология соскобов эрозий и язв играет ведущую роль в дифференциальной диагностике кожных болезней. Исследование проводят при подозрении на истинную пузырчатку, буллезный пемфигоид, простой герпес, афтозный стоматит и некоторые другие заболевания.
Результат цитологического исследования следует оценивать с учетом дополнительных клинических, инструментальных и лабораторных данных.
Для чего используется исследование?
- Для диагностики онкологических, инфекционных, аутоиммунных и идиопатических заболеваний различных систем органов.
Когда назначается исследование?
- При диагностике и определении стадии злокачественных новообразований различных органов (щитовидной железы, органов желудочно-кишечного и респираторного тракта).
- При диагностике широкого спектра инфекционных, аутоиммунных и идиопатических заболеваний.
Что означают результаты?
Обнаружение патологических признаков:
- признаки атипии и малигнизации – специфичный признак злокачественных новообразований;
- многоядерные клетки – специфичный признак гранулематозного воспаления (саркоидоза, туберкулеза);
- нейтрофилы – острое воспаление (инфекционный тиреоидит, артриты);
- акантолитические клетки – истинная пузырчатка;
- микроорганизмы (синовиальная жидкость) – N. gonorrhoeae, St. aureus – септический артрит;
- микроорганизмы (плевральная жидкость) – S. pneumoniae и др. – эмпиема плевры;
- микроорганизмы (спинномозговая жидкость) – S. pneumoniae, N. gonorrhoeae, E. coli и др. – бактериальный менингит.
Отсутствие патологических признаков:
- норма;
- материал неполноценный (значительная примесь крови, слизи, недостаточное количество клеток, толстый слой материала и пр.).
Что может влиять на результат?
- Размер, локализация и степень злокачественности опухоли.
- Наличие значительной примеси крови, слизи.
- При направлении на исследование пунктата или соскоба следует указать максимально полную дополнительную информацию, касающуюся течения заболевания у пациента.
- Результат цитологического исследования следует оценивать с учетом дополнительных клинических, инструментальных и лабораторных данных.
- Цитологическое исследование материала, полученного при оперативном вмешательстве
- Цитологическое исследование материала, полученного при эндоскопии (ФГДС, бронхоскопия, ларингоскопия, цистоскопия, ректороманоскопия, колоноскопия)
- Цитологическое исследование пунктатов, соскобов и выделений из молочной железы
Кто назначает исследование?
Онколог, хирург, пульмонолог, ревматолог, врач общей практики.
Литература
- Jhala NC, Jhala DN, Chhieng DC, Eloubeidi MA, Eltoum IA. Endoscopic ultrasound-guided fine-needle aspiration. A cytopathologist’s perspective. Am J Clin Pathol. 2003 Sep;120(3):351-67.
- Layfield LJ, Cibas ES, Gharib H, Mandel SJ. Thyroid aspiration cytology: current status. CA Cancer J Clin. 2009 Mar-Apr;59(2):99-110.
- Cibas ES, Ali SZ; NCI Thyroid FNA State of the Science Conference. The Bethesda System For Reporting Thyroid Cytopathology. Am J Clin Pathol. 2009 Nov;132(5):658-65.
- Hassell LA, Gillies EM, Dunn ST. Cytologic and molecular diagnosis of thyroid cancers: is it time for routine reflex testing? Cancer Cytopathol. 2012 Feb 25;120(1):7-17. doi: 10.1002/cncy.20186.
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed
Читайте также:


