Паразитарные кожные заболевания у детей

Заболевания кожи у ребёнка могут не вызывать сильного беспокойства, но они могут печально отразиться на общем состоянии всего организма.
Кожные болезни могут быть первыми симптомами в нарушении работы внутренних органов: пищеварения, кроветворения, нервной и эндокринных систем (детский эндокринолог в клинике Маркушка — консультации).
При самостоятельном лечении некоторых кожных заболеваний они могут распространяться по всей поверхности кожного покрова, перейти в тяжёлое, затяжное, хроническое состояние, быть заразными для окружающих детей.
Иногда зуд, жжение, высыпания бывают связаны с употреблением тех или иных продуктов питания или с приемом лекарств, с вдыханием некоторых запахов и пр.
Все перечисленные выше изменения могут быть как проявлениями заболеваний самой кожи, так и ее реакциями на внешние или внутренние, то есть идущие из организма, раздражающие воздействия.
Причину появления субъективных ощущений, сыпей и других изменений кожи должен определить детский врач-дерматолог, чтобы назначить соответствующее лечение.
Токсикодермии – это группа кожных заболеваний у детей, в основе возникновения которых лежит аллергическая реакция на внешние или внутренние факторы, проявляющаяся острым воспалением кожных покровов и слизистых оболочек у ребенка.
Аллергия представляет собой избыточный ответ иммунной системы организма на воздействие экзогенных аллергенов.
Аллергены: неинфекционной природы (пыльца растений, шерсть, лекарственные препараты, пищевые продукты), инфекционной природы (вирусы, бактерии, грибы).
В зависимости от пускового фактора токсикодермии имеют названия — лекарственная токсикодермия (аллергия), пищевая токсикодермия, аллергия и пр.
При легкой степени токсикодермии у ребенка появляются высыпания по типу крапивницы, сопровождающиеся незначительным зудом кожи. При более тяжелом течении токсикодермии у ребенка может нарушаться общее самочувствие, повыситься температура тела, а высыпания имеют вид эритемы, узелков, везикул, пузырей и сопровождаются интенсивным зудом. При крайне тяжелом течении токсикодермии на первый план выходят симптомы интоксикации, высокая лихорадка, тошнота, рвота, а высыпания носят генерализованный характер.
Кожные изменения при токсикодермии: крапивница (элементы без полости, возвышаются над уровнем кожи), пятнистая токсикодермия (изменение окраски кожи на ограниченном участке), сосудистые пятна (розеола, эритема; обычно яркого цвета, отечные с нечеткими границами, пузырьковые высыпания), геморрагический васкулит (появление геморрагических пятен — петехий, экхимозов и т.д.), эритродермия (истончение поверхностного слоя кожи, покраснение, экссудация с последующим образованием корочек), синдром Лайелла (летальность 40-50%, молниеносная форма токсикодермии, при которой возникает некроз и отторжение поверхностного слоя кожи; начинается с появления геморрагических пятен, которые растут по периферии и сливаются между собой; поражается вся кожа и слизистые, быстро присоединяется инфекция), узловатая эритема (болезненные островоспалительные узлы, слегка возвышающиеся над уровнем кожи, имеющие расплывчатые очертания); пустулезные токсикодермии (высыпания в виде гнойничков; обычно связаны с воздействием препаратов брома, йода, хлора, фтора и др.).
Токсическая (аллергическая) эритема, которая появляется еще в роддоме на 2-3-й день жизни в виде сыпи из пятен, узелков, волдырей, пузырьков. Сыпь, как правило, вскоре исчезает, но в течение нескольких дней возможны повторные подсыпания. Это состояние в большинстве случаев не требует лечения, но решить данный вопрос должен детский врач-дерматолог.
Диагностика токсикодермии. Для подтверждения роли подозреваемого аллергена используются диагностические пробы, в том числе кожные, провокационные пробы и диагностические иммунные тесты.
Лечение токсикодермии. Прерывание воздействия этиологического фактора (например, отмена лекарства и т.д.), удаление последствий воздействия антигена (восстановление состояния кожи, регуляция обмена веществ, коррекция сопутствующих заболеваний). Активная дезинтоксикационная терапия, диета, плазмаферез, и другие методы.
Гнойничковые заболевания кожи, которые вызываются стрептококками и стафилококками, обычно называют стрептодермиями и стафилодермиями и объединяют под общим названием пиодермии. Врожденного или приобретенного иммунитета против возбудителей пиодермии у ребенка нет. Особенности кожи детей облегчают попадание возбудителя заболевания в кожу или в ее придатки. У новорожденных стафилококки чаще всего проникают в незащищенные в этом возрасте протоки потовых желез, вызывая их воспаление. Способствует развитию пиодермии гиповитаминоз, особенно недостаток витаминов А, С и группы В, неправильный уход за ребенком — перегревание, редкая смена пеленок и др.
Заражение происходит контактным путем, пиодермии очень заразительны. Больные дети должны быть изолированы от своих сверстников, а взрослые с панарициями, фурункулами и другими гнойничковыми заболеваниями, вызываемыми стрепто- или стафилококками, не должны допускаться к контакту с детьми.
Гнойничковые заболевания кожи у новорожденных и детей грудного возраста. В периоде новорожденности наиболее частой формой стафилодермии является так называемый везикулопустулез, который проявляется в виде гнойничков величиной с булавочную головку, располагающихся в устьях выводных протоков потовых желез и окруженных нерезко выраженными воспалительными ободками. Гнойнички могут быть одиночными и множественными.
Редкой в настоящее время формой пиодермии, но весьма заразительной для новорожденных, является пиококковый пемфигоид (эпидемическая пузырчатка новорожденных). Это заболевание проявляется пузырями величиной с чечевицу или несколько больше на слабо покрасневшей или неизмененной коже.
У очень ослабленных новорожденных иногда развивается самая тяжелая форма стафилодермии периода новорожденных — так называемый эксфолиативный дерматит Риттера с покраснением и отслаиванием кожи, как это бывает при ожоге II степени. В таких случаях требуется срочное обращение к детскому врачу-дерматологу и лечение в больнице.
Гнойничковые заболевания кожи в раннем детском и подростковом возрасте. У детей раннего детского и более старшего возраста нередко встречается так называемое импетиго, которое представляет собой контагиозное заболевание, вызываемое стрепто- и стафилококками.
Стрептококковое импетиго у детей младшего возраста, как правило, возникает на лице, особенно часто вокруг рта. На колее появляются вялые пузыри с незначительным красноватым венчиком по краю. Они вскрываются быстро, на их месте образуются мокнущие участки, которые постепенно разрастаются, сливаются, покрываясь иногда тонкими полупросвечивающими корками. Но чаще в результате присоединения стафилококковой инфекции корки становятся рыхлыми, приобретая желтоватый оттенок.
В подростковом возрасте чаще встречаются фолликулиты и фурункулы, то есть заболевания, связанные с волосяными фолликулами.
Поверхностный фолликулит представляет собой небольшой гнойничок, который располагается у выхода волоса на поверхность кожи, то есть в устье волосяного фолликула. Гнойнички, одиночные или множественные, появляются чаще в результате расчесывания при зудящих кожных заболеваниях (экзема, чесотка и др.). У детей они встречаются преимущественно на волосистой части головы.
Иногда под гнойничком может развиваться фолликулярный абсцесс — небольшая полость, заполненная гноем, в связи с чем после подсыхания пустулы остаются болезненность и легкое уплотнение.
Фурункул представляет собой воспаление волосяного фолликула с формированием некротического (омертвевшего) стержня. Образующийся при этом гной выделяется на поверхность только после отторжения этого стержня.Неправильное лечение фурункула может приводить к распространению процесса и переходу его во флегмону. Особенно опасны и требуют срочного обращения к врачу фурункулы, расположенные на верхней губе и носу.
У маленьких детей заболевание может протекать более тяжело, с температурой и с более распространенными высыпаниями. У новорожденных, обычно заражающихся от матерей, вирус попадает в кровь и может привести к поражению мозга — энцефалиту.
Взрослые и дети с проявлениями герпеса не должны принимать участие в уходе за маленькими детьми
Герпетическая экзема. У больных атопическим дерматитом, или диффузным нейродермитом, при заражении вирусом герпеса может развиться герпетическая экзема. Через 3-6 дней после контакта с больным простым герпесом повышается температура тела (до 40 градусов), и вокруг предшествующих поражений кожи, а иногда и на других участках появляются пузырьки и пустулы с пупковидным вдавлением в центре. Позднее образуются кровянистые корки, а после разрешения процесса остаются мелкие рубчики. Заболевание сопровождается увеличением лимфатических узлов. В отдельных случаях болезнь протекает особенно тяжело и может иметь серьезные последствия. Поэтому больных детей, страдающих атопическим дерматитом, необходимо изолировать от больных с проявлениями простого герпеса.
Плоские, или юношеские, бородавки, слегка возвышающиеся над поверхностью кожи, нередко собираются в группы. Они имеют плоскую поверхность и величину от булавочной головки до чечевицы. Излюбленная локализация таких бородавок — тыльная поверхность кистей и лучезапястных суставов, а также кожа лица.
Подошвенные бородавки, отличающиеся резкой болезненностью, напоминают мозоли. Располагаются они чаще на местах наибольшего давления (передняя часть подошвенной поверхности ступни, пальцев и пятки). В центре бородавки имеются тонкие нитевидные, легко кровоточащие сосочки, нередко прикрытые роговыми массами. Заражение подошвенными бородавками может происходить в бассейне, при пользовании общими ваннами, а также при хождении босиком — на месте микротравм.
Паразитарные заболевания кожи – это целый ряд различных заболеваний кожи, часто сопровождающихся зудом.
Эти кожные болезни вызывают животные-паразиты, которые проникают вглубь кожи и проводят в ней полностью или частично свой жизненный цикл. Есть и другие паразиты (вши, блохи, клопы, комары, некоторые виды мух и др.), а также клещи, которые обитают снаружи. Некоторые клещи обитают на животных, птицах, растениях и помимо поражения кожи, вызывают массовые заболевания.
Паразиты выделяют продукты жизнедеятельности на поверхность или вглубь кожи ребенка. Эти вещества являются чужеродными и нередко вызывают аллергические реакции в виде высыпаний, сопровождающиеся сильным зудом. Длительное присутствие паразитов может сопровождаться развитием осложнений.
Чесотка – заразное заболевание, вызываемое чесоточным клещом. Оплодотворенная самка пробуравливает в верхних слоях эпидермиса чесоточный ход, где откладывает яйца. Заражение происходит при непосредственном тесном контакте больного со здоровыми или передается через общее постельное (наволочки, простыни, одеяло) и носильное белье, верхнюю одежду, перчатки.
Демодекоз – вызывается условно-патогенным клещом (демодексом). Для развития заболевания необходимо снижение иммунитета.
Педикулез – вызывается вшами, которые откладывают яйца в области волосистой части головы или в паху.
Из заболеваний, вызываемых заразными микроскопическими грибами, у детей в настоящее время наибольшее значение имеют микроспория и трихофития, при которых поражаются преимущественно гладкая кожа тела и кожа волосистой части головы.
Заболевания весьма заразны, особенно микроспория, при которой споры-семена гриба располагаются на поверхности волоса и поэтому легко разлетаются. Источником заражения трихофитией является человек, дети обычно заражаются от живущих вместе с ними взрослых, чаще — бабушек, страдающих хроническими, трудно выявляемыми формами грибкового заболевания. Микроспорией дети чаще заражаются от животных, особенно от бездомных кошек. Взрослые этим видом микроспории, как правило, не болеют.
Перхоть. Перхотью называют поражение волосистой части головы в виде мелких чешуек на невоспаленной коже. Покраснение может появляться в результате расчесов, если перхоть сопровождается зудом.
Считается, что перхоть является заразным грибковым заболеванием и передается в основном через предметы ухода за волосами — расчески, головные щетки, а также через шапки и т. д. Однако грибок-возбудитель перхоти способен вызывать поражение кожи на голове только в особых, благоприятных для него условиях (пониженное питание организма, недостаток витаминов группы В, хронические болезни, особенно пищеварительного тракта, переутомление, нервно-психические расстройства).
К появлению перхоти, кроме того, предрасполагает снижение стерилизующих свойств кожного сала и уменьшение кислотности поверхности кожи.
Детская экзема и диффузный нейродермит представляют собой, в большинстве случаев, разные стадии развития одной и той же болезни, которую в настоящее время чаще называют атопическим дерматитом (или атопическим дерматозом). Заболевание рецидивирующее, с возможными обострениями.
Атопический дерматит в настоящее время относят к болезням с наследственным предрасположением, но его проявлению может предшествовать диетическое нарушение или какое-либо раздражение, превышающее свойственный больным, страдающим этим заболеванием, низкий порог чувствительности.
Атопический дерматит часто сочетается с другими аллергическими заболеваниями. Все это следует рассматривать как проявления единого процесса.
Заболевание может быть семейным, встречающимся в нескольких поколениях, и относится к заболеваниям с наследственной предрасположенностью.
Факторами, способствующими началу заболевания, могут служить нервный стресс, нарушения обмена, перенесенные заболевания и пр. Дети, больные псориазом должны находиться под наблюдением детского дерматолога с целью выбора метода лечения и коррекции его в зависимости от стадии развития заболевания, а также профилактических мероприятий.
У детей грудного возраста может встречаться папулоэрозивная стрептодермия, которую иногда называют пеленочным дерматитом (ее появлению способствует загрязнение кожи мочой и калом при недостаточно частой смене пеленок). На коже ягодиц и прилегающих участков бедер появляются вялые пузыри, после вскрытия которых остается влажная поверхность с обрывками эпидермиса по краю, с постепенным расширением по периферии, сопровождающимся приподниманием и уплотнением дна бывших пузырей.
Кожные заболевания разной этиологии у детей встречаются чаще, чем у взрослых в силу незрелости иммунитета. Причиной многих болезней кожи является аллергическая реакция, в других случаях – грибки, бактерии и вирусы. Также проблемы с кожей могут свидетельствовать о патологиях внутренних органов. Важно вовремя диагностировать заболевание и начать адекватное лечение. Фото и описание симптомов в статье поможет определить вид дерматита, но точное заключение делает только врач.
Атопический дерматит

Атопический дерматит – хронический воспалительный процесс кожи, спровоцированный генетической предрасположенностью. От него зачастую страдают грудные дети до 1 года (реже до 12 лет), в роду которых уже встречались подобные проблемы.
Симптомы атопического дерматита:
- сухость, шелушение и гиперемия кожи;
- пятна сыпи на лице, шее, сгибах конечностей;
- периодические обострения и угасания симптомов.
Кроме генетики на развитие атопического дерматита влияют:
- чувствительная к внешним факторам кожа;
- патологии нервной системы;
- инфекционные заболевания кожного покрова;
- контакт ребёнка с табачным дымом;
- неблагоприятная экологическая обстановка;
- употребление еды с вредными добавками (вкусовые усилители, красители и т.д.);
- неправильный уход за детской кожей.
Пеленочный дерматит

Пеленочный дерматит – воспаление кожного покрова вследствие продолжительного контакта с мокрыми пеленками (подгузниками). Большинство родителей сталкиваются с такой проблемой, которая легко устраняется частым купанием, проветриванием кожи, сменой подгузников и специальными кремами.
Симптомы пеленочного дерматита:
- красная воспаленная кожа промежности и ягодиц;
- сыпь, шелушение и пузырьки;
- в тяжелых случаях трещины, раны и гнойные воспаления.
Основная причина раздражения кожи в продолжительном воздействии на нее мочи и кала ребенка. Повышенная влажность и температура внутри подгузника (пеленки) дает толчок к развитию грибковых инфекций. Именно грибки Candida в большинстве случаев вызывают этот детский недуг.
Без изменения в уходе за малышом может возникнуть вторичное заражение инфекцией, которая лечится специальными мазями и даже антибиотиками.
Потница

Потница – дерматит на фоне повышенного потоотделения, зачастую возникающий у детей в жаркую погоду.
Выделяют три вида потницы:
- Кристаллическая потница – болезнь новорожденных, при которой на коже заметны перламутровые пузырьки не боле 2 мм. Локализация: шея, лицо и верхняя часть туловища. Иногда сыпь сливается в сплошные островки, которые шелушиться.
- Красная потница – сыпь в виде белых пузырьков с покраснением кожи вокругъ. Пузырьки не сливаются, вызывают зуд и неприятные ощущения при касании. Локализация: в складках у потовых желез. Проходит за пару недель.
- Глубокая потница – сыпь розоватого или бежевого цвета. Локализация: шея, лицо, туловище, руки и ноги. Проходит очень быстро.
Причины потницы в усиленном кровообращении и перегревании, когда потовые железы не справляются и закупориваются клетками эпидермиса. Потница частый спутник малышей во время температуры.
- синтетическая и чрезмерно теплая одежда;
- ношение подгузников летом;
- жарка и влажная окружающая среда;
- отсутствие своевременной гигиены и воздушных ванн;
- жирные детские крема и лосьоны, не дающие коже дышать.
Крапивница

Крапивница – это вид кожного заболевания аллергического характера. Возникает в ответ на непосредственный контакт с аллергеном. Название не случайно – проявления дерматита очень напоминают ожог крапивой.
- на коже появляются розовые волдыри с четкими границами;
- сыпь зудит и сильно чешется;
- волдыри могут сливаться в большие очаги;
- локализация: лицо, шея, руки, запястья, ноги, спина, ягодицы, складки тела;
- иногда сопровождается температурой и даже расстройствами пищеварительного тракта.
Для этого вида кожного заболевания характерна скоротечность – сыпь внезапно возникает и может исчезнуть за несколько часов или сутки.
Причины возникновения крапивницы:
- гиперчувствительная кожа;
- употребление потенциальных аллергенов (шоколад, цитрусы, мед, клубника и т.д.);
- контакт с аллергенами в воздухе (пыльца цветов, пыль, шерсть животного);
- прием медикаментов, особенно антибиотиков;
- укусы насекомых;
- инфекционные заболевания (вирусные, бактериальные) ;
- влияние УФ-лучей.

Младенческие угри (акне) встречаются у детей первых 6-ти месяцев жизни по причине гормональных перемен и закупорки протоков сальных желез. При этом щеки и подбородок покрываются светлыми пузырьками с небольшим покраснением.
Детская угревая сыпь проходит самостоятельно без лечения. Главное, правильно ухаживать за воспаленной кожей, иначе существует риск вторичного инфицирования.
Фурункулы

Фурункулы – единичные воспаления кожи с содержанием светло-желтого гноя, вызванные стафилококками. При их обнаружении нужно обязательно показать ребенка врачу во избежание осложнений.
Симптомы и стадии фурункула:
- появление твердого болезненного бугорка с гноем и покраснением вокруг;
- вскрытие и выход стержня с гноем;
- затягивание ранки.
У детей на фоне фурункулеза могут воспаляться близлежащие лимфатические узлы.
Причины появления фурункулов:
- внутренние: слабый иммунитет или иммунодефицит, патологии эндокринной и нервной системы и др.;
- внешние: трение кожи в тесной одежде, редкое купание, механическое повреждение кожного покрова и т.д.
Карбункул

Карбункул – это соединение воедино нескольких фурункулов, что гораздо опаснее. Лечение подобных кожных заболеваний у детей проводиться только под наблюдением врача во избежание тяжелых осложнений.
- образование крупного нарыва;
- повышение температуры;
- бледность кожных покровов и слабость;
- лимфаденит.
Псориаз

Псориаз – хроническое заболевание кожи неинфекционной этиологии, которое может появиться уже на первых месяцах жизни. Клетки кожи делятся слишком быстро, образуя характерные бляшки с шелушением.
В 15% случаев детских кожных заболеваний ставят диагноз псориаз.
- появление зудящих, слегка возвышающихся над уровнем кожи, участков шелушения;
- иногда наблюдается гиперемия;
- кожа в месте поражения может мокнуть, образовывать язвочки.
Лечение псориаза специфическое и сложное, поэтому нужен постоянный контроль врача.
Себорея

Часто на голове у ребенка образуются желтые чешуйчатые корочки, которых не нужно пугаться. Детская себорея неопасное заболевание и при адекватном лечении проходит быстро. Порой корочки встречаются и на лице, шее и груди.
Ветрянка

Ветрянка или ветряная оспа – инфекционное заболевание кожи, вызванное вирусом Varicella-zoster. Обычно заболевают дети старше полугода, поскольку до этого действует материнский иммунитет. Считается, что чем младше ребенок, тем легче он переносит ветрянку.
- появление по всему телу пузырьков с прозрачной жидкостью;
- зуд и желание чесаться;
- повышенная температура тела.
В дальнейшем, ребенок, который переболел ветрянкой, сталкивается с другим неприятным кожным заболеванием – опоясывающий лишай.
Лишай

Лишай – это группа инфекционных кожных заболеваний у детей вирусной и грибковой природы. Лишай чрезвычайно заразен и требует карантинных мер.
Симптомы лишая зависят от конкретного вида этого заболевания:
- Стригущий лишай вызывается микроскопическими грибками. Кожа покрывается пятнами с красной окантовкой и шелушением. При поражении волосистой части головы волоски обламываются чуть выше уровня кожи, словно состриженные;
- Розовый лишай (этиология неясна). На коже появляются овальные розовые пятна с шелушением по центру, напоминающие медальон.
- Опоясывающий лишай – это рецидив вируса Герпес-зостер. По ходу нервных окончаний (на лице, верхней части туловища и конечностях) образуется группа пузырьков. Болезнь сопровождается симптомами ОРВИ (слабость, температура и т.д.).
- Разноцветный или отрубевидный лишай вызван липофильным дрожжевым грибком. Кожа покрывается пятнами от кремового до бурого цветов, которые не загорают.
- Простой белый лишай встречается очень часто и выглядит как обесцвеченные пятна на коже. Этиология не ясна (вероятно, грибок), лечения не требует.
- Красный плоский лишай – редкое заболевание неопределенной природы. Сыпь с восковым блеском красного цвета.
- контакт с больной кошкой, собакой и человеком;
- использование чужих личных вещей (расческа, игрушки и т.д.)
- повреждения кожи (царапины, ранки);
- хронические кожные заболевания;
- снижение иммунитета после перенесенных ОРВИ;
- эндокринные нарушения и т.д.
Краснуха

Краснуха – болезнь вирусной природы, которая обычно встречается у детей до 2-х лет. Начинается с температуры и розовой сыпи по всему телу, которая через день исчезает. Похожа по симптоматике коревая краснуха, но сыпь бледнеет через 3 дня.
Импетиго

Импетиго имеет бактериальную природу и проявляется в виде вялых пузырьков с прозрачным экссудатом. Локализируется в местах механического повреждения кожи (царапины, ссадины, расчесанные места и т.д.), часто на ягодицах и под носом. Лечение может включать оральное применение антибиотиков и специальных мазей.
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний весьма разнообразны – проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке дать представление о многообразии и структуре заболеваний такого сложного и самого большого органа человека, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы попытаемся систематизировали все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками, псевдомонадами и другие;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями – туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают 6 инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов);
- Скарлатина (бета-гемолитический стрептококк группы А);
- Краснуха (тогавирус);
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3,4 типов), энтеровирусы Коксаки и ECHO;
- Инфекционная эритема (парвовирус В19);
- Детская розеола - внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6,7 типов).
Дифференциация указанных, так называемых, первичных экзантем – тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждениях – представлена ниже в двух таблицах, где по картине сыпи можно предварительно склониться к тому или иному диагнозу заболевания:
Таблица 1. Клиническая картина инфекционных болезней с сыпью
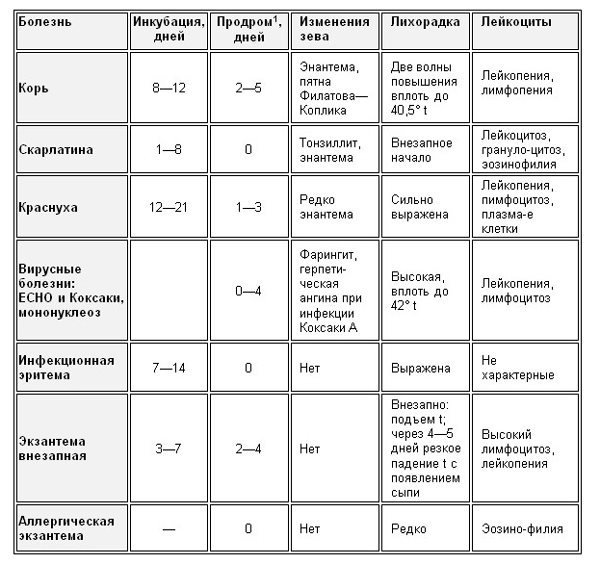
Примечание:
1 Продром – период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация
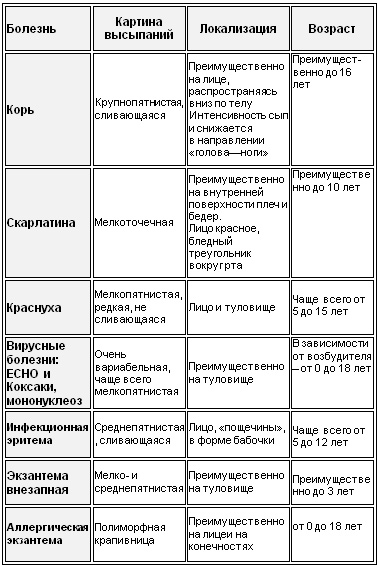
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами – сыпью – все же она может проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с разными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и т.д.) они присутствуют обязательно и выражено, при других (краснуха, мононуклеоз и др.) – проявляются не всегда.
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду – в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи – ссадины, царапины, микротравмы, трещины – и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита , гнойничкового воспаления волосяной воронки или всего фолликула;
- Фурункулеза , локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер;
- Карбункулеза , багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов, с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней;
- Гидраденита , гнойного воспаления потовых желез, часто в подмышечных впадинах;
- Импетиго , поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей;
- Сухой стрептодермии , поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног, и оставляющих после себя временную депигментацию кожи;
- Эктимы , глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей помимо специфической антибактериальной терапии почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы: стафилодермии, стрептодермии и стрептостафилодермии – в зависимости от возбудителя, которые в свою очередь подразделяются на поверхностные и глубокие формы.
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации – например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы , где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Рityrosporum orbicularis. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи: размером с ладонь;
- Дерматофитии , в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schonleinii);
- Кандидоз , вызывается дрожжеподобными грибками Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела;
- Глубокие микозы , в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) – в России встречаются достаточно редко, но с учетом открытости границ и любви соотечественников к путешествиям, эти виды микозов имеют тенденцию к учащению;
- Псевдомикозы , в виде эритразмы (Corynebacterium minutissum) или актиномикоза (Actinomyces israeli), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не вызывают поражения центральной нервной системы:
- Простой герпес , вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39-40 o С и высыпанием пузырьков в пораженных местах кожи;
- Бородавки , которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже – подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда – требуется соответствующее квалифицированное лечение у дерматолога. В любом случае: заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов, это
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами;
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения;
- Кожные высыпания у детей на фоне изменений нервной системы;
- Болезни сальных и потовых желез у детей;
- Гипо- и гипервитаминозы;
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и др.);
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Поражения кожи детей паразитарного характера
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие, регулярно действующие крупные социальные группы.
Приведем некоторые заболевания в порядке частоты заболеваемости:
Лечение указанных видов поражений кожи паразитарного специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность,
- инфекционные заболевания,
- патологически стерильные условия быта или разведение грязи и сырости в квартире,
- неправильное питание с множеством искусственных добавок,
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и пр.,
- постоянный радио- и электромагнитный фон: сотовые телефоны, бытовая электроника, высоковольтные линии и пр.,
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей:
- Контактный дерматит , бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и пр.) и биологической природы (фотодерматит, когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств;
- Атопический дерматит (АД) , сегодня проявление симптомов этого заболевания в возрастной период до 7 лет составляет 80%, конечно, это не означает, что 4 из 5 детей больны им в хронической форме. Наследственность играет в этом заболевании решающую роль: при обоюдном здоровье родителей – риск болезни ребенка составляет 20%, если этим заболеванием страдает один из родителей – до 50%, если оба – до 80%. В дерматологии выделяется три фазы развития заболевания: младенческая – до 3 лет, детская – до 7 лет, взрослая – от 8 лет. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АД очень длительное;
- Токсидермия , ее отличием от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница , характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке, ее причинами могут выступать природные раздражители (растения, насекомые), а так же холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла , тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема , хроническое рецидивирующее заболевание сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Неинфекционным заболеваниям кожи, как правило, характерно несколько разных причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре:
- Себорея , или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а так же при неправильном питании, гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale;
- Угри обыкновенные , или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов;
- Потница , возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом, безобидное заболевание, вылечиваемое устранением дефектов гигиены при помощи марганцовки, талька с цинком, настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз , в отличие от потницы не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (туберкулез, ревматизм и т.д.), плоскостопия и пр., и обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.

Читайте также:


