Эхинококкоз гистология практикум описание
- ЖАНРЫ 360
- АВТОРЫ 258 721
- КНИГИ 594 486
- СЕРИИ 22 255
- ПОЛЬЗОВАТЕЛИ 556 165
Четвертое издание учебника (третье вышло в 1993 г. ) состоит из двух частей — общей и частной патологической анатомии. Во всех разделах учебника приведены материалы, полученные с помощью современных методов морфологического исследования. В первой части описаны общепатологические процессы, а также представлены данные о патологии клетки, шоке, склерозе. Во второй части рассмотрена патологическая анатомия болезней, изложенная по нозологическому принципу.
Анатолий Иванович Струков, Виктор Викторович Серов
Общая патологическая анатомия
Патология клеточного ядра
Структура и размеры ядер
Форма ядер и их количество
Структура и размеры ядрышек
Хромосомные аберрации и хромосомные болезни
Изменения мембран и патология клетки
Изменения клеточных мембран.
Нарушения мембранного транспорта.
Изменения проницаемости мембран.
Изменения гранулярной эндоплазматической сети и рибосом
Изменения агранулярной эндоплазматической сети
Эндоплазматическая сеть и система оксигеназ со смешанной функцией
Пластинчатый комплекс (комплекс Гольджи), секреторные гранулы и вакуоли
Изменения структуры, размеров, формы и числа митохондрий
Изменения крист митохондрий
Митохондриальный транспорт кальция и повреждение клетки
Дестабилизация мембран лизосом и патология клетки
Нарушения функций лизосом и наследственные болезни
Лизосомы и липопигменты
Изменения числа и структуры микротелец, их нуклеоидов и матрикса
Цитоскелет и патология клетки
Клеточная рецепция и патология клетки
Нарушение проницаемости плазматической мембраны и состояние клетки
Изменения плазмолеммы при нарушении ее проницаемости.
Изменения клетки при повреждении плазмолеммы.
Патология клеточных стыков
Изменение межклеточной адгезии.
Нарушения межмембранных связей клеток тканевых барьеров.
Структурные изменения клеточных стыков.
Паренхиматозные белковые дистрофии (диспротеинозы)
Паренхиматозные жировые дистрофии (дислипидозы)
Паренхиматозные углеводные дистрофии
Углеводные дистрофии, связанные с нарушением обмена гликогена
Углеводные дистрофии, связанные с нарушением обмена гликопротеидов
Стромально-сосудистные белковые дистрофии
Фибриноидное набухание (фибриноид)
Гиалиноз собственно соединительной ткани.
Наследственный (генетический, семейный) амилоидоз.
Морфо- и патогенез амилоидоза.
Стромально-сосудистые липидные дистрофии (дислипидозы)
Нарушения обмена нейтральных жиров
Нарушения обмена холестерина и его эфиров
Стромально-сосудистые углеводные дистрофии
Нарушения обмена хромопротеидов (эндогенные пигментации)
Нарушения обмена гемоглобиногенных пигментов
Нарушения обмена протеиногенных (тирозиногенных) пигментов
Нарушения обмена липидогенных пигментов (липопигментов)
Нарушения обмена нуклеопротеидов
Нарушения минерального обмена (минеральные дистрофии)
Нарушения обмена кальция
Нарушения обмена меди
Нарушения обмена калия
Нарушения обмена железа
Смерть, признаки смерти, посмертные изменения
Нарушения кровообращения и лимфообращения
Общее венозное полнокровие
Местное венозное полнокровие
Нарушения содержания тканевой жидкости
Увеличение содержания тканевой жидкости.
Уменьшение содержания тканевой жидкости.
Морфология и патогенез воспаления
Терминология и классификация воспаления
Морфологические формы воспаления
Катаральное воспаление (от греч. katarrheo – стекаю), или катар.
Пролиферативное (продуктивное) воспаление
Межуточное (интерстициальное) воспаление.
Морфология нарушений иммуногенеза
Изменения вилочковой железы (тимуса), возникающие при нарушениях иммуногенеза
Аутоиммунизация и аутоиммунные болезни
Первичные иммунодефицитные синдромы
Вторичные иммунодефицитные синдромы
Регуляция регенераторного процесса.
Регенерация отдельных тканей и органов
Процессы приспособления (адаптации) и компенсации
Строение опухоли, особенности опухолевой клетки
Доброкачественные и злокачественные опухоли
Иммунная реакция организма на опухоль
Этиология опухолей (каузальный генез)
Классификация и морфология опухолей
Эпителиальные опухоли без специфической локализации
Опухоли экзо- и эндокринных желез, а также эпителиальных покровов
Опухоли эндокринных желез
Вилочковая железа (тимус)
Опухоли меланинобразующей ткани
Опухоли нервной системы и оболочек мозга
Эпендимальные опухоли и опухоли хориоидного эпителия
Низкодифференцированные и эмбриональные опухоли
Опухоли вегетативной нервной системы
Опухоли периферической нервной системы
Опухоли системы крови
Частная патологическая анатомия
Болезни системы крови
Анемии вследствие кровопотери (постгеморрагические)
Анемии вследствие нарушения кровообразования
Гипо- и апластические анемии.
Анемии вследствие повышенного кроворазрушения (гемолитические анемии)
Опухоли системы крови, или гемобластозы
Острый недифференцированный лейкоз.
Острый миелоблаетный лейкоз (острый миелолейкоз).
Острый промиелоцитарный лейкоз
Острый лимфобластный лейкоз.
Острый плазмобластный лейкоз.
Острый монобластный (миеломонобластный) лейкоз.
Эхинококкоз. Заболевание, развивающееся в связи с внедрением и ростом в различных органах личинки ленточного глиста - эхинококка. Первичным хозяином его являются собаки, волки, шакалы, лисы и др. Паразит,
который живет у них в тонкой кишке, состоит из головки, шейки и члеников - самый задний и крупный, четвертый, является зрелым. Такой зрелый членик, отделившись от червя, выбрасывает яйца, которые с фекалиями выделяются наружу. Чаще собака, являясь носителем гельминта (глист), служит источником загрязнения яйцами эхинококка пастбищ, водоемов, помещений для животных и жилищ человека. С момента проглатывания членика или его яиц (т.н. онкосферы) начинается период развития личинки паразита.
Пищеварительные соки помогают зародышу освободиться от оболочек и с помощью своих крючьев проникает в слизистую оболочку желудочно-кишечного тракта. Далее, с током крови или лимфы, разносится по органам (печень, легкие, почки, мышцы) и, уже осев в их тканях, превращается в личинку. К концу 2 недели она принимает пузырчатую структуру.
Через 5 мес. образовавшийся пузырек имеет в диаметре 5 мм. В дальнейшем пузырек растет медленно, годами, и постепенно, спустя 20-25 лет, достигает больших размеров, емкостью 10 л и более: соединительнотканная капсула со стенками из хитина. Полость этой кисты наполнена слегка желтоватой жидкостью нейтральной реакции, содержащей хлорид натрия, виноградный сахар, тирозин, янтарную кислоту, альбумин и др. Хитиновая оболочка состоит их двух слоев: наружного плотного (кутикулярного) толщиной до 0,5 см и внутреннего (герминативного) зародышевого, из которого образуются в большом количестве, иногда до 1000, дочерние пузыри.
Патологоанатомические изменения в организме человека связаны с механическим давлением на органы растущей кисты. Продукты жизнедеятельности паразита раздражают окружающие ткани, вызывая их хроническое воспаление. Симптомы и течение. Различают четыре стадии эхинококкоза: первая - латентная, с момента инвазии онкосферы (проникновение в организм) до появления субъективных признаков; вторая - слабовыраженные, преимущественно субъективные расстройства; третья - резко выраженные объективные симптомы и четвертая - осложнения. Длительность течения стадий, учитывая медленный рост эхинококковой кисты, установить трудно. Можно только отметить, что быстрота нарастания симптомов связана с локализацией эхинококка. Так, например, киста, развивающаяся в периферических отделах паренхимы печени, долгие годы может не давать никаких ощущений, если же она развивается вблизи ворот печени, то, сдавливая печеночные ходы, довольно быстро вызывает обтурационную желтуху, а сдавливая воротную вену, приводит к развитию асцита. Клинические проявления при начальных стадиях заболевания обычно скудны, они выявляются, когда киста достигает значительных размеров или в связи со своим расположением сдавит важный орган и приведет к нарушению его функции.
Эхинококковая киста внутренних органов (печень, почки, селезенка и др.) обычно распознается, когда прощупывается тугоэластическая опухоль, а поражение легких, костей определяется на рентгеновских снимках в виде кистозных образований. Важными общими симптомами эхинококкоза являются периодически развивающиеся признаки аллергической реакции (крапивница и др.), что обычно связано с всасыванием эхинококковой жидкости при надрывах оболочки кисты или в результате операции. Для эхинококкоза, как, впрочем, и для других глистных заболеваний, характерна эозинофилия, достигающая 10-25 %.
Специфической лабораторной реакцией считается реакция Касони, которая при эхинококке бывает положительной в 89-90 % случаев. Техника производства реакции Касони следующая: 0,2 мл стерильной эхинококковой жидкости вводят внутрикожно. При положительной реакции на месте введения жидкости появляется покраснение, а далее сплошная интенсивная краснота (кожная анафилаксия). Опасными осложнениями эхинококковой кисты являются нагноение или разрыв ее с обсеменением брюшной, плевральной или какой-либо другой полости.Распознавание. Диагностика эхинококкоза нередко представляет значительные трудности. За последние годы в дополнение к общеклиническим методам исследования стали шире применять контрастные методы, например, трансумбиликальную портогепатографию, селективную ангиографию чревной артерии, сканирование с помощью радиоактивных изотопов, которые помогают поставить диагноз эхинококкоза печени, компьютерную томографию. Лечение. Извлечение эхинококка возможно только оперативным путем. Существует несколько методов операции:
радикальная эхинококкэктомия, т.е. полное удаление эхинококковой кисты вместе с ее фиброзной оболочкой,
вскрытие кисты с удалением жидкости, всех дочерних пузырей и хитиновой оболочки с протиранием образовавшейся полости дезинфицирующим раствором формалина и тампонированием, дренированием или зашиванием ее наглухо. При вскрытии эхинококковой кисты особое внимание обращают на изоляцию полостей тела и тканей от эхинококковой жидкости, так как ее попадание в полости (брюшную, грудную и др.) или на стенки раны может привести к обсеменению.
Профилактика. Определяется правильной организацией санитарного контроля на бойнях. Исключение возможности использования пораженных эхинококком органов животных или скармливания их собакам. Важное значение имеет также ветеринарный надзор за собаками, особенно за домашними, а при содержании и общении с ними строжайшее соблюдение правил личной гигиены.
Эхинококкоз (от греч. echinos - еж, kokkos - зерно) - гельминтоз из группы цестодозов, характеризующийся образованием эхинококковых кист в различных органах.
Этиология, эпидемиология и патогенез . Наибольшее значение в патологии человека и животных имеют Echinococcus granulosus, вызывающий гидатидозную форму эхинококкоза, и Echinococcus multilocularis, вызывающий альвеолярную форму эхинококкоза, или альвеококкоз. Гидатидозныи эхинококкоз встречается чаще, чем альвеококкоз.
В развитии гидатидозного эхинококкоза у человека большая роль принадлежит облигатному хозяину половозрелого ленточного червя: в природе - плотоядным животным (волки, шакалы и др.), в культурных очагах - собаке. У них паразит обитает в кишечнике. Личинка альвеококка, отличающаяся от личинки гидатидозного эхинококка, обнаруживается у грызунов и человека. Охота и скотоводство на пастбищах, загрязненных фекалиями зараженных хищников, приводят к заражению скота (коровы, олени и др.), поедающего загрязненную траву, и собак, которым скармливают внутренности убитых диких животных. Это обусловливает появление смешанных очагов инвазии. Заражение человека происходит в очагах инвазии при тесном контакте с зараженными собаками, при разделке туш пораженных животных, пользовании загрязненными природными водоисточниками. Следует подчеркнуть, что альвеококкоз характеризуется определенной географической патологией. В нашей стране он чаще наблюдается в Якутии, Казахстане. Очаги альвеококкоза встречаются также в некоторых странах Европы.
Патологическая анатомия. При гидатидозном эхинококкозе в органах появляются пузыри (или один пузырь) той или иной величины (от ореха до головы взрослого человека). Они имеют беловатую слоистую хитиновую оболочку и заполнены прозрачной бесцветной жидкостью. В жидкости белок отсутствует, но содержится янтарная кислота. Из внутреннего герминативного слоя оболочки пузыря возникают дочерние пузыри со сколексами. Эти дочерние пузыри заполняют камеру материнского пузыря (однокамерный эхинококк). Ткань органа, в котором развивается однокамерный эхинококк, подвергается атрофии. На границе с эхинококком разрастается соединительная ткань, образуя вокруг пузыря капсулу. В капсуле обнаруживаются сосуды с утолщенными стенками и очаги клеточной инфильтрации с примесью эозинофилов. В участках капсулы, прилегающей непосредственно к хитиновой оболочке, появляются гигантские клетки инородных тел, фагоцитирующие элементы этой оболочки. Чаще эхинококковый пузырь обнаруживается впечен и, легких, почках, реже - в других органах.
При альвеококкозе онкосферы дают начало развитию сразу нескольких пузырей,, причем вокруг них появляются очаги некроза. В пузырях альвеококкоза образуются выросты цитоплазмы, и рост пузырей происходит путем почкования наружу, а не внутрь материнского пузыря, как это имеет место при однокамерном эхинококке. В результате этого при альвеококкозе образуются все новые и новые пузыри, проникающие в ткань, что ведет к ее разрушению. Поэтому альвеококк называют также многокамерным эхинококком. Следовательно, рост альвеококка имеет инфильтрирующий характер и подобен росту злокачественного новообразования. Выделяющиеся из пузырьков токсические вещества вызывают в окружающих тканях некроз и продуктивную реакцию. В грануляционной ткани много эозинофилов и гигантских клеток инородных тел, фагоцитирующих оболочки погибших пузырьков.
Первично альвеококк чаще встречается в печени: реже - в других органах. В печени он занимает целую долю, очень плотен (плотность доски), на разрезе имеет пористый вид с прослойками плотной соединительной ткани. В центре узла иногда образуется полость распада. Альвеококк склонен к гематогенному и лимфогенному метастазированию. Гематогенные метастазы альвеококка при первичной локализации его в печени появляются в легких, затем в органах большого круга кровообращения - почках, головном мозге, сердце и др. В связи с этим клинически альвеококк ведет себя как злокачественная опухоль.
Осложнения . При эхинококкозе осложнения чаще связаны с ростом пузыря в печени или метастазами альвеококка. Возможно развитие амилоидоза.
Ключевые слова: эхинококкоз печени, морфогенез, кутикулярная оболочка
Для Армении гидатидозный эхинококкоз является краевой патологией. В нашей республике диагностика и лечение при эхинококкозе осуществляются по обращаемости, чем обусловлен высокий процент осложнений. Поздняя диагностика и запоздалая госпитализация, естественно, оказывают прямое влияние на исход оперативного лечения.
Известно, что гидатидные кисты могут иметь различное макроскопическое строение, что, очевидно, характеризует стадию развития паразита (фазу жизнедеятельности).
Роль учета макроскопической характеристики эхинококковой кисты в установлении оптимального оперативного вмешательства, обеспечивающего радикальность лечения, рассмотрена в работах М.Ю. Гилевич и соавт. [2].
Дифференцированный подход к паразитной кисте в зависимости от стадии развития паразита имеет важное значение в уточнении оптимальных показаний к различным видам операций, предоперационном прогнозировании сложности предстоящей операции и в проведении по показаниям противорецидивных мероприятий [4]. Однако в многочисленных публикациях практически не учитываются морфологические особенности эхинококковой кисты, что во многом объясняет значительные расхождения в результатах диагностики и лечения патологии у разных исследователей и не способствует решению имеющихся проблем.
Материал и методы. С целью уточнения морфогенеза эхинококковой кисты нами изучены интраоперационные находки 60 больных эхинококкозом печени в возрасте от 16 до 77 лет (23 мужчин, 37 женщин). Всего изучено состояние 83 кист: до 5см (15,7%); до 10см (50,6%); до 15см (24,1) и более 15 см (9,6%). У 42 пациентов имелась одна киста, у 18 – множество.
Ориентировочно о возрасте кисты судили по сумме ряда данных: результаты предшествующих обследований по поводу других заболеваний, характер и время появления клинических симптомов, размеры и число кист, данные о длительности проживания в эндемичном очаге, наличие и характер контакта с источником инвазии.
В большинстве случаев проводилась микроскопия содержимого кисты для выявления зародышевых элементов и оценки их жизнеспособности.
Результаты и обсуждение. В связи с важностью кутикулярной оболочки в жизнеобеспечении эхинококковой кисты, а также барьерной ролью ее для зародышевых элементов, что имеет клиническое значение, считаем более оправданным классифицировать кисты в зависимости от целостности материнской кутикулярной оболочки. Кроме того, как показали клинические наблюдения, изменения в материнской кутикулярной оболочке в фиброзной капсуле носят содружественный характер.
В первую группу вошли кисты (26) с целостной, без признаков лизиса, материнской кутикулярной оболочкой. Неизмененная хитиновая оболочка имеет молочно-белый цвет, а при небольшой толщине – полупрозрачная. Фиброзная капсула кист с целостной кутикулярной оболочкой практически всегда мягкая, неутолщенная и некальцинированная. Число дочерних кист – от нескольких до множества либо отсутствуют.
Во вторую группу вошли кисты (24) с признаками частичного или полного распада материнской хитиновой оболочки. Кисты содержат продукты распада материнской кутикулярной оболочки в виде желеобразной массы и фрагментов распадающегося хитина, имеющего цвет от серовато-желтого до бурого, а также некоторый объем мутноватой жидкости. Фиброзная капсула кист с распадшейся материнской кутикулярной оболочкой утолщена, уплотнена, имеются кальцинаты. Перикистозная ткань печени напоминает цирротическую. Дочерние кисты либо отсутствуют, либо число их колеблется от нескольких до множества (некоторые на разных этапах разрушения). При микроскопии эхинококковой жидкости кист 1-й и 2-й групп вместе со свободными протосколексами выявляются их объединения – выводковые капсулы (эхинококковый песок).
В третью группу вошли кисты (33) с нагноением и прорывом. При нагноении в кисте наряду с гноем могут быть дочерние кисты и распадающиеся обрывки хитина. Число дочерних кист, их состояние, степень лизиса фрагментов хитина и изменения в фиброзной капсуле значительно варьируют. Практически не наблюдались нагноившиеся кисты, у которых имелась бы целая, неизменная материнская хитиновая оболочка.
При прорыве кисты по изменениям в фиброзной капсуле и материнской оболочке, а также в зависимости от характера содержимого кисты, состоянию и количеству дочерних элементов их можно отнести к кистам либо 1-й, либо 2-й группы.
При нагноении и прорыве в содержимом материнской кисты, содержимом дочерних кист, взятых из кисты, брюшной полости, желчных путей, жизнеспособные протосколексы были в достаточном количестве.
Развитие материнской эхинококковой кисты может осложниться на любом этапе в связи с влиянием внешних факторов, о чем свидетельствует близость морфологической картины к той или иной фазе жизнедеятельности. Зародышевые элементы проникают в фиброзную капсулу и перикистозную ткань и могут дать начало другой кисте. Такие кисты-сателлиты располагаются в пределах перикистозной ткани.
Ряд серьезных осложнений, возникающих вследствие сдавления кистой соседних трубчатых структур (желчные пути, вены), развиваются не сопровождаясь дополнительными изменениями в жизнедеятельности кисты. При развитии других осложнений происходящие изменения в кисте лишь ускоряются.
Так, при нагноении герминативная оболочка подвергается гнойному расплавлению, позже эти процессы распространяются и на дочерние кисты.
Гибель материнской герминативной оболочки, лизис и фрагментация хитиновой оболочки возможно развитие кист-сателлитов
Нагноение и прорыв кисты
Материнская хитиновая оболочка без признаков лизиса, герминативная оболочка функционирует
ЭХИНОКОККОЗ ГИДАТИДОЗНЫЙ (ОДНОКАМЕРНЫЙ)
(ECHINOCOCCUS HYDATIDOSUS SEU UNILOCULARIS)
Эхинококкоз гидатидозный - гельминтоз, возбудитель которого локализуется преимущественно в печени и легких, но и в ряде других органов и тканей.
Этиология. Возбудитель гидатидозного эхинококкоза - ленточный гельминт Echinococcus granulosus (Batsch, 1786). Тело половозрелого паразита длиной 2-6 мм состоит из головки, имеющей 4 присоска и венчик крючьев, и 3-4 члеников.
Личинка эхинококка представляет собой наполненную жидкостью кисту, стенка которой состоит из наружного слоистого кутикулярного слоя и внутренней зародышевой оболочки. На оболочке формируются выводковые капсулы со сколек-сами; из последних образуются дочерние пузыри, в которых в свою очередь могут сформироваться внучатые пузыри. В стадии половой зрелости Е. granulosus паразитирует у собаки, волка, шакала, в стадии личинки (эхинококковой кисты) у человека и ряда домашних и диких копытных (мелкий и крупный рогатый скот).
Эпидемиология. Основным источником эхинококкозной инвазии являются инвазированные половозрелыми эхинококками собаки, второстепенным - волки и шакалы. С калом этих животных выделяются членики и яйца гельминта. Человек и травоядные млекопитающие заражаются эхинококкозом при употреблении в пищу продуктов питания, загрязненных яйцами эхинококка. Следует учесть также, что членики паразита выходят из заднего прохода собаки. При этом возникает зуд, что заставляет собаку тереться о разные предметы, рассеивая яйца гельминта. Последние прилипают и к шерсти животного. Поэтому заражение эхинококкозом возможно при контакте с собакой и предметами домашнего обихода.
Собаки, волки, шакалы заражаются, поедая пораженные кистами эхинококка органы травоядных животных.
Патологическая анатомия и патогенез. Вокруг кисты эхинококка формируется реактивная фиброзная капсула с инфильтратами из лимфоидных и плазматических клеток. Слой капсулы, примыкающий к кутикулярной оболочке паразита, состоит из некротизированных клеток, второй слой построен из плотной фиброзной ткани и третий - из грануляционной ткани. В ткани печени, примыкающей к фиброзной капсуле, кровоизлияния, инфильтраты, деформация, местами атрофия долек. Междольковая ткань увеличена. В печеночных клетках явления дегенерации.
В основе патогенеза эхинококкоза лежат механическое воздействие паразита, токсико-аллергические реакции, вторичная бактериальная инфекция.
Эхинококкоз печени. Многие больные указывают на наличие у них в животе опухолевидного образования, на тяжесть в эпигастрии, боли в эпигастральной и правой подреберной областях, похудание, одышку, сердцебиение и головные боли; отдельные больные отмечают высыпания крапивницы. Окраска кожи и слизистых оболочек обычно нормальная или бледная, у отдельных больных имеется субиктеричность склер и даже выраженная желтуха. Печень, как правило, увеличена, уплотнена и болезненна, иногда на ней прощупывается куполообразное выбухание. При резкой гепатомегалии наступает деформация грудной клетки. Симптом "дрожания басовой струны" встречается весьма редко. При расположении эхинококковой кисты на верхней поверхности печени устанавливается притупление перкуторного звука в нижних отделах правого легкого, а рентгенологическое исследование выявляет округлую с четкими контурами тень, сливающуюся с тенью печени и диафрагмы. Асцит возникает редко. Эхинококкоз может осложняться нагноением пузырей, прорывом их в брюшную и плевральную полости, легкие, желудочно-кишечный тракт, желчные протоки, переднюю брюшную стенку, воротную вену, околопочечную клетчатку. При разрыве эхинококковых пузырей возникает опасность анафилактического шока и обсеменения зародышевыми элементами паразита.
Эхинококкоз легких. В ранней стадии объективных признаков болезни не устанавливается, но больные указывают на кашель и выделение пенистой мокроты с гнойным запахом, имеющей временами примесь крови. В более поздней стадии присоединяются боли в груди, одышка. Перкуссия выявляет округлой формы притупление, около которого выслушиваются дыхание с бронхиальным оттенком, сухие и влажные хрипы. При рентгенологическом исследовании обнаруживается округлая, с четкими контурами тень.
Эхинококкоз легких нередко осложняется нагноением пузырей и их прорывом в бронхи и плевральную полость. Во время прорыва, как правило, развиваются астматические явления и возможно обсеменение органов. При прорыве пузыря в крупный бронх, если через него выделились все элементы кисты, наступает самоизлечение. Однако это происходит редко.
Кроме печени и легких эхинококкозные кисты развиваются в брюшной полости, селезенке, почках, забрюшинном пространстве, мышцах, щитовидной железе, позвоночнике, спинном мозгу, сердце, костях, семенном канатике и других органах.
Диагноз. Распознавание эхинококкоза основывается на учете данных клинико-рентгенологического обследования больного и результатов постановки иммунологических реакций.
Из последних пока наиболее широко применяется аллергическая проба Каццони, при которой внутрикожно вводится 0,1-0,2 мл профильтрованной через бактериологические фильтры жидкости из эхинококковой кисты животных или человека (табл. 6).
| Характер реакции | Описания изменений на месте инъекции | Обозначения | ||
| Отрицательная | Инъекционная папула | (—) | ||
| Инъекционная папула с небольшим пояском эритемы, исчезающим в течение 30 минут после укола |
| |||
| Сомнительная | Инъекционная папула, поясок эритемы, не исчезающий в течение 30 минут |
| ||
| Уртикарная папула до 1 см в диаметре, эритема, исчезающая или бледнеющая через 2 часа |
| |||
| Положительная | Уртикарная папула свыше 1 см в диаметре и эритема, держащиеся свыше 2 часов (небольшой инфильтрат) |
| ||
| Резкоположительная | То же, что при положительной, плюс значительный инфильтрат.
Уртикарные элементы, хорошо выраженные свыше 24 часов |
|
Наблюдение за реакцией производится динамически в течение 24 часов.
Реакцию Каццони нельзя ставить повторно во избежание анафилактического шока. Она не может служить для оценки радикальности операции, так как долго сохраняется положительной после полного удаления эхинококка. Нужно думать, что она будет вытеснена серологическими реакциями, лишенными этих недостатков.
Профилактика. Профилактика гидатидозного эхинококкоза проводится путем уничтожения волков, шакалов и бродячих собак, лечения служебных собак, ветеринарно-санитарного надзора за убойным скотом с изъятием и технической утилизацией пораженных эхинококком органов. Большое значение в борьбе с эхинококковом имеет гигиеническое содержание скота и служебных собак, соблюдение мер личной гигиены и гигиены жилища.
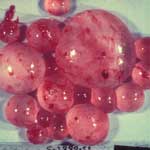
Эхинококкоз (Echinococcosis) – хроническое паразитарное заболевание млекопитающих и человека, вызываемый личиночной стадией цестоды Echinococcus granulosus паразитирует в различных внутренних органах. Ленточная стадия развивается в тонком отделе кишечника дефинитивных хозяев – некоторых плотоядных и хищных млекопитающих. Эхинококкоз широко распространен в мире. Наиболее широко данным паразитарным заболеванием поражены животные и люди, проживающие в южных странах: Южная Америка, Австралия, Новая Зеландия, Северная Африка, Южная Европа, юг США , Япония, страны бывшего СССР. На территории бывшего СССР эхинококкоз распространен главным образом, где развито овцеводство- Закавказье, Северный Кавказ, Казахстан, Киргизия, Узбекистан. На территории России эхинококкоз встречается в Краснодарском крае, Ставрополье, Башкортостане, Татарстане, Ростовской, Самарской, Волгоградской, Амурской, Магаданской, Камчатской, Омской, Томской, Челябинской и других областях.
Эхинококкоз причиняет владельцам животных значительный экономический ущерб. От больной овцы в среднем недополучают 10,4% мяса, 19% -жира, 57-62% субпродуктов, 9,5% шерсти.
Этиология. Возбудитель эхинококкоза – личиночная стадия цестоды Echinococcus granulosus – E. Unilocularis.
Морфологически развитые эхинококковые пузыри подразделяются на:
- E. Veterinorum – простой однокамерный пузырь с жидкостью и выводковыми капсулами, содержащими сколексы (протосколексы).
- E. Hominis- однокамерный пузырь, с развившимися вторичными и третичными (дочерние и внучатые) и т.д. пузырями, с капсулами и сколексами.
- E. Acephalocystis – в пузыре находится жидкость, но капсулы и сколексы отсутствуют; могут развиваться дочерние и внучатые пузыри без сколексов.
У свиней и овец из онкосфер E. granulosus могут развиваться многокамерные (псевдоальвеолярные) пузыри без сколексов.
Онкосферы переносят температуру от -30°С до +38°С. При температуре 10-26°С онкосферы на поверхности земли в тени сохраняют свою жизнеспособность в течении одного месяца, в то же время при облучении ультрафиолетовыми лучами солнца при температуре 18-50°С погибают в течении 1-5 суток. В травяном покрове при температуре 14-28°С они погибают не ранее, чем через 1,5 месяца. При низкой температуре онкосферы могут сохраняться в течение нескольких лет, но не устойчивы к высыханию.
У собак паразиты достигают половой зрелости и начинают отделять членики через 46-97 дней после заражения. Паразит в организме собак живет до 150- 205 дней, у лисиц свыше 6 месяцев. Подвижные членики, отделившиеся от тела паразита во внешней среде выделяют яйца, которые загрязняют собой траву, почву, шерсть, воду и т.д. Во влажное время года (осень, зима, весна) сохраняют жизнеспособность более 3 месяцев. В кишечнике промежуточного хозяина из яиц выходят онкосферы, проникают через стенку кишечника и гематогенным или лимфогенным путем разносятся по органам и тканям, где происходит процесс медленного развития до ларвальной (пузырчатой) стадии. Чаще всего при эхинококкозе поражаются печень, легкие, почки, селезенка. У свиней пузыри с выводными капсулами и сколексами развиваются не ранее 15 месяцев. У свиней – через 6-11 месяцев, в зависимости от состояния промежуточного хозяина. В одном эхинококковом пузыре может развиваться до 50 тысяч и более сколексов.
В дефинитивном хозяине из каждого сколекса может развиться половозрелый эхинококк.
Эпизоотология. Источник возбудителя инвазии — дефинитивные хозяева, в основном: собаки, волки, шакалы и лисицы при эхинококкозе имеют второстепенное значение. Собаки заражаются эхинококкозом при поедании трупов павших животных или субпродуктов с эхинококковыми пузырями. Обычно эхинококкозом заражены собаки, содержащиеся при отарах и гуртах скота тех хозяйств, в которых не соблюдаются ветеринарно-санитарные правила убоя животных на мясо, вскрытия и утилизации трупов. К инвазии эхинококкоза восприимчивы промежуточные животные (овцы, крупный рогатый скот, свиньи, северные олени, реже верблюды, козы, лошади), заражение которых происходит алиментарным путем. Человек заражается в основном от собак. Эхинококковые пузыри встречаются у инвазированных животных круглогодично.
Циркуляция инвазии при эхинококкозе в природе проходит по схеме: источник инвазии (плотоядные животные, являющиеся окончательным хозяином) – внешняя среда, загрязненная онкосферами и члениками паразита — промежуточный хозяин (травоядные, всеядные животные, зараженные личинками) – незараженный окончательный хозяин.
Все должны знать, что человек – промежуточный хозяин – является биологическим тупиком.
Патогенез. Во время роста эхинококковые пузыри сдавливают и вызывают атрофию ткани и нарушают нормальные функции органов. Характер патологических процессов зависит от локализации и количества эхинококковых пузырей. При поражении печени происходит главным образом изменения в процессах пищеварения, наличие пузырей в легких приводит к расстройству дыхания. У свиней часто встречается альвеолярная форма эхинококкоза. При этом выделяемые личинками паразита продукты обмена веществ и другие вещества воздействуя на организм пораженного животного, вызывают у него токсические и аллергические явления. В том случае, когда происходит в печени разрыв паразитарного пузыря, развивается генерализованная форма эхинококкоза, когда зародышевые сколексы через печеночные и полые вены попадают в большой круг кровообращения и дают начало новым пузырям. При нагноение пузыря, прорвавшаяся жидкость вызывает у животного гнойный перитонит или плеврит с последующим смертельным исходом.
Иммунитет. У овец, крупного рогатого скота и свиней имеется выраженный возрастной иммунитет; наблюдается меньшая восприимчивость переболевших животных к повторному заражению. Защитные аллергические реакции при эхинококкозе проявляются у животных скоплением лимфоидных клеток и формированием соединительной капсулы вокруг растущего эхинококкового пузыря.
Клинические признаки. Эхинококкоз протекает хронически, без ярко выраженных симптомов. При локализации эхинококкового пузыря в легких в больного животного отмечаем одышку, продолжительный кашель. При поражении эхинококкозом печени – при пальпации отмечаем увеличение ее объемов и болезненность. При интенсивной инвазии больные животные худеют, отстают в росте и развитии, снижается их продуктивность.
Патологоанатомические изменения. При вскрытии или убое зараженных животных в печени, легких, реже в селезенке, почках, сердце, мышцах и других органах обнаруживаем характерные эхинококковые пузыри шарообразной формы, серовато – белого или желтоватого цвета, пузыри флюктуируют, полупрозрачные, наполненные жидкостью, в которой располагаются дочерние, а внутри последних внучатые пузыри со сколексами. Иногда дочерние пузыри формируются на наружной поверхности материнского пузыря. У крупного рогатого скота сколексов в пузырях может и не быть (ацефалоцисты), и они при поедании мясоядными животными не вызывают у последних инвазии.
Пузыри свободно лежат в соединительнотканной капсуле, от которой отделены тонким слоем бесструктурной некротической массы.
Диагноз у промежуточных хозяев (овец, кр. рог. скота, свиней) устанавливают с помощью иммунобиологических реакций (аллергическая сколексопреципитация, гемагглютинация, преципитация). В качестве аллергена при внутрикожной реакции используют свежую или законсервированную жидкость из развитого эхинококкового пузыря (проба Кассони) или полисахаридную фракцию (в разведении 1: 750), приготовленную из сколексов и зародышевой оболочки пузырей (овцам 0,2 мл, кр. рог. скоту 0,5-0,75 мл). Реакцию после введения читают через 2-3 часа. Реакция считается положительной, если на месте инъекции появляется припухлость шириной у овец — 2,5 см и больше, у крупного рогатого скота – 4,6 см и больше.
Пузыри эхинококков следует отличать от молодых тонкошейных цистицерков, развивающихся в печени. У собак эхинококкоз выявляют при обнаружении характерных члеников в свежевыделенных фекалиях, используют также диагностическую дегельминтизацию.
Лечение личиночного (ларвального) эхинококкоза у животных не разработано. Для дегельминтизации собак применяют бромистоводородный ареколин в дозе 0.0004 г/кг или феносал – 0,3- 0,5 г/кг, филиксан -0,2-0,4г/кг, камалу -1-6г на собаку, дронцит (празиквантел). После дачи антгельминтиков собак выдерживают на привязи в зависимости от применяемого препарата от 7до 18 часов.
Профилактика. В неблагополучных по эхинококкозу хозяйствах проводят комплекс мероприятий, направленных на разрыв биологического цикла развития возбудителя. Профилактика заключается в уничтожении эхинококкозных пузырей, освобождении собак от цестодоносительства.
Ветеринарные специалисты хозяйств, проводят профилактическую дегельминтизацию служебных собак с декабря по апрель каждые 45 дней, с мая по ноябрь – каждые 30 дней, остальных один раз в квартал.
Дегельминтизация должна проводится на специальных площадках, где выделенные от собак фекалии собирают в металлическую емкость и обезвреживают путем кипячения в течения 10-15 минут или заливаются 10%-ным раствором хлорной извести на 3 часа, почва в месте дегельминтизации обрабатывается 3%-ным раствором карбатиона (4 литра на 1м²).
Для предотвращения заражения собак проводят послеубойный ветеринарный осмотр убойных животных: органы пораженные личинками цестод уничтожают. Запрещается содержание и присутствие собак, кроме служебных, на территории боен, мясокомбинатов, убойных пунктов и площадок, в местах концентрации больных животных. Трупы животных отправляют на ближайший утильзавод, сжигают или сбрасывают в биотермическую яму. В каждой отаре должен быть специально оборудованный, обитый жестью герметический, запирающийся на замок ящик, для хранения трупов овец до того, как они будут ветспециалистами вскрыты или вывезены для утилизации.
Всех хозяйственно полезных собак берут на учет и регистрируют, выдают ветеринарный паспорт, где делается отметка о проведенных вакцинациях и дегельминтизациях. Владельцы собак не должны переводить собак из одной отары в другую без разрешения госветнадзора, покупать собак из другой местности без наличия ветеринарных сопроводительных документов (ветсправки формы №4 и ветсвидетельства формы №1-вет.). Среди населения проводится просветительная работа.
Медицинские мероприятия предусматривают выявление инвазированных эхинококкозом, путем проведения обследования декретированных групп (охотников, людей имеющих контакт с собаками, занимающихся обработкой пушнины, изготовлением меховых изделий, пастухов).
Личная профилактика эхинококкоза у людей состоит в том, чтобы ограничить контакт с собаками, особенно детей, после контакта с животными, а также после работы на своем приусадебном участке, сбора грибов и дикорастущих ягод тщательно с мылом мыть руки. Нельзя пить некипяченую воду из природных водоемов.
Читайте также:


