Острые отравления химической этиологии что это

В последние годы в Российской Федерации, в том числе в Пермском крае, снизилось число больных острыми отравлениями химической этиологии. Заболеваемость при острых отравлениях существенным образом влияет на среднюю продолжительность жизни и влечет за собой потерю трудового потенциала, требует больших затрат на оказание медицинской помощи больным, нанося значительный социальный и экономический ущерб [1, 2, 3, 7]. Несмотря на незначительную закономерность снижения заболеваемости при острых отравлениях химической этиологии, данная проблема имеет место быть, требует в настоящее время повышенного внимания и является актуальной задачей органов здравоохранения [3, 4, 5, 6].
В статье проведен анализ статистических показателей острых отравлений химической этиологии населения Пермского края за 5-летний период в сравнении с Российской Федерацией.
Цель работы: Оценка острых отравлений химической этиологии населения Пермского края в сравнении с РФ за период 2012-2016 гг.
1. проанализировать изменение динамики и структуры острых отравлений химической этиологии за последние 5 лет (2012-2016 гг.).
Материалы и методы:
· Информационно-библиографический метод – изучить показатели острых отравлений химической этиологии по информационным источникам:
· Статистический метод – рассчитаны показатели динамического ряда: темп роста, темп прироста, показатель наглядности, средние величины.
Результаты и их обсуждение.
При анализе показателей острых отравлений химической этиологии населения в Пермском крае было выявлено, что их уровень отчетливо снизился практически в 1,4 раза с 2012 по 2016 год. Среднегодовой уровень острых отравлений химической этиологии за исследуемый период составила 117,2 на 100 тысяч населения. В 2016 г. уровень острых отравлений населения Пермского края имел самый низкий показатель за исследуемый период и составил 90,3 случаев на 100 тыс. населения
Общая ситуация с острыми отравлениями в РФ остается неблагоприятной, несмотря на незначительное снижение показателей с 119,0 (2012 г.) до 101,8 (2016 г.) на 100 тыс. населения (рис. 1).
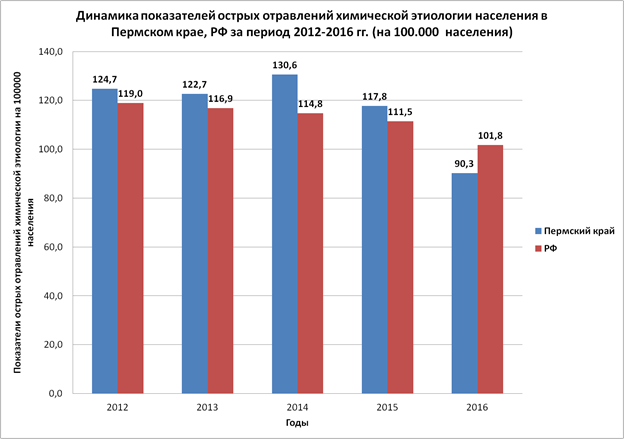
Рис. 1. Динамика показателей острых отравлений химической этиологии населения в Пермском крае за период 2012-2016 гг. (на 100.000 населения).
Анализ показателей острых отравлений химической этиологии свидетельствует, что самый высокий уровень среднемноголетним данным в Пермском крае приходится на отравления лекарственными препаратами (35,7 на 100 000 населения). При этом данный показатель на протяжении всего периода остается высоким. Такая же зависимость с отравлениями спиртосодержащей продукцией (среднегодовая общая заболеваемость острыми отравлениями спиртосодержащей продукцией в Пермском крае – 34, 5 на 100 тыс. населения.).
За анализируемый период заболеваемость острыми отравлениями химической этиологии такова:
1. Отравления лекарственными препаратами:
Отмечается снижение уровня острых отравлений лекарственными препаратами с 41,9 (2012 г.) до 31,2 (2016 г.) на 100 тыс. населения. Самый высокий уровень показателей отмечается в 2012 году – 41, 9, самый низкий – 31, 2 (2016 г.) на 100 тыс. населения.
В РФ: также отмечается снижение уровня острых отравлений лекарственными препаратами с 38,6 (2012 г.) до 29,3 (2016 г.) на 100 тыс. населения. Самый высокий уровень показателей отмечается в 2012 году – 38,6, самый низкий – 29,3 (2016 г.) на 100 тыс. населения.
Среднегодовая общая заболеваемость острыми отравлениями лекарственными препаратами в Пермском крае – 35, 7 на 100 тыс. населения. Наиболее высокий темп прироста для 2016 года составил (-3,11 %), наиболее низкий для 2013 года составил (-9,79 %). В РФ среднегодовая общая заболеваемость острыми отравлениями лекарственными препаратами – 33, 8 на 100 тыс. населения.
2. Отравления спиртосодержащей продукцией:
Отмечается снижение уровня острых отравлений спиртосодержащей продукцией с 36,9 (2012 г.) до 27,2 (2016 г.) на 100 тыс. населения. Самый высокий уровень показателей отмечается в 2014 году – 39,1, самый низкий – 27, 2 (2016 г.) на 100 тыс. населения.
В РФ: также отмечается снижение уровня острых отравлений спиртосодержащей продукцией с 38,8 (2012 г.) до 32,9 (2016 г.) на 100 тыс. населения. Самый высокий уровень показателей отмечается в 2012 году – 38,8, самый низкий – 32,9 (2016 г.) на 100 тыс. населения.
Среднегодовая общая заболеваемость острыми отравлениями спиртосодержащей продукцией в Пермском крае – 34, 5 на 100 тыс. населения. Наиболее высокий темп прироста для 2014 года составил (+7,42 %), наиболее низкий для 2016 года составил (-17,33%). В РФ среднегодовая общая заболеваемость острыми отравлениями спиртосодержащей продукцией – 35, 3 на 100 тыс. населения.
3. Отравления наркотическими веществами:
Отмечается незначительное снижение уровня острых отравлений наркотическими веществами с 8,4 (2012 г.) до 7,1 (2016 г.) на 100 тыс. населения. Однако самый высокий уровень показателей отмечается в 2014 году – 24,5, самый низкий – 7, 1 (2016 г.) на 100 тыс. населения.
В РФ: отмечается несущественное повышение уровня острых отравлений наркотическими веществами с 13,1 (2012 г.) до 13,7 (2016 г.) на 100 тыс. населения. Самый высокий уровень показателей отмечается в 2014 году – 21,1, самый низкий – 13,1 (2012 г.) на 100 тыс. населения.
Среднегодовая общая заболеваемость острыми отравлениями наркотическими веществами в Пермском крае – 15, 3 на 100 тыс. населения. Наиболее высокий темп прироста для 2014 года составил (+75,00 %), наиболее низкий для 2016 года составил (-68,58%). В РФ среднегодовая общая заболеваемость острыми отравлениями наркотическими веществами – 16,7 на 100 тыс. населения.
Смертность от острых отравлений химической этиологии населения Пермского края также имела закономерность к снижению (рис. 2). Общая смертность взрослого населения за исследуемый период (2012-2016 гг.) составила 34,2 на 100 000 населения. При этом летальность от отдельных причин (лекарственные препараты – 1,0 на 100 000 населения; спиртосодержащая продукция – 19,3 на 100 000 населения; наркотические вещества – 3,1 на 100 000 населения).
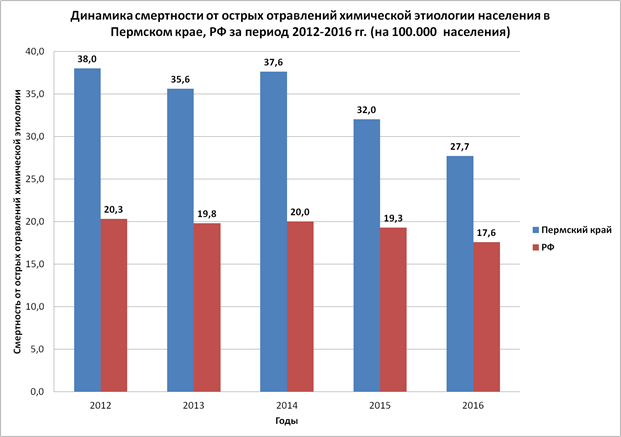
Рис.2. Динамика смертности от острых отравлений населения в Пермском крае, РФ за период 2012-2016 гг. (на 100.000 населения)
Относительную стабильность уровня летальности при острых отравлениях химической этиологии на фоне снижения показателей удается обеспечивать благодаря своевременным организационным мерам по совершенствованию токсикологической службы, повышению доступности специализированной помощи в РФ.
1. За исследуемый период (2012-2016 гг.) установлено снижение уровня острых отравлений химической этиологии населения РФ с 119,0 до 101,8, а в Пермском крае с 124,7 до 90,3 на 100000 населения.
2. Смертность от отравлений химической этиологии происходит за счет отравлений спиртсодержащей продукцией (среднемноголетний уровень - 19,3 на 100 000 населения) в Пермском крае и в РФ (среднемноголетний уровень – 9,6 на 100 000 населения).
3. Перспективным направлением изучения заболеваемости населения при острых отравлениях химической этиологии может стать определение этиологических аспектов острых химических отравлений, а также социологическое исследование, направленное на изучение социальных детерминант здоровья населения в контексте химической безопасности на региональном уровне.
Экзотоксикоз
Одним из наиболее перспективных путей решения этой проблемы является применение эффективных и доступных методов удаления из организма ксенобиотиков или эндогенных токсичных соединений путем стимуляции указанных систем детоксикации и созданных на их основе искусственных устройств, протезирующих их функцию.
Как выяснилось, в токсикокинетическом плане судьба и поведение токсикантов в организме в основном определяется их физико-химическими свойствами: молекулярной массой, степенью растворимости в воде и жирах, способностью к ионизации, к связи с белками, определенными рецепторами токсичности, а также путями их поступления в организм, распределением на молекулярном, клеточном и органном уровне, типом биотрансформации и способами выделения из организма.
В токсикодинамическом плане различают два вида эффектов. Это собственно токсикогенные эффекты отравлений, связанные с нарушениями физиологической функции различных биохимических структур, выступающих в роли рецепторов токсичности, что клинически проявляется специфическими для данного токсиканта симптомами.
И соматогенные эффекты, возникающие в системе общей адаптационной реакции организма на химическую травму — стимуляция функции гипоталамогипофиз-адреналовой системы, с последующими вегетативными реакциями: повышением артериального давления, тахикардией, шоковой централизацией кровообращения и пр. Любая интоксикация всегда возникает на базе определенных физиологических систем, но отличается результатом их деятельности, которая под влиянием токсиканта приобретает не свойственный ей патогенный характер.
Таким образом, общий клинический эффект — результат специфического токсического действия токсиканта и компенсаторно-защитных неспецифических реакций организма, которые при их гиперпродукции сами становятся причиной нарушений гомеостаза и требуют коррекции, а токсикант часто выступает только как пусковой фактор.
Традиционно в патогенезе интоксикации выделяют три основных фактора: концентрационный, временной и пространственный. Концентрационный фактор (концентрация токсичного вещества в крови) является ведущим, поскольку постоянно коррелирует с появлением клинических симптомов отравления: при пороговой токсической концентрации и дальнейшем развитии, вплоть до возможного летального исхода при смертельной концентрации.
Временной фактор отражает связь между продолжительностью действия токсиканта и его токсическим эффектом, т.е. определяет длительность пребывания (период полупребывания Т1/2) токсиканта в организме, скорость его поступления и выведения (резорбция и элиминация), токсикогенную и соматогенную стадии заболевания.
Пространственный фактор обозначает пути поступления, распределения и выведения токсиканта, что во многом связано с объемом перфузии данного органа. Наибольшее количество токсиканта поступает в легкие (477 мл/мин), затем в почки (410), сердце (92), печень (66) и мозг (54) (динамическое распределение). Кроме того, наблюдается статическое распределение токсиканта, связанное со степенью его адсорбции с рецептором токсичности, определяющим место приложения его токсического эффекта.
К дополнительным факторам относится возраст. Он отражает степень чувствительности организма к токсикантам в различных возрастных периодах его жизни (возрастная токсикология), которая значительно изменяется в старости, когда резистентность к токсическому действию снижается в 10 и более раз.
Лечебный фактор определяет реакцию организма на проводимую детоксикационную терапию, которая позволяет повысить концентрационные пороги развития ведущих симптомов интоксикации и сократить длительность токсикогенной фазы.
Особое значение в патогенезе интоксикации имеет представление о рецепторах токсичности как местах приложения и реализации действия токсикантов, развитие которого в исторически значимых исследованиях Дж. Ленгли (1887), П. Эрлиха (1909), А. Кларка (1937), А. Альберта (1989) и др. позволило установить, что между токсичными веществами и их рецепторами возникает химико-физическая связь, аналогичная взаимодействию субстрата со специфическим ферментом. Действительно, в роли подобных рецепторов часто выступают ферменты (например, оксигруппа серина, входящая в состав фермента ацетилхолинэстеразы, служит рецептором для фосфорорганических соединений), а также аминокислоты (гистидин, цистеин и пр.), различные нуклеотиды и наиболее реакционно способные функциональные группы органических соединений, такие как сульфгидрильные, гидроксильные, карбоксильные, амино- и фосфорсодержащие, которые играют жизненно важную роль в метаболизме клетки.
Наконец, рецепторами могут быть некоторые витамины (например, витамин В6 при отравлениях изониазидами), гормоны (например, большинство лекарственных средств представляют собой синаптотропные препараты, способные прямо или косвенно оказывать влияние на центральные или периферические синапсы медиаторных систем и изменять их активность). Соответственно выделяются адренотропные токсиканты, дофаминотропные, серотонинотропные и пр.
По мнению основателя теории избирательной токсичности А. Альберта (1951), любое вещество для того, чтобы производить биологическое действие, должно обладать, по крайней мере, двумя признаками: сродством к рецептору и собственной физико-химической активностью. Под сродством подразумевается степень связи вещества с рецептором, которая измеряется величиной, обратной скорости диссоциации комплекса вещество + рецептор. Большое значение имеет скорость образования комплексов токсиканта с рецептором, их устойчивость и, главное, способность к обратной диссоциации, что играет большую роль в реализации лечебного эффекта детоксикационных мероприятий.
Таким образом, все указанные выше особенности патогенеза токсического действия различных токсикантов должны всегда учитываться при назначении и проведении детоксикационной терапии. Кроме того, с конца прошлого века в реаниматологии по мере накопления научной информации большое внимание стало уделяться диагностике и лечению эндотоксикоза.
Эндотоксикоз
Таким образом, по этому определению развитие эндотоксикоза (токсикокинетика) и его клинические проявления (токсикодинамика) подчиняются общим законам токсического действия, рассмотренным выше.
Результаты научных исследований последних 10—15 лет позволили сформировать понятие о биохимическом субстрате эндогенной интоксикации, в качестве которого чаще всего выступает целый пул веществ среднемолекулярной массы. В клинике его впервые обнаружил Л. Бабб (1971) у больных с хронической почечной недостаточностью при выраженном нейротоксическом синдроме. В его состав входят продукты конечного обмена, промежуточного и измененного метаболизма, причем уровень их содержания в крови коррелирует с тяжестью состояния больных, степенью выраженности клинических и лабораторных проявлений интоксикации, а также летальностью.
По данным М.Я. Малаховой (1994), в общем поле веществ со среднемолекулярной массой (ВСММ) в первую очередь следует выделять олигопептиды (ОП) с молекулярной массой не более 10 кД, среди которых различают регуляторные (РП) и нерегуляторные (НП) виды.
РП — это гормоны, играющие важную роль в процессе жизнедеятельности, обеспечении гомеостаза и патогенезе различных заболеваний, например нейротензины, нейрокинины, эндорфины, вазоактивный интестинальный пептид, соматостатин и др., обеспечивающие анализ влияния внешней среды на организм.
НП — это биологически активные вещества, поступившие извне токсины (бактериальные, ожоговые, кишечные и пр.) или образовавшиеся внутри организма в результате аутолиза, ишемии или гипоксии органов, интенсивного протеолиза продуктов разных метаболических процессов. Наиболее обширную группу постоянно идентифицируемых пептидов составляют фрагменты коллагена, фибриногена и других белков плазмы крови, выделяемые с мочой при самых различных заболеваниях и синдромах: ожогах, почечной и печеночной недостаточности, травмах со сдавлением тканей, инфекциях (особенно при сепсисе), панкреатите, онкологических и аутоиммунных заболеваниях и пр.
Кроме того, существует еще большая группа небелковых среднемолекулярных и низкомолекулярных веществ — метаболитов (СММ и НМВ), катаболических и анаболических, биологическая активность которых весьма разнообразна: от участия в работе гомеостаза до альтернирующего действия в токсических концентрациях. К ним относятся, например, мочевина, креатинин, холестерин, билирубин и пр.
Установлено, что отдельные компоненты пула средних молекул обладают нейротоксическим действием, вызывают вторичную иммунодепрессию, проявляют ингибирующий эффект на эритропоэз, биосинтез белка и нуклеотидов, тканевое дыхание; повышают проницаемость мембран, усиливают переокисление липидов, оказывают цитотоксическое действие, нарушают натрий-калиевый баланс, микроциркуляцию крови, лимфы и пр.
Очевидно, что основной патологический процесс эндотоксикоза происходит на клеточном и молекулярном уровне и связан с изменением свойств клеточных мембран, что приводит к нарушению внутриклеточного гомеостаза.
Таким образом, с теоретической точки зрения, основанной на указанных выше лабораторных данных, основной виновник развития синдрома эндотоксикоза при критических состояниях — накопление пула среднемолекулярных соединений. Они обладают различной биологической активностью, наступающей в процессе патологической белковой деградации вследствие усиления протеолиза и других деструктивных влияний, направленных на экстренное снабжение организма определенным набором аминокислот, необходимых в экстремальных состояниях для обеспечения гормоно- и ферментообразования, регенерации белков, кроветворения и прочих физиологических функций.
При саногенетической продукции этих среднемолекулярных соединений организуется своеобразный порочный круг, когда увеличение их потребления и концентрации в крови влечет за собой дальнейшую продукцию патологического характера. Поэтому основной смысл лечебных детоксикационных мероприятий — гемокоррекция, направленная на снижение концентрации в крови наиболее биологически активных среднемолекулярных соединений или их обезвреживание.
В клинической токсикологии понятие эндотоксикоза длительное время ассоциировалось в основном с токсическим поражением печени и почек как важных составных частей системы естественной детоксикации организма. При этом клинические и лабораторные признаки эндотоксикоза обнаруживались поздно в соматогенной стадии отравлений гепато- и нефротоксическими веществами через 3—4 дня после начала заболевания при формировании печеночно-почечной недостаточности.
Первые данные о развитии эндотоксикоза в токсикогенной стадии острых отравлений веществами нейро- и психотропного действия вскоре после химической травмы без заметных нарушений функции печени и почек были опубликованы Е.А. Лужниковым и др. в 1989 г.
Авторами было обследовано 254 больных с отравлениями фосфорорганическими пестицидами (карбофос, хлорофос) и лекарствами снотворного и седативного действия (барбитураты, бензодиазепины). Уже при поступлении в стационар у 80% тяжелых и среднетяжелых больных (коматозное состояние) было обнаружено повышение уровня в крови СМ на 23-83% от нормы (при отравлениях лекарствами — до 0,413±0,02 ЕД, при отравлении ФОИ - до 0,295±0,017 ЕД), ЛИИ в 4-5 раз, ИСН в 2,2—2,5 раза.
Одновременно отмечалось значительное возрастание агрегационной активности эритроцитов, тромбоцитов и СОЭ (соответственно на 40,8%, 80% и 65%). При этом определялись критические концентрации указанных выше токсикантов в крови, что свидетельствовало о большой интенсивности химической травмы организма, а наиболее информативными маркерами токсикоза оказались уровень в крови СМ и степень повышения ЛИИ и ИСН.
Острое отравление — патологическое состояние, возникающее в результате попадания в организм (пищевым или воздушно-капельным путем) токсичных веществ или микроорганизмов. Интоксикация бывает причиной летального исхода и опасных осложнений (поражения нервной системы, острой дыхательной недостаточности, воспаления органов пищеварительного тракта). Отравление могут вызвать бактерии, грибки, токсины микробов, ядовитые грибы и растения, газы, медикаменты, кислоты, щелочи, спирт и суррогаты алкоголя.
Понятие и особенности
Острая форма отравления нередко возникает у людей, работающих на предприятиях химической промышленности. Интоксикацию могут вызвать соли тяжелых металлов, нитраты, пестициды и другие опасные вещества. Отравление острого типа отличают следующие признаки:
- возникновение симптомов при одномоментном попадании в организм большого количества токсичных веществ;
- связь с этиологическим фактором;
- короткий инкубационный период;
- наличие яркой клинической картины (рвота, диарея, боли в животе).
Чем отличается от хронического
Если острая форма отравления чаще всего возникает после попадания веществ фекально-оральным механизмом (пищевым путем), при хронической интоксикации отравляющие соединения попадают аэрозольным и контактным механизмами (через дыхательные пути и кожные покровы). Еще одно отличие — выраженность симптомов (при хроническом отравлении признаки менее яркие).
Симптомы и признаки пищевого острого отравления
Острое пищевое отравление возникает при употреблении продуктов, содержащих большое количество бактерий или их токсинов. Следующие симптомы проявляются при употреблении испорченных кондитерских изделий, молочных продуктов, мяса, рыбы, морепродуктов, консервов или салатов:
- Учащенный, жидкий стул (диарея). Симптом обусловлен раздражением слизистой кишечника, выделением бактериями токсинов (энтеротоксина), выходом воды и солей в просвет кишечника и усилением перистальтики. Частота дефекаций может достигать 5–10 в сутки и более. В кале может присутствовать большое количество слизи и кровь.
- Тошнота.
- Рвота. Защитная реакция организма, направленная на очищение от токсических веществ и бактерий.
- Боль в области живота. Причины: усиленная перистальтика и поражение слизистых оболочек. Боль ощущается в области пупка или эпигастральной зоне, бывает острой и схваткообразной, не устраняется антацидами, как при гастрите.
- Повышение температуры. При пищевых отравлениях уже в первые сутки возможна гипертермия до 38 °C и выше. Сильная лихорадка наблюдается редко.
- Головная боль. Результат интоксикации организма.
- Симптомы потери организмом жидкости (дегидратации, обезвоживания). Обусловлены частой диареей и рвотой. Потеря жидкости проявляется сухостью кожи и слизистых, жаждой, уменьшением объема выделяемой мочи, бледностью кожи, снижением тургора (эластичности) кожи, западением глазных яблок, частым сердцебиением и слабым пульсом.
- Головокружение.
- Боль в суставах и мышцах.
- Озноб.
- Падение артериального давления (АД). Возможно развитие коллапса. Повышение АД наблюдается редко.
- Слабость.
- Недомогание.
- Сонливость.
- Заторможенность.
- Вялость.
- Учащенное дыхание.
Иногда появляются признаки нарушения функций почек, нервной системы и органов дыхания. У детей нередко наблюдают плаксивость, повышение двигательной активности, судороги и нарушения сознания.
Ботулизм проявляется тошнотой, рвотой, острой болью в животе, зрительными расстройствами (снижением остроты зрения, двоением предметов), запором, нарушением речи и глотания, двигательными расстройствами.
Стадии и виды
Выделяют следующие виды пищевых отравлений:
- Микробной природы (вызывается клостридиями, кишечными палочками, грибками, протеями, стафилококками). Различают интоксикации (токсикозы) и токсикоинфекции. В первом случае симптомы возникают при попадании токсинов, а во втором — бактерий или грибков.
- Отравления немикробной природы (грибами, ядовитыми растениями, несъедобными ягодами, химическими соединениями, кислотами и щелочами, лекарствами, алкоголем и его суррогатами, ядовитыми аэрозолями).
- Смешанной этиологии.
Наиболее часто диагностируются кишечные отравления. В качестве отравляющих веществ могут выступать:
- газы (угарный газ);
- жидкости;
- лекарства;
- химикаты;
- спирт и его производные;
- продукты;
- вода;
- ткани животных;
- нитраты;
- пестициды;
- крысиный яд;
- витамины;
- ядовитые грибы и растения.
Выделяют следующие стадии острого пищевого отравления:
- Латентная (бессимптомная). Соответствует периоду от поступления яда до появления первых жалоб.
- Острые проявления.
- Выход (выздоровление). Организм избавляется от яда, а симптомы отравления исчезают.
При развитии хронического отравления выделяют фазы обострения и ремиссии. Симптомы выражены не так ярко, как при острой интоксикации.
Оказание первой помощи
Первая помощь при отравлении оказывается находящимися поблизости людьми и сразу необходимо:
- поддержание функций жизненно важных органов и систем;
- предупреждение опасных состояний (при ботулизме, отравлении метиловым спиртом, суррогатами алкоголя и угарным газом);
- нейтрализация и скорейшее выведение ядов и токсинов из организма;
- устранение симптомов.
Дальнейшие лечебные мероприятия:
- Прием медикаментов. При поражении бактериями желудка и кишечника могут назначаться сорбенты, противорвотные средства, противодиарейные препараты (Лоперамид, Стопдиар), эубиотики (для нормализации микрофлоры), спазмолитики (Но-шпа, Дротаверин) и противомикробные средства (Фуразолидон). Часто больным прописывают слабительные.
- Применение антидотов. При отравлении метиловым спиртом используется этанол. В случае интоксикации этиловым спиртом назначаются витамины группы B (тиамин) и Метадоксил. При интоксикации золотом, ртутью, хромом, мышьяком и сердечными гликозидами показан Унитиол. Антидот угарного газа — кислород. В случае отравления фосфорорганическими соединениями используются ингибиторы холинэстеразы. При отравлении нитратами, цианидами и сероводородом используется метиленовый синий.
- Инфузионная терапия.
- Форсированный диурез.
- Очищение крови.
- Введение иммунобиологических средств (противоботулинической сыворотки, иммуноглобулина). Необходимо при развитии ботулизма.
- Соблюдение диеты и питьевого режима. При отравлениях требуется только обильное питье для восполнения объема потерянной жидкости при диарее и рвоте.
- Оксигенотерапия.
Реабилитационный период
В период реабилитации нужно придерживаться здорового питания (пить слизистые отвары, отказаться от алкоголя, острой и жирной пищи, обогатить рацион кисломолочными продуктами), принимать пробиотики и эубиотики (Линекс, Хилак Форте, LBB) и использовать народные средства. При пищевых токсикозах и токсикоинфекциях помогают баня и сауна (позволяют вывести токсические соединения из организма), настой алтея, отвар шиповника, лимонная вода и имбирный чай.
Острые отравления у детей
Чаще всего острые отравления у детей бывают вызваны лекарствами при несоблюдении дозировки или случайном попадании в организм опасных медикаментов (антидепрессантов, барбитуратов, антигипертензивных средств, психотропных препаратов), газами (оксидом углерода), грибами, растениями, несъедобными ягодами и продуктами.
- отсутствие маркировки на емкостях для лекарств;
- нерациональная эксплуатация печей (фактор риска отравления угарным газом);
- несоблюдение режима приема лекарств;
- обеспечение открытого доступа детей к химикатам;
- кормление ребенка просроченными и испорченными продуктами;
- несоблюдение санитарно-гигиенических норм в детских столовых и других предприятиях общественного питания;
- неправильное воспитание ребенка;
- отсутствие контроля за детьми.
Клинические симптомы аналогичны недомоганию у взрослых.
Как избежать отравления
Чтобы избежать острого отравления, нужно придерживаться следующих рекомендаций:
- Не использовать продукты после истечения их срока годности.
- Есть только качественные продукты (без признаков разложения, черноты и плесени).
- Подвергать мясо, рыбу, яйца должной термической обработке.
- Мыть руки перед едой.
- Пить только кипяченую воду.
- Соблюдать дозировку при приеме медикаментов.
- Не контактировать с плесенью.
- Следить за состоянием холодильного оборудования.
- Отказаться от посещения заведений быстрого питания. Многие блюда (картофель фри, стрипсы, луковые кольца, курица) могут готовиться на испорченном масле.
- Нельзя собирать, солить, мариновать и употреблять малознакомые грибы.
- Не собирать грибы рядом с заводами, фабриками и вдоль шоссе (в них могут содержаться тяжелые металлы и другие химикаты).
- Незнакомые ягоды и растения не стоит употреблять в пищу.
- Выкидывать консервы и соления со вздутыми крышками (профилактика ботулизма).
- Отказаться от продуктов домашнего консервирования, которые годами хранятся в погребе.
- Не принимать спиртных напитков в большом количестве, суррогатов алкоголя, технических жидкостей, стеклоочистителей и спиртовых настоек.
- Пользоваться средствами индивидуальной и коллективной защиты (респираторами, масками, перчатками, противохимическими костюмами) при контакте с ядовитыми газами и химикатами.
- Поддерживать чистоту в доме.
Специфическая профилактика отсутствует.
Настоящие Рекомендации вступают в силу c 1 мая 2005 г.
Приложение N 3
к приказу Министерства
здравоохранения
и социального развития РФ
от 21 февраля 2005 г. N 152
Рекомендации по ведению консультации больного с острым отравлением химической этиологии
1. Консультация больного с установленным диагнозом или с подозрением на острое отравление химической этиологии проводится врачами-токсикологами (в дальнейшем - консультант) информационно-консультативного токсикологического отделения или центра (отделения) острых отравлений.
2. Настоящие Рекомендации устанавливают определенный порядок действий консультанта, позволяющий получить максимально полную информацию о больном и дать по возможности полноценные рекомендации.
3. При проведении консультации заполняется форма 163/у-04 "Карта записи консультации больного с острым отравлением химической этиологии" (далее - Карта).
4. Выделяются две группы лиц, обращающихся за консультацией (далее абоненты):
а) должностные лица - медицинский персонал, оказывающий помощь больным с острыми химическими отравлениями, или представители других организаций, в том числе немедицинских, органов исполнительной власти и пр., обращение которых за консультацией связано с выполнением ими должностных обязанностей;
б) частные лица - лица, подвергшиеся воздействию химических веществ, или их родственники и близкие, а также лица, интересующиеся вопросами, касающимися острого химического воздействия с точки зрения его предотвращения.
5. Консультант должен учитывать, что консультации, проводимые для специалистов различных групп организаций и частных лиц, имеют свою специфику:
а) при обращении должностного лица консультация начинается со сбора сведений о должности, специальности абонента и организации, в которой находится больной. Консультант обязан выяснить возможности этой организации в отношении объема оказания медицинской помощи для определения соответствующего алгоритма консультации и характера рекомендаций;
б) при обращении частного лица консультант собирает сведения для оформления Карты, в том числе уточняется номер телефона, для осуществления обратной связи с целью выяснения результатов консультации, выполнения рекомендаций. При наличии психоэмоциональной реакции абонента по поводу наступившего или предполагаемого отравления, прежде всего, выдаются рекомендации по оказанию неотложной помощи, а затем задаются вопросы, касающиеся фамилии, адреса, телефона, с объяснением, для чего это необходимо.
6. Консультант уточняет наименования химического вещества (в), воздействию которого (ых) подвергся больной, а также дозы и экспозиции. Для проведения диагностики или дифференциальной диагностики уточняются следующие сведения:
а) у врача (фельдшера) бригады скорой медицинской помощи - повод к вызову, основание для утверждения или предположения наличия отравления;
б) у врача стационара - диагноз направившей организации, с которым пациент доставлен в стационар, а также дополнительные данные анамнеза (если таковые получены);
в) у частного лица - является ли абонент или его близкие непосредственными свидетелями контакта пострадавшего (заболевшего) с химическим веществом, или это предполагаемая версия, и чем она обоснована.
7. В связи с тем, что в зависимости от обстоятельств и осведомленности абонента сведения о токсичном веществе могут быть представлены более или менее подробно, содержание ответа и рекомендации консультанта определяются следующим образом:
а) название веществ(а), доза и путь поступления в организм известны достоверно и сомнений не вызывают - содержание ответа консультанта обусловливается состоянием больного, видом токсиканта и возможностями абонента с точки зрения диагностики и лечения;
б) контакт больного с токсичным веществом известен, но точное название абонент затрудняется сообщить - в этом случае следует выяснить целевое назначение токсиканта, что позволит отнести его к определенной группе химических веществ (медикаментов, средств бытовой, сельскохозяйственной химии и пр.) и определить дальнейшее содержание консультации с учетом имеющейся клинической картины заболевания и возможностей абонента;
в) название вещества известно, однако факт поступления его в организм лишь предполагается - содержание ответа консультанта обусловливается состоянием больного, имеющейся клинической картиной заболевания и возможностями абонента;
г) по телефону не представляется возможным понять точное название вещества, особенно если надпись сделана на иностранном языке - в таком случае следует идентифицировать название по специальному каталогу - Российского регистра потенциально опасных химических и биологических веществ - РПОХВ (отечественный) или Chemical Abstract Service - CAS (международный) и далее продолжать консультацию по одному из вышеперечисленных вариантов;
д) название вещества и факт приема токсиканта не установлены, а лишь предполагаются абонентом - рекомендации будут зависеть от позиции абонента: частному лицу - вызов скорой медицинской помощи, бригаде скорой медицинской помощи и врачам стационара - действия в соответствии с общими принципами лечения острых отравлений химической этиологии.
8. Консультант, собирая анамнестические данные, уточняя причины, обстоятельства и условия отравления, определяет:
а) характер отравления: "индивидуальное", "групповое" и "массовое", в т.ч. "семейное". В случаях массового отравления консультант дает рекомендации по оповещению соответствующих инстанций (регионального центра медицины катастроф, территориальных органов Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, органов управления здравоохранением и др.);
б) тип отравления: "острое", "острое повторное" и "хроническое". В рекомендациях консультанта, наряду с тактикой лечения, определяются профилактические меры по устранению причин повторных и хронических отравлений;
в) обстоятельства отравления: "преднамеренное" и "случайное". Данная информация может явиться основанием рекомендовать абоненту информировать о факте отравления органы исполнительной власти, территориальные органы Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, органы управления здравоохранением, внутренних дел; а также для обязательной госпитализации и консультации психиатра (при суицидальном отравлении) и т.д.
Следует учитывать, что родственники больного часто пытаются скрыть такие истинные причины отравления, как суицидальная попытка, наркотическое или лекарственное опьянение. В подобных ситуациях необходимо пояснить, что выяснение причин проводится с целью диагностики и принятия правильного решения о необходимости и месте госпитализации больного, а полученная информация будет иметь конфиденциальный характер.
9. Консультант должен получить максимально подробную информацию о состоянии больного, систематизировать симптомы и синдромы, определить по возможности наличие отравления, степень его тяжести и дать рекомендации по тактике лечения. Состояние больного на момент консультации может быть определено достаточно объективно только медицинским работником, в связи с чем опрос абонента необходимо проводить дифференцированно:
а) при разговоре с медицинским работником необходимо выяснить состояние жизненно важных функций систем организма больного, обратить внимание на определенные симптомы, характерные для того или иного отравления в зависимости от предполагаемого или известного вида токсичного вещества, имеющиеся на момент консультации, а также изменяющиеся в динамике. Консультация будет наиболее продуктивной с точки зрения получения необходимой информации и выполнения рекомендаций лишь в случае, когда абонент сам непосредственно оказывает помощь больному.
В связи с тем, что уровень знаний абонента в области клинической токсикологии, как правило, недостаточный, выявление характерных симптомов должно быть активным со стороны консультанта с объяснением методики определения того или иного симптома (или синдрома) острого отравления химической этиологии;
б) при консультации частного лица уточняются симптомы, которые может определить человек без медицинского образования, такие как наличие или отсутствие сознания, например, "отвечает ли на вопросы, реагирует ли на болевые раздражения, открывает самостоятельно глаза или нет", наличие дыхательных движений грудной клетки, возможность самостоятельно передвигаться и др. Если абонент имеет навыки пальпации и подсчета пульса, можно поручить ему определить наличие и частоту пульса.
10. Консультант анализирует результаты проведенных диагностических исследований и лечения, уточняет наименование введенного антидота и его дозу, дает оценку эффективности проведенного лечения.
11. При наличии симптомов, не характерных для острого химического отравления, следует сделать на этом акцент, уточнив время их появления, стойкость на фоне проводимого лечения, поскольку это может иметь решающее значение для дифференциального диагноза.
12. В ответе консультанта должны быть четко сформулированы следующие позиции:
а) установлен (подтвержден) или нет диагноз отравления, а в случае, когда имеющаяся информация недостаточна и не исключается возможность отравления, консультант назначает дополнительные исследования и консультации других специалистов;
б) степень тяжести отравления, которая определяется как легкая, средняя и тяжелая в соответствии с классификацией, принятой для того или иного вида отравлений рекомендациями Международной программы по химической безопасности Всемирной организации здравоохранения;
в) необходимость и место госпитализации, рекомендуемая с указанием профиля лечебного учреждения (подразделения);
г) необходимость дополнительных консультаций и исследований, рекомендуемых с определением перечня врачей-специалистов и исследований (клинико-лабораторных, функциональных, инструментальных), в том числе целесообразности выезда в стационар токсиколога для очной консультации, вызова бригады скорой медицинской помощи или участкового врача (для частных лиц);
д) рекомендации по лечению, при необходимости, определяются консультантом на основании полученных сведений о пациенте, состоянии его здоровья, характере, типе и обстоятельствах отравления в соответствии с применяемыми при данном заболевании лечебными технологиями, а также с уровнем подготовки и материально-техническими возможностями абонента (наличие соответствующей лечебной аппаратуры, медикаментов и пр.);
е) необходимость проведения повторной консультации для уточнения диагноза, результатов лечения, особенно при обращении медицинского персонала стационаров, где возможно проведение дополнительного обследования больного и консультаций врачей-специалистов.
13. Консультация считается незавершенной и передается следующему по смене дежурному консультанту с внесением соответствующей отметки в Карте в графе "Примечания" при следующих обстоятельствах:
а) при назначении дополнительного обследования;
б) при отсутствии в имеющихся источниках информации сведений о токсиканте (о новых лекарственных препаратах, ядохимикатах, средствах ветеринарии и пр.) следует с целью выяснения необходимых сведений получить у абонента максимально исчерпывающую информацию о производителе или дистрибьюторе токсиканта. Целесообразно обращаться также в соответствующие государственные учреждения (РПОХВ, НИИ дезинфектологии, Федеральный центр гигиены им. Эрисмана и др.), или связаться с головным учреждением - Информационно-консультативным токсикологическим центром Минздрава России для уточнения необходимых данных.
Полученные дополнительные сведения необходимо передать абоненту, если они необходимы для лечения больного.
14. Консультация может считаться завершенной, если все вопросы, поставленные абонентом, решены и не требуют дальнейшего уточнения.
Читайте также:


