Кома после отравления ношпой
Шкала комы Глазго и Педиатрическая шкала комы Глазго представлены в таблицах ниже. Предложены и другие шкалы коматозного состояния для использования в педиатрической практике.


Европейская ассоциация клинических токсикологических центров и токсикологов-клиницистов организовала симпозиум для оценки применимости таких шкал. Были сделаны следующие выводы:
1. Попытки определить отдельные симптомы и признаки непродуктивны.
2. Ни одна конкретная система не применяется во всех ситуациях, встречающихся, в клинической токсикологии, но это не должно вести к отказу от разработки общей схемы классификации тяжести коматозных состояний.
3. Параметры сбора данных путем телефонных опросов могут отличаться от требований, предъявляемых в отделениях интенсивной терапии. В результате необходимы две шкалы — упрощенная и подробная, но обе основанные на одних принципах.
4. Критерии определения тяжести состояния у взрослыхи детей должны быть различными.
5. Любая одобренная шкала должна быть применима на протяжении более 24 ч с момента поражения.
6. Шкалы тяжести, основанные на результатах терапевтического вмешательства, дают менее удовлетворительные результаты, чем разработанные для не получавших помощи пациентов.
7. Тяжесть следует оценивать с учетом реально развившихся последствий, а не тех, что могли бы наблюдаться в отсутствие лечения.
8. Шкала комы Глазго, разработанная для травматологических больных, не подходит для острых отравлений. Требуется новая шкала, учитывающая все типы нарушения сознания и поведения.
9. Включение в шкалу тяжести отравления данных по хроническим заболеваниям нецелесообразно.
10. Для идентификации случаев, при которых специфическое лечение предотвратило развитие серьезной интоксикации, необходимо использование аналитических данных.
Прогностическую ценность этих шкал в случае передозировок еще предстоит определить.
К другим предложенным шкалам относятся Шкала уровня реакции (RLS85), Комплексная шкала уровня сознания (CLOCS), Протокол клинической неврологической оценки (CNA), Шкала выхода из комы, Глазго-Льежская шкала (GLS), Инсбрукская шкала комы (ICS) и Шкала исходов комы Глазго (GOS). Подробно эти тесты и шкалы рассмотрели Segatore и Way.
Кома. Вызывающие кому экзогенные токсины перечислены в ниже.
Учебное видео степени нарушения сознания и шкала комы Глазго
Кома, вызванная экзогенными токсинами: механизмы
А. Недостаток кислорода в крови и тканях
1. Угарный газ (карбоксигемоглобин)
2. Метгемоглобинемия (двухвалентный ион железа гема окисляется до трехвалентного и не может связывать кислород): например, ее могут вызвать анилиновые красители, хлораты, динитрофенол, нитриты (всего как минимум 96 продуктов)
Б. Недостаток кислорода в атмосфере: углекислый газ, бутан, пропан, метан
A. Спирты — алифатические, например этанол, изопропанол, метанол
Б. Бензодиазепины, например диазепам (Valium)
B. Антихолинергические средства (кому вызывают редко, обычно делирий), например атропин
Г. Противосудорожные средства, например фенитоин
Д. Антидепрессанты
1. Ингибиторы моноаминоксидазы, например транилципромин (Parnate)
2. Трициклические антидепрессанты, например имипрамин (Tofranil)
Е. Антигистаминные средства, например дифенгидрамин (Benadryl)
Ж. Барбитураты
З. Бромиды
И. Опиатные наркотики
К. Транквилизаторы
1. Большие: фенотиазин (Thorazine), раувольфия (Serpasil), литий, бутирофенон (Haldol)
2. Малые
а. Хлоралгидрат и его производные: этхлорвинол (Placidyl), метаквалон (Quaalude), паральдегид
б. Пиперидинендионы: глутетимид (Doriden), метипри-лон (Noludar)
A. Этиленгликоль (метаболит — гликолевая кислота) в антифризах
Б. Изопропанол (уксусная, муравьиная кислота)
B. Метанол (муравьиная кислота)
Г. Паральдегид (уксусная кислота)
Д. Салицилат (салициловая кислота)
A. Спирт: этанол
Б. Экзогенный инсулин
B. Гипогликемические лекарства: сульфонилмочевина
Г. Изониазид
Д. Салицилаты
A. Тяжелые металлы: мышьяк, кадмий, свинец, ртуть, таллий
Б. Фосфорорганические инсектициды: паратион
B. Салицилаты
Г. Цианид
A. Амфетамины
Б. Борная кислота
B. Камфора
Г. Кокаин
Д. Хлоруглеводороды: ДДТ и его производные
Е. Галлюциногены: ЛСД, фенциклидиновые ингаляционные препараты
Ж. Опиатные наркотики: кодеин, меперидин (Demerol), пропоксифен (Darwon)
З. Свинец
И. Растения: гельземиум вечнозеленый (Gelsemium sempervirens)
К. Фенотиазины
Л. Трициклические антидепрессанты М. Синдром отмены алкоголя, седативных средств, малых транквилизаторов
A. Укусы паукообразных: паука "черная вдова", скорпиона
Б. Отравление моллюсками
B. Укусы змей
Г. Пищевое отравление: ботулизм
Д. Грибы
Е. Фосфорорганические инсектициды
У наркоманов кома может быть обусловлена и побочными клиническими нарушениями.
Клинические проблемы у наркоманов, ведущие к коме:
- Передозировка: чистого наркотика (редко), смеси с другими наркотиками и седативными средствами
- Гипоксия: отек легких, аспирационный пневмонит, пневмония Гипогликемия
- Постаноксическая энцефалопатия Травма
- Эпилептические нарушения Сепсис Печеночная энцефалопатия
Обычные при коме зрачковые аномалии, изменения кожи, нарушения нормального состояния ротовой полости перечислены в таблицах ниже.



Вещества, вызывающие кому с отеком легких, представлены ниже.
Психоактивные вещества, вызывающие кому и отек легких:
- Героин
- Метадон
- Меперидин
- Токсичные дымы (например, поливинилхлорид)
- Барбитураты
- Глутетимид
Диагностические и лечебные мероприятия, применимые к коматозным пациентам, — в таблице ниже.

Передозировка Но-Шпой возможна так же, как и любым другим лекарством. Несоблюдение инструкции может повлечь за собой даже смерть .
Какое количество Но-Шпы необходимо для передозировки
Препарат Но- Шпа, передозировка которого вызывает опасные последствия , популярен и доступен. Спазмолитическое средство можно купить в каждой аптеке, его принято считать эффективным и безопасным. Его применяют для снятия болевых ощущений разной локализации, спазмов гладкой мускулатуры пищеварительной системы , мочеполовой, сердечно-сосудистой систем .
Хронические функциональные нарушения работы внутренних органов вызывают замедление распада действующего вещества и его вывод из организма. В следствие этого концентрация препарата в жидкой среде увеличивается до показателей, угрожающих здоровью и жизни пациента.
Признаки передозировки
Быстрота наступления передоза миотропного спазмолитика зависит не только от патологий внутренних органов и количества принятого препарата, но и от общего состояния больного. Первые признаки интоксикации могут быть не выраженными. Отклонения от нормы появляются в течение получаса после приема.
- резкой артериальной гипотензией;
- спутанной речью;
- нарушением координации, головокружением, обмороком;
- затрудненным дыханием ;
- почечными коликами;
- тошнотой с рвотными позывами;
- изменением сердечного ритма, сердечно-сосудистой недостаточностью;
- аллергической реакцией в виде высыпаний и отеков;
- бледностью кожи;
- повышенным потоотделением, сухостью во рту;
- судорогами;
- внезапной остановкой сердца .
Дыхательный центр в ЦНС блокируется, в результате чего может произойти остановка дыхания . С течением времени при отсутствии своевременной помощи клинические проявления меняются в сторону ухудшения и могут привести к гибели пациента.
Первая помощь при передозировке Но-Шпой
При первых признаках отравления лекарством нужно обратиться за медицинской помощью. Нельзя отказываться от госпитализации, т.к. в условиях стационара медработники проведут глубокую очистку организма и помогут избежать тяжелых последствий .
Нужно сделать промывание желудка. Пострадавшему необходимо дать выпить не менее 0,5 л теплой подсоленной воды и снова вызывать рвотный рефлекс. Процедуру необходимо повторить несколько раз (до тех пор пока рвотные массы не перестанут отличаться от промывной жидкости).
Оставшийся на стенках слизистой оболочки желудка препарат нужно ликвидировать, для этого пострадавшему дают выпить энтеросорбенты:
- Энтеросгель;
- Полифепан;
- Энтеродез;
- Смекту;
- Диоксид кремния (Полисорб);
- Активированный уголь.
Препараты активно связывают яды; дозировку всех лекарств рассчитывают в соответствии с возрастом и массой тела. Уместно сделать очистительную клизму со слабым раствором марганцовки или травяным отваром (например, ромашки), что частично прекратит всасывание лекарства, уже поступившего в кишечник, усилит действие слабительных средств, необходимых для выведения лекарства из организма.
Если рвота происходит непроизвольно, после каждого приступа в целях предупреждения обезвоживания больному следует давать солевой раствор, стабилизирующий водно-солевой баланс в организме (например, препарат Регидрон).
В тяжелых случаях (если пострадавший без сознания) больного укладывают на ровную поверхность, повернув туловище на бок и приподняв верхнюю часть тела. Это поможет избежать попадания рвотных масс в дыхательные пути. Следует обеспечить постоянный приток свежего воздуха в помещение, на больном нужно расстегнуть всю одежду, стесняющую дыхание . При остановке дыхания нужно начать делать искусственное, совмещая его с непрямым массажем сердца .
Антидот
Антидота специфической направленности у Но-Шпы нет. Действие любых средств, применяемых для обезвреживания лекарства, направлено на поддержание жизнеобеспечения организма, устранение симптомов отравления и результата действия токсинов на органы и ткани.
Когда необходима медицинская помощь
Организм избавляется от отравляющих веществ при передозировке Но-Шпы в течение 3 суток. В тяжелых случаях при сильном превышении дозы самостоятельно справиться с проблемой пострадавший не в силах. Больной подлежит немедленной госпитализации, если он без сознания, потому что интоксикация протекает стремительно, вызывая необратимые последствия .
В медучреждении должны быть проведены меры по полному и ускоренному вымыванию лекарства из крови . Для этого делают следующее:
- проводят повторное промывание желудка с веществами, нейтрализующими действие ядов;
- усиливают выделение мочи;
- очищают кровь методами гемодиализа, плазмосорбции;
- очищают лимфу.
Без медицинского вмешательства невозможно остановить разрушающее действие избытка лекарства, восстановить нормальную работу органов, в первую очередь печени. При отсутствии сознания пациент подключается к аппарату жизнеобеспечения для искусственной вентиляции легких.
Возможные последствия
Тяжелое отравление при отсутствии медицинской помощи чаще всего заканчивается клинической смертью , гибелью пациента.
- поражениях печени и почек, развитием недостаточности органов;
- органическом поражении мозга, кровоизлияниях, отеках, нарушении деятельности ЦНС;
- сердечной недостаточности, изменениях ритма сердца ;
- ишемии миокарда ;
- ухудшении проницаемости сосудов ;
- устойчивых аллергических реакциях;
- заболеваниях дыхательной системы ;
- обострениях хронических патологий;
- сбоях в работе иммунной системы .
Интоксикация организма может дать как краткосрочные функциональные отклонения, так и долговременные. Например, отравление может привести к развитию устойчивой артериальной гипотензии , нанести удар по нервной системе и вызвать психические расстройства. Это, в свою очередь, потребует постановки на учет к психоневрологу, применения антидепрессантов .
Учитывая тяжесть последствий , которые может вызвать передозировка Ношпой , следует иметь в виду, что самолечение опасно для жизни. Использование лекарства допустимо только по назначению врача. Суточная доза и длительность лечения должны быть установлены строго в соответствии с инструкцией.
Всем когда-нибудь встречался препарат Но-шпа. Большинству из нас приходилось его принимать хотя бы один раз. Это лекарство может приобрести каждый в аптечной сети без рецепта.
Безобидно ли Но-шпа на самом деле? Можно ли отравиться Но-шпой и какие при этом будут наблюдаются симптомы? Как лечить такое отравление и ожидать ли развитие отрицательных последствий? Ответы на такие вопросы можно найти в этой статье. А также поговорим о том, как оказать первую помощь пострадавшему, не имея специальной подготовки.
Но-шпа это одно из коммерческих названий Дротаверина. Препарат оказывает расслабляющее действие на гладкую мускулатуру пищеварительной системы, желчевыводящих путей, мочеполовых органов, в незначительной степени влияет на мышечную стенку сосудов и миокарда при приёме в таблетках. Внутримышечное или внутривенное введение оказывает более выраженный эффект на сердечно-сосудистую систему и может вызывать снижение артериального давления и замедление сердечного ритма.
Но-шпу применяют при заболеваниях, сопровождающихся спастическими болями в желудочно-кишечном тракте:
- гастриты;
- язвенная болезнь желудка и двенадцатипёрстной кишки;
- энтериты;
- колиты;
- синдром раздражённого кишечника;
- метеоризм;
- панкреатиты.
Но-шпа снимает печёночную, почечную колику, возникающие при желчнокаменной и мочекаменной болезни соответственно. Но-шпу используют в случае болезненной менструации, в целях снижения тонуса матки при угрозе прерывания беременности.
В каких случаях наступает отравление Но-шпой
Отравление Но-шпой может наступить в следующих случаях.
- При превышении максимальной терапевтической дозы препарата может возникнуть передозировка.
- Превышение возрастной дозы у детей.
- Приём лекарства больными с АВ-блокадой может вызвать отравление Но-шпой с летальным исходом.
- Людям с выраженной почечной и печёночной недостаточностью приём даже обычной дозы небезопасно. Это связано с тем, что распад лекарства происходит в печени, а большая часть препарата экскретируется почками. Интоксикация происходит за счёт нарушения распада и (или) выведение вещества. Оно накапливается в крови и вызывает отравление.
- Суицидальное отравление.
Клинические проявления при отралении
При отравлении Но-шпой симптомы могут появиться уже спустя 30 минут после приёма таблеток. В дальнейшем они нарастают. Тяжесть состояния зависит от дозы принятого лекарства, наличия заболеваний сердца, печени, почек, времени обращения за помощью.

Одним из опасных симптомов будет нарушение ритма и проводимости. Возможно, развитие тахикардии на фоне снижения артериального давления, перебоев в работе сердца. У людей с выраженным атеросклерозом сосудов падение артериального давления при передозировке может спровоцировать инфаркт миокарда и нарушение мозгового кровообращения. Вследствие низкого артериального давления у пострадавшего может появиться тахикардия.
Отравление препаратом может вызвать нарушение проводимости, которое проявляется:

головокружением;- общей слабостью;
- потемнением в глазах;
- обморочными состояниями;
- ощущением нехватки воздуха;
- чувством замирания сердца;
- замедлением сердечного ритма;
- плохой переносимостью физических нагрузок.
В тяжёлых случаях отравления Но-шпой развивается клиника остановки сердца при полной блокаде проведения нервного импульса в сердце, а за счёт паралича дыхательного центра следует остановка дыхания.
Первая доврачебная помощь при отравлении Но-шпой

Предотвратить всасывание лекарства: сделать несколько попыток вызвать рвоту. Независимо от того получилось это или нет, дают активированный уголь третью часть от суточной дозы (2 таблетки по 500 мг на 1 кг веса).- Вызвать скорую помощь или везти пострадавшего в ближайшую больницу.
- Пока едет бригада скорой помощи постараться выпить как можно больше жидкости (в идеале 2 литра) и постараться вызвать рвоту.
- Если больной без сознания его укладывают на пол или другую ровную жёсткую поверхность, расстёгивают одежду, чтобы она не стесняла дыхание, поворачивают голову набок. Затем надо вызвать скорую помощь и, если возникла необходимость, провести непрямой массаж сердца и сделать искусственное дыхание.
При отравлении Но-шпой первая помощь оказывается на месте и по дороге в больницу.
Лечение
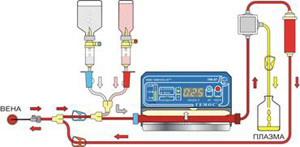
В стационаре повторяют промывание желудка, назначают сорбенты до 3 суток, так как Но-шпа полностью выводится из организма только за 72 часа. Это связано в том числе и с тем, что 30% принятого лекарства поступает с жёлчью в кишечник. Во избежание повторного всасывания энтеросорбцию продолжают 3 дня. Также проводят очистительную клизму, назначаются слабительные средства.
При отравлении Но-шпой дальнейшее лечение сводится к вымыванию лекарственного препарата из крови. Предпочтение отдаётся сорбционным методам — гемосорбция, плазмосорбция, лимфосорбция. Их применение в несколько раз увеличивает скорость выведения Но-шпы из организма. При отсутствии противопоказаний может назначаться форсированный диурез.
Специфического антидота при передозировке Но-шпой нет. Во избежание обезвоживания назначают внутривенно-капельное введение растворов.
В случае нарушения дыхания больного подключают к аппарату искусственной вентиляции лёгких. Если произошла остановка сердца, проводят электростимуляцию, вводят адреналин, Атропин, Изупрел. В зависимости от дальнейшего течения заболевания назначается симптоматическая терапия.
Последствия отравления
Отравление Но-шпой грозит серьёзными последствиями. Препарат может спровоцировать развитие почечной и печёночной недостаточности. У больных атеросклерозом сосудов, возможно, развитие сердечно-сосудистых осложнений. Самое плачевное последствие — летальный исход из-за остановки дыхания и развития асистолии.
Как видно, что даже такой с виду безобидный препарат может вызвать тяжёлое отравление. Поэтому надо принимать Но-шпу и другие аналоги Дротаверина только по назначению врача, исключить бесконтрольное использование лекарства. Симптомы отравления неспецифичны. На первый план выходят нарушения со стороны сердца и общее недомогание, с которыми больные обращают к врачу, не подозревая, что это признаки отравления. Трудности в своевременной диагностике делает отравление опаснее, а последствия тяжелее.

Но-шпа, известный и распространенный препарат, применяется для снятия болезненных спазмов, быстро купирует неприятные симптомы. Но, как и любое лекарственное средство, он имеет ряд побочных эффектов, требует от пациента аккуратного использования. В противном случае возможно развитие передозировки Но-шпой.
Состав препарата
Но-шпа относится к группе спазмолитических препаратов, которые отпускаются без рецепта. Основное действующее вещество – дротаверина гидрохлорид. Оно быстро проникает в клетки мышечной ткани, угнетая выработку фермента фосфодиэстеразы. При этом снижается поступление кальция в клетки гладких мышц, наступает их расслабление, кровеносные сосуды расширяются, перистальтика кишечника ослабевает. В ЦНС лекарство не проникает.
Препарат выпускается в форме таблеток и в виде раствора для инъекций. Эффект наблюдается уже через 30–50 минут после перорального приема лекарства, продолжается на протяжении 6–10 часов. При внутривенном введении действие препарата начинается через 2-4 мин., достигая максимума через полчаса.
Показания и противопоказания к применению
Но-шпа — один из немногих препаратов, которые должны быть в домашней аптечке. При рациональном использовании средство помогает убрать боль и спазмы, снизить дискомфорт в желудочно-кишечном тракте.
Показаниями к применению становятся следующие заболевания:
- обострение язвы желудка или кишечника;
- спастический колит или проктит;
- пилороспазм;

- гастродуоденит;
- синдром раздраженного кишечника;
- холецистит;
- спазмы сосудов головного мозга, а также коронарных и периферических артерий;
- почечная колика;
- печеночная колика;
- кишечная колика.
Женщинам рекомендуется принимать Но-шпу для уменьшения боли при менструации . Способность препарата снимать спазмы гладкой мускулатуры незаменима во время беременности при гипертонусе матки, который грозит выкидышем. Используется средство и для прекращения послеродовых схваток.
Побочные эффекты Но-шпы проявляются, если пациенты игнорируют противопоказания к применению: аллергию на любой из компонентов спазмолитика, аритмию, синдром низкого сердечного выброса. Нарушения могут проявляться такими симптомами:
- кожные высыпания;
- учащенное сердцебиение;
- ощущение жара внутри.
В этом случае следует проконсультироваться с врачом и заменить препарат аналогом с другим действующим веществом, которое будет безопасным для человека.

Симптомы передозировки Но-шпой
Отравление Но-шпой часто происходит по вине пациента, если он самовольно увеличил дозировку, принимал таблетки без рекомендации лечащего специалиста. Опасно применять препарат людям, у которых диагностирована печеночная недостаточность: расслабление мускулатуры провоцирует нарушение кровотока в поврежденном органе, увеличивает риск развития интоксикации.
Передозировка Но-шпой с летальным исходом может возникнуть у пациентов, принимающих адреноблокаторы при стенокардии или сахарном диабете. Спазмолитик нейтрализует действие этих лекарств, оставляя организм беззащитным перед резкими скачками давления и тахикардией. Одновременное употребление алкоголя или энергетических напитков усугубляет проблему.
Симптомы отравления Но-шпой зависят от количества принятого лекарственного средства, проявляются остро:
- головная боль;
- потеря сознания;
- неприятный привкус во рту;
- ощущение нехватки кислорода;
- быстрое снижение артериального давления;
- перебои сердечного ритма;
- сильная слабость.
При передозировке Но-шпы симптомы напоминают клинику сердечного приступа. Неприятные ощущения начинаются через 30–60 минут после приема средства. Возникают повторные тошнота и рвота, тремор конечностей, судороги. Пик обострения наступает 2–3 часа спустя. Пульс снижается до 40–50 ударов/мин., кожные покровы бледные, дыхание становится редким и поверхностным. Пациент теряет сознание.
Инструкция к препарату подсказывает, сколько таблеток Но-шпы можно выпить за один раз. Их количество зависит от возраста и веса пациента, в среднем составляя 1–2 шт. на прием. Максимально разрешенная суточная доза лекарства не должна превышать 180–240 мг, что соответствует 4-6 таблеткам в сутки.
Первая помощь при передозировке Но-шпой
Последствия передозировки Но-шпы чрезвычайно опасны, поэтому необходимо уметь правильно оказать пострадавшему помощь до приезда врачей. В домашних условиях проводятся стандартные действия при интоксикации лекарствами:
- Если человек принял высокую дозу Но-шпы в таблетках, ему следует промыть желудок. Больному предлагается 1–1,5 литра подсоленной или чистой воды, после чего вызывается рвота. Процедуру повторяют, пока жидкость не выйдет из желудка без частиц препарата.
- Потерпевшему необходимо дать сорбенты, которые при прохождении по кишечному тракту заберут на себя часть токсинов (Атоксил, Энтеросгель, Белый уголь и др.).
- При введении лекарства в виде инъекции прием сорбентов и промывание желудка бесполезны, поскольку препарат поступает прямо в кровь, минуя пищеварительный тракт.
- До приезда “Скорой помощи” больному не дают потерять сознание, используют нашатырный спирт, холодные компрессы на лицо. Мокрым полотенцем можно обтереть кожу и конечности.
- Пострадавшему может понадобиться непрямой массаж сердца, поэтому его укладывают на твердую поверхность, следят за пульсом.
В домашних условиях невозможно снять последствия интоксикации. Промедление и отказ от вызова врача может привести к летальному исходу.
Лечение отравления
При поступлении в больницу человека помещают в реанимационное отделение, чтобы иметь возможность контролировать его сердечный ритм, работу почек и мочевыводящей системы. Для вывода из опасного состояния проводятся следующие процедуры:
- при необходимости — кардиостимуляция, искусственная вентиляция легких;
- внутривенное введение атропина или адреналина;

- очищение крови от токсина с помощью гемодиализа или плазмосорбции;
- использование гепатопротекторов для защиты печени;
- симптоматическая терапия: введение кортикостероидов, барбитуратов, антибиотиков и др.
Дальнейшее лечение направлено на устранение повреждений внутренних органов, восстановление микрофлоры кишечника. Определенного антидота для препарата не разработано.
Возможные последствия
У многих пострадавших при передозировке Ношпой развивается аллергия на дротаверин. К более серьезным повреждениям относят:
- почечную недостаточность;
- сердечно-сосудистые патологии, в том числе хроническую гипотензию, аритмию;
- затяжные аутоиммунные процессы;
- присоединение вторичных бактериальных инфекций.
Чтобы исключить отравление Ношпой, использовать спазмолитик следует только по назначению специалиста, не заниматься самолечением. Необходимо до начала лечения предупредить врача о наличии хронических патологий, опухолей и других тяжелых заболеваний, которые могут стать противопоказанием к применению препарата. В процессе лечения пациент должен строго соблюдать назначенные врачом дозировки лекарства.
КОМАТОЗНЫЕ СОСТОЯНИЯ ПРИ ОСТРЫХ ОТРАВЛЕНИЯХ
Коматозные состояния в клинической практике встречаются чаще всего при отравлениях снотворными средствами, транквилизаторами, наркотическими анальгетиками или различными сочетаниями этих препаратов, этиловым или метиловым алкоголем, окисью углерода.
КОМЫ ПРИ ОТРАВЛЕНИИ СНОТВОРНЫМИ И ТРАНКВИЛИЗАТОРАМИ
В качестве снотворных обычно используют барбитураты (барбитал, фенобарбитал, этамииал-натрий и др.), производные пиридина (ноксирон, метакванол) препараты алифатического ряда (хлоралгидрат, бромурал, адамин); транквилизаторы (элениум, диазепам (седуксен), оксазепам и др.), центральные холинолнтики (амизил, метамизил), а также мепробамат, скутамил.
Патогенез действия снотворных на ЦНС полностью не изучен. Считают, что угнетение мозга наступает вследствие непосредственного воздействия этих препаратов на метаболизм нервных клеток, что в конечном итоге ведет к нарушению передачи нервных импульсов в центральной нервной системе.
Активность снотворных препаратов зависит от скорости проникновения их в нервную клетку.
Клиническая картина и тяжесть комы при отравлении снотворными препаратами и транквилизаторами зависит прежде всего от глубины угнетения спинного и продолговатого мозга. При неглубокой коме сознание отсутствует, чувствительность резко снижена, но в ответ на болевое раздражение возможна двигательная реакция. Неврологическая симптоматика лабильна, нестойка. Мышцы конечностей расслаблены, но иногда отмечаются судорожные подергивания, спазм мышц гортани и жевательной мускулатуры. Зрачки узкие, реакция их на свет вялая, сухожильные рефлексы снижены, может быть симптом Бабинского.
Дыхание замедленное, ритмичное, довольно глубокое, пульс и артериальное давление обычные, температура нормальная.
По мере углубления комы чувствительность полностью исчезает, рефлексы угасают, зрачки расширяются, скелетная мускулатура расслабляется, дыхание становится хрипящим. Вследствие западения языка, усиленной бронхореи и гиперсаливации возникает опасность механической асфиксии. Паралич межреберных мышц и угнетение дыхательного центра обусловливают нарушение ритма дыхания: дыхание становится поверхностным, аритмичным. Развивается гипоксия, гиперкапния, респираторный и метаболический ацидоз. Нарушается гемодинамика вследствие угнетения вазомоторного центра и токсического действия препаратов на миокард и сосуды, у больных появляется тахикардия, различные нарушения ритма, артериальная гипотония, олигурия, анурия, иногда отек легких. Смерть наступает от паралича дыхательного и сосудо-двигательного центров.
ЛЕЧЕНИЕ
- Основные патогенетические методы лечения должны быть направлены на выведение токсического вещества из организма. С этой целью сразу после установления диагноза производят интубацию трахеи и промывают желудок через зонд водой комнатной температуры. По окончании промывания в желудок вводят 100-150 мл 33% раствора сульфата магния, чтобы уменьшить всасывание и ускорить выведение токсического агента из кишечника.
- Применяют водную нагрузку в сочетании с форсированным диурезом. Внутривенно вводят 500-1500 мл 4% раствора гидрокарбоната натрия, 1000-1500 мл 5% раствора глюкозы и 1000-2000 мл изотонического раствора хлорида натрия; к каждому литру вводимой жидкости добавляют 1-2 г хлорида калия. Использование больших объемов гидрокарбоната натрия способствует не только коррекции метаболического ацидоза, но и образованию в щелочной среде хорошо растворимых солей снотворных препаратов.
При низком центральном венозном давлении и повышенном гематокрите трансфузию производят одновременно в две или три вены под контролем диуреза (постоянно катетер в мочевом пузыре). Показанием к прекращению вливаний служат задержка в организме более чем половины введенной жидкости к концу 3-4 часа лечения и признаки гипергидратации (подъем центрального венозного давления, повышенный тонус глазных яблок, появление влажных хрипов в задне-нижних отделах легких).
На фоне этой водной нагрузки вводят внутривенно 60-80 мг (6-8 мл 1% раствора) фуросемида, дважды с интервалом в 1-2 часа. При сохраненной функции почек более рационально применение мочевины или маннитола из расчета 0,5-1 г препарата на 1 кг массы тела больного под обязательным контролем кислотно-щелочного состояния и электролитного состава крови. В этих случаях в первые два часа лечения переливают 1500-2000 мл раствора, а в конце второго часа вводят внутривенно (в течение 20-30 минут) свежеприготовленный 30% раствор мочевины или (в течение 1-2 часа) 10-20% раствор маннитола.
КОМА ПРИ ОТРАВЛЕНИИ НАРКОТИЧЕСКИМИ АНАЛЬГЕТИКАМИ
В группу наркотических анальгетиков входят алкалоиды, получаемые из опия, и их синтетические заменители (морфин, омнонон, героин, кодеин, леморан, промедол и др.). Передозировка этих препаратов вызывает разлитое торможение коры головного мозга, выраженное угнетение дыхательного и кашлевого центров, возбуждение рвотного центра и центра блуждающего нерва, повышение тонуса гладкой мускулатуры бронхов и мочевого пузыря. Выделяются они из организма с мочой, в меньшей степени через желудочно-кишечный тракт, частично разрушаются в печени.
ЛЕЧЕНИЕ
- Проводят все лечебные мероприятия, направленные на выведение из организма токсических препаратов (см. выше).
- Специфическим антагонистом наркотических анальгетиков является налорфин; 1-3 мл 0,5% раствора препарата вводят внутримышечно. При необходимости эту дозу через 10-15 минут повторяют. Общая доза налорфина не должна превышать 0,04 г (8 мл 0,5% раствора). Наряду с этим целесообразно парентерально ввести аналептики (0,3-0,5 мл 1% раствора лобелина, 0,.)-1 мл 5% раствора субехолина) и витамина В1 (5 мл 5% раствора).
- Профилактику ателектазов, пневмоний проводят теми же методами, что и при отравлении снотворными.
КОМА ПРИ ОТРАВЛЕНИИ ЭТИЛОВЫМ СПИРТОМ
Этиловый спирт, подобно снотворным, оказывает угнетающее (наркотическое) действие на ЦНС. Особенно чувствительны к его действию кора и подкорковые области головного мозга. Дозы, вызывающие угнетение спинного мозга и исчезновение рефлексов, подавляют деятельность дыхательного и сосудо-двигательного центров. Концентрация алкоголя в крови, достигающая 0,4%, ведет к коматозному состоянию, а свыше 0,6% (близкая к 0,7%) - к смерти от остановки дыхания.
Сознание и чувствительность при отравлении алкоголем отсутствует. Выраженная гиперемия и цианоз лица, акроцианоз; Кожные покровы холодные, влажные, температура снижена. Зрачки нормальные или расширены, реакция их на свет вялая, склеры инъецированы. Дыхание поверхностное, аритмичное. Изо рта запах алкоголя. Цульс частый, мягкий, артериальная гипотония. Тоны сердца глухие, иногда ритм галопа возможны различные аритмии. Нередко рвота, непроизвольное мочеиспускание и дефекация. Иногда может развиться отек легких.
ЛЕЧЕНИЕ
- Проводят все лечебные мероприятия, направленные на удаление из организма алкоголя и дезинтокспкационную терапию (см. выше). Количество жидкости в сутки вводят до 1500-2000 мл.
- К симптоматическим методам лечения относится парентеральное введение 1-2 мл 10% раствора кофеина (антагонист этилового спирта), 2-3 мл кордиамина, а при выраженной артериальной гипотонии - 1 мл 5% раствора эфедрина; оксигенотерапия; профилактика и лечение ателектазов легких и пневмоний.
КОМА ПРИ ОТРАВЛЕНИИ МЕТИЛОВЫМ СПИРТОМ
Непосредственное наркотическое действие метилового спирта слабее, чем этилового. Интоксикация метиловым спиртом обусловлена действием самого вещества и продуктов его распада в организме - формальдегида и муравьиной кислоты, оказывающих выраженное токсическое действие на ЦНС. В результате отравления возникает резкий коллапс, метаболический ацидоз и гипоксия. Следует помнить, что метиловый спирт выделяется из организма очень медленно (более пяти дней).
Клиническая картина отравления зависит прежде всего от объема принятого яда. При приеме 200-300 мл метилового спирта интоксикация развивается молниеносно. Наступает оглушенность, быстро переходящая в кому. Арефлексия. Зрачки широкие, реакция на свет их вялая. Возникает рвота, непроизвольное мочеиспускание. Температура снижена. Отмечается резкий цианоз, судороги. Дыхание вначале редкое, шумное, глубокое, затем - поверхностное и аритмичное. Пульс частый, мягкий. Артериальная гипотония вплоть до тяжелого коллапса. Летальный исход вследствие остановки дыхания может наступить спустя 2-3 часа после приема метилового спирта.
При дробном приеме метилового спирта коматозное состояние может развиваться через 1-2 суток после периода мнимого благополучия. Возникновению комы у большинства больных предшествует резкое нарушение зрения.
ЛЕЧЕНИЕ
- Сразу после установления диагноза проводят все лечебные мероприятия, направленные на выведение токсического вещества из организма, и дезинтоксикационная терапия.
- С целью предупреждения окисления метилового спирта до формальдегида и муравьиной кислоты и борьбы с ацидозом внутривенно капельно вводят 1000-1500 мл 5% этилового спирта и одновременно в другую вену - 1000-1500 мл 4% раствора гидрокарбоната натрия, а также 2-3 мл 3% раствора преднизолона и 5-6 мл 5% раствора витамина B1 в 1000-1500 мл 5% раствора глюкозы с инсулином. Для ускоренного выведения метилового спирта показаны внутривенные инфузии 6-8 мл 1% раствора фуросемида.
- Для уменьшения токсического воздействия метилового спирта на зрительный нерв делают повторные спинномозговые пункции, супраорбитально вводят атропин (0,5 мл 0,1% раствора) с преднизолоном (0,5 мл 3% раствора) или дексаметазоном (0,5 мл 0,4% раствора), внутривенно 150-200 мл 40% раствора глюкозы с 200 мл 2% раствора новокаина и одномоментно подкожно 16-20 ЕД инсулина.
- Борьба с сердечно-сосудистой недостаточностью проводится так же, как и при отравлениях снотворными препаратами.
КОМА ПРИ ОТРАВЛЕНИИ ОКИСЬЮ УГЛЕРОДА (УГАРНЫМ ГАЗОМ)
Отравления угарным газом встречаются в быту довольно часто (при пожаре, неправильной топке печей, длительном пребывании в помещении, где работают двигатели внутреннего сгорания или имеется утечка газов из отопительных систем).
Окись углерода очень легко проникает в кровь через легкие. Тяжесть интоксикации зависит прежде всего от концентраци СО во вдыхаемом воздухе, продолжительности экспозиции, диффузионной способности легочной ткани, состояния легочного кровообращения. Определенное значение имеет содержание кислорода и углекислоты в атмосферном воздухе, интенсивность легочной вентиляции.
В крови СО вступает в соединение с железом гемоглобина и образует карбоксигемоглобин, замедляющий диссоциацию оксигемоглобина и не обладающий способностью переносить кислород. Помимо этого, окись углерода взаимодействует с тканевыми химическими системами, содержащими железо, в результате возникает резкая гипоксия, нарушаются тканевые процессы, связанные с утилизацией кислорода.
Клиническая картина отравления окисью углерода весьма разйообразна. Развитию коматозного состояния предшествуют резкая головная боль, тошнота, рвота, ощущение бессилия и равнодушия к окружающему, сонливость. Затем наступает угнетение сознания и кома с непроизвольным мочеиспусканием и дефекацией. На этом фоне возможны возбуждения со зрительными и слуховыми галлюцинациями, клоническими и тоническими судорогами.
Отмечается гиперемия лица, по мере углубления комы появляется цианотичный оттенок кожи, могут быть геморрагические высыпания и нервно-трофические изменения кожных покровов вплоть до некроза, острые отеки на месте инъекций.
Выраженная одышка, перкуторно-коробочный оттенок звука над легкими; на фоне ослабленного или местами жесткого дыхания выслушиваются сухие свистящие хрипы и реже, влажные. Пульс частый, аритмичный, мягкий, резкая артериальная гипотония, вплоть до коллапса. Тоны сердца глухие, в ряде случаев наблюдается острая дилятация его полостей. Возможны тромбозы крупных артериальных стволов с некрозом конечностей, инфаркты миокарда.
В крови - полиглобия, эритроцитоз, лейкоцитоз до 15 000-20 000, лимфопения, эозинопения. Наряду с этим наблюдается гипергликемия, азотемия, ацидоз.
Коматозное состояние может продолжаться более суток и закончиться смертью вследствие расстройства дыхания. В некоторых случаях отравление окисью углерода развивается молниеносно: в течение короткого времени развивается кома, паралич дыхательного н сосудодвигательного центров.
ЛЕЧЕНИЕ
- Немедленно вынести пострадавшего на свежий воздух.
- Для повышения парциального давления кислорода в крови, ускорения распада карбоксигемоглобина и ликвидации гипоксии применять непрерывную ингаляцию вначале 100% кислорода, а затем 50%. При острой дыхательной иедостаточности - вспомогательная или искусственная вентиляция легких и внутривенное вливание эуфиллина (10 мл 2,4% hаствора).
- Лечение отека легких и острой сердечно-сосудистой недостаточности проводят так же, как при отравлениях снотворными средствами.
- В связи с резким нарушением обменных процессов всем больным внутривенно капельно вводить аскорбиновую кислоту (15-20 мл 5% раствора) с 30-40 мл 40% раствора и 500-700 мл 5% раствора глюкозы, а также 50-70 мл 0,5% раствора новокаина; подкожно инсулин (1 ЕД на 3-4 г глюкозы), а внутримышечно (разными шприцами) - 2-5 мл 5% раствора витамина B1 и 1-2 мл 10-20% раствора кофеина.
- При психомоторном возбуждении и судорожном синдроме применять седуксен (2-4 мл 0,5% раствора в 15 мл 40% раствора глюкозы внутривенно медленно), барбамил (5-10 мл 5% раствора внутривенно со скоростью 1 мл в минуту) или хлоралгидрат (50-100 мл 1% раствора в клизме); аминазин - 2 мл 2,5 % раствора, димедрол - 1 мл 1 % раствора, пипольфен - 2 мл 2,5% раствора, промедол - 1 мл 2% раствора внутримышечно.
- Для предупреждения тромбозов вводят гепарин (5000- 15000 ЕД в сутки) внутривенно; пневмоний - антибиотики, бронхолитики; при гипертермии - анальгин или амидопирин. Для профилактики трофических нарушений, некрозов необходима удобная постель, частая смена положения тела, тщательное соблюдение гигиенических норм.
Другие состояния см. в разделе
Неотложные состояния в клинике внутренних болезней
в карте Внутренние болезни
Читайте также:


