Интенсивная терапия при отравлениях у детей
Медицинский блог по педиатрии


Отравления у детей часто встречаются в медицинской практике и имеют высокий процент летальных исходов.
К причинам отравлений у детей относятся:
- Недосмотр родителей (самая частая причина) — ребенок съедает таблетки лекарства, в красивых упаковках, принимая их за конфеты или витамины;
- Бывает, что родители дают ошибочно не то лекарство, или превышают дозу препарата;
- Суицидное отравление — встречается в пубертатном возрасте, при котором сознательно употребляется избыточное количество лекарства с целью суицида;
- У подростков может быть – токсикомания. В этом возрасте дети могут курить, нюхать различные токсические вещества.
Чаще всего встречаются — медикаментозные отравления (80%), реже отравления препаратами бытовой химии, растительными и промышленными ядами.
Также чаще бывают отравления у детей в возрасте до 3-х лет. Это связано с их любознательностью (в этом возрасте они любят пробовать на вкус разные предметы).
В связи с этим перечень веществ, которые могут вызвать их отравление очень большой. Вообще известно более пятисот токсических веществ, которые наиболее часто вызывают отравление.
Наука, которая занимается отравлениями, называется токсикология.
Отравление — патологическое состояние, которое возникает при воздействии на организм химического соединения (яда) вызывающего нарушения жизненно важных функций и создающего опасность для жизни больного.
Классификация отравлений:
Единой классификации отравлений пока нет.
Различают:
— острые отравления у детей (при однократном поступлении яда);
— хронические отравления у детей (при длительном поступлении яда в субтоксических дозах).
- По условиям возникновения:
— бытовые;
— медикаментозные;
— производственные;
— случайные;
— суицидальные.
- В зависимости от поступления яда в организм:
— ингаляционные;
— пероральные;
— перкутанные (через кожу);
— инъекционные (при парентеральном введении);
— полостные отравления (попадание яда в наружный слуховой проход, прямую кишку).
- По принципу действия ядов:
— раздражающие;
— прижигающие;
— гемолитические.
- По названию вещества вызвавшего отравление.
Указывают вещество, которое вызвало отравление (например, отравление хлорофосом) или группы веществ( например отравление щелочами, кислотами).
- По тяжести состояния:
— легкое;
— средней тяжести;
-тяжелое;
— крайне тяжелое.
Клинические стадии отравлений:
- Токсикогенная (ранняя — продолжительность от 1 часа до нескольких суток, когда большая часть яда циркулирует в крови);
- Соматогенная (яд фиксируется в органах).
Теперь переходим к лечению острых отравлений у детей.
Лечение острых отравлений у детей:
Заключается в следующем:
1. Ускоренное выведения токсических веществ из организма
( активная детоксикация);
2. Применение антидотной терапии;
3. Симптоматическая терапия.
Теперь посмотрим все принципы в отдельности.
1. К выведению токсических веществ из организма
(активной детоксикации) относят:
- Промывание желудка.
Ранние клинические симптомы при ентеральном отравлении у детей проявляются через 20- 30 минут. При наличии пищи в желудке всасывание яда замедляется.
Плохо эвакуируются из желудка: барбитураты, седативные препараты, клофелин, ФОС, алкалоиды, трицеклические антидепрессанты.
Большая часть ядов замедляет моторику тонкого кишечника. Из этого следует, что даже если с момента отравления прошло 24 часа промывание желудка обязательно надо проводить (кроме кислот и щелочей).
Если ребенок в сознании и может пить –даем много пить и вызываем рвоту. Для этого можем дать сироп ипекакуаны или апоморфин(рвотные средства).
Нельзя вызывать рвоту, когда отравление бензином, солями или щелочами. Нельзя вызывать рвоту у детей в возрасте до 6 месяцев, и когда есть нарушение гемокоагуляции.
Некоторые авторы против применения рвотных средств, в связи с опасностью аспирации. Поэтому предпочтение наддают зондовому промыванию желудка.
Водой промывать желудок нельзя ( может вызвать отек мозга, легких). Нужно промывать изотоническим раствором, раствором Рингера-Локка или раствором Амбурже.
У детей с сохраненным сознанием промывание проводят в положении сидя, с нарушением сознания в горизонтальном положении. Если ребенок без сознания промывание проводят только после интубации трахеи.
Количество жидкости для промывания желудка.
— В 1 год одномоментно-150 мл., полное промывание-1 л.
— В 3 года одномоментно-250 мл., полное промывание – 2л.
— В 5 лет одномоментно- — 350 мл., полное промывание – 3 л.
— В 7 лет одномоментно- 400 мл., полное промывание -5 л.
— В 12лет одномоментно-500 мл., полное промывание — 6л.
При отравлении прижигающими жидкостями в первые часы обязательно осуществляют промывание желудка через зонд. Наличие крови в промывных водах не служит противопоказанием для данной процедуры. В этих случаях зонд перед введением в желудок смазывают ( на всю длину) вазелиновым маслом.
После промывания желудка через зонд вводят активированный уголь в дозе
0,5-1 г/кг в изотоническом растворе натрия хлорида или любой другой сорбент.
Удаления ядов из кишечника достигается применением слабительных средств – сульфата магния в виде 10% раствора из расчета 2,5 мл/кг. Солевые слабительные противопоказаны при отравлении прижигающими ядами и при наличии признаков гастроентерита.
Наряду со слабительными средствами используются и другие способы усиления перистальтики кишечника, в частности фармакологическая стимуляция и очистительные клизмы.
- Форсированный диурез.
Суть метода сводится к усилению выведения ядов и их метаболитов с мочой при увеличении водной нагрузки при одновременном использовании диуретиков.
Основные компоненты форсированного диуреза: 5% и10% раствор глюкозы, раствор Рингера, 0,9% раствор хлорида натрия, плазмозамещающие растворы.
Объем жидкости — физиологическая потребность умножить на 1,5. Вводим 50% в первые 6 часов, 25% в последующие 6 часов и 25% за остальные 12 часов.
Метод противопоказан при отравлениях, осложненных сердечно-сосудистой недостаточностью, а также при нарушении функции почек.
Эффективный при отравлении диализирующимися веществами (метиловым спиртом, барбитуратами, тяжелыми металлами, салицилатами, и пр.). Его применяют в раннем периоде интоксикации.
Гемодиализ (гемофильтрация,) также применяют при лечении острой почечной недостаточности, которая возникла в результате действия нефротоксических ядов (мышьяк, антифриз, четыреххлористый углерод, дихлорэтан, сулема).
- Перитонеальный диализ.
Перитониальный диализ используется для выведения токсичных веществ, которые депонируються в жировых тканях или прочно связываются с белками плазмы, например – барбитураты короткого действия, четыреххлористый углерод, дихлорэтан и др.
Особенность метода в том, что его можно применять при острой сердечно-сосудистой недостаточности. Этим он отличается от других способов выведения яда из организма.
Противопоказание к перитонеальному диализу — выраженный спаечный процесс в брюшной полости.
Это метод заключается в адсорбции чужеродных веществ из крови. Кровь проходит через гемосорбент (активированный уголь) и возвращается к пациенту.
Гемосорбцию проводят с помощью аппарата – детоксикатора. Подключение аппарата к кровеносной системе больного производят через артериовенозный шунт или вено-венозным доступом.
Лечебный эффект гемосорбции возникает в результате:
— удалением из крови токсических вещества;
— извлечении из крови токсичных эндогенных веществ (креатинина, мочевины, билирубина);
— улучшении микроциркуляции, реологических свойств крови.
Показаниями к гемосорбции являются отравления медикаментами психотропной группы (бензодиазепины, барбитураты, амитриптилин, фенотиазины), фосфорорганические соединения, алкоголь и его суррогаты ( этиленгликоль, метиловый спирт, дихлорэтан), алкалоиды (пахикарпин, хинин, сердечные гликозиды).
- Замещение крови реципиента кровью донора.
Операция замещения крови реципиента кровью донора показана при отравлениях веществами, вызывающими токсическое повреждение элементов крови- образование метгемоглобина (анилин, нитриты, нитраты), длительное снижение активности холинэстеразы (фосфорорганические инсектициды), массивный гемолиз, а также при отравлении лекарственными препаратами ( беллоид, митриптилин, ферроцирон) и растительными ядами (бледной поганкой) и др.
Используют одногруппную резус-совместимую донорскую кровь. Положительный эффект может наблюдаться после замещения 25% ОЦК. Оптимальным обычно является замещение одного ОЦК (70-75 мл/кг массы тела)
2. Применение антидотной терапии:
Антидотная терапия эффективна только в ранней токсикогенной фазе при клинико- лабораторном подтверджении вида интоксикации.
Краткий список антидотов:
Для парацитамола антидот ацетилцистеин.
Гепарин – протамина сульфат.
Метиловый спирт – этиловый спирт.
Фосфорорганические вещества – атропин.
Бледная поганка – пенициллин.
Отравление цианидами – натрия тиосульфат.
Тяжелые металлы(свинец, ртуть, мышьяк) – унитиол.
Метгемоглобинобразователи — метиленовый синий.
Наркотические аналгетики – налоксон.
3. Симптоматическая терапия .
Используется по общим правилам в зависимости от клиники отравления:
— При гипоксии — оксигенотерапия;
— При выраженной дыхательной недостаточности — ИВЛ;
— Если шок — проводится противошоковая терапия;
— В случае судорог вводятся противосудорожные средства (сибазон, ГОМК и др.);
— При гипертермии — жаропонижающие (парацетамол и др.);
— При аспирационной пневмонии назначают антибиотики;
— Проводится борьба с осложнениями (недостаточностью кровообращения, почек, печени, отеком мозга).
Также при отравлениях используют — Гипербарическую оксигенацию (ГБО).
ГБО наиболее часто применяется для стимуляции процесса биотрансформации карбоксигемоглобина при отравлении угарным газом. Также ГБО показано при отравлении нитритами, нитратами и их производными. Одновременно происходит повышение насыщения кислородом плазмы крови и стимуляция его тканевого метаболизма.
Относительным противопоказанием к использованию ГБО при этих отравлениях является декомпенсированная форма шока.
И так очевидно, что лечение острых отравлений у детей сложный процесс.
Иногда необходимо использовать дорогостоящую аппаратуру. Большое значение имеет своевременность и адекватность оказания помощи в первые часы после отравления.
В заключение хочется сказать чем не вызываются отравления.
Не проводится лечение при отравлениях:
- антиструмином;
- ромашкой;
- акварельными красками (только не китайскими);
- ртуть (ртутные шарики градусника);
- таблетками валерианы.

Передозировка лекарств и отравление ядами являются распространенными причинами поступления больных в отделения неотложной помощи. В Великобритании они составляют 3-5% всех случаев госпитализации в отделения неотложной помощи и сопровождаются более, чем 2000 случаями смертельных исходов в год. Передозировка лекарств является наиболее частым проявлением самоповреждающего поведения, что может осложнять лечение. Тем не менее, большинство пациентов этого профиля либо молоды, либо не страдают значимыми сопутствующими заболеваниями. В связи с этим, адекватная терапия в большинстве случаев позволяет добиться полного выздоровления.
Общие принципы интенсивная терапия отравлений
Многие препараты (например, опиаты, трициклические антидепрессанты, бензодиазепины) при передозировке могут вызывать значительную депрессию функций сердечно-сосудистой, дыхательной и нервной систем, в связи с чем неотложная помощь всегда должна начинаться с быстрой первичной оценки этих систем и реанимационных мероприятий - восстановления проходимости дыхательных путей, восстановления дыхания и кровообращения. В дальнейшем тщательный сбор анамнеза и обследование, в большинстве случаев, может указать на тяжесть отравления и подсказать направление лечения. Принципы лечения включают мероприятия, уменьшающие всасывание, ускоряющие элиминацию, а также общие реанимационные мероприятия, поддерживающие работу жизненно важных органов, и, если возможно, применение специальных антидотов. В случае, когда возникают сомнения относительно степени риска или правильности лечения, рекомендуется обратиться за помощью в "Информационную службу по отравлениям".
Анамнез при отравлениях
Необходимо тщательно собрать сведения о принятом лекарстве или лекарствах. Эти сведения должны включать название принятых препаратов, количество, лекарственную форму, время приема лекарства и принимались ли другие вещества, такие как алкоголь или психотропные препараты, которые значительно влияют на клиническое состояние больного или клиренс препарата, вызвавшего отравление. Необходимо отметить наличие принятых таблеток в рвотных массах. Тем не менее, наличие рвоты не предотвращает тяжелой интоксикации.
Медицинский, социальный и психиатрический анамнез, а также указания на хронический прием каких-либо препаратов помогают выявить пациентов группы высокого риска и правильно выработать тактику лечения.
Больные могут отказаться сообщить необходимые сведения или не способны это сделать, поэтому необходимо ориентироваться на прямые или косвенные данные, которые могут быть получены из доступных источников (например, упаковки от лекарств, бригада скорой помощи, свидетели, предыдущие суицидальные попытки, оставленные пациентом записи и др.).
Обследование при отравлениях
Необходимо повторно оценить состояние дыхательных путей, системы дыхания и кровообращения и, при необходимости, провести мероприятия, устраняющие возникшие нарушения. Они включают простейшие приемы поддержания проходимости дыхательных путей, применение элементарных устройств для поддержания проходимости дыхательных путей и/или интубацию трахеи. Уровень сознания больного может служить показателем тяжести отравления, определяет риск нарушения проходимости дыхательных путей и указывает на возможный объем необходимой интенсивной терапии. Уровень сознания может быть быстро оценен с помощью шкалы AVPU (шкала, оценивающая наличие у пациента беспокойства, либо реакции на обращенную речь, либо реакции на болевой раздражитель, либо отсутствие сознания - прим. перев.) или с помощью обычной шкалы Глазго (хотя последняя разработана не для этих целей). При оценке по ШКГ 4,5 г/л (98 ммоль/л) потенциально смертельна.
С увеличением концентрации в крови проявления варьируют от атаксии, дизартрии и нистагма до гипотермии, гипотензии, оглушения и комы. В тяжелых случаях, особенно у детей, могут наблюдаться судороги, депрессия дыхания и ацидоз.
Аспирация рвотных масс, гипогликемия (особенно у детей).
Носит общий поддерживающий характер:
♦ Алкоголь быстро всасывается из кишечника, поэтому его опорожнение, вероятно, не принесет пользы.
♦ Гипогликемию необходимо устранить как можно скорее приемом сладких растворов, если больной в сознании, в противном случае, внутривенным введением 5% или 10% раствора глюкозы.
♦ Если позволяют технические возможности, то необходимо провести гемодиализ при концентрации алкоголя в крови > 5 г/л или при pH артериальной крови 75 мг/ кг.
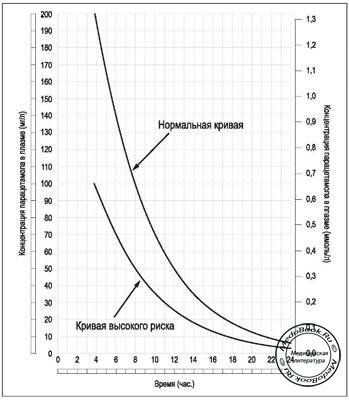
Рисунок: Кривая концентрации парацетамола в плазме
♦ Назначить активированный уголь, если парацетамол принят в дозе > 150 мг/кг и с момента приема прошло не более часа.
♦ Спустя 4 часа с момента приема препарата необходимо взять венозную кровь для определения концентрации парацетамола в плазме, наряду с определением основных биохимических показателей и общим анализом крови (включая MHO).
♦ Если больной, в соответствии с номограммой, входит в группу риска, то необходимо начать лечение с применением N-АЦЦ в дозе 150 мг/кг в течение 24 часов.
♦ Если больной не входит в группу риска, то не требуется какого-либо лечения. Если лечение началось в течение 8 часов после приема препарата, то риск повреждения печени и почек минимальный.
♦ Опорожнение кишечника, вероятно, не принесет пользы.
♦ Необходимо определить концентрацию парацетамола в плазме крови и провести основные лабораторные исследования. Лечение с применением N-АЦЦ необходимо начать в соответствии с показателями номограммы и во всех случаях приема препарата в дозе > 150 мг/кг (> 75 мг/кг в группе высокого риска). Если результат измерения плазменной концентрации парацетамола задерживается, то необходимо начать применение N-АЦЦ в дозе 150 мг/кг в течение 24 часов и, при необходимости, прекратить его применение, когда результаты будут получены.
♦ Необходимо провести функциональные пробы печени, определить MHO, осуществлять контроль креатинина и бикарбонатов крови каждые 12 часов, пока показатели не вернуться к норме. Если есть какие-либо отклонения, то следует продолжить прием N-АЦЦ в прежней дозировке до улучшения значений показателей, а если значения показателей ухудшились, то необходима консультация соответствующего специалиста.
♦ Немедленно начать применение N-АЦЦ, если неизвестно принял ли больной парацетамол в потенциально летальной дозе (> 150 мг/кг у обычных больных и > 75 мг/кг в группе высокого риска). НЕ СЛЕДУЕТ ДОЖИДАТЬСЯ результатов определения плазменной концентрации парацетамола. Больные, доставленные в этот период, имеют высокий риск повреждения печени и, несмотря на то, что нет признаков необходимости поддержания ее функций, считается, что назначение N-АЦЦ все еще окажется полезным.
♦ Взять кровь на экспресс-анализ концентрации парацетамола, АЛТ, креатинина и MHO.
♦ Если риск повреждения печени подтвержден, то продолжить лечение N-ацетилцистеином и наблюдать больного в течение 3-4 дней, с мониторингом биохимических показателей крови и MHO. Когда показатели вернуться к норме, введение N-АЦЦ можно прекратить. Если имеется печеночная или почечная недостаточность, то необходимо проводить общепринятые мероприятия по их лечению, с консультацией соответствующего специалиста при необходимости.
♦ Метаболический ацидоз является неблагоприятным прогностическим признаком.
♦ Определить значение креатинина плазмы крови, АЛТ и MHO, кислотно-щелочное равновесие венозной крови и значение бикарбонатного иона.
♦ Если есть отклонение в значении какого-либо из этих показателей от нормы, то проводится лечение с применением N-АЦЦ и консультация соответствующего специалиста.
♦ При постепенной передозировке риск серьезного повреждения минимальный, если парацетамол был принят в течение суток в суммарной дозе 350 мг/л свидетельствует о салицилатной интоксикации. Наибольшая смертность среди взрослых наблюдается при концентрации салицилатов > 700 мг/л. Существуют следующие факторы риска смерти - возраст (младше 10 лет и старше 70 лет), ацидоз, симптомы поражения ЦНС, позднее поступление в отделение неотложной помощи и отек легких.
♦ Дать активированный уголь, если салицилаты приняты в дозе > 250 мг/кг и с момента отравления прошло не более часа.
♦ Если салицилаты приняты в дозе > 120 мг/кг, то необходимо проводить определение их концентрации в плазме крови, по крайней мере, в течение 2-4 часов после поступления больного в отделение. У больных, у которых предполагается тяжелое отравление, необходимо повторить определение концентрации салицилатов в плазме крови (через 2 часа), т.к. они могут продолжать всасываться. Полезным будет определение газового состава артериальной крови. Если имеется метаболический ацидоз, а уровень плазменного калия нормальный, то необходимо внутривенное введение бикарбоната натрия для ощелачивания мочи. Если уровень калия низкий, то необходимо провести его коррекцию до введения бикарбоната натрия.
◊ При концентрации салицилатов у взрослого > 500 мг/л (3,6 ммоль/л) - внутривенное введение 1,5 л 1,26% раствора бикарбоната натрия (или 225 мл 8,4% раствора) в течение 2 часов.
◊ При концентрации салицилатов у ребенка ( 350 мг/л (2,5 ммоль/л) - внутривенное введение 8,4% раствора бикарбоната натрия в дозе 1 мг/кг, разведенного в 0,5 л 5% раствора глюкозы, со скоростью 2-3 мл/кг/час.
◊ Цель - достигнуть pH мочи 7,5-8,5. Если необходимо, повторить введение бикарбоната натрия до снижения уровня салицилатов плазмы крови.
◊ Не следует проводить форсированный щелочной диурез при наличии значительного риска развития отека легких.
♦ При тяжелом отравлении с явлениями сердечной и почечной недостаточности методом выбора является гемодиализ.
Отравление этиленгликолем
Синонимы - антифриз, тормозная жидкость. Летальная доза - 100 мл для взрослого массой 70 кг. Вдыхание и всасывание через кожу неопасно.
Этиленгликоль быстро всасывается из кишечника и токсические проявления в виде дизартрии, атаксии, тошноты и рвоты появляются в течение 30 минут после приема внутрь. В дальнейшем развиваются судороги, кома и метаболический ацидоз. Спустя 12-24 часа после приема этиленгликоля развиваются сердечная недостаточность, гипертензия и дыхательные расстройства, а также прогрессирует почечная недостаточность и гипокальциемия.
♦ Провести промывание желудка, если с момента отравления прошло немного времени. При неукротимой рвоте промывание желудка противопоказано.
♦ Определить КЩС и уровень кальция крови. Коррекция метаболического ацидоза внутривенным введением бикарбоната натрия. В связи с тем, что может потребоваться введение большого количества бикарбоната натрия, необходимо следить за опасностью развития гипернатриемии. Гипокальциемию следует корригировать внутривенным введением глюконата кальция.
♦ Этанол является наиболее широко используемым антидотом, который конкурентно, по отношению к этиленгликолю, связывается с алкогольдегидрогеназой, превращающей этиленгликоль в его токсичные метаболиты. Если больной в сознании - дать выпить 2 мл/кг 40% раствора этилового спирта (джин, водка или виски).
♦ Если больной без сознания или имеется метаболический ацидоз, необходимо ввести внутривенно нагрузочную дозу 10% раствора этанола (7,5 мл/ кг), а затем следовать схеме инфузии приведенной ниже:
◊ непьющий взрослый/ребенок - 66 мг/кг/час этанола (например, 1,65 мл/кг/час 5% раствора этанола);
◊ среднестатистический взрослый - 110 мг/кг/ час (например, 2,76 мл/кг/час 5% раствора этанола);
◊ хронически пьющий - 150 мг/кг/час (например, 3,9 мл/кг/час 5% раствора этанола).
♦ При тяжелом отравлении с явлениями сердечной и почечной недостаточности методом выбора является гемодиализ.
Отравление монооксидом углерода (CO)
Главным образом являются результатом тканевой гипоксии вследствие уменьшения количества гемоглобина, способного переносить кислород. В связи с этим отравление будет проявляться в виде головной боли, тошноты, раздражительности, взволнованности, тахипноэ, прогрессирующего угнетения сознания и дыхательной недостаточности. В тяжелых случаях может развиться метаболический ацидоз и отек мозга, а также прогрессирующая полиорганная недостаточность. Поздние осложнения, появляющиеся спустя недели после острого отравления, могут проявляться в виде психических расстройств и экстрапирамидных расстройств типа синдрома Паркинсона. Пульсоксиметрия является ненадежным методом мониторинга при отравлении окисью углерода, т.к. переоценивается насыщение гемоглобина кислородом.
Хроническое отравление CO труднее диагностировать. Обычно отравление происходит более чем у одного члена семьи, что обусловлено применением газового отопления в плохо проветриваемых помещениях. Основными симптомами являются головная боль и гриппоподобная симптоматика.
♦ Вынести из места отравления.
♦ Дать высокие дозы кислорода с целью вытеснения CO из связи с гемоглобином и, тем самым, улучшения доставки кислорода тканям.
♦ Метаболический ацидоз следует корригировать путем улучшения доставки кислорода к тканям. Не следует применять бикарбонат натрия.
♦ При развитии отека мозга назначают маннитол в дозе 1 г/кг массы тела.
♦ Измерение уровня карбоксигемоглобина может помочь в определении тяжести отравления (> 20% свидетельствует о тяжелом отравлении), но плохо коррелирует с клиническими исходами.
♦ У больных, перенесших кому, возможны в последующем длительные неврологические расстройства.
♦ В некоторых специализированных центрах применяется гипербарическая оксигенация.
Отравление органическими фосфатами
Очень важно проведение мероприятий по поддержанию деятельности жизненно важных органов. Следует предотвращать собственное заражение путем применения защитной одежды.
Органические фосфаты легко поникают через кожу и легкие. Они необратимо связывают ацетилхолинэстеразу, приводя к удлинению периода полураспада ацетилхолина. Выздоровление возможно лишь при синтезе новых молекул ацетилхолинэстеразы. В клинике преобладают H-холинергические (например, мышечная слабость) и M-холинергические (повышенное потоотделение, бронхоспазм) эффекты.
♦ Предотвращение дальнейшего всасывания путем удаления источников яда, в том числе загрязненной одежды.
♦ Дать большие дозы кислорода.
♦ Провести промывание желудка.
♦ Вводить внутривенно атропин (2 мг взрослым, 0,02 мг/кг детям) каждые 10-30 минут до улучшения состояния.
♦ Для купирования судорог внутривенно вводить диазепам (5-10 мг взрослым, 0,02 мг/кг детям).
♦ При тяжелом отравлении назначают пралидоксим (реактиватор холинэстеразы) в первые 24 часа.
♦ Часто требуется интубация трахеи и проведение ИВЛ.
Автор(ы): Др. Ребекка Эпплбоам (Эксетер, Великобритания)

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Особенности интенсивной терапии острых отравлений у детей
Особенности реанимации и интенсивной терапии у детей связаны с количественными и качественными различиями взрослого и детского организма. Эти различия наиболее очевидны в раннем детском возрасте (до 5 лет) и обусловлены существенными особенностями метаболических процессов (в частности, водносолевого обмена), повышенной проницаемости мембран (ГЭБ и эндотелия кровеносных сосудов), нервной и гуморальной регуляции функций сердечно-сосудистой системы и выделительных органов (печень, почки).
Мнение о более тяжелом течении отравлений у детей рождено рядом обстоятельств. Во-первых, 60-73% всех отравлений у детей вызвано лекарственными средствами, более половины которых приходится на долю веществ психотропного действия, обладающих угнетающим влиянием на вегетативные функции ЦНС, толерантность к которым у детей раннего возраста заметно снижена. Дети обычно лишены приобретённой взрослыми специфической и неспецифической толерантности к веществам наркотического действия (алкоголь, наркотики и др ), в связи с чем клиническая картина отравления развивается значительно быстрее с преобладанием состояния оглушенности и комы.
Характер лечебных мероприятий при острых отравлениях у детей не имеет принципиальных отличий от комплексного метода борьбы с отравлениями у взрослых. Основное внимание врача, как правило, направлено на возможно более быстрое и эффективное удаление токсиканта из организма с помощью методов усиления естественной детоксикации, искусственной детоксикации, а также проведение специфической терапии с помощью антидотных средств и терапии нарушений функции жизненно важных органов и систем.
В зарубежной литературе ведут дискуссии о предпочтительности использования ипекакуаны или апоморфина для искусственного вызывания рвоты у детей. В нашей стране эти вещества не применяют в связи с очевидной опасностью аспирационных осложнений. Кроме того, апоморфин угнетает дыхательный центр у маленьких детей. Поэтому среди методов очищения ЖКТ наиболее популярно зондовое промывание желудка. Промывание желудка считают целесообразным, если у ребенка есть клинические проявления отравления, свойственные токсикогенной фазе.
Детей младшего возраста перед промыванием необходимо фиксировать (пеленать). У детей с угнетением глоточных рефлексов и находящихся в коматозном состоянии процедуру проводят после предварительной интубации трахеи.
Для промывания желудка используют питьевую воду комнатной температуры.
При отравлении прижигающими жидкостями промывание желудка через зонд обязательно в первые часы после приема яда. Наличие крови в промывных водах не служит противопоказанием для данной процедуры. В этих случаях зонд перед введением в желудок обильно смазывают (на всю длину) вазелиновым маслом, подкожно вводят 0,1 мл на каждый год жизни 1% раствора тримеперидина или омнопона. Нейтрализация в желудке кислоты раствором щелочи не эффективна, а применение с этой целью гидрокарбоната натрия значительно ухудшает состояние ребенка вследствие значительного расширения желудка образованным углекислым газом. Слабительные средства при отравлении прижигающими ядами не вводят, внутрь 4-5 раз в день дают растительное масло (детям до 3 лет - 1 чайная ложка, с 3 до 7 лет - десертная ложка, старше 7 лет - столовая ложка).
При отравлении кристаллами КМnO4 для очищения слизистых губ, ротовой полости, языка от коричнево-черного налета используют 1% раствор аскорбиновой кислоты.
При отравлении бензином, керосином и другими нефтепродуктами перед промыванием в желудок необходимо ввести 20-50 мл вазелинового масла (или 3 мл на 1 кг массы тела ребенка), а затем промывать по обычной схеме.
Для адсорбции находящихся в ЖКТ веществ до и после промывания желудка применяют активированный уголь (или другие адсорбенты) из расчета 1 г/кг массы тела детей до 5 лет и 0,5 г/кг - старше 5 лет.
Большое значение при лечении отравлений у детей имеет очищение кишечника. С этой целью применяют слабительные средства - солевые в дозе 0,5 г/кг или при отравлении жирорастворимыми веществами вазелиновое масло (3 мл/кг). Кроме этого для освобождения кишечника используют очистительные клизмы.
Для удаления токсичных веществ из кровеносного русла у детей распространен метод форсированного диуреза Как и у взрослых больных, этот метод показан при большинстве отравлений водорастворимыми ядами, когда их выведение осуществляется преимущественно почками
В зависимости от тяжести состояния форсированный диурез представлен в виде пероральной водной нагрузки или внутривенного введения растворов.
При отравлении лёгкой степени пероральную водную нагрузку у детей проводят из расчета 5-6 мл/(кгхч). При отравлении средней степени количество жидкости увеличивают до 7,5 мл/(кгхч). Водную нагрузку осуществляют в течение токсикогенной стадии отравления. Для этого используют растворы глюкозы 5-10%, электролитов, а также питьевую воду, сок, минеральную воду и др. Если ребенок отказывается от приема жидкости, негативно реагирует на персонал и т. д., водную нагрузку проводят через зонд. Для этого в желудок вводят тонкий зонд, закрепляют его лейкопластырем и небольшими порциями (по 30-50 мл) вводят необходимое количество жидкости. Если больной поступает в тяжёлом состоянии, форсированный диурез проводится в виде внутривенных инфузий со скоростью 8-10 (до 12) мл/(кгхч). Используют гемодилютанты кратковременного действия (0,9% изотонический раствор хлорида натрия, раствор Рингера, растворы глюкозы 5-10%). Соотношение вводимых неэлектролитов и электролитов у детей до 1 года - 3 1, от 1 года до 5 лет - 2 1 и старше 5 лет - 11. Если применяемая гемодилюция не дает достаточного увеличения диуреза, то используют диуретики - фуросемид 1-3 мг/кг, маннитол - 1-2 г сухого вещества на 1 кг массы тела. При этом необходим контроль содержания электролитов и постоянное введение раствора электролитов внутривенно, в количестве, равном почасовому диурезу.
При лечении острых отравлений барбитуратами, салицилатами и другими химическими веществами, растворы которых имеют кислую реакцию, а также при отравлении гемолитическими ядами, показано ощелачивание плазмы в сочетании с форсированным диурезом.
Прием большого количества препарата, быстрое нарастание симптомов отравления, а также отсутствие положительного эффекта от проведения методов усиления естественных процессов детоксикации служат показанием для применения методов искусственной детоксикации у детей.
Операция замещения крови (ОЗК) - один из наиболее простых, но мало-эффективных методов детоксикации, применяемый в педиатрической практике.
Показания к применению ОЗК у детей, это в основном отравления веществами, вызывающими токсическое поражение крови, - образование метгемоглобина и массивный гемолиз, а также тяжелые отравления лекарственными препаратами при отсутствии возможности использования более интенсивных методов детоксикации - гемосорбции и ГД.
Для замещения крови используется одногруппная резус-совместимая индивидуально подобранная донорская кровь. Положительный эффект наблюдается после замещения 25% ОЦК (ОЦК=70-75 млхкилограмм массы тела).
Оптимально замещение 1 ОЦК Скорость проведения операции должна составлять 25-30% ОЦК в час. При использовании донорской крови, содержащей цитрат натрия, внутривенно вводят 10 мл 4% раствора гидрокарбоната натрия и 1-2 мл 10% раствора глюконата кальция на каждые 100 мл перелитой крови. По показаниям назначают антигистаминные препараты, гормоны, ингаляции кислорода. Среди методов искусственной детоксикации наиболее эффективным признают операцию гемосорбции, широко используемую при лечении многих видов отравлений у детей. Основные противопоказания для проведения ГС у детей - снижение АД, особенно при снижении общего периферического сопротивления.
Для повышения общего эффекта детоксикации возможно сочетанное использование вышеперечисленных методов.
В схеме лечения острых отравлений лекарственными средствами у детей специфическая антидотная фармакотерапия проводится по тем же правилам, что и у взрослых, а именно - дифференцированно в зависимости от стадии и тяжести заболевания. В токсикогенной стадии отравления проведение антидотной терапии основано на общепринятых показаниях со строгим соблюдением возрастной дозировки лекарственных препаратов.
Инфузионная терапия и другие симптоматические мероприятия также не имеют характерных особенностей, кроме очевидных поправок на возраст больного и массу тела. Лечение детей с острыми отравлениями следует проводить в реанимационных отделениях педиатрического профиля.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Особенности интенсивной терапии острых отравлений в пожилом возрасте
В пожилом и старческом возрасте вследствие снижения адаптационных воз-можностей организма клиническое течение отравлений приобретает некоторые особенности, которые оказывают заметное влияние на исход заболевания и характер проводимой интенсивной терапии.
Вместе с тем у лиц пожилого и старческого возраста острые стрессовые состояния в ответ на химическую травму возникают реже и в более поздние сроки. Например, развитие экзотоксического шока при отравлении прижигающими жидкостями отмечают только у 10,2% больных старшего возраста (по сравнению с 17,6% у молодых).
Особое внимание следует уделять снижению толерантности больных пожилого возраста к различным токсичным веществам, о чём свидетельствует резкое снижение критического и необратимого уровней токсичных веществ в крови, причем в такой степени, что в возрасте старше 70 лет они снижаются в 10 и более раз, а пороговые уровни концентрации в крови многих ядов уже мало отличаются от критических.
Поэтому выбор методов лечения этих больных требует строго индивидуального подхода. В первую очередь это касается объема проводимой инфузионной терапии. Перегрузка жидкостью сердечно-сосудистой системы у пожилых больных весьма опасна в связи с быстрым развитием гипергидратации, OЛ, полостных и периферических отёков и других признаков недостаточности кровообращения. Это вызвано снижением сократительной способности миокарда, снижением фильтрационной функции почек и т. д. Вследствие этого у них необходимо проводить более тщательный контроль основных показателей центральной и периферической гемодинамики, кислотно-основного и осмотического состояния, содержания основных электролитов в плазме, почасового диуреза и массы тела.
Инфузионную терапию в первые 2-3 ч после отравления проводят со скоростью 5-6 мл/мин, затем при возрастании диуреза и снижении ЦВД она может быть увеличена до 15-20 мл/мин с таким расчетом, чтобы ЦВД оставалось в пределах 80-90 мм. вод. ст.
При выборе диуретиков предпочтение отдают фуросемиду, который вводят дробными дозами по 50-80 мг 3-4 раза с интервалом в 1 ч, что позволяет сохранить стабильный почасовой (300-500 мл/ч) и суточный диурез (4-5 л). В состав применяемого раствора электролитов необходимо ввести глюкозокалиевую смесь и калия и магния аспарагинат.
Из методов внепочечного очищения организма у пожилых людей наиболее приемлемы кишечный лаваж, вено-венозная ГФ, а также ПД, который не вызывает заметных нарушений гемодинамики при правильном его техническом выполнении. Объем одновременно вводимого в брюшную полость диализирующего раствора не должен превышать 1,0-1,5 л, а больным в коматозном состоянии необходимо в течение всего периода операции проводить искусственное аппаратное дыхание. Для предотвращения задержки жидкости в брюшной полости повышают содержание глюкозы (на 20-30%) в диализирующей жидкости.
Все другие виды искусственной детоксикации применяются как методы выбора при значительно меньшей (примерно в 10 раз) концентрации ядов в крови.
Проведение лекарственной терапии у пожилых больных требует особой осторожности и учета индивидуальной переносимости препаратов.

[13], [14], [15], [16], [17], [18]
Читайте также:


