Что такое пероральное отравление
На видео материалах нашего сайта приведены три варианта системы для промывания желудка, включающие желудочный зонд 1 и воронку 2 или желудочный зонд, воронку 2 и соединительные трубки резиновые 3 и стеклянные 4. При выборе воронки для системы следует обращать внимание не столько на ее объем (500 или 1000 мл), сколько на внутренний диаметр рожка; он должен быть равным или несколько превышать диаметр зонда (наиболее удобна пластмассовая воронка). Выполнение процедуры основано на принципе сифона. Промывные воды из желудка будут вытекать лишь тогда, когда воронка системы с жидкостью будет располагаться ниже уровня желудка пострадавшего. Чем больше разница в уровнях жидкости, тем значительнее сила тяги, создаваемая сифоном. Предпочтение следует отдавать второму варианту системы для промывания желудка.
При составлении системы для промывания желудка по второму варианту необходимо предусмотреть, чтобы резиновая соединительная трубка была упругой и не спадалась при обратном токе жидкости из желудка.
С помощью этих систем промывание желудка осуществляется довольно легко, если в нем нет остатков непереваренной пищи и слизи. В противном случае они, поступая в зонд, закрывают его просвет. Чтобы ликвидировать закупорку зонда, необходимо дополнительное введение жидкости в желудок. Это значительно удлиняет время процедуры и нередко приводит к переполнению желудка водой и вследствие этого к рвоте. Если больной в бессознательном состоянии, то рвотные массы могут аспирироваться и вызвать тяжелые осложнения.
В третьем варианте системы стеклянная соединительная трубка заменена тройником 5, на свободный конец которого надевается упругая резиновая груша 6. Сжимая и разжимая ее (при пережатой трубке 3), удается создать в системе дополнительное положительное и отрицательное давление, с помощью которого ликвидируется закупорка зонда.
Промывание желудка методом сифона проходит успешно лишь при введении большого количества жидкости, что неизбежно связано с прохождением жидкости, а вместе с ней и части яда, в кишечник. Поэтому промывать желудок следует небольшими порциями воды (100—500 мл), используя вакуумные или поршневые насосы.
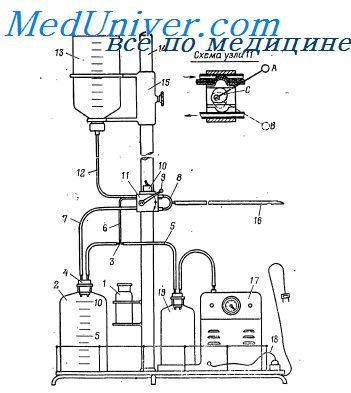
В стационарах целесообразно использовать аппарат для промывания желудка, с помощью которого вода в желудок поступает дозированно из одного сосуда, а промывные воды удаляются из желудка принудительно в другой сосуд с помощью вакуумнасоса.. На стенки сосудов 2 и 13 вместимостью 10 л наносятся деления, через 0,5—1 л. Сосуд 13 — полиэтиленовый с отверстием на дне; сосуды 1, 2, 19 — стеклянные. Сосуд 1—на 250—500 мл. Диаметры горлышек сосудов 1 и 2 должны быть одинаковыми.
Соединительные трубки 5 и 7 из упругой резины. Внутренний диаметр трубок 7 и 12 равен 8—12 мм, трубок 5 и 6 — соответственно б и 3 мм. Для трубки 6 можно использовать часть дуоденального или тонкого желудочного зонда. При небольшом разрежении (менее 0,3 атм) трубку 6 из системы можно исключить.
Переключатель тока жидкости 11 состоит из эксцентрика С и жестко соединенной с ним ручки 9. При промывании желудка ручка переключателя фиксируется специальными ограничителями в двух крайних положениях А и В. В положении А эксцентрик пережимает трубки 6 и 12, в положении В — трубку 7.
Сосуд. 13 крепится на кронштейне 15, позволяющем менять высоту его расположения (но может быть закреплен и жестко).
Стойка 14 имеет высоту около 2 м. Вакуумнасос 17 может быть любой системы, применяемой в медицинской практике. Откачивание промывных вод из желудка осуществляется при отрицательном давлении, равном 0,2— 0,5 атм. Штепсельный разъем 18 позволяет при необходимости отключать вакуумнасос от аппаратуры.
Пробка 4 резиновая имеет отверстие для трубок: по одной проходят промывные воды, а другая соединяет сосуд с вакуумнасосом.
Промывание желудка проводится в следующей последовательности.
После введения в желудок необходимого количества жидкости (можно начать с 100—200 мл и постепенно увеличить до 500—800 мл) ручку переключателя ставят в верхнее положение А. Промывные воды вместе с остатками пищи поступают в сосуд 2. После прекращения тока промывных вод из желудка рычаг переключателя вновь ставят в положение В.

УДК 615. 771. 41-099-036. 88-079. 6
Каунасская судебно-медицинская экспертиза (нач. А.К. Лаужикас)
Fatal Peroral Poisoning by Perhydrol
Поступила в редакцию 21/IX 1967 г.
Смертельное пероральное отравление пергидролем / Блохас Ц.В. // Судебно-медицинская экспертиза. — М., 1968. — №1. — С. 54.
библиографическое описание:
Смертельное пероральное отравление пергидролем / Блохас Ц.В. // Судебно-медицинская экспертиза. — М., 1968. — №1. — С. 54.
код для вставки на форум:
Гр-н Б., 34 лет, будучи в нетрезвом состоянии, выпил полстакана неизвестной жидкости из бутыли. Сразу же после этого у него появилась изо рта обильная кровавая пена. Б. потерял сознание. Через 1,5 часа пострадавшего госпитализировали. Предполагаемый диагноз: отравление метиловым алкоголем. При поступлении наблюдалась кровавая рвота. Артериальное давление 120/70 мм, пульс 75 ударов в минуту. Дыхание глубокое, клокочущее. Реакция зрачков вялая. Отмечались отек надгортанника и симптомы отека мозга. На следующий день состояние ухудшилось: температура 39, 1°, артериальное давление снизилось до 90/50 мм, пульс стал нитевидным. В течение последующих 4 дней состояние больного сначала несколько улучшалось, но потом снова резко ухудшилось. Наступила смерть.
Клинический диагноз: хронический алкоголизм, отравление неизвестным ядом.
Дистрофия миокарда, двусторонняя абсцедирующая пневмония, токсический энцефалит, отек мозга.
Исследование трупа. Слизистая оболочка глотки и гортани белесовато-серая, набухшая. Слизистая оболочка нижней части пищевода темно-красная и серая с матовым оттенкам, набухшая. Местами отсутствует. В желудке жидкое, грязно-зеленое содержимое, слизистая оболочка темно-серая, утолщена, набухшая, с множественными сливающимися кровоизлияниями и небольшими дефектами в области кардии. Под слизистой оболочкой начальной части тонкого кишечника точечные кровоизлияния. Печень светло-коричневая, неравномерного кровенаполнения. Легкие эмфизематозны, с очагами пневмонии. Под эндокардом обширные кровоизлияния в виде полосок. Мягкие мозговые оболочки с резко расширенными кровеносными сосудами, вещество мозга набухшее.
Гистологическим исследованием установлено, что слизистая оболочка пищевода местами отсутствует, в подслизистой — значительная инфильтрация лейкоцитов и плазмоцитов с начинающейся грануляцией. В желудке очаги некробиоза с умеренной лейкоцитарной инфильтрацией подслизистой оболочки, точечные субмукозные и субсерозные кровоизлияния. В слизистой оболочке тонкого кишечника мелкие очаги некробиоза и точечные кровоизлияния. В легких обширные очаги серозно-десквамативной и лейкоцитарной пневмонии, участки эмфиземы, полнокровие. В печени очаги некробиоза.
Судебно-химическое исследование жидкости из бутыли показало, что это пергидроль. Ядовитых веществ в органах трупа не обнаружено.
Таким образом, причиной смерти Б. было острое пероральное отравление пергидролем. Тяжелое шоковое состояние сразу после принятия яда связано в основном с прижигающим и механическим действием последнего. В отличие от едких ядов в данном случае наиболее глубокие некротически-воспалительные изменения обнаружены в пищеводе, а не в желудке, хотя количество принятого яда было довольно большим. Это объясняется, вероятно, быстрой нейтрализацией перекиси водорода при соприкосновении со слизистой оболочкой. В дальнейшем течении отравления преобладали явления общей интоксикации и отека мозга, к которым присоединилась двусторонняя сливающаяся очаговая пневмония.
Отравление депиляторием / Аджиев Б.Л. // Судебно-медицинская экспертиза. — М., 1968. — №4. — С. 43-44.
Механизм наступления смерти при ингаляции бутана / Клевно В.А., Тархнишвили Г.С. // Судебная медицина. — 2018. — №4. — С. 27-29.
Случайное острое отравление фтористым ядохимикатом / Чернобродов Г.Д., Ерошин Ю.А., Жданович Н.В. // Судебно-медицинская экспертиза. — М., 1968. — №1. — С. 55.
Если отравляющее вещество попало в организм через рот, то первая помощь заключается в стимуляции естественных процессов очищения желудочно-кишечного тракта.
Промывание желудка проводится обычной водой без всяких добавок, особенно если вы не знаете какое вещество послужило ядом и как оно будет взаимодействовать с питьевой содой, поваренной солью, марганцево-кислым калием, яичным белком или растительным маслом, т.е. теми веществами, которые всегда находятся под рукой и чаще всего предлагаются отравленному или добавляются в воду для промывания. Например, хлорофос, дихлофос, карбофос, дихлорэтан являются жирорастворимыми ядами, и напоить пострадавшего молоком значит ускорить всасывание токсического вещества в желудок благодаря жиру, содержащемуся в молоке.
Запрещается промывать желудок таким методом, если отравление произошло ядом прижигающего действия (пятна и ожоги вокруг рта). Прохождение концентрированного раствора в обратном направлении приведет к более глубокому повреждению пищевода и возможному ожогу дыхательных путей.
Если произошло отравление бензином или керосином, то перед промыванием желудка больному дают выпить 50 мл вазелинового масла или глицерина, т.к. бензин не смешивается с водой и не будет вымываться из желудка.
Наиболее активное всасывание токсического вещества происходит в кишечнике, поэтому рекомендуется дать пострадавшему слабительное с быстрым эффектом действия: сернокислую магнезию, касторовое масло, глауберову соль. Если в наличии имеется кружка Эсмарха или резиновая трубка с наконечником от очистительной клизмы и воронка, можно провести промывание кишечника (приложение, рис.2). Очистительная клизма с помощью резинового баллончика сможет очистить только прямую кишку, а туда токсическое вещество еще не дошло.
После промывания желудка и очищения кишечника пострадавшему необходимо принять любой адсорбент, имеющийся под рукой. Самый доступный и имеющийся в судовой аптеке – активированный уголь (взвесь из 50 г порошка в 300 мл воды). Знакомые нам таблетки активированного угля перед употреблением необходимо размельчить (10 – 20 таблеток), для увеличения адсорбционной поверхности, и дать выпить в виде взвеси в небольшом количестве воды. Через 2 – 3 часа прием адсорбента необходимо повторить.
Если токсическое вещество принято после обильного обеда, оно будет всасываться медленно, т.к. пища станет играть роль адсорбента. Алкогольные напитки, напротив, ускоряют всасывание яда.
Кроме того, антидот оказывает эффект только в первые часы после отравления, когда яд присутствует в организме в неизмененном состоянии. Антидот применяется строго по показаниям, когда точно известно отравляющее вещество и имеется в наличии специфический антидот. Применение нескольких антидотов наугад, в расчете на то, что какой-нибудь из них окажется эффективным, категорически запрещается из-за непредсказуемого результата.
У врачей скорой помощи есть некоторые специфические антидоты, которые вводятся, например, при отравлении наркотиками, фосфорорганическими соединениями, метанолом, но, к сожалению, в судовой аптеке они отсутствуют. Единственный антидот, который вы можете безбоязненно использовать – активированный уголь.
Вместо угля можно использовать карбомикс, полифепан, полисорб, энтеросгель, лигин и т.д. В полевых условиях можно воспользоваться березовым углем из костра. Отличное противоядие – 4 столовые ложки древесного угля (жженый хлеб), 2 столовые ложки танина (крепкий чай), 2 столовые ложки магнезии (мел). Одну столовую ложку смеси смешивают с 0,5 л воды и получают нужный раствор.
Если произошло отравление кристаллами марганцовки, то в качестве первой помощи необходимо очистить слизистую ротовой полости и прополоскать рот и горло 1% раствором аскорбиновой кислоты или лимонного сока. Это тоже можно считать методом антидотной терапии.
В случае отравления синильной кислотой, если у пострадавшего сохраняется дыхание и определяется пульс, необходимо раздавить ампулу амилнитрита (0,3 мл в ампуле) в кусочке бинта и поднести к носу больного, чтобы он мог вдыхать пары.
При бессознательном состоянии пострадавшего необходимо следить за его дыханием. При признаках ослабления дыхания или его остановке, а также при ослаблении сердечной деятельности – начать проведение искусственного дыхания и непрямого массажа сердца.
Не нашли то, что искали? Воспользуйтесь поиском:

Бытовые отравления – это патологические состояния, спровоцированные воздействием на организм токсических веществ: ядохимикатов, кислот, лекарственных препаратов, газовых составов, алкоголя. Для успешного лечения нужно знать, как классифицируются интоксикации, связанные с повседневной жизнью, из-за чего они возникают.

Что это такое и особенности
Патологические состояния могут быть производственными, ятрогенными, бытовыми. Отравления в быту распространенный тип. Они вызывают нарушения работы жизненно важных органов и систем, опасны для жизни.
Неосведомленность о бытовых ядах и препаратах токсического ряда популярная причина интоксикации.
Возможные причины отравлений:
- небрежное хранение и использование химии, применяемой дома,
- принятие лекарственных средств токсичного ряда,
- чрезмерное употребление алкоголя и его суррогатов, наркотиков.
10 пересмотр Международной классификации болезней (МКБ-10) предусматривает для случайных отравлений ядовитыми веществами классы Х40–Х49. Если интоксикация бытового характера получена на фоне алкогольного опьянения, их идентифицируют по дополнительным кодам: Y90-Y91.
Классификация и порядок действий при интоксикации
Бытовая интоксикация распространенное явление. Ядовитые вещества могут попадать в организм через рот, кожу, органы дыхания. Они быстро всасываются в кровь, распространяться по сосудам, вызывая неприятные симптомы отравления. Своевременная медицинская помощь помогает справиться с интоксикацией, спасти жизнь человека.
До приезда врачей пострадавшему нужна первая доврачебная помощь. Правильная классификация бытовых отравлений и организованный порядок действий поможет свести к минимуму влияние токсичных веществ на пострадавшего.



Бытовые пероральные отравления предполагают поступление отравляющего вещества через рот. Большая часть случаев вызвана некачественной пищей и грибов.
Часто интоксикация возникает у детей, которые из любопытства могут попробовать неправильно хранящуюся химию на вкус, или, подражая взрослым, глотают таблетки, сильнодействующие медикаменты.
Симптоматика бытового отравления, полученного пероральным путем:
- слабость, озноб,
- тошнота,
- повышение температуры,
- головокружение,
- боль в животе,
- понос.
Первая помощь при бытовом пероральном отравлении должна быть направлена на остановку всасывания ядохимикатов и ускорение их выведения. Дома, когда пострадавший в стабильном состоянии, делается промывание желудка. Пациенту дают выпить 1–1,5 литра теплой чистой воды, чтобы вызвать рвоту. Добавлять к жидкости ничего не нужно, есть риск химической реакции. Манипуляцию нужно повторить 3–5 раз, пока вырванная масса не будет содержать только воду, без примесей.
Промывание желудка недопустимо при поражении кислотами и едкими щелочами. Прохождение таких токсических составов по ЖКТ при рвоте создает опасность увеличения площади химического ожога.
Эффективный способ лечения при легком бытовом пероральном отравлении прием сорбентов, антидотов, энтеросорбентов. Эти препараты связывают токсины, останавливая их всасывание в кровь.
Популярные препараты для домашнего использования:
- активированный уголь,
- Карболен,
- Полифепин,
- Атоксил.
Если пострадавший в бессознательном состоянии, это свидетельствует о бытовом остром отравлении. Необходимо освобождение желудка с помощью толстого резинового зонда. Проводить процедуру должен доктор, неправильные действия могут окончиться смертельным исходом.

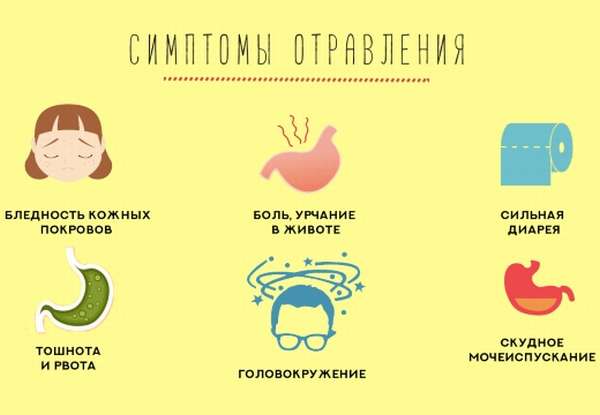
Бытовое ингаляционное отравление наступает при вдыхании ядовитых паров из окружающего воздуха. Чаще это газ, дым при пожарах, вредные химические промышленные выбросы.
- раздражение слизистых оболочек глаз,
- першение в верхних дыхательных путях,
- кашель,
- удушье,
- потеря сознания, кома.
Первое, что необходимо сделать при бытовом ингаляционном отравлении – эвакуировать пострадавшего из зоны поражения. Неотложная помощь при таких состояниях ингаляция из водных паров с примесью нескольких капель нашатырного спирта, ингаляция кислорода. Врач назначает лекарство, исходя из состава ядовитых паров.
При нетяжелых бытовых случаях эффективно введение небольших доз сорбентов в желудок. Это связывает токсины, попавшие в ЖКТ.
Бытовые перкутанные отравления происходят, когда яд проникает через кожу.
Кожа – самый большой орган человеческого тела. Попадание на нее токсических веществ приводит к внешнему изменению и проникновению в капилляры ядовитых компонентов.
Помощь при бытовых перкутанных интоксикациях зависит от вещества, из-за которого произошло отравление:
- Пестициды. Используются в сельском хозяйстве. При несоблюдении мер безопасности могут проникнуть в организм через кожу. Она краснеет, шелушится. Для ликвидации последствий кожу промывают водой с мылом.
- Нефтепродукты. Попадая на кожу, забивают поры, всасываясь во внутренние ткани. Симптомы ощущение эйфории, затуманенность сознания. Первая помощь – смывание токсических веществ водой с мылом. Госпитализация необходима, если поражено более 50% кожи.
- Другие бытовые вещества: синильная кислота, ртуть, мази, хлор. Интоксикация может спровоцировать головокружение, судороги, тошноту, кому. При контактном отравлении главная задача – удаление токсичного агента с кожи.



Инъекционные патологии характеризуются попаданием яда в организм через укусы зверей, змей, насекомых. Порядок действий при бытовых отравлениях укусе животными и насекомыми:
- Укус бешеного животного. Нельзя останавливать вытекание лимфы и крови из раны, жидкие субстанции помогают вывести слюну животного из раны. Укус необходимо промыть мыльным раствором. Вокруг обработать антисептиком, наложить стерильную повязку. Больного отправляют в лечебное заведение, где врач делает необходимые прививки.
- Укус змеи. Место поражения краснеет, возникает отечность, расползается синяк. Первая помощь при отравлении в бытовых условиях заключается в немедленном энергичном отсасывании содержимого раны в течение 15-20 минут. За первые 6 минут интенсивных манипуляций можно удалить 3/4 впрыснутого змеей яда.
- Укус клеща. Энцефалитный клещ провоцирует развитие патологии, лечение которой должно происходить в клинических условиях. Часто укус приводит к развитию тромбогеморрагического синдрома.
Полостная интоксикация вызывается попаданием яда в полости организма: прямая кишка, влагалище, слуховой аппарат. Это вид бытового случайного отравления. Лечение направлено на удаление вредоносных веществ.
Какой информации не хватает в статье?
- Список эффективных медикаментов
- Детальный обзор народных методов лечения
- Профессиональное мнение специалиста
- Детальный обзор антидотов
Экзогенная бытовая интоксикация возникает при попадании токсинов внутрь организма. Развиваться процесс может стремительно или постепенно. В процессе отмечается угнетение жизненно важных функций, снижаются защитные механизмы, ухудшается самочувствие.
Эффективность терапии зависит от степени накопления токсичного вещества.
Успешное лечение отравления наблюдается, если токсины не поразили головной мозг, печень, почки. Терапия включает удаление не всосавшегося яда и прием антидотов.
Эндогенную интоксикацию нельзя назвать бытовой, она возникает как результат накопления эндо- и экзо токсических веществ из-за болезни.
Эндогенные токсины – продукты жизнедеятельности бактерий, прочих патогенных микроорганизмов. Вещества распространяются ко всем органам, начинают разрушать их клетки. Терапия такого отравления направлена на выяснение причины интоксикации. После этого лечится основное заболевание и налаживается работа пораженных органов.

Отравление угарным газом
Отравление угарным газом является одним из самых опасных, с которыми человек сталкивается в жизни. Этот газ не имеет цвета, запаха, он тяжелее воздуха. Легко распространяется через преграды, стены, окна, почву и даже респираторы могут не спасти от его распространения.
Угарный газ прочно связывается с гемоглобином и поражает эритроциты. В норме гемоглобин переносит кислород по всем тканям и органам. Связываясь с гемоглобином угарный газ препятствует снабжению организма кислородом, развивается кислородное голодание или гипоксия. Такое состояние опасно для жизни и при тяжелом отравлении может быть смертельным.
К первым симптомам отравления угарным газом относятся тошнота, рвота, головокружение, частый пульс, дезориентация. Возможно развитие обморока, эйфории, спутанности сознания.
При отравлении угарным газом первая помощь должна быть оказана до приезда скорой помощи. Необходимо принять следующие меры:
-
вывести или вынести пострадавшего от источника угарного газа. Обеспечить приток свежего воздуха;
обеспечить поступление кислорода в организм. Снять верхнюю одежду, галстук, давящие элементы одежды (ремень, шарф и тд.);
уложить пострадавшего набок, обеспечить покой;
если человек в сознании, напоить его горячим сладким чаем или кофе;
дать понюхать ватку, смоченную нашатырным спиртом, для того, чтобы привести человека в сознание;
при необходимости сделать пострадавшему непрямой массаж сердца и провести искусственное дыхание.
Чем раньше пострадавшему будет оказана медицинская помощь, тем больше шансов на его выздоровление.
Для того, чтобы предотвратить отравление угарным газом нужно соблюдать несложные правила:
- не ночевать в гараже;
- не использовать газовую горелку или керосиновую лампу для отопления закрытого помещения;
- не оставлять в гараже машину с включенным двигателем;
- не спать в машине с включенным двигателем.
Пищевое отравление
Если вас выворачивает на изнанку от съеденного на вокзале пирожка сомнительного качества, то скорей всего вы имеете дело с пищевым отравлением.
С подобной ситуацией сталкивались многие, но не все знают, что делать. Пищевое отравление – это расстройство пищеварения, связанное с употреблением некачественных или токсичных продуктов и напитков.
Пищевые отравления бывают двух типов:
-
пищевые токсикоинфекции, связанные с употреблением пищи, зараженной патогенными микробами, например, несвежих продуктов. Также несоблюдение правил гигиены и санитарных норм. Например, употребление немытых овощей фруктов и т.п.
Токсические неинфекционные отравления – развиваются при попадании в организм различных токсинов, например, химикатов или ядовитых грибов и растений.
Симптомы обычно развиваются быстро. Если вовремя не принять меры, то интоксикация организма усиливается и может угрожать жизни человека. К характерным симптомам пищевого отравления относятся:
-
спазмы в животе;
слабость, общее недомогание.
Кроме этих симптомов может подниматься температура до 39 °С и выше, учащаться пульс, развиваться слюнотечение. Эти симптомы являются признаками сильной интоксикации. В этом случае необходимо обратиться к врачу.
Первая помощь пищевого отравления должна включать:
-
промывание желудка. При пищевом отравлении необходимо удалить из желудка токсичную пищу. Для этого нужно приготовить содовый раствор (1 столовая ложка соды на 1,5 – 2 л теплой кипяченной воды). Необходимо выпить немного раствора, а затем вызвать рвоту, надавив двумя пальцами на корень языка. Повторить несколько раз.
Прием сорбентов. К сорбентам относятся препараты, которые активно поглощают токсины, не давая им всасываться в кровь. К наиболее известным сорбентам относится активированный уголь. Количество таблеток угля, которые необходимо принять рассчитывается по массе тела (1 таблетка на 10 кг массы тела). К другим, более современным сорбентам относятся препараты Энтеросгель, Лактофильтрум, Смекта и другие. Принимать их следует согласно инструкции.
Как организовать дистанционное обучение во время карантина?
Первая помощь при отравлениях.
Отравления − заболевания, развивающиеся вследствие экзогенного воздействия на организм человека или животного химических соединений в количествах, вызывающих нарушения физиологических функций и создающих опасность для жизни.
Отравление (синоним − интоксикация экзогенная) − интоксикация организма, вызванная действием веществ, поступающих в него извне.
Отравления в зависимости от места их возникновения подразделяются на производственные (профессиональные), возникающие вследствие воздействия ядов, используемых на предприятии или лаборатории; бытовые, связанные с неправильным хранением, использованием различных средств бытовой химии, лекарственных препаратов.
Классификация отравлений по пути поступления токсического вещества в организм человека:


Пероральные отравления (лат. per – через, oris – рот) – токсическое вещество поступает через рот.
Ингаляционные отравления (при вдыхании токсических веществ).

Чрескожные или перкутанные (лат. per – через, cutis – кожа) – токсины проникают через неповреждённую кожу.
Инъекционные отравления (поступления яда в организм через повреждённую кожу, например, при укусе змеи).
Последняя классификация имеет значение для определения мероприятий первой помощи при отравлении.
Основные принципы первой помощи при любых видах отравлений
Вызов скорой медицинской помощи.
Предупреждение дальнейшего попадания яда в организм:
вынести пострадавшего из опасного места при ингаляционном отравлении;
снять одежду, пропитанную ядом;
3. Удаление не всосавшегося в кровь яда:
промыть кожные покровы и глаза пострадавшего водой при чрескожных отравлениях;
по возможности дать активированный уголь при пероральных отравлениях, если нет противопоказаний.
4. Удаление всосавшегося яда.
Это важно! На этапе первой помощи удаление яда невозможно!
5. Общие мероприятия первой помощи по симптомам отравления:
придать правильное транспортное положение;
обеспечить доступ свежего воздуха;
провести сердечно-лёгочную реанимацию при остановке
контролировать сознание, дыхание и кровообращение до приезда скорой медицинской помощи.
Отравления пищевые (синоним: интоксикация пищевая, токсикоз пищевой) − отравления пищевыми продуктами, содержащими токсичные вещества.
Признаки пищевых отравлений
Для всех пищевых отравлений типичны тошнота, рвота, боли в животе, диарея, адинамия, повышение температуры тела, обезвоживание организма, нарушение функций сердечно-сосудистой системы.
Клинические проявления пищевых отравлений определяются, кроме того, особенностью токсического вещества.
Отравления лекарственными препаратами являются самыми частыми из бытовых отравлений, основными причинами которых могут быть:
неправильное хранение лекарств в доступном для детей месте (дети младшего возраста любопытны, их привлекает красочная, блестящая упаковка, сладкий вкус некоторых препаратов, покрытых оболочкой);
самостоятельный приём медикаментов без назначения врача
приём нескольких препаратов одновременно (могут повышать
токсические свойства друг друга);
ошибочный приём лекарства (в связи с нарушением зрения или иным заболеванием, а также вследствие приёма препарата, хранившегося без упаковки);
преднамеренный приём лекарственных средств, обусловленный конфликтными ситуациями и др.
Признаки отравления лекарственными средствами зависят от их вида (фармакологической группы), от дозы принятого препарата, индивидуальной чувствительности, от времени, прошедшего с момента приёма препарата, сопутствующих заболеваний.
Признаков отравления может не быть в связи с небольшим количеством времени, прошедшего с момента приёма препарата Первая помощь, проведённая в этот период, будет максимально эффективной. Неоказание помощи может привести к серьёзным последствиям, состояние пострадавшего может очень быстро ухудшиться.
Наибольшее число отравлений связано с приёмом препаратов психотропного действия. Возникает угнетение деятельности центральной нервной системы, что приводит к нарушению сознания от лёгкого сопорозного состояния, напоминающего глубокий сон, до глубокой комы с нарушением дыхания (урежением, вплоть до остановки) и кровообращения.
Приём противоаллергических препаратов в больших дозах приводит к возникновению возбуждения, зрительным галлюцинациям; иногда сонливости, слабости, переходящих в глубокий беспробудный сон. В тяжёлых случаях развивается коматозное состояние с нарушением дыхания и сердечной деятельности.
Отравление жаропонижающими и противоболевыми средствами
приводит на ранних стадиях к боли в животе, рвоте с примесью крови, диарее (возможно также с кровью), сонливости, нарушению слуха и зрения, повышению температуры тела. В тяжёлых случаях температура тела снижена, возникает возбуждение, судороги, галлюцинации.
Первая помощь при пероральном отравлении
Наиболее эффективно удаление токсических веществ в скрытый период отравления (т. е. в период с момента поступления токсина в организм до появления первых признаков отравления).

Жидкости для промывания желудка: кипячёная вода (температура 20−24°С); слишком тёплую воду использовать нельзя из-за возможности усиления всасывания;

слабый раствор калия перманганата (слабо-
розовый цвет раствора);
перед использованием убедиться в отсутствии нерастворившихся кристаллов – возможен ожог слизистой оболочки;
солевой раствор (2 столовые ложки на 5 литров воды); предупреждает продвижение токсинов

гидрокарбонат натрия, или пищевая сода
(1 столовая ложка на 1 литр воды).
Объём однократного приёма жидкости зависит от возраста и не должен превышать дозу разового приёма пищи.
После промывания желудка пострадавшему дают адсорбенты, самый доступный из них – активированный уголь (1 таблетка на 10 кг массы тела). 
Активированный уголь измельчают до порошка, добавляют воду и принимают полученную суспензию.
Если пострадавший находится без сознания:
переводят пострадавшего в стабильное боковое положение;
осматривают ротовую полость, при необходимости её очищают; контролируют сердечную деятельность, дыхание до прибытия скорой помощи;
при необходимости проводят сердечно-лёгочную реанимацию.

отсутствие клинических проявлений острого отравления не освобождает от проведения мероприятий по удалению из желудка невсосавшегося токсина;
все отравления или подозрение на них требуют немедленной госпитализации вне зависимости от тяжести состояния (через некоторое время состояние может оказаться угрожающим для жизни).
Окись углерода (синоним − угарный газ) − газ без цвета и запаха, образующийся при неполном сгорании органических соединений.
Обладает сильным токсическим действием, обусловленным способностью вытеснять кислород из оксигемоглобина, образуя карбоксигемоглобин.
Условия (причины) накопления угарного газа:
неисправное печное отопление;
в закрытых гаражах, с работающим двигателем автомобиля;
пожар (в задымлённых помещениях).
При отравлении угарным газом характерны следующие признаки:
головная боль в лобной и височных областях, часто опоясывающего характера (симптом обруча); головокружение;
повышение температуры тела.
У пострадавших, извлечённых из очагов пожара, наблюдается затруднение дыхания, кашель, першение в горле, осиплость голоса.
Кожные покровы и видимые слизистые оболочки алого цвета.
В тяжёлых случаях отмечается угнетение сознания (вплоть до комы), судороги, частый слабый пульс, урежение дыхания, возможна остановка дыхания и смерть.
Первая помощь при отравлениях угарным газом:
вывести (вынести) пострадавшего на свежий воздух; 
положение пострадавшего – с приподнятой головой (в случае потери сознания − на боку);
при выраженном нарушении самочувствия, а также при отсутствии сознания − вызвать скорую помощь;
приложить холод к голове;
дать питьё (если пострадавший в сознании); контролировать сознание, дыхание, сердцебиение;
быть готовым к проведению сердечно-лёгочной реанимации.
Читайте также:


