Tinea pedis стопа атлета
Дж.П.Ортонн (JP Ortonne*†), Х.С.Кортинг (HC Korting‡), С.Вигье-Валланет (C Viguie-Vallanet §), С.Ларнье (C Larnier ¶), Е.Савалюни (E Savaluny¶)
† - Отдел дерматологии, Hôpital l’Archet 2, Nice, France
‡ - Отдел дерматологии, Ludwig Maximilians University, Munich, Germany
§ - Лаборатория микологии, Hôpital Tarnier, Paris, France
¶ - Отдел клинических исследований и клинических операций, Novartis Consumer Health, SA, Nyon, Switzerland
Ключевые слова
Плацебо-контролируемое исследование, лечение однократными дозами, тербинафин, стопа атлета.
Исследовательские центры: P.H.Asch, V. Bonnet-Cottin, C.Bonnet-Got, J.L.Brutin, P.Caussade, P.Combemale, B.Cribier, E.Crijns-Lenain, S.Etesse-Pichon, M.Feuilhade de Chauvin, C.Fuchs, P.Gerhardt, Y.Guirguen, P.Humbert, H.Lassale, T. Le Guyadec, E.Mader, M.Meyer, J.J.Morand, F.Morera, B.Mortain, J.P.Ortonne, B.Pfister, P.Plantin, J.P.Poirier, P.Souteyrand, E.Szatkownik Ferec, R.Bartelt, H.Beierdörfer, W.Brinkmann, T.M.Ernst, N.Fisher, H.Görlich, P.Gottlöber, D.Greiner, S.Heilmann, M.Herbst, R.Hicks, D.Kulenkamp, H.J.Ludke, K.G.Meyer, T.Meyer, M.Mieche, C.Müller, B.Ossowski, H.Pres, M.Schildhauer, M.Sebastian, M.Simon, K.Stojanow, W.Strassl, H.Tannenberg, G.Von Hake, Y.Zimmer.
Поддержано фондом Новартис Консьюмер Хэлс (Novartis Consumer Health), Nyon, Switzerland.
*- Приглашенный автор, отдел дерматологии, Hôpital l’Archet 2, Nice, France,
Краткий обзор
Цель. Tinea pedis – это распространенный дерматомикоз с частыми рецидивами. Тербинафин в форме крема с курсом лечения 1 неделя, применяемый в настоящее время при местном лечении стопы атлета , теперь доступен в новой форме [пленкообразующий раствор – ПОР (FFS)], разработанной для однократного применения.
Пациенты/методы. Пятьдесят четыре центра (27 – во Франции, 27 – в Германии) исследовали 273 пациента (рандомизация 2:1). Больным однократно накладывали тербинафин 1% FFS на межпальцевые промежутки, пальцы стопы, подошву и боковые части обеих стоп. Оценка эффективности включала микроскопию, выявление грибковых культур, клинические признаки и симптомы в начале исследования и через 1, 6 и 12 недель после однократного применения препарата.
Результаты. Эффективность лечения (отрицательные посевы и отсутствие/минимум симптомов) через 6 недель в группе с тербинафином 1% FFS составила 63%; плацебо – 17% (р≤ 0,0001). Микологическое излечение через 6 недель составило 72% в группе с тербинафином 1% FFS и 21% в группе плацебо (р≤ 0,0001). Клинические симптомы значительно уменьшились в группе с тербинафином 1% FFS в сравнении с плацебо. Оценка пациентами ощущения зуда и жжения показала четкое снижение этих симптомов через 15 минут после наложения препарата (что можно отнести к охлаждающему эффекту FFS). У пациентов с эффективным излечением через 6 недель рецидив (положительный посев) через 3 мес. выявлен в 12,5% случаев.
Заключение. Тербинафин 1% FFS для однократного применения - это эффективное, безопасное и адекватное лечение стопы атлета. Частота рецидивов/реинфекции через 3 месяца после однократного применения аналогична ранее продемонстрированной в исследовании с применение крема тербинафина 1% в течение 7 дней.
Введение.
Доказано, что местное применение тербинафина в форме крема ежедневно в течение 7 дней эффективно при лечении tenia pedis (стопы атлета) атлета) 1-3 . Эффективное лечение однократными дозами в новой одноразовой форме выпуска обеспечивает удобство применения и уверенность в соблюдении пациентами курса лечения. Разработана новая форма для однократного применения с наложением препарата на всю поверхность обеих стоп. Данная форма выпуска представлена раствором и содержит пленкообразующие агенты [пленко-образующий раствор (FFS)]. При наложении на кожу стоп растворитель испаряется, оставляя тонкую, едва видимую пленку, обеспечивающую контакт тербинафина с кожей. После однократного наложения тербинафина FFS быстро достигается его высокая концентрация в роговом слое эпидермиса, фунгицидная активность которой сохраняется до 13 дней. Проведенные ранее дозозависимые исследования у 576 пациентов со стопой атлета, изучавшие три концентрации тебинафина (10, 5 и 1%), показали, что 1% раствор тербинафина FFS эффективен и, следовательно, 1% содержание тербинафина принято в качестве терапевтической концентрации.
Представляем результаты рандомизированного, двойного слепого, плацебо-контролируемого клинического исследования в параллельных группах, проведенного с целью демонстрации эффективности и безопасности тербинафина 1% FFS и выявления возможного рецидива/реинфекции через 12 недель после однократного нанесения.
Пациенты и методы. Исследование проведено в 54 центрах (поликлиники и кабинеты врачей общей практики): 27 – во Франции и 27 – в Германии. Были отобраны пациенты от 12 лет во Франции и от 18 лет в Германии с клинически диагностированной стопой атлета (общий подсчет признаков/симптомов > 2), поражением между пальцами и/или с распространением на боковые поверхности и подошву стопы, с подтвержденной положительной микроскопией до применения препарата. Оценивали пациентов с положительным посевом, подтвердившим наличие дерматофитов. Критериями исключения были другие кожные или системные грибковые заболевания (напр., онихомикоз), клинически значимые аномалии стопы или наличие в анамнезе неадекватной терапии (напр., кортикостероидами). Планируемый пул для изучения составил 321 человек. Пациенты были рандомизированы в группы в соотношении 2:1 для применения тербинафина 1% FFS (214 пациентов) и плацебо (107 пациентов). Пациентам были выданы тубы по 4 г тербинафина 1% FFS или плацебо для применения дома вечером в первый день исследования. Им надлежало наложить препарат на пальцы ног и между ними, подошву и боковые поверхности обеих стоп, даже если кожа одной стопы выглядела здоровой. Они должны были избегать мытья стоп в течение 24 часов после применения исследуемого препарата.
Наблюдение и осмотр проводили через 1 и 6 недель после применения препарата. Пациенты с эффективными показателями излечения на 6 неделе подлежали осмотру на 12 неделе с целью выявления рецидива/реинфекции. Оценка эффективности включала прямую микроскопию, посевы, клинические признаки и симптомы (эритема, шелушение, зуд, пустулы, везикулы и образование корок), подсчитываемые по 4-балльной шкале (0 = отсутствие, 1= легкая степень, 2 = умеренная, 3 = выраженная). При наличии клинических признаков делались микологические анализы. Пробы брали из межпальцевых промежутков правой и левой стоп. Пробы с подошв/боковых поверхностей брали раздельно. В случае отсутствия поражения обеих стоп на момент начала исследования пробы отбирались и с предположительно здоровой стопы. Анализы делали в микологической лаборатории во Франции (Лаборатория микологии, Hôpital Tarnier, Paris).
На первой стадии исследования процент эффективного излечения на 6 неделе, определялся как отрицательные микроскопические данные и посевы, плюс отсутствие или минимум признаков и симптомов: отсутствие или легкая степень эритемы, шелушения (десквамации) или зуда (индивидуальный подсчет симптомов ≤ 1), отсутствие пустул, корок и везикул, и общий подсчет симптомов ≤ 2. На второй стадии исследования показатели эффективности включали микологическое излечение (отрицательная микроскопия и посевы), изменение количества клинических признаков/симптомов и полное излечение (микологическое излечение + отсутствие признаков и симптомов), оцениваемых на 1 и 6 неделе. Пациенты также оценивали ощущение зуда и жжения до лечения, через 15 мин. после применения препарата и вечерами со 2-го по 14 день по 5-бальной шкале (0 = полное отсутствие, 1 = легкий, 2 = умеренный, 3 = сильный, 4 = чрезмерный).
Оценка безопасности состояла из мониторинга и регистрации всех нежелательных явлений (включая их выраженность и связь с исследуемым препаратом). На 6 неделе врач и пациент проводили полную оценку эффективности по 5-бальной шкале (очень хорошая, хорошая, умеренная, плохая и очень плохая).
Результаты. Включены в исследование и рандомизированы по группам 324 пациента, 223 – в группу тербинафина 1% FFS и 101 – в группу плацебо. 51 пациент (16%) из 324 имели отрицательные посевы и были исключены из анализа ( препарат: 33, плацебо: 18). Остальные 273 пациента были включены в анализ эффективности.
Исходные демографические характеристики и анамнез заболевания были сходными (Таблица 1). Эпидемиология заболевания репрезентативна для популяции с tinea pedis: у 80 % пациентов имелось двустороннее поражение, у 40 % - поражение подошв(ы) и/или боковых поверхностей стопы. У 76% пациентов диагностирован Trichophyton rubrum.
Таблица 1. Пациенты и характеристики заболевания.
| Характеристика/статистика/категория | Тербинафин 1% FFS (n = 190) | Плацебо (n = 83) | Всего (n = 273) |
| Возраст | |||
| Средний ± SD | 42,8±14,8 | 43,2±15,9 | 42,9±15,1 |
| Минимум, максимум | 12,77 | 18,82 | 12, 82 |
| Пол: n (%) | |||
| Мужской | 136 (70,5) | 68 (81,9) | 202 (74) |
| Женский | 56 (29,5) | 15 (18,1) | 71 (26) |
| Поражение стопы: n (%) | |||
| Двустороннее | 150 (78.9) | 68 (81.9) | 219 (79.9) |
| Распространение на подошву (боков. стороны стоп) | 80 (42,1) | 30 (36,1) | 110 (40,3) |
| Идентифицированная культура (из места пробы): n (%) | |||
| Trichophyton rubrum | 141 (74,2) | 58 (69,9) | 199 (79,9) |
| Trichophyton mentagrophytes (interdigitale) | 37 (19,5) | 18 (21,7) | 55 (20,1) |
| T. rubrum + T. mentagrophytes (interdigitale) | 5 (2,6) | 4 (4,8) | 9 (3,3) |
| Epidermophyton flocossum | 7 (3,7) | 3 (3,6) | 10 (3,7) |
SD – стандартное отклонение
В начале исследования у 55 пациентов не было клинических признаков микоза стопы, у 41 из 55 взяты анализы, из которых 7 (17 %) имели положительную микроскопию и/или анализы. Из 10 проб, взятых с подошвы/боковой поверхности стопы при отсутствии поражений, у пяти (50 %) имелась положительная реакция к Trichophyton rubrum или Trichophyton mentagrophytes.
Наблюдение на 6 неделе.
Таблица 2 демонстрирует результаты лечения на 6-й неделе. Данные пятнадцати пациентов, получавших тербинафин, и шести – плацебо, на данный момент оказались утеряны. После признания результатов лечения этих пациентов как неэффективного, эффективность лечения в группах пациентов с тербинафином 1% FFS и плацебо составила 63% и 17 %, соответственно. После исключения пациентов с утерянными данными эффективность составила 69% и 18%, соответственно.
Таблица 2. Показатели эффективности лечения на 6-й неделе.
Эффективность лечения
Препарат удобен в применении, инструкция по использованию доступна пониманию. Количество случаев эффективного излечения и отрицательных посевов на 6-й неделе аналогично исследованию с подбором дозы, при котором препарат назначался квалифицированным персоналом в исследовательских центрах. Показано, что группы, применявшие активное вещество и плацебо, хорошо переносили препарат.
В группе пациентов, применявших тербинафин 1 % FFS, и расцененных как эффективно излеченные на 6-й неделе, у 12,5 % на 12-й неделе выявлены положительные посевы на дерматофиты. Этот результат сходен с данными, полученными при ранее проведенном исследовании с применением крема тербинафин 1 % дважды в день в течение 7 дней 10 . Исследование подтверждает, что тербинафин 1 % FFS для однократного применения эффективен, безопасен и является адекватным препаратом для лечения стопы атлета. Удобство однократного применения привлечет инфицированных пациентов и устранит широко распространенную неудовлетворенность пациентов курсом лечения 11 , особенно среди больных, применявших другие местные противогрибковые средства 4-недельными курсами. Следовательно, новый пленкообразующий раствор тербинафина 1 % FFS обладает преимуществами как для пациентов, так и для здоровья общества в целом.
ЛИТЕРАТУРА
1. Brennan B, Leyden JJ. Overview of topical therapy for common superficial fungal infections and the role of new topical agents. J Am Acad Dermatol 1997; 36: S3-S8.
2. Korting HC, Tietz HJ, Brautigam M etal. One week terbinafine 1 % cream (Lamisil) once daily is effective in the treatment of interdigitai tinea pedis: a vehicle controlled study. LAS-INT-06 Study Group. MedMycol 2001; 39: 335-340.
3. Korting HC, Rychlik R, Pfeil B. [Treatment of interdigitai tinea pedis]. Dtsch Med Wochenschr 2003; 128: 1819-1824.
4. Kemna ME, Elewski B. A US epidemiologic survey of superficial fungal diseases. J Am Acad Dermatol 1996; 35: 539-542.
5. Hall JC. Dermatologic mycology. In: Hall JC, ed. Sauer's Manual of Skin Disease, 8th edn. Williams & Wilkins, Lippincott, 2000: 200-201.
6. Hay RJ, Moore M. Mycology. In: Champion RH, Burton JL, Bums DA, Breathnach SM, eds. Textbook of Dermatology, Vol. 2, 6th edn. Blackwell Scientific Publications, Oxford, 1998:1308-1309.
7. Nelson MM, Martin AG, Heffernan MP. Fungal diseases with cutaneous involvement. In: Freedberg IM, Eisen AZ, Wolff K, Austen KF, Goldsmith LA, Katz SI, eds. Fitzpatrick's Dermatology in General Medicine, Vol. 2, 6th edn. McGraw-Hill Medical Publishing Division, New York, 2003: 2000-2001.
8. Zaror L, Aliaga X. Dermatophytes in healthy Chilians. Mycoses 1990; 33: 95-98.
9. Becerril-Chihu G, Bazam-Mora E, Lopez-Martinez R et al. How often are dermatophytes present in apparently normal versus scaly feet of children? Pediatr Dermatol 1999; 16: 87-89.
10. Bergstresser PR, Elewski B, Hanifin J et al. Topical terbinafine and clotrimazole in interdigitai tinea pedis: a multicenter comparison of cure and relapse rates with 1 -and 4-week treatment regimens. J Am Acad Dermatol 1993; 28:648-651.
11. Meinhof W, Girardi M, Stracke A. Patient non-compliance in dermatomycosis. Dermatologica 1984; 169: 57-66.

Википедия: "Нога спортсмена, известная с медицинской точки зрения как опоясывающий лишай , является общей инфекцией кожи ног, вызванной грибком."

Tinea pedis (стригущий лишай ноги) - это медицинский термин для ноги спортсмена, одного из самых известных состояний грибковой стопы. Грибок zdorovkozha.com/gribok (Tinea pedis) получил свое прозвище из-за своей склонности заражать спортсменов, которые часто носят горячие, потные спортивные туфли, которые обеспечивают хорошую питательную среду для гриба, который вызывает это состояние. В действительности, нога спортсмена может затронуть любого, молодого или старого, независимо от стиля обуви.
Характеристики ноги спортсмена включают зуд или жжение, которые могут иметь такие симптомы, как покраснение, запах, шелушение кожи или небольшие пузырьки, которые могут напоминать прыщи.
Когда нога спортсмена встречается между пальцами ног, это часто выглядит как бледная кожа, которая была подвергнута воздействию влаги от пота.
Что вызывает ногу спортсмена?
Tinea pedis вызван дерматофитами, которые являются грибами, которые заражают кожу, волосы и ногти. Иногда дрожжи могут вызывать инфекции ног и сыпь, часто между пальцами. Люди, которые склонны к tinea pedis, также чувствительны к грибковым инфекциям на ногах (онихомикоз). Это связано с тем, что оба условия вызваны одними и теми же типами грибов.
Некоторые люди склонны к ноге спортсмена из-за генетической предрасположенности или из-за факторов, которые вызывают ослабленную иммунную систему.
Примеры включают стероидные препараты или хронические заболевания, такие как диабет и рак.
Одним из наиболее важных факторов, способствующих ноге спортсмена, является пот. Пот является нормальным ответом на горячую среду внутри обуви. Некоторые люди могут иметь гипергидроз или избыточное потоотделение, что может еще больше увеличить вероятность заражения грибками.
Тепло и влажность внутри обуви создают идеальную среду для дерматофитов и других грибов.
- 1. Используйте синтетические носки, изготовленные из акрила или полипропилена. Эти материалы лучше убирают влагу, чем хлопок, который удерживает влагу близко к коже.
- 2. Носите кроссовки с хорошей вентиляцией, такие как те, которые имеют дышащие сетчатые вершины.
- 3. Дайте ботинкам высыхать каждый день и проветривайте их, когда вы их не носите, не держите их в сумке для тренажеров.
- 4. Носите сандалии или другую обувь, когда находитесь в местах, где процветают грибы, например, вокруг общественных бассейнов или в раздевалках.
- 5. При выборе противогрибковых кремов без рецепта обратите внимание на бренды, которые в качестве активных ингредиентов имеют либо бутенафин, либо тербинафин. Эти препараты обладают хорошей эффективностью против большинства организмов, вызывающих опоясывающий лишай.
- 6. Всегда следуйте инструкциям по противогрибковым препаратам, будь то рецепт или без рецепта.
- 7. Используйте противогрибковые спреи или порошки в ботинках и обуви. Если безрецептурные лекарства не лечат вашу ногу спортсмена, лучше обратиться за медицинской помощью, чтобы исключить другие возможные причины. Также лучше обратиться за лечением, если симптомы включают интенсивное покраснение, вздутие, шелушение или трещины кожи или боли.
- 8. Лабораторные тесты, такие как культура KOH, могут использоваться для определения того, является ли причиной симптомов грибковая инфекция.
Некоторые случаи tinea pedis могут вызвать реакцию id. Идентификационная реакция (id) - это то, где сыпь распространяется на другие части тела, часто на руки. Этот тип сыпи также имеет зуд и производит волдыри, но не вызван распространением гриба. Скорее, это аллергическая реакция на исходную сыпь. Идентификационная реакция очистится сама по себе, как только исходная нога спортсмена разрешится.
Что такое микоз стоп?
Микоз стопы (также называемая стопой атлета) — очень распространенное заболевание, вызываемое грибковой инфекцией, которая поражает кожу на ногах. 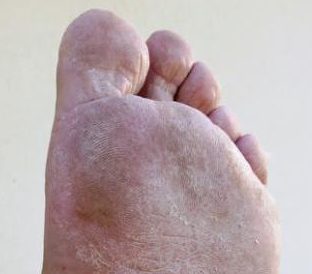
Грибковая инфекция поражает как стопу(ы), так и часто кожу между пальцами, вызывая ее покраснение, шелушение и зуд. Стопа атлета обычно легко лечится противогрибковыми препаратами.
Любой может заболеть стопой атлета, но она чаще встречается у мужчин и подростков. Состояние относительно редко возникает у детей в возрасте до 12 лет.
Не до конца понятно, почему некоторые люди более склонны к развитию микоза на ноге, чем другие. Однако, как следует из второго названия заболевания, ей часто страдают люди, которые занимаются спортом. Это потому, что инфекция обычно встречается в таких местах, как общественные души и раздевалки.
Спорт и физические упражнения также делают ноги более теплыми и влажными, чем обычно, что обеспечивает идеальную среду для роста грибов. Плотно прилегающие кроссовки также могут стимулировать рост грибов.
Симптомы микоза стоп
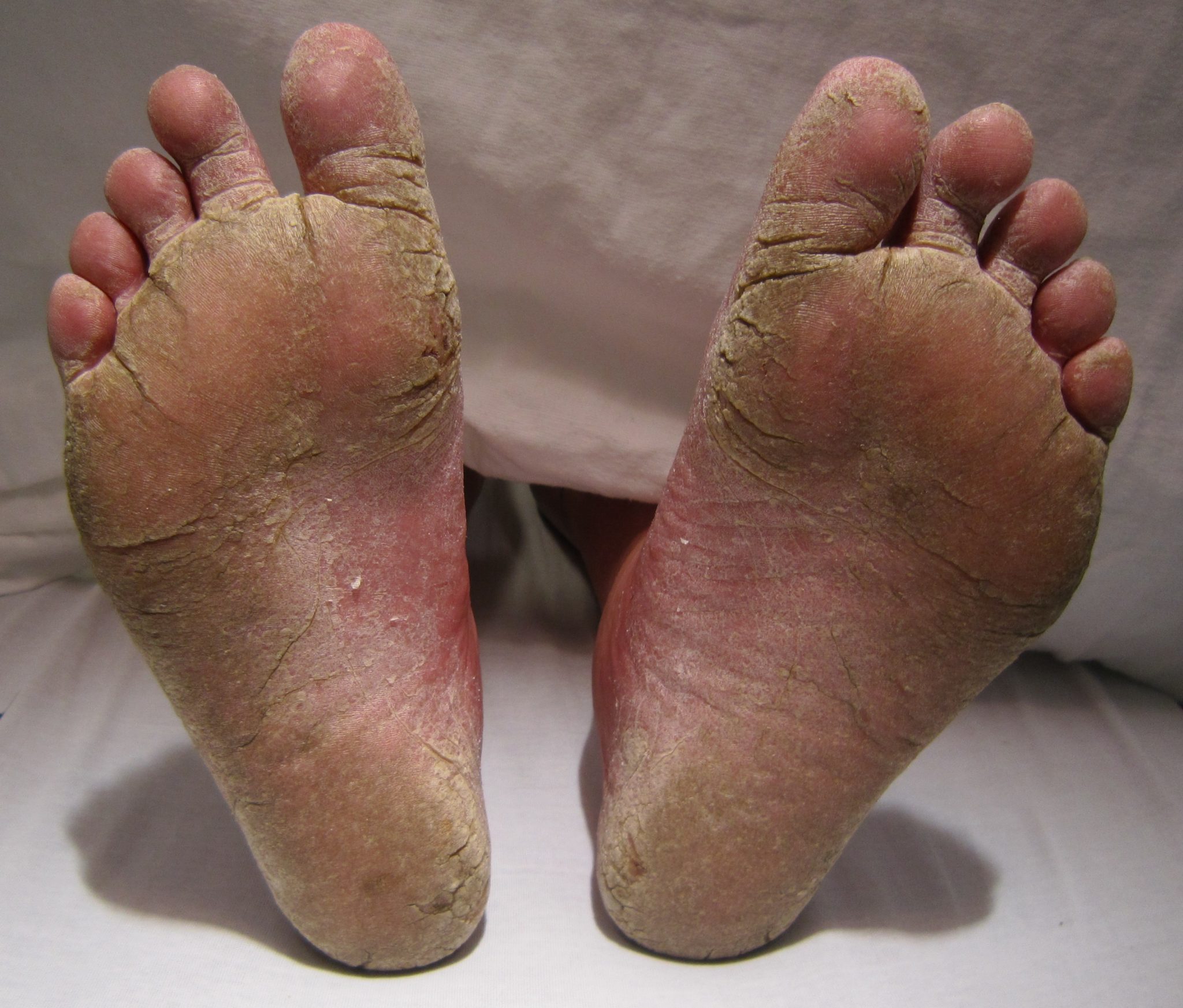
Основной признак: у людей появляется сыпь, обычно в промежутках между пальцами. Сыпь может привести к тому, что кожа станет:

Помимо сыпи между пальцами, можно заметить и другие симптомы, в том числе:
- потрескавшаяся кожа (см. фото);
- волдыри (которые могут лопаться или покрываться коркой);
- отек кожи;
- жжение или покалывание кожи.
Если сыпь очень сильная, кожа может начать трескаться, что иногда может обнажить сырую ткань под ней. Это может быть особенно болезненным и увеличивает риск развития вторичной бактериальной инфекции.
Сыпь часто начинается в промежутках между четвертым и пятым пальцами. Если инфекция не лечится, сыпь может распространится на всю стопу. Иногда инфекция распространяется и на ногти на ногах, в результате чего они становятся сухими и рассыпчатыми.
Если поцарапать инфицированную кожу, а затем коснуться других частей тела, можно распространить инфекцию. Важно лечить инфекцию и всегда тщательно мыть руки после прикосновения к сыпи.
В некоторых случаях грибковая инфекция, вызывающая микоз стопы, может распространиться на руки, вызывая опоясывающий лишай. Грибковая инфекция чаще всего распространяется на руки, если дотрагивается до инфицированной кожи ног и впоследствии не мыть руки.
Симптомы опоясывающего лишая очень похожи признаки стопы атлета. Грибковая инфекция обычно поражает ладонь одной из рук, вызывая сухость, покраснение и зуд. Она также может привести к появлению шелушения на коже рук. Наиболее часто поражаются складки на ладонях и по бокам пальцев.
Если лечить состояние, симптомы обычно проходят в течение 10 дней. Если инфекция не лечится или не поддается лечению, симптомы могут длиться гораздо дольше (несколько месяцев или даже лет).
Обратитесь к врачу общей практики, если после двух недель лечения микоз стопы не прошел. Также обратитесь к своему терапевту, если инфекция вызывает значительную боль или дискомфорт. Врач должен выписать более сильное противогрибковое лекарство, которое часто бывает в форме таблеток.
Причины микоза стоп
Стопа атлета возникает в результате грибковой инфекцией. У всех на коже есть бактерии и грибки, большинство из которых безвредны. Однако в некоторых условиях эти организмы могут размножаться и вызывать заражение кожи.
Грибки — организмы, похожие на растения. Они выживают, питаясь разрушенными тканями, включая ткани человека. В отличие от растений, они не могут производить пищу, используя энергию солнечного света (фотосинтез).
Микоз стопы вызывается группой грибков, называемых дерматофитами. Эти грибы паразитируют, что означает, что они питаются другими организмами, чтобы остаться в живых. Ноги содержат теплую, темную и влажную среду, которая является идеальным условием для роста дерматофитов.
Дерматофиты могут вызывать инфекции в таких областях, как наружные слои кожи, ногти, кожа головы и волосы. Многие и другие виды грибков вызывают различные инфекции. Однако основными группами грибков, которые вызывают грибковые инфекции, такие как стопа атлета, являются:
- дерматофиты (Dermatophyte);
- Кандида (Candida);
- прочие штаммы.
К сожалению стопа атлета заразна, но можно принять меры, чтобы предотвратить распространение инфекции.
Болезнь может распространяться при прямом и косвенном контакте.
- Прямой контакт подразумевает контакт кожа-к-коже. Например, у кого-то может развиться инфекция, если он прикасается к пораженной коже и впоследствии не помоет руки.
- Косвенный контакт. Например, грибки могут передаваться через загрязненные полотенца, простыни и одежду.
Душевые, бассейны и раздевалки — обычные места, где можно заразиться. Это потому, что, как и ноги, эти места обычно теплые и влажные, что способствует размножению бактерий и грибков.
Диагностика
Стопа атлета часто является очень легкой инфекцией, которую обычно можно диагностировать и лечить самостоятельно.
Обратитесь к врачу общей практики, если у вас есть микоз стопы, и она не реагирует на лечение в домашних условиях, или если она вызывает сильную боль или дискомфорт. Врач может взять небольшую пробу пораженных клеток кожи.
Образец будет отправлен в лабораторию для исследования, чтобы определить точный тип грибков, вызывающих инфекцию. Это позволит врачам назначить наиболее подходящее лечение.
Лечение микоза стоп
Большинство людей могут лечить микоз стоп в домашних условиях. Этот тип грибковой инфекции обычно умеренный и быстро поддается лечению.
В большинстве случаев стопа атлета можно лечить с помощью простого ухода и противогрибковых лекарств. Если инфекция более серьезная, врач может назначить более сильные лекарства, такие как пероральные противогрибковые препараты.
Если инфекцию не лечить, она может иногда распространяться на ногти на ногах и на другие части тела, например на ладони рук. Необработанные случаи микоза могут также привести к осложнениям, таким как бактериальная инфекция.
Следующие шаги могут помочь вылечить стопу атлета:
- Часто и тщательно мойте ноги с мылом и водой.
- После мытья просушите ноги, обращая особое внимание на области между пальцами ног.
- Носите чистые хлопковые носки.
- Регулярно меняйте обувь и носки, чтобы сохранять ноги сухими, особенно после тренировок.
- Не делитесь полотенцами и следите за тем, чтобы они регулярно стирались.
Противогрибковые препараты помогут убивать грибки, вызывающие инфекцию. Этот тип лекарств доступен в нескольких различных формах, в том числе:
Типы доступных противогрибковых препаратов включают:
- тербинафин;
- клотримазол;
- эконазол;
- кетоконазол;
- миконазол;
- сулконазол.
Различные типы пероральных противогрибковых лекарств также доступны. Данная форма препарата должна быть предписано лечащим врачом. Они включают:
Пероральное противогрибковое лечение (т.е. таблетки) рекомендуется только для тяжелых случаев инфекции и когда местное противогрибковые лекарства не помогают. Пероральные препараты подходят для взрослых, но не для детей младше 16 лет.
Есть некоторые риски, связанные с приемом противогрибковых препаратов:
- Некоторые пероральные противогрибковые препараты не подходят для детей или пожилых людей.
- Некоторые пероральные противогрибковые препараты могут влиять на беременность и репродуктивную систему у мужчин и женщин.
- Хотя вышеперечисленные шаги по уходу за собой можно выполнять для лечения микоза, использование масла чайного дерева не рекомендуется.
Лечащий врач может дать больше информации и советов о пероральных противогрибковых препаратах.
Наносите противогрибковые препараты непосредственно на сыпь и прилегающие участки (4-6 см) нормальной здоровой кожи. Убедитесь, что область сухая, прежде чем применять лекарство.
Иногда кожа может быть заражена грибком без каких-либо симптомов. Поэтому важно обработать 4-6 см кожи, чтобы предотвратить повторное заражение. Всегда мойте руки до и после применения процедуры.
Применяйте противогрибковое лечение так долго, как это рекомендуется в инструкциях, прилагаемых к лекарству. Некоторые противогрибковые лекарства должны использоваться дольше других, чтобы быть эффективными.
Хотя ваша сыпь может быстро исчезнуть, это не обязательно означает, что инфекция полностью вылечена. Возможно, придется принимать лекарства в течение одной или двух недель после исчезновения симптомов, чтобы убедиться, что инфекция прошла успешно.
Если сыпь делает кожу особенно болезненной и опухшей, вы можете использовать противогрибковое средство, которое содержит ингредиент, называемый гидрокортизон.
Лечение низкими дозами гидрокортизона доступно без рецепта. Однако, если стадия микоза на ноге более тяжелая, врач может назначить более сильное лечение гидрокортизоном.
Гидрокортизон уменьшает воспаление, а также уменьшает раздражение и зуд. Следуйте инструкциям, прилагаемым к лечению.
Гидрокортизон нельзя использовать дольше 7 дней. При необходимости придется перейти на альтернативное противогрибковое лечение (такое, которое не содержит гидрокортизон) до полного исчезновения инфекции.
Всегда обращайтесь к своему лечащему врачу или фармацевту за советом, прежде чем использовать препараты с гидрокортизоном, если вы беременны или кормите грудью.
Также, если в результате заболевания развилась вторичная бактериальная инфекция, могут быть назначены антибиотики.
Осложнения микоза стоп
Поскольку микоз стопы обычно является легкой инфекцией, она редко вызывает осложнения. Обычно она быстро и легко лечится.
Тем не менее, всегда лучше использовать соответствующее лечение, как только у вас начнутся симптомы. Это поможет минимизировать риск развития осложнений.
Хотя они редки, стопа атлета может вызвать некоторые осложнения, которые описаны ниже.
Если наблюдается тяжелая форма микоза, может начаться трескаться кожа, обнажая сырые ткани под ней. Маловероятно, что грибковая инфекция распространится на любую открытую ткань, потому что грибки обычно растут только на поверхности кожи. Однако бактерии могут процветать внутри тела и вызвать инфекцию, если они попадают в тело через потрескавшуюся кожу.
Бактерии могут выделять вещества, которые разрушают кожу и ткани. Попав в организм, бактерии могут вызвать распространение инфекции. Если не лечить, бактериальная инфекция потенциально может быть очень серьезной.
Целлюлит (не путать с обычным целлюлитом) вызывается бактериальной инфекцией глубоких слоев кожи, жира и мягких тканей. Если его не лечить, целлюлит может вызвать серьезные осложнения, такие как заражение крови (сепсис), или инфекция может распространиться на кости.
Симптомы целлюлита включают воспаленный, покраснения участков кожи, жар.
Хотя целлюлит является редким осложнением микоза стоп, важно быстро его лечить. Большинство случаев целлюлита можно эффективно лечить с помощью антибиотиков.
Если нога спортсмена не лечится, инфекция может распространиться на ногти на ногах. Грибок ногтей на ногах приводит к тому, что ноготь становится толстым, обесцвеченным и рассыпчатым. Кожа под ногтем (гвоздь) также может стать болезненной и воспаленной.
Большинство грибковых инфекций ногтей легко лечатся с помощью противогрибковых препаратов. Это делается либо перорально, либо наносится на ноготь с помощью специальной противогрибковой краски для ногтей. При отсутствии лечения грибковая инфекция ногтей может вызвать значительную боль и дискомфорт, что может затруднить ношение обуви или ходьбу.
Профилактика
Лучший способ предотвратить микоз стоп — соблюдать правила гигиены. Следующие шаги помогут сохранить ноги чистыми и гигиеничными:
- Мойте ноги ежедневно, особенно между пальцами ног.
- Уменьшите потоотделение с помощью талька на ногах.
- Избегайте обтягивающей обуви, особенно летом.
- Часто мойте полотенца и постельное белье.
- Не надевайте носки, колготки или чулки до того, как ноги полностью высохнут.
- По возможности, носите шлепанцы или пластиковые сандалии в общих раздевалках или в душевых.
- Регулярно меняйте носки, чулки или колготки.
- Чередование обуви может гарантировать, что обувь всегда будет сухой.
- Избегайте заимствования обуви, чтобы снизить риск распространения инфекции.
Прогноз
При эффективном лечении инфекции микоз обычно длится всего несколько дней или недель. Однако, если не лечить, состояние может длиться в течение нескольких месяцев или, в некоторых случаях, лет.
Не все случаи микозов стоп можно предотвратить, однако соблюдение правил гигиены ног может значительно снизить риск развития этого заболевания.
Читайте также:
- Может быть молочница у женщины от простатита у мужчин
- Сода и молочница на языке у взрослого
- Кандидозный стоматит у детей лечение комаровский
- Если нет молочницы и принять свечи пимафуцин что будет
- Салфетки вагисил при молочнице отзывы
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

