Системное лечение кандидоза курс лечения и чем
Молочница (кандидоз) – заболевание, вызванное активным размножением грибка из рода Кандида. Патоген постоянно обитает и в женском, и мужском организме. Увеличение колонии происходит на фоне ослабления иммунной защиты и присутствия провоцирующих факторов.

Выбор схемы лечения молочницы зависит от ее разновидности. Что было диагностировано – острая форма или рецидив хронической.
Заключение
- Лечение молочницы должно проводиться комплексно.
- Терапия острой формы и рецидива хронической имеет свои отличия.
- В процессе лечения применяются разные группы препаратов.
- Народные средства используются для устранения неприятной симптоматики заболевания.
Схема лечения молочницы у женщин
Схема лечения острой формы включает применение противогрибкового средства. Это могут быть как таблетки для перорального приема, так и местные средства – крема, мази, свечи, гели.
Таблетки уничтожают грибковые колонии по всему организму, всасываясь в кишечнике и проникая в общий кровоток. Средства для местного применения снимают патологические проявления заболевания.
Схема лечения хронической (рецидивирующей) молочницы
Терапия рецидивирующей (хронической) формы предусматривает комплексный подход. Классическая схема лечения включает прием:
- антмикотиков (противогрибковых средств);
- иммуностимуляторов;
- препаратов для нормализации местной микрофлоры;
- витаминно-минеральные комплексы.
Медикаменты подбираются на основе полученных результатов.
Важно! Для подтверждения хронического кандидоза необходимо проведение анализа крови.
Лечение молочницы комплексный подход
Комплексная терапия заболевания предусматривает применение:
- системного противогрибкового препарата;
- местного противогрибкового средства;
- вагинального эубиотика (необходим для восстановления нормальной микрофлоры);
- иммуномодулятотора.
Возбудителем кандидоза становится грибок, принадлежащий к группе условно-патогенных, т.е. он присутствует во влагалище постоянно. Но при возникновении благоприятных условий он начинает активное размножение.
Программа лечебных мероприятий включает следующие позиции:
- определение чувствительности грибка к лекарственным средствам;
- восстановление нормальной кислотности и состав микрофлоры вагины;
- устранение возникшего иммунного дисбаланса;
- уменьшение силы влияния провоцирующих развитие кандидоза факторов, например, отказ от вредных привычек;
- лечение всех воспалительных заболеваний.
При несоблюдении приведенных выше пунктов лечение кандидоза будет малоэффективным. В дальнейшем заболевание будет рецидивировать.
Успешное лечение кандидоза будет невозможным, если не заняться восстановлением иммунной системы.
Этапами процесса станут:
- местное применение препаратов из группы пробиотиков, способствующее восстановлению микрофлоры слизистых;
- нормализация микрофлоры ЖКТ и устранение развившегося дисбактериоза;
- восстановление естественного уровня кислотности кожного покрова и слизистых поверхностей;
- прием иммуномодуляторов и иммуностимуляторов;
- прием витаминно-минеральных комплексов.
В процессе лечения патологии могут использоваться следующие медикаменты:
- Флюкостат, Дифлюкан (на основе флуконазола);
- Пимафуцин;
- Клотримазол;
- Леварол (активное вещество – кетоконазол);
- Гексикон.

Системное лечение молочницы проводится при помощи Итраконазола и Флуконазола.
Этапы лечения
Лечение молочницы предполагает комплексный подход, поэтому проводится в несколько этапов.
Поскольку причиной молочницы становится активное размножение грибка, поэтому первичным этапом становится нормализация вагинальной микрофлоры. В процессе используются следующие препараты:
- полиены – Нистатин, Натамицин;
- имидазолы – Клотримазол, Эконазол, Миконазол, Бутоконазол;
- триазолы и их производные – Флуконазол, Итраконазол, Вориконазол.
После завершения противогрибкового этапа необходимо провести восстановление микрофлоры влагалища. С этой целью используются лекарства, содержащие лактобактерии – Ацилакт, Экофемин, Лактожиналь и другие.
Таблетки от кандидоза назначаются пациентам в качестве этиотропной терапии, направленной на уничтожение грибковой инфекции. Медикаментозные препараты для лечения молочницы подразделяются на средства местного и системного воздействия. При легком течении заболевания женщинам достаточно использовать вагинальные таблетки. При выраженной симптоматике кандидоза лечение проводится пероральной формой препаратов. Терапия грибковой инфекции у мужчин подразумевает применение мазей для обработки очага поражения и таблеток для внутреннего приема.

Лучшее средство от кандидоза
Чаще всего при подтверждении с помощью лабораторных анализов кандидоза пациентам назначается противогрибковый препарат флуконазол. Лекарство применяется не только при обнаружении в биологических материалах микроорганизмов Candida, но и возбудителей других видов.
Флуконазол отличается от других фунгицидных препаратов максимальной активностью по отношению к грибкам. Активные вещества препарата блокируют синтез ферментов микроорганизмами, предотвращая их дальнейшее размножение. Компонент флуконазола имеет способность к равномерному распределению в тканях и накоплению в кожных покровах. Антимикотик эффективен при тяжелой форме кандидоза, которая сопровождается поражением внутренних органов, дыхательных и мочевыводящих путей. Лекарство способно помочь при поражении грибками ногтевых пластин, слизистых глаз, полости рта.
Вагинальный и урогенитальный кандидозы лечатся однократным приемом таблетки в дозировке 150 мг. Для предупреждения обострений врач может назначить пропить флуконазол повторно. При поражении полости рта и пищеварительного тракта курс составляет 2-4 недели.
Для приема таблеток в профилактических целях дозировка рассчитывается индивидуально.
Необходимые обследования перед назначением препарата
Обследования проводятся при выявлении у пациента признаков грибковой инфекции. Для подтверждения диагноза используется культуральный метод, при котором производится посев материала на питательные среды. Также может быть проведено исследование с помощью полимерзно-цепной реакции, выявляющей фрагменты ДНК патогенных микроорганизмов. Анализ проводится после забора материала с очага поражения кандидой: слизистых мочевыводящих путей, ротовой полости, кожи. Для проведения культурального исследования используется мокрота, урина, кал, мазок с миндалин, глотки.
Врачи не рекомендуют сдавать анализ при приеме антибактериальных и пробиотических препаратов. При заборе материала из влагалища накануне женщина не должна спринцеваться и обрабатывать наружные половые органы. Соскоб из уретрального канала осуществляется спустя 3 часа после опорожнения мочевого пузыря. О правилах подготовки к анализам врач должен проинформировать пациента при выдаче направления.
Схема лечения кандидоза и дозировка
Препараты и таблетки от кандидоза назначаются после получения результатов анализа. Вид лекарственного средства подбирает врач в зависимости от формы заболевания и имеющихся у пациента патологий.
Помимо флуконазола терапия грибковой инфекции у мужчин может проводиться с помощью следующих фунгицидных препаратов:

Итраконазол. Медикамент назначается при появлении у пациента признаков индивидуальной непереносимости или слабой эффективности. При остром течении кандидоза пациенту рекомендуется пить таблетки 3 дня по 0,2 г раз в сутки. Хроническая молочница требует увеличения продолжительности приема до 7 дней. В профилактических целях и при склонности организма к рецидивам препарат назначается по 0,1 г раз в 30 суток и курсом в 3 месяца.- Кетоконазол. Лекарственное средство назначается пациентам при отсутствии необходимого эффекта от применения флуконазола. Мужчина должен принимать таблетки в течение 5 дней в дозировке 0,4 г. Препарат не применяется для предотвращения обострений.
- Натамицин. Антибиотик используется при присоединении бактериальной инфекции и попадании в организм грибков другого вида. Лекарство назначается при атрофическом и псевдомембранозном кандидозе, которые развиваются у некоторых пациентов при применении противомикробных медикаментов, кортикостероидов и цитостатиков. Мужчине прописывают натамицин также при развитии осложнений кандидоза: баланопостита, уретрита. Таблетки принимаются по 1 шт. 4 раза в день. Длительность лечения препаратом может составлять от 1,5 до 3 недель.
- Нистатин. Препарат назначается при поражении кандидой пищеварительного тракта, кожи по 500 тыс. ед. 4 раза в сутки. Курс лечения определяется лечащим врачом. Если грибками инфицирована полость рта, таблетку рекомендуется помещать за щеку до ее растворения. При рецидивах заболевания терапию нистатином повторяют в течение 2-3 недель. Одновременно рекомендуется полоскать рот содовым раствором.
Все противогрибковые препараты системного действия могут вызывать развитие побочных эффектов:
- нарушения стула;
- головокружений;
- судорожных явлений;
- мерцательной аритмии;
- дисфункцию печени;
- заболевания крови.
О появлении одного или нескольких негативных действий при приеме фунгцидиного медикамента необходимо сообщить лечащему врачу.
При осложненном течении кандидоза женщинам назначаются лекарства системного действия. Наиболее эффективными из них являются флуконазол, нистатин, пимафуцин. При легкой форме грибкового заболевания терапию начинают с медикаментов для местного применения. Если лечение мазями и суппозиториями оказывается неэффективным, схему дополняют таблетированной формой антимикотического препарата.
Преимуществом свечей с противогрибковыми веществами перед таблетированной формой препарата является отсутствие системного воздействия и минимальное число побочных эффектов. Вагинальные суппозитории обычно хорошо переносятся пациентками и редко вызывают неприятные ощущения. Такая форма лекарства может использоваться в профилактических целях при продолжительном курсе антибиотиков. Для лечения кандидоза женщинам назначаются:

Ливарол. Активный компонент суппозиториев кетоконазол обладает антимикотическим действием. Препарат назначается при выявлении не только кандиды, но и стрептококовой и стафилококковой инфекциях. Суппозитории назначаются при остром, хроническом и рецидивирующем кандидозе половых органов, а также для предотвращения размножения грибков при лечении антибиотиками. Свечи вводятся во влагалище раз в сутки. При остром течении заболевания курс составляет 5 дней, при хроническом — 10.- Клотримазол. Вагинальные суппозитории применяются при обнаружении в органах мочеполовой системы дрожжеподобных грибков, трихомонад, стрептококков и стафилококков. Клотримазол подавляет производство эргостерина, что приводит к гибели патогенных микроорганизмов. Курс лечения составляет 6 суток. Свечи вводятся перед сном раз в день. При осложненном течении заболевания длительность терапии может быть увеличена.
- Гинезол. Основным компонентом суппозиториев является вещество нитрат миконазола. Препарат назначается для лечения вульвовагинальных кандидозов. Врач может порекомендовать одновременное использование суппозиториев и кремов, в составе которых содержится миконазол. Терапия кандидоза вагинальными свечами составляет 7 дней.
- Макмирор. Главное действующее вещество препарата нифурател проявляет высокую эффективность по отношению к грибковой инфекции и некоторым видам бактерий. Нистатин входит в состав суппозиториев для усиления фунгицидных свойств основного компонента. Вагинальные свечи применяются при кандидозе и вызванных грибками цистите, уретрите. Длительность терапии макмирором составляет 8 дней.
При использовании фунгицидных свечей возможно появление зуда, гиперемии слизистых влагалища, жжения.
Для обработки наружных половых органов при кандидозе можно использовать мази с фунгицидными свойствами:
Антимикотические мази и крема предотвращают распространение грибковой инфекции, уменьшают дискомфортные ощущения, вызываемые кандидами. При использовании могут появляться побочные эффекты в виде зуда, иссушения слизистой, покраснения. Если на фоне лечения противогрибковыми средствами возникли неприятные ощущения, необходимо обратиться к врачу. Специалист поможет подобрать более подходящий препарат с минимальными побочными эффектами.

Терапия кандидоза у беременных подразумевает использование местных препаратов в виде спрея, суппозиториев. При тяжелом течении заболевания женщинам назначаются медикаментозные средства с фунгицидными свойствами в виде пероральных таблеток. При беременности могут применяться:
- Системные препараты. При вынашивании ребенка и лактации разрешается использовать пимафуцин, нистатин. Средства не оказывают токсического действия на плод. При лечении женщина должна строго придерживаться назначенной схемы.
- Лекарства для местного применения. Обрабатывать пораженные грибками наружные половые органы можно тетраборатом натрия в глицерине, эпиген спреем. Женщинам назначаются свечи нистатин, пимафуцин. Выбор фунгицидного препарата зависит от срока беременности.
- Иммуномодуляторы. Препараты назначаются при ослабленных защитных функциях организма женщины. При беременности разрешается применять виферон в виде свечей, пробиотические препараты, поливитамины.
- Полиненасыщенные жирные кислоты. Препараты, содержащие рыбий жир, растительные масла, помогают беременным женщинам укрепить иммунитет, восстановить пораженные грибковой инфекцией слизистые, нормализовать обменные процессы.
Витамины
Витамины при молочнице необходимы для восстановления иммунитета и поддержания его в нормальном состоянии.
При дефиците необходимых веществ ослабляются защитные силы организма, что приводит к повышенному риску развития грибковых инфекций и воспалительных процессов.

Помимо необходимости исключения вредных продуктов и введения в меню полезной, богатой минералами пищи пациентам, страдающим кандидозом, требуется назначение поливитаминных комплексов. В препарате обязательно должны содержаться витамины группы В. Они предотвращают развитие дисбактериоза, улучшают метаболические процессы, повышают общую энергетику организма. Также витаминно-минеральный комплекс должен содержать суточную дозировку цинка, магния, селена, магния, кальция.
При наличии грибковой инфекции врачи назначают следующие препараты:
В дополнение к комплексу полезно принимать полиненасыщенные жирные кислоты: омега3, льняное масло. Необходимые организму вещества можно принимать в виде продуктов, а также в форме биологически активных добавок. Перед приобретением витаминно-минеральных комплексов желательно проконсультироваться с лечащим врачом.
Стоимость лекарственных средств против кандидоза
Стоимость медикаментов, назначаемых при обнаружении грибковой инфекции, отображена в таблице.
| Наименование препарата | Цена, $ |
| флуконазол | 0,9 |
| итраконазол | 4,8 |
| кетоконазол | 3,2 |
| натамицин | 8,6 |
| пимафуцин | 4,1 |
| нистатин | 0,8 |
| ливарол | 7,2 |
| клотримазол | 0,2 |
| макмирор | 13,7 |
| овулум | 5,5 |
| гинезол | 5,6 |
| макмирор | 13,7 |
| кандид | 5,3 |
| канестен | 15,8 |
| канизон | 1,0 |
| агистен | 12,3 |
| ломексин | 8,8 |
| миконазол | 2,6 |
Препараты от кандидоза назначаются после тщательного обследования пациента. Выбор формы медикаментозного средства зависит от формы заболевания и симптоматики.
Фунгицидные лекарства имеют противопоказания и могут вызывать побочные эффекты.
Об имеющихся системных патологиях пациент должен обязательно сообщить врачу.
Системный кандидоз (диссеминированный) развивается на фоне снижения клеточного иммунитета из-за вторичного иммунодефицита. Иммунитет может быть снижен из-за злокачественных опухолей, лечением иммунодепрессантами, цитостатиками, антибиотиками и гормональными препаратами.
Висцеральный кандидоз вызывают грибки Candida albicans. Они начинают размножаться из очага инфекции гематогенным способом или попадают к человеку во время медицинских манипуляций (причиной становится прием наркотиков внутривенно).
Попадая в кровь человека, споры грибка распределяются по организму, локализуясь в органах, где иммунитет слаб. За последнее время заболевание диагностируют в связи с частым применением антибактериальных медикаментов в лечении сложных болезней. Это снижает местный иммунитет, давая инфекциям простор для размножения.
Причины висцерального кандидоза
У здорового человека заболевание не развивается, поскольку иммунная система справляется с грибками Кандида.
Молочница — сигнал того, что в организме происходит сбой, если разговор идет про системный кандидоз. В этом случае нужно записаться на прием к иммунологу, эндокринологу и специалистам узких областей медицины, чтобы выявить нарушения в организме.
Провоцирующими факторами, вызывающими висцеральный кандидоз, становятся:
- длительный прием антибиотиков;
- прием иммунодепрессантов, цитостатиков, гормональных средств;
- ВИЧ, иммунодефицит;
- туберкулез, лейкоз, рак и серьезные болезни.
Здоровый человек может заболеть системным кандидозом, если в кровь инфекция попадет через грязную иглу, катетер и медицинские приспособления, вместе с наркотиками, которые вводят внутривенно. Также грибок может попасть в кровь через открытую травму, глубокую рану, ожог. Логично предположить, как не допустить заболевание или свести риск его развития к минимуму.
Симптомы системного кандидоза
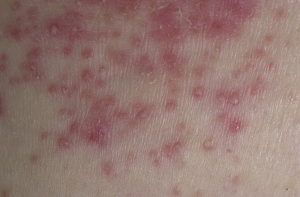
Для системного кандидоза характерно поражение кожных покровов, систем и органов человеческого организма. Кожное проявление встречается не часто, но благодаря ему болезнь можно диагностировать на ранней стадии. Высыпания бывают разными: единичными и многочисленными.
Локализуется сыпь на конечностях либо в одном очаге на туловище. Сыпь отмечается в виде папул диаметром до 1 см, по центру цвет бледнее, чем по краям. При тяжелом течении заболевания сыпь покрывает все тело. С течением времени содержимое папул становится геморрагическим. На фоне сыпи наблюдается боль в мышцах, повышение температуры, конъюнктивит.
Если развивается кандидоз пищевода, это характеризуется дисфагией, появлением белых частиц в каловых массах. Инфекция редко поражает кишечник и желудок, но если это происходит, ситуация чревата кровотечением и перитонитом, что приводит к фатальным последствиям.
Если развивается кандидоз дыхательных путей, пациент страдает от одышки и кашля, диагностируют кандидозный бронхит (пневмонию).
Если поражены почки и мочевой пузырь, кандидоз характеризуется болью, отдающей в поясницу и надлобковую часть. Кандидоз поражает глаза и ЛОР-органы.
Если грибки Кандида попадают в кровь, врачи называют это состояние кандидозной септицемией, для которой характерно:
- высокая температура;
- шок;
- ДВС-синдром;
- олигурия;
- острая печеночная недостаточность.
Как диагностируют системный кандидоз?

Грибки Кандида являются постоянными жителями нашей микрофлоры, нужно понимать, какое количество их на коже, во влагалище, кале и моче является нормой, а когда можно говорить о наличии патологии.
Наличие грибков – не повод говорить о развитии заболевания. Врач должен оценить концентрацию грибков, взять анализ, определяющий нити псевдомицелия. По результатам анализа можно говорить о жизнедеятельности грибков Кандида. Чтобы подтвердить диагноз, врач анализирует анамнез и все жалобы пациента, проводит гистологию тканей. Возбудители выявляются в спинномозговой жидкости, крови, биоптате органов, перикардиальной жидкости.
Лечение кандидоза иммунотропными препаратами
Первое из положений многоэтапной программы лечения системного кандидоза заключается в назначении иммунотропных препаратов. Это связано с тем, что примерно у 60% пациентов с хроническим кандидозом наблюдаются нарушения в клеточном иммунитете. Это сниженный хемотаксис микрофагов, моноцитов, дефектная функция нейтрофилов. Чтобы начать лечение системного кандидоза назначают стимуляторы защитных функций – метилурацил, глицирам, пентоксил, а с ними стимуляторы макрофагов и моноцитов (вакцину БЦЖ, нуклеинат натрия).
Рекомендуются к приему средства, способные активировать Т-звено иммунитета. Это левамизол, спленин, тималин, тимоген, интерлейкин-2. Назначение таких препаратов контролируется иммунограммами. Важно подобрать способ иммунотерапии. Они бывают восстановительными и заместительными. Первые включают в себя трансплантацию иммунокомпетентных тканей, вторые – введение плазмы крови, иммуноглобулинов.
Лечение висцерального кандидоза витаминами
По определенным показаниям для пациентов с диагнозом системный кандидоз лечение предусматривает прием витаминов (С, Е, А, В12), биостимуляторов, антиоксидантов и препаратов детоксирующего действия. Благодаря такой терапии снижается токсичность от антимикотических препаратов, улучшается метаболизм. Некоторые врачи не считают нужным назначать витамины, поскольку считают, что ими питаются и патогенные микроорганизмы.
Витаминотерапия вводится в курс лечения системного кандидоза в больших дозах на фоне адекватного рациона питания (свежая печень, пивные и хлебные дрожжи). Целесообразным считается прием фитопрепаратов, имеющих иммуномодулирующее действие.
Параллельно назначают пероральные полиэнзимные средства (мульсал, вобэнзим), способные оказывать противовоспалительное, фибринолитическое, нормализующее иммунитет действие. Это повышает местную концентрацию антибиотиков в тканях, стимулирует фагоцитоз, вывод токсических метаболитов.
Синдромный принцип лечения
Терапия больных висцеральным кандидозом ведется по синдромному принципу с учетом локализации процесса, тяжести течения болезни, основных нарушений в работе органов.
При аллергических проявлениях на фоне кандидоза легких в виде астматоидного бронхита назначают десенсибилизирующее лечение, в том числе кортикостероиды. Если диагностирован кандидоз ЖКТ, к лечению подключают гепатопротекторы, спазмолитики, эубиотики и нормализаторы кислото-секретообразующей функции желудка.
Коррекция болезней при системном кандидозе
Курс лечения при системном (висцеральном) кандидозе нацелен не только на избавление от грибков, но и на коррекцию сопутствующих / фоновых болезней. По необходимости лечат патологии ЖКТ, почек и печени, урогенитальных органов, устраняют сбои в эндокринной системе. Сначала врачи пытаются установить причины заболевания, его патологические основы. После становится возможным определение режима лечения и подходящих средств, с учетом состояния больного.
Меры профилактики нацелены на нормализацию работу иммунной системы, повышение защитных сил организма. Нужно вовремя проходить медицинские обследования, позволяющие определить системный кандидоз и прочие заболевания в начале их развития. Обследоваться должны беременные женщины и груднички, у малышей кандидоз способен переходить в генерализованную форму, что скажется на развитии и на жизнеспособности ребенка.

Почему молочница возвращается?

Чем опасна молочница? Что следует ожидать от молочницы?

Чем подмываться при молочнице?

Молочница на сосках

Лечение хронической молочницы у женщин. Препараты
Кандидоз висцеральный (Candidosis visceralis) — микоз, протекающий с поражением внутренних органов, чаще дыхательных путей, ЖКТ; реже — сердечно-сосудистой, мочеполовой, нервной системы. Сколько-нибудь точного статистического учета системных кандидозов и поныне не ведется. При этом, далеко не все случаи кандидоза (особенно висцеральные формы) диагностируются как микотические заболевания.
У 2 из них это заболевание было первичным, у 14 — вторичным. У 10 больных кандидоз легких развился на фоне хронической пневмонии, у 2—хронического абсцесса легких, у 2—туберкулеза, у 2 — хронического лимфолейкоза. У 4 человек кандидоз легких характеризовался прогрессирующими деструктивными изменениями легочной ткани с выделением обильной гнойной мокроты; целенаправленное противокандидозное лечение этих больных не проводилось и они умерли, а диагноз кандидоза был установлен лишь на секции (в очагах поражения при бактериологическом и гистопатологическом исследовании выявлялось большое количество грибов рода Candida с почкованием и образованием нитей псевдомицелия, другая микрофлора не наблюдалась).
У одних больных клинические проявления висцерального кандидоза сочетаются с обыкновенной молочницей на слизистых рта, гениталий в виде характерных для дрожжевого поражения красноты, эрозий, беловатых налетов (также в складках кожи в области пупка, углах рта).
В других случаях картина висцеральных кандидозов не сопровождается дрожжевыми поражениями на коже и слизистых оболочках, что составляет большие диагностические затруднения. Нередко кандидоз является самостоятельным заболеванием, однако во многих случаях дрожжеподобные грибы наслаиваются вторично и осложняют другое — основное заболевание, например, туберкулез, пузырчатку, острую красную волчанку, рак легкого, лейкоз, лимфогранулематоз, дизентерию, дифтерию и др.
Правильное решение вопроса о роли кандида-инфекции при определенных заболеваниях, несомненно, имеет большое практическое значение. Так, в одних случаях дальнейшее применение антимикробных антибиотиков, кортикостероидов и иных лекарств следует прекращать или строго ограничивать; в других — это лечение может быть продолжено, несмотря даже на повторные сигналы о нарастающих находках грибов Candida (с подкреплением антимикотиками!). Принципы лечения.
Системный кандидоз (внутренних органов и систем, кандида-сепсис) — наиболее тяжелые и трудно поддающиеся лечению варианты микоза, зачастую приводящие к стойкой инвалидности и даже смерти. Их число в последние годы увеличивается, что связывают с экологическими дискорреляциями, глобальным распространением иммунодефицитов различного генеза, широким, зачастую бесконтрольным применением антибиотиков, цитостатиков, иммунодепрессантов. Имеют значение инвазивные инструментальные манипуляции, а также катетеризация, ИВЛ. Такие формы микоза часто регистрируются у лице эндокринопатиями, злокачественными опухолями.
В связи с этим этиотропная терапия системного кандидоза не должна ограничиваться назначением антимикотиков последних генераций, даже наиболее эффективных (полиены, азолы и др., в т.ч. орунгал, дифлюкан, анкотилрош), но предполагает также применение средств с учетом локализации поражения, состояния иммунитета, аллергореактивности и др. Для достижения синергидного эффекта важным является сочетание антимикотиков с разными точками приложения.
Лечение системного кандидоза
Лечение системного кандидоза до появления современных антимикотиков базировалось на применении полиенов — нистатина, леворина, а также амфотерицина В и близких к нему препаратов — амфоглюкамина и микогептина. Назначение нистатина и леворина не всегда обеспечивало полноценный эффект, т.к. они плохо всасываются в системный кровоток и выводятся г. о. в неизмененном виде с калом.
Применение же амфотерицина В, амфоглюкамина и микогептина ограничено (несмотря на значительный противокандидозный эффект) их сравнительно высокой токсичностью. В настоящее время таблетированные формы нистатина и леворина более целесообразно применять лишь при кандидозе кишечника, орофарингеальном — т.е. там, где антимикотик непосредственно контактирует с возбудителем. При висцеропатиях иной локализации удается добиться клинического эффекта (с фунгистатической концентрацией в сыворотке), назначая нистатин по 6-10 млн ЕД/сут.
В группе полиенов имеется препарат, который до недавнего времени был единственно эффективным при системном кандидозе любой локализации, включая кандида-сепсис. Это амфотерицин В — гептаеновый полиен, высоко активный в отношении грибов p. Candida (и возбудителей ряда глубоких микозов). В настоящее время этот антимикотик применяется только по жизненным показаниям при генерализованном и системном кандидозе (менингит, эндокардит и иные висцеропатии), сепсисе.
При этом амфотерицин В рационально назначать при заведомо прогрессирующей, потенциально фатальной грибковой инфекции и малой эффективности (или невозможности применения) современных, менее токсичных препаратов (итраконазола, флуконазола, кетоконазола). Это связано с выраженной токсичностью амфотерицина В в отношении системы крови, почек. Применение препарата требует определенных навыков по расчету дозы. Обычно амфотерицин В вводят в вену, однако при поражении ЦНС требуется интралюмбальное инъецирование.
Базовые схемы применения амфотерицина. В при системном кандидозе таковы: перед употреблением содержимое флакона (50мг) смешивают с 10мл воды для инъекций, затем разбавляют в 450-500мл прилагаемого 5% раствора глюкозы (рН должно быть не ниже 4,2; при более низких значениях рН добавляют 1-2 мл буфера состава: натрия фосфата двухосновного 1,59г; натрия фосфата одноосновного 0,96г; воды дистиллированной — до 100мл; стерилизовать в автоклаве: 121 °С, 1 атм, 30 мин). Во время введения препарат защищают от света.
Первоначально вводят 1 мг в 5% растворе глюкозы (для определения переносимости), затем дозу увеличивают на 5-10мг/сут и более (вводят в вену капельно в течение 4-6ч). Вьющая суточная доза — 50мг (до 1,5мг/кг). Детям — сначала вводят в вену капельно (в течение 6ч) 0,25мг/кг препарата на 5% растворетлюкозы; при хорошей переносимости дозу увеличивают на 0,25мг/кг 1 раз в 2 дня (высшая суточная доза 1 мг/кг).
Препарат вводят с интервалом не менее 24ч, обычно ч/з день или 2р/нед. Длительность терапии — 4-8 нед, суммарная доза — 1,5-2г, не более 4,0г. Рекомендуются курсы амфотерицина В по 5-6 дней с интервалом 10-14 дней (5-6 курсов, каждый начинают с постепенного повышения дозы). После прекращения лечения препарат обнаруживается в моче в течение 7 нед,
При грибковых менингитах показано интралюбальное введение амфотерицина В. Содержимое флакона (50 мг) перед употреблением разводят в 10 мл воды для инъекций; 1 мл раствора разводят в 19 мл 5% раствора глюкозы; перед введением раствор разбавляют 5-20 мл ликвора. Вводят по 0,025-0,1мг каждые 48-72 ч; при хорошей переносимости дозу повышают до 0,5 мг (не более 15 мг на курс). Побочные явления: затруднение мочеиспускания, нарушение зрения, нейропатии (онемение, парестезии, слабость).
При диссеминированном кандидозе рекомендуется использование липид— ассоциированных и липосомальных форм амфотерицина В (в дозе до 5 мг/кг; у детей — до 3 мг/кг; препараты имеют меньше побочных явлений, однако относятся к дорогостоящим).
Помимо амфотерицина В при системном кандидозе иногда применяют амфоглюкамин — полусинтетическое производное (метилглюкаминовая соль амфотерицина) для приема per os (менее токсичен, чем амфотерицин В, хотя в организме метаболизируется в последний). Основная особенность его действия — замедленное нарастание концентрации в крови (через 2-3 сут от начала приема) и сохранение (до 10 сут) в значительном количестве в моче после его отмены.
Клинический спектр амфоглюкамина охватывает большинство форм висцерального кандидоза (ЖКТ, УГК, респираторная система), а также гранулематозный, комбинированный (кожа, слизистые оболочки, внутренние органы) кандидоз. При угрожающих жизни состояниях (поражение ЦНС, сепсис) препарат Не применяется. Режим дозирования амфоглюкамина: взрослым — по 200 000 ЕД (2 таб) внутрь, 2 р/сут после еды, в тяжелых случаях при хорошей переносимости — по 500 000 ЕД 2 р/сут; детям до 2 лет— по 25 000 ЕД; 2-6 лет — по 100 000 ЕД; 6-9 лет — по 150 000 ЕД; 9-14 лет — 200 000 ЕД 2 р/сут. Длительность лечения при висцеральном кандидозе — 10-14 дней, гранулематозном — 3-4 нед.
В ряде случаев при висцеральном кандидозе продолжают применять микогептин (гептаеновый полиен, близкий по структуре к амфотерицину В); предназначен для приема внутрь, частично всасывается из ЖКТ, создавая, однако, достаточную сывороточную фунгицидную концентрацию. Назначают по 0,25 г 2 р/сут, на протяжении 14 дней; при хорошей переносимости возможны повторные курсы. Ввиду значительной нефротоксичности микогептин следует применять под контролем анализа мочи и уровня остаточного азота крови.
Несмотря на солидный срок применения, полиены продолжают занимать устойчивые позиции, в т.ч. при висцеральном кандидозе. Эффективность некоторых из них может быть повышена путем сочетанного применения с антимикотиками иных химических групп. Так, среди противогрибковых средств неполиеновой структуры известен фторцитозин (анкотил-Рош, флуцитозин) — своеобразное пролекарство, трансформирующееся в организме в антиметаболит фторурацил, подавляющий синтез нуклеиновых кислот и белка.
Степень конверсии флуцитозина в фторурацил невелика, что гарантирует селективную его токсичность для клеток гриба. Показано, однако, что в процессе лечения часто развивается резистентность грибов к флуцитозину. Во избежание этого его применяют в комбинации с наиболее мощным поливном — амфотерицином В (наблюдается выраженный синергидный эффект, в т.ч. в отношении малочувствительных штаммов).
Эта комбинация позволяет снизить дозу амфотерицина В, уменьшить побочные эффекты, сократить сроки лечения, замедлить формирование резистентности грибов к флуцитозину. Клинический спектр данной комбинации охватывает многие формы висцерального кандидоза, включая поражения дыхательных путей, сердца (экдокардит), мочеполового тракта, а также кандидасепсис, менингиты, менингоэнцефалиты. При комбинированной терапии флуцитозин назначают по 150 мг/кг/сут в 4 приема (при необходимости — парентерально путем быстрой инфузии — в течение 20-40 мин); амфотерицин В по 0,3 мг/кг/сут.
Антибиотик вводят инфузионно (в течение 3-4 ч) по схеме: 1-й день — пробная доза (1 мг); при этом в течение 3 ч проводится контроль температуры тела, пульса, частоты дыхания, АД. Если неблагоприятная реакция отсутствует, вводят полную дозу амфотерицина В (0,3 мг/кг/сут). При слабой реакции — вводят в 1-й день 0,3 мг/кг и 25 мг гидрокортизона. При выраженной реакции дозу увеличивают постепенно: в 1-й день 0,1 мг/кг+50 мг гидрокортизона; 2-й — 0,2 мг/кг+50 мг гидрокортизона; 3-й день — 0,3 мг/кг+50 мг гидрокортизона. Следует как можно раньше снизить дозу гидрокортизона или отменить его. Длительность лечения — до 6 нед и более.
В последние годы лечение системного кандидоза все больше базируется на препаратах групп имидазола, нередко вытесняющие пол иены. Среди них наибольшее распространение получили миконазол, кетоконазол, итраконазол, флуконазол.
Пероральные формы показаны преимущественно для лечения и профилактики кандидоза ЖКТ. Это связано с низкой абсорбцией препарата в кишечнике и невозможностью достижения значительных сывороточных концентраций. Раствор миконазола применяется шире — в т.ч. при кандидозном менингите, септицемии, поражении мочеполовой системы и др. В целом антифунгальная активность миконазола ниже, чем у более современных средств (низорала, орунгала, дифлюкана), поэтому он используется как препарат 2-го ряда при невозможности назначения этих антимикотиков.
Миконазолу также присуща сравнительно высокая токсичность и частота побочных эффектов, превышающая таковые у более современных препаратов. Средняя суточная доза составляет 10-15 мг/кг. Препарат (1% раствор, 20 мл) перед введением разводят не менее, чем в 200 мл изотонического раствора натрия хлорида или 5% глюкозы (срок хранения раствора при комнатной температуре около 48 ч; раствор не должен темнеть).
Первые 200 мг вводят внутривенно капельно (под контролем) 30-60 мин; при более быстром введении возможны рвота, тахикардия, аритмии (для предупреждения тошноты, рвоты инфузии проводят между приемами пищи, после предварительного введения антигистаминных, противорвотных средств). 1 -я инфузия составляет 200-1200 мг, в дальнейшем — 600-800 мг/сут (сут дозу желательно разделить на 2-3 введения); детям старше 1 года — 2-4 мг/кг/сут (разовая доза не более 15 мг/кг). При грибковом менингите внутривенные введения дополняют эндолюмбальными — по 20 мг неразведенного препарата 1 раз в 3-7 дней. При микотическом цистите внутривенные инфузии сочетают с инстилляциями в мочевой пузырь 200 мг разведенного раствора миконазола (2-4 р/сут).
Режим дозирования низорала: 1/таб/сут во время еды на протяжении 1-2 мес. Необходим периодический контроль за функцией печени. Для профилактики кандидоза у лиц с иммунодефицитом низорал принимают по 400 мг/сут (детям — 4-8 мг/кг/сут). Системную терапию не проводят при беременности, кормлении грудью, а также на фоне приема алкоголя.
При прогрессирующем течении, диссеминации микоза дозу увеличивают до 0,2 г 2 р/сут. Следует учесть, что биодоступность орунгала может быть снижена при ВИЧ-ассоциированных микозах, на фоне нейтропении и иммунодефицитов. В этих случаях требуются удвоение дозы. При лечении системного кандидоза орунгалом необходим контроль за функцией печени, учитывая длительность его приема.
Широкий спектр противогрибкового действия, селективность и сравнительно низкая токсичность делают флуконазол более удобным в применении, чем амфотерицин В, флуцитозин; выпускается в таблетках для приема внутрь, а также раствора для введения в вену (эта форма важна в лечении диссеминированных висцеромикозов, поражении ЦНС, кандидосепсиса).
Некоторые авторы рекомендуют дифлюкан в терапии кандидозного перитонита, при кандидозном поражении почек. Флуконазол апробирован и применяется при СПИД-ассоциированных оппортунистических микозах (длительность лечения — до 3 мес); назначается по 400 мг/сут в 1-й день, а затем по 200 мг/сут; длительность терапии зависит от клинико-микологического эффекта. При диссеминированном кандидозе, сепсисе доза дифлюкана составляет 300-400 мг/сут, длительность курса — до 3 мес. При кандидозе легких, пищевода, желчевыводящих путей, желудка, мочевого пузыря длительность применения — 15-30 дней при дозе 100-200 мг/сут (в вену или перорально).
Патогенетическое воздействие является неотъемлимым компонентом комплексной терапии кандидоза вообще, а системного в особенности. При этом, объем лечебных мероприятий зависит от периода заболевания, локализации, тяжести проявлений, массивности инфицирования, сопутствующей или фоновой патологии.
Программа патогенетического воздействия при системном кандидом многогранна, однако ее можно свести к основным положениям:
Эти препараты, благодаря влиянию на ключевые патофизиологические процессы в организме, обладают противовоспалительным, иммунонормализующим, фибринолитическим действием, стимулируют фагоцитоз, улучшают элиминацию токсических метаболитов, повышают локальную концентрацию антибиотиков в тканях;
3) ведение больных системным кандидозом подчиняется синдромному принципу в зависимости от локализации процесса, превалирующих нарушений и тяжести течения. Например, аллергические проявления типа астматоидного бронхита при кандидозе легких могут потребовать десенсибилизирующего лечения, вплоть до кортикостероидов; при кандидозе ЖКТ необходимо подключать спазмолитики, гепатопротекторы, эубиотики, средства, нормализующие кислото-секретообразующую функцию желудка;
4) программа лечения должна быть направлена не только на санацию самого кандидоза, но также на адекватную коррекцию фоновых и сопутствующих заболеваний. По показаниям устраняют эндокринные дискорреляций, проводят лечение сопутствующей патологии ЖКТ, урогенитальной сферы, печени, почек. Первоочередным должно быть выявление патогенетических основ болезни; ими определяется режим и средства терапии, проводимой с учетом индивидуального состояния больного организма.
Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М.
Читайте также:


